Оперативное лечение переломов тел позвонков
Наиболее часто возникают переломы тел I и II поясничных, XI и XII грудных и VI—VII шейных позвонков.
Признаки. При переломах шейных позвонков больные жалуются на боли при любых движениях шеи. Пальпация остистых отростков и динамическая нагрузка по оси вызывают болезненность на уровне перелома. Нередко наблюдаются корешковые расстройства в виде гиперестезии.
При компрессионных переломах грудных и поясничных позвонков движения туловища ограничены и болезненны. Больные с трудом поворачиваются на живот и поднимают ноги в положении лежа. Напряжены мышцы спины, на уровне перелома выявляется угловой кифоз за счет выступания кзади остистого отростка поврежденного или вышележащего позвонка. Между этими двумя остистыми отростками отмечается диастаз вследствие повреждения связки. Болезненны поколачивания по остистым отросткам и динамическая нагрузка по оси позвоночника. Корешковые расстройства проявляются гипер- или гипестезией сегментов, лежащих ниже поврежденного позвонка. Иногда наблюдается задержка мочеиспускания и дефекации, которая проходит в течение нескольких дней, если отсутствует повреждение спинного мозга.
Для уточнения диагноза и выяснения характера перелома необходимы рентгенограммы в двух-трех проекциях, например при переломах суставных отростков, а также при переломах верхних шейных и верхних грудных позвонков. Детализацию диагноза осуществляют с применением КТ и МРТ.
Лечение. Больных следует транспортировать на жестких носилках в положении на спине, подложив под место перелома валик из одежды для создания гиперэкстензии. При транспортировке на мягких носилках следует уложить пострадавшего на живот и под грудь подложить подушку, что тоже способствует разгибанию позвоночника.
Основной задачей при лечении стабильных переломов является возможно более ранняя и полная разгрузка позвоночника. Этим достигается некоторое исправление кифоза, предупреждается дальнейшее сплющивание сломанных позвонков и создаются благоприятные условия для регенерации. Больного укладывают на волосяной матрац, помещенный поверх деревянного щита. Головной конец кровати приподнимают на 40—50 см. Верхнюю часть туловища фиксируют лямками (кожаными, полотняными или ватно-марлевыми), проходящими через подмышечные ямки, к головному концу кровати. За счет веса тела создается вытяжение позвоночника, он удлиняется и распрямляется (рис. 1). Больной лежит на спине, и для отдыха 3-4 раза в день ему разрешают поворачиваться на живот, при этом подкладывают подушку под грудь. Одновременно с вытяжением применяют реклинацию посредством подкладывания под выступающие остистые отростки мешочка с льняным семенем или пшеном.
Рис. 1. Лечение переломов поясничных позвонков вытяжением по Звереву—Ключевскому
Вытяжение за подмышечные тяги применяется при переломах в нижнегрудном и поясничном отделах позвоночника. При повреждении шейных и верхних грудных позвонков вытяжение осуществляют петлей Глиссона или, что наиболее эффективно, при помощи скелетного вытяжения за теменные бугры.
Реклинация и вытяжение продолжаются 8-10 нед., одновременно проводят функциональное лечение по В. В. Гориневской и Е. Ф. Древинг. С первых дней начинают сначала легкую, а затем постепенно усложняющуюся систематическую гимнастику. Весь комплекс движений рассчитан на развитие мышечного аппарата и приобретение больным навыка удерживать позвоночник в максимально выпрямленном положении. Упражнения проводят в зависимости от периода лечения.
Первый период (6—10-й день после травмы): дыхательные упражнения, движения верхними и нижними конечностями в небольшом объеме (число упражнений не превышает 10).
Второй период (11-20-й день после травмы) включает упражнения для укрепления мышц спины и живота, а также более усиленные упражнения для конечностей. В конце этого периода больному разрешают активно поворачиваться на живот. Число движений возрастает до 20. Темп более ускоренный, чем в первом периоде. Продолжительность каждого периода занятий необходимо строго индивидуализировать. При ослабленном состоянии больного первые два периода могут продолжаться до 1 мес.
Третий период (21—60-й день после травмы). В этом периоде ставят задачу создания мышечной опоры путем значительного укрепления мышц спины и брюшного пресса. Укрепление мышц достигается медленным выполнением упражнений, многократным повторением одного и того же движения и статическим напряжением мышц. Сокращение мышц спины усиливается работой рук с гантелями. К концу третьего периода число упражнений доводят до 30 и более за 1 сеанс, причем каждое движение повторяют 10—15 раз. Кроме занятий, проводимых методистом, больной должен заниматься самостоятельно еще 2 раза в день.
Четвертый период (61-80-й день после травмы). Упражнения в этом периоде являются подготовительными к переходу в вертикальное положение и к упражнениям стоя. Их задачи — выработать у больного правильную осанку при ходьбе и развить нормальную подвижность позвоночника. Больной находится на ногах сначала 10—20 мин. Постепенно это время доводят до нескольких часов. Затем больного выписывают для амбулаторного лечения.
Через 60—80 дней, в зависимости от тяжести перелома, больной свободно передвигается без помощи корсета, костылей или трости. Сидеть больному разрешают через 3 1 /2—4 мес.
Трудоспособность восстанавливается через 8—10 мес, но к тяжелому физическому труду больные могут быть допущены не ранее чем через год после травмы.
Функциональный метод обеспечивает хорошие результаты, но не исправляет полностью искривление позвоночника. Для этого применяют одномоментную или постепенную репозицию компрессионных переломов тел позвонков. Принцип вправления заключается в максимальном разгибании позвоночника. Репозицию осуществляют под местной анестезией по Шнеку.
Техника анестезии по Шнеку. Положение больного на боку. Отступя на 6 см от остистого отростка сломанного позвонка в сторону лежания, вкалывают иглу под углом 35° по направлению к телу сломанного позвонка. Последовательно анестезируя
1 % раствором новокаина кожу, подкожную клетчатку, мышцы, проводят иглу до упора в поперечный отросток (или ребро), затем определяют иглой верхний край отростка и продвигают ее до упора в тело позвонка (рис. 2). На правильное положение иглы указывает появление крови из гематомы в области перелома позвонка. Вводят 5-10 мл 1 % раствора новокаина.
Рис. 2. Техника анестезии области перелома позвонка по Шнеку
Производят форсированное переразгибание позвоночника, для чего туловище больного укладывают на два стола с промежутком между ними и подтягивают его с помощью блока за плечи и за ноги. В таком положении накладывают гипсовый корсет (рис. 3) на 3—4мес. Одномоментную репозицию производят через 8 дней после травмы, после ликвидации явлений и местного, и общего шока и восстановления сил больного. При переломах, осложненных повреждением спинного мозга и наличием параличей, особенно при наличии подвывиха позвонка, вправление следует производить в первые сутки. Имеются сведения об исчезновении параличей и парезов через несколько часов после репозиции.
Рис. 3. Гипсовые корсеты: а — при переломах нижнегрудных позвонков; б — при переломах верхнегрудных позвонков
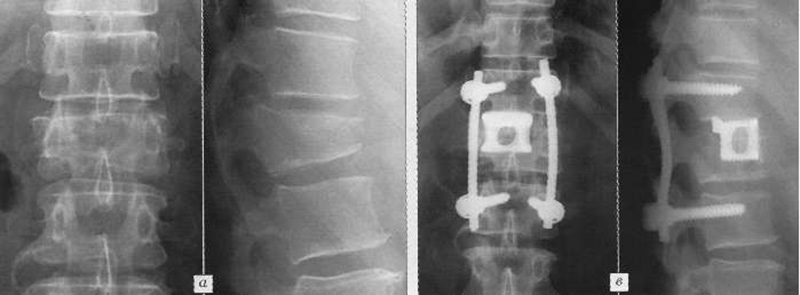
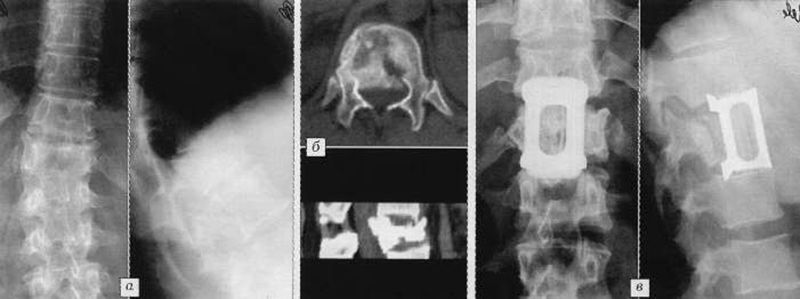
При нестабильных переломах показано оперативное лечение. Задний спондилодез осуществляют металлическими пластинами. Для формирования костного блока между остистыми и поперечными отростками используют костные аутотрансплантаты из крыла подвздошной кости (губчатые) или из малоберцовой (кортикальные). При разрушении тела позвонка применяют передний спондилодез с костной аутопластикой (рис. 4) или транспедикулярную фиксацию.
Рис. 4. Транспедикулярная фиксация с дистракцией (а) и компрессией (б) тел позвонков; варианты переднего спондилодеза с использованием различных металлоконструкций (в-ж)
Оперативное лечение способствует ранней мобилизации больных, сокращает сроки постельного режима (на 1—1 1 /2 мес), дает возможность раньше приступить к активной ЛФК.
Продолжительность реабилитации — от 2 до 10 мес, в зависимости от тяжести переломов.
Сроки нетрудоспособности колеблются от 6 мес до 1 года.
Переломы дужек позвонков обычно сочетаются с переломами других частей позвоночника, в частности тел позвонков. Наиболее часто повреждаются дужки шейных позвонков вследствие того, что они широки и недостаточно прочны.
Переломы дужек возникают в результате непосредственного удара или падения на голову. Диагноз ставят на основании данных рентгенографического исследования.
Лечение перелома дужек сводится к вытяжению в течение 2—3 нед. с последующим ношением воротника Шанца.
Оскольчатые переломы дужек могут вызвать сдавление спинного мозга и требуют срочного оперативного лечения, заключающегося в удалении осколков.
Переломы остистых отростков встречаются редко и возникают либо от непосредственного приложения силы, либо от чрезмерного сокращения мышц.
Диагноз ставят на основании резкой болезненности при пальпации поврежденного отростка, а также его подвижности.
Лечение: постельный режим в течение 3-4 нед., массаж, ЛФК, УВЧ.
Переломы поперечных отростков возникают либо от резкого сокращения мышц, либо в результате непосредственного приложения силы. Типичный симптом — строго локализованная болезненность в паравертебральной области при движениях в сторону, противоположную повреждению (симптом Пай-ра, держится до 2-3 нед.).
Лечение: постельный режим в течение 3 нед. с одновременным применением ЛФК, массажа, светолечения. При поступлении больного необходимо сделать новокаиновую блокаду области поврежденных отростков.
Трудоспособность восстанавливается в сроки от 1 до 2 мес. в зависимости от профессии больного.
Переломовывихи. Признаки: резкие боли в позвоночнике, иррадиирующие в ноги, выраженная деформация позвоночника, симптомы поражения спинного мозга. При таких повреждениях шейного отдела прогноз неблагоприятный.
При переломовывихах в поясничном отделе прогноз лучше, большинство больных выживают.
Лечение заключается в одномоментном вправлении посредством вытяжения и противовытяжения по длиннику позвоночника с одновременным давлением на выступающий позвонок.
Если неоперативным путем вправление не удается и имеются явления сдавления спинного мозга, то необходимо прибегнуть к срочному оперативному вмешательству.
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Новости
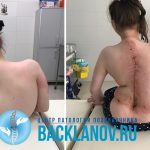
Сколиоз 4 степени – это дополнительные муки к ужасному основному диагнозу СМА
30 Декабрь, 2019
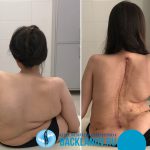

Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
Операции при переломах позвоночника
Переломы позвоночника
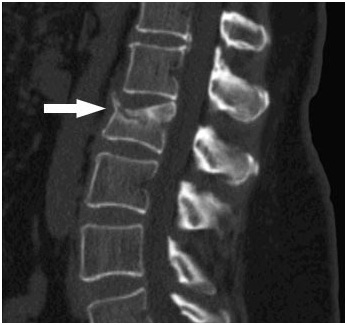
Хирургическое лечение компрессионных переломов позвоночного столба показано при сдавлении нервных структур (спинного мозга, нервных корешков), нестабильности позвоночного столба, а также сильном болевом синдроме.
Например, при уменьшении высоты тела позвонка на рентгенограммах более чем на 50 % возникает нестабильность позвоночника, что может привести к компрессии нервных структур. В этом случае операция нужна для предотвращения травмирования нервных корешков и спинного мозга.
Существует несколько разновидностей операций, которые проводятся при компрессионных переломах позвоночника. В зависимости от типа перелома позвонка, выраженности сдавливания нервных окончаний доктор может выбрать тот или иной вид операции.
Центр патологии позвоночника А.Н. Бакланова успешно занимается оперативным лечением лечением травм позвоночника. На все ваши вопросы мы ответим по телефону:
Вы можете также обратиться к оператору в чате или отправить нам письмо. Мы обязательно с Вами свяжемся.
Основными принципами хирургической операции при травмах позвоночника являются снятие компрессии нервных структур (если имеются симптомы сдавливания костными структурами спинного мозга или нервных корешков), а также стабилизация (фиксация в физиологически выгодной позиции) поврежденного позвоночного сегмента.
Передний доступ
При компрессии спинного мозга спереди размозженным телом позвонка хирург осуществляет операцию обычно из переднего доступа. При этом разрез производится на переднебоковой поверхности живота или грудной клетки. Затем оголяется тело поврежденного позвонка. Осуществляется удаление костных элементов, сдавливающих костный мозг. После декомпрессии выполняется стабилизация позвоночного столба. Для этого на место удаленного разрушенного тела позвонка закрепляется костный трансплантат.
На сегодняшний день широкое применение находят трансплантаты, изготовленные из собственной кости пациента (ауторансплантаты). Все большую популярность для стабилизации позвоночника завоевывают кейджи – искусственные протезы тел позвонков или дисков. Кейджи производятся из прочных искусственных материалов или титана. Кейдж забивается костной стружкой, которая забирается из гребня тазовой кости, специальной фрезой. Спустя несколько месяцев происходит консолидация трансплантата с телами ниже – и вышележащего позвонков в единую костную структуру (конгломерат).
Для фиксирования трансплантата и поврежденного позвоночного сегмента в физиологически правильном положении используются стабилизирующие системы, которые могут состоять из пластинок, перемычек винтов и балок. Компоненты стабилизирующих систем изготавливаются из титана или сплавов (карбида титана) – прочных, инертных (не активных) материалов, не вызывающих реакции отторжения со стороны организма.
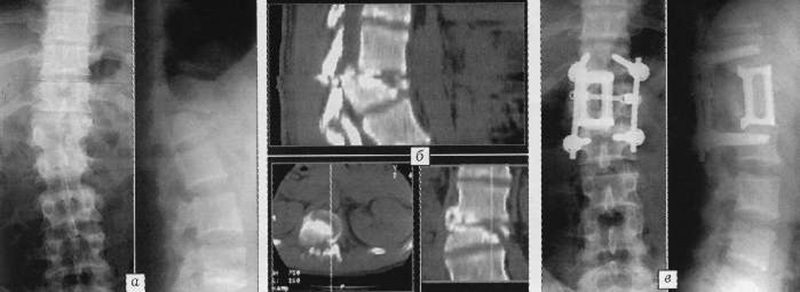
Задний доступ
Зачастую стабилизация позвоночника может осуществляться через кожный разрез в области спины (задний доступ). Такая операция задним доступом выполняется чаще всего при отсутствии тыльной передней компрессии спинного мозга участками поврежденного тела позвонка. Внутреннее фиксирование поврежденного позвоночного сегмента в физиологически правильном положении при помощи специальных стабилизирующих систем помогает предотвратить повреждение нервных структур (спинного мозга или корешков), обеспечить раннюю активизацию пациента, помочь оптимальному сращению костных структур.
Чаще всего в последние годы в хирургической практике используется транспедикулярная стабилизация позвоночника. При такой технике фиксирующие винты закрепляются через ножки позвонков в теле позвонка. Винты с каждой стороны соединяются прочными балками, которые объединяют позвонки в единый конгломерат. Эти стабилизирующие системы отличаются от других большой прочностью и надежностью, что позволяет осуществлять активизацию пациента уже с первых дней после операции.
Здесь - лишь собранная из открытых источников информация. Никакого авторства
Консервативные методы лечения травмы позвоночника
Самыми распространенными консервативными методами лечения переломов позвоночника являются: метод одномоментной репозиции с последующим наложением корсета, функциональный метод, а также метод постепенной репозиции с последующим наложением корсета.
Одномоментная репозиция показана при значительных травмах, например компрессия тела позвонка на половину тела и более. Противопоказаниями для этого метода являются переломо вывихи с замыканием суставных отростков, экстенсивные переломы, повреждения передней стенки спинномозгового канала, переломы суставных отростков и дужек, травматические спондилолистозы, преклонный возраст пострадавшего, а также общее тяжелое состояние, сопутствующие повреждения и заболевания. Принципом метода является расправление сломанного позвонка быстрым разгибанием позвоночника с последующим наложением корсета до сращения перелома. Репозицию проводят при надежном обезболивании по методу Белера, хотя так же часто используют анестезию по Шнеку. Местное обезболивание дополняют подкожным введением анальгетиков. Репозицию позвонка можно проводить на разновысоких столах - это метод Уотсона Джонса Белера, или подтягиванием вверх ног больного, лежащего вниз лицом, - это метод Девиса.
Однако более целесообразна репозиция позвонков на специальном ортопедическом столе. Этот метод является более универсальным, безопасным, а также легче переносится больными, в отличие от других методов может проводиться при нестабильных переломах и переломо вывихах позвонков без замыкания суставных отростков. Длительность этого метода составляет приблизительно около 10 мин под наркозом и 40-50 мин под местной анестезией. Корсет накладывают сразу же после репозиции и рентгенологического контроля проведенной операции. Он имеет три точки опоры: грудина, симфиз и поясничный отдел позвоночника в области наибольшего лордоза. Основная задача такого корсета - препятствие сгибанию позвоночника и поддержание его постоянно в положении разгибания, именно поэтому такой корсет называют экстензионным. Корсет накладывают по методу Юмашева Силина Таламбума. Основной принцип, который необходимо соблюдать при наложении такого корсета, - по возможности максимально открытая спина, что впоследствии облегчает воздействие на область спины гигиенических процедур, физиотерапевтических мероприятий, а также сделает возможным массаж мышц спины. Физиопроцедуры, лечебную гимнастику и массаж проводят с первых дней после наложения корсета. Ходить в корсете показано только с третьей недели после репозиции. Снимают корсет спустя 4-6 месяцев. Трудоспособность возвращается спустя год после травматизации позвоночника. В дальнейшем и в случаях значительной компрессии может быть рекомендовано ношение съемного ортопедического корсета.
Функциональный метод. Он показан при незначительной степени компрессии (не более одной трети высоты тела позвонка) при отсутствии сдавления содержимого, находящегося в спинномозговом канале.
Принцип метода: иммобилизация перелома постельным режимом и продольным вытяжением позвоночника, ранняя лечебная физкультура, гимнастика, направленная на создание полноценного мышечного каркаса. Расправление и репозицию позвонков при этом не производят. Полученная деформация постепенно корригируется за счет компенсаторного искривления смежных участков позвоночника. Корсет при этом также не накладывается. Для осевой нагрузки применяют продольное вытяжение за подмышечные впадины на наклонном щите. Под физиологические лордозы подкладывают валики, чтобы обеспечить максимальное расслабление позвоночника. Валики необходимо подобрать такого размера и высоты, чтобы восполнить имеющийся лордоз, но ни в коем случае не усилить разгибание позвоночника. С первых же дней больной должен заниматься лечебной физкультурой. Комплекс лечебной гимнастики должен состоять из четырех периодов по возрастающей трудности. В основу комплекса входят разгибательные направленные упражнения, которые способствуют укреплению мышечного корсета спины. Срок постельного режима не должен превышать двух месяцев. Сидячее положение больной должен принимать спустя три месяца после перелома. Реабилитация проходит в течение года после перелома. Метод постепенной репозиции. Показаниями для этого являются те же, что и при одномоментной репозиции. Кроме того, постепенная репозиция может применяться и при крайних степенях нестабильности перелома. Например, при полном повреждении суставных отростках с обеих сторон, при переломо вывихах позвонков без замыкания суставных отростков и т. д. Принцип метода заключается в том, что репозицию осуществляют постепенно с увеличением разгибания позвоночного столба в течение 1-2 недель, с последующим наложением экстензионного корсета. Репозицию производят на постели с щитом подкладыванием широких валиков под поясничную область. Спустя 2-3 дня высоту валика увеличивают и доводят до 10-12 см к 7-10-му дню.
Постепенная репозиция осуществляется с помощью специальных конструкций, которые могут обеспечить постепенное разгибание позвоночника. Одновременно с постепенной репозицией необходимо проводить занятия лечебной физкультурой, гимнастикой, массажем, а также физиотерапевтические мероприятия. На 14-20-й день накладывают экстензионный корсет в положении больного лежа на спине. Последующие лечение точно такое же, как и после одномоментной репозиции. Оперативная аллопластическая задняя фиксация позвоночника. Она показана при неосложненных флексионных переломах тел позвонков.
Принцип метода заключается в том, что после репозиции перелома проводят фиксацию остистых отростков, дужек или поперечных отростков поврежденного сегмента позвоночника. Из за этого нагрузка переносится на задний неповрежденный отдел позвоночника и поврежденное тело позвонка разгружается на весь период зарастания перелома. При этом методе не применяется внешняя иммобилизация позвоночника. Вправление сломанного позвонка осуществляется в предоперационный период методом одномоментной или постепенной репозиции позвонка. Стабильные переломы позвонков без повреждения спинного мозга и стенки спинномозгового канала можно фиксировать металлической стяжкой Цивьяна и Рамиха контрактором Вейфлога или проводить аллопластическую фиксацию без повреждения мышечного каркаса спины по методу Юмашева-Силина. При операции этими методами фиксации задействованы остистые отростки позвонков, лежащие выше и ниже поврежденного сегмента.
Операцию проводят под рентгенологическим контролем. При нестабильных переломах тел позвонков с нарушением целостности передней стенки спинномозгового канала производят фиксацию металлическими пластинами. Особенности этой операции в том, что фиксации подлежат по два смежных позвонка выше и ниже поврежденного участка. В период реабилитации необходимо большое внимание уделять лечебной физкультуре, гимнастике и массажу. Все мероприятия должны быть направлены на постепенное укрепление мышечного корсета спины. Срок постельного режима зависит от степени тяжести перелома позвоночника и объема повреждения мышц спины во время операции. Так, например, при операции по методу Юмашева-Силина больных поднимают на ноги спустя 4-6 дней, после фиксации по методу Циявина и Рамиха - через 14-16 дней, а после фиксации пластинами, при которой происходит еще большее повреждение мышц спины, срок постельного режима увеличивается до 3 недель. Вопрос о восстановлении трудоспособности решается спустя 2-3 месяца. Однако прогноз для таких больных благоприятный только в том случае, если пациент в течение года после операции не будет нагружать себя физически. Металлические фиксаторы подлежат удалению не раньше, чем спустя год после операции.
При взрывных переломах, когда студенистое ядро диска внедряется между фрагментами сломанного позвонка и мешает срастанию перелома, показано оперативное удаление обломков позвонка и замещение тела костным трансплантатом.
Лечение переломов среднегрудных и верхнегрудных позвонков
Среднегрудные и верхнегрудные позвонки плотно фиксированы грудной клеткой, поэтому переломы в этом отделе позвоночника практически никогда не приводят к компрессии и вывихам позвонков. По той же причине добиться значительных результатов в расправлении сломанных позвонков практически не удается. Переломы верхних и средних грудных позвонков лечат функциональным методом по Древингу и Гориневской. При переломе позвонков до пятого грудного вытяжение проводится не за подмышечные впадины, а за голову петлей Глиссона.
Лечение переломов и вывихов шейных позвонков
Одномоментная ручная репозиция переломов и особенно вывихов таит в себе большую угрозу повреждения спинного мозга, поэтому проводится только опытными специалистами. Самый распространенный метод репозиции шейных позвонков является вытяжение петлей Глиссона, а при повреждении трех верхних позвонков - скелетное вытяжение за теменные бугры или скуловые дуги на наклонном щите.
Сущность метода заключается в подвешивании груза от 6-7 кг при переломе до 15 кг и более при вывихе или поднимании головного конца кровати на 50-60 см. При флексионном переломе с образованием угла, открытого кпереди, под спину до основания шеи необходимо подложить валик. Тяга направлена вверх и кзади по отношению к пострадавшему. При экстензионном переломе с образованием угла деформации, открытого кзади, валик подкладывают под голову и тяга направлена вверх и кпереди; после репозиции груз уменьшают до 3-4 кг. Если вытяжение достигалось за счет массы тела, то головной конец кровати необходимо опустить до высоты 25-30 см.
Дальнейшее ведение больного может идти по двум путям.
Через 5-7 дней после репозиции вытяжение заменяют корсетом с ошейником в фиксированном положении шейного отдела. Сроки иммобилизации корсетом с ошейником около 3 месяцев. Этот корсет должен опираться своей нижней частью на надплечья, грудину, верхний отдел позвоночника, а своей верхней частью поддерживать голову, упираясь в затылочную область и подбородок.
При стабильном переломе также может быть и функциональный метод ведения больного. При этом срок постельного режима колеблется от полутора до двух месяцев. Обязательно должны проводиться физиотерапевтические мероприятия, лечебная гимнастика, а также массаж. Если консервативное лечение вывиха к желаемым результатам не привело или предварительная попытка закрытого вправления не предпринималась, при наличии неврологических показаний или возможности осложнения, необходимо проводить оперативное лечение (диск эктомия и передний спондилолидез или удаление выступающего кзади фрагмента тела позвонка, с заменой тела позвонка). Задняя оперативная фиксация шейного отдела позвоночника большого распространения не получила.
Лечение переломов позвонков, осложненных повреждением содержимого спинномозгового канала
Наиболее тяжелыми и прогностически неблагоприятными повреждениями позвоночника являются переломы позвонков, осложненные повреждениями спинного мозга. При любом повреждении позвоночного столба могут возникнуть различные повреждения спинного мозга - от ушибов и ссадин до полного перерыва коркового и мозгового вещества спинного мозга. В тех случаях, когда существует подозрение на сдавление спинного мозга, обязательно должна проводиться его декомпрессия. Если сдавление спинного мозга обусловлено смещением позвонка, обязательно должна проводиться репозиция перелома, которая может проводиться вытяжением, а если перелом располагается в шейном отделе, то производится закрытая ручная репозиция. Однако этот метод таит в себе большую опасность дальнейшего повреждения спинного мозга, поэтому многие врачи считают более целесообразным методом вправления шейного позвонка открытое вправление.
Универсальным мероприятием при длительно текущем сдавлении спинного мозга является декомпрессионная ламинэктомия. Суть этой операции заключаются в удалении дужек сломанного позвонка по одной у соседних позвонков сверху и снизу. В ходе операции длинные мышцы спины отсекаются по обе стороны от остистых отростков и дужек. Остистые отростки и дужка удаляются специальными кусачками. Доходят до поврежденных корешков, которые сшивают с использованием микрохирургической техники. Затем ушивают твердую мозговую оболочку, мышцы, фасцию и кожу. Если же во время ламинэктомии не обнаруживается полного перерыва спинного мозга, то операция может быть закончена задней фиксацией металлическими пластинами или костным трансплантатом. Такая фиксация обеспечивает практически полную стабилизацию в зоне повреждения позвоночника. При нестабильном повреждении в шейном отделе к ламинэктомии может быть добавлен и передний спондилодез. В случаях компрессии спинного мозга в шейном отделе спереди вместо ламинэктомии целесообразнее проводить транскорпоральную (через тело позвонка) декомпрессию спинного мозга и костнопластическую замену тела позвонка. Но если заблаговременно до операции имеется абсолютная уверенность в полном перерыве спинного мозга в шейном отделе, то декомпрессивные операции и какие либо манипуляции не имеют никакого смысла.
Лечение
Лечение больных с осложненными переломами позвонков, как после операции, так и не оперируемых, направлено на профилактику пролежней, уросепсиса (инфицирования патогенной флорой мочевыделительной системы), восходящей мочевой инфекции, легочных осложнений, а также восстановление утраченных функций позвоночника и подготовку к протезированию. Для профилактики пролежней используют кровати со специальными конструкциями, сложные системы вытяжения, различные круги под выступающие части тела, многократные перевороты в постели, протирание и массаж. С целью предотвращения восходящей мочевой инфекции показано раннее наложение надлобкового свища (при неспособности больного самостоятельно мочиться), медикаментозное лечение, а также промывание мочевого пузыря растворами антисептиков. С целью профилактики легочных осложнений проводится дыхательная гимнастика. При отсутствии спонтанного дыхания используют трахеотомию и вспомогательное или управляемое дыхание.
Павел Алексеевич Лихачев,
нейрохирург. к.м.н., г. Москва, МОНИКИ им. Ф.Ф.Владимирского.
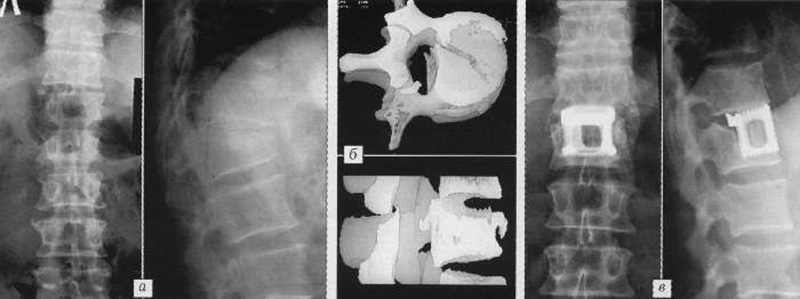
Наиболее частые причины перелома зубовидного отростка второго шейного позвонка, это: травма автодорожная, спортивная и падение с высоты. Ежегодно фиксируется около 7 тысяч случаев данной патологии в год на территории России. Следовательно, высокая социальная значимость таких повреждений неоспорима. Как известно, шейный отдел позвоночника состоит из 7 позвонков. Первый и второй позвонки имеют принципиальное отличительное значение в силу той функциональной нагрузки которую они несут. Первый позвонок Атлант и второй позвонок Аксис. Между собой они связаны с помощью сустава Крювелье, который образован зубовидным отростком С2 позвонка и передней дугой атланта. Значимость этого сегмента позвоночника в том, что в этом отделе происходит по данным разных авторов от 50 до 70% движений головы. Но при переломе зубовидного отростка эта функция страдает. Есть множество методик с помощью которых удается достигнуть стабильности этого сегмента в острой фазе перелома зубовидного отростка второго шейного позвонка. В зависимости от локализации выделяют три типа переломов зубовидного отростка (по классификации Александрова-Даллоса 1974г., данной классификацией полльзуются все нейрохирурги до сих пор). 1-й тип – это косой перелом непосредственно головки зубовидного отростка. 2-й тип – перелом на уровне перехода зубовидного отростка в тело С2 позвонка. 3-й тип – перелом на уровне непосредственно тела С2 позвонка.
Пеломы 1-го и 3-го типов чаще всего не требуют хирургического лечения в силу того что они не связаны с неврологическим дефицитом. Переломы 2-го типа в 80% случаев не связаны с неврологическим дефицитом и в 18% случаев возникает неврологический дефицит. 8% из этих 18% - неврологические расстройства по типу нарушений чувствительности и в 10% случаев это грубые нарушения двигательной функции по типу гемиплегии, тетраплегии и так далее. Соответственно если речь идет о переломе 2-го типа которым мы непосредственно занимаемся, то в настоящее лечение этих переломов состоит из двух частей. На первом этапе в острой фазе по рекомендации как отечественных так и зарубежных авторов рекомендована иммобилизация шейного отдела позвоночника. Чаще всего прибегают к двум методикам. Первая методика это так называемое шейное артезирование, то есть обычный воротник, чаще всего по типу “Огонек” или “Филадельфия”, который позволяет иммобилизировать верхне-шейный отдел позвоночника. Часто данной иммобилизации хватает для иммобилизации перелома. В значительном количестве случаев – порядка 43% иммобилизация не наступает. Второй тип стабилизации который используется - это стабилизация с помощью галлааппарата.
Галлааппарат – более инвазивная методика. Трудно назвать ее только внешней стабилизацией. Частота стабилизации при ней выше чем при шейном ортезировании. Тем не менее, использование галлааппарата при переломе 2-го типа в 25-30% случаев приводит к вторичной нестабильности. Соответственно возникает вопрос что с этой вторичной нестабильностью как то надо справляться. Речь идет о хирургическом лечении. Под замедленной консолидацией понимается несращение перелома в условиях иммобилизации сегмента в течении 4-6 недель. Сам по себе перелом зубовидного отростка относится к переломам крайне нестабильным с высоким риском замедленной консолидации, так как перелом относится к внутрисуставным и в просвет перелома изливается внутрисутавная жидкость, которая не дает возможности нормально консолидироваться перелому. Поэтому чаще всего эти переломы мы стараемся стабилизировать даже в остром периоде. В натоящее время существует несколько методик хирургического лечения переломов зубовидного отростка. Наиболее часто используется лечение с помощью универсального канюлированного винта. Чаще всего используется канюлированный винт фирмы “Медтроник”. Так называемый UCSS винт. В этом случае речь идет о передней стабилизации. Также можно применять окципитоцервикальные системы. В этом случае речь идет о передней стабилизации. Обе методики имеют свои плюсы и свои минусы. Если речь идет про окципитоцервикальную систему, то чаще всего используется система фирмы “Медбиотех”. Эта система практически полностью исключает движения к краниовертебральном отделе позвоночника. Соответственно будет резкое ограничение движений в шейном отделе, что ухудшает качество жизни. Если речь идет про использование канюлированных винтов, то есть методики где вводится один винт, есть методики где вводится два винта. Эти методики могут быть малоинвазивными. Выполняются многими хирургами. Однако в 43% случаев при стабилизации канюлированными винтами дальнейшим исходом является вторичная нестабильность потому что этот винт разбалтывается. У данных винтов резьба есть только на конце, который входит непосредственно в отломок зубовидного отростка, и лишь иногда, частично, в основание места отлома костного фрагмента. Вся поверхность винта ниже резьбы не имеет элементов фиксации к кости.
В нашей клинике, проанализировав все эти случаи, мы пришли к выводу, что необходимо создание новой методики которая могла бы, с одной стороны, включить в себя положительные аспекты, с другой стороны, исключить негативные моменты уже применяемых методик. Что сделали мы. Мы сделали конструкцию которую можно назвать и винт-кейдж, можно назвать и эндопротез зубовидного отростка. Конструкция представляет из себя два цилиндра меньшего и большего диаметра в виде одного изделия с резьбой одного шага. Этот имплант подбирается индивидуально под пациента и заполняет спонгиозный слой как зубовидного отростка так и тела С2 позвонка. Поэтому мы можем вести речь о замещении некоего органа что по сути является определением эндопротеза. Все это выполняется по малоинвазивной методике путем переднего доступа через размером 1,5 см под ЭОП контролем или же под контролем нейронавигационной системы.
Продолжительность операции – порядка 40 минут. В послеоперационном периоде пациент на 2 недели ортезируется шейным воротником. Консолидация перелома по данным катамнеза наших больных достигается через 10-14 дней. Фактических пациенты через две недели возвращаются к обычной жизни. Контроль установки импланта осуществляется в первые сутки после установки импланта, через месяц, через три месяца и через полгода. Эта методика помимо сокращения сроков госпитализации еще и резко сокращает риски инвалидизации больных.
Читайте также:


