Операции на коже в области головы и шеи
В работе ЛОР-хирурга будут возникать ситуации, в которых требуется проведение реконструкции при помощи одного или более трансплантатов. В некоторых случаях трансплантат является идеальным методом реконструкции, в других служит возможной, но не всегда оптимальной альтернативой.
Как бы то ни было, хирург обязан хорошо разбираться в показаниях, техниках выполнения и возможных осложнениях, которые возникают при использовании различных методик забора трансплантатов.
Как и в любой сфере хирургии, ЛОР-хирург головы и шеи должен максимально понятно и полно рассказать пациенту и его родственникам об особенностях течения операции и послеоперационного периода. Кроме того, практически во всех случаях хирург должен знать заранее, потребует ли проведение операции использования трансплантатов, но, разумеется, неожиданности случаются всегда.
Решение об использовании трансплантатов должно приниматься в предоперационном периоде не только потому, что это необходимо для получения информированного согласия пациента (например, об осложнениях, связанных с донорским участком), но также и для максимально комфортного проведения операции в полностью оснащенной операционной со всем необходимым персоналом. Кроме того, перед операцией нужно идентифицировать и, при возможности, минимизировать все факторы, способствующие отторжению трансплантата (курение, диабет, окклюзия периферических сосудов, анемия, изменения состава крови).
Для достижения наилучшего результата лечения не следует откладывать консультации других специалистов (кардиолога, эндокринолога, гематолога).
Трансплантаты могут состоять из самых различных тканей, как чужеродных, так и аллогенных, и некоторые из них будут рассмотрены ниже. Каждый вид трансплантатов имеет свои уникальные показания, ограничения, риски и преимущества, и хорошо обученный хирург обязан разбираться во всех них.
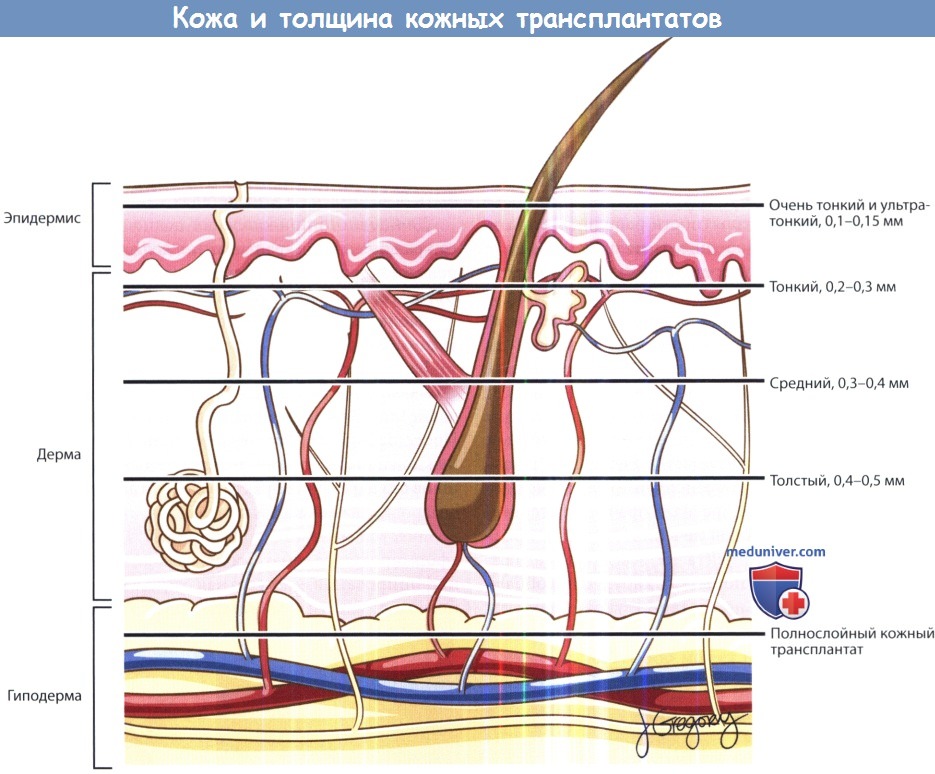
Кожные трансплантаты играют важную роль в реконструкции кожных дефектов головы и шеи. Рассматривая кожный трансплантат в качестве одного из методов реконструкции тканей, следует учитывать несколько моментов. Кровоснабжение кожного трансплантата зависит от реципиентной области. Желательна хорошая васкуляризация, чтобы сформировать здоровое ложе для приживления трансплантата. Это положение ограничивает помещение кожных трансплантатов на неваскуляризованные ткани (кость, хрящ, голое сухожилие).
Исключением из правила являются небольшие трансплантаты (т.е. требующие меньше питания), которые могут успешно прижиться в неблагоприятных условиях за счет избыточного периферического кровоснабжения, полученного в результате имбибиции кровью или неоваскуляризации. Также следует помнить, что для приживления полнослойных кожных трансплантатов требуется более обильное кровоснабжение, поскольку их ткани содержат большее количество клеток, а объем тканей, расположенных на удалении от раневого ложа (т.е. поверхностных), повышен.
Использование кожных трансплантатов не ограничено одними наружными показаниями. Например, кожные трансплантаты могут применяться для укрытия дефектов полости рта, где они снижают степень контрактуры и укрывают крупные дефекты, которые в противном случае длительно заживали бы методом вторичного натяжения.
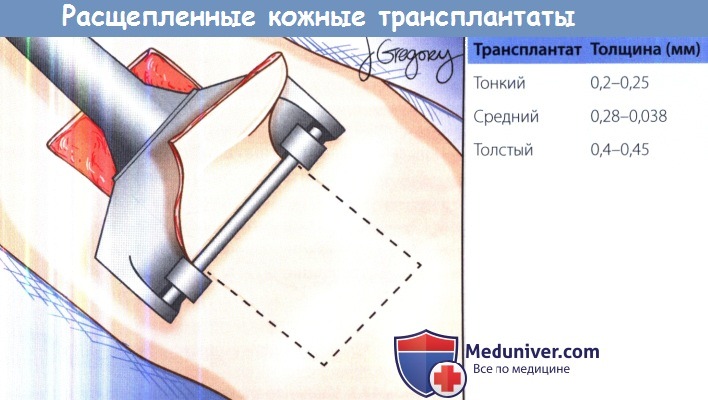
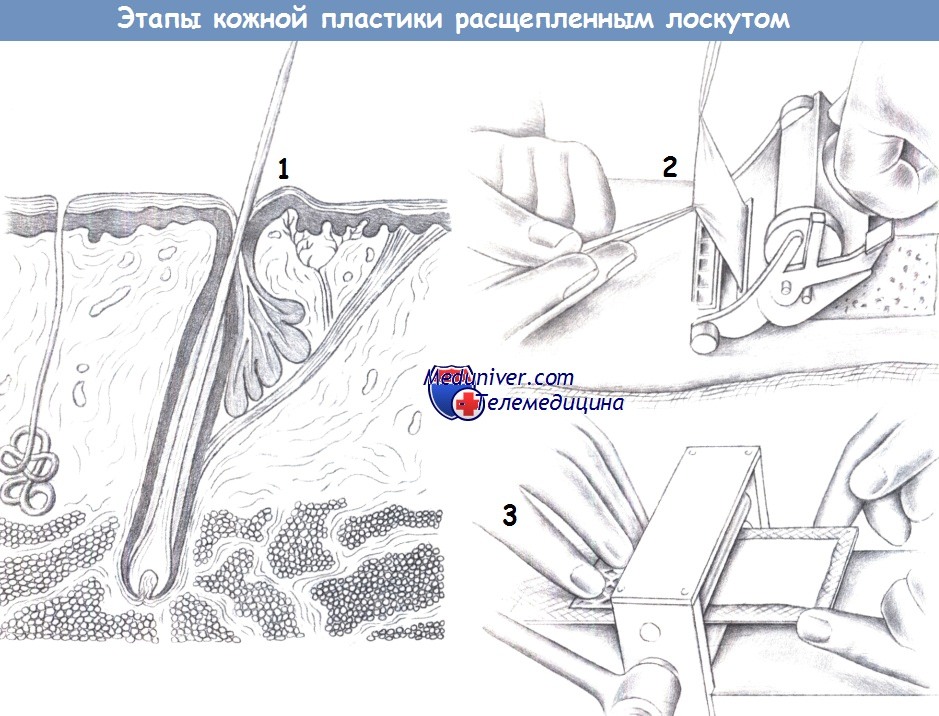
а) Расщепленные кожные трансплантаты. Расщепленные кожные трансплантаты (РКТ) состоят из эпидермиса и определенного количества дермы. Толщина может отличаться в зависимости от требований реципиентной области. Тонкие трансплантаты обычно используются в случаях, когда необходим контроль за рецидивом опухоли, поскольку они менее предпочтительны с косметической точки зрения, но позволяют рано диагностировать рецидив.
Нужно помнить, что чем тоньше трансплантат, тем выше риск его приживления, но также и выше риск сокращения. Поэтому хирург должен проводить забор трансплантата, который будет больше (примерно на 25%) чем реципиентная область, т.к. это позволит избежать в дальнейшем натяжения тканей.
При заборе расщепленного кожного трансплантата крайне важно приподнимать кожный лоскут по мере продвижения дерматома.
б) Полнослойные кожные трансплантаты. Полнослойные кожные трансплантаты (ПКТ) полезно использовать в ситуациях, когда реципиентная область не является слишком большой, а атрофический внешний вид расщепленных трансплантатов нежелателен (например, на кончике носа). Также полнослойные трансплантаты сокращаются в значительно меньшей степени, чем расщепленные, за счет чего их желательно использовать в ситуациях, когда избыточное сокращение ткани приведет к формированию функционального или косметического дефекта (например, в области век).
После принятия решения об использовании полнослойного кожного лоскута хирург должен внимательно осмотреть голову и шею пациента на предмет подходящей донорской области, желательно, имеющей схожие цвет и текстуру с областью дефекта. Участки, подвергающиеся воздействию солнечного света, лучше использовать для устранения дефектов областей, подвергающихся аналогичному уровню инсоляции. Не следует забывать и о дополнительных вопросах.
Хирург должен провести операцию в соответствии со следующими принципами: забор трансплантата не должен приводить к грубым осложнениям; забор трансплантата не должен стать поводом к одномоментной или отложенной реконструкции образовавшегося дефекта; область забора трансплантата не должна содержать раковых клеток. Кроме того, если у хирурга имеются опасения в отношении высокой вероятности рецидива рака кожи, расщепленные или свободные трансплантаты могут использоваться в качестве временной меры, а затем, по прошествии некоторого времени, когда можно убедиться в отсутствии рецидива, выполняется окончательный вариант реконструкции.
К основным донорским областям относят кожу перед- и позадиушной области, верхнее веко, окологубные складки, надключичные ямки.
Обычно подобный эффект особенно очевиден в первое время после проведения операции, когда сеть кровеносных сосудов еще не успела сформироваться; затем его выраженность постепенно уменьшается. Пациент должен быть осведомлен об этих деталях.
Вероятность развития осложнений на месте донорской области при заборе полнослойных трансплантатов выше, чем при заборе расщепленных трансплантатов. После забора полнослойного трансплантата дефект нужно ушивать послойно, а для обеспечения наложения швов без натяжения практически всегда потребуется отсепаровка тканей. В результате образуется определенное количество мертвого пространства, в котором может сформироваться гематома или серома с возможностью инфицирования.
Аккуратная хирургическая техника позволяет свести к минимуму риск этих осложнений, а сам по себе он не должен служить поводом для отказа от использования полнослойных трансплантатов. Как и при использовании расщепленных лоскутов, для достижения оптимального хирургического результата может потребоваться проведение нескольких операций.
в) Дермальные трансплантаты. Дермальные трансплантаты схожи с полнослойными, но отличаются от них тем, что они лишены эпидермиса. Они изредка используются для придания объема дермальному слою. Иногда они могут использоваться для того, чтобы приподнять вдавленный рубец. Для забора дермального аутотрансплантата прежде всего нужно выделить расщепленный трансплантат, который остается прикрепленным ножкой. Затем производится забор дермы, а эпидермис укладывается на место. Изобретение аллогенных дермальных трансплантатов практически свело на нет использование данной техники, т.к. аллогенные трансплантаты позволяют сэкономить время и избежать риска осложнений, связанных с забором трансплантата.
Alloderm (Life Cell, Branchburg, NJ) представляет собой дерму, забранную с трупного материала, он служит в качестве каркаса для врастания тканей, препятствуя, таким образом, инфицированию и экструзии. Он достаточно часто используется в качестве вспомогательного средства при реконструкции слизистых оболочек (например, частичной глоссэктомии), также его можно расположить между ложем околоушной слюнной железы и поверхностной мышечно-апоневротической системой (SMAS) после выполнения паротидэктомии для снижения риска развития синдрома Фрея. Также Alloderm может использоваться в качестве раневого ложа и наполнителя при дефектах донорской области, образовавшихся после забора радиального свободного лоскута с предплечья.
Но Wax и соавт. обращают внимание на возможные недостатки Alloderm, связанные с удлинением времени заживления раны по сравнению с расщепленными кожными трансплантатами.
г) Жировые трансплантаты. Жировые трансплантаты могут использоваться для улучшения внешнего вида самых разных косметических дефектов. Забор может проводиться либо методом липосации, либо простой резекцией подкожного жира единым блоком. Питание жировой ткани в таких случаях осуществляется за счет кровоснабжения реципиентной области. Поскольку в период заживления происходит некоторая потеря объема пересаженной ткани, проводить замещение дефекта рекомендуется с незначительной гиперкоррекцией. Одной из сложностей, связанных с трансплантацией жировой ткани, является ее резорбция, которая происходит с течением времени.
Время и степень резорбции могут варьировать в зависимости от методики проведения операции, реципиентной области, метода подготовки трансплантата, использования различных способов обеспечения долгосрочного результата. Несмотря на вышеназванные недостатки, жировые трансплантаты широко используются в эстетической (аугментация губ, нососкуловой впадины, скулового возвышения, всего лица), функциональной (недостаточность голосовой щели) и реконструктивной хирургии (дефекты раневого ложа после паротидэктомии).
Шея. Верхняя граница: нижний край нижней челюсти, вершина сосцевидного отростка, верхняя выйная линия, наружный затылочный бугор.
Нижняя граница: яремная вырезка, ключица, акромиальный отросток лопатки, остистый отросток С VII.
Внешние ориентиры: нижняя челюсть, сосцевидный отросток, остистый отросток С VII, подъязычная кость, гортань, кивательная мышца.
Анатомо-топографические области – ориентиры при выполнении оперативных вмешательств. Передняя и задняя области разделены фронтальной плоскостью проведенной через вершины сосцевидных отростков, поперечные отростки С VII, акромиальный отросток лопатки. По срединной линии области делятся на правые и левые. В передней области 2 Тр-ка:
- Латеральный (ограничен: задним краем кивательной мышцы, передним краем трапецивидной мышцы, ключицей).
- Медиальный (ограничен: передним краем кивательной мышцы, срединной линией, нижней челюстью).
Латеральный включает:
- Trigonum omotrapezoideus.
- Trigonum omoclavicularis (доступ к подключичным сосудам, плечевому сплетению).
Медиальный включает:
- Trigonum omotracheale.
- Trigonum caroticum (доступ к основному сосудисто-нервному пучку).
- Trigonum submandibularis.
- Trigonum submentalis (непарный).
Trigonum submandibularis включает : Тр—к Пирогова (ограничен: сверху m. hypoglossus, сзади m. digastricus, спереди край m. milohyoideus, дно m. hypoglossus) – доступ к a. lingualis.
Фасции шеи: Фасции сращены с сосудами, органами, удерживают эти образования, защищают их, определяют направление распространения воспалительных процессов. Фасции связаны с венами шеи, поэтому не спадаются.
Классификация Шевкуненко:
- Поверхностная фасция шеи представляет собой общую поверхностную фасцию, футляр для m. platysma.
- Поверхностный листок собственной фасции шеи прикрепляется сверху к нижней челюсти, снизу к переднему краю грудины и ключицы. Футляр для трапецивидной и кивательной мышц, подчелюстной слюнной железы.
- Глубокий листок собственной фасции шеи (парус Ришара) прикрепляется сверху к подъязычной кости, снизу к заднему краю грудины и ключицы, латерально m. omohyoideus. Футляр для m. omohyoideus. По срединной линии 2 и 3 фасции срастаются.
- Внутришейная фасция париетальный (охватывает весь комплекс органов и футляр вокруг основного сосудисто-нервного пучка) и висцеральный (вокруг каждого органа дополнительное покрытие) листки.
- Предпозвоночная фасция покрывает длинные мышцы шеи и головы, симпатический ствол. Футляр для лестничных мыши, подключичных сосудов, плечевого сплетения.
Классификация Боброва:
- Поверхностная фасция – 2 фасция по Шевкуненко.
- Средняя фасция – 3 фасция по Шевкуненко.
- Глубокая фасция – 5 фасция по Шевкуненко.
Международная классификация:
1,2,3 фасции по Боброву + футляр для основного сосудисто-нервного пучка.
Клетчаточные пространства шеи.
Замкнутые:
- Надгрудинное межапоневротическое пространство (2-3 фасции). Сообщается со слепым мешком Грубера на задней поверхности кивательной мышцы.
- Фасциальный мешок поднижнечелюстной слюнной железы (2 фасция). Риск распространения воспаления на нижнюю челюсть.
- Клетчаточное пространство кивательной мышцы (2 фасция).
- Клетчаточное пространство щитовидной железы (между висцеральным листком 4 фасции и щитовидной железой со своей капсулой). Здесь распложены клетчатка, сосуды, нервы.
- Предпозвоночное клетчаточное пространство (под 5 фасцией).
Незамкнутые (сообщающиеся):
- Предорганное или претрахеальное (между париетальным и висцеральным листком 4 фасции). Сообщается с передним средостением.
- Позадиорганное (между 4 и 5 фасциями). Сообщается с задним средостением.
- Клетчаточное пространство основного сосудисто-нервного пучка. Сообщается с областью лица, передним и задним средостением.
- Клетчаточное пространство бокового Тр-ка шеи (между 2 и 5 фасциями). Сообщается с надостной и подмышечной ямками, передним средостением, клетчаткой верхней конечности.
Рефлексогенные зоны шеи – анатомические образования, воздействие на которые приводит к болевому шоку и требует дополнительного введения анестетиков.
- Основной сосудисто-нервный пучок – проекция от середины расстояния между вершиной сосцевидного отростка и углом нижней челюсти до грудинной ножки кивательной мышцы.
- Синокаротидная зона – место деления ОСА, верхний край щитовидного хряща.
- Места выхода соматических сплетений. Шейное – середина заднего края кивательной мышцы. Плечевое – между средней и нижней третью заднего края кивательной мышцы.
- Симпатический ствол. Верхний узел – С II–III. Средний – С VI. Нижний – С VII–Th I
- А. subclavia ? симпатических волокон.
Операции на органах шеи.
Вагосимпатическая блокада по Вишневскому : Профилактика плевропульмонального шока при открытом пневмотораксе. Больной находится на спине, под плечи подкладывают валик, голову поворачивают в сторону, рука и надплечье опускается книзу. Находят точку пересечения заднего края кивательной мышцы и наружной яремной вены. Пальцем надавливают до упора в поперечный отросток позвоночника, при этом сосудисто-нервный пучок смещается медиально. 2 мл 0,25% р-ра новокаина п/к, затем продвигают иглу до поперечного отростка – 10 мл новокаина, после чего вводят 40–50 мл новокаина.
Блокируется диафрагмальный нерв, n. vagus, симпатический ствол. При достижении результата возникает гиперемия лица и белочной оболочки глаза на соответствующей половине, синдром Клода Бернара-Горднера (птоз, миоз, эндофтальм).
Перевязка ОСА и НСА.
Показания: резекция нижней челюсти, опухоли области лица, аневризма. ОСА — желательно сшить т.к. при перевязке в 30% гибель, больше остаточных изменений. Накладываются 3 лигатуры не ближе 1 см до места бифуркации. Кровоснабжение восстанавливается за счет анастомозов между:
- Правой и левой НСА.
- НСА и а. subclavia.
- НСА и ВСА (а. ophtalmica).
- Правой и левой ВСА (виллизиев круг).
- ВСА и базиллярной артерией (виллизиев круг).
Перевязка НСА – рекомендуется перевязывать после отхождения а. thyroidea superior. Кровоснабжение восстанавливается за счет анастомозов между:
- Правой и левой НСА.
- НСА и а. subclavia.
- НСА и ВСА (а. ophtalmica).
Особенности операций на шее: к разрезам те же требования, что и к разрезам в области лица (закулисные или по естественным складкам кожи, ушивание п/ж/к, использование атравматических игл, наложение косметического шва, внутридермальный шов Холстеда). Особенности операций на венах шеи:
- Сращены с фасцией, не спадаются при повреждении.
- Давление ниже атмосферного.
- Отсутствуют клапаны. При ранениях м.б. воздушная эмболия. Поэтому при пересечении вены сначала накладывается зажим, а затем производится разрез.
Резекция щитовидной железы (струмэктомия).
Показания: тиреотоксикоз, наличие узлов, опухоли, воспалительные заболевания.
Субтотальная, субфасциальная резекция щитовидной железы по Николаеву.
Анатомические особенности:
- Богатое кровоснабжение – а. thyroidea superior (из НСА), а. thyroidea inferior (из щитошейного ствола), м.б. а. thyroidea imma (от дуги аорты).
- Возвратные нервы – прилежат к щитовидной железе сзади в области нижнего полюса.
- Паращитовидные железы – прилежат к задней поверхности щитовидной железы в области полюсов.
Осложнения:
- Кровотечение.
- Тиреотоксический криз (если излившийся коллоид, содержащий ТЗ, Т4 резорбируется в кровь). Поэтому обязательно промывать рану физ. р-ром и новокаином.
- Повреждение возвратных нервов (с 1 стороны — осиплость, с 2 сторон — афония). Поэтому операция под м/а.
- Асфиксия (при наличии очень большого зоба м.б. атрофия полуколец трахеи, что приведет к их спадению). Обязательно д.б. инструменты для трахеостомии.
- Излишнее удаление ? микседема.
- Тетания – удаление паращитовидных желез.
Трахеостомия
В зависимости от уровня сечения трахеи по отношению к перешейку щитовидной железы различают верхнюю, среднюю и нижнюю трахеотомию. При верхней трахеотомии разрез трахеи производят над перешейком, при средней – в пределах перешейка после его рассечения, при нижней – под перешейком. У детей обычно проводят нижнюю трахеотомию, гак как у них перешеек располагается выше, чем у взрослых. Кроме того, верхняя трахеотомия у детей может привести к воспалительным явлениям в подсвязочном пространстве, что в последствии затруднит возможность удаления трахеотомической канюли.
Показанием к операции является асфиксия, обусловленная воспалительным, аллергическим, токсическим отеком гортани, а также ожогами гортани, механическими травмами, новообразованиями, инородными телами, приводящими к стенозу или обтурации гортани.
Инструментарий, необходимый для выполнения операции, помимо обычного, составляет: однозубый острый крючок (Шессиньяка), расширитель трахеи (Труссо), трахеотомическая канюля (Люера).
Вскрытие трахеи в большинстве случаев производят под местной анестезией, когда операция должна быть выполнена немедленно, в необычной обстановке, при отсутствии специального инструментария приходится пользоваться имеющимися под руками инструментами и без анестезии, так как чувствительность у таких больных резко снижена.
Положение больного в течение всей операции — на спине с валиком под плечами с запрокинутой головой строго по срединной оси тела, что облегчает доступ к трахее и исключает вероятность повреждения сонной артерии.
Рассекают листок четвертой фасции, фиксирующий перешеек к перстневидному хрящу и поперечном направлении. После чего тупо отделяют перешеек вместе с покрывающей ею сзади фасцией от трахеи и отодвигают его тупым путем кверху или книзу в зависимости от вида трахеостомии, обнажая кольца трахеи. Гортань фиксируют, чтобы облегчить рассечение трахеи, прокалывая однозубым крючком дугу перстневидного хряща или перстнетрахеальную или перстнещитовидную связку. С помощью указанного крючка подтягивают гортань и трахею кверху. Взяв в правую руку остроконечный скальпель лезвием кверху, оперирующий кладет указательный палец сбоку от лезвия и, не доходя до кончика ножа на 1 см, рассекает 2-3 хряща трахеи снизу вверх (при верхней трахеотомии 2-3 хрящ трахеи, средний – 3-4 хрящ, нижний – 5-6 хрящ).
Вскрытие трахеи сопровождается кашлем с выделением мокроты. После прекращения кашля вводят в полость трахеи расширитель и, удерживая его в этом положении одной рукой, другой вводят канюлю, располагая щиток ее в сагиттальной плоскости. Диаметр канюли должен соответствовать длине разреза трахеи. Расширитель извлекают, канюлю поворачивают так, чтобы щиток располагался во фронтальной плоскости, и продвигают вниз. При правильном стоянии канюли можно ощутить струю воздуха, выходящую синхронно дыханию.
Начиная от углов, рану послойно зашивают по направлению к канюле.
Под канюлю подводят небольшую марлевую салфетку, а затем фиксируют канюлю, прикрепив две марлевые ленты к ее ушкам и завязав её сзади, на шее больного.
Осложнения:
- Кровотечение: повреждение основного сосудисто-нервного пучка – 100% гибель, незначительное кровотечение – аспирация крови в легкие. Поэтому обязательно произвести тщательный гемостаз.
- Образование трахеопищеводного свища. Лезвие скальпеля д.б. направлено вверх.
- Подкожная эмфизема (негерметичное ушивание фасции ? сдавление яремных вен ? ? оттока венозной крови из синусов черепа). Необходимо дополнительное наложение швов.
- Рассечение не всех слоев, возможно введение трубки под слизистую. Если слишком маленький разрез возможно вырывание кольца трахеи.
- При длительном стоянии трубки м.б. хондроперихондрит.
ЗАТЫЛКА И ШЕИ С УЧЕТОМ ТОПОГРАФИЧЕСКОЙ
АНАТОМИИ ЭТИХ ОБЛАСТЕЙ.
Цель: сформировать у студентов навыки проведения у животных хирургические операции в области головы, затылка и шеи.
Теоретический материал
Вопросы:
1. Анатомо-топографические данные области головы, затылка и шеи крупного рогатого скота и лошади.
3. Купирование ушных раковин у собак.
4. Трепанация придаточных пазух носа.
5. Введение носового кольца быку. Ринопластика.
6. Резекция затылочно-остистой связки.
7. Резекция яремной вены. Вскрытие трахеи.
Конспект.
1. Анатомо-топографические данные области головы, затылка и шеи крупного рогатого скота и лошади.
Смотри учебник по анатомии домашних животных.
Граница между головой и шеей определяется сегментальной плоскостью, проведенной по задним краям ветвей нижней челюсти.
Черепно-мозговой и лицевой отделы разграничиваются линией, проходящей по задним краям глазниц, затем по верхнему краю скуловой дуги до заднего края ветви нижней челюсти.
Потерю чувствительности тканей в области головы при выполнении большинства операций можно достичь в основном путем обезболивания ветвей тройничного нерва: глазничного, верхнечелюстного и нижнечелюстного, а также лицевого и первых двух шейных нервов.
Зоны иннервации головы.
Вся кожа области головы у крупного рогатого скота и лошади, за исключением задненижних участков и частично ушных раковин, иннервируется ветвями тройничного нерва (n.trigeminus), который еще в черепной коробке делится на 3 нерва: глазничный, верхнечелюстной и нижнечелюстной.
Глазничный (n. opthalmicus) – выходит через глазничную щель у лошади, а у крупного рогатого скота – через круглоглазничное отверстие. От него отходят нервы: слезный (у жвачных отдает нерв рога), лобный, носоресничный (его ветви – решетчатый и подблоковый).
Верхнечелюстной н. (n. maxilaris) появляется в клинонебной ямке у лошади через круглое, а у к.р.с. – через круглоглазничное отверстие. Он делится на: скуловой, подглазничный, клинонебный (его ветви – аборальный носовой, большой и малый небные нервы).
Нижнечелюстной н. (n. mandibularis) у лошади выходит через овальную вырезку, а у к.р.с. – через овальное отверстие. Он разветвляется на щечный, жевательный, височные глубокий и поверхностный, язычный, крыловой, межчелюстной и луночковый, нижнечелюстной н.
2. Декорнуация –ампутация рога (Decornuatio)
Роговой отросток лобной кости покрыт основой кожи рога, которая срастается с его надкостницей. Наружный слой основы кожи рога формирует сосочки, покрытые производящим слоем эпидермиса, последний продуцирует плотный роговой слой, формирующий роговой чехол рога.
Вначале на лобной кости под надкостницей формируется экзостоз, а в толще покрывающей его кожи – роговой зачаток. Вместе они образуют роговой бугорок (полость внутри соединяется с лобной пазухой).
Рог = корень (основание) + тело + верхушка.
Иннервация. Основной нерв у к.р.с. – ветвь глазничного н. – нерв рога (n. cornus) идет вдоль наружного лобного гребня (там же артерия рога).
Голодная диета – 10 часов и за 15 минут – нейролептики.
Для обезболивания н. рога иглу вводят подкожно на середине расстояния между основанием рога и задним краем орбиты по заднему краю наружного лобного гребня лобной кости и инъецируют 5 мл 3% новокаина, затем под лобный гребень на 1- 1,5 см и вводят 10-15 мл 3% новокаина.
Техника глухой ампутации рога по Григореску. Делают 2 разреза: 1 – по межроговому гребню на 6-7 см, 2-й – вдоль лобного гребня, соединяют их между собой вокруг рога, отпрепаровывают кожу вокруг на расстоянии 3-5 см. Отпиливают рог. Закрывают рану по центру петлевидными швами, затем узловатыми.
Блокада нервов, иннервирующих рог у барана.
Для блокады векоушного, слезного, лобного и подблокового нервов используется по 5 мл 2% новокаина. Векоушной нерв блокируется на середине расстояния между латеральным краем основания рога и углом нижней челюсти. Слезный нерв – в верхнем углу височной ямки. Блокада лобного и подблокового нервов – у переднего края основания рога созданием подкожного депо.
3. Купирование ушных раковин у собак.
Самостоятельно.
4. Трепанация придаточных пазух носа.
Вскрытие лобной пазухи у крупного рогатого скота.
-Trepanatio sinus frontalis.
Лобную пазуху вскрывают с лечебной (фронтиты, новообразования и т.п.) и диагностическими целями.
Лобная пазуха (Sinus frontalis) у взрослого к.р.с. располагается от гребня затылочной кости до линии, соединяющей середины орбит. Боковая граница – наружный гребень лобной кости.
Для успокоения вводят в/м 2% р-р ромпуна 0,3мл/100 кг массы.
Лобную пазуху у к.р.с. и овец трепанируют в точке, лежащей на середине расстояния между надглазничным отверстием (или орбитой) и срединной линией головы, а также несколько выше или ниже этого пункта.
При скоплении гноя в аборальных отделах пазухи отверстие высверливается вблизи основания рогового отростка.
На месте рассечения выполняют инфильтрационную анестезию 0,5% раствором новокаина.
Рассечение слоев: кожи, подкожной клетчатки, поверхностной двух -листковой фасции с толстым подкожным мускулом лба, подфасциальную клетчатку и надкостницу. Отверстие высверливают фрезой.
Вскрытие лобно-раковинной пазухи у лошади.
Лобно-раковинная пазуха у лошадей (Sinus conchofrontalis) разделена на правую и левую.
Задняя анатомическая граница проходит по переднему краю вырезки скуловой дуги (или по переднему краю челюстного сустава). Передняя – на 1,5 см впереди линии, соединяющей точки, установленные на середине расстояния между передним концом лицевого гребня и внутренним углом глаза (или на середине лицевого гребня). Боковая граница – по наружному лобному гребню, основанию скулового отростка лобной кости и внутреннему краю орбиты, затем по линии, соединяющей внутренний угол глаза и носочелюстную вырезку до передней границы. Хирургическая = анатомической границе.
Пазуху вскрывают вблизи передней хирургической границы на 1 см аборальнее от нее и на 3,5- 4 сбоку от срединной линии.
5. Введение нового кольца быку. Ринопластика.
Введение носового кольца быку.
Для обездвиживания – ромпун 0,3 мл/100 кг.
Обезболивание: проводниковая анестезия подглазничного нерва. Точка вкола – пересечение перпендикуляра от первого премоляра верхней челюсти на линию, идущую от наружного края орбиты параллельно спинке носа. Инъецируют с двух сторон по 10 мл 3% новоканина в каждое отверстие подглазничного канала.
Специальными щипцами вводят усмирительное кольцо в задневерхний участок перепончатой части носовой перегородки.
Ринопластика – пластика носогубного зеркала (Rhinoplastica).
Для обездвиживания – 4-5 мл ромпуна в/м или литическую смесь в/в или в/м (быку весом 1000кг 2,5% аминазина 20 мл, 1% димедрола 10 мл, 0,5% новокаина 30 мл). Обезболивание местное – двусторонняя блокада подглазничного нерва.
Техника операции. Поле очищают, обезжиривают 0,5% р-ром аммиака и обрабатывают йодированным спиртом 1:3000. Срезают омозолевшие части. Кровотечение предупреждают либо наложением пинцетов, либо – резинового жгута (вокруг верхней челюсти). Далее операцию выполняют в двух вариантах.
1 вариант (по Г.Н.Фоменко).
На перепончатой части носовой перегородки накладывается 1- 2 узловатых шва из кетгута. Затем инъецируют в толщу тканей в 6- 7 точках, совпадающих друг с другом верхних и нижних участков жидкую пластмассу – клей БФ- 2 или БФ- 6, можно в смеси с пенициллином 1:100 (клей способствует образованию рубцовой ткани). Раневая поверхность припудривается стрептоцидом и накладываются на носогубное зеркало 3-4 стежка петлевидного шва (капрон). Завязывают концы тройным узлом и оплавляют вместе раскаленным предметом. На 1-2 суток вставляют в ноздри резиновые трубочки (при отеке). Швы снимают на 10-14 день. Носовое кольцо вдевают через 45 дней.
2 вариант (И.И.Магда, Е.Н.Пономаренко, О.Б.Бондаренко).
После обработки поверхности дефекта вставляют закрытое усмирительное кольцо со спиленной верхушкой винта и фиксируют тесьмой к рогам. Кетгутом, двойными нитями накладывают 3 петлевидных шва. Через 45 дней петлю с рогов снимают.
Исключают мучные корма и автопоение переводят на ручное.
6. Резекция затылочно-остистой связки.
Самостоятельно.
7. Резекция яремной вены. Вскрытие трахеи.
Резекция яремной вены.
Самостоятельно.
Методика проведения занятия:
Студенты изучают анатомо-топографические данные головы на животных, препаратах и рисунках. Находят важнейшие ориентиры: щечный бугор у крупного рогатого скота, лицевой гребень у лошади, подглазничное и надглазничное отверстия, расположение главных нервных стволов и сосудов. Определяют точки для обезболивания подглазничного, лобного, подблокового и верхнечелюстного нервов у овцы. Уточняют топографию придаточных пазух носа: у крупного рогатого скота – лобной и верхнечелюстной, а у лошади – лобно-раковинной и верхнечелюстной.
Декорнуацию у крупного рогатого скота изучают по Григореску, на животном пальпируют наружный лобный гребень с целью обнаружения ориентира для проведения обезболивания нерва рога. Технику операции при ринопластике разбирают в двух вариантах, а резекцию яремной вены – подробно, по схеме, нарисованной на доске.
Из операций в области головы предлагается ознакомиться с купированием ушных раковин и с пластикой век и губной у собак.
Практические задания.
1. Зарисовать в рабочей тетради схемы зон кожной иннервации головы крупного рогатого скота и лошади.
2. Отыскать на черепах коровы и лошади основные ориентиры деления головы на области.
3. Определить точки обезболивания нервов головы коровы, лошади и овцы.
4. Показать на черепах и головах коровы и лошади анатомические и хирургические границы придаточных пазух носа.
5. Зарисовать в рабочую тетрадь схемы обезболивания нервов при декорнуации, ринопластике и трепанации придаточных пазух носа.
6. Отработать технику обезболивания нервов при декорнуации у барана.
Оборудование:
корова, овца, собака, черепа лошади и крупного рогатого скота; плакаты, таблицы, рисунки по теме; набор хирургических инструментов (скальпели, пинцеты, ножницы, иглодержатели, распатор, трепан, пила дуговая, усмирительное носовое кольцо и специальные щипцы для вставления кольца в носовую перегородку быку; иглы, шприцы; медикаменты (этиловый спирт, новокаин, нашатырный спирт, йод, фурацилин); перевязочный материал и т.д.
Список литературы:
1. Семенов, Б.С. Оперативная хирургия у животных. / Б.С. Семенов [и др.]. – М.: КолосС, 2012. – С.224 – 232, 315 – 331.. ISBN: 5-9532-0828-6.
2. Петраков, К.А. Оперативная хирургия с основами топографической анатомии животных. / К.А. Петраков, П.Т. Саленко, С.М. Панинский. – М.: КолосС, 2008. – С. 84 - 128. ISBN: 978-5-9532-0473-6.
1. Веремей, Э.И Оперативная хирургия с основами топографической анатомии. / Э.И.Веремей, Б.С. Семенов. –М.: Ураджай , 2001. – С. 185-258
2. Магда, И.И. Оперативная хирургия./ И.И.Магда [и др.]. - М.; Колос, 1990. - С. 116-166.
ТЕМА 9. ХИРУРГИЧЕСКИЕ ОПЕРАЦИИ В ОБЛАСТИ ХОЛКИ И ГРУДНОЙ КЛЕТКИ С УЧЕТОМ ТОПОГРАФИЧЕСКОЙ АНАТОМИИ.
Цель: сформировать у студентов навыки оказания скорой помощи животным при повреждениях в области холки и грудной клетки.
Теоретический материал
Вопросы:
1. Анатомо-топографическое строение грудной клетки. Иннервация.
2. Обезболивание грудной клетки.
3. Прокол плевры.
4. Поднадкостничная резекция ребра.
Конспект.


Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.


Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Читайте также:


