Невропатия на фоне остеохондроза

Басов Павел Игоревич Врач Невролог, Рефлексотерапевт, Гирудотерапевт.
Врач высшей квалификационной категории. медицинский стаж более 15 лет. Запись на приём
Поражения периферических нервов называются невропатиями или невритами.
- мононевропатию — поражение одного нерва,
- множественную мононевропатию — вовлечение более чем одного нерва, но в различных областях;
- полиневропатию — вовлечение нескольких нервов одновременно в одной области.
К признакам невропатий относят:
Выделяют несколько групп причин невропатий:
- Связанные с заболеваниями
Дефицит витамина В12, первичный билиарный цирроз печени, гипотиреоз, акромегалия, амилоидоз, полицитемия, рак легкого и молочной железы, гипогликемия, синдром Гийена — Барре, диабет, уремия, дефицит витаминов, хронические заболевания печени, нарушения кишечного всасывания, СПИД, миеломная болезнь, опухоли, заболевания позвоночника
- Связанные с лекарствами и ядами
Циспластин, пиридоксин, фенитоин, алкоголь, дапсон, амиодарон, метронидазол, дисульфарим, фенитоин, гидралазин, изониазид, нитрофураны, таксол, винкристин
Невропатии бывают: наследственные, компрессионные нейропатии (вследствие сжатия периферических нервов), Невропатии, обусловленные трением нерва о кость, связки, нахождение его в тесном канале, а также нейропатии при остеохондрозе позвоночника вследствие ущемления нервов при выходе из спинного мозга.
Карпальный тунельный синдром — боли, нарушения чувствительности и движений на уровне запястья для срединного нерва, на уровне локтя для локтевого нерва, для большеберцового нерва на уровне голеностопного сустава.
Лечение — наложение лангет и шин, хирургическая коррекция, физиотерапия.
Невропатии при остеохондрозе позвоночника
В позвоночном столбе есть три отдела — шейный, грудной и поясничный. Проявления остеохондроза зависят от места его наибольшего повреждения. Традиционно выделяют три формы остеохондроза — шейный, грудной и поясничный. При шейном остеохондрозе появляются боли области шеи, затылка, ключицы и плеча; иногда они распространяется по всей руке, и захватывают переднебоковую часть грудной клетки. Больные жалуются на ограничение подвижности шеи, хруст в области шеи.
Через отверстия позвонков выходят артерии — кровеносные сосуды осуществляющие питание жизненно важных областей центральной нервной системы. При сдавливании этих артерий возникают головные боли, шум и звон в ушах, головокружение, двоение в глазах, повышение артериального давления. Поражение шейного отдела может приводить к возникновению болевых ощущений в области сердца. Боли могут быть различной продолжительности и интенсивности. Больные с преимущественным поражением грудного отдела позвоночника жалуются на боли в спине, в грудной клетки. Могут быть также функциональные нарушения органов желудочно-кишечного тракта. При поражении поясничного отдела позвоночника больного беспокоят боли в пояснице. Они могут быть трех типов. При первом типе боли возникают периодически. Они умеренные, усиливается утром после вставания, проходят через15–20 минут, но затем вновь появляются после ходьбы, долгого пребывания в вертикальном положении или работе в одной позе. При втором типе боли появляются внезапно, иногда без всякой видимой причины или при небольшой нагрузке, очень сильные, больному трудно пошевелиться, лечь, встать, ходить. Боли постепенно проходят в течение нескольких часов — или дней. Третий тип — это ишиас. Наряду с сильнейшими болями в пояснице появляются боли в ягодице и по задней поверхности бедра. Лечение остеохондроза позвоночника — трудная задача, но вполне выполнимая при использовании современных методов лечения. Залогом успешности лечения является своевременное обращение к специалисту по лечению заболеваний позвоночника и суставов. Больной должен внести определенные коррективы в свой образ жизни. Важно нормализовать массу тела. Спать следует на жестком поверхности (щите). Надо избегать резких движений, подъема тяжестей, периодически во время работы менять позу. Для получения улучшения самочувствия наиболее эффективной признается мануальная терапия, а также мануальная терапия в сочетании с массажем, лечебной физкультурой, иглотерапией. Главным условием здесь является проведение всех этих процедур специалистами в центрах с большим опытом проведения такого рода исследований. Весьма эффективно при хронических болях и для предупреждения обострений заболевания санаторно-курортное лечение на курортах с естественными лечебными факторами — минеральными водами (сероводородными, сернисто-водородными, радоновыми) и лечебными грязями.
Инсульт - это острое нарушение мозгового кровообращения, в результате разрыва или закупорки кровеносного сосуда головного мозга. К сожалению, инсульт - одна из самых частых причин смерти. Во всем мире инсульт занимает 3 место среди причин общей смертности, уступая лишь сердечно-сосудистой патологии и онкологическим заболеваниям. Но так ли уж бесперспективно бороться с этим грозным заболеванием? Посмотрим на пример экономически-развитых стран.
- Общие вопросы
- Аллергология-Иммунология
- Венерология
- Гастроэнтерология
- Гинекология
- Гирудотерапия
- Дерматология
- Кардиология
- Колопроктология
- Маммология
- Мануальная терапия
- Неврология
- Оториноларингология
- Офтальмология
- Терапия
- Урология-Андрология
- Эндокринология
Попала в Евромедпрестиж впервые, очень понравилась как сама клиника, так и отношение персонала. Повторно шла в нее уже так сказать с удовольствием. Отдельное спасибо врачам за грамотные и профессиональные консультации.
Огромная благодарность руководству Евромедпрестиж! А также выражаю благодарность всему персоналу за профессионализм, прекрасное человеческое отношение, и высочайший уровень обслуживания. Очень нравится отсутствие очередей. Еще раз спасибо вам!
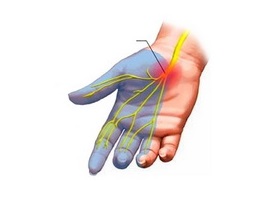
Общие сведения
Нервная система представлена различными нервными сплетениями, периферическими нервами, спинным и головным мозгом. Нейропатия — это поражение нервной системы невоспалительного характера.
Периферические нервы имеют очень тонкую структуру и неустойчивы к воздействию повреждающих факторов. По уровню поражения выделяют:
- Мононейропатию. Характеризуется поражением одного единственного нерва. Мононевропатия считается довольно распространённым вариантом. Чаще всего диагностируется мононевропатия верхней конечности (мононеврит лучевого или локтевого нерва).
- Множественная нейропатия с поражением нескольких нервных окончаний.
- Полинейропатия, для которой характерно вовлечение в процесс нескольких нервов, локализованных в одной зоне.
Патогенез
Нейропатию принято определять характером повреждения нерва и его расположением. Чаще всего патология формируется после травматического повреждения, после перенесенных общих заболеваний и при интоксикации.
Выделяют 3 основные формы нейропатии:
- Посттравматическая нейропатия. Нарушение целостности нервной миелиновой оболочки происходит в результате острой травмы либо сильного удара. При отёке ткани, неправильном формировании рубца и переломе костей происходит сдавливание нервных волокон. Посттравматическая нейропатия характерна для локтевого, седалищного и лучевого нервов.
- Диабетическая нейропатия. Поражение нервных окончаний регистрируется и при высоком содержании в крови сахара и липидов крови.
- Токсическая нейропатия. В результате таких инфекционных заболеваний, как герпес, ВИЧ, дифтерия и др., происходит токсическое поражение нервного сплетения. Отравление химическими соединениями и передозировка некоторых медикаментов может привести к нарушению целостности нервного ствола.
Нейропатия может развиться на фоне заболевания печеночной системы, патологии почек, при остеохондрозе позвоночника, артрите, наличии новообразований и при недостаточном содержании в организме гормонов щитовидной железы.
Классификация
По локализации классифицируют:
Причины
Крайне редко нейропатия развивается как отдельное самостоятельное заболевание. Чаще всего нервные окончания поражаются на фоне хронически протекающей патологии, которая выступает в качестве травмирующего фактора. Развитию нейропатии предшествуют следующие заболевания и состояния:
- гиповитаминоз;
- нарушение метаболизма;
- снижение реактивности;
- интоксикация, отравление;
- травма нервного волокна;
- новообразования (злокачественные и доброкачественные);
- сильное переохлаждение;
- наследственная патология;
- диагностированные эндокринные заболевания.
Симптомы нейропатии
При поражении нервных окончаний происходит истончение мышечных волокон и нарушение их рефлекторной функции. Параллельно отмечается снижение сократительной способности и частичная потеря чувствительности к раздражителям, которые вызывают болевой синдром.
Клиническая картина нейропатии может быть самой разной, а патологический процесс локализоваться в любом месте, вызывая нейропатию малоберцового нерва, тройничного нерва, лицевого нерва, локтевого и лучевого нерва. Поражение чувствительной, двигательной или вегетативной функции нерва отрицательно сказывается на качестве жизни пациента. У пациентов с сахарным диабетом встречается несколько форм нейропатии:
- Периферическая нейропатия. Характерно поражение периферических нервов, которые отвечают за иннервацию верхних и нижних конечностей. Симптомы нейропатии верхних конечностей проявляются в виде нарушения чувствительности в пальцах рук и ног, чувстве покалывания, ощущении онемения верхних конечностей. Симптомы нейропатии нижних конечностей идентичны: отмечаются покалывания и нарушения чувствительности нижних конечностей.
- Проксимальная форма. Характеризуется нарушением чувствительности в основном в нижних конечностях (ягодицы, бедро, голень).
- Автономная форма. Отмечается функциональное нарушение органов мочеполовой системы и органов пищеварительного тракта.
На начальной стадии пациенты предъявляют жалобы на мышечную слабость и парестезии. У каждого второго больного заболевание поражает сначала нижние конечности, а затем и верхние. Бывает и одновременное поражение верхнего и нижнего пояса.
Характерные симптомы алкогольной нейропатии:
- резкое снижение, а в будущем полное отсутствие сухожильных рефлексов;
- диффузное снижение мышечного тонуса.
Алкогольная нейропатия характеризуется нарушением работы и мимической мускулатуры, а в более запущенных случаях отмечается задержка мочеиспускания. В развёрнутой стадии для алкогольной полинейропатии характерно:
- мышечная слабость в конечностях: односторонняя или симметричная;
- парезы и параличи;
- нарушение поверхностной чувствительности;
- резкое угнетение сухожильных рефлексов с последующим их полным угасанием.
Анализы и диагностика
Нейропатия считается довольно сложным для диагностики заболеванием, поэтому так важно грамотно и тщательно собрать анамнез. Трудность заключается в длительном отсутствии определённой симптоматики. Доктору предстоит выяснить: принимались ли медикаменты, переносились ли вирусные заболевания, был ли контакт с некоторыми химическими веществами.
Дебют заболевания может произойти на фоне злоупотребления алкогольсодержащими напитками. Диагноз собирается по крупицам на основании многих факторов. Нейропатия может протекать по-разному: прогрессируя в течение нескольких дней или лет, и даже молниеносно.
При помощи пальпации доктор обследует нервные стволы, выявляя болезненность и утолщение по их ходу. Обязательно проведение пробы Тиннеля. Данный метод основан на поколачивании по нервному окончанию и выявлении покалывания в зоне чувствительной иннервации.
Лабораторно проводится анализ крови с определением СОЭ, измеряется уровень сахара. Дополнительно проводится рентгенографическое исследование грудной клетки. Также выполняется электрофорез сывороточных белков.
Лечение
Терапия поражения нервных окончаний невоспалительного характера носит индивидуальный характер и требует не только комплексного подхода, но и регулярной профилактики.
Методы лечения подбираются в зависимости от формы, степени и причин, которые способствовали поражению нервно-мышечной проводимости. Вся терапия направлена на полноценное восстановление проводимости нерва. При токсическом поражении нервной системы проводятся дезинтоксикационные мероприятия (устранение влияющих факторов, введение антидота).
При диабетической форме рекомендуются мероприятия по поддержанию нормального уровня сахара в крови. Параллельно рекомендуется избавление от вредных привычек. Нарушение метаболизма при сахарном диабете способствует повышению уровня свободных радикалов, циркулирующих в кровяном русле, при нарушенной антиоксидатной активности собственных органов и систем. Всё это ведёт к нарушению целостности внутренней оболочки сосуда и нервного волокна.
При диабетической нейропатии показана применение медикаментов на основе Альфа-липоевой кислоты:
Традиционный неврологический набор подразумевает введение витаминов группы В для полноценного восстановления нервно-мышечной проводимости. Не рекомендуется прибегать к лечению народными средствами.
При посттравматической форме устраняются травмирующие факторы. Назначаются обезболивающие средства, витаминные комплексы, а также медикаменты, усиливающие регенеративную способность и нормализующие обмен веществ.
Эффективно проведение физиотерапевтических процедур.
Лекарства
Лечение нейропатии нижних конечностей включает назначение следующих медикаментов:
- Нейропротекторы или ускорители обмена веществ в нервных клетках. Препараты для лечения:Милдронат; Пирацетам.
- Антихолинэстеразные медикаменты, действие которых направлено на оптимизацию сенсорной работы нервных окончаний. Препараты улучшают нервно мышечную проводимость нижних конечностей. К ним относятся:Прозерин; Ипидакрин.
- Антиоксиданты. Предупреждают негативные последствия от влияния свободных радикалов на работу нервной системы. Высокая концентрация свободных радикалов оказывает разрушающее воздействие на состояние тканей периферической нервной системы. Препараты: Цитофлавин; Мексидол.
- Альфа-липоевая кислота. Препараты способствуют восстановлению нейроцитов, ускоряют метаболизм. Высокая эффективность наблюдается при диабетической нейропатии.
- Иные медикаменты. Хороший эффект даёт применение витаминов группы В, в частности пациентам с нейропатиями показаны В1, В6, В12. Витаминные комплексы способствуют восстановлению нервно-мышечной проводимости. Есть таблетированная и инъекционная форма: Мильгамма; Нейромультивит; Комбилипен.
Не рекомендуется проводить самостоятельное лечение в домашних условиях.
Нейропатическая боль возникает при нарушении передачи импульсных сигналов по нервам. У взрослых нейропатический болевой синдром описывается как колющий, обжигающий, стреляющий и часто ассоциируется с поражением электрическим током.
Терапию начинают с самых простых обезболивающих средств (Ибупрофен, Кетонал). При их неэффективности и сильной выраженности болевого синдрома назначаются антидепрессанты и противоэпилептические средства (например, Тебантин).

Препараты данной группы довольно часто применяются для купирования нейропатической боли. Считается, что механизм их воздействия основан на препятствовании передачи нервных импульсов. Самым часто назначаемым медикаментом является Амитриптилин. Эффект может наступить уже через несколько дней, но в некоторых случаях противоболевая терапия растягивается на 2-3 недели. Максимальный эффект терапии регистрируется на 4-6 неделе интенсивного лечения. Побочным эффектом терапии является сонливость, именно поэтому лечение начинают с самых маленьких доз, постепенно увеличивая дозировку для лучше переносимости. Рекомендуется обильное питьё.
При невозможности применять антидепрессанты назначаются анти-эпилептические средства (Прегабалин, Габапентин). Помимо терапии эпилепсии медикаменты отлично купируют нейропатический болевой синдром. Лечение начинают с самых маленьких доз, идентично терапии антидепрессантами.
Процедуры и операции
Нейропатия малоберцового нерва помимо медикаментозной терапии включает и физиотерапевтические процедуры:
- Магнитотерапия. Основывается на воздействии магнитного поля на организм человека, что способствует купированию болевого синдрома, восстановлению нервных клеток, уменьшению выраженности воспалительной реакции.
- Амплипульс. Основывается на воздействии на поражённую область модулированного тока, благодаря которому происходит восстановление нервных клеток, уменьшается отёчность. Оказывает противовоспалительное воздействие.
- Электрофорез с лекарственными средствами. Основывается на воздействии электрического поля, благодаря чему медикаменты попадают в очаг воспаления.
- Ультразвуковая терапия. При воздействии ультразвука стимулируется кровообращение, уменьшается выраженность болевого синдрома. Оказывает тонизирующее и противовоспалительное воздействие.
- Электростимуляция. Восстановление нервно-мышечной проводимости происходит под воздействием электрического тока.
Аналогично проводится лечение нейропатии лучевого нерва. Для восстановления лучевого нерва также рекомендован курсовой массаж.
Профилактика
Профилактические мероприятия включают своевременное лечение инфекционных и системных заболеваний, нормализацию общего метаболизма. Важно понимать, что патология может приобрести хроническое течение, именно поэтому так важно проведение своевременного и грамотного лечения.
При слабовыраженном течении заболевания и хронической форме нейропатии показано санаторно-курортное лечение, где проводится:
- аромафитотерапия;
- лазерное и световое лечение;
- магнитотерапия;
- массаж, ЛФК;
- иглорефлексотерапия;
- психотерапия.
Последствия и осложнения
Осложнений при периферической нейропатии много и зависят они в первую очередь от причинного фактора, который привёл к поражения нервного ствола. Основные осложнения:
- Диабетическая стопа. Считается одним из самых страшных осложнений сахарного диабета.
- Гангрена. Причиной гнилостного процесса является полное отсутствие кровотока в поражённой области. Патология требует экстренного хирургического лечения: иссечение некротизированных участков, ампутация конечности.
- Автономная сердечно-сосудистая нейропатия. Характерно нарушение различных вегетативных нервных функций, в том числе потоотделение, контроль над мочевым пузырём, частота сердечных сокращений, уровень кровяного давления.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Влияние остеохондроза на сердце обусловлено не только ущемлением нервных корешков в грудном отделе, откуда отходят кардиальные нервные сплетения. Они участвуют в регуляции работы сердца и внутренних органов.
Существенное влияние оказывают дегенеративно-дистрофические болезни позвоночника на артериальное давление. Под движением повышенных нервных импульсов сосуды спазмируются. На этом фоне увеличивается нагрузка на сердце, поэтому при болезнях позвоночного столба наблюдается гипертония.
Об этих заболеваниях и их взаимосвязи с патологией позвоночного столба поговорим подробнее в статье.

Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Экстрасистолия при остеохондрозе проявляется не сразу. Учащенное сердцебиение вначале появляется кратковременно. При наклонах, сгибании или на фоне тяжелой физической нагрузки ущемляется нервный корешок. Если наблюдается сдавление нерва в грудном отделе, нарушается работа сердечной мышцы – миокарда.
Если симптом проявляется длительно, высока вероятность хронической гипоксии сердечной мышцы. Экстрасистолия при заболевании является лишь первым признаком патологии. Периодические непроизвольные сокращения сердца вначале появляются лишь при интенсивной физической нагрузке. Когда миокарду не хватает кислорода, чтобы протолкнуть кровь, скопившуюся в камерах сердца, необходимы дополнительные сокращения.
Другие причины учащенного сердцебиения:
- нервные переживания;
- эмоциональные стрессы;
- холецистит и остеохондроз;
- воспаление легочной ткани.
Незначительные экстрасистолы появляются и у здоровых людей. Прежде чем лечить недуг, следует разобраться в его причинах.
Грудной остеохондроз и аритмия – сочетающиеся виды патологии. Вследствие выпадения межпозвонковых дисков формируется ущемление нервных корешков. Если сдавливается кардиальный нерв, развивается аритмия (нарушение синхронности сердечного ритма). В то же время увеличение размеров сердца может привести к остеохондрозу и сколиозу позвоночного столба.
Врачи отдельно выделяют экстрасистолию на фоне повышения импульсации блуждающего нерва. Физические нагрузки, адекватные возрастным особенностям организма, не вызывают нарушений гемодинамики и способствуют укреплению мышечной ткани, в т.ч. и миокарда. Слишком сильные тренировки формируют гипоксию скелетной мускулатуры.
Учащенное сердцебиение, аритмия и экстрасистолия – состояния, которые взаимосвязаны между собой. Циклический механизм сердечной патологии необходимо устранять на ранних стадиях, чтобы исключить более серьезные проблемы – ишемическую болезнь и инфаркт миокарда.

Перебои в работе сердца появляются на фоне шейного остеохондроза. Механизм формирования данной патологии тесно связан со сдавлением позвоночной артерии. Этот сосуд питает кровью четвертую часть мозговой ткани. При нехватке кислорода в мозговой ткани формируется гипоксия. Данный недуг приводит к нарушению центральной иннервации внутренних органов. На этом фоне сложно исключить перебои в сердечной деятельности.
Очевидно, что вышеописанные патологические состояния лучше определить на ранних стадиях.
Симптомы остеохондроза с патологией сердечной деятельности:
- Сильные точки за грудиной (повышенное сердцебиение).
- Напряжение между лопатками.
- Периодическое предобморочное состояние.
- Чувство нехватки воздуха и тревоги.
- Потливость, жар и общий дискомфорт.
- Усиленный пульс с периодическими сильными волнами – экстрасистола.
- Объем экстрасистолического выброса выше нормального (при измерении медицинским тонометром).
Дегенеративно-дистрофические изменения грудного отдела позвоночника начальной степени могут не доставлять человеку неудобств. Тем не менее уже при 2-й степени патологии аритмия и экстрасистолия могут быть сильно выражены.
Лечение недуга врачи назначают, когда количество внеочередных сокращений сердца в сутки превышается 700 раз. Лечить данное осложнение остеохондроза будет кардиолог.
Гипертония и остеохондроз шейного отдела позвоночника – взаимосвязанные состояния. Они часто существуют вместе. Вследствие этого у всех пациентов с дегенеративно-дистрофическими заболеваниями сердца врачи всегда измеряют артериальное давление. У многих оно оказывается выше 140/80 мм рт. ст.
Дегенеративные изменения шейного отдела позвоночника часто приводят к гипертонии. Взаимосвязь между данными видами патологии не выявлена. На практике установлено, что изменения в грудном и шейном отделах позвоночного столба приводят к незначительному повышению артериального давления.
Когда к патологии присоединяется ущемление позвоночной артерии в поперечных отростках позвонков, возникает кризовое течение болезни. При гипертоническом кризе цифры артериального давления повышаются до уровня 220/110 мм рт. ст. На этом фоне вполне вероятны перебои в работе сердца.
Взаимоотношения между дегенеративно-дистрофическими процессами позвоночника и гипертонией до конца не изучены, поэтому врачи не могут полностью вылечить гипертонию, а лишь назначают препараты для временного снижения давления.
Гипертония в ряде случаев возникает на начальной стадии шейного остеохондроза. При ней артериальное давление повышается незначительно. Когда возникает сдавление позвоночной артерии, формируется особая форма патологии – церебрально-ишемическая.
Научные исследования доказали также то, что любые виды шейного остеохондроза отягощают течение гипертонической болезни. Они способствуют повышению резистентности к гипотензивной терапии.
Грудной остеохондроз и гипертония на его фоне приводят к другим изменениям внутренних органов. К примеру, у 40% пациентов с данными видами недугов прослеживается тахикардия (учащение сердечных сокращений). Особо часто такое состояние наблюдается у пожилых людей в возрасте 40-60 лет.
У молодых людей для остеохондроза более характерны такие изменения сердечной деятельности, как повышенное сердцебиение, аритмия и экстрасистолия.
Чтобы устранить данные патологические изменения, следует на начальных стадиях вылечить повышенное артериальное давление.
Какие симптомы свидетельствуют о сочетании дегенерации позвоночника и гипертонии:
Чтобы подобрать оптимальную терапию патологии, следует постоянно измерять артериальное давление.
У 5% пациентов с остеохондрозом грудного и шейного отделов позвоночника наблюдается пониженное артериальное давление. Такая форма патологии лечится с большим трудом.
Основная патогенетическая связь между гипертонией и заболеваниями позвоночного столба заключается в ущемлении позвоночной (вертебральной) артерии, локализующейся вдоль позвоночной оси. Данный сосуд может пережиматься мышцами или костными остеофитами при декомпресссии, что приводит к повышению внутрисосудистого давления.
Аритмия и экстрасистолия появляются тогда, когда сердце не справляется с повышенной нагрузкой.
При остеохондрозе поясничного отдела позвоночника кора надпочечников выделяет повышенное количество катехоламинов – химических веществ, спазмирующих сосуды. Такое состояние дополнительно провоцирует перепады давления в виде скачков. Каждый выброс простагландинов приводит к кризовым цифрам давления.
Таким образом, гипертония, экстрасистолия, аритмия и сердцебиение при остеохондрозе – опасные осложнения патологии, которые лучше лечить на начальных этапах.
Основные симптомы и лечение остеохондроза
Остеохондроз — это весьма распространенный недуг, который может появиться как на фоне избыточного веса или недостаточной физической нагрузки, так и по причине нарушения кровоснабжения тканей позвоночного столба, переохлаждения, искривления осанки и множеству иных причин.
Заболевание приводит к ряду дистрофических процессов, происходящих в тканях хряща и костных волокнах позвоночника. Как следствие, наблюдается нарушение целостности межпозвоночных дисков, повреждение связок и суставов позвоночника.


Риск развития остеохондроза, который часто становится причиной радикулита и иных проблем со спиной, повышается с возрастом. Начиная с 20-ти лет, этот недуг, в большей или меньшей степени, наблюдается почти у половины населения земного шара.
Остеохондроз позвоночника нарушает нормальное функционирование работу организма, оказывая неблагоприятное воздействие на процесс кровообращения, приводя к излишнему напряжению мышц, причиняя боль в области спины и существенный дискомфорт. Этот недуг способен снижать качество жизни, нарушая умственную и физическую активность, а также являясь причиной ряда иных заболеваний.
Для того, чтобы классифицировать симптомы радикулита, необходимо уяснить, что существует несколько видов недуга, различающихся не только по основной локализации, но и по ярду симптомом и признаков.
В медицине, принято разделять остеохондроз позвоночника на:
- остеохондроз шеи;
- грудной;
- поясничный или пояснично-крестцовый;
- комбинированный — сочетающий в себе сразу несколько видов.
Наиболее распространенный вид — остеохондроз шеи, встречается более чем в половине случаев. При этом, многие периодически испытывают на себе признаки радикулита, являющегося ярко выраженным симптомом остеохондроза поясничного отдела позвоночника.
В числе основных признаков недуга — боль, носящая острый, либо ноющий характер, скованность, ограничение подвижности. Локализация боли может быть в области шеи, копчика, плечевого сустава и т.д. Она полностью зависит от разновидности болезни. В случае, когда речь идет о сдавливании нервного корешка в области позвоночного столба, пациент может испытывать резкий приступ боли, так называемый прострел, отдающий в верхнюю или нижнюю конечность. Также, вполне свойственны ощущения онемения, частичной потери чувствительности, ослабление двигательной активности мышц и т.д.


Остеохондроз шеи и плечевого отдела позвоночника встречаются чаще всего. В числе характерных симптомом:
- боли в районе шеи, переходящие в область плечевого сустава и даже отдающие в затылок;
- боль в области шеи, переходящая в руку, снижение двигательной активности конечности, слабость мышц;
- затрудненный поворот головы из стороны в сторону, сопровождающийся дискомфортом и ноющей болью в области шеи и плечевого сустава;
- хруст и дискомфорт, при попытке совершить махи руками;
- боли в области грудины, отдающие в руку;
- жжение в районе лопаток;
- шум в ушах, усталость, даже при незначительной умственной или физической нагрузке;
- мигрени, головокружения, снижение зрения и слуха.
Боли могут носить ноющий характер, локализуясь в области задней половины шеи и боковой части затылка. Они усиливаются при движении и сопровождаются определенным дискомфортом. Приступ остеохондроза плечевого сустава может причинять нестерпимую боль. Ноющие боли в области плечевого сустава мешают нормально работать, затрудняют движения рук, провоцируют онемение пальцев.
Лечить остеохондроз шей нужно незамедлительно, так как нарушение кровообращения в данной области, может стать причиной развития куда более серьезных заболеваний, вплоть до угнетения функций сердечно-сосудистой системы, сердца и т.д.
Еще один весьма распространенный вид остеохондроза — грудной. Он отличается от плечевого по ряду признаков. Так, среди наиболее выраженных симптомом:
- боли в области межреберья;
- боли, при попытке совершения глубокого вдоха, либо выдоха;
- боли при попытке поднять руки;
- дискомфорт, проявляющийся при наклоне корпуса.
Как и плечевой остеохондроз, данный вид недуга проявляет себя острой или ноющей болью и скованностью движений. Приступ сопровождается сильной болью в области пораженного сустава. Локализуются неприятные ощущения в районе грудной клетки. Они могут лишь усиливаться при движении, наклонах, вибрации. Важно, не перепутать болезнь с начинающимся сердечным приступом и вовремя обратиться к специалисту.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…


Поясничный остеохондроз позвоночника не так распространен, как остеохондроз шеи и плечевого сустава. Однако, он может вызвать вполне ощутимый приступ радикулита, который точно запомнится больному надолго. Боль может отдавать в область копчика, затрудняя и сковывая движения. Снять приступ радикулита можно, при помощи сильнодействующих обезболивающих препаратов, но если болезнь не лечить, то неприятные ощущения вернутся вновь.
Чаще всего, пациенты испытывают тупую ноющую боль, которая не проходит на протяжении довольно длительного промежутка времени. Она локализуется в области копчика и поясницы, усиливаясь после физических нагрузок и переходя в острый приступ обострившегося радикулита при переохлаждении.
Отдающая в ногу, боль, усиливается в момент кашля, чихания, при тряске, а также после долгого пребывания в неудобной позе.
В числе симптомов:
- мурашки, покалывания в конечности;
- ухудшение чувствительности в области бедра, ягодиц, копчика, а также голеней и стопы;
- нарушения потоотделения;
- ощущение холода в конечностях;
- болевой синдром, локализующийся в области поясницы, копчика, отдающий в ногу.
Столь распространенный недуг, как остеохондроз позвоночника может проявляться в виде радикулита, поражения плечевого сустава, шеи и т.д. Однако, лечение различных форм недуга мало чем отличается. Как можно наблюдать на фото, болезнь поражает хрящевую и костную ткани сустава. А это значит, что лечение радикулита должно сводиться к предотвращению дальнейших разрушений и актуальной восстанавливающей терапии.
Таким образом, грудной остеохондроз симптомы и лечение схожи с симптомами и лечением радикулита поясничного отдела позвоночника.
Первым делом, когда наблюдается приступ радикулита, необходимо снять болевой симптом. Ведь приступ отличается наиболее интенсивной болью, локализующейся в плечевой или поясничной области сустава, которою трудно терпеть.


Когда острый приступ снят, можно переходить к основному лечению:
- массажу позвоночника;
- лечебной физкультуре;
- физиотерапии;
- медикаментозной терапии позвоночника и т.д.
Также, плечевой остеохондроз неплохо лечится при помощи восточных техник: иглоукалывание, точечный массаж плечевого сустава и т.д. Те же методы можно использовать и дабы предотвратить новый приступ радикулита.
Читайте также:


