Некроз копчикового отдела позвоночника
Такой симптом как боль в копчике встречается довольно часто. Связано это с тем, что существует масса причин, которые могут спровоцировать данное клиническое проявление. Самыми частыми причинами возникновения болей в копчике являются различные виды травм (например, переломы, ушибы). Как правило, боли в копчике увеличиваются при сдавливании копчика, после принятия сидячего положения, а также при движениях больного. Помимо болезненных ощущений больной также может ощущать дискомфорт, жжение и чувство тяжести в области копчика.
Опасностью данной патологии является то, что при нарушениях копчикового отдела позвоночника нередко страдают соседние органы и системы. При болевом синдроме у человека ограничивается физическая активность, затрудняется акт мочеиспускания и дефекации, а также наблюдаются проблемы со сном. Помимо этого, слабое кровоснабжение в области копчика создает благоприятную среду для распространения инфекции. Длительность инфекционного процесса приводит к образованию свищей, которые могут соединяться с соседними органами (например, с мошонкой, передней брюшной стенкой, половыми органами и другими) и с окружающей средой.
Анатомия копчика и копчико-крестцового сустава
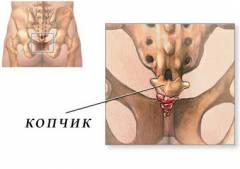
Анатомическое положение копчика имеет форму перевернутого треугольника. Копчик является конечной частью позвоночного столба и представляет собой кость, которая состоит из трех – пяти сросшихся между собой позвонков. Лишь в первом позвонке копчика различают суставные поверхности, в остальных образующих копчик позвонках различают только тело.
Копчиковая кость соединена с крестцом (предпоследняя позвоночная кость) посредством крестцово-копчикового сустава, в состав которого входят хрящевая прослойка, связки и остатки суставной капсулы. От первого копчикового позвонка выступают поперечные отростки и так называемые копчиковые рога, которые посредством суставной поверхности также соединяются с крестцом. Благодаря крестцово-копчиковому соединению копчик имеет возможность отклониться во время родов, способствуя тем самым физиологическому процессу деторождения.
Вокруг копчика расположено большое количество нервных волокон, что может обуславливать боли в отдаленном периоде (спустя время), особенно при неправильном сращении костных фрагментов.
Через копчиковые отверстия проходят конечные спинномозговые нервы, которые иннервируют такие зоны человеческого тела как:
- внутренние половые органы (например, матка с придатками);
- наружные половые органы (например, мошонка, половые губы);
- органы малого таза (например, мочевой пузырь, прямая кишка).
В синхондрозе (хрящевое соединение костей) копчика участвуют следующие связки:
- латеральная крестцово-копчиковая связка;
- вентральная крестцово-копчиковая связка;
- поверхностная дорсальная крестцово-копчиковая связка;
- глубокая дорсальная крестцово-копчиковая связка;
- крестцово-остистая связка.
Что касается воспалительного процесса в копчиковых связках, то его возникновение может быть из-за травм, а также вследствие проникновения инфекции. Развитие воспалительного процесса в связках наступает достаточно быстро, и основными клиническими проявлениями в этом случае будут отечность, гиперемия (покраснение) и местное повышение температуры.
Предрасполагающими факторами развития воспалительного процесса являются:
- ослабленный иммунитет;
- сидячий образ жизни;
- наличие хронических заболеваний.
Существуют следующие мышцы, которые крепятся к копчику:
- Мышца, поднимающая задний проход. Данная мышца парная. Имеет треугольную форму. В ее состав входят лобково-копчиковая и подвздошно-копчиковая мышцы. Участвует в образовании воронкообразной мышечной пластинки заднего прохода.
- Лобково-копчиковая мышца. Простилается от лобковой кости до копчика. Основная ее функция – сжиматель. Данная мышца суживает у женщин влагалище, а также участвует в сужении дистального отдела прямой кишки. Входит в состав мышцы, поднимающей задний проход.
- Подвздошно-копчиковая мышца. Берет начало от сухожильной дуги. Участвует в образовании сухожилия, расположенного между верхушкой копчика и прямой кишкой. Основной ее функцией является поднятие тазового дна.
- Прямокишечно-копчиковая мышца. Простилается от передней поверхности второго и третьего копчиковых позвонков до продольного мышечного слоя прямой кишки. Основная ее функция – фиксация прямой кишки.
- Копчиковая мышца. Данная мышца берет начало от седалищной ости и прикрепляется к боковым краям нижних позвонков. Своим передним краем крепится к мышце, поднимающей задний проход.
- Наружный сфинктер (сжиматель) заднего прохода. Представляет собой кольцевую структуру окружающую заднепроходной канал. К копчику прикреплена ее поверхностная часть. Данный мышечный комплекс сжимает с боков задний проход, благодаря чему анус приобретает форму продольной щели.
Причины болей в копчике
Выделяют следующие причины развития болей в копчике:
- травма копчика;
- киста копчика;
- остеохондроз;
- тяжелые роды;
- заболевания неврологического характера;
- заболевания прямой и сигмовидной кишки;
- воспалительные заболевания органов малого таза;
- опухоли костей таза;
- беременность;
- рубцовые образования.
| Причины | Механизм появления |
| Травма копчика | Падение или удар в область копчика могут привести к ушибу, вывиху, а также его перелому. |
| Киста копчика | Эпителиальный копчиковый ход формируется в процессе внутриутробного развития плода. Данный ход заканчивается слепо и не связан с копчиком. Травмы, а также нарушение гигиены может спровоцировать попадание в копчиковый ход патогенных микроорганизмов, что приведет к развитию воспалительного процесса и образованию гнойника. |
| Остеохондроз | Это дегенеративное заболевание межпозвонковых дисков. При поражении пояснично-крестцового отдела позвоночника в области копчика могут наблюдаться боли, а также онемение. |
| Тяжелые роды | Благодаря своему анатомо-физиологическому строению копчик во время родов отодвигается назад, что предотвращает его травмирование. Однако при тяжелых родах (например, крупный плод) чрезмерное отклонение копчика может привести к его деформации и впоследствии к развитию копчиковых болей. |
| Заболевания неврологического характера | При ущемлении нервов, выходящих из копчика, могут наблюдаться боли в самом копчике, а также в тех органах, которые они иннервируют (наружные и внутренние половые органы, а также органы малого таза). |
| Заболевания прямой и сигмовидной кишки | Причиной развития болей в копчиковой области, а также в области заднего прохода могут стать заболевания прямой и сигмовидной кишки (например, геморрой, проктит, трещины заднего прохода, а также рак прямой кишки). Данные патологические нарушения приводят к изменениям стула (запор или диарея), что также может способствовать возникновению болевого синдрома. |
| Воспалительные заболевания органов малого таза | Данные заболевания (уретрит, сальпингит, эндометрит, оофорит и др.) могут приводить к развитию тянущих болей внизу живота, а также в копчиковой области. |
| Опухоли костей таза | Подобные опухоли могут образовываться из костной (остеосаркома) или хрящевой ткани (хондросаркома). Вследствие появления злокачественных образований в пояснично-крестцовой или крестцово-копчиковой области у больного могут наблюдаться боли в копчике. |
| Беременность | Боли в копчике во время беременности могут возникать по причине физиологических изменений, происходящих в организме женщины в данный период. Основной причиной, которая способствует развитию подобного рода боли, может являться матка, которая увеличиваясь приводит к натяжению связок тазовых костей. Также боли в копчиковой области могут быть вызваны тем, что в данный период происходит расширение костей таза, что является естественным процессом для дальнейшего родоразрешения. |
| Рубцовые образования | Хирургические вмешательства на органах малого таза, а также в аноректальной области могут привести к развитию рубцовых образований или спаек, что повлечет за собой возникновение болей в копчиковой области. |

В переводе с латинского пролежень — это участок некроза мягких тканей. Он появляется на теле в итоге длительного сдавливания. Характеризуется локальным нарушением питания тканей и иннервации в пораженном участке. Страдают от этого заболевания больные с ограниченной подвижностью, лежачие пациенты, ослабленные люди с нарушением трофики тканей.
Где возникает заболевание и почему
Некроз на разных участках тела затрудняет лечение пациентов с ограниченной подвижностью и является серьезным осложнением. Существует несколько причин, провоцирующих данное заболевание.
Для возникновения некротической раны достаточно суммарного действия двух факторов — времени и давления. Если непрерывно сдавливать какой-либо участок тела – возникает местное нарушение кровообращения, кровь больше не поступает к клеткам и через 2-3 часа они гибнут — образуется зона некроза. Если давление продолжает действовать, процесс распространяется, область поражения увеличивается и переходит на более глубокие слои — подкожно-жировую клетчатку, мышцы и даже кости.
Обычно такие участки давления образуются между поверхностью матраса, где лежит пациент, и выступающим участком кости в тех местах, где давление максимально.
Но существуют еще экзогенные (внутренние) факторы, когда при внешне благоприятных условиях, возникают, тем не менее, раны на коже.
Появление некротических участков зависит от внешних и внутренних причин.
- Ограничение подвижности — способствует возникновению непрерывного давления на некоторые участки тела.
- Неудобная кровать – складки и неровности приводят к травматичному давлению на кожу и провоцируют начало заболевания.
- Недостаточная гигиена — грязное белье, мусор в постели и некачественный уход за больными часто являются причиной появления участка некроза на коже.
- Лишний вес — таким людям тяжело двигаться, кроме того поражение может возникать в массивных складках кожи, где наблюдается ишемия мелких сосудов.
- Дистрофия — недостаточность жировой и мышечной ткани.
- Заболевания, влияющие на трофику тканей —сахарный диабет, нарушение кровотока в малых сосудах.
- Недержание мочи или кала.
- Старческий возраст.
Некротизация кожи появляется в области костных выступов, где наблюдается максимальное давление в положении лежа или сидя.
Если пациент лежит на спине – появляются пролежни на ягодицах, пятках, копчике, спине и затылке.
В положении сидя – поражаются ягодицы, стопы, лопатки.
Если пациент лежит на животе – страдает область ребер, бедра, область подвздошных костей. В положение на боку — поражаются ткани в области тазобедренного сустава.
Диагностика и классификация степени поражения
Причины появления и профилактика некроза копчика
Пролежни на копчике чаще возникают у лежачих пациентов, но могут появиться и у колясочников при недостаточном уходе за ними. В области копчика тонкий слой подкожно-жировой клетчатки и острый костный выступ, что быстро приводит к возникновению очага омертвения тканей.
Подвержены этому процессу люди истощенные, пожилые. Часто болеют пациенты, страдающие недержанием мочи, кала. В группе риска больные с сахарным диабетом и другими эндокринными нарушениями, а также люди с болезнью Паркинсона.
В области копчика процесс начинается, если:
- Существует продолжительное сдавливание;
- Трение кожи о поверхность постели;
- Высокая влажность (причиной может быть потливость, недержание);
- Недостаточный уход за пациентом;
- Неудобная, неровная поверхность.
- Наличие силы смещения.
Следует заподозрить пролежень на копчике, если виден участок стойкой гиперемии, он бледнеет при нажатии пальцем, но потом вновь краснеет. Это свидетельствует о наличии первой стадии поражения и требует немедленного вмешательства.
Если не начать лечение вовремя, появляется отек на фоне гиперемии, незначительное нарушение кожного покрова — процесс переходит во вторую стадию. Наблюдается общее ухудшение самочувствия.
Затем пораженный участок изъязвляется, кожа в области копчика принимает синюшный оттенок — это третья стадия. Рана похожа на кратер, затрагивает подкожно-жировую клетчатку. Процесс отмирания тканей сопровождается неприятным специфическим запахом. Характерны общая слабость, повышение температуры тела, могут быть признаки интоксикации, болевые ощущения.
Четвертая стадия характеризуется максимальной глубиной язвы — она может затрагивать кость позвонка. Дно язвы выстлано некротическими тканями, края синюшного цвета, так же покрыты некротическим налетом.
Специфика развития пролежней на копчике заключается в близком предлежании копчиковых позвонков к коже, поэтому процесс протекает молниеносно.
Лечение пролежня на копчике, как и какими средствами
При лечении необходимо снизить нагрузку на пораженные ткани. С этой целью используются противопролежневые матрасы, где при нагнетании воздуха меняется жесткость поверхности в разных участках. Пациенту рекомендована смена положения тела каждые 2-3 часа.
Как будет протекать лечение пролежней на копчике зависит от стадии процесса.
Лечение в 1 и 2 стадии направлено на профилактику возможного инфицирования пострадавшего участка. С этой целью необходимо поддерживать чистоту тела и белья пациента, поверхность кожи протирать физиологическим раствором, используются антисептические растворы и мази, повышающие регенерацию тканей.
При образовании язвы 3 и 4 степени применяется хирургическое лечение — удаляются омертвевшие ткани, рана обрабатывается антисептиком, назначается прием антибиотиков. Для улучшения процессов регенерации пациенту рекомендуется пройти физиопроцедуры: электрофорез, УВЧ, фонофорез и др.
Лечить пролежни на копчике – процесс сложный и не всегда результативный. Поэтому необходимо принимать профилактические меры, которые позволят избежать этого заболевания.
Для профилактики необходимо:
- Применять противопролежневые матрасы для лежачих пациентов, а сидячим и инвалидам-колясочникам давать универсальные подушки, распределяющие давление;
- Поддерживать чистоту и соблюдать нормы гигиены;
- Контролировать питание пациента — оно должно быть сбалансированным и содержать необходимые микро- и макронутриенты.
Причины, лечение и профилактика некроза на ягодицах
В положении сидя или лежа ягодицы подвергаются сдавливанию между седалищной костью и поверхностью кресла или постели. Поэтому пролежни на ягодицах возникают часто и сложно поддаются лечению.
- Продолжительное сдавливание тканей;
- Несоблюдение норм гигиены;
- Дистрофия или избыточный вес пациента;
- Сопутствующие заболевания, нарушающие трофику тканей;
- Нарушения мозговой деятельности.
Пролежни на попе проявляются вначале участком гиперемии, процесс может симметрично поражать обе ягодицы, а может локализоваться в области одной ягодичной мышцы.
Во второй стадии к покраснению присоединяется отек, возможно шелушение, трещины на коже.
В силу недостаточного кровоснабжения и трофики тканей в этой области вторая стадия быстро переходит в третью — появляется глубокая язва, поражающая жировую ткань. Края язвы покрыты сероватым налетом, дно выстлано омертвевшими тканями.
При распространении процесса на мышечную и костную ткани возникает четвертая стадия. Она характеризуется не только появление глубоких некротических язв, но и общим ухудшением состояния: боли, гипертермия тела, слабость, озноб, признаки интоксикации.
Большую часть времени лежачие больные проводят на спине, или в полусидящем положении. Поэтому пролежень на попе, по статистике, образуется чаще. Но при соблюдении профилактических мер можно этого избежать.
- Внимательное отношение к больному, регулярный осмотр и тщательное соблюдение гигиенических норм.
- Необходимо содержать в чистоте постель и кожу пациента, кожные покровы можно обрабатывать детской присыпкой во избежание повышенной влажности.
- Обязательное использование противопролежневых матрасов и подушек.
- Контролировать питание человека, рацион должен быть разнообразным и сбалансированным.
Пролежень на ягодицах требует немедленного лечения, поэтому необходимо принятие мер при обнаружении первых признаков.
В 1 и 2 стадию проводят консервативное лечение пролежней на ягодицах. Оно заключается в снижении нагрузки на пострадавшие участки и антисептической обработке пострадавшей поверхности. Для снижения давления необходимо оборудовать кровать специальным матрасом и контролировать частую смену положения тела пациента. Для антисептической обработки применяется хлогексидин, физраствор, раствор фурациллина. Рекомендовано использовать мази и средства, улучшающие регенерацию тканей.
Лечение третьей и четвертой стадии заключается в хирургическом очищении язвы от продуктов некроза. Проводится обработка раны антисептическими средствами, назначается курс антибиотиков и препаратов, ускоряющих процесс заживления.
Для лечения открытой раны применяют специальные повязки, препятствующие повторному ее инфицированию.
Специфика лечения пролежней крестца
Пролежни на крестце, по статистике, появляются чаще, нежели на иных участках. Связано это с трудностями соблюдения норм гигиены в крестцовой области и со спецификой положения тела больного. Максимальная нагрузка у лежачих и сидячих пациентов обычно наблюдается именно в зоне крестца. Поэтому некротические изменения в области копчика и в области ягодиц являются частым осложнением.
- Использование специальных матрасов и подушек, которые помогут перераспределить нагрузку с пораженных участков.
- Поддержание чистоты и сухости кожи — необходимо использование присыпок и растворов.
- При лечении пролежня копчика нужно помнить о близком подлежании костной ткани, а значит необходимо всячески препятствовать ее вовлечению в патологический процесс.
- Пролежни ягодиц характеризуются обширным поражением, поэтому при хирургическом лечении проводят глубокую чистку раны с тщательным удалением некротических масс.
- Обязательно комплексное лечение, которое включает в себя антисептическую обработку, противовоспалительную терапию и физиолечение (если не противопоказаний к нему).
- Продолжительность лечения может быть до нескольких месяцев, больным в этом случае показан постельный режим.
Только при соблюдении всего комплекса мер можно рассчитывать, что пролежни крестца будут излечены полностью.
Лечение пролежней в стационаре и в домашних условиях
Лечение начальных стадий является консервативным и может проводиться дома. При наличии глубоких язв требуется хирургическое вмешательство и дальнейшее лечение в стационаре. В госпитализации нуждаются так же пациенты, страдающие серьезными сопутствующими заболеваниями, нарушающими трофику тканей.
При консервативном лечении используются:
- Препараты (мази, присыпки, растворы), обладающие антисептическим действием: хлоргексидин, раствор фурациллина, раствор марганцовки;
- Противовоспалительные мази и повязки: Гидрокол, Гидросорб. Повязки для крестцовой области имеют обычно форму бабочки.
Повязки для лечения пролежней на пятках изготавливают в форме трилистника.
- Ранозаживляющие средства — мази и гели Солкосерил, Метилурацил, Альгофин.
При хирургическом иссечении язвы для последующего лечения применяются:

- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день - осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 июня!
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Симптомы заболевания
- Причины заболевания
- Методы диагностики
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Почему появляется ноющая боль в копчике ?
Падение на область копчика на льду. Перегрузки во время фитнеса. Боли в области копчика и другие симптомы кокцигодинии. Как и чем лечить боль в копчике?
Причин для появления болей в копчике существует достаточно много, но чаще всего пациенты связывают появление болей в области копчика с падением (травмой) или переохлаждением. Спортсмены, занимающиеся фигурным катанием, хоккеем, прыжками в длину также подвержены этому заболеванию. Неправильное выполнение некоторых упражнений в фитнесе может привести к появлению болей в области копчика.
Более редкими причинами, приводящими к кокцигодинии, являются нарушения в работе нервно-мышечного аппарата тазового дна, различные неврологические заболевания позвоночника, различные заболевания органов мочеполовой системы, последствия перенесенных родов, тяжелый физический труд.
 |  |
| Рис. 1. Падение на область копчика на льду | Рис. 2. Перегрузки во время фитнеса. |
Боли в области копчика и другие симптомы кокцигодинии
Боли в копчике носят ноющий, хронический характер. Боли в копчике и ягодицах чаще всего беспокоят человека несколько недель, а то и несколько месяцев. Причем эти боли могут быть постоянными и ноющими, а могут носить нарастающий характер или, наоборот, снижаться время от времени. Что характерно, видимые причины такого поведения болей иногда вообще отсутствуют.
Используя современные методы диагностики, такие как УЗИ или рентген, врачу достаточно просто связать боли в копчике с различными причинами. Иногда боль в копчике является симптомом некоторых заболеваний позвоночника - спондилез, остеохондроз, артроз крестцово-подвздошных сочленений. Болевые ощущения в копчике могут носить различный характер: от острых до тупых, боли могут отдавать в низ живота, паховую область, в бедро, а также в ягодицы.
Диагностика боли в копчике
- УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
Применяется при травмах костей - вывихи и переломы, артрозе суставов, остеохондрозе позвоночника.
Магнитно-резонансная томография
Высокоточный метод диагностики суставов и позвоночника с информативностью до 99%.
Бывают случаи, что при болях в копчике иногда невозможно локализовать болевые зоны. В таких случаях человек говорит - да, боль присутствует, но определить, где конкретно, не представляется возможным.
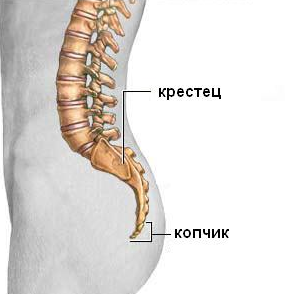 | 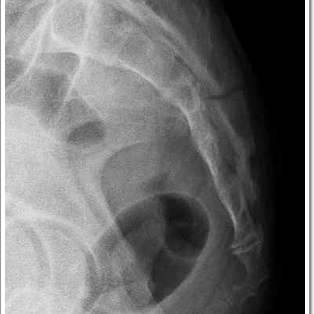 |
| Рис. 3. Анатомия области копчика. | Рис. 4. Рентгенография области копчика. |
Способы диагностики кокцигодинии и болей в бласти копчика
Человеку, который испытывает сильные боли в копчике причины заболевания может помочь выяснить только специалист. Врач выяснит, была ли травма этой области или переохлаждение, установит возможную связь с различными заболеваниями. И в зависимости от этого назначит какой-либо метод обследования: УЗИ, МРТ, рентгенографию копчика и крестца, компьютерную томографию и т.д. Зачастую именно компьютерная томография, а также магнитно-резонансная томография позволяют выявить различные воспалительные процессы. Рентгенография, в свою очередь, дает много информации о характере костей и их повреждении.
Современные методы лечения боли в копчике
Достаточно эффективно и быстро, боли в области копчика лечатся методом ударно-волновой терапии. Где используя различные режимы работы аппарата, врач может снять восполение и боль в области копчика. Сама процедура проходит достаточно безболезненно и длится не долго. Курс в среднем занимает около 6-7 сеансов с интервалом от 3 до 8 дней.
При выраженных болях проводятся лекарственные блокады в область копчика. Дополнительно могут назначаться различные противовосполительные мази и пластыри, которые ускоряют эффект выздоровления. К хирургичекому лечению приходится прибегать очень и очень редко, оно заключается в удалении копчика. Но такие операции проводятся только в запущенных случаях и только при полной неэффективности методов косерватиного лечения болей в области копчика. Поэтому, чем раньше пациент обращается к врачу, тем проще его лечить и быстрее добиться результата.
Проблемы с копчиком имеют очень разнообразную этиологию. Это могут быть травмы, дегенеративно-дистрофические нарушения, злокачественные и доброкачественные новообразования. Лечение назначается только после точной диагностики.

Воспалительный очаг в районе копчика может начаться как результат того, что имело место:
- Воздействие низкой температуры;
- Длительное сидение;
- Травматическое воздействие;
- Хронические патологии;
- Слабая иммунная система;
- Врожденные аномалии развития;
- Инфекционное заражение.
При воспалительных изменениях наблюдаются отеки, красная кожа, жар. Осложнениями могут стать абсцессы, гнойные скопления и свищи. Опасны они тем, что находятся близко к внутренним органам и могут затронуть ход их работы.
Кокцигодиния
Кокцигодиния – это болевые ощущения в копчиковом отделе. Чаще возникает при болезнях копчика среди мужского населения. Имеет следующую клиническую картину:
- Локализация боли довольно точная – меж ягодиц, в районе прямой кишки, в самой прямой кишке, либо рядом с копчиком;
- Пальпация поврежденной области делает боли сильнее;
- Хуже становится, если пациент долго сидит или лежит на спине;
- Если пациент садится на ягодицы, ему легче при наклоне вперед;
- Наблюдаются запоры либо страх перед дефекацией ввиду болевых ощущений копчика;
- Пациенты женского пола чувствуют неприятные ощущения при половом акте.

Разновидности кокцигодинии
Если становится плохо во время сидения, возможно, нужно перестать использовать мягкие кресла и стулья. Копчиковый отдел при этом располагается неверно, ухудшается его кровообращение, начинают образовываться солевые образования по краям костной ткани. Такие ощущения часто мучают людей, что увлекаются ездой на велосипеде или лошадях, недавно пережили роды. Скорее всего источник боли – именно травматический. Но есть вероятность и того, что это обострение кисты копчика.
Дискомфорт копчика может проявляться в те моменты, когда человек наклоняется. Вероятнее всего, имеется очаг воспаления в тазовой области и его внутренних органах.
Тянущие и ноющие болезненные ощущения говорят о воспалительных заболеваниях половой системы: женских яичников и мужской предстательной железы. Может говорить о дегенеративно-дистрофических изменениях хрящевой ткани копчика. Иногда выступает как симптом геморроидальных узлов и анальных трещин.
Дискомфорт под копчиком возникает обычно как симптом застарелых травм. Если локализация – выше копчика, возможно имеет место ущемление нерва.
Иррадирующие в копчик боли присутствуют при дегенеративно-дистрофических процессах, выпадении геморроидальных узлов, болезнях суставных соединений и кишечника.
Во время менструации копчик может болеть, что говорит о разрастании тканей и такой патологии, как эндометриоз. Часто так бывает и во время вынашивания плода. Болеть копчик у беременной может по разным причинам – застарелые травмы, дефицит кальция, изменение положения матки, давление плода.
Источники боли
Болевой синдром в районе копчика может наблюдаться в следующих случаях:
- Травматические воздействия. Происходят как итог падения на ягодичные мышцы. Включают растяжения, переломы, синяки;
- Киста. Развивается как генетическая аномалия развития, внутриутробно. Механические повреждения и занесенная инфекция могут привести к тому, что в кисте образуется воспалительный очаг. Инфекционные возбудители приведут к такой болезни копчика, как гной и многочисленные свищи;
- Дегенеративно-дистрофические изменения хрящей. Копчиковую область они также затрагивают, и могут развиться в результате хронического сидения. Ведут к болезненным ощущениям, нарушениям чувствительности;
- Осложненные роды. Если копчик расположен неправильно, он может привести к тому, что плоду будет тяжело пройти по родовым путям. Это может привести не только к травмам связок, но и к родовым травмам у ребенка. Поэтому во время осмотра беременной женщины этот фактор учитывается, и если он присутствует, ей обычно предлагают кесарево сечение;
- Компрессия нервных корешков. В ее результате наблюдаются не только резкие болевые ощущения, но и нарушения иннервации внутренних органов;
- Проктологические патологии. Геморроидальные узлы и анальные трещины, даже изменения стула могут привести к болевым ощущениям, отдающим в отдел копчика;
- Воспаления внутренних тазовых органов могут иррадировать болевые ощущения в копчиковый отдел;
- Злокачественные и доброкачественные новообразования костной ткани;
- Болевые ощущения при беременности. Могут проявляться в результате изменений физиологии беременной женщины. Происходит так потому, что меняет положение матка. Растягиваются связочные соединения, расширяется таз;
- Осложнения после операции на копчике. В результате работы хирурга иногда образовывается рубцовая ткань копчика, которая вызывает боли, либо, как в случае копчиковой кисты, сама становится причиной воспаления.

Травмы
Отдел копчика – достаточно травматичный. Обычно механические повреждения тканей происходят после падения на ягодицы либо тяжелых родов. Случаются следующие виды травм:
- Ушиб. Целостность ткани не нарушается, но образуется гематома либо отечности. Часто происходит при езде на велосипеде или лошади. Проявляется болевой синдром во время сидения или вставания, а при резких движений становится больнее. На коже заметен синяк, в зависимости от силы повреждения;
- Вывих. Суставы смещаются по отношению друг к другу. Образуется в результате сильных механических воздействий. В результате сильного болевого синдрома и большой отечности пациенту тяжело посещать туалет. Боли усиливаются во время движений, особенно при переходе в сидячее или лежачее положение;
- Переломы. Копчиковая костная ткань ломается. Возникают сильные боли, ткани отекают, краснеют вплоть до синеватого цвета. Пациент теряет возможность садиться и лежать на спине. Если потрогать пораженную область, слышно громкое похрустывание;
- После тяжелых родов мышцы часто растягиваются, ослабевают и лишаются возможности нормально поддерживать внутренние органы. Иногда мышцы буквально разрывает, и хирургам приходится зашивать их. Часто такие швы срабатывают неправильно или не полностью, и это сможет аукнуться даже в более старшем возрасте. В итоге во многих случаях нарушается работа гинекологических органов, мочевой системы, кишечника. Симптомы бывшей травмы включают недержание газовых и каловых образований, мочевины. Иногда наблюдаются неприятные чувства при половом акте.
Патологии
Копчиковый отдел, как и другие отделы позвоночника, подвержен процессу возрастной дегенерации костной и хрящевой ткани. По этой причине образуются такие болезни, как копчиковая грыжа, остеохондроз, ишиас, воспаление позвоночника.

Вследствие постоянного сидения хрящевые соединения начинают испытывать дегенеративно-дистрофические процессы. Они высыхают, перестают быть эластичными. В результате возможно негативное воздействие на нервные ткани.
Возникает болевой синдром на уровне копчика, который имеет свойство иррадировать в нижние конечности. Ощущения при этом будут напоминать заболевания тазовых органов. Дискомфорт усиливается, если больной садится либо лежит на спине.
В результате остеохондроза, резких движений и чрезмерного напряжения рвется фиброзный наружный слой хряща копчика, и наружу выходит пульпозное содержимое. Спинномозговой канал заканчивается на подходе к крестцовому отделу, поэтому опасностей в случае копчиковой грыжи гораздо меньше. Пульпа не станет причиной компрессии спинного мозга.
Слабеют ноги, а болевые ощущения копчика иррадируют в бедренную и голенную области. Наиболее негативное осложнение – воспалительный очаг способен перекинуться на внутренние органы таза. И тогда будет нарушено функционирование детородной системы, мочеиспускания и дефекации. Способно возникнуть недержание мочи и кала.
Ишиас – это воспалительный очаг, затронувший седалищную нервную ткань. Это нервное соединение имеет наибольшую длину в теле человека. Вследствие механических повреждений или слишком больного напряжения, низких температур способен начать испытывать компрессию.
Воспаление и болевой синдром как его последствие часто развивается на протяжении долгого периода. При определенных условиях начинается обострение процесса, и человек уже не в силах терпеть боли копчика. Начинает хромать, ему тяжело сидеть.
Инфекционные возбудители, попав через ход кровообращения в позвоночный столб в области копчика, могут стать источником образования гноя и в воспаления. Осложнением этого процесса (спондилита) является некротическая гибель клеток.
Гнойные очаги образуются внутри костной ткани позвонков копчика. Обычно возникает на фоне других инфекций, например туберкулеза. Поначалу проявления слабо выражены, но с ростом гнойников состояние сильно ухудшается. Если процесс в запущенном состоянии, осанка может измениться навсегда.
В период обострения пациенту тяжело двигаться из-за болевых ощущений копчика. Может сильно подняться температура тела, вплоть до лихорадочных состояний. Во многих случаях спондилит поддается только хирургическому лечению. К сожалению, он также подвержен вероятности рецидива – после гнойников в кости образуются полости, которые гораздо менее устойчивы к инфекции.
При этом синдроме оказывается спазмирована грушевидная мускулатура. Происходит это в результате механических повреждений, слишком сильного физического напряжения, сколиоза позвоночного столба.

Спазмированная мускулатура ведет к компрессии нервных тканей и воспалительному процессу. Болевые ощущения могут иметь обжигающий или ноющий характер. Сильнее всего болит именно в копчиковой зоне, иррадиирует в нижние конечности, пах.
Новообразования
Копчик и мягкие ткани вокруг него часто становятся жертвой доброкачественных и злокачественных новообразований. Делятся они на два типа – кисты и опухоли.
По сути копчиковая киста является атавизмом. На этапе формирования опорного аппарата во внутриутробном развитии происходит сбой, и появляется доброкачественное кожное образование. На протяжении жизни пациента оно может и не проявлять никакой симптоматики. Однако под воздействием негативных факторов в него может попасть инфекционный возбудитель, и начнется воспалительно-гнойный процесс. Происходит это как итог нарушения гигиенических рекомендаций, воздействия низкой температуры или травматического повреждения.
Клиническая картина инфекционного процесса включает:
- Красную кожу в районе образования;
- Болезненные ощущения, особенно при сидении;
- Жар, вплоть до лихорадки в наихудших случаях;
- Гнойные выделения;
- Появление новых кист;
- Образование абсцессов и множественных свищей.
Лечить такую болезнь можно только хирургическим путем. Для этого кисту вырезают. Хуже обстоит дело, если после такой операции начались осложнения в виде рецидива и образовании большого количество свищевых ходов. Приходится вновь делать операцию, уже более травматичную для пациента. Неизменным остается одно – эти проблемы нельзя решать с помощью народных методов или медикаментов.
Хрящи и позвонки могут быть подвержены саркомам. Возможным их последствием становится истончение костной ткани, и переломы, которые пациенту потом будет очень сложно зарастить. Опухоли могут быть самостоятельными, а могут быть следствием метастазирования опухолей других органов (обычно расположенных в районе таза).
Часто поражают в детском и подростковом возрасте, иногда – в позднем пожилом. Мучают следующие проявления:
- Отдающие в бедренную область сильные болевые ощущения;
- Отечность и краснота в районе саркомы;
- Нарушения подвижности, пациент становится хромым;
- Тяжело заснуть из-за постоянных мучений;
- Часто наблюдается слабый жар.
Диагностика
Копчик начинает болеть по самым разным причинам, и некоторые из них могут иметь очень опасные осложнения. Чтобы избежать этого, нужно сразу же после появления симптомов добраться до врача, не ждать, пока станет хуже. Не увлекайтесь самолечением, не обращайте внимание на обилие народных методов лечения. В лучшем случае они не принесут желаемого эффекта, в худшем – сделают еще хуже.
Первоочередной диагностический метод – это пальпация района копчика. Врач давит на кожу, ищет наиболее болевые точки. Также диагностируют заболевания, проводя пальпацию прямой кишки. Так проктолог узнает, нормально ли копчик двигается, нет ли злокачественных новообразований.
В кабинете хирурга проводится исследование вручную на предмет наличия кисты. В случае прекрасной половины человечества возможно потребуется посещение гинекологического исследования.
Кроме того, могут быть назначены:
- Рентгенографическое исследование. Поможет оценить состояние копчиковых позвонков ,исключить травматические повреждения и грыжевые выпячивания. Возможно, что перед таким рентгеном придется очистить кишечник клизмой;
- Магнитно резонансная томография и томография на компьютере дают возможность найти воспаления, заболевания внутренних органов.
- Радиоактивное изучение костной ткани. Требуется, чтобы узнать, нет ли опухоли и следов метастазирования в телах позвонков копчика.
Лечение
Больной копчик – источник большого количества неудобств, ухудшения качеств жизни. Тяжелее становится двигаться, появляется раздражительность. Если болит из-за дегенеративно-дистрофических процессов, зажимов нервов и небольших воспалений, скорее всего, хирургическая операция не потребуется.
В первую очередь потребуется покой, прием анальгетиков. Какие бы симптомы не прослеживались, нельзя подвергать теплу воспаленную зону в первые два дня. Лучше воспользуйтесь холодными компрессами или мазями с ментолом. Когда проблема в повреждении нерва, невролог посоветует инъекционную блокаду позвоночника.
Если болит копчик, дефекация может быть сильно затруднена. В таких случаях используются слабительные препараты, которые облегчают процесс. Часто пациент не может сходить в туалет, потому что испытывает боязнь перед болями. А запоры имеют свойство только ухудшать состояние.
В этих целях применяются обычно нестероидные противовоспалительные средства. Такие препараты как Диклофенак или Ибупрофен помогут улучшить состояние, купировать дискомфорт. Но они негативно влияют на состояние пищеварительной системы. Часто применяются в виде гелей и мазей наружного применения. К сожалению, влияние на ЖКТ при этом способе использования не слишком уменьшается.
В фармацевтических либо ортопедических магазинах вы можете приобрести клиновидные либо круглые подушки. Они помогут пациенту с такими заболеваниями, как опухоль копчика, нормально находиться в сидячем положении. Кроме того, это изделие имеет профилактическое значение в случае опасности рецидивов воспаления.
Операция
Травматические повреждения могут потребовать ручного вправления или хирургической операции.
Особенное внимание к себе требует загноившаяся киста. Эта проблема не имеет свойства исчезать самостоятельно, нуждаясь в исключительно хирургическом лечении. При этом даже после успешной операции велик риск возникновения рецидива.
В некоторых случаях, когда метастазы или гнойные образования не оставляют другого выбора, консилиум врачей может назначить удаление копчика. Используется такая хирургическая методика крайне редко, потому как обычно неоправданна ввиду инфекционных осложнений.
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.

Как лечить опухоли на копчике

Анокопчиковый болевой синдром

Боль в крестцовом отделе позвоночника у женщин
Читайте также:


