На мрт дефект в теле позвонка
При заболеваниях позвоночника боль может иррадиировать в любую часть грудной клетки, но чаще всего в область реберных хрящей, лопаточную и паравертебральную области. При поражении грудных позвонков боль также может возникать по передней поверхности грудной клетки и за грудиной, поэтому поставить диагноз весьма трудно.
Болеют люди всех возрастов, даже дети. Боль может напоминать стенокардию, желчную колику и другие заболевания внутренних органов. Ища причину боли, нужно исключить не только стенокардию, инфаркт миокарда, расслаивающую аневризму аорты, пневмонию, плеврит, но и болезни позвоночника.
Наиболее часто происходит поражение межпозвоночных суставов, сочленений ребер и позвоночника - суставов головок ребер и реберно-позвоночных суставов. Боль при подобных поражениях локализуется на 3-4 см латеральнее задней срединной линии, что примерно соответствует локализации этих суставов. Нередко наблюдается отраженная боль в заднем, боковом и даже переднем отделах грудной стенки.
Признаки артроза реберно-позвоночных соединений




К остеоартрозу позвоночника предрасполагают травмы грудной клетки, они особенно часты в контактных видах спорта.

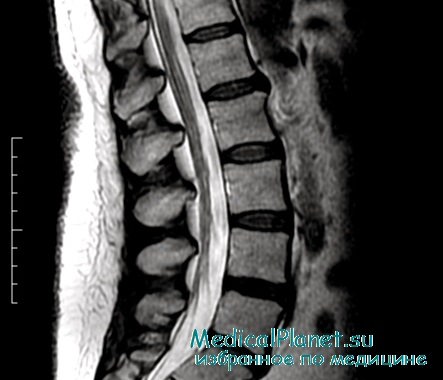
Грыжи межпозвоночных дисков встречаются в грудном отделе позвоночника достаточно редко, что обусловлено большой стабильностью этого отдела позвоночника. Если грыжи и возникают, то чаще ниже уровня Th9 позвонка. Основной симтом – боль в спине, иррадиирующая в зону иннервации ущемленного корешка. Большие грыжи межпозвоночных дисков могут сдавливать спинной мозг, что проявляется нижним центральным парапарезом, нарушением чувствительности ног и нижней части туловища, недержанием мочи.
Остеохондроз. Грыжа диска, грыжевой секвестр.


В силу анатомических особенностей чаще всего встречаются компрессионные переломы грудного отдела позвоночника, как травматические, так и патологические, вызванные разрушением позвонков вследствие миеломной болезни, метастатического поражения или остеопороза.
Посттравматическая компрессия Тh7-Th9, Th11 позвонков, хр. период, усиление грудного кифоза

Травма, компрессионный перелом (острый период)

Компрессионно-оскольчатый перелом Th11 позвонка

Метастазы, патологические переломыTh9, Th10 позвонков. Центральный стеноз позвоночного канала.

Остеопоротическая деформация Th6 позвонка

Метастазы, патологический перелом Th10 позвонка. Посттравматическая деформация Th2 позвонка.

Остеомиелит позвоночника может быть как неспецифическим, так и специфическим ( при бруцеллезе, туберкулезе, сифилисе, брюшном тифе). Помимо боли в спине при остеомиелите наблюдаются общие симптомы – недомогание, слабость, лихорадка. Неспецифический остеомиелит следует подозревать у молодых людей, бруцеллезный – у сельскохозяйственных рабочих, туберкулезный – у иммигрантов, заключенных.
Жалобы на сильные боли в грудном отделе позвоночника. Пациент освободился из тюрьмы, в анамнезе tbc.
На уровне Th7-Th8 специфический туберкулезный спондилит +реконверсия костного мозга позвонков.






Спондилит Th5-Th6; миелит (Th3-Th6); эпидурит Th5-Th6. Стеноз позвоночного канала. Остеохондроз. Деформирующий спондилоартроз

Деформация и разрушение позвонков могут быть вызваны первичными опухолями позвоночника, метастазами опухолей внутренних органов, а также опухолями спинного мозга, его корешков и оболочек.
Экстрадуральное объемное образование (Tr позвонка Th7). Стеноз позвоночного канала; компрессия спинного мозга.


Множественные метастазы с поражением тел и отростков позвонков, стеноз позвоночного канала

Гемангиомы Th5, Th10 позвонков

Очаг патологического МРС в передне-верхних отделах тела Th12 позвонка (диф диагноз между дистрофией /по типу Modic 3/ и метастазом.

Интрадуральное экстрамедуллярное объемное образование на уровне Th12 позвонка.


Интрамедуллярное объемное образование грудного отдела спинного мозга на уровне Th8

Экстрадуральное объемное образование позвоночного канала на уровне Th12 позвонка (более вероятно эпидурит, диф диагноз с объемом)


Нередко поражением позвоночника сопровождаются миеломная болезнь и лимфомы.
Множественные объемные образования средостения и паравертебральных мягких тканей (возможно лимфопролиферативный процесс)

cтруктурные изменения костного мозга (миеломная болезнь)

Из доброкачественных опухолей отдельно следует упомянуть остеоид-остеому. Эта опухоль дает своеобразную клиническую картину – боль в спине усиливается после употребления алкоголя и уменьшается после употребления аспирина.

После проведения лучевой терапии различных онкологических процессов позвоночника или внутренних органов происходят типичные изменения костного мозга позвонков – его истощение (жировая дегенерация).
Признаки истощения костного мозга Th6-Th8 позвонков (постлучевые изменения)

Болеют в основном мальчики – подростки.

Остеохондродисплазия (б-нь Шейерманна-Мау)

Остеохондродисплазия (б-нь Шейерманна-Мау) 1984 г.р.


Бабочкообразный позвонок, сколиотическая деформация позвоночника

Многоуровневая сочетанная аномалия позвоночника


Магнитно-резонансная томография (МРТ) позвоночника − метод изучения мягких тканей и позвонков, основанный на возможности зафиксировать изменения их собственных магнитных полей, которые меняются при различных патологиях.
Так как во всех тканях содержится водород, то исследуют поведение атомов этого элемента. При МРТ на пациента воздействует внешнее магнитное поле аппарата, в результате чего атомы водорода кратковременно подстраивают под него свой магнитный момент. После отключения сканера они возвращаются в исходное состояние, выделяя при этом энергию. Этот процесс улавливается специальными устройствами и записывается в виде цифрового изображения.
Какие отделы позвоночника исследуют на МРТ?
При обследовании позвоночника МРТ дает возможность изучить состояние не только всех костных отделов (от шейного до копчика), но и других важных структур:
- межпозвонковые диски;
- спинной мозг и его оболочки;
- сосуды и нервы;
- связки;
- хрящевые ткани;
- межпозвонковые суставы;
- прилегающие мышцы и клетчатку.

Строение позвоночника на примере отдельного сегмента
Магнитно-резонансная томография с высокой точностью определяет локализацию грыжевых выпячиваний межпозвонковых дисков, их размер, степень дегенеративных изменений, нарушение циркуляции спинномозговой жидкости. С ее помощью дифференцируют спаечные процессы в эпидуральной клетчатке от воспалительных, а также от опухолевых и сосудистых новообразований.
- шейный;
- грудной;
- поясничный;
- крестцовый;
- копчик.
Все отделы возможно детально изучить во время магнитно-резонансного сканирования.
МРТ диагностика позвоночника: показания и противопоказания
Магнитно-резонансная томография применяется в диагностике практически всех патологий позвоночника. Исследуются:
- травмы;
- аномалии развития;
- воспалительные заболевания (спондилит, остеомиелит, дисцит);
- дегенеративные процессы (остеохондроз, спондилоартроз, протрузия межпозвонковых дисков);
- злокачественные новообразования и метастазы.

Опухоль позвоночника на МРТ (обозначена стрелками)
Это дегенеративно-дистрофическое хроническое заболевание, которое начинается с пульпозного ядра межпозвонкового диска и распространяется дальше на все элементы позвоночного двигательного сегмента.
МРТ имеет смысл сделать при любых устойчивых болях в спине, так как поставить точный диагноз при первичном обследовании у невролога только по клиническим признакам − задача непростая. Сложности могут быть связаны с тем, что;
- существуют индивидуальные отличия в строении позвоночника, уровне выхода нервов из спинного мозга и иннервации нижних конечностей;
- существует ряд заболеваний, вызывающих аналогичные симптомы: патологии тазобедренных суставов, ишемические невриты нижних конечностей, болезни сосудов, органов брюшной полости и малого таза.
Поэтому при неврологическом обследовании можно только предположить локализацию процесса. Для постановки окончательного диагноза необходимо визуализировать процесс на МРТ, что позволит сразу выбрать правильную тактику лечения.
Воспалительное заболевание, при котором ранняя диагностика и адекватная тактика лечения дает возможность избежать тяжелых инвалидизирующих последствий.
Чаще всего является результатом заноса микроорганизмов с током крови в примыкающее пространство позвоночного диска (в самом диске сосуды отсутствуют). Это заболевание достаточно редкое и его часто принимают за дегенеративное, назначая неподходящее лечение. Рентгенография и КТ не выявляет спондилит на ранней стадии. Поэтому при упорных болях в спине, не поддающихся консервативному лечению, повышении маркеров воспаления в крови или лихорадке необходимо сделать МРТ позвоночника. В случае запоздавшей диагностики спондилита может развиться повреждение спинного мозга и сепсис.
Ключевыми признаками спондилита на МРТ является:
- невозможность визуализировать границы межпозвонкового диска и прилежащего к нему тела позвонка;
- усиление интенсивности сигнала от самого диска и тела позвонка.
МРТ с внутривенным контрастированием, в данном случае, выявляет распространение воспалительного процесса и формирование эпидурального абсцесса. Стандартная МРТ без контраста дает возможность отличить спондилит от дегенеративных и опухолевых процессов.
Исследование в динамике (повторные) назначается пациентам с подтвержденным диагнозом спондилита и имеющих слабое улучшение после консервативного лечения. Это связано с тем, что изменение воспалительных маркеров в крови не всегда показательно для оценки эффективности лечения. Повторные МРТ могут выявить формирование абсцесса, который требует хирургического дренирования.
По состоянию нервно-сосудистых образований они могут быть:
- неосложненные (без повреждения спинного мозга и спинномозговых нервов);
- осложненные (с их повреждением).
Повреждение спинного мозга бывает:
- острое − непосредственно в момент травмы инородными телами или костными фрагментами;
- раннее − в ближайшие 10 дней, в результате сдавления гематомой, отеком, вторичным смещением позвонков;
- позднее − через несколько недель, а иногда даже лет, за счет рубцово-спаечного процесса или формирования кист.
МРТ в 98% случаев позволяет установить диагноз, так как визуализирует:
- связки;
- межпозвонковые диски;
- оболочки спинного мозга;
- спинной мозг и его патологии (кровоизлияния, отечность, ишемию);
- нарушение структуры тел позвонков.

МРТ пояснично-крестцового отдела позвоночника показывает грыжевое выпячивание диска на уровне 5 поясничного и 1 крестцового позвонка, которое оказывает давление на спинной мозг и нервные корешки.
МРТ − основной метод диагностики посттравматических грыж дисков.
У определенной группы пациентов с травмой позвоночника в остром периоде на рентгенограмме признаки повреждения позвонков отсутствуют. Но через 3-8 мес. внезапно возникает резкая боль в месте прежней травмы. При повторном исследовании выявляется компрессионный перелом позвоночника.
Это объясняется тем, что в остром периоде произошло кровоизлияние в тело позвонка. После его рассасывания развилось асептическое воспаление и разрушение костных структур. Действие осевой нагрузки на ослабленное тело позвонка привело к его компрессионному перелому.
МРТ позволяет визуализировать эти кровоизлияния в остром периоде и принять своевременные меры, что существенно влияет на дальнейшее здоровье пациента.
Появление боли в области позвоночника, нарастание существующей боли в области позвоночника и в нижних конечностях у пациентов с онкологическим заболеванием должно стать причиной для проведения МРТ всего позвоночного столба с внутривенным контрастированием в срочном порядке.
Однако объем первичных диагностических мероприятий зависит от выраженности проблем у пациента на момент осмотра. Бессимптомные очаги в позвоночнике метастатического характера, выявленные на КТ или сцинтиграфии, целесообразно подтверждать проведением МРТ с контрастированием.
Появление угрожающих симптомов в виде слабости в конечностях, нарушения функции тазовых органов или чувствительности является причиной проведения экстренной МРТ всего позвоночника с контрастом, даже если пациент имел в анамнезе дегенеративное заболевание позвоночника.
Противопоказано проведение магнитно-резонансной томографии пациентам:
- имеющим в теле импланты или инородные тела из ферромагнетиков;
- носящим несъемные электронные устройства (кадиостимуляторы, кохлеарные импланты, инсулиновые помпы и другие);
- с установленными сосудистыми клипсами на артериях головного мозга;
- беременным в первом триместре;
- при невозможности сохранять неподвижное состояние в связи с клаустрофобией, болевым синдромом или по другим причинам.
В нашей клинике не проводят обследование детям до 5 лет и взрослым с массой тела более 130 кг или окружностью талии более 150 см.
Подготовка к магнитно-резонансной томографии позвоночника
Специальной подготовки к этой процедуре не требуется. Если планируется введение контраста, то в течение 4-5 часов желательно воздержаться от приема пищи.
Перед сканированием необходимо предоставить врачу результаты всех предыдущих исследований, документы на импланты (при их наличии).
МРТ позвоночника: как проходит процедура
Перед обследованием необходимо снять все металлические аксессуары, часы, выложить банковские или другие магнитные карты. Пациента укладывают на специальный стол, который будет находиться внутри сканера. Во время процедуры нужно сохранять неподвижное положение для лучшего качества снимков.

Оборудование для проведения МРТ
Врач удаляется в соседний кабинет, но поддерживает контакт с пациентом по двусторонней связи и видит его на мониторе. В сканере поддерживается комфортная температура, хорошая циркуляция воздуха и освещение. Можно использовать наушники с приятной музыкой.
После процедуры вы можете отдохнуть и выпить кофе, ожидая описания снимков. Это займет 15-20 минут.
Нормальные показатели МРТ позвоночника
При оценке МРТ позвоночника учитывают тот факт, что существуют индивидуальные варианты строения, которые могут быть похожи на некоторые патологические состояния.

Магнитно-резонансное изображение нормального состояния поясничного отдела позвоночника
Незаращение дуги 1-го шейного позвонка − считается нормой при отсутствии неврологических нарушений и часто обнаруживается случайно.
Незаращение задней части поясничных позвонков − при отсутствии жалоб также может считаться индивидуальной особенностью.
Жировой конгломерат в костном мозге, который является вариантом нормы, иногда на снимках похож на гемангиому позвонка.
Эти и другие разновидности строения позвоночника никак не отражаются на здоровье пациента и легко распознаются грамотными врачами. В нашей клинике работают специалисты с опытом более 7 лет.
Для правильной диагностики нужно учитывать существование особенностей строения позвоночника.
Инструментальные исследования должны быть информативными, безопасными и иметь мало противопоказаний. При болях в спине, слабости нижних конечностей очень важно точно понимать происходящие в позвоночнике изменения. Ведь сходные симптомы могут вызываться разными заболеваниями, а лечение должно подбираться в соответствии с причиной страдания.
МРТ пояснично-крестцового отдела позвоночника позволяет получить четкие послойные снимки исследуемой области. Врач видит положение и соотношение всех анатомических структур любого размера, имеет возможность оценить степень разрушения или компрессии, определить состояние спинного мозга и его оболочек.
Что такое МРТ, и кому ее делать нельзя

Принцип магнитно-резонансной томографии (МРТ) – влияние магнитного поля на живые клетки. Исследуемая часть тела помещается в область воздействия постоянного и переменного магнитного поля, после чего на нее кратковременно воздействуют радиоволнами. При этом происходит временное и полностью обратимое смещение ядер атомов водорода. Возвращаясь в исходную позицию, они излучают поглощенную энергию, что и фиксируется специальными датчиками. Программа переводит полученные данные в картинку. Так и получаются послойные изображения тканей и органов.
Чем больше жидкости содержится в ткани, тем точнее будет отражена ее структура. Плотные кости видны хуже, чем мягкие органы. Поэтому МРТ не очень информативна при диагностике костных повреждений, но позволяет выявить сопутствующие изменения в окружающих тканях, новообразования и гематомы.
При МРТ не используются какие-либо вредные для человека излучения. Поэтому это исследование безопасно и не имеет ограничений по количеству снимков в год, в отличие от рентгеновской диагностики.
Противопоказания для МРТ пояснично-крестцового отдела связаны с особенностями проведения процедуры. Во время процедуры необходимо лежать неподвижно в достаточно ограниченном пространстве, при этом слышны громкие звуки (гудение, щелчки). Поэтому люди с клаустрофобией, некоторыми психическими и нервными заболеваниями могут иметь сложности при проведении МРТ. Кроме того, если в теле пациента есть вживленные металлоконструкции, датчики и электронные механизмы, МРТ делать нельзя.
Кому требуется

Врач может рекомендовать проведение МРТ пояснично-крестцового отдела, если есть следующие симптомы или состояния:
При направлении на МРТ врач указывает предварительный диагноз. Это необходимо специалисту функциональной диагностики для выбора подходящей программы (режима), определения необходимости использования контраста. Некоторые состояния требуют проведения исследования в 2 режимах (Т1 и Т2), чтобы получить более точное изображение мягких тканей. При самостоятельном обращении пациента в диагностический центр может потребоваться краткая беседа с персоналом для изложения оснований для проведения МРТ.
Что нужно делать при назначении
Никакой подготовки перед проведением обследования не требуется. Не нужно выдерживать диету, очищать кишечник или принимать какие-либо медикаменты. Проведение МРТ не зависит от времени последнего приема пищи.
Необходимо явиться за 10–15 минут до назначенного времени, чтобы иметь возможность спокойно раздеться и оформить необходимые документы.
Как проходит исследование? МРТ проводится в специально оборудованном помещении при помощи томографа. Чаще всего используются аппараты закрытого типа, когда пациент на каталке находится внутри цилиндра. Именно этот момент может быть некомфортен людям с тревожно-фобическими расстройствами. В этом случае стоит найти учереждение, где используется томограф открытого типа.
Перед МРТ необходимо снять украшения, зубные и слуховые протезы, вынуть из карманов все электронные устройства, банковские карты и металлические предметы.
Процедура абсолютно безболезненна. Необходимо неподвижно лежать на спине в течение всей процедуры. Не стоит пугаться громких звуков во время исследования, это является нормальным явлением, о чем пациента предупреждают. Медицинский персонал во время проведения МРТ находится в соседнем помещении, связь поддерживается при помощи громкой связи.
При необходимости проведения МРТ с контрастом специальное стерильное вещество с согласия пациента вводится внутривенно. Оно не содержит йод, не окрашивает кожу или биологические выделения, является не токсичным, но при наличии сенсибилизации в редких случаях может вызвать аллергическую реакцию.
Результат выдается пациенту в тот же день, при этом предоставляется распечатанное заключение со снимками.
Диагностические возможности обследования

При помощи МРТ пояснично-крестцового отдела позвоночника можно выявить:
В выданном заключении будут описаны выявленные изменения, указана их локализация и размеры, указан диагноз. Следует учитывать, что МРТ не является основанием для назначения определенной терапии. Решение о способе и схеме лечения принимает лечащий врач (невролог, нейрохирург, вертебролог, травматолог, иногда онколог). При этом учитывается клиническая картина, данные осмотра и комплекс обследований, в том числе и МРТ.
Что видно на МРТ

Широко распространенной патологией является боль в нижней части спины. Чаще всего в этом случае выявляются признаки остеохондроза , спондилоартроза и межпозвоночной грыжи поясничного отдела .
На МРТ при этом определяются нервность и шиповидное разрастание площадок тел позвонков, иногда срастание позвонков (при выраженных идущих навстречу друг другу остеофит ах ), уменьшение расстояния между позвонками, неровность суставных поверхностей и признаки воспаления в дугоотростчатых суставах.
Изменения межпозвоночных дисков видны как изменение их формы и высоты, эксцентричное положение ядра при сохранении целостности наружной оболочки (протрузия) или выпадение ядра за пределы разрушенной оболочки (грыжа). При проведении МРТ оценивается направление выпячивания грыжи, компрессия и воспаление окружающих тканей (особенно корешков). При дорсальной грыже обязательно определяется, есть ли сдавливание спинного мозга.
Компрессия спинного мозга видна как неровность (вдавливание) его поверхности с признаками изменения нервной ткани в этой области. При этом выявляются ишемические нарушения или в более редких случаях признаки локальной геморрагии. Размягчение спинного мозга называется миеломаляцией. Острая и подострая стадия этого процесса сопровождается отеком, из-за чего участок миеломаляции на МРТ имеет нечеткий контур. В последующем погибшая нервная ткань замещается глией, что меняет картину на получаемом снимке.
При нарушении целостности костей МРТ показывает их смещение, деформацию, изменение контуров. Важно оценить, не является ли перелом позвонка патологическим, то есть возникшим на месте предшествующего изменения кости. Поэтому врач при описании картины МРТ обращает внимание на наличие гемангиом, остеопороза или других аномалий в области повреждения.
Средняя стоимость
МРТ можно пройти по направлению, в этом случае его стоимость полностью возмещается из средств ОМС или ДМС (при наличии соответствующего договора).
МРТ пояснично-крестцового отдела (в том числе с контрастом) можно пройти и по собственной инициативе, с оплатой услуги в соответствии с прейскурантом клиники. Цена на это исследование несколько отличается в разных регионах. Некоторые центры предоставляют возможность пройти обследование по более низкой цене в ночное время.
В Москве МРТ поясничного отдела позвоночника (без контраста) можно пройти по цене от 3200 до 4760 рублей. В Санкт-Петербурге – от 3180 до 4000 рублей. Жители Красноярска могут пройти это обследование, заплатив от 2300 до 3850 рублей, а в Краснодаре это обойдется примерно столько же.
При использовании контраста стоимость исследования повышается в среднем на 1700–2000 рублей.
МРТ пояснично-крестцового отдела позвоночника позволяет быстро и безопасно выявить причину имеющихся симптомов. Высокая разрешающая способность исследования, возможность точной прижизненной визуализации всех структур этой области делает МРТ прекрасным диагностическим инструментом.
а) КТ и МРТ признаки дегенеративных заболеваний позвоночника. Боль, испытываемая при дегенеративном заболевании позвоночника, является одной из основных причин инвалидности у взрослых пациентов. Дегенеративные изменения возникают в костях, связках и в мягких тканях позвоночника.
МРТ хорошо оценивает дегенеративные изменения костного мозга, конечных пластинок и дисков.
Три основные формы изменений:
1. Изменения первого типа дают снижение сигнала на Т1-ВИ и увеличение сигнала на Т2-ВИ. Они представляют собой отек костного мозга и связаны с острым процессом.
2. Тип II наиболее распространен и проявляется гиперинтенсивным сигналом на Т1-ВИ и изоинтенсивным/слегка гиперинтенсивным сигналом на Т2-ВИ. Он отражает жировое перерождение субхондрального костного мозга и связан с хроническим процессом.
3. Тип III состоит из гипоинтенсивного сигнала при Т1- и Т2-режимах. Он представляет собой обширный костный склероз.
Дегенерация межпозвонкового диска начинается в конце подросткового возраста с дегидратации, утраты высоты и прогрессирующей протрузии. Дегенеративный диск на МРТ выглядит гипоинтенсивным в режиме Т 2, в то время как на КТ видно только уменьшение его высоты. Разрыв фиброзного кольца приводит к пролапсу пульпозного ядра в направлении позвоночного канала.
Диффузное заднее выпячивание диска определяется как широкое и симметричное расширение диска в позвоночный канал. Грыжа представляет собой локальное или асимметричное выпячивание диска в позвоночный канал и/или в межпозвонковое отверстие (постцентральная, задняя или боковая грыжа). Протрузия и экструзии являются этапами грыжообразования (при протрузии имеется более широкое основание по отношению к выступающему фрагменту диска, а при экструзии основание часто уже, чем экструдированный фрагмент диска).
Миело-КТ может показывать компрессию дурального мешка при дегенеративном заболевании, но методом выбора для диагностики грыжи диска является МРТ с высокой чувствительностью оценки компрессии корешков нервов.
б) КТ и МРТ признаки спинальных инфекций. Гнойный остеомиелит является бактериальной инфекцией тел позвонков и межпозвонковых дисков. Золотистый стафилококк является наиболее распространенным возбудителем, поражающим сначала межпозвонковый диск, в отличие от туберкулеза, который обычно начинается в теле позвонка.
При нейровизуализации можно оценить снижение высоты диска, исчезновение кортикальной пластинки, изменение структуры костного мозга и уменьшение тела позвонка.
Результаты рентгенографии часто отрицательны до 2-8 недели после появления первых симптомов. КТ может показать изменения в кортикальной кости позвонка или поражение пара-спинальных мягких тканей.
МРТ лучше, чем КТ для разграничения степени и стадии инфекционного процесса в позвоночнике, давая помимо этого точную информацию о показаниях к оперативному лечению. МРТ прекрасно показывает уменьшение межпозвонковых дисков (гипоинтенсивные на Т1-ВИ и гиперинтенсивные на Т2-ВИ), изменение костного мозга позвонков (гипоинтенсивные на Т1-ВИ и гиперинтенсивные на Т2-ВИ) и формирование параспинальных или эпидуральных абсцессов (с повышением контрастирования по краю).
в) КТ и МРТ признаки опухоли спинного мозга. Наиболее важной информацией, необходимой для правильной дифференциальной диагностики спинального образования, является его точное анатомическое местонахождение (интрамедуллярно, экстрамедуллярно, интрадурально или экстрадурально). Полученная информация является основой при планировании лечения, и для этих целей особенно полезна МРТ (часто с дополнительным внутривенным введением гадолиния).
Некоторые экстрадуральные новообразования представлены костными метастазами, гемангиомой, остеоидной остеомой, остеобластомой, хордомой, плазмоцитомой, множественной миеломой и др.
Спинальные метастазы являются наиболее распространенными экстрадуральными образованиями и, как правило, проявляются как мультифокальное поражение тела позвонков. МРТ является лучшим методом выявления и исследования метастазов, демонстрируя наличие и степень участия кости с оценкой паравертебрального и эпидурального распространения.
Интрадуральными и экстрамедуллярными опухолями чаще бывают менингиомы, опухоли оболочек нервов (шванномы, нейрофибромы) и метастазы, диссеминировавшие по ликвору. Гистологически спинальные менингиомы идентичны внутричерепным, проявляясь снижением плотности в режимах Т1 и Т2. Они становятся гиперденсными после внутривенного введения гадолиния, и может быть видно дуральное прикрепление. Шванномы и нейрофибромы происходят из клеток шванновской оболочки, но имеют разное гистологическое строение.
Шванномы обычно отличаются круглой или гантелеобразной формой с нормальным размером в несколько миллиметров, демонстрируя интенсивное повышение сигнала после введения гадолиния. Нейрофибромы зачастую представляют большие многоуровневые образования, плохо выделяющиеся и с варьирующими сигналами.
Основные интрамедуллярные новообразования — это глиомы, или эпендимомы или астоцитомы. Эпендимомы возникают из эпендимальных клеток центрального канала спинного мозга. Они изоинтенсивны на Т1-ВИ, гиперинтенсивны на Т2-ВИ и равномерно окрашиваются. Подтипом, часто встречающемся в мозговом конусе, является миксопапиллярная эпендимома, с доброкачественной гистологией и хорошим прогнозом. Астроцитома — инфильтративная опухоль, которая обычно поражает несколько сегментов. Она изоинтенсивная на Т1-ВИ, гиперинтенсивная на Т2-ВИ и сильно увеличивает интенсивность после контрастирования.
г) КТ и МРТ признаки спинальной травмы. Обычная рентгенография, КТ и МРТ могут использоваться в диагностике острой спинномозговой травмы. Первым методом должна быть обычная рентгеногрфия, и при патологических изменениях или сомнениях, необходимо выполнение КТ или МРТ.
Поражения костей лучше диагностировать с помощью КТ, потому что при этом хорошо визуализируются изменения в костной ткани, а так же можно получить дополнительную информацию с помощью трехмерной реконструкции. МРТ является лучшим инструментом для оценки целостности связок, спинного мозга и мягких тканей после травмы. МРТ поможет определить стабильность позвоночника и решить вопрос о необходимости операции. Особенно хорошо выявляются при МРТ эпидуральные гематомы и внутренние повреждения спинного мозга.
После спинальной травмы первостепенной задачей является оценка деформации тел позвонков. Изучаются четыре вертикальные линии позвоночника (передний край тела позвонка, задняя граница тела, задняя линия канала и линия проведенная через верхушку остистого отростка). Любое изменение в одном из них указывает на наличие повреждений в костях, дисках или связках. Рентгенография позвоночника в боковой проекции и КТ являются хорошими инструментами для этой первоначальной оценки.
Поражения межпозвоночных дисков обычно проявляются как сужение дискового пространства, а МРТ может показать также изменение интенсивности сигнала в Т1- и Т2-режиме.
Как уже указывалось, МРТ — лучший метод для диагностики патологии спинного мозга после травмы. Можно увидеть такие повреждения спинного мозга как ушиб (с отеком и/или кровотечением), посттравматическая сирингомиелия или спинномозговая грыжа. Ушибы обычно гипоинтенсивные на Т1-ВИ и гиперинтенсивные на Т2-ВИ, как правило, с расширением спинного мозга.
Посттравматическая компрессия спинного мозга (костным фрагментом, грыжей диска или эпидуральной гематомой) также хорошо выявляется на МРТ. Но в случае перелома позвоночника настоятельно рекомендуется провести КТ для локализации костных фрагментов в канале, что может иметь решающее значение для решения вопроса об оперативном лечении.
Следует помнить, что спинальная травма с изолированным повреждением связок может быть очень опасна, так как может нарушить стабильность позвоночника в целом. МРТ является лучшим методом для визуализации этих структур, которые на Т1-и Т2-ВИ в нормальных условиях являются гипоинтенсивными.
д) МРТ и КТ признаки сосудистых спинальных поражений. Сосудистые мальформации спинного мозга—широкая группа сосудистых заболеваний, поражающих спинной мозг напрямую или косвенно. Среди них артериовенозные мальформации (АВМ), артериовенозные фистулы твердой мозговой оболочки, спинальные гемангиомы, кавернозные ангиомы и аневризмы. МРТ и ангиография обеспечили дальнейшее понимание анатомии и патофизиологии этих поражений.
В 1992 г. Anson и Spetzler классифицировали сосудистые мальформации спинного мозга на четыре следующие категории:
1. Тип 1: артериовенозные фистулы твердой мозговой оболочки. Это наиболее распространенный тип (80%). Фистула располагается в твердой мозговой оболочке и имеет интрадуральные растянутые дренирующие вены. Симптомы появляются с развитием венозного застоя и артериальной гипертензии, в результате приводящих к гипоперфузии спинного мозга. На МРТ виден пустой поток и области спинного мозга с гиперинтенсивными сигналом на Т2-ВИ.
2. Тип 2: интрамедулярные гломусные АВМ. Это компактная группа артериальных и венозных сосудов (клубок), в небольшом сегменте спинного мозга. Локализуются часто цервикодорсально. На МРТ в Т2-режиме определяется гинеринтенсивность в спинном мозге (отек, глиоз или ишемия) или смешанный сигнал в результате кровотечения.
3. Тип 3: ювенильные АВМ (интрамедуллярные-экстрамедуллярные). В этом случае имеют место прямые связи между артериями и венами без капиллярного русла. Это обширные поражения с аномальными сосудами, которые могут располагаться как интрамедуллярно так и экстрамедуллярно. Данные мальформации обычно встречаются у подростков и детей. При МРТ в Т2-режиме гиперинтенсивный сигнал в спинном мозге (отек, глиоз или ишемия).
4. Тип 4: интрадуралъная-экстра/перимедуллярная фистула.
Она расположена на поверхности спинного мозга. Существует прямое артерио-венозное сообщение между спинальной артерией и спинальной веной без промежуточного капиллярного русла.
МРТ позвоночника
Читайте также:


