Межпозвоночная грыжа с шипами

Хэллоу, друзья! Не все, наверное, знают, но иногда некоторые люди превращаются в динозавров и у них на спине начинают расти настоящие шипы.
Думаете, сочиняю новый фантастический рассказ или просто запугиваю? К сожалению, это правда. И на позвоночнике действительно могут появиться шипы, правда, в медицинской практике их принято называть остеофиты.

Эти костные разрастания располагаются как на суставных отростках, так и на самих позвонках. Причем выглядят они не только как острые треугольные пики, но и как крючки или полукруглые образования.
На этом страшная часть моего рассказа заканчивается и начинается героическая. В ней я поведаю, как бороться с шипами на позвоночнике?
Что такое остеофиты и почему они появляются?
Патологический процесс, который связан с развитием этих шипов называется спондилез. Это состояние длительное и оно подразумевает, что пациент и его врач тратят на лечение огромное количество времени, средств и ресурсов.
Невозможно назвать одну конкретную причину, которая повлияла бы на рост патологических новообразований. Чаще всего специалисты говорят о том, что остеофиты появляются вследствие окостенения тех тканей, которые находятся рядом с костью, либо самой надкостницы.

Какие существуют разновидности остеофитов?
Все причины остеофитов напрямую относятся и к их классификации.
- Остеофиты, которые стали следствием травмы. В том случае, когда человек получил перелом или любое другое повреждение костной ткани, то вокруг обломков часто образуются костные мозоли. Когда эти новообразования окостеневают, они становятся остеофитами. Самая распространенная локализация в таком случае – это локти и колени. Но травма должна быть серьезной.
- Остеофиты могут появляться и в результате дегенеративно-дистрофических процессов. Причины, которые их вызывают, это некоторые разновидности артроза и постоянные перегрузки суставов.
- Проблемные новообразования могут появиться после серьезного воспалительного процесса.

Какие симптомы должны заставить вас насторожиться?
Проблема заключается в том, что на начальных стадиях практически нет никаких симптомов. Чем больше остеофиты, тем сильнее они будут давить на нервные окончания, а, значит, сопровождаться болью. Кроме этого, теряется подвижность позвоночных звеньев. В зависимости от того сегмента, который поражён, симптоматика может несколько отличаться.

Шипы в районе шейного отдела
Шея – это самая уязвимая часть нашего позвоночника. Подобная проблема практически всегда связана со смещением позвонков и с компрессией нервных окончаний и сосудов. Нарушенное кровообращение мешает полноценной работе мозга.
Обязательно должны насторожить головокружение, звон в ушах. Также это может быть боль в затылочной части головы и потеря подвижности шеи.
Незамедлительно обращайтесь к врачу если у вас началась неудержимая головная боль, а после нее рвота и тошнота.

Остеофиты в грудном отделе
Это самая коварная часть позвоночника. Это объясняется тем, что, имея небольшую естественную подвижность, потеря мобильности в этой части тела не замечается до самого конца.
Шипы в районе поясничного отдела
Вас должна насторожить сильная боль в бедрах или в ногах во время напряжения, когда вы идете или стоите. Руки и ноги часто немеют, в них появляется жжение и дискомфорт. Может нарушаться работа кишечника и мочевого пузыря.
Диагностика спондилеза
Сначала врач проведет наружный осмотр.

Чтобы проверить свои подозрения по поводу новообразований, он назначит вам рентгенологическое исследование, электронейромиографию и томографию. В итоге специалист будет точно знать, нарушена ли проводимость нервных окончаний. Он визуализирует эти наросты и уточнит, повлияли ли они на соседние ткани.
Какое лечение необходимо в этом случае?
Отек и воспаление снимают с помощью соответствующих препаратов. Обязательно назначают прием никотиновой кислоты и витаминов группы B, чтобы снять мышечные спазмы. Боль купируют как с помощью таблеток, так и применяя различные мази.
Укрепить мышцы спины и нормализовать кровообращение поможет лечебная гимнастика. Врач обязательно расскажет, какие упражнения следует выполнять. Фото их без проблем можно найти в интернете на специализированных сайтах.
Активно применяется рефлексотерапия и массаж. Однако последний ряд рекомендаций запрещен в период обострения.
Вспомогательные методы лечения народными средствами
Целители и травники советуют лечить костные наросты пиявками (убирают отеки). Боль хорошо снимает настой из цветов боярышника или бузины.
Если вам ничего не помогает, тогда не обойтись без хирургии. Во время операции врач удалит наросты и освободит нервные окончания.
Думаю, что теперь вы знаете почти все о шипах. А в следующий раз мы раскроем новую медицинскую тайну. Будет страшно, но интересно!
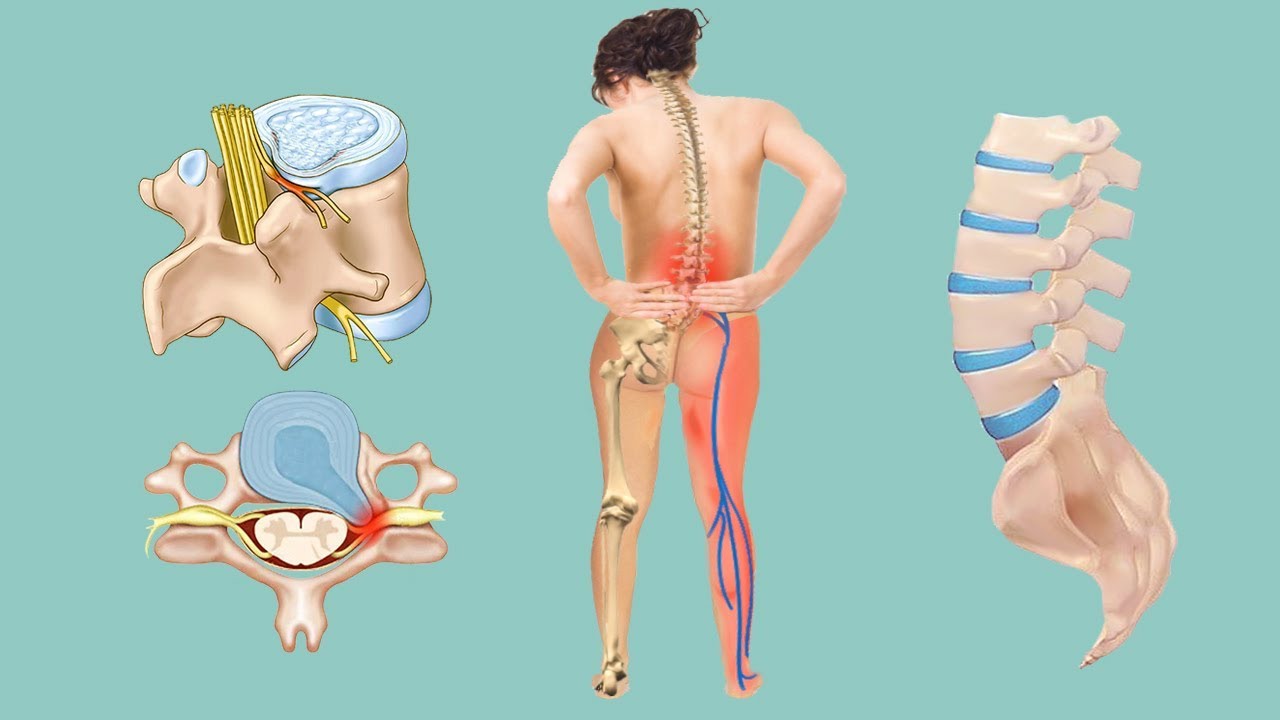
В настоящее время грыжа позвоночника поясничного отдела диагностируется даже у молодых людей в возрасте 20 – 25 лет. Это связано с тем, что молодое поколение ведет малоподвижный образ жизни с отсутствием регулярных физических нагрузок на поясничные мышцы. Межпозвоночная грыжа поясничного отдела является осложнением длительно протекающего пояснично-крестцового остеохондроза. Это дегенеративное дистрофическое заболевание начинается в возрасте 18 – 20 лет и постепенно приводит к тому, что фиброзное кольцо диска полностью разрушается. Находящееся внутри него пульпозное ядро выходит наружу. Это и есть грыжа диска поясничного отдела позвоночника, которая провоцирует постоянное воспаление, раздражение окружающих тканей, развитие ишемии корешковых нервов и кровеносных сосудов.
Все эти дегенеративные дистрофические изменения приводят к тому, что постепенно начинает разрушаться соседний диск. Компрессия корешковых нервов и их ответвлений провоцирует нарушение иннервации внутренних органов полости малого таза и живота. Начинаются запоры, диареи, гиперфункция мочевого пузыря, эректильная дисфункция у мужчин, бесплодие или ранний климакс у женщин, варикозное расширение вен нижних конечностей, геморрой и т.д. Все эти осложнения запущенного остеохондроза, при котором сформировалась грыжа межпозвоночного диска поясничного отдела, можно исключить, если проводить раннее комплексное лечение.
В настоящее время разработаны методики, позволяющие лечить грыжу диска без хирургической операции. Это мануальная терапия в сочетании с лечебной гимнастикой, кинезиотерапией, тракционным вытяжением позвоночного столба, иглоукалыванием и т.д. Единственная ситуация, когда невозможно помочь пациенту без хирургической операции – это секвестрирование грыжевого выпячивания – отрыв части пульпозного ядра или полный его выход из фиброзного кольца и скольжение вдоль позвоночного столба. При таком состоянии облегчить состояние пациента сможет только хирургическая операция.
Своевременное обращение к врачу при развитии позвоночной грыжи позволяет проводить лечение консервативными методами. При появлении боли в области поясницы не игнорируйте её, обратитесь к врачу и пройдите полноценное обследование. С помощью рентгенографического снимка и МРТ обследования можно поставить точный диагноз.
Причины межпозвонковой грыжи поясничного отдела позвоночника
Межпозвонковая грыжа поясничного отдела является осложнением остеохондроза. Это дегенеративное дистрофическое заболевание постепенно разрушает фиброзное кольцо межпозвоночного диска. Оно утрачивает свою эластичность и прочность, обезвоживается. Затем на его поверхности начинают появляться отложения солей кальция. Это препятствует нормальному процессу диффузного питания межпозвоночного диска. Следующая стадия остеохондроза – это протрузия. При неё фиброзное кольцо забирает часть жидкости из пульпозного ядра, которое расположено внутри него. Пульпозное ядро утрачивает свою массу и амортизационную способность. При этом межпозвоночный диск утрачивает свою физиологическую высоту и увеличивается по площади. Начинается компрессионное давление на окружающие мягкие ткани. Начинается процесс компрессии корешковых нервов и их ответвлений. Это негативно сказывается на иннервации некоторых частей тела. Могут страдать функции внутренних органов брюшной полости и малого таза.
Следующий этап развития дегенеративного дистрофического заболевания позвоночного столба – экструзия. На этом этапе фиброзное кольцо уже полностью обезвожено. Оно трескается и на его поверхности формируются остеофиты. При значительной физической нагрузке, например, при подъеме тяжести или скручивании туловища происходит нарушение целостности фиброзного кольца. Образуется сквозная трещина, но в таком месте, где выход пульпозного ядра сдерживается расположенной рядом продольной или короткой желтой связкой.
Межпозвонковая грыжа поясничного отдела позвоночника формируется под влиянием следующих патогенных причин:
- ведение малоподвижного образа жизни с отсутствием регулярных физических нагрузок на мышечный корсет спины и преимущественно сидячей работой;
- наличие избыточного веса, связанного с недостатком физической активности или алиментарный тип ожирения;
- тяжелый физический труд с большими нагрузками на спину (грузчики, строители, маляры, отделочники, штукатуры, спортсмены тяжелоатлеты);
- травмы спины, такие как компрессионный перелом тела позвонка, трещина остистого отростка, вывих или подвывих, растяжение или разрыв связочного и сухожильного аппарата, ушибы с образованием гематом и т.д.;
- инфекционные поражения тканей позвоночника и расположенных рядом мышц (туберкулёз, сифилис, полиомиелит);
- нарушение процессов кровоснабжения, например, на фоне острой или хронической сердечно-сосудистой недостаточности;
- неправильная постановка стопы с последующим искривлением голеней и бедер, что влечет за собой неравномерное распределение амортизационной нагрузки по позвоночному столбу;
- деформирующий остеоартроз тазобедренного, коленного или голеностопного сустава;
- дистрофия мышечного волокна в области ягодиц, бедра, голени и поясницы;
- разрушение крестцово-подвздошных сочленений костей и симфизит у женщин;
- нарушение осанки (сутулость, сглаживание естественных кифозов и лордозов, сколиоз);
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматоидные процессы;
- нарушение правил эргономики рабочего пространства и спальной зоны (такое расположение тела в статическом напряжении, при котором нарушается процесс диффузного питания межпозвоночных дисков);
- врожденные патологии;
- дисплазия хрящевой ткани системного характера;
- недостаточность в рационе питания некоторых нутриентов и микроэлементов;
- остеомаляция и остеопороз, особенно развивающиеся на фоне гормональной дисфункции в период климактерической менопаузы у женщин.
Это далеко не полный перечень причин развития межпозвоночной грыжи диска в пояснично-крестцовом отделе позвоночника. В ряде случаев остеохондроз является идиопатическим заболеванием с неуточненной причиной. В половине случаев виной становятся возрастные дегенеративные процессы в организме человека.
Клинические симптомы межпозвоночной грыжи поясничного отдела
Первые симптомы грыжи поясничного отдела распознать совсем не сложно. Обычно она появляется у пациентов с хроническим дегенеративным дистрофическим заболеванием позвоночного столба (остеохондрозом). У них присутствуют постоянные тупые или тянущие боли в области поясницы.
Симптомы грыжи поясничного отдела позвоночника возникают остро в момент её появления:
- резкая, пронизывающая боль, которая в буквальном смысле этого слова сковывает движения, парализует;
- тут же появляется выраженная мышечная слабость в ногах;
- мышцы в области поясницы сильно напряжены, болезненны при пальпации;
- человек не может самостоятельно нагнуться, разогнуть спину, повернуться на другой бок в положении лежа.
Это первые клинические признаки, при которых необходимо срочно лечь на спину на твёрдую поверхность и попытаться расслабить чрезмерно напряженные мышцы. К врачу следует обратиться в ближайшие часы. Если грыжевое выпячивание ущемлено связочным, сухожильным или мышечным аппаратом, то может начаться ишемия и вторичный некроз тканей.
Спустя несколько часов развиваются неврологические симптомы межпозвоночной грыжи поясничного отдела:
- онемение по ходу пораженного корешкового нерва;
- резкая стреляющая боль по всей ноге на стороне поражения;
- нарушение работы кишечника, вырождающееся в отсутствии перистальтики, запоре;
- нарушение функции мочевого пузыря (учащенное мочеиспускание или его задержка);
- нарушение кровоснабжения мягких тканей нижней конечности (проявляется в виде похолодания и бледности кожных покровов);
- снижение чувствительности и появление парестезий (покалывания, ощущения ползающих мурашек и т.д.).
Появление неврологических признаков – это повод для экстренного обращения к неврологу. Если своевременно не оказать пациенту медицинскую помощь, то могут развиваться различные осложнения.
Для диагностики используется рентгенографический снимок, который позволяет исключить вероятность повреждения костной ткани. Также назначается МРТ обследование – оно позволяет увидеть локализацию грыжевого выпячивания пульпозного ядра и размеры.
Чем опасна позвоночная грыжа поясничного отдела
Позвоночная грыжа поясничного отдела без своевременного лечения опасна для здоровья и жизни пациента. Самое часто осложнение – стеноз спинномозгового канала. На фоне этого состояния могут возникать парезы и параличи нижних конечностей.
Очень часто при поясничной грыже у человека формируется ряд сосудистых патологий:
- варикозное расширение вен нижних конечностей;
- геморроидальные узлы в прямой кишке и в области анального отверстия;
- атеросклероз нижних конечностей;
- облитерирующий эндартериит и т.д.
Могут нарушаться функции кишечника. При полной компрессии корешкового нерва возникает паралич толстого или тонкого кишечника. Это состояние может привести к летальному исходу.
У мужчин поясничная грыжа часто становится причиной эректильной дисфункции, а у женщин вызывает опущение матки, нестабильность менструального цикла, ранний климакс и т.д.
Как лечить грыжу позвоночника поясничного отдела без операции
Перед тем, как лечить грыжу поясничного отдела, нужно провести комплексное обследование. Диагностику и лечение грыжи позвоночника поясничного отдела без операции проводит врач невролог или вертебролог.
Официальная медицина для лечения грыжи поясничного отдела позвоночника без операции использует ряд фармакологических препаратов:
- нестероидные противовоспалительные средства позволяют устранить процесс воспаления, спровоцированный раздражающим действием вещества пульпозного ядра;
- хондропротекторы призваны восстановить нарушенную целостность фиброзного кольца, однако они бесполезны, поскольку при отсутствии полноценного диффузного обмена между хрящевыми тканями межпозвоночного диска и окружающими мышечными волокнами эти вещества просто не попадают в место назначения;
- витамины группы B – способны поддерживать работоспособность нервного волокна при длительной компрессии и ишемии;
- никотиновая кислота – усиливает местный кровоток в мелких капиллярах;
- миорелаксанты – необходимы для устранения спазма мышц и восстановления кровоснабжения пораженной области.
В большинстве случаев подобное лечение грыжи диска поясничного отдела носит исключительно симптоматическое лечение. Устраняется боль и воспаление и пациент выписывается к труду. На самом деле позвоночный диск продолжает разрушаться.
Но существует и более эффективная методика того, как лечить грыжу позвоночника поясничного отдела – это мануальная терапия в сочетании с лечебной гимнастикой и кинезиотерапией. О том, как это происходит, поговорим далее в статье.
Лечение позвоночной грыжи поясничного отдела
Лечение грыжи поясничного отдела с помощью методов мануальной терапии начинается с проведения процедуры тракционного вытяжения позвоночного столба. при этом увеличиваются межпозвоночные промежутки, создаются условия для восстановления целостности фиброзного кольца.
Далее для лечения грыжи позвоночника поясничного отдела разрабатывается индивидуальный курс терапии для каждого пациента. Он может включать в себя следующие методики лечения межпозвоночной грыжи поясничного отдела:
- массаж и остеопатию – для улучшения эластичности мягких тканей и усиления микроциркуляции крови и лимфатической жидкости в очаге поражения;
- кинезиотерапию – для купирования спазма мышц и повышения их тонуса, восстановления физиологического кровоснабжения;
- лечебную гимнастику для активации процесса диффузного питания хрящевых тканей позвоночника;
- физиотерапию и лазерное воздействие для ускорения процесса выздоровления;
- иглоукалывание – для активации процесса регенерации тканей за счет использования скрытых резервов организма.
Лечение позвоночной грыжи поясничного отдела с помощью методов мануальной терапии всегда проводится индивидуально. Поэтому нужно искать в своем городе опытного мануального терапевта и обращаться за помощью к нему.
Имеются противопоказания, необходима консультация специалиста.

Боли в спине — это довольно частый симптом, беспокоящий большое количество людей всех возрастов.
Очень часто причинами появления подобной патологии служат так называемые остеофиты в позвоночнике, которые могут говорить о наличии нарушений в позвоночном столбе.
Что это такое? ↑
Остеофиты (спондилез) — разрастание костной ткани на позвонках или их суставных отростках, имеющие вид бугорков, небольших возвышенностей или даже острых шипов, при этом каждый из этих видов наростов могут возникнуть по отличным друг от друга причинам и проявлять себя по-разному.
Как правило, остеофиты не имеют склонности к срастанию между собой, но в редких случаях могут появляться костяные перемычки.

Тогда диагностируется спонтанный переднебоковой или передний спондилодез — подобная патология свойственна воспалительным процессам в позвоночнике.
Нормальное функционирование позвоночника обеспечивается наличием постоянного межпозвонкового пространства.
При возникновении различных патологических процессов, например, остеохондроза, наблюдается протрузия, грыжа или дистрофия диска, который и заполняет эти межпозвонковые пространства.
Появление данных заболеваний снижает высоту диска, что способствует потере его поддерживающих свойств.
Так как развитие этих суставов не совершенно, при малейших нагрузках на позвонок в них начинают образовываться патологические процессы, которые проявляются в виде:
- воспаления;
- вывихов;
- подвывихов.

В результате всего этого наблюдается развитие процесса оссификации краев тел позвонков — подобная патология носит название спондилеза.
Это заболевание можно разделить на два этапа:
- разрастание костных образований (они увеличивают площадь позвонка, что способствует его лучшей опоре на окружающие ткани);
- окостенение межпозвоночного диска или связки (это может стать причиной фиксации двух позвонков).
Причины формирования ↑
Главной причиной развития этого заболевания является раздражение надкостницы, которое появляется в результате соприкасания друг с другом суставов, не имеющих хрящевого покрытия, что и приводит к образованию наростов.
Также развитию этой патологии могут способствовать следующие факторы:
- избыточный вес;
- постоянные нагрузки на позвоночник;
- артроз фасеточных суставов;
- эндокринные нарушения;
- отсутствие интенсивного движения;
- остеохондроз;
- нарушение осанки;
- травмы позвоночника разного характера;
- плоскостопие;
- наследственность;
- воспаления костной ткани;
- неврологические заболевания;
- неправильный обмен веществ.

Фото: остеофиты позвоночника
Избыточный рост костных образований становится следствием изнашивания межпозвоночного диска, в результате чего происходит нагрузка на суставы и связки, приводящая к утолщению последних и накоплению в них извести.
Подобные процессы возникают в пожилом возрасте, который также является одним из факторов, провоцирующих развитие этой патологии.
Основные симптомы ↑
Благодаря своему особому строению, во всем позвоночнике он является самым чувствительным, поэтому при возникновении в нем любых неполадок происходит быстрое смещение позвонков и сдавливание нервов и сосудов.
Подобные неприятности могут стать причиной плохого кровоснабжения мозга.
Поэтому очень важно вовремя заметить первые признаки спондилеза шейного отдела.

К ним относят:
- головокружение;
- боль в затылочной части головы, которая может отдавать в руки;
- гул и звон в ушах;
- ограничение и появление болевых ощущений при повороте головы в сторону;
- возможно частичное нарушение зрения.
Стоит учесть, что нужно срочно обратиться к врачу при появлении следующих симптомов:
- невозможность терпения приступа головной боли;
- тошнота и рвота.
В данном случае, скорее всего, произошло сильное сдавливание вен и артерий, находящихся в межпозвоночных отверстиях, в результате чего повысилось внутричерепное давление.
В медицинской практике нередки случаи, когда заболевание протекает, на первый взгляд, практически бессимптомно.
Например, о наличии остеофитов в грудном отделе позвоночника пациент может даже не знать, так как подвижность данной части не очень высока. Это может продолжаться неопределенное время, вплоть до момента полной парализации этой части позвонка.
Как правило, образование костных наростов в грудном отделе происходит на передних участках позвоночника, иными словами, образуются передние остеофиты.
К основным симптомам поражения поясничного отдела можно отнести:
- тупая боль в области поясницы при ходьбе или долгом стоянии;
- болевые ощущения в пояснице, отдающие в бедро;
- онемение в руках или ногах (как одной, так и в обоих);
- слабость рук и ног;
- ощущение покалывания в конечностях.
Иногда симптомом наличия остеофитов тел позвонков является нарушение процесса функционирования мочевого пузыря и кишечника.

Фото: остеофиты позвоночника
Но так как подобный признак может указывать и на другие заболевания (рак спинного мозга, сахарный диабет, ревматоидный артрит, перелом позвоночника), для подтверждения предварительного диагноза требуется полноценное обследование.
Виды остеофитов ↑
Существует несколько видов остеофитов:
- посттравматические;
- дегенеративно-дистрофические;
- массивные;
- периостальные;
- остеофиты, возникшие в результате системного изменения скелета;
- неврогенного происхождения.
Посттравматические остеофиты являются следствием различных повреждений структур кости.
Появление таких наростов возможно при сохранении самой кости с надрывом надкостницы, которая со временем твердеет, превращаясь в остеофит.
Наиболее часто этот вид наростов появляется при вывихах локтевых и коленных суставов, сопровождающихся отрывом связок и разрывом сумки. В позвоночнике посттравматические остеофиты встречаются редко.

Дегенеративно-дистрофический костный нарост проявляется при таком заболевании как деформирующий артроз.
При этом происходит незначительное ограничение подвижности сустава, без деградации костей.
Исключением являются случаи деформирующего спондилеза, в результате которых поверхности сустава сращиваются и его подвижность теряется полностью.
Такие наросты подразделяются на:
- остеофиты общего характера — возникают при сенильных артрозах;
- местного характера — являются результатом перегрузки локального сустава. При этом эластичность хряща теряется и на кости образуются наросты в форме клюва, которые охватывают сустав, ограничивая его движения. В редких случаях теряется подвижность отдельных участков позвонка.

Массивные, или так называемые краевые, остеофиты развиваются при:
- злокачественных опухолях костей;
- метастазах рака молочной или предстательной желез.
На рентгеновском снимке они просматриваются в виде шпоры или козырька, что является одним из важных признаков во время диагностики заболевания.
Из-за нарушения процесса роста хряща остеофиты могут появляться и при доброкачественных опухолях.
После воспалительных процессах может наблюдаться рост периостальных остеофитов, которые образуются из полезных компонентов надкостницы.
В результате эндокринных нарушений и из-за системных изменений, происходящих по этой причине в скелете, также могут появиться остеофиты.
Гипертрофирование костного рельефа приводит к образованию наростов на:
- седалищном бугре;
- ногтевых фалангах;
- вертелах бедра и т. д.
Появление остеофитов могут спровоцировать и нарушения психологического характера — например, образование наростов при беспорядочном костеобразовании может наблюдаться при нервном срыве.

Также остеофиты классифицируются по месту их локализации:

Чувствуете боль в поясничной области? Узнайте возможные причины боли в пояснице из нашей статьи.
Как лечить пояснично-крестцовый радикулит? Ответ здесь.
Методы диагностики ↑
При обращении пациента за помощью специалист проводит неврологическое обследование, во время которого он сможет выявить признаки компрессии спинного мозга и корешков.
На основе истории заболевания, жалоб больного и результата осмотра, врач назначает дальнейшее обследование.
В тех случаях когда остеофиты имеют большие размеры, их обнаружение возможно путем простой пальпации.
При этом специалист сможет свободно нащупать возвышенности в виде шипов и бугорков на определенном участке позвоночника.

Для подтверждения диагноза и на более ранних стадиях заболевания, когда прощупать наросты еще не удается, применяют следующие методы диагностики:
- рентгенография;
- магнитно-резонансная томография;
- компьютерная томография.
Рентгенография — это метод исследования, в основе которого лежит применение рентгеновских лучей.
Он абсолютно безболезненный и помогает выявить наличие костных образований. По результатам рентгенографии определяют степень развития патологии и форму наростов, по которым и ставиться окончательный диагноз.
На снимке остеофиты представляют собой костные образования различного размера и характера, локализующие по краям позвонков.
Более подробную характеристику изменения костных и мягкотканных структур позвоночника позволяет получить магнитно-резонансная и компьютерная томография.

Магнитно-резонансная томография — это безопасный и безболезненный способ исследования внутреннего строения тела.
В основу этого метода положено использование радиомагнитных волн.
Компьютерная томография так же как и рентгенография применяет рентгеновские лучи, но все полученные результаты обрабатываются компьютером.
Благодаря этим процедурам можно:
- увидеть компрессию спинного мозга и корешков;
- определить, стоит ли пробовать консервативное лечение или лучше сразу прибегнуть к хирургическому вмешательству.
Лечение остеофитов позвоночника ↑
В начальной стадии заболевания и при его легкой форме вполне хватает медикаментозного лечения в виде приема противовоспалительных препаратов, которые назначают с целью снятия отека и воспаления.
К ним относят:
- Ибупрофен;
- Вольтарен;
- Аспирин;
- Напроксен;
- Найз.

Для снятия напряжения с мышц применяют:
- витамины группы В;
- никотиновую кислоту;
- препараты, содержащие фосфор, кальций и магний.
Для избавления от боли и подавления воспалительного процесса назначается разнообразные растворы, мази и гели, которыми необходимо смазывать пораженное место.
Отвлекающий и согревающим действием обладают такие мази как:
- Капсикам;
- Финалгон;
- Випросал.

Отдельным видом лечения спондилеза является лечебная физкультура.
Благодаря ей происходит активация мышечной деятельности, которая способствует лучшему кровоснабжению всего позвоночника, что положительно влияет на его гибкость и состояние мышц.
Количество и сложность упражнений, применяемых при данной патологии, зависят от этапа заболевания.
Некоторые виды остеофитов можно вылечить с помощью применения рефлексотерапии и массажа.
Если наблюдается отечность, то врач может прописать гирудотерапию.
Но стоит учесть, что при обострении заболевания больной должен находиться почти на постельном режиме и в обязательном порядке избегать любых физических нагрузок и соответственно не заниматься лечебной физкультурой, на время прекратить выполнение массажа.

Из народных методов лечения спондилеза, помогающих уменьшить болевые ощущения, можно воспользоваться следующими рецептами:
- цветы боярышника (около 3 ст. л.) залить 0,5 литрами воды (кипящей). Настоять отвар минут 30— 40 и пить за 15— 20 минут до приема пищи по 50 мл.
- залить 0,25 литрами кипящей воды столовую ложку бузины. Минут 10—15 нагреть на водяной бане и употреблять 3— 4 раза в день по 10 мл.

Боли в шее чаще всего провоцирует остеохондроз шейного отдела. Узнайте, можно ли от них избавиться, из нашей статьи.
Как лечить межреберную невралгию в домашних условиях? Информация тут.
Что такое гонартроз коленного сустава? Смотрите здесь.
Если костные наросты были обнаружены уже в запущенной форме, то прибегают к хирургическому вмешательству, так как в большинстве случаев ни ЛФК, ни медикаментозная терапия не дают положительного результата.
Во многом это является следствием того, что при запущенности спондилеза происходит развитие кольцевидных и задних остеофитов смежных позвонков.
Во время операции производят:
- декомпрессию нервных структур позвонка;
- удаление самих остеофитов.

В большинстве случаев избавиться от болевых ощущений удается сразу после вмешательства, но иногда неврологическая симптоматика сохраняется на протяжении долгого времени.
Причиной этому служат:
- необратимые изменения в нервных волокнах;
- необходимость длительного периода компрессии нервных структур.
Иногда хирургическое вмешательство может быть противопоказано, так как наличие некоторых заболеваний (особенно в пожилом возрасте) могут увеличивать риск операций и замедлить процесс восстановления.
К таким патологиям можно отнести:
- сахарный диабет;
- гипертония;
- различные заболевания сердца.
Поэтому во время лечения остеофитов на эту особенность стоит обратить особое внимание.
Также при выборе метода нужно учесть причины их образования.
Например, если наблюдается дегенеративно-дистрофический процесс, то все силы должны быть направлены и на его лечение и на избавления от наростов одновременно.
Если заболевание требует операцию (к примеру, грыжа позвоночника), то в ходе ее выполнения будут удалены и все лишние костные образования.

Если же проведение хирургического вмешательства не предусматривается, то от остеофитов пробуют избавиться консервативным лечением, которое в основном носит только обезболивающий и симптоматический характер.
Но к сожалению, практика показывает, что даже проведение хирургического вмешательства не дает 100% результата излечения от заболевания.
Профилактика ↑
Во избежание появления остеофитов стоит придерживаться несложных, но очень полезных правил:
- вести активный образ жизни;
- следить за своим питанием и отдавать предпочтение продуктам, богатым калием, магнием, кальцием и другими витаминами;
- следить за своей осанкой — спина ровная, шея не выдается вперед;
- избегать сна на очень мягких поверхностях с высокой подушкой;
- при сидячей работе раз в час выполнять упражнения для разминки спины и шеи.
И самое главное, что необходимо помнить: не стоит заниматься самолечением, которое в большинстве случаев приводит сразу на хирургический стол.
Как только появились первые симптомы костных разрастаний, не нужно тянуть время — стоит сразу обращаться к специалисту.
Так еще есть шанс избавления от заболевания путем консервативного лечения.
Читайте также:


