Менингомиелорадикулоцеле пояснично-крестцового отдела позвоночника

Менингоцеле – это заболевание врожденного характера, при котором есть аномалия позвоночника и спинного мозга. Такая патология характеризуется выпячиванием спинного мозга через дефект позвоночного канала. Выпячивание имеет оболочку и заполнено жидкостью. В результате прогрессирования менингоцеле нарушаются функции спинного мозга.
Что это такое менингоцеле? Данная аномалия является пороком внутриутробного развития, и она заключается в неполном закрытии нервной трубки плода. А она является важной структурой в эмбриональном периоде. Данное нарушение может проявиться и у детей, и у взрослых.
Характеристика патологии
Сначала появляется костный дефект – spina bifida occulta. Это так называемое расщепление позвоночника, а именно одного или нескольких сегментов позвоночного столба. На данном этапе еще нет выпячивания, и никаких признаков патологии нет.
Менингоцеле – это уже следующий этап, при котором через уже образовавшийся костный дефект выходят наружу оболочки спинного мозга, под кожу. И данное образование заполнено ликвором – спинномозговой жидкостью. Выпячивание на этом этапе называется кистой, и она может вырастать до очень больших размеров. При менингоцеле в образовавшийся карман еще не попадают нервные корешки. Это происходит при дальнейшем развитии патологии – менингомиелоцеле. Именно в данном состоянии выпячивание перемещается в спинной мозг.

Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Если диагностировано менингоцеле крестца, копчикового отдела или другой локализации у эмбриона еще в период внутриутробного развития, то женщине проведут кесарево сечение. Так как если будут обычные роды, то в момент прохождения ребенка через родовые пути, может повредиться спинной мозг. А это чревато парезами и параличом.

Причины
Точных причин развития данной патологии на сегодняшний день не известно. Установлено, что аномалии позвоночного столба и спинного мозга могут усугубляться при дефиците витаминов и минералов. Особенно, это касается фолиевой кислоты, поэтому ее прописывают обязательно всем беременным женщинам.
Также связывают патологию с генетическим фактором. Так как согласно статистике, у взрослых людей с костным дефектом позвоночника, часто рождаются дети с пороком менингоцеле крестцово-поясничного отдела.
Риск развития патологии есть при:

- внутриутробных инфекциях;
- воздействии ионизирующего облучения;
- частом повышении температуры тела беременной женщины;
- действии на организм химических веществ;
- приеме противосудорожных препаратов при беременности.
Еще есть взаимосвязь развития менингоцеле пояснично-крестцового отдела и других его локализаций с наличием в анамнезе матери сахарного диабета. Особенно если на протяжении первого триместра у нее высокие показатели глюкозы в крови.
Симптомы
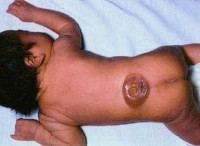
Основным признаком менингоцеле является наличие самой спинномозговой грыжи, которую визуально видно. Это грыжевой мешок на спине, подкожного типа и мягкой структуры. Кожа на этом образовании будет истонченная, синюшная или с красным оттенком. Иногда оно не покрыто кожными покровами, в таком случае требуется срочная операция. Менингоцеле крестцово-поясничного отдела встречается наиболее часто, также грыжа может быть в грудном и шейном отделах позвоночника, но достаточно редко.
При менингоцеле нет никаких тяжелых неврологических симптомов, так как в образовавшемся кармане нет нервных корешков или спинного мозга и, соответственно, эти структуры не ущемились. Только если это происходит, проявляются тяжелые симптомы в виде парезов и параличей.
Диагностика
Первым методом диагностики является неврологический осмотр. При этом врач оценит мышечный тонус конечностей. Еще потребуются консультации таких врачей, как генетик и нейрохирург. Далее врач назначает инструментальные методы исследования. Для начала проводят:
- Трансиллюминация – это просвечивание грыжевого мешка, и таким образом можно оценить какое его содержимое.
- Контрастная миелография – этот метод заключается во введении контрастного препарата, для того чтобы оценить поврежден ли спинной мозг, и если да, то в какой степени.
- Магнитно-резонансная томография – это исследование, при котором есть возможность визуализировать послойно образование, спинной мозг и позвоночник.
Как правило, новорожденным проводят только МРТ. Этого метода достаточно, чтобы диагностировать заболевание у ребенка, без лучевой нагрузки на организм.
Лечение
Менингоцеле хорошо поддается лечению, так как не повреждены нервные окончания. И поэтому после хирургической операции ребенка полностью можно излечить. Следует отметить, что медикаментозным методом данное заболевание не лечится.
Операция заключается в закрытии входных ворот, тем самым устраняется косметический дефект. Закрытие входных ворот обязательно, тем самым снижается риск занесения инфекции в позвоночный канал. Операцию нужно проводить чем скорее тем лучше. Как правило, ее назначают в первую же неделю после рождения. А в некоторых случаях в первые 24 часа.

Иногда врачи откладывают операцию. Это происходит если менингоцеле крестцово-поясничного отдела имеет небольшой размер и никаких нарушений чувствительности или других расстройств нет, а также если кожные покровы на грыже не истонченные и не поврежденные. Преждевременная хирургическая операция может даже навредить, так как есть риск повреждения оболочек спинного мозга.
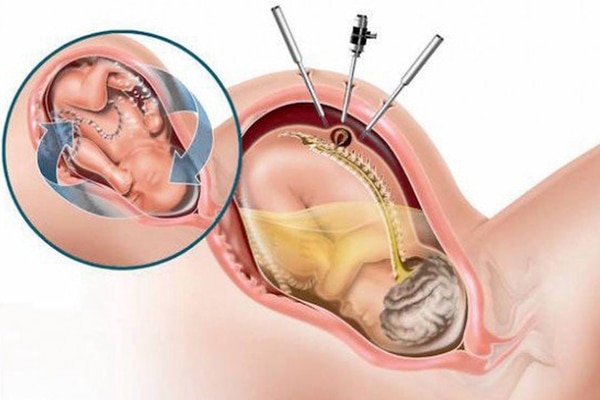
Данная проблема проявляется все чаще сегодня, поэтому ученые активно разрабатывают новую методику лечения менингоцеле. Она называется антенатальная коррекция порока, и проводят ее эмбриону в период внутриутробного развития.
Дополнительно нужна реабилитация. Для этого назначается лечебная физкультура, прием витаминных комплексов, физиопроцедуры. Также назначается ребенку курс специальных массажей и важно не допускать запоры. Родители должны тщательно выполнять все рекомендованные гигиенические мероприятия.
После того как проведена операция по удалению менингоцеле крестцово-поясничного отдела ребенок будет нормально развиваться.
Профилактика

Профилактические меры при менингоцеле разных отделов позвоночника у новорожденных заключаются в планировании беременности. При этом женщина должна перед наступлением беременности полностью обследоваться. Следует пройти необходимое лечение, принять курс витаминов.
После того как женщина уже забеременела, нужно регулярно посещать акушера-гинеколога, сдавать все необходимые анализы. А также для беременной очень важно есть здоровую пищу и принимать необходимые витамины. В первом триместре следует принимать фолиевую кислоту.
Часто сталкиваетесь с проблемой боли в спине или суставах?
- У вас сидячий образ жизни?
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют Читать далее>>!
Читайте также

Наш эксперт:
Почетный доктор, Доктор Медицинских Наук
Европейского университета,
Член Российской Академии Естественных Наук,
профессор ЕАЕН. Автор 3 книг, по лечению позвоночника,
имеет два патента на изобретения.
Сфера деятельности
Мануальная терапия, остеопатия.
Об авторе.
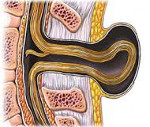
Менингомиелоцеле – это грыжа спинномозгового канала, при которой происходит выпячивание тканей и вещества спинного мозга через костный дефект позвоночного столба. Клиническая картина включает в себя наличие грыжеобразного выпячивания на спине ребенка в поясничной или крестцовой области. Сразу или с возрастом возникает нарушение иннервации нижерасположенных сегментов, вследствие чего развиваются тазовая дисфункция, парапарезы или параплегия. Диагностика основывается на наружном осмотре, подтверждении поражения ЦНС при помощи КТ и МРТ. Лечение хирургическое с последующей симптоматической терапией.
- Причины менингомиелоцеле
- Симптомы менингомиелоцеле
- Диагностика менингомиелоцеле
- Лечение менингомиелоцеле
- Прогноз и профилактика менингомиелоцеле
- Цены на лечение
Общие сведения
Менингомиелоцеле или spina bifida cystica – это одна из форм спинального дизрафизма, которая проявляется выходом тканей спинного мозга за пределы позвоночного канала через костный дефект дужек. Впервые патология была описана в 1641 году Н. Тульпиусом. Распространенность составляет 5-20 на 10000 новорожденных. Является тяжелым заболеванием, которое вызывает серьезные неврологические нарушения и в некоторых случаях приводит к полному обездвиживанию больного. При менингомиелоцеле грыжевой мешок содержит оболочки спинного мозга, спинномозговую жидкость и корешки спинальных нервов. Чаще заболевание наблюдается при беременности матери в возрасте после 35 лет. В 6-8% случаев прослеживается наследственная склонность, что свидетельствует о генетическом характере патологии. При адекватном своевременном лечении прогноз относительно благоприятный.

Причины менингомиелоцеле
Менингомиелоцеле развивается при наличии одного или нескольких факторов риска со стороны матери: прием фармакологических средств (оральные контрацептивы, препараты из групп салицилатов, вальпроатов, амфетаминов); употребление алкогольных напитков, табачных изделий, наркотиков, других тератогенных веществ; недостаточность микроэлементов и питательных веществ (в частности – Zn, Fe, фолиевая кислота) в рационе беременной; TORCH-инфекции (чаще всего – вирусы краснухи, гриппа и парагриппа). Также патология может иметь наследственный характер – установлен аутосомно-рецессивный механизм передачи заболевания, однако в 90-95% случаев семейный анамнез не отягощен.
Нервная трубка образуется из нервной пластинки на 19-20 день гестации. В нормальных условиях ее анатомическое закрытие происходит на 22-24 сутки, в результате чего остаются только верхнее и нижнее отверстие. Существует закономерность: чем позднее развивается менингомиелоцеле – тем ниже его локализация. Патогенез менингомиелоцеле досконально не изучен. На данный момент в педиатрии существуют 3 основных теории, объясняющих механизм развития данной патологии. Первая – это патология закрытия нервной трубки или теория Реклингхаузена. Она объясняет развитие спинального дизрафизма дефектом нейроэктодермы, возникающим в периоде раннего онтогенеза – на 25-30 день после оплодотворения.
Вторая – гидродинамическая или теория Моргани. Ее суть заключается в повышении давления внутри спинномозгового канала в I триместре беременности. Повышение давления провоцирует выпирание оболочек с последующим формированием костного дефекта и грыжи. Косвенным подтверждением данной теории является сопутствующая гидроцефалия в 90% случаев заболевания. Третья теория объясняет развитие менингомиелоцеле нарушением темпа роста тканей спинномозгового канала. При этом скорость дифференциации костных тканей позвоночного столба отстает или опережает развитие нервной трубки, из-за чего формируется дефект позвоночного столба.
Симптомы менингомиелоцеле
При развитии менингомиелоцеле ниже 4 поперечного сегмента (L4) наблюдаются нарушения иннервации мочевого пузыря, реже – терминальных отделов кишечного тракта. Типичное проявление – недержание мочи. В более тяжелых случаях помимо тазовой дисфункции развиваются расстройства чувствительности и моторной функции нижних конечностей по типу парапареза. При локализации грыжевого выпячивания выше уровня 3 поперечного сегмента (L3) возникает полная параплегия, приводящая к тотальному обездвиживанию ног. Менингомиелоцеле зачастую сочетается с гидроцефалией и мальформацией Арнольда-Киари II типа с характерными для них клиническими проявлениями: увеличением размеров головы, рвотой, бессонницей, конвульсиями, атаксией, нарушением акта глотания, головными болями в области затылка, задержкой психофизического развития и т. д. Значительно реже в виде осложнения возникает эпилепсия.
Начиная с 12-ти месячного возраста, часто наблюдаются задержка в физическом развитии, набор излишней массы тела и деформации нижних конечностей. Ожирение в основном связано с малоподвижным или неподвижным образом жизни, а деформация – с отсутствием осевой нагрузки на ноги и отсутствием сопротивления для внутренних групп мышц стопы. На фоне дисфункции мочевого пузыря учащается пузырно-мочеточниковый рефлюкс, увеличивается вероятность развития инфекционных заболеваний мочевой системы, что может привести к почечной недостаточности.
Диагностика менингомиелоцеле
Диагностика менингомиелоцеле базируется на сборе анамнестических данных, проведении физикального обследования, использовании лабораторных и инструментальных методов исследования. При сборе анамнеза педиатр может установить факторы риска заболевания или возможную этиологию. Физикальное исследование заключается в непосредственном осмотре грыжевого выпячивания, определении уровня поражения и выявлении симптомов сопутствующих патологий. В общих лабораторных тестах (ОАК, ОАМ) при изолированной форме менингомиелоцеле отклонения от нормы не выявляются. При наличии в анамнезе данных, указывающих на возможную этиологию, могут использоваться специфические анализы – определение концентрации фолиевой кислоты, железа, цинка в плазме крови; ПЦР или ИФА на возбудителей TORCH-инфекций. Для уточнения уровня поражения спинного мозга и размера дефекта применяются методы нейровизуализации – компьютерная и магнито-резонансная томография. Также данные исследования позволяют выявить сопутствующие аномалии строения ЦНС – гидроцефалию, мальформацию Арнольда-Киари и другие. Дифференциальная диагностика менингомиелоцеле проводится с другой формой расщепления позвоночника – менингоцеле.
Лечение менингомиелоцеле
Основное лечение менингомиелоцеле осуществляется хирургическим путем. Суть – послойное закрытие дефекта и формирование спинномозгового столба. Ход операции: выделение и вскрытие грыжевого мешка, погружение тканей ЦНС в позвоночный канал, удаление дефекта и сшивание его остатков, коррекция дужек при помощи миофасциального лоскута. После операции, несмотря на восстановление нормальной структуры спинного мозга, избежать неврологических нарушений удается редко, т. к. ткани спинного мозга и корешков во время внутриутробного развития подвергаются необратимой дегенерации. При сопутствующей гидроцефалии также проводится ее нейрохирургическая коррекция.
Симптоматическая терапия подразумевает лечение развившихся осложнений. Назначают уросептики при частых инфекциях мочеполовой системы, оксибутинина гидрохлорид при дисфункции мочеиспускания и антихолинергические средства для стимуляции нейромедиаторной передачи. Важная роль отводится коррекции рациона ребенка, направленной на компенсацию дефицита микроэлементов. Применяют препараты цинка и железа, фолиевой кислоты, витамина С и В12. При частых запорах рекомендовано увеличить объем потребляемой жидкости.
Прогноз при менингомиелоцеле зависит от эффективности проводимого лечения. Как правило, при своевременной хирургической коррекции патологии, адекватной симптоматической терапии и рациональном питании исход достаточно благоприятный.
Специфической профилактики для данной патологии не существует. При отягощенном семейном анамнезе беременной проводится амниоцентез с целью антенатальной диагностики дефектов строения позвоночного столба и спинного мозга плода. Кроме того, используются общепринятые методы исследования в период беременности: УЗИ, определение концентрации альфа-фетопротеина в околоплодных водах. При выявлении TORCH-инфекций осуществляется их лечение и полноценное обследование матери и плода после проведенной терапии. Беременным рекомендуется увеличить количества метионина, витамина В12 и фолиевой кислоты в рационе, т. к. данные вещества снижают риск расщепления позвоночника ребенка.
Менингоцеле – это один из врожденных пороков развития позвоночника и спинного мозга. В его основе лежит неполное закрытие нервной трубки – анатомической структуры эмбрионального периода.
Классификация
Выделяют три вида пороков, связанных с расщеплением позвоночника (лат: spinabifida): spina bifida occulta, менингоцеле и менингомиелоцеле. Это проявления одного и того же патологического процесса, имеющие разную степень выраженности.
Spina bifida occulta (скрытое расщепление) представляет собой исключительно костный дефект – щель в задней стенке позвонка или нескольких позвонков. Чаще всего это случается в поясничном или крестцовом отделе позвоночника на уровне от L1 (первого поясничного позвонка) до S2, S3 (второго-третьего крестцовых позвонков). Ни оболочки спинного мозга, ни корешки спинномозговых нервов через дефект кости не выпячиваются.
Менингоцеле — выбухание через костный дефект мозговых оболочек, содержащих ликвор. Кисты обычно располагаются в пояснично-крестцовом отделе позвоночника, достигают иногда больших размеров, имеют короткую ножку.
Спинномозговая жидкость при этом скапливается над паутинной оболочкой (meningocele subduralis) или под ней (meningocele subarachnoidalis). Это наиболее доброкачественная форма спинномозговых грыж, так как спинной мозг в большинстве случаев сформирован правильно.
Миеломиелоцеле – это самый сложный и частый из вариантов расщепления позвоночника — при таком пороке развития в дефект кости попадает и выпячивается наружу все содержимое позвоночного канала (спинной мозг с его оболочками и нервные корешки). Это может быть причиной тяжелых неврологических проблем.
Причины возникновения
В развитии всех видов расщепления позвоночника определенную роль играет наследственность. Это подтверждает тот факт, что частота рождения детей со spinabifida у родителей, которые сами страдают этим пороком, выше, чем в популяции.
Факторами риска по развитию данной болезни у детей являются внутриутробные инфекции, ионизирующее облучение, повышение температуры тела матери, действие химических токсинов (например, пестицидов), прием антиконвульсантов (противосудорожных средств) во время беременности, недостаток в рационе питания беременной фолиевой кислоты.
При этом наиболее важным периодом являются первые недели беременности, когда формируется нервная трубка. В норме она должна закрыться на четвертой неделе вынашивания.
Клиническая картина
Основным симптомом данной болезни является само наличие грыжевого мешка. На спине, чаще всего в пояснично-крестцовом отделе от L1 до S2, S3, определяется подкожное мягкотканое выпячивание. В большинстве случаев никакого дискомфорта оно не причиняет.
Клинически неврологическая симптоматика может отсутствовать или наблюдаются легкие вялые парезы ног, снижение ахилловых рефлексов.
Диагностика патологии
Первичный врачебный осмотр позволяет заподозрить наличие у пациента данного заболевания.
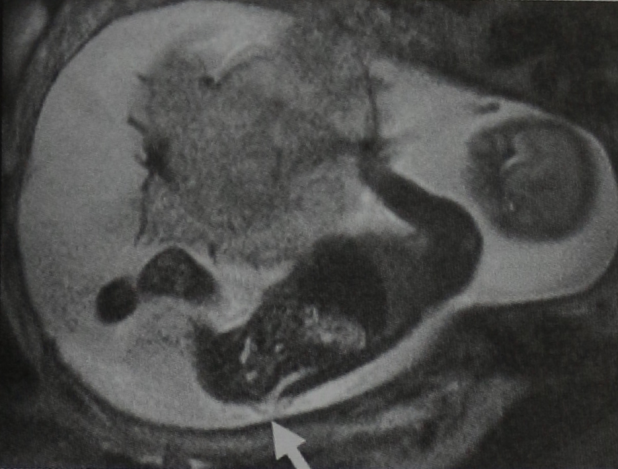
Методом выбора для уточнения диагноза является магнитно-резонансная томография (МРТ) и компьютерная томография (КТ).
МРТ позволяет точно установить, что является содержимым грыжевого мешка.
Лечение и профилактика
Менингоцеле в области L1 – S2, S3 имеет хороший прогноз в отношении хирургического излечения. Поскольку в состав грыжевого мешка при менингоцеле не вовлечена ткань спинного мозга, после оперативного лечения человек может полностью выздороветь.
Консервативных (нехирургических) методов лечения этой болезни не существует. Операция помимо устранения косметического дефекта преследует цель закрытия входных ворот для возможного проникновения инфекции внутрь позвоночного канала.
В настоящее время активно разрабатываются хирургические методы антенатальной коррекции порока, т.е. операции на позвоночнике плода, когда он еще находится в утробе матери.
Первое направление профилактики – при беременности необходимо избегать факторов риска развития spinabifida. Активная профилактика заключается в приеме препаратов фолиевой кислоты во время вынашивания.
Миеломенингоцеле (ММ) — одна из наиболее частых мальформаций спинного мозга, формирующихся в результате нарушений нейруляции. Менингоцеле — это спинномозговая грыжа, содержащая только ликвор при отсутствии нервных элементов, а миелоцеле — выбухание спинного мозга в мешок через костный дефект.
Миеломенингоцеле возникает внутриутробно (на 26-й день эмбрионального развития), когда выступающий дефект (грыжа) препятствует адекватному закрытию нервной трубки. Фактически менингомиелоцеле является в клинической практике синонимом spina bifida и встречается с частотой 5-20 случаев на 10 тыс. новорожденных.
Миеломенингоцеле — это разновидность spina bifida, являющаяся следствием дефекта нервной трубки (ДНТ), проявляющаяся выбуханием оболочек и вещества спинного мозга сквозь дефект в позвоночном канале.
При менингомиелоцеле выпячивание в расщелину позвоночника (спинномозговая грыжа) содержит оболочки, СМЖ, корешки спинномозговых нервов, а также часть спинного мозга.
Патогенез спинального дизрафизма точно неизвестен; для его объяснения предложены три основные теории: нарушение закрытия нервной трубки (по Реклингхаузену), гидродинамическая теория (по Моргани), а также теория чрезмерно ускоренного роста или остановки роста как причины дизрафии нервной трубки.
Аномалии закрытия нервной трубки, возникающие в I триместре гестации у эмбриона, приводят к развитию пороков спинного мозга. Миеломенингоцеле возникает, когда в процессе раннего онтогенеза плода нейроэктодерма трансформируется в нервную трубку и отделяется от кожной эктодермы. Описываемый дефект формируется обычно между 26-м и 30-м днями гестации.
В норме у эмбриона на 23-й день после зачатия должна полностью закрыться нервная трубка, образуемая из нервной пластинки (последняя формируется на дорсальной стороне на 20-й день внутриутробной жизни с последующим смыканием); после закрытия нервной трубки открытыми остаются только ее концевые отверстия. Принято считать, что чем позже формируется менингомиелоцеле, тем ниже располагается повреждение.
Этиологические факторы риска при менингомиелоцеле: прием беременными некоторых медикаментозных средств (оральных контрацептивов, амфетаминов, салицилатов, вальпроатов и др.), алкоголя и других интоксикантов, дефицит фолиевой кислоты и цинка и т.д. К факторам, предрасполагающим к менингомиелоцеле, относятся также перенесенные в период беременности краснуха и грипп, а также воздействие различных тератогенных веществ.
Частота повторных родов с менингомиелоцеле достигает 6-8%, что свидетельствует о генетическом факторе в происхождении заболевания. Код менингомиелоцеле по OMIM 234500. Миеломенингоцеле наследуется аутосомно-рецессивным путем.
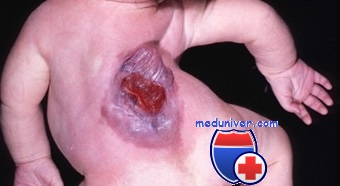
Обычные неврологические симптомы при менингомиелоцеле: моторная слабость в ногах, расстройства чувствительности. При менингомиелоцеле типичны поражения ЦНС в виде нижнего парапареза и нарушений функций тазовых органов. В случаях расположения дефекта выше сегмента L3 возникает полная параплегия с обездвиженностью пациента, при локализации ниже сегмента L4 признаки параплегии отсутствуют, но обычно имеются симптомы недержания мочи. Таким образом, неврологические нарушения при менингомиелоцеле топически располагаются ниже места поражения.
Дефекты спинного мозга, относящиеся к spina bifida cystica (см.), в 95% случаев представляют собой миеломенингоцеле (оставшиеся 5% являются менингоцеле). Примерно у 90% детей с миеломенингоцеле отмечается гидроцефалия (см. главу 9), а мальформация Арнольда Киари типа II (хвостовое опускание миндалин мозжечка со сдавлением ствола мозга и микрогирией) в сочетании с гидроцефалией встречается при менингомиелоцеле более чем в 80% наблюдений.
Методы нейровизуализации (КТ, МРТ) позволяют выявить наличие гидроцефалии и других аномалий ЦНС у новорожденных с ММ. До 20% пациентов с менингомиелоцеле характеризуются наличием эпилепсии.
Значения среднего роста у детей с менингомиелоцеле (по завершении периода новорожденности) оказываются значительно ниже, чем у здоровых сверстников. Для пациентов с менингомиелоцеле впоследствии типична избыточная масса тела и часты деформации нижних конечностей. Последние бывают двух типов: вследствие не встречающих противодействия движений внутренних мышц стоп или голеностопного сустава, а также позиционные (в результате внутриутробного давления на парализованные ноги).
Для дифференциальной диагностики между менингомиелоцеле и менингоцеле проводится подсвечивание выступающих грыж (свет проходит через менингоцеле, но не миеломенингоцеле). Степень нарушения чувствительности и двигательных функций при менингомиелоцеле устанавливается при нанесении легких уколов в области нижних конечностей и туловища (в сопоставлении с зонами нормальной сохранной чувствительности).
Амниоцентез позволяет своевременно выявлять открытые дефекты позвоночника; указанная диагностическая процедура рекомендуется всем беременным, у которых уже есть дети с любыми дефектами спинного мозга (не только миеломенингоцеле). Другие методы антенатального выявления менингомиелоцеле: УЗИ, исследование содержания а-фетопротеина в околоплодной жидкости и т.д.
Повышенное потребление метионина, фолиевой кислоты и витамина В12 (цианокобаламин) в периоде беременности (с первых дней ее наступления) снижает риск формирования менингомиелоцеле.
Все случаи менингомиелоцеле требуют хирургического лечения (послойное закрытие врожденного дефекта с формированием нервной трубки). При этом проводятся выделение грыжевого мешка и его ножки из окружающих тканей, вскрытие мешка и ревизия его содержимого; при наличии в полости грыжевого мешка корешков спинного мозга их выделяют, погружают в позвоночный канал с последующим иссечением мешка и сшиванием его остатков над поверхностью спинного мозга. Щель в дужках зашивается мышечно-фасциальным лоскутом.
Описываемое оперативное вмешательство позволяет избавить пациентов от грыжевого выпячивания, но вероятность обратного развития неврологических нарушений невелика вследствие малообратимых дегенеративных изменений спинного мозга и его корешков.
При необходимости проводятся нейрохирургическая коррекция гидроцефалии (шунтирующие операции), удаление повреждения с пластической хирургией, ортопедические мероприятия, комплексная реабилитация.
Симптоматическая терапия при менингомиелоцеле включает использование средств для лечения инфекций мочевых путей (уросептики), дисфункций мочевого пузыря (оксибутинина гидрохлорид и др.), антихолинергических препаратов (воздействующих на нейромедиаторную передачу) и т.д. Существует нейродиетологический подход к менингомиелоцеле.
Специфической диеты для миеломенингоцеле не разработано, но ряд особенностей новорожденных, страдающих миеломенингоцеле, требует диетической коррекции.
Используются фолиевая кислота, цианокобаламин (витамин В12) и аскорбиновая кислота (витамин С). Для коррекции дефицита по данному микроэлементу применяется дотация цинка (Zn), для коррекции запоров — обильное потребление жидкости.
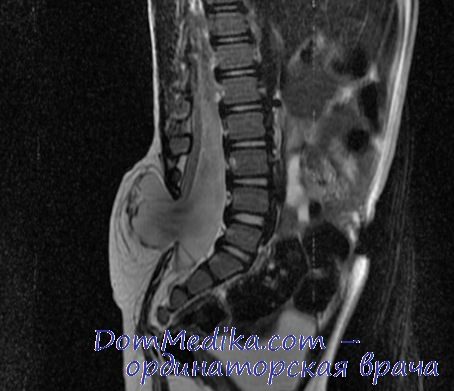
КТ при миеломенингоцеле
Одним из серьёзных заболеваний позвоночника является менингоцеле. Болезнь носит врождённый характер и возникает в период внутриутробного развития из-за неполного закрытия нервной трубки у плода. Патология выявляется врачом при обследовании во время беременности, что позволяет заранее принять меры для проведения безопасных родов и не навредить ребёнку.
Характеристика патологии
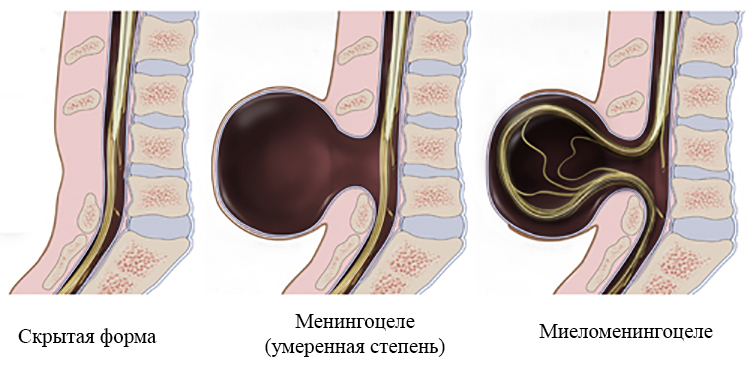
Развитие менингоцеле пояснично-крестцового, копчикового отдела происходит в два этапа:
- Появление костного дефекта (spina bifida occulta) в виде расщеплённых позвонков. Выпячивания пока не видно, нет признаков воспаления.
- Образование менингоцеле , следующий этап. Через костный дефект выпячиваются наружу спинномозговые оболочки, заполненные жидкостью. Под кожей образуется киста большой величины. Корешки нервных окончаний ещё не попали в спинной мозг. Только при развитии осложнений и образования менингомиелоцеле образовавшаяся киста попадает туда.
При определении аномалии в период внутриутробного развития принимаются соответствующие меры. Проводят кесарево сечение, чтобы не навредить плоду и не задеть его спинной мозг.
Врождённая форма
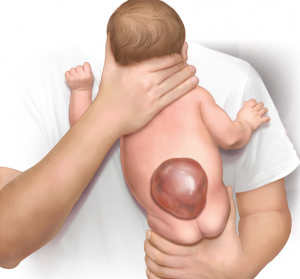
Врождённая форма заболевания делится на лёгкую форму и тяжёлую в зависимости от участка поражения и сопутствующих нарушения функций организма. После проведённых операций при лёгкой форме болезни пациенты становятся адаптированными к повседневной жизни.
При тяжёлой форме осложнение переходит в менингомиелоцеле. В этом случае больному устанавливают инвалидность, несмотря на успешно проведённую операцию. Обе формы заболевания имеют одинаковый воспалительный процесс, относящийся к спинно-мозговым грыжам.
Причины
Определить точную причину недуга не сложно. Известно, что он вызван неправильным формированием позвоночника плода из-за нехватки витаминов и минералов. При дефиците фолиевой кислоты особенно высок риск заболевания. Беременные должны принимать витаминные средства с содержанием этого элемента. Имеет значение и генетическая предрасположенность: у родителей с дефектом костей позвоночника нередко рождаются дети с аномалиями крестцово-поясничного отдела. Возможно развитие воспалительного процесса при:
- пренатальных (внутриутробных) инфекциях,
- облучении ионизирующего характера,
- повышенной температуры у беременной,
- воздействии химических компонентов,
- приёме лекарственных средств против судорог.
Менингоцеле развивается при наличии сахарного диабета у беременной. Повышенное содержание сахара в крови на протяжении 3 месяцев должно вызывать беспокойство.
Врач-ортопед, стаж работы 12 летСвоевременно выявленная болезнь , гарантия успешного лечения и безопасных родов.
Симптомы
Главным доказательством болезни является спинномозговая грыжа. Она имеет мягкую структуру и выступает под кожей. Размеры варьируются от зёрнышка до крупного яблока. Характеризуется истощённостью кожи и сине-фиолетовым или красноватым оттенком.
В крестцово-поясничном отделе позвоночника патология локализируется чаще всего. Также встречаются аномалии грудного и шейного отдела позвоночника. Менингоцеле развивается без тяжёлых осложнений. На фоне патологии появляются параличи и порезы. Необходимо хирургическое вмешательство, чтобы не допустить проникновения инфекции и возможных осложнений.
Диагностика
Для определения болезни проводится неврологический осмотр пациента. После обследования на МРТ становится известным содержимое грыжевого мешочка. Обязательно оценивается состояние мышц конечностей. Также проводятся дополнительные консультации с генетиком и нейрохирургом. После назначаются уточняющие методы диагностики:
- трансиллюминация , просвечивание грыжевого мешочка и определение его содержимого,
- контрастная миелография , ввод препарата для выявления нарушений в спинном мозге и уровня развития патологии,
- МРТ , определяет слои формирования позвоночника и спинной мозга.
Новорождённым достаточно провести МРТ для диагностики заболевания. Лишнее излучение для маленького организма нежелательно. Болезнь также мо жно выявить в период беременности с помощью УЗИ.
Лечение
Болезнь лечится только хирургическим путём. Операция проходит без осложнений, так как нервные окончания не задеты и в кисте нет тканей спинного мозга. Ребёнок полностью выздоравливает. Действия нейрохирурга направлены на закрытие опасного участка на спине и недопущение проникновения инфекции в организм. Хирургическое вмешательство назначается специалистом индивидуально: всё зависит от состояния больного, вида и размера патологии, а также степени риска осложнений. В наше время также существуют методики внутриутробной корректировки аномалий позвоночника.
Врач-ортопед, стаж работы 12 летМладенчестве, у кого заболевание было с рождения, очень важен временной фактор для лечения Прооперировать новорождённого следует в первую неделю жизни, а при необходимости , в первые 24 часа.
Операция может быть отложена, если болезнь имеет слабовыраженный характер и нет явных симптомов. Хирургическое вмешательство в этот период не рекомендуется, поскольку присутствует риск нанесения ущерба здоровью и повреждения оболочек спинного мозга.
Необходимо проводить восстановительные мероприятия после операции. К ним относятся лечебная физкультура, физиотерапия и витаминизация. Следует ходить на массаж и проявлять умеренную физическую активность. В дальнейшем никаких препятствий для нормального развития ребёнка нет. Медикаментозных способов лечения менингоцеле не существует.
Профилактика
Женщинам, находящимся в зоне риска развитиязаболевания у плода, необходимо планировать беременность. Стоит пройти полное обследование и провести лечение с принятием комплекса витаминов. При беременности нужно регулярно консультироваться с врачом-гинекологом и принимать фолиевую кислоту. Возникнуть заболевание может при несоблюдении будущей матерью режима питания, чрезмерном перегреве тела, злоупотреблении алкоголем и при сахарном диабете.
Менингоцеле , врождённый порок развития плода. Основная причина болезни , безответственный подход беременной женщины к своему здоровью и неполноценный рацион питания. Регулярное посещение врача во время беременности, здоровый образ жизни, выполнение всех рекомендаций доктора существенно снижают риск появления патологии у будущего ребёнка.
Читайте также:


