Мануальная терапия шеи у грудничка
Как это не покажется странным для педиатров, но у новорождённого ребёнка имеются прямые показания для лечения мануальной терапией. Конечно, применение мануальной терапии к только что родившемуся ребёнку требует большой осторожности и нежности. Хороший врач-мануалист должен чувствовать норму физического воздействия к грудному ребёнку. Слишком слабое и чрезмерно деликатное воздействие на малыша не вылечит болезнь, будет бесполезным. Слишком грубое воздействие принесёт только вред здоровью ребёнку, сделает его инвалидом на всю жизнь. Поэтому при мануальном воздействии на грудного ребёнка все действия должны носить вид медленных и аккуратных действий. На протяжении 9 месяцев ребёнок находится внутри матери и, как правило, в положении вниз головой. После 6 месяцев беременности ребёнок полностью формируются в анатомическом отношении. Остальные 3 месяца до родов ребёнок находится в положении вниз головой, а любые сотрясения, прыжки или падения матери с небольшой высоты воспринимаются ребёнком как удары в область головы и шеи. Поэтому можно утверждать, что во внутриутробном состоянии ребёнок часто получает ушибы шейного отдела позвоночника, что может привести к развитию остеохондроза даже у новорождённого.
Рисунок 1. Направление
давления мощных мышц
матки на позвоночник
ребёнка – от ягодиц к голове.
Рисунок 2 – 1, 2. Приёмы мануальной терапии для воздействия на шейный отдел новорождённого.
2) Мануальная терапия при патологии шейного отдела у ребёнка. Мануальная терапия проводится рядом простых приёмов. Сначала проводится массаж шейных мышц, их растяжение, изометрическая миорелаксация. После этого, лежачему на животе ребёнку (голова ребёнка повёрнута на бок вправо или влево) врач ложит одну руку на голову, а другую на обе лопатки или противоположное взгляду плечо. Рука, которая находится на голове, начинает вращать (катить) голову в сторону затылка, усиливая поворот головы до определённого предела. Часто возникает хруст и щелчки в шейных суставах ребёнка, после чего наступает выздоровление - боли в шее перестают беспокоить ребёнка. Смотри рисунок 2.
4) Мануальная терапия для лечения остеохондрозов грудного и поясничного отделов новорождённого можно проводить следующими простыми приёмами. Смотрите рисунок 3 – 1, 2. Сначала проводится массаж мышц спины с целью их расслабления.
 |  |
| Рисунок 3 – 1, 2. Два метода мануальной терапии грудного отдела у новорождённого. | |
Врач изгибает ребёнка, лежащего на животе, в поясничном и грудном отделе. Часто возникает хруст и щелчки в межпозвоночных суставах ребёнка, после чего наступает выздоровление.
3. Симптомы травматизации тела ребёнка от поперечного, кольцевидного сжатия родовыми органами матери. Во время прохождения по родовым путям (вдоль шейки матки и влагалища) младенец испытывает дополнительное круговое и поперечное давление.
2) Если давление в родовых путях матери по окружности было чрезмерным, то у новорождённого возникают смещения костей черепа относительно друг друга и внутричерепные кровоизлияния. Патогенез внутричерепных кровоизлияний. Кровоизлия¬ние возникает при рождении под влиянием ряда факторов — недостатка вита¬мина К, повышенной ломкости сосудов мозга, легкой смещаемости костей черепа, внутриутробной асфиксии. Различают кровоизлияния: 1) эпидуральные, 2) субдуральные, 3) субарахноидалыше, 4) кровоизлияния в вещество мозга, 5) внутрижелудочковые. Клинические проявления зависят от величины и локализации кровоизлияния. При небольших кровоизлияниях отмечаются вя¬лость и сонливость при рождении; нарушены сосание и глотание. При субарахноидальных кровоизлияниях ведущим симптомом являются частые приступы асфиксии. Характерна заторможенность ребёнка. Ребенок лежит с открытыми глазами, не активен и безучастен, аппетит отсутствует, тихо плачет. Отмечаются судо¬рожные подергивания мышц лица или конечностей, а также тонические судороги.
3) Прямым доказательством очень сильного сжатия тела ребёнка в родовых путях матери является перелом одной или двух ключиц у младенца. Это довольно частая патология для новорождённых. На месте перелома обычно отмечается небольшая гематома. При пальпации определяется крепитация. Смещение двух осколков костей, как правило, отсутствует, так как этому препятствует плотная и прочная надкостница, которая покрывает все трубчатые кости новорождённого. Активные движения рукой не нарушены. Часто перелом выявляется лишь в ста¬дии образования костной мозоли. Лечение. При распознавании перелома фиксирующая повязка.
 |
Рисунок 4 – 1. Овальная конфигурация нормальных тазовых костей (вид сверху)
 |  |
| Рисунок 120 – 1, 2. Два метода мануальной терапии по лечению растяжения связочного аппарата крестцово-подвздошного сочленения у новорождённого | |
4. Лечение врождённого вывиха бедра мануальной терапией. Как известно, лечение врожденного вывиха бедра в поликлиниках является длительным – до 3 – 5 месяцев родители ребёнка держат малыша в специальных ортопедических аппаратах, которые фиксируют ноги ребёнка в раздвинутом в разные стороны состоянии. Ребёнка с таким аппаратом трудно одевать для прогулки по улице, особенно зимой. За ребёнком трудно ухаживать. Аппарат снижает двигательную активность и тормозит физическое развитие малыша. Однако при помощи мануальной терапии можно излечить ребёнка от врождённого вывиха бедра практически в одну секунду. Для этого врачу-мануалисту или ортопеду необходимо силой поставить крыловидные кости ребёнка в правильное состояние, сблизив их с крестцом. Существует множество прекрасных методов для лечения врожденного вывиха бедра. Обратим внимание на два из них. Смотрите рисунок 120 – 1, 2.
Первый метод. Сначала проводится массаж мышц спины с целью их расслабления. Как выяснено из предыдущих рассуждений, причина врождённого вывиха бедра заключается в патологическом сближении крыловидных костей друг с другом. Лечение подразумевает противоположные действия тем, которые виновны в возникшей болезни. Для этого надо крыловидные кости привести к крестцу, то есть вылечить растяжение задних связок внутри крестцово-крыловидного сустава. Делается это следующим образом. Ребёнок ложится на живот. Одна рука врача упирается в крестец ребёнка, а другая тянет крыловидную кость за её гребень вверх. Часто возникает хруст и щелчки в крестцово-крыловидном сочленении ребёнка, после чего наступает выздоровление.
Второй метод. На крестец лежащего на животе ребёнка врач нажимает сверху двумя руками. Полукольцо таза лежащего ребёнка (на переднем подвздошном гребне) упирается в горизонтальную поверхность кушетки. При нажатии сверху на крестец ребёнка происходит сближение двух костей таза (крестца и крыловидной кости) между собой. Часто возникает хруст и щелчки в крестцово-крыловидном сочленении ребёнка, после чего наступает выздоровление.
Рассказано о применении мануальной терапии для нескольких, самых распространённых болезней, возникших у новорождённого после родов. Однако ортопедических и терапевтических послеродовых патологий значительно больше. Много осложнений возникает при щипцовом родовспоможении. При ягодичном предлежании плода роды, как правило, протекают с осложнениями у новорождённого в виде усиления болей в позвоночнике (особенно от остеохондрозов в шейном отделе), возникают вывихи конечностей, деформации грудной клетки и многое другое. В настоящее время в детских поликлиниках России и Белоруссии отсутствуют детские мануальные терапевты, и это очень плохо. Хочется надеяться, что в ближайшее десятилетие отношение к детской ортопедии и мануальной терапии в корне изменится.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Врожденная кривошея у новорожденных встречается примерно в 2,5 % ото всего количества родов. Чаще ей подвержены младенцы, появившиеся на свет в ходе кесарева сечения. Спастическая мышечная кривошея у детей также может быть приобретенной, если сформируется в период установки головы, развития мышц шеи и воротниковой зоны. Эта патология может сопутствовать косоглазию, искривлению позвоночного столба, неправильного положению тел позвонков, тугоухости и другим заболеваниям, вынуждающим ребёнка склонять голову в одну сторону.
Выявить врожденную кривошею у грудничка можно спустя месяц после рождения. При попытке держать голову младенец наклоняет ей в левую или правую сторону. Виной этому состоянию врожденная аномалия развития грудино-ключичной-сосцевидной мышцы. Её недостаточное развитие с одной стороны не позволяет удерживать симметрию положения головки. С течением времени формируется установочная кривошея, исправлять которую впоследствии будет очень сложно.
Если вы видите какие-то аномалии в развитии шейного отдела позвоночника, рекомендуем вам немедленного обратиться к ортопеду. В нашей клинике мануальной терапии всем пациентам предоставляется первичная консультация ортопеда совершенно бесплатно. Запишитесь, покажите вашего малыша опытному специалисту. После этого можно будет начинать коррекционное лечение (если в этом будет необходимость).
Причины и последствия кривошеи
Последствия кривошеи могут выражаться как в физическом, так и в психическом дефекта развития. Такие дети некомфортно себя чувствуют в любых социумах, соответственно, не имеют возможности адаптироваться к окружающей среде и не получают тех необходимых навыков коммуникативного формирования личности, которые впоследствии будут нужны при посещении школы.
При деформации шейных позвонков и нарушении процесса кровоснабжения задних структур головного мозга могут развиваться миопия (снижение остроты зрения), тугоухость, умственная неполноценность, отставание в психическом развитии.
Этиологические причины кривошеи подразделяются на факторы внутриутробного воздействия и негативные аспекты влияния внешней среды после родов. К первой группе относятся токсикозы беременных, нарушение рекомендаций врач по обеспечению гигиены женщины, вынашивающей ребенка. также кривошею в гестационном периоде могут вызывать неправильное предлежание плода, тесная матка, маловодие, угрозы прерывания беременности, отслойка плаценты и многие другие патологии, вызывающие дефицит поступления питательных веществ для полноценного формирования всех структурных тканей плода.
В процессе родовой деятельности также могут наблюдаться травматические воздействия, приводящие к подвывиху шейных позвонков и последующему спастическому напряжению мышц, провоцирующих кривошею.
К причинам кривошеи, действующим в момент после рождения, можно отнести следующие патологические изменения:
- миозиты и различные воспалительные процессы в области мышц шеи и воротниковой зоны;
- поражение кивательной мышцы;
- нестабильность положения тел позвонков в шейном отделе позвоночника;
- рубцовые изменения в мышцах шеи и воротниковой зоны с одной стороны;
- опухолевые процессы в области шеи и позвоночника;
- деформация тел позвонков, их клиновидная форма, сращивание и присутствие добавочных реберных дуг выше грудного отдела.
Также кривошея у детей может быть спровоцирована травмами, например, падением ребенка с ушибом или компрессионным переломом шейного позвонка. Примерно в 8 % случаев причиной является полиомиелит, остеомиелит, туберкулез спинного мозга и ряд других опасных инфекций.
Виды кривошеи: врождённая мышечная, спастическая нейрогенная и установочная
Клинически выделяются следующие виды кривошеи у ребенка:
- врожденная и приобретенная;
- спастическая или мышечная;
- инфекционная или травматическая.
Врожденная кривошея диагностируется примерно в 40% всех клинических случаев. Врожденная мышечная кривошея может быть отчетливо видна уже в возрасте 1-2-х месяцев, когда ребенок начинает самостоятельно удерживать головку. Если нарушение появилось чуть позже, то может быть диагностирована приобретённая установочная кривошея, которая развивается в результате неосторожного обращения с младенцем.
Нельзя поднимать малыша без поддержки его головки. В первые 1 – 1,5 месяца мышцы шеи и воротниковой зоны у ребенка не развиты и не способны удерживать достаточно крупную головку (относительно пропорций тела). Поэтому необходимо тщательное пеленание этой области и обязательная поддержка рукой при поднимании. Держать головку малыш начинает только в 1,5-2 месяца. Устойчиво её он удерживает на 3-ем месяце. Не форсируйте события. Это чревато тем, что может быть нанесена травма позвонкам, связкам и мышцам.
Нейрогенная кривошея также имеет ряд специфических причин, среди которых лидируют гестационные внутриутробные факторы. Это гипоксия, преэкслампсия, вирусные и бактериальные внутриутробные инфекции, недостаточность развития центральной нервной системы. В первые месяцы жизни подобная кривошея у ребенка может быть начальным признаком детского церебрального паралича, энцефалита, менингита или полиомиелита. Поэтому внимательнее относитесь к любым подобным нарушениям и своевременно обращайтесь к врачу.
Спастическая кривошея у детей может возникать в ответ на рефлекторное раздражение миоцитов при следующих заболеваниях:
- мастоидита гнойного и воспалительного характера;
- переломах лопатки, ключицы, травмах плечевого сустава;
- отита среднего уха;
- воспалении заушных и околоушных желез.
Вторичная мышечная кривошея может быть следствием рубцовых изменений в мышечной и эпидермальной ткани. Например, после обширных ожогов в области шеи могут сформироваться грубые рубцы, которые вызовут кривошею. С подобными патологиями необходимо бороться, поскольку длительное искривление шейного отдела позвоночника ведет к нарушению иннервации тканей и кровоснабжения задних структур головного мозга.
Установочная кривошея формируется в основном у деток, которых неправильно носили на руках, недостаточно туго пеленали. Искривление может быть следствием неправильно подобранных спальных принадлежностей.
Признаки и симптомы кривошеи у новорожденных грудничков
Клинические признаки кривошеи можно увидеть невооруженным взглядом. Гораздо сложнее классифицировать патологию и выявить её истинную причину развития. Очень важно дифференцировать спастическую нейрогенную кривошею, возникающую за счет гипертонуса мышц шеи и воротниковой области от истинной патологии, сформированной в результате деструктивных патогенных изменений в структуре ткани.
При врожденной патологии признаки кривошеи у новорожденных может увидеть акушер, принимающий роды и неонатолог, оценивающий состояние младенца. В случае приобретенного заболевания первые признаки кривошеи у грудничков возникают после того, как они начнут устойчиво удерживать головку самостоятельно.
Родителям следует обращать внимание на следующие симптомы кривошеи у грудничков:
- привычку держать головку наклоненной к одному плечу;
- асимметрия мимической мускулатуры лица (при улыбке один уголок рта находится чуть ниже другого);
- нарушение анатомического строения позвоночника;
- искривление шейного отдела позвоночника;
- утолщение мышц с одной стороны шеи;
- отказ ребенка поворачивать головку в одну из сторон;
- неправильное развитие ушной раковины, глазной щели и нижней челюсти.
В более старшем возрасте симптомы кривошеи могут дополняться неправильным прикусом, появлением расщелины верхнего неба или формированием заячьей губы, деформацией позвоночного столба.
Перед тем, как лечить кривошею у грудничка
Важно понимать, что при появлении перечисленных выше симптомов следует немедленно обращаться за медицинской помощью. Перед тем, как лечить кривошею у грудничка, важно провести дифференциальную диагностику и исключить риск поражения центральной нервной системы. Обязательно требуется консультация опытного невролога и ортопеда. рекомендуется сделать рентгенографию шейного отдела позвоночника, ЭЭГ и УЗИ мягких тканей.
Существует несколько способов того, как лечить кривошею, и они включают в себя мануальную терапию, лечебную гимнастику, ношение специального ортопедического воротника и т.д. В тяжелых случаях показана хирургическая операция по пластике поражённых участков тканей.
Лечение кривошеи у новорожденных грудничков
Для лечения кривошеи у грудничков в официальном медицине назначается специальный ортез, поддерживающий определённое положение головки младенца. также назначается физиотерапия и массаж воротниковой зоны. В тяжелых случаях, когда консервативное лечение не приводит к получению положительного результата, рекомендуется прибегать к хирургическому воздействию.
В ходе операции возможно рассечение кивательной мышцы на стороне её поражения, устранение рубцовой ткани и иссечение патологических очагов, мешающих нормальному функционированию мышц шеи и воротниковой зоны.
Мы предлагаем лечение кривошеи с помощью безопасных и эффективных методов мануальной терапии. В большинстве случаев для лечения кривошеи у новорожденных мы применяем:
- остеопатию и мануальную терапию,
- лазеротерапию и электромиостимуляцию мышц с противоположной стороны;
- лечебную гимнастику и кинезитерапию;
- массаж и точечную акупунктуру.
Курс лечения разрабатывается индивидуально и всегда дает выраженный положительный результат. Улучшается состояние мышц шеи и воротниковой зоны, уменьшается явление асимметрии. Спустя несколько сеансов ребенок начинает держать голову совершенно ровно. Для полноценного лечения может потребоваться курс лечения, состоящий из 10 – 12 сеансов.
Приглашаем вас на первичную бесплатную консультацию. В ходе приема доктор осмотрит ребенка, выявит причину кривошеи, назначит индивидуальный курс терапии.

Мануальная терапии необходима для новорождённого ребёнка.
Как это не покажется странным для педиатров, но у новорождённого ребёнка имеются прямые показания для их лечения мануальной терапией. Конечно, применение мануальной терапии к только что родившемуся ребёнку требует большой осторожности и нежности. Хороший врач-мануалист должен чувствовать норму физического воздействия к грудному ребёнку. Слишком слабое и чрезмерно деликатное воздействие на малыша не вылечит болезнь, будет бесполезным. Слишком грубое воздействие принесёт только вред здоровью ребёнку, сделает его инвалидом на всю жизнь. Поэтому при мануальном воздействии на грудного ребёнка все действия должны носить вид медленных и аккуратных действий.
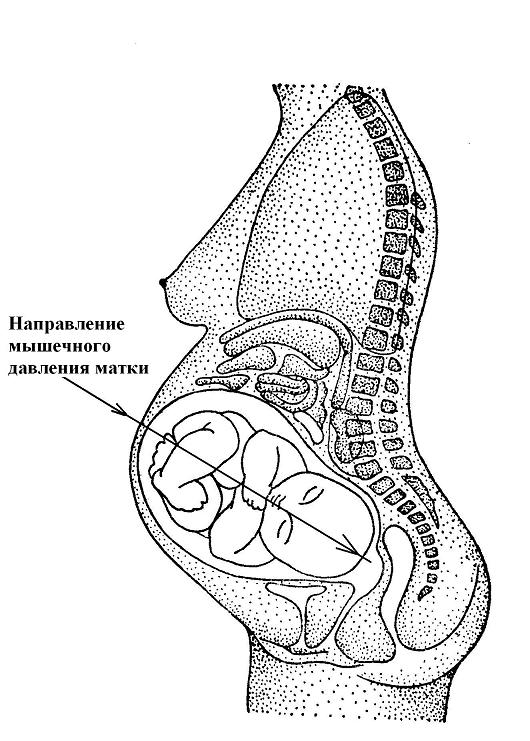
Рисунок 1. Направление давления мощных мышц матки на позвоночник ребёнка – от ягодиц к голове.
2) Кривошея. Сокращение матки женщины передаётся тазу, туловищу и голове, и через шею голова испытывает сильное давление. Нежные шейные позвонки ребёнка во время родов испытывают сильнейшее осевое давление. Как следствие этого возникает кривошея, а это есть ни что иное как листез шейных позвонков, смещение центральной оси в шейном отделе позвоночника. Новорождённый ребёнок в положении лёжа на спине сильно наклоняет головку к правому или к левому плечу. Кривошея – это не патологическое укорочение кивательной мышцы с права или слева. Кривошея – это сползание 3 – 4 шейных позвонков на право или на лево. Кривошея указывает на прямой необходимости проведения мануальной терапии для новорождённого. Мануальная терапия при патологии шейного отдела у ребёнка имеет максимально щадящий характер.Мануальная терапия проводится рядом простых приёмов. Сначала проводится массаж шейных мышц, их растяжение, изометрическая миорелаксация. После этого, лежачему на животе ребёнку (голова ребёнка повёрнута на бок вправо или влево) врач кладёт одну руку на голову, а другую на обе лопатки или противоположное взгляду плечо. Рука, которая находится на голове, начинает вращать (катить) голову в сторону затылка, усиливая поворот головы до определённого предела. Часто возникает хруст и щелчки в шейных суставах ребёнка, после чего наступает выздоровление - боли в шее перестают беспокоить ребёнка. Смотри рисунок 2.

1

2
Рисунок 2 – 1, 2. Приёмы мануальной терапии для воздействия на шейный отдел новорождённого.
3) Патология ЖКТ новорождённого, вызванная листезом и радикулитами грудного отдела позвоночника. В период движения головки по родовым путям позвоночник ребёнка сильно компрессируется и изгибается в грудном отделе. Нервами, исходящими из грудного отдела спинного мозга, иннервируется печень, желчный пузырь, и кишечник. Если нервы грудного отдела будут компрессированы, то ухудшится деятельность перечисленных органов. При наличии листеза в грудном отделе позвоночника у новорождённого обязательно возникнут патологические симптомы со стороны дыхательной и пищеварительной системы.
Во-первых, ребёнок будет внезапно плакать (заходиться) от боли на фоне полного благополучия. Во время плача, дыхание ребёнка на несколько секунд будет останавливаться и лицо ребёнка будет синеть на протяжении 1 – 3 секунд. Это указывает на наличие радикулита, или остеохондроза, или листеза (смещения) позвонков, находящихся между лопатками (Th.3 – Th.7). Вправление позвонков в межлопаточном отделе позвоночника сопровождается остановкой дыхания на несколько секунд, от чего лицо ребёнка будет синеть на протяжении 1 – 3 секунд. После удачной мануальной терапии описанные симптомы (остановка дыхания во время плача и посинение лица) никогда больше не возникают.
Во-вторых, от сдавливания нервов, отходящих от позвоночника и иннервирующих желудок, возникает частое срыгивание пищи. Это указывает на наличие радикулита, или остеохондроза, или листеза (смещения) позвонков, находящихся ниже 6-го грудного позвонка.
В-третьих, кал будет иметь зеленоватый цвет. Важным показателем патологической иннервации желчного пузыря по причине остеохондроза грудного отдела позвоночника являются поносы с калом тёмно-зеленого цвета. Это указывает на наличие радикулита, или остеохондроза, или листеза (смещения) позвонков, находящихся ниже 9-го грудного позвонка. Характерно, что сразу после первого сеанса нежной мануальной терапии грудного отдела позвоночника, кал ребёнка приобретает нормальный жёлтый цвет.
4) Мануальная терапия для лечения остеохондрозов грудного и поясничного отделов новорождённого можно проводить следующими простыми приёмами. Смотрите рисунок 2 – 3, 4. Сначала проводится массаж мышц спины с целью их расслабления.

3

4
Рисунок 2 – 3, 4. Два метода мануальной терапии грудного отдела у новорождённого.
Врач изгибает ребёнка, лежащего на животе, в поясничном и грудном отделе.Часто возникает хруст и щелчки в межпозвоночных суставах ребёнка, после чего наступает выздоровление.
3. Симптомы травматизации тела ребёнка от поперечного, кольцевидного сжатия родовыми органами матери. Во время прохождения по родовым путям (вдоль шейки матки и влагалища) младенец испытывает дополнительное круговое и поперечное давление.
2) Если давление в родовых путях матери по окружности было чрезмерным, то у новорождённого возникают смещения костей черепа относительно друг друга ивнутричерепные кровоизлияния.Патогенез внутричерепных кровоизлияний. Кровоизлияние возникает при рождении под влиянием ряда факторов — недостатка витамина К, повышенной ломкости сосудов мозга, легкой смещаемости костей черепа, внутриутробной асфиксии. Различают кровоизлияния: 1) эпидуральные, 2) субдуральные, 3) субарахноидалыше, 4) кровоизлияния в вещество мозга, 5) внутрижелудочковые. Клинические проявления зависят от величины и локализации кровоизлияния. При небольших кровоизлияниях отмечаются вялость и сонливость при рождении; нарушены сосание и глотание. При субарахноидальных кровоизлияниях ведущим симптомом являются частые приступы асфиксии. Характерна заторможенность ребёнка. Ребенок лежит с открытыми глазами, не активен и безучастен, аппетит отсутствует, тихо плачет. Отмечаются судорожные подергивания мышц лица или конечностей, а также тонические судороги.
3) Прямым доказательством очень сильного сжатия тела ребёнка в родовых путях матери является перелом одной или двух ключиц у младенца. Это довольно частая патология для новорождённых. На месте перелома обычно отмечается небольшая гематома. При пальпации определяется крепитация. Смещение двух осколков костей, как правило, отсутствует, так как этому препятствует плотная и прочная надкостница, которая покрывает все трубчатые кости новорождённого. Активные движения рукой не нарушены. Часто перелом выявляется лишь в стадии образования костной мозоли. Лечение. При распознавании перелома фиксирующая повязка.
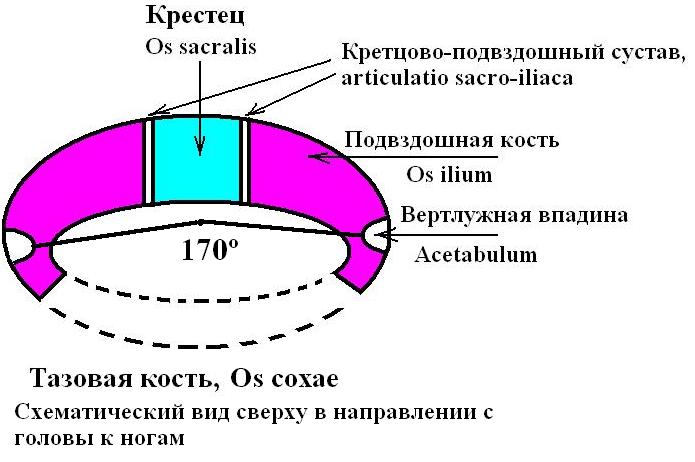
Рисунок 3 – 1. Овальная конфигурация нормальных тазовых костей ребёнка (вид сверху).
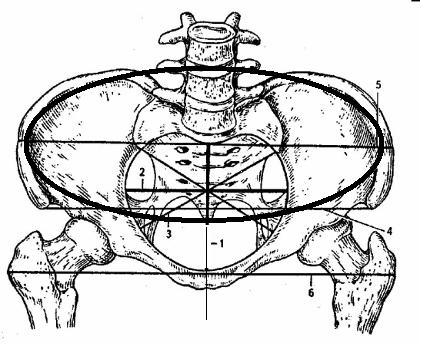
Рисунок 3 – 2. Овальная конфигурация нормальных тазовых костей ребёнка (вид сбоку).
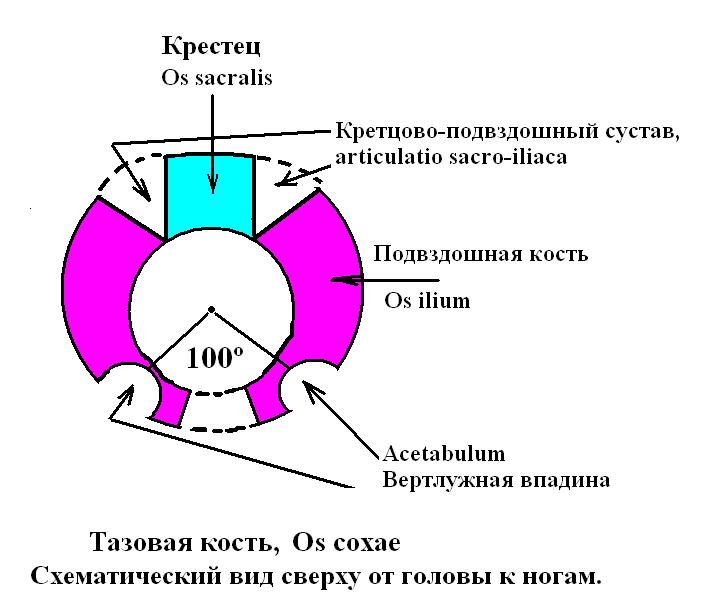
4. Лечение врождённого вывиха бедра мануальной терапией. Как известно, лечение врожденного вывиха бедра в поликлиниках является длительным – до 3 – 5 месяцев родители ребёнка держат малыша в специальных ортопедических аппаратах, которые фиксируют ноги ребёнка в раздвинутом в разные стороны состоянии. Ребёнка с таким аппаратом трудно одевать для прогулки по улице, особенно зимой. За ребёнком трудно ухаживать. Аппарат снижает двигательную активность и тормозит физическое развитие малыша. Однако при помощи мануальной терапии можно излечить ребёнка от врождённого вывиха бедра практически в одну секунду. Для этого врачу-мануалисту или ортопеду необходимо силой поставить крыловидные кости ребёнка в правильное состояние, сблизив их с крестцом. Существует множество прекрасных методов для лечения врожденного вывиха бедра. Обратим внимание на два из них.
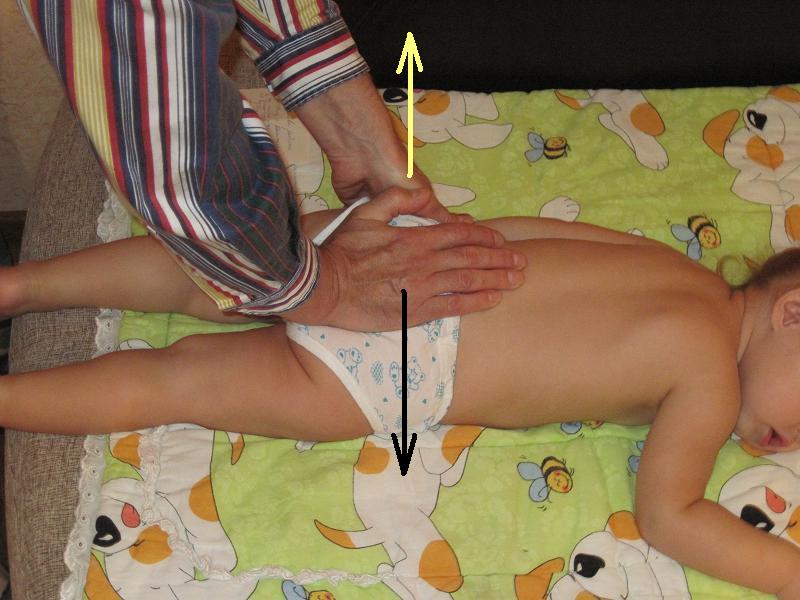
1

2
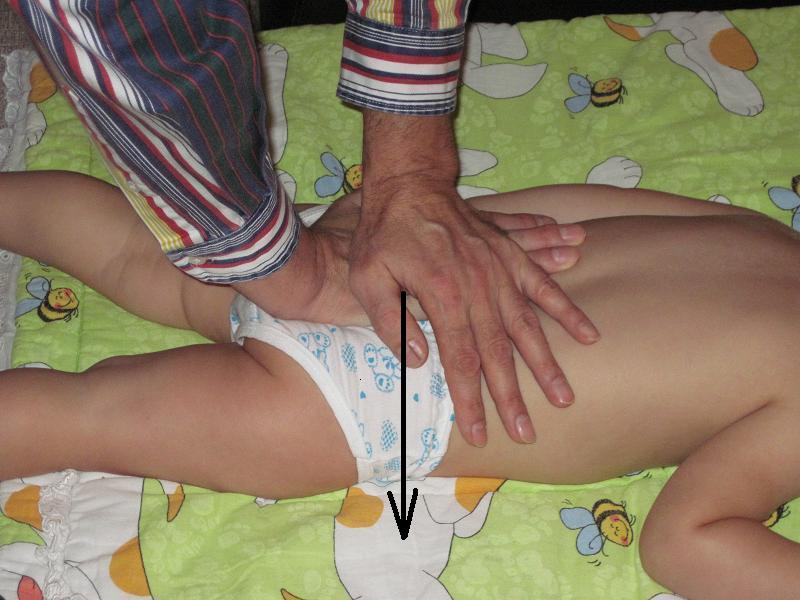
3

4
Рисунок 4 – 1, 2, 3, 4. Метод мануальной терапии по лечению растяжения связочного аппарата крестцово-подвздошного сочленения у новорождённого.
Первый метод. Сначала проводится массаж мышц таза с целью их расслабления. Как выяснено из предыдущих рассуждений, причина врождённого вывиха бедра заключается в патологическом сближении крыловидных костей друг с другом. Лечение подразумевает противоположные действия тем, которые виновны в возникшей болезни. Для этого надо крыловидные кости привести к крестцу, то есть вылечить растяжение задних связок внутри крестцово-крыловидного сустава. Делается это следующим образом. Ребёнок ложится на живот. Одна рука врача упирается в крестец ребёнка, а другая тянет крыловидную кость за её гребень вверх. Часто возникает хруст и щелчки в крестцово-крыловидном сочленении ребёнка, после чего наступает выздоровление. Смотрите рисунок 4 – 1, 2.
Второй метод. На крестец лежащего на животе ребёнка врач нажимает сверху двумя руками. Полукольцо таза лежащего ребёнка (на переднем подвздошном гребне) упирается в горизонтальную поверхность кушетки. При нажатии сверху на крестец ребёнка происходит сближение двух костей таза (крестца и крыловидной кости) между собой. Часто возникает хруст и щелчки в крестцово-крыловидном сочленении ребёнка, после чего наступает выздоровление. Смотрите рисунок 4 – 3, 4.
Понравилась статья? Подпишитесь на канал, чтобы быть в курсе самых интересных материалов
В этой статье я расскажу, как можно укрепить мышцы шеи ребенка с помощью упражнений. Эти рекомендации рассчитаны на самых маленьких детей, которые только учатся держать голову. Для того чтобы выбрать те упражнения для шеи, которые на данный момент необходимы вашему ребенку, определите, есть ли у него достаточная сила в мышцах и может ли он приобрести двигательные умения, положенные в его возрасте. Чтобы знать, как укрепить мышцы шеи ребенка, попробуйте протестировать мышцы, которые участвуют в сгибании, разгибании шеи и повороте головы в стороны.
Мышцы шеи, которые мы будем тестировать, находятся на передней и боковой поверхностях шеи. Они делятся на поверхностные и глубокие. В сгибании шеи участвуют в основном глубокие мышцы, которые располагаются на передней поверхности позвоночника, а также кивательная мышца, которая наклоняет и поворачивает голову. При ее одностороннем повреждении возникает кривошея. В разгибании шеи участвуют мышцы спины.
Тестирование мышц
Первый вывод о силе мышц шеи можно сделать, оценив умение ребенка держать голову. Если вы с рождения выкладываете малыша на живот, то, вероятно, уже заметили, что с каждой неделей он поднимает голову все выше и уверенней и дольше ее удерживает. В этот момент работают мышцы спины, разгибающие шею. Если у ребенка не было возможности потренировать эти мышцы, лежа на животе, то в месяц можно наблюдать только кратковременное приподнимание головы над поверхностью стола. При таком итоге тестирования результат считается отрицательным.

Тестирование мышц-сгибателей шеи проводится с 2–3–месячного возраста в положении ребенка лежа на спине. Подложите свои ладони под спинку малыша в области лопаток. Слегка приподнимите его над поверхностью стола, дождитесь момента, когда ребенок приподнимет голову с попыткой прижать подбородок к груди. При отрицательном результате голова ребенка запрокидывается назад.

Теперь протестируйте мышцы шеи, участвующие в повороте головы в стороны. Для этого лежащему на спине на ровной поверхности малышу на расстоянии 20–25 см от его глаз покажите яркую погремушку. Когда ребенок обратит на погремушку потряхивая, передвигайте ее сначала в одну сторону, затем в другую. Малыш не должен терять игрушку из виду, поворачивая глаза и голову влево и вправо. Движения головы должны быть полными по объему и одинаковыми в обе стороны. При таком результате тест будет считаться положительным.
Если вы отметили отклонения от нормы, я расскажу как укрепить мышцы шеи ребенка с помощью упражнений. Ваши занятия по моим рекомендациям помогут малышу овладеть нужными двигательными навыками.
Упражнения для шеи

Положите ребенка животом на стол. Поставьте перед ним на стол игрушку типа неваляшки. Положите свою ладонь на лоб ребенка, приподнимите его голову, чтобы он увидел игрушку. Задержитесь в этом положении на 4–5 секунд и вернитесь в исходное положение, поддерживая голову ребенка. Упражнение повторите 5 раз.
Если при выполнении предыдущего упражнения вы почувствовали, что малыш может самостоятельно удержать поднятую с вашей помощью голову, попробуйте убрать свою ладонь ото лба ребенка, но продолжайте его при этом подстраховывать. Повторите упражнение 5 раз.
Если у вашего малыша появилось умение самостоятельно поднимать и удерживать голову, почаще стимулируйте это желание. Для этого несколько раз в день выкладывайте ребенка на живот, желательно не раньше, чем через 30 минут после кормления, чтобы избежать срыгивания. Заинтересуйте его разноцветными игрушками или общайтесь с ним так, чтобы он как можно дольше видел вас.
Если малыш научился хорошо держать голову, попробуйте потренировать его на гимнастическом мяче (требования к гимнастическому мячу описаны во введении).
Положите ребенка животом на подготовленный мяч ногами к себе.

Двумя руками удерживайте его за туловище в подмышечной области. Прокатите малыша вперед так, чтобы голова и плечи остались на весу, задержитесь в этом положении на 2–3 секунды и вернитесь обратно для отдыха лежа на мяче. Повторите упражнение 8–10 раз.
Теперь перейдем к укреплению мышц шеи, которые наклоняют голову вперед.
Положите малыша на стол на спину и подложите под его голову и плечи детскую подушку. Со стороны спины своими руками обхватите плечи ребенка и слегка приподнимите их над поверхностью. Подождите несколько секунд, чтобы ребенок попробовал самостоятельно вслед за плечами приподнять голову. Опустите ребенка на подушку для отдыха. Повторите упражнение 5–7 раз.

Если ребенок уверенно выполняет предыдущее упражнение, то продолжайте тренировку без подкладывания под его голову подушки. Повторите упражнение 4–5 раз.

Если малыш при подтягивании его за ручки научился их сгибать в локтевых суставах, то повторите предыдущее упражнение, но приподнимайте ребенка не за плечики, а за ручки. Не торопитесь, подождите его попытки приподнять голову над подушкой. Повторите упражнение 5 раз. Если у ребенка не получается самостоятельно приподнять голову, помогите ему, подведя свою ладонь под затылок. Задержитесь в этом положении на 3–5 секунд, постепенно увеличивая это время. Повторите упражнение 5–7 раз.
*Статьи по массажу, ЛФК и рекомендации врача носят информационный характер, не являются рекламой услуг.
Читайте также:


