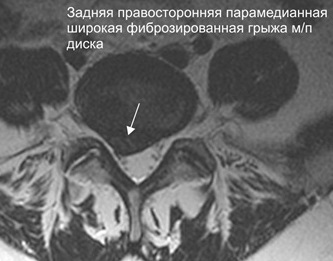
Левосторонняя парамедианная экструзия межпозвонкового диска

Грыжи межпозвоночных дисков не возникают внезапно, обычно им предшествует несколько неблагоприятных состояний развивающихся в сегментах позвоночника, последним из которых является экструзия межпозвоночного диска. Данная патология характеризуется нарушением целостности фиброзного кольца диска и выпячиванием внутреннего содержимого пульпозного ядра наружу, которое отчасти сдерживается связкой, расположенной в продольном направлении.
Содержание статьи :
Три стадии формирования грыжевого выпячивания
- Начальные дегенеративные процессы в межпозвонковом диске. Причиной их появления становятся изменения, происходящие в результате нарушения местного кровообращения и влияния прочих негативных факторов, таких как возникновение остеохондроза. В результате происходит дефицит питательных веществ и жидкости, что и приводит к образованию дефектов на диске в виде мелких трещин.
- Протрузия – формирование выпячивания диска, размер которого обычно составляет 1-5мм. Для данного недуга характерно выбухание проблемного участка межпозвонкового диска за пределы позвонка с сохранением целостности фиброзного кольца. Наиболее вероятной причиной возникновения протрузии является остеохондроз, но возможны и другие факторы провоцирующие появление данного дефекта.
- Экструзия – выпячивание с нарушение целостности фиброзного кольца и выпадением пульпозного ядра, которое сдерживает лишь продольная связка позвоночника. Наличие боли при патологии этого типа возможно лишь в случае сдавливания нервного корешка, но происходит это не часто. Наиболее опасна экструзия диска L5-S1 (пояснично-крестцовый отдел), такое расположение заболевания может привести к сдавливанию седалищного нерва.
Причины появления дефектов межпозвоночных дисков

Первопричинами появления дефектов межпозвоночных дисков считаются дегенеративные процессы, возникающие в результате искривления позвоночного столба (сколиоз), развития остеохондроза, спондилеза и прочих недугов, приводящих к выпячиванию позвоночного диска. Эти заболевания вызывают нарушение трофики отдельных элементов позвоночного столба, что в итоге и является основной причиной снижения эластичности, усыхания и деформации межпозвоночных дисков. В некоторых случаях причиной выбухания позвоночного диска становится травма позвоночника, особенно при ослаблении связочного аппарата. Неравномерное распределение физических нагрузок, также приводит к экструзиям в позвоночном столбе, особенно подвергаются риску сегменты поясничного отдела позвоночника.
Симптомы экструзии
В большинстве случаев данный недуг не сопровождается болевым синдромом и не имеет других клинических проявлений, поэтому выявляют заболевание чаще всего случайно. В некоторых случаях патология может вызвать сдавливание нервных корешков, в этом случае появится боль в месте локализации экструзии, возможны некоторые неврологические отклонения, в редких случаях расстройства органов связанных с пострадавшим нервом. Если экструзия расположена в шейном отделе позвоночного столба, то болевой синдром может возникать в затылочной области или верхних конечностях.

Наиболее выраженная симптоматика при экструзии может наблюдаться в поясничном отделе позвоночного столба. Основные симптомы выглядят следующим образом:
- Местные боли при ущемлении нервного отростка.
- Парестезии (расстройства чувствительности) в области бедра и ног.
- Нарушение функций тазовых органов.
При грыже болевой синдром более выражен, нежели при любой степени экструзии межпозвонкового диска. Это является субъективным диагностическим признаком, позволяющим дифференцировать патологию. Для экструзии характерен чаще всего болевой синдром умеренной силы.
Первоначальная диагностика заболевания производится врачом при осмотре пациента. Подозрение на экструзию расположенную в поясничном отделе выносится на основании ряда характерных неврологических признаков:
- Наличия локальных болей при пальпации позвоночника.
- Парестезий в бедренной области и ногах.
- Отсутствия рефлексов в коленном суставе и в проекции ахиллова сухожилия.
- В редких случаях синдрома грушевидной мышцы (при компрессии нерва в области L5-S1).
В случае наличия всех симптомов врач обязан назначить диагностические исследования для подтверждения диагноза. Самыми информативными методиками выявления данной патологии являются КТ и МРТ. Для более точной диагностики возможно проведение обследования с введением контрастного вещества. Контраст вводят непосредственно в область межпозвонкового диска.
Лечение экструзии диска
Стандартные схемы лечения экструзии межпозвоночного диска:
- Прежде всего, необходимо избавиться от воспаления тканей, при необходимости снять болевой синдром, а затем укрепить мышцы спины для создания надёжного мышечного корсета. С этой целью назначают физиотерапевтические процедуры и комплексы лечебной гимнастики.
- При компрессии нервных корешков широко используются нестероидные противовоспалительные препараты, позволяющие быстро снять воспаление и локальную боль.
- В редких случаях назначают гормональные препараты, которые вводятся непосредственно в спинномозговой канал. Такой способ введения позволяет уменьшить не только выраженный болевой синдром, но и существенно снизить воспалительные реакции.
В случае если консервативные методы лечения не приводят к выздоровлению пациента, а общее состояние его только ухудшается, целесообразно перейти к оперативным способам лечения для радикального устранения экструзии. Наиболее распространёнными видами операций являются дискэктомия, микродискэктомия, эндоскопия, лазерная дископластика.
Напоследок хотелось бы сказать пару слов о профилактических мерах. Для того чтобы предотвратить развитие экструзии — следите за своим весом, питайтесь полезной пищей, ведите активный образ жизни, занимайтесь спортом, старайтесь не перегружать свой позвоночник.
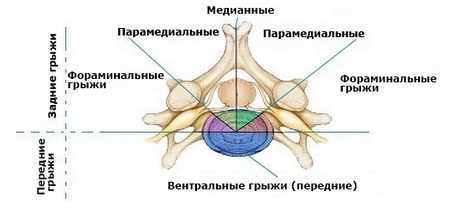
Парамедианная грыжа (или парамедиальная) – это дегенеративное поражение межпозвонкового диска, при котором его хрящевая ткань начинает смещаться и выпирать за пределы позвонка вбок относительно спинномозгового канала. Может быть левосторонней и правосторонней. Возникает вследствие неравномерного распределения физической нагрузки на позвоночник.
Чаще грыжевое выпячивание этого типа локализуется в шейном отделе позвоночника между позвонками С5 и С6 и в пояснично-крестцовом отделе. Опасно сдавлением и пережиманием нервных окончаний спинномозгового канала, что ведет к болям и ограничению подвижности.
Что это такое
Межпозвонковый диск состоит из двух структур – эластичное фиброзное кольцо снаружи, выполняющее роль оболочки, и пульпозное ядро внутри, которое имеет студенистую структуру. При дегенеративных процессах и чрезмерной физической нагрузке позвонки сдавливают диск, фиброзное кольцо постепенно утрачивает свою эластичность, затем разрывается и пульпа сквозь него выходит наружу, вбок от позвоночного столба – влево или вправо. Так образуется парамедианная грыжа.
Такое грыжевое выпячивание опасно защемлением нервных окончаний спинного мозга и позвоночной артерии, что ведет к расстройству функций внутренних органов и неврологическим нарушениям.
Пояснично-крестцовый отдел позвоночника принимает на себя максимальную нагрузку, поэтому парамедианная грыжа чаще развивается в нем. Реже появляется в шейном и грудном отделе.
Виды парамедианных грыж
Парамедианные грыжи делят на несколько видов, исходя из места их локализации и особенностей течения.
Существуют следующие виды грыж:
| Вид грыжи | Особенности |
| Парамедианная | Возникает четко с левой или правой стороны позвонка. |
| Медианно-парамедианная | Локализуется по центру позвоночника, частично переходит на боковые стороны. |
| Парамедианная секвестрированная | Ядро межпозвонкового диска выпячивается вбок и полностью либо частично проникает в канал спинного мозга. |
| Парамедианно-фораминальная | Выпирает вбок в сторону спинномозговых нервных окончаний. |
По месту расположения парамедианные выпячивания бывают:
- Правосторонние. Затрагивают нервные окончания, которые отвечают за иннервацию правой стороны тела.
- Левосторонние. Влияют на функционирование органов левой стороны тела.
Различают парамедианные грыжи в зависимости от отдела позвоночника, где они сформировались. В этом случае при постановке диагноза рядом с заболеванием ставят букву и цифру в соответствии с названием позвонка, где локализуется грыжевое выпячивание.
В 48% случаев парамедиальные грыжи развиваются в пояснично-крестцовом отделе позвоночника на уровне позвонков L5-S1, в 46% – в поясничном отделе на уровне L4-L5. На оставшиеся 6% приходятся выпячивания в других местах либо на нескольких уровнях поясницы и крестца одновременно.
В грудном отделе позвоночного столба парамедианные грыжи появляются редко, так как позвонки этого отдела меньше подвержены нагрузкам и более прочно зафиксированы ребрами.
Причины возникновения
Основные причины патологии:
- генетическая предрасположенность;
- травмирование спины и позвоночника;
- остеохондроз, сколиоз;
- врожденные заболевания позвоночного столба;
- профессиональные занятия тяжелыми видами спорта;
- системные заболевания, поражающие небольшие суставы – ревматоидный артрит, болезнь Бехтерева и пр.;
- нарушения обмена веществ в организме на фоне дефицита кальция и фосфора;
- избыточный вес;
- слабо развитый мышечный каркас спины;
- нарушение постановки стопы – плоскостопие, косолапость.
Симптомы
Симптомы при развитии парамедиального грыжевого выпячивания являются классическим проявлением поражения нервных окончаний. Признаки зависят от того, в каком отделе позвоночника образовалась грыжа.
При локализации в шейном отделе у больного возникают следующие симптомы:
- сильный болевой синдром в области шеи и воротниковой зоне;
- головокружения, головные боли;
- частичная утрата чувствительности рук, их онемение;
- скачки артериального давления, нарушение ритма работы сердца;
- признаки вегетососудистой дистонии у заболевших младше 30 лет.
При локализации парамедианного выпячивания в грудном отделе позвоночника симптомы такие:
- ощущение онемения, покалывание, нарушение чувствительности в верхних и нижних конечностях;
- боли в спине на уровне груди, в области желудка;
- нарушения работы пищеварительного тракта.
Проявления при межпозвонковой грыже в пояснично-крестцовом отделе позвоночного столба:
- сильная простреливающая боль в области поясницы;
- боль, онемение и слабость в ноге с той стороны, где локализуется грыжевое выпирание;
- внезапно пропадает мышечная сила в ноге, человек может упасть.
Последующая клиническая картина развивается по одному из двух сценариев – неврологический или воспалительный:
- При неврологических нарушениях возникает паралич или парез той стороны тела, за иннервацию которого отвечает зажатый межпозвонковой тканью корешковый нерв.
- При воспалении развивается отек тканей, что снижает компрессию на нервные окончания. Это провоцирует мышечное перенапряжение и искривление позвоночника. Позже может сформироваться симметричная парамедиальная грыжа, то есть точно такая же, но с обратной стороны межпозвонкового диска, то есть выпячивание станет двухсторонним.
Диагностика
Для выявления грыжевого выпячивания проводят:
- Осмотр. Определяет слабость мышц, уменьшение чувствительности, снижение сухожильных рефлексов в той конечности, которая иннервируется пораженным нервом.
- Рентген. Выявляет дегенеративные процессы в костных тканях позвонков, их разрушение, но не показывает хрящевые структуры.
- Компьютерная томография (КТ). Позволяет получить более детальные снимки позвоночника, но изображения не имеют высокого качества. Метод применяют при отсутствии МРТ в клинике либо наличии противопоказаний к его проведению.
- Магнитно-резонансная томография (МРТ). Дает детальные трехмерные снимки позвоночных структур и его тканей. Основной метод для выявления межпозвонковой грыжи любого типа.
- Электромиография. Дает оценку проводимости мышечной ткани и нервных окончаний.
Как лечить парамедианную грыжу межпозвонкового диска
При выявлении парамедианной грыжи пациенту назначают комплексное консервативное лечение. Это лекарственные препараты, лечебная физкультура и физиотерапия.
Если нет положительного эффекта, проводят операцию. Также хирургическое вмешательство показано при запущенных формах грыжевого выпячивания, сдавливании спинного мозга и нарушении подвижности больного.
Для лечения межпозвоночной грыжи назначают следующие препараты:
- Обезболивающие для снятия болевого синдрома – Кетанов, Кетопрофен.
- Нестероидные противовоспалительные для снятия воспаления, отечности, болей – Ибупрофен, Диклофенак.
- Миорелаксанты для снятия мышечного спазма – Мидокалм.
- Витаминные комплексы с содержанием витаминов группы В – Мильгамма.
Медикаментозное лечение парамедианной грыжи обязательно дополняют физиотерапией. Положительный эффект достигается при прохождении пациентом следующих процедур:
- электрофорез с использованием лидокаинового анальгетика;
- магнитотерапия;
- ультразвуковое воздействие;
- фонофорез.
Улучшить состояние позволяют:
- курс лечебного массажа – ручного, вакуумного, точечного;
- мануальная терапия;
- иглорефлексотерапия;
- ручное или аппаратное вытяжение позвоночника.
Эти методы показывают высокую эффективность при длительном применении, до 6 месяцев. Процедуры улучшают лимфо- и кровоток в пораженных тканях, восстанавливают костные и хрящевые структуры, уменьшают вероятность развития осложнений и рецидивов.
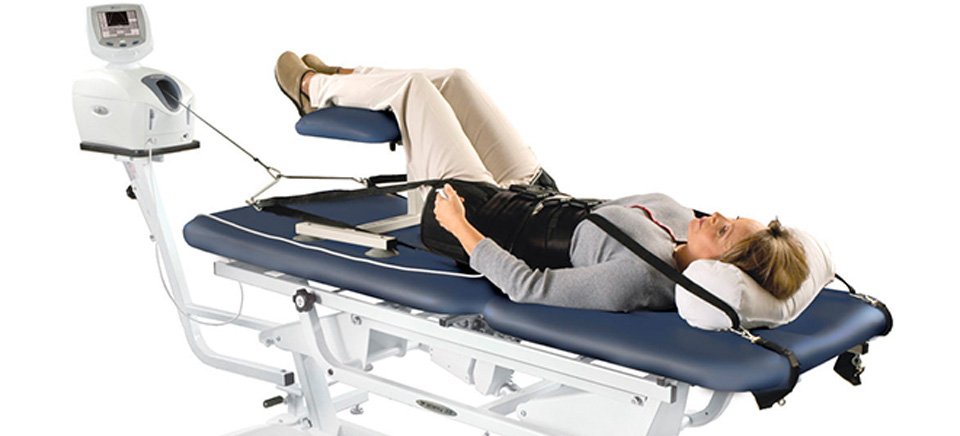
Во избежание развития негативных последствий подобные терапевтические мероприятия должен проводить опытный специалист.
ЛФК – основной метод при лечении парамедианной грыжи наряду с медикаментами и физиотерапией. Задачи лечебной физкультуры – укрепить мышцы спины, восстановить кровообращение и питание пораженных структур.
Комплекс упражнений при грыжевом выпячивании подбирает врач в зависимости от симптомов и проявлений. Его следует выполнять не меньше 3–4 раз в неделю, продолжительность 1–2 месяца.
Правила выполнения упражнений:
- Запрещены резкие движения, прыжки, все упражнения делать медленно.
- Начинать с небольших нагрузок, постепенно их увеличивать.
- При резких болевых ощущениях упражнение прекратить.
- При поражении шейного отдела нельзя запрокидывать резко голову назад, при грыже грудного отдела нельзя делать наклоны назад.
Первые результаты лечебной физкультуры будут заметны только через несколько недель.

Если консервативная терапия не дает положительной динамики, а также если есть угроза развития паралича, показано хирургическое вмешательство.
Его проводят следующими способами:
- Лазерная вапоризация – это выпаривание лучом лазера пульпозной ткани межпозвонкового диска.
- Дискэктомия – иссечение грыжевого выпячивания через небольшие разрезы.
- Эндоскопическая дискэктомия — удаление дефекта через прокол.
- Холодноплазменная нуклеопластика – воздействие на деформированные структуры холодной плазмой, вследствие чего они уменьшаются в размерах.
Последствия
Парамедианная грыжа опасна развитием тяжелых осложнений:
- стеноз позвоночной артерии – появляется при сдавлении артерии грыжевым выпячиванием, может стать причиной нарушения кровообращения головного мозга;
- сдавление спинномозгового нерва – вызывает атрофию мышц, парез, угасание рефлексов сухожилий;
- сдавление спинного мозга – возникает периферический парез, утрата чувствительности отдельных частей тела.
При отсутствии экстренной терапии эти изменения могут стать необратимыми. Чтобы предотвратить развитие осложнений, лечение парамедианной грыжи межпозвонкового диска следует проходить в клиниках Чехии. Современные методики, европейское техническое оснащение, лучшие врачи – все это поможет избежать тяжелых последствий и вернуться к здоровой жизни.
Профилактика и прогноз
Чтобы предотвратить появление грыжи позвоночника или избежать ее рецидивов, стоит прислушаться к таким рекомендациям:
- Должна присутствовать регулярная умеренная физическая активность, особенно при сидячем образе жизни.
- Следует контролировать физические нагрузки, запрещено поднимать тяжести.
- Для сна использовать ортопедический матрас.
- Необходимо следить за осанкой.
- Нужно придерживаться принципов правильного питания, принимать витаминно-минеральные комплексы.
- Лучше отказаться от вредных привычек.
При своевременном обращении в клинику и начале лечения прогноз благоприятный. Прием лекарственных препаратов, физиотерапия останавливают дегенеративные процессы, постепенно восстанавливают пораженные ткани. При отсутствии врачебной помощи масштабы воспалительного процесса и неврологических нарушений увеличиваются, что впоследствии ведет к потере подвижности и инвалидности.
Парамедианная экструзия — заболевание поясничного отдела позвоночника. Возникает из-за повреждений позвоночного столба, ожирения и других причин. Для лечения парамедианной экструзии необходимо обращаться к вертебрологу.
- Причины медианной экструзии
- Симптомы парамедианной экструзии
- Как диагностировать
- К какому врачу обратиться
- Как лечить парамедианную экструзию
- Последствия
- Профилактика
Причины медианной экструзии
Основными причинами развития заболевания можно назвать:
- искривление позвоночника;
- недостаток кальция и фосфора;
- лишний вес;
- травмирование;
- наличие заболеваний позвоночника;
- возрастные изменения;
- прыжки с высоты;
- нарушение кровообращения;
- болезни костей;
- поднятие тяжестей;
- нарушение обмена веществ.
Симптомы парамедианной экструзии
Основные признаки заболевания:
- отёчность и припухлость в месте поражения;
- боли в области поясницы;
- жжение в области голени;
- тонус мышц;
- слабая подвижность конечностей.
Как диагностировать







К какому врачу обратиться
Для лечения парамедианной экструзии необходимо обратиться к вертебрологу. В зависимости от стадии болезни может потребоваться консультация и других специалистов — невролога, ортопеда, физиотерапевта, мануального терапевта. Если требуется операция, то без осмотра хирурга не обойтись.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Как лечить парамедианную экструзию
Лечение парамедианной экструзии проводится консервативными методами. Изначально врач назначает лекарственную терапию..К числу обязательных процедур относится массаж и лечебная физкультура. Врач может назначить электрофорез, иглоукалывание, магнитотерапию и другие методы физиотерапии.
К хирургическим методам лечения пациенты обращаются только при запущенной стадии недуга. В клиниках ЦМРТ для лечения парамедианной протрузии используют следующие методики:
Развивающаяся экструзия диска – это предпоследний этап разрушения фиброзного кольца при остеохондрозе, лечение которого не проводится. На первой стадии дегенеративного процесса происходит обезвоживании и утрачивается эластичность. Этому способствует сокращение объема диффузного питания хряща. Если в это время сделать МРТ, то на снимке будет видны первичные дегенеративные изменения. Вторая стадия носит название протрузии, при которой наблюдается некоторое снижение высоты межпозвоночного диска. При этом он начинает выступать за пределы тел позвонков, которые он разделяет между собой.
На этом этапе развития остеохондроза пациенты жалуются на:
- выраженные боли, спровоцированные давлением на корешковые нервы;
- онемение отдельных участков нижних конечностей;
- парестезии и нарушение чувствительности.
Экструзия позвоночника является завершающим этапом после которого возникает грыжа диска. При экструзии происходит разрыв фиброзного кольца, внутри которого располагается вещество пульпозного ядра. Но эта локация располагается так, что выход студенистого тела через трещину не возможен потому что произошла компенсаторная фиксация продольной связкой позвонков. Если место трещины фиброзного кольца располагается в том месте, где нет развитого связочного аппарата, то стадия экструзии не развивается и сразу же появляется грыжа.
Если на снимке МРТ видно, что развивается экструзия межпозвоночного диска, нужно как можно скорее обратиться к вертебрологу для назначения комплексного полноценного лечения. От грыжи диска в этой ситуации пациента отделяет самое небольшое напряжение в мышечном каркасе поясницы.
Причины поясничной экструзии диска
Существует множество причин появления экструзии позвоночных дисков – они в целом сопряжены с факторами риска для развития дегенеративных дистрофических изменений. Обычно экструзия — это следствие не пролеченного остеохондроза. Поэтому и причины включают в себя:
- малоподвижный образ жизни и сидячая работа;
- искривление позвоночного столба и нарушение осанки;
- неправильная постановка стопы, которая может проявляться в виде плоскостопия и косолапости;
- деформирующий остеоартроз крупных суставов нижних конечностей;
- избыточная масса тела, создающая нагрузку на позвоночный столб;
- спондилоартроз, болезнь Бехтерева, системная красная волчанка и другие ревматоидные поражения хрящевых тканей позвоночного столба;
- недостаточное употребление чистой воды в течение суток, приводит к обезвоживанию и нарушению диффузного питания хрящевых тканей межпозвоночных дисков;
- тяжелый физический труд;
- опухоли позвоночника и перенесенные тяжелые инфекции спинного мозга.
У женщин экструзия поясничного отдела позвоночника возникает в период беременности или после родов. Во время вынашивания ребенка организм подвергается серьезным гормональным изменениям. Размягчается хрящевая ткань, происходит дислокация внутренних органов брюшной полости, нарушается осанка, меняется кровоток и т.д. Избежать осложнений можно с помощью использования дородового бандажа и активной подготовки к родам. Для этого можно использовать лечебную физкультуру, остеопатию, рефлексотерапию, методы мануальной терапии, массаж и т.д..
Задние экструзии дисков позвоночника
Дорзальная экструзия – это разрыв ткани фиброзного кольца межпозвоночного диска в задней проекции. Компрессии на дуральную оболочку спинномозгового канала не наблюдается. Для того, чтобы представить себе, что это такое – дорзальная экструзия диска, нужно узнать хотя бы частично строение позвоночника. Эта опорная конструкция состоит из тел позвонков, обладающих дугами, формирующими полость спинномозгового овального канала. Расположенные между телами позвонков хрящевые диски обладают той же формой, что и тело позвонка вместе с дугами. Внутри располагается овальное отверстие, защищающее спинномозговой канал от компрессии со стороны тел позвонков и мягких тканей. Стабильность конструкции обеспечивается за счет продольных связок. Они подразделяются на короткие, соединяющие между собой два соседних позвонка, и длинные, которые начинаются около затылка и заканчиваются в области копчика.
Дорзальные экструзии поясничных дисков находятся в задней части, которая формируется дугами позвонков. Именно в этом пояснице позвоночный столб имеет максимальную подвижность во фронтальной плоскости. При резком наклоне или подъеме туловища с тяжестью в руках на диски поясницы оказывается чрезмерная нагрузка. Так чаще всего возникает дорзальная экструзия L5-S1, условный центр тяжести человеческого тела. Появляется серьезная неврологическая клиническая картина, возможно полное онемения ног.
Дорзальная экструзия диска L5-S1 – это состояние, при котором пациенту нужна экстренная помощь невролога или вертебролога. При правильно разработанном курсе лечения можно добиться полного восстановления фиброзного кольца и тем самым предотвратить риск развития межпозвонковой грыжи.
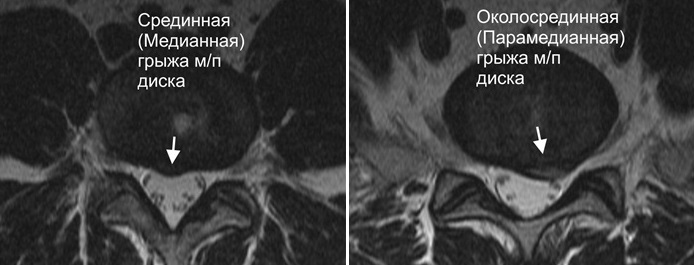
Срединные экструзии дисков позвоночника поясничного отдела
Медианная или срединная экструзия – это нарушение целостности фиброзного кольца поясничного межпозвоночного диска в срединной области. Оно может обнаруживаться с наружной и внутренней части межпозвонкового диска. При вздутии в полость спинномозгового канала могут парализоваться нижние конечности.
Парамедианная экструзия – это разрыв межпозвоночного диска слева или справа от срединной оси позвоночного столба. Может быть передней или располагаться сзади.
Экструзия поясничного отдела поражает пациентов как в пожилом, так и в молодом возрасте. В группе риска располагаются молодые люди, которые работают физически с задействованием поясницы. Риск экструзии поясницы увеличивается с увлечением подъемом штанги. Пациенты, обладающие избыточной массой тела рискуют получить разрыв диска при выполнении непривычных для них физических упражнений.
Изменение осанки во время беременности и неправильное перераспределение возрастающей нагрузки за счет растущего живота приводит к тому, что межпозвоночные диски подвергаются экстремальному давлению в отдельных сегментах. Развитие экструзии дисков позвоночника поясничного отдела при вынашивании ребенка диагностируется довольно часто. Нужно предельно внимательно относиться к своему состоянию и следовать всем рекомендациям врача.
Самое излюбленное место экструзии - L5-S1, поскольку на этот межпозвоночный диск приходится максимальная амортизационная нагрузка при наклонах, подъеме тяжести, поворотах. Если появилась экструзия диска L5-S1, то возникает сильнейшее воспаление в паравертебральных тканях. Это дает острый болевой синдром, онемение ног, парестезии и снижение мышечной силы нижних конечностей.
Экструзия L4-L5 встречается реже, поскольку этот диск принимает на себя остаточную механическую и физическую нагрузку. Для появления экструзии диска L4-L5 характерно наличие распространенных дегенеративных дистрофических изменений во всем позвоночном столбе.
Как проводится лечение экструзии диска
Для лечения экструзии диска нужно вернуть утраченную форму фиброзного кольца и повысить эластичность хрящевой ткани. Поможет несколько сеансов тракционного вытяжения, которое восстановит исходную длину позвоночных связок и создает условия для увеличения высоты межпозвоночного диска, пострадавшего от протрузии.
Проводится терапия экструзии диска с использованием следующих способов воздействия:
- кинезиотерапия усиливает мышечный каркас спины и исключает риск развития повторного остеохондроза и экструзии в течение последующих 3-5 лет;
- лечебная гимнастика ускоряет капиллярный кровоток и возвращает утраченный тонус миоцитов, что хорошо сказывается на диффузном питании хрящевой ткани межпозвоночного диска;
- массаж повышает эластичность всех тканей;
- остеопатия восстанавливает движение крови и лимфатической жидкости, сокращает спастическое напряжение в паравертебральных мышцах;
- иглоукалывание воздействует на биологически активные точки на теле человека происходит запуск процессов естественной регенерации хрящевых тканей за счет использования скрытых резервов организма;
- физиотерапия и лазерное воздействие ускоряют процесс выздоровления и улучшают состояние тканей.
Для терапии экструзии диска могут применяться и другие виды лечебного воздействия. Все они направлены на купирование патологических изменений, а не на устранение симптомов болезни.
Для успешной терапии также важно изменение образа жизни пациента. Нужно обязательно нормализовать массу тела, ввести в свою жизнь привычку к физической активности, создать эргономичные условия для работы и ночного сна.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


