Лечение сколиоза клинические рекомендации
Патологическое искривление позвоночника способно кардинально изменить жизнь больного, вплоть до приведения его к инвалидности. Сколиоз необходимо лечить — в этом у медицины сомнений нет. А вот как именно — это уже тема для дискуссии. Рассмотрим варианты, которые предлагает обычная и восточная медицина.




Позвоночник человека имеет 4 физиологических изгиба: крестцовый и грудной отделы изогнуты назад (естественные кифозы), поясничный и шейный — вперед (естественные лордозы). Эволюционно они возникли как приспособительная реакция организма к вертикальному положению, превратив позвоночный столб в мощный амортизатор, способный выдерживать многочисленные статические (в неподвижном состоянии) и динамические (в движении) нагрузки. Физиологическая норма изгибов естественных кифозов и лордозов не превышает 20–40 градусов. Каждый позвонок имеет почти правильную прямоугольную форму и одинаковую высоту, и состоит из тела, на которое приходится основная нагрузка, дужки, образующей позвоночный канал, и отростков (эпифизов и апофизов), соединяющих позвонки в единый столб. Незначительное отклонение от показателей нормы трактуется как функциональное нарушение, значительное отклонение от физиологического положения и/или анатомической формы позвонков — патологической деформацией позвоночного столба, которую называют сколиозом, кифозом, лордозом.
Таким образом, не все отклонения от нормы являются паталогическими — многие состояния позвоночника можно определить как нарушение осанки, что не является заболеванием. Однако подобное нарушение не должно оставаться без внимания и требует своевременной коррекции.
Как правило, сколиоз прогрессирует только в процессе роста позвоночника, то есть до 18-ти лет, намного реже — до 25-ти лет. Но при этом следует понимать, что к прогрессу заболевания подталкивают неправильные условия обучения, работы и быта. В этом контексте прогрессирование сколиотической болезни возможно в любом возрасте.
Особенности лечения сколиоза у детей и взрослых
Сколиоз может быть и врожденным, и приобретенным. В возрасте от 5 до 15 лет организм ребенка пребывает в фазе активного роста. Именно на этот жизненный период выпадает развитие образовательное. Школьник садится за книги и тетради, много часов проводит за компьютером, часто пренебрегая физической активностью. Подросток не замечает, что наклоняется слишком низко, постоянно выставляя одно плечо выше другого. А если и замечает, то не придает этому значения. Между тем неправильная осанка только в отдельных случаях является причиной сколиоза, а в остальных — это его симптом. Искривление позвоночника появляется как следствие многочисленных патологических процессов в организме, когда позвонки не просто сдвигаются, а изменяют структуру. Первая и главная цель лечения сколиоза у подростков и детей — это вернуть позвонки в физиологическое положение. У молодого организма высок шанс самостоятельного восстановления. Когда патологический процесс уже запущен, пациенту назначают специальные ортопедические корректоры, а в особо тяжелых случаях — хирургическую операцию. Позвоночник стабилизируют за счет пластики и металлических конструкций. Важно понимать, что оперативное лечение не убирает сколиоз, а останавливает развитие и снижает пагубное воздействие на другие системы организма.
Отметим, что на доклинической стадии внешние симптомы сколиоза неразличимы не только для больных, но порой и для многих ортопедов. Поэтому в ряде случаев после консультаций со специалистами имеет смысл прибегать к инструментарию, показанному при ранней диагностике.
Ранняя диагностика — на доклиническом, субклиническом и клиническом этапах — включает:
Конечно, ранняя диагностика должна базироваться на знании и понимании этиологии и патогенеза идиопатического сколиоза, а значит — борьба с заболеванием должна вестись на четырех фронтах:
Первая группа лечебных мероприятий направляется на контроль и управление процессом роста, а именно на коррекцию:
- гормонального статуса;
- функций головного и спинного мозга;
- функций вегетативной (автономной) нервной системы;
- зон роста позвонков;
- тонуса мышечного корсета.
Вторая группа терапевтических мероприятий призвана обеспечить благоприятный фон для успеха первой группы. В нее входят:
- лечебная физкультура (ЛФК);
- лечебный массаж (различные его виды);
- плавание;
- ношение корсета.
При прогрессирующем сколиозе процесс преодоления патологических механизмов не может быть быстрым, а иногда он растягивается на 5–6 лет.
Консервативная терапия
Перспектива избавления от сколиоза зависит от глубины проблемы. Искривление на ранней стадии можно исправить сравнительно легко. Лечение сколиоза у взрослых, как правило, — процесс длительный. В таком случае применяются:
Базовые упражнения для лечения сколиоза:
В советское время ортопеды активно советовали тем, кто испытывал проблемы со спиной, спать на полу или на очень жестком матрасе. Современная медицина внесла коррективы в эти рекомендации. Сегодня спать на досках советуют только в подростковом возрасте и в случае, если искривление продолжает нарастать. В остальных случаях разрешен матрас средней жесткости, а после 20-ти лет его нужно заменить на более мягкий.
Это, пожалуй, основные компоненты фоновой и основной терапии в консервативном лечении. Они широко используются на начальных этапах развития болезни.
Оперативное лечение сколиоза
Безусловно, не всем везет с ранней диагностикой, и зачастую с заболеванием приходится бороться на заключительной стадии развития болезни, когда обойтись без хирургического вмешательства бывает невозможно.
Современное поэтапное хирургическое лечение при незавершенном росте позвоночника призвано обеспечить:
- сохранность роста позвоночного столба;
- эпифизеодез (выравнивание, сочленение) позвоночника по выпуклой стороне основной кривизны;
- сохранение и восстановление физиологических изгибов фронтального и сагиттального профилей позвоночника и баланса туловища;
- минимизацию потери операционной коррекции в течение периода роста пациента (предотвращение дальнейшего прогрессирования деформации);
- коррекцию искривления во всех 3-х плоскостях и полисегментарную фиксацию позвоночника с использованием металлоконструкции (специального инструментария).
Показаниями для поэтапной хирургической коррекции считают:
- угол искривления позвоночника свыше 50-ти градусов;
- значительный потенциал роста позвоночника;
- возраст до 12-ти лет;
- отсутствие эффекта от консервативного лечения.
Врачи-ортопеды выделяют 4 стадии развития сколиоза.
- 1-я стадия: угол искривления не превышает 10-ти градусов. Наиболее трудная для диагностики. Пациент не чувствует болей и не обращает внимания на изменения осанки. Обнаружение искривления столь рано можно считать большим везением. Лечение сколиоза 1 степени — это массаж и лечебная физкультура.
- 2-я стадия: угол дуги — от 10 до 25 градусов. Вторая дуга только начинает формироваться, появляется асимметрия лопаток при наклоне. Пациенту назначают массаж, комплекс физических упражнений и несколько часов ношения корсета в день (как правило, по ночам). Болей нет, поэтому лекарства не выписывают.
- 3-я стадия: угол от 25 до 50 градусов. Тяжелая форма. Асимметрию лопаток добавляет реберный горб, который отчетливо видно сбоку. Деформация начинает влиять на работу грудной клетки, органов дыхания, сердечно-сосудистой системы. Пациенту назначают ношение корсета не меньше чем на 16 часов в день. Лечение сколиоза 3-й степени подразумевает комплексную терапию: плавание, ЛФК, мануальные процедуры, массаж. Иногда требуется медикаментозное обезболивание. В тяжелых случаях врач может принять решение об операции.
- 4-я стадия: наиболее тяжелая, угол искривления выше 50-ти градусов. Деформацию тела отчетливо видно, почти всегда это приводит к инвалидности. Единственным способом лечения сколиоза 4-й степени является операция.
Лицензия на оказание медицинских услуг № ЛО-77-01-0069-73 от 07.11.2013 г. выдана Департаментом здравоохранения г. Москвы.


SOSORT, организация выработавшая свои первые Методические рекомендации в 2005 году, осознала необходимость их пересмотра и повышения их научного качества.
Рекомендации планируются к обновлению научным обществом SOSORT в период между 2016 и 2021 гг.
SOSORT приглашает исследователей к сотрудничеству, а практикующих врачей – к участию в разработке надлежащих исследовательских стратегий, которые в дальнейшем позволят подтвердить либо опровергнуть настоящие рекомендации на основе более новых и доказательных данных.
В настоящие методические рекомендации внесены:
- общая информация об идиопатическом сколиозе (ИС);
- подходы к лечению сколиоза у разных пациентов, иллюстрированные практическими схемами;
- литература и рекомендации по оценке, корсетированию, физиотерапии, физиотерапевтическим специальным упражнениям (ФСУ) и другим аспектам лечения ИС.
Было выработано 65 рекомендаций, которые были разделены на следующие темы:
- корсетотерапия (20 рекомендаций),
- ФСУ по предотвращению развития сколиоза в период роста (8),
- ФСУ в период корсетотерапии и хирургического лечения (5),
- Прочие аспекты консервативного лечения (3),
- Респираторная функция и упражнения (3),
- Занятия спортом (6),
- Оценка результатов лечения (20).
Шкала уровней достоверности доказательств, используемая в настоящих Методических рекомендациях
Множественные рандомизированные контролируемые исследования либо систематические обзоры таких исследований
Одиночное рандомизированное контролируемое исследование
Множественные контролируемые нерандомизированные исследования либо систематические обзоры таких исследований
Консенсус SOSORT при уровне одобрения свыше 90%
Консенсус SOSORT при уровне одобрения от 70 до 89%
Уровни убедительности рекомендаций, приведенных в настоящих Методических рекомендациях
Уровень убедительности
Предназначена для широкого использования в отношении всех пациентов с конкретной потребностью
Представляет значимость, но может использоваться в отношении не всех пациентов с конкретной потребностью
Менее значима, может применяться в добровольном порядке
Ни одна из рекомендаций не была отнесена к классу I доказательности; 2 рекомендации – к классу II; 7 – к классу III; 20 – к классу IV; в ходе процедуры согласования 26 был присвоен класс V и 10 был присвоен класс VI. 13 рекомендаций соответствовали уровню A доказательности, 49 – уровню B и 3 – уровню С; ни одна из рекомендаций не была отнесена к уровню D.
Настоящими Методическими рекомендациями будут пользоваться все специалисты, проводящие консервативное лечение сколиоза; вместе с тем, рекомендации будут служить справочным материалом для пациентов.

Цель настоящих Методических рекомендаций состоит в том, чтобы предложить всем специалистам, проводящим консервативное лечение сколиоза, доказательный обновленный обзор фактических данных в данной области, а также ряд доказательных рекомендаций.
- Как осуществляется оценка состояния пациента?
- Какое консервативное лечение должно проводиться, и каким образом?
- Каким образом и когда должна применяться корсетотерапия?
- Каким образом и когда должны выполняться упражнения?
Общая информация об идиопатическом сколиозе
Сколиоз - собирательный термин, объединяющий разнородную группу состояний организма, выражающихся в изменениях формы и положения позвоночника, грудной клетки и туловища в целом.

Общая информация об идиопатическом сколиозе
С этиопатогенетической точки зрения, деформация позвоночника, вызванная идиопатическим сколиозом,
может быть определена как признак синдрома с многофакторной этиологией*.
Общество изучения сколиоза (SRS) предполагает, что диагноз подтверждается при значении и угла по Коббу 10º или более и различимой осевой ротации.
*Nachemson A, Sahlstrand T: Etiologic factors in adolescent idiopathic scoliosis. Spine 1977, 1(2):176-184.
Burwell RG, Cole AA, Cook TA, Grivas TB, Kiel AW, Moulton A, Thirlwall AS, Upadhyay SS, Webb JK, Wemyss-Holden SA, et al:
Pathogenesis of idiopathic scoliosis. The Nottingham concept. Acta Orthop Belg 1992, 58(Suppl 1):33-58.
Эпидемиология

Приблизительно в 20% случаев сколиоз является следствием другого патологического процесса. Остальные 80% случаев приходятся на идиопатический сколиоз.
Подростковый идиопатический сколиоз с углом по Коббу 10º и более широко встречается у 0,93-12% населения*: в литературе чаще всего встречается значение 2-3%. Предполагается, что эпидемиология и соотношение по полу изменяется в зависимости от градуса.
Если угол по Коббу составляет от 10 до 20º, соотношение пораженных девочек и мальчиков практически равное (1,3:1), возрастая до 5,4:1 при величине угла от 20 до 30º и 7:1 при значении свыше 30º.
В случае если по завершении стадии роста величина угла превышает критический порог (большинство исследователей считают, что он составляет от 30 до 50º), повышается риск возникновения проблем со здоровьем во взрослой жизни, снижения качества жизни, косметической деформации, видимой инвалидности, болевых ощущений и прогрессирующих функциональных ограничений**.
*Rogala EJ, Drummond DS, Gurr J: Scoliosis: incidence and natural history. A prospective epidemiological study. J Bone Joint Surg Am 1978, 60(2):173-176. ** Lonstein JE: Scoliosis: surgical versus nonsurgical treatment. Clin Orthop Relat Res 2006, 443:248-259.
Естественное развитие
Идиопатический сколиоз (ИС) может развиваться в любой момент в детском и подростковом возрасте. Наиболее часты случаи возникновения в периоды скачков роста в возрасте от 6 до 24 месяцев, от 5 до 8 лет и от 11 до 14 лет*.

По завершении роста позвоночника потенциал развития идиопатического сколиоза значительно ниже. Данный феномен особенно отмечается при деформациях более 50º, в то время как риск прогрессирования начинает повышается при градусе искривления свыше 20º; менее серьезные искривления, вызванные идиопатическим сколиозом, зачастую остаются стабильными.
*Negrini S, Aulisa L, Ferraro C, Fraschini P, Masiero S, Simonazzi P, Tedeschi C, Venturin A: Italian guidelines on rehabilitation treatment of adolescents with scoliosis or other spinal deformities. Eura Medicophys 2005, 41(2):183-201.
Классификация ИС:
Хронологическая
Топографическая
Возраст на момент диагноза (лет, месяцев)
Руководитель центра профессор, доктор медицинских наук Сампиев Мухаммад Таблиханович
Профессор кафедры травматологии и ортопедии РУДН.
Хирургией позвоночника занимается с 1997 года.
Специализация деформации позвоночника и дегенеративные заболевания позвоночника.
Проходил стажировку в Германии, Франции, Чехии, Голландии, Швецарии, США, Англии.
Является автором 90 печатных работ, 10 авторских свидетельств и 1 иностранных патента, 1 монографии.
Награды: автор научного открытия, диплом №114
Заместитель руководителя центра профессор, доктор медицинских наук Лака Александр Андреевич
Профессор кафедры травматологии и ортопедии РУДН.
Почетный профессор Университета Тимишоара, Румыния
Хирургией позвоночника занимается с 1969 года.
Специализация деформации позвоночника.
Проходил стажировку в Германии, Франции, Чехии, Голландии, Швецарии, Англии.
Является автором более 200 печатных работ, 10 авторских свидетельств и 1 иностранного патента, 3 монографий, 1 учебника
Награды: лауреат премии Призвание “За создание нового метода лечения” 2004 г.
Золотая медаль Brussels Eureka 2003 за конструкцию LSZ (скользящая система)
кандидат медицинских наук Балашов Степан Петрович
Хирургией позвоночника занимается с 2004 года.
Специализация хирургия деформации позвоночника и дегенеративных заболеваний, детская ортопедия
Проходил стажировку в Германии, Франции, Чехии, Голландии, Швецарии, Англии.
Является автором более 50 печатных работ, 1 патента, 4 учебно-методических работы.
Что такое сколиоз?
Сколиоз - это одна из наиболее актуальных проблем современной ортопедии (особенно детской). Сколиоз как болезнь – сложная деформация позвоночника, характеризующаяся искривлением его в трех плоскостях.
Сложная трехмерная деформация позвоночника приводит к деформации ребер и грудной клетки в целом, изменению ее формы (формирование реберного горба), нарушению нормального взаиморасположения органов грудной клетки и систем человеческого организма. У больных сколиозом развивается физическая неполноценность, возникают глубокие психические страдания вследствие больших косметических дефектов.
Таким образом, сколиоз это не просто деформация отдельно взятого сегмента человеческого организма, это болезнь которая затрагивает и приводит к нарушениям в нескольких системах (опорно-двигательная, дыхательная, сердечно-сосудистая, нервная). Искривление позвоночника в этом случае является ведущим и первоочередным проявлением болезни, но не единственным! Исходя из этого важно понимать, что вовремя начатое лечение заболевание поможет предупредить развитие не только тяжелой деформации позвоночника и грудной клетки, но и изменения со стороны дыхательной, сердечно-сосудистой и нервной системы.
Причины развития сколиоза?
Причины возникновения заболевания неизвестны. В течение столетий врачи и ученые пытаются разобраться и понять причины, вызывающие идиопатический (беспричинный ) сколиоз. Было высказано много предположений, разработано множество теорий, но пока ни одна из них не нашла 100% подтверждения. Сегодня мы можем предполагать, что в основе заболевания лежат несколько процессов:
Изменения нервной системы
Нарушение эндокринной сферы
Изменения со стороны соединительнотканных и костных структур позвоночника.
Влияет ли возраст и пол на развитие сколиоза?
Сколиоз может появиться практически в любом возрасте, но наиболее часто это происходит в период полового созревания – в возрасте 12-14 лет, причем у девочек немного раньше. Вообще в 80% случаев сколиозом страдают девушки.
Принято разделять сколиозы в зависимости от возраста в котором он проявился на (Э.В. Ульрих, А.Ю. Мушкин, 2004) :
Сколиоз детей младшего возраста: развиваются в первые 2 года жизни, чаще наблюдаются у мальчиков, в большинстве случаев регрессируют.
Ювенильный сколиоз: развивается между 3-м годом жизни и началом пубертатного периода, чаще наблюдается у девочек, чаще прогрессирует.
Сколиоз подростков: начало развития совпадает с периодом полового созревания и продолжается до завершения роста костей (18-20 лет). В подавляющем большинстве случаев (до 85%) отмечаются у девочек, прогрессирует.
Сколиозы взрослых: развивается после завершения костного роста (после 18 лет).
Сколиоз достаточно прост в диагностики. Уже по внешнему виду пациента и расспросу родителей опытный врач сможет поставить диагноз и определить степень деформации. Точный диагноз устанавливается только после выполнения рентгенографического исследования позвоночника.
Основные признаки, по которым вы можете заподозрить сколиоз:

Асимметрия надплечий – когда одно плечо расположено выше другого
Асимметрия стояния лопаток – при развитии сколиоза лопатка на выпуклой стороне деформации становится выше чем лопатка на вогнутой стороне, а формирующийся реберный горб “выталкивает ” ее кнаружи.
Основным симптомом является изменение линии остистых отростков, которая из прямой переходит либо в С либо в образную сколиотическую дугу.
Перекос туловища – сколиоз приводит к изменению баланса туловища, когда как показано на рисунки происходит наклон оси туловища в сторону вершины деформации.

При наклоне вперед (тест Адамса) удается четче проследить деформацию позвоночника, а также измерить величину реберного горба.
Мы перечислили только самые основные признаки сколиоза, которые можно выявить без специальной аппаратуры. В клинике, исследование больного включает всестороннее клиническое обследование пациента , обязательно рентгенографическое исследование позвоночника, КТ или МРТ по показаниям и консультации специалистов для решения вопроса о степени изменений в других органах и системах.
Практически всегда сколиоз прогрессирует. Врачу всегда хочется точно знать какова будет скорость этого прогресса. Но, дело в том, что не существует абсолютно надежных признаков прогрессирования сколиотической деформации. Есть лишь косвенные указания на относительно большую или меньшую вероятность увеличения искривления, причем оценивать их нужно только в комплексе.
На данный момент врач прежде всего оценивает следующие параметры:
степень имеющийся патологии
степень окончания роста скелета (тест Риссера)
наличие других заболеваний особенно нервной или гормональной систем
Исходя из знания о скорости прогрессирования сколиоза, ортопед выбирает метод лечения сколиоза. Хочется отметить важность проблемы прогрессирования сколиоза и ее опасность так как очень часто мы встречаемся с запущенными, тяжелыми сколиотическими деформациями превышающими 100 градусов, прогрессировавшие у ребенка только из за того что по тем или иным причинам была выбрана неправильная тактика лечения ребенка без учета прогрессирования заболевания.
Забегая вперед, нужно предупредить, наличие малой степени деформации при ее неуклонном прогрессировании на сегодняшний день является ПРЯМЫМ ПОКАЗАНИЕМ К ХИРУРГИЧЕКОЙ КОРРЕКЦИИ СКОЛИОЗА.
По данным мировых исследований, на сегодняшний день ни один из методов консервативной терапии (массаж, ЛФК, мануальная терапия, ношение корсета, электростимуляция мышц и т.д) не может является средством ЛЕЧЕНИЯ и КОРРЕКЦИИ СКОЛИОЗА.
ЛЕЧЕНИЕ СКОЛИОЗА ДЕТЕЙ
Хирургическое лечение детей с прогрессирующим сколиозом в возрасте до 10 лет, чрезвычайно сложная мировая проблема хирургии позвоночника т.к. в этом возрасте структуры позвоночника до конца не сформированы и рост позвоночника не завершен. В связи с чем, применение техники операций как у взрослых или подростков приводит к ограничению роста позвоночника.
В лечении сколиоза детей принято несколько схем лечения.
(часто используется в Америке и Европе). Этапное хирургическое лечение – выполняют оперативную коррекцию конструкцией, затем данную конструкцию удлиняют каждые 1-2 года, до 14-15 лет и затем выполняют установку стабильной конструкции.
своевременное хирургическое лечение
возможность сохранить рост позвоночника ребенка
- Регулярные операции с интервалом в полгода или год, в среднем 5-6 операций до 15 лет.
- Каждая последующая операция увеличивает риск осложнений
- Статистически высокий процент осложнений как связанных с конструкцией так и хирургических (до 50% осложнений)
- Несовершенство “растущих” конструкций/li>
Одномоментная коррекция с применением стабильной конструкции (в настоящее время, не рекомендуется применять). Выполнять сразу операцию с установкой стабильной конструкции, чревато тяжелым осложнением – синдромом “коленчатого вала” когда сколиоз продолжает прогрессировать с уже установленной конструкций на позвоночнике.
Выжидательная тактика (часто встречается в России)- ребенка наблюдают, выполняют консервативное лечение до возраста 16-17 лет (завершения роста позвоночника) и затем выполняют операцию с использованием статической конструкции
Применение выжидательной тактики приводит к формированию тяжелейшего сколиоза к 16-17 годам, который очень трудно поддается коррекции. Также, формируются изменения со стороны сердца и легких. Часто пациенты обращаются с настолько тяжелой формой сколиоза при котором выполнить операцию невозможно.
У нас в Центре был прооперирован больной 15 лет с такой историей болезни:
Сколиоз — состояние, которое характеризуется искривлением позвоночника во всех плоскостях: вправо, влево, вперед, назад; а также вокруг всех его осей. В таком состоянии позвоночник похож на перекрученную виноградную лозу. Чаще всего сколиоз встречается у детей, особенно опасно, когда такой диагноз ставят деткам в дошкольном возрасте, потому что сколиоз бурно прогрессирует в период с 5 до 7 лет. Сколиоз у подростка не так опасен, потому что есть надежда, что болезнь развиваться не будет.
Рис. Сколиоз. Реальный препарат 1894 года, находящийся в Берлинском Медицинском Историческом музее при клинике Шарите.
Врачи разделяют два понятия: сколиоз и сколиотическая болезнь. При сколиозе наблюдаются изменения в самих позвонках, правильную форму которых вернуть уже нельзя. А при сколиотической болезни таких изменений нет, имеется только дисгармония мышц: с одной стороны позвоночника они сильнее, а с другой слабее. Такой мышечный дисбаланс является причиной бокового искривления позвоночника. Следовательно, укрепляя мышцы спины, можно избавиться от дефектов осанки. Не леченная сколиотическая осанка может превратиться в сколиоз.
Причины сколиоза:
— длительное пребывание в одной позе;
— неудобные и неправильно подобранные в соответствии с ростом ребенка парты и письменные столы;
— недостаток физической нагрузки;
— ношение тяжестей (особенно в одной руке);
— заболевания внутренних органов;
Предвестники сколиоза
Рис. Рахитический скелет. Реальный препарат 1900 года, находящийся в Берлинском Медицинском Историческом музее при клинике Шарите.
Для лечения рахита используют витамин D, но его дозировку и длительность лечения определяет только врач. Помимо медикаментозного лечения важно правильно организовать день ребенка: закаливание, гимнастика, массаж. В рацион питания должно быть включено достаточное количество продуктов, богатых кальцием, фосфором, витаминами, микроэлементами.
Рано начатое и качественное лечение у части детей позволяет справиться с заболеванием.
Еще одна серьезная причина сутулости — плоскостопие. У людей с плоскостопием центр тяжести смещен назад, таким образом нарушается баланс всего тела. Человек невольно наклоняется вперед, чтобы не упасть, и начинает сутулиться. У большинства людей есть статическое плоскостопие, которое развивается из-за врожденной слабости связок, наследственной тонкости кости, неправильной походки, лишнего веса. Неправильно подобранная обувь, пожалуй, главная причина статического плоскостопия. Механика нормального шага нарушается и стопа деформируется, если все время носить туфли на шпильке или на негнущейся платформе. Профессиональная деятельность (долгое стояние или ношение тяжестей) также может вызвать плоскостопие.
Лечение плоскостопия проводит ортопед. В основе лечения — специальная ежедневная гимнастика, которая дополняется теплыми ножными ваннами, массажем стоп, голеней — для укрепления мышечно-связочного аппарата.
Идеальная обувь — с каблуком высотой 2-3 см и с плотным задником. Полезно использование стелек-супинаторов, приподнимающих уплощенный свод стопы и улучшающих осанку. При плоскостопии хороший лечебный эффект дают ходьба босиком на природе, закаливание, плавание, езда на велосипеде. Запущенные случаи лечат оперативно.
Очень часто сколиоз является проявлением каких-либо других заболеваний и состояний, таких как: болезни тазобедренных суставов, диффузные заболевания соединительной ткани, разная длина ног, детский церебральный паралич. Эти заболевания в силу своих особенностей изменяют нагрузку на позвонки, неправильно распределяя её, и вызывают их деформацию, что влечет за собой искривление позвоночника. Различные внутриутробные заболевания приводят к врожденному сколиозу. Развитие болезни может быть провоцировано родовой травмой. Перенесенный в раннем возрасте рахит и разного рода травмы являются причинами неправильной осанки (чаще всего из-за развивающейся при этом слабости мышц). В более старшем возрасте сколиоз появляется у детей, чье рабочее место организовано неправильно и вынуждает их сидеть сгорбившись. Искривление позвоночника может появиться и у взрослых в результате длительных асимметричных нагрузок на мышцы спины.
5 основных групп сколиоза:
- Сколиозы мышечного происхождения. Плохо развитые мышцы и связки не могут обеспечить нормальное развитие позвоночника. Например, рахитический сколиоз возникает вследствие дистрофического процесса в нервно-мышечной ткани (наряду с таковыми в скелете).
- Сколиозы неврогенного происхождения возникают при полиомиелите, спастическом параличе, радикулите. Сюда же относят сколиозы, обусловленные дегенеративными изменениями в межпозвонковых дисках.
- Врожденные сколиозы возникают в результате нарушенного костного развития.
- Сколиозы, причиной которых являются заболевания грудной клетки: эмпиема плевры, обширные ожоги, пластические операции.
- Сколиозы, причины возникновения которых еще не изучены.
В зависимости от того, какой отдел позвоночника искривлен, выделяют следующие варианты сколиоза:
Степени тяжести сколиозов
Сколиоз I степени: боковое отклонение позвоночника до 10 градусов и несильное его скручивание (его видно на рентгеновском снимке).
Сколиоз II степени: угол искривление 10-25 градусов, выраженное скручивание позвоночника (может определяться горбик), наличие компенсирующих изгибов (позвоночник искривляется в другую сторону и становится s-образным). На рентгеновском снимке отчетливо видна деформация позвонков.
Сколиоз III степени: угол искривления 25-40 градусов, сильная деформация позвонков, формирование большого горба. В местах наибольшего искривления позвонки приобретают клиновидную форму.
Сколиоз IV степени: угол искривления 40-90 градусов, обезображивание фигуры: задний и передний реберные горбы, деформация таза и грудной клетки, кино сколиоз грудного отдела.
Группы риска:
— дети с наследственной предрасположенностью к сколиозу;
— дети, много занимающиеся музыкой (скрипка и аккордеон особенно способствуют искривлению позвоночника);
— быстро растущие и худые;
— дети из школ и детсадов с повышенной нагрузкой.
Как проверить, есть ли у Вас или Ваших близких сколиоз?
- Станьте спиной к стене или к двери. Если человек стоит правильно, то его позвоночник образует вогнутую кривую в области шеи и талии (поясницы), выпуклую — в области груди и таза, прикасаясь в этих местах к стене. Между позвоночником и стеной в области шеи и поясницы остаются промежутки, которые равны толщине ладони обследуемого. Если эти расстояния больше, то имеются нарушения осанки.
- Найдите у основания шеи выпирающий седьмой шейный позвонок. Возьмите любой грузик на ниточке (отвес) и, приложив к этому выступающему месту, посмотрите: проходит ли отвес ровно вдоль позвоночника и далее между ягодиц? Если да, то все нормально. Если не проходит, то сколиоз есть.
- Нагнитесь вперед, посмотрите, не выпирает ли одна из лопаток. Можно проверить себя при помощи зеркала: в нем хорошо видны все изменения осанки.
Сколиоз (особенно III и IV степеней) опасен тем, что способствует нарушению работы всех органов и систем: страдает сердце, легкие, кровообращение, органы брюшной полости, нервная система. У людей со сколиозом раньше развивается остеохондроз. Кроме этого сколиоз — косметический дефект, давящий на психику человека и мешающий жить полной жизнью.
Сколиоз может сопровождаться лордозом (сильный изгиб позвоночника вперед) или кифозом (изгиб назад), деформациями лопаток, грудины и мышц. Кифоз (горб) и лордоз по сути разные заболевания, но они часто сопутствуют друг другу, потому что если в одном отделе позвоночника развивается кифоз, то в другом компенсаторно возникает лордоз, и наоборот.
У человека есть физиологические лордозы и кифозы: в норме небольшой кифоз присутствует в верхней части грудного отдела позвоночника, в области крестца и копчика. Лордоз в норме имеется в нижнегрудном, поясничном и шейном отделах позвоночника. Глубина физиологических изгибов соответствует толщине ладони человека.
Сколиоз обычно возникает в 6-7 лет, что связано с резко увеличивающейся нагрузкой на позвоночник (начало занятий в школе). Второй стимул для развития сколиоза наблюдается в 12-13 лет — при интенсивном росте. С возрастом искривление позвоночника только усугубляется, деформация усиливается, позвоночник словно закручивается вокруг своей оси. Деформации поддаются исправлению только до 14 лет: еще не закрыты ростковые зоны позвонков. После этого сколиоз уже вылечить нельзя, но можно стабилизировать состояние человека и замедлить деформацию позвонков с помощью лечебной гимнастики, массажа, физиотерапии. Цель этих методов — формирование так называемого мышечного корсета из мышц живота, поясницы, спины, мышц шеи и плеч. Мышечный корсет поддерживает позвоночник в правильном положении, таким образом, уменьшается выраженное искривление.
Придумывать самостоятельно комплекс упражнений для укрепления мышечного корсета нельзя, потому что некоторые виды упражнение при сколиозе категорически запрещены (прыжки, поднятие тяжестей, упражнения на растяжку и гибкость). Растяжка при сколиозе не рекомендуется, потому что человек растягивает, прежде всего, здоровые отделы позвоночника, которые и так очень подвижны. Из-за этого сколиоз развивается быстрее, поэтому при сколиозе не надо висеть на турниках или на шведских стенках.
Правильно подобранные упражнения лечебной гимнастики должны укреплять мышцы, а не усугублять течение сколиоза. Все упражнения выполняются медленно и плавно, с минимальной амплитудой, при этом позвоночник должен быть практически неподвижным. Нормализовать мышечный тонус, увеличить подвижность суставов, улучшить кровообращение помогают мануальная терапия и массаж. Во время их выполнения усиливается питание тканей, а это обеспечивает в свою очередь укрепление и более интенсивное развитие мышц.
С помощью корсета можно принудительно придать позвоночнику нужную форму. Самое главное, чтобы корсет был правильно подобран и не сдавливал внутренние органы. Но увлекаться корсетами не надо, так как постоянное искусственное поддержание позвоночника в нужном положении способствует бездействие и ослаблению собственных мышц, что, в конечном итоге, усугубляет сколиоз. Поэтому если и носить корсет, то недолго, а еще лучше создавать свой собственный мышечный корсет. Мануальная терапия может помочь на ранних стадиях сколиоза, но только при условии, что она проводится опытным специалистом.
Кифоз (горб) на ранней стадии лечат с помощью специальных укладок, при которых пациента кладут на некоторое время в наиболее правильное положение, разгружая позвоночник.
Эффективность лечения во многом зависит от степени деформации позвоночника. В большинстве случаев врожденные патологии поддаются коррекции труднее. Детей старшего возраста и взрослых пациентов часто приходится оперировать. Хирургическую коррекцию проводят при III и IV стадиях сколиоза. Во время операции металлическими стержнями фиксируют позвоночник, после чего пациент носит гипсовый корсет в течение нескольких месяцев. После операции объем легких не увеличивается, но улучшается насыщение крови кислородом. В дальнейшем рассматривается возможность проведение (и непосредственно проведение) перераздувания легких с помощью устройств, создающих положительное и отрицательное давление во время дыхания.
Лечение сколиоза будет эффективным, только если регулярно выполнять назначенные упражнения, постоянно следить за правильной осанкой, делать массаж спины, разумно чередовать занятия и активный отдых, консультироваться с врачом-ортопедом. Кроме этого, нужны консультации гастроэнтеролога, невропатолога, отоларинголога и стоматолога.
Враги красивой осанки
Работникам офисов, проводящим на работе 7-8 часов, важно правильно организовывать рабочее место, потому что сидячая работа оказывает огромную нагрузку на позвоночник. Высота стола должна быть на 2-3 см выше локтя опущенной руки сидящего, а высота стула не должна превышать высоту голени. При работе за письменным столом нужно опираться на оба локтя, обе ноги, спина должна вплотную касаться спинки стула, сохраняя поясничный изгиб. Между грудью и краем стола должен помещаться кулак.
- Режим дня должен быть рациональным: сидячую работу нужно чередовать с физической разминкой. У школьников это могут быть физкультминутки. Детям при работе за компьютером нужно делать перерывы каждые 15-20 минут. Полезным будет записать ребенка на спортивную секцию. Работники офисов каждые 45 минут должны делать перерывы на 5-10 минут, и в это время выполнять небольшую гимнастику, чтобы размять затекшие мышцы. Очень полезны как для детей, так и для взрослых прогулки, занятия туризмом, плавание.
Как правильно поднимать тяжести?
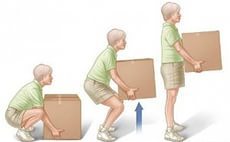
Из наклонного положения старайтесь никогда ничего не поднимать! Используйте принцип работы домкрата, а не подъемного крана. Присядьте и поднимите груз с прямой спиной, а еще лучше – с сохранением поясничного изгиба. При этом должны работать мышцы ног, а не позвоночник. Если есть возможность, то прижмите груз к себе, чтобы нагрузка равномерно распределилась по позвоночнику. Тех же правил нужно придерживаться и при опускании груза. Если подъем груза осуществляется все же за счет мышц спины, облегчить их работу можно одновременным сгибанием ног. Очень опасно поднимать грузы в состоянии физической усталости, когда мышцы не обеспечивают необходимую защиту позвоночника.
Держим спину ровно!
В институтах благородных девиц девушек для создания красивой осанки заставляли несколько раз в день ходить, держа за спиной палку: плечи расправлялись, закреплялись красивая, горделивая осанка. Эталон правильной осанки: голова чуть приподнята, плечи развернуты, лопатки не выступают, линия живота не выходит за линию грудной клетки. Такую осанку можно выработать специальными упражнениями, укрепляющими мышцы рук, ног, спины, живота, шеи.
Упражнения для укрепления мышц спины
- Исходное положение (и.п.) — лежа на животе. Приподнимите голову и плечи, руки сцепите на затылке, локти разведите в стороны.
- И.п. — то же, руки в стороны. Поочередно и одновременно приподнимайте выпрямленные ноги, не отрывая таз от пола.
Упражнения для укрепления мышц брюшного пресса
- И.п. — лежа на спине, руки вдоль туловища, поясница прижата к полу. Поочередно и одновременно приподнимайте выпрямленные ноги.
- И.п. — то же самое. Делаем плавный переход в положение сидя, сохраняя при этом правильную осанку.
Упражнения для укрепления боковых мышц туловища
- И.п. – лежа на правом боку, правая рука вытянута, левая располагается вдоль туловища. Приподнимайте и опускайте левую ногу. То же самое упражнение проделайте на левом боку.
- И.п. – то же, правая рука вытянута, левая ладонь упирается в пол. Медленно приподнимайте и опускайте обе выпрямленные ноги. То же самое упражнение сделайте на левом боку. Движения при этом должны быть плавными, ритмичными (одно движение выполняется за 2-3 секунды).
Упражнения для формирования правильной осанки
- Прислонитесь плотно к стене, спина при этом расправлена, плечи чуть разведены в стороны, подбородок приподнят (правильная осанка). Затем сделайте 2 шага вперед, присядьте, встаньте. Вновь примите правильное положение тела.
- И.п. – лежа на спине. Голова, туловище, ноги расположены на одной линии, руки прижаты к туловищу. Приподнимите голову и плечи, зафиксируйте положение тела, медленно вернитесь с и.п.
- Упражнение с грузом на голове (мешочек с песком или толстая книга): приседайте, ходите с сохранением правильной осанки, а также перешагивайте через препятствия.
Утренняя гимнастика
Упражнения лучше делать на полу или постели.
1) Поочередно подтягивайте колени к грудной клетке, обхватив голени руками и при этом оттягивая носок на себя.
3) И.п. — лежа на спине, руки сцеплены на затылке, ноги подняты под углом 90 градусов. Приподнимая корпус как можно выше, старайтесь правым локтем коснуться левого колена, опуститесь. Затем постарайтесь коснуться левым локтем правого колена. Повторите упражнение 10 раз на каждую сторону. Во время этого упражнения работают мышцы спины и косые мышцы живота.
4) Лежа на спине согните ноги в коленях, опираясь на затылок и локти, приподнимите таз, напрягая ягодицы. Задержитесь в таком положении на несколько секунд и опуститесь на пол.
5) Разновидность того же упражнения: приподнимите таз, разведите колени максимально в стороны и с силой сведите. Когда почувствуете усталость, таз опустите, отдохните и повторите упражнение.
1) Поочередно подтягивайте то одно, то другое колено к противоположной кисти.
3) Выпрямите и поднимите левую ногу одновременно с правой рукой. Вернитесь в исходное положение. Затем выпрямите и поднимите правую ногу одновременно с левой рукой. Повторите упражнение несколько раз.
Постоянно следите за тем, как вы стоите, ходите, сидите. По несколько раз в день стойте, прислонившись к стене. Выполняя это упражнение, старайтесь максимально расправить плечи, касаясь лопатками, ягодицами и пятками стены. Длительность упражнения 3-4 минуты. Затем пройдитесь по комнате, но продолжайте при этом контролировать осанку. Все упражнения, направленные на укрепление мышц должны выполняться симметрично на обе половины тела, нагрузки нужно распределять сверху вниз с постепенным их увеличением.
При долгом сидении, например на диване у телевизора, меняйте положение ног, головы, перемещайте подушку, не застывайте в одной позе.
Для улучшение работы мышц полезно принимать натуральные витамины и минералы, микроэлементы (витамины группы В, кальций, кремний, цинк и другие).
Читайте также:


