Лечение межпозвоночной грыжи в старом осколе

Грыжа брюшной стенки – это состояние, когда через ослабленные участки брюшной стенки происходит выпячивание органов брюшной полости. Паховой грыжей значительно чаще страдают мужчины, пупочной – женщины. Послеоперационные грыжи нередко возникают после масштабных операций на брюшной полости. Заболевание проявляется постепенным формированием опухолевидного выбухания брюшной стенки, болью и неприятными ощущениями во время физической нагрузки. Особую опасность представляют осложнения: ущемление, кишечная непроходимость, именно поэтому пациентам с брюшными грыжами показано оперативное лечение – грыжесечение.
Диагностика брюшной грыжи
Первичное выявление брюшной грыжи проводится на приеме у хирурга в ходе сбора анамнеза и физикального обследования. Врач оценивает размер и характер грыжевого мешка, возможность вправления образования.
Для объективной оценки грыжи и ее содержимого используются аппаратные методы диагностики:
- ультразвуковое исследование органов брюшной полости и брюшной стенки;
- компьютерная томография брюшной полости;
- в редких случаях – герниография.
Схожесть клинических проявлений заставляет проводить дополнительную дифференциацию со следующими заболеваниями:
- мышечная грыжа;
- воспалительные или опухолевые образования мягких тканей;
- водянка яичка;
- лимфаденит.
По результатам обследования выносится решение о целесообразности оперативного лечения.
Подготовка к операции и предоперационная диета
Первый этап подготовки за неделю до операции:
- Из рациона исключаются жирные, жареные блюда, копчености.
- Отказ от употребления алкогольных напитков, курения.
- Выполнение несложных физических упражнений для нормализации мышечного тонуса.
- Прекращение приема антикоагулянтов, которые разжижают кровь, чем повышают риск кровотечений.
Необходимые анализы и исследования
Перед грыжесечением необходимо сообщить врачу о наличии хронических заболеваний, аллергических реакций, лекарственных непереносимостей, т.к. эта информация может существенно изменить план обследования.
Стандартные лабораторные тесты перед операцией:
- группа крови и резус-фактор;
- общий анализ крови;
- общий анализ мочи;
- анализ крови на сахар;
- биохимический анализ крови на билирубин, креатинин, общий белок;
- коагулограмма (фибриноген, ПТИ, МНО, АЧТВ, ТВ);
- анализ крови на инфекции (гепатит В, С, ВИЧ, сифилис).
- ЭКГ, консультация кардиолога или терапевта;
- УЗИ брюшной стенки и органов брюшной полости;
- СКТ брюшной полости (как правило, назначается при больших послеоперационных грыжах, либо в сомнительных случаях для уточнения диагноза).
Операция грыжесечения.
Задачами оперативного лечения грыжи являются устранение грыжевого выпячивания и пластика брюшной стенки в области дефекта. Способ доступа к грыже может быть открытым (через разрез) или эндоскопическим (через несколько проколов кожи). Закрытие грыжевого дефекта может проводиться с помощью собственных тканей или с использованием сетчатого эндопротеза. Оперативное вмешательство проводится под общим или местным обезболиванием в зависимости от выбранного метода герниопластики.
Открытый способ
Открытый способ с рассечением тканей является более травматичным, что в итоге потребует более длительного восстановительного периода. С другой стороны, открытый способ зачастую технически проще и выполняется под непосредственным визуальным и тактильным контролем. Открытое грыжесечение может выполняться как под местной, так и под общей анестезий.
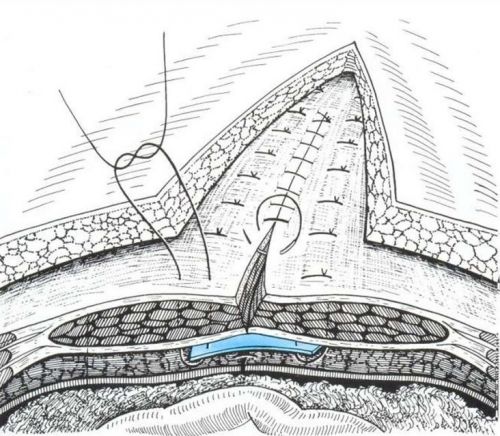
В ходе хирургического вмешательства врач делает разрез в районе сформировавшейся грыжи, выделяет грыжевой мешок, после чего выполняется вскрытие мешка с ревизией его содержимого; если органы в грыжевом мешке жизнеспособны, то они погружаются в брюшную полость. Следующим этапом проводится пластика брюшной стенки либо собственными тканями, либо сетчатым эндопротезом.
Эндоскопический способ
Выполняется через проколы кожи, является технически более сложным вмешательством. Оперативное лечение данным способом проводится только под общей анестезией.
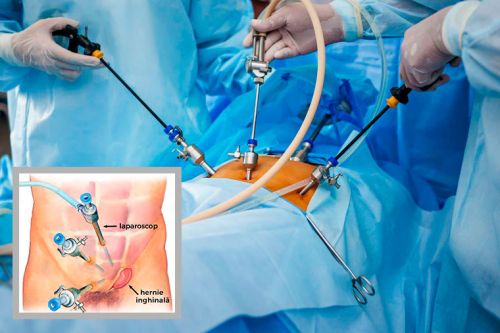
В один из проколов вводится лапароскоп с микроскопической камерой, которая выводит изображение на монитор. Через другие отверстия хирург устанавливает инструменты. Сетчатый эндопротез фиксируется герниостеплером. По окончании процедуры проколы зашиваются.
Такой способ лечения подходит не всем пациентам. Лицам с нарушением сердечной деятельности, недостаточной свертываемостью крови рекомендуется выбор другого способа грыжесечения. Также ограничением являются предшествующие операции на брюшной полости.
Натяжная и ненатяжная герниопластика
После устранения грыжевого выпячивания необходимо выполнить пластику (укрепление) брюшной стенки в области дефекта. Одним из способов пластики является послойное сшивание собственных тканей, что неизбежно вызывает их натяжение. Такой способ допустим при первичной грыже с небольшим размером грыжевых ворот. Преимуществами методики являются невысокая продолжительность вмешательства, финансовая доступность, возможность выполнения под местной анестезией, а также отсутствие побочных эффектов от сетчатого эндопротеза (эндопротез не устанавливается). К недостаткам относится большая вероятность развития рецидива грыжи. Происходит это из-за исходной слабости мышечно-апоневротических структур брюшной стенки в области грыжи.
Ненатяжная герниопластика может быть выполнена только с использованием синтетических эндопротезов. В основе методики лежит подшивание сетчатого протеза к здоровым тканям в 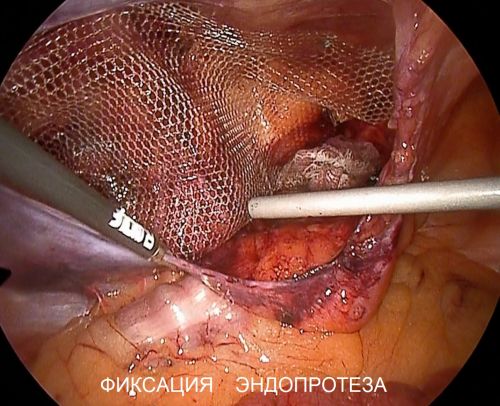
области грыжевого дефекта. В результате слабый участок брюшной стенки надежно укрепляется, при этом собственные ткани не натягиваются. Минимальный травматизм способствует снижению болевого синдрома и быстрому восстановлению. Ненатяжная герниопластика может быть выполнена как открытым так и эндоскопически способом. Главным преимуществом ненатяжной методики является минимальное количество рецидивов – 1-5% прооперированных в зависимости от вида грыжи.
Реабилитация после операции
Сроки заживления и восстановления после грыжесечения напрямую зависят от способа операции и анестезии. В первые часы после операции проводится врачебное наблюдение. Подниматься с постели больному разрешается через 2-3 часа после операции, а при использовании спинномозговой анестезии – через 6-8 часов. Стационарный этап, как правило, длится от 1 до 9 суток в зависимости от сложности грыжи.
Ранняя реабилитация – до 3 мес, пациент трудоспособен, в некоторых случаях рекомендуется перевод на легкий труд, разрешается легкая физкультура, прогулки, бег, плавание, велосипед. Ношение бандажа по показаниям.
Окончательная реабилитация – от 3 до 6 мес, в течение 6 мес заканчивается формирование рубца в зоне пластики, по истечении этого срока ограничения, связанные с оперативным лечением грыжи снимаются, разрешается привычная физическая нагрузка.
Диета и питание после грыжесечения.
Особое внимание диете уделяется в первый месяц после хирургического лечения. Пациентам рекомендуется дробное питание пищей полужидкой консистенции с достаточным употреблением чистой воды. Из ежедневного рациона исключают продукты, которые способны привести к запору или метеоризму, газированные и алкогольные напитки, жареную и жирную пищу.
Физическая активность и спорт в послеоперационном периоде
После грыжесечения двигательный режим ограничен, возвращение к привычному образу жизни должно проходить постепенно. Двигательная активность, в том числе подъем тяжестей, ограничивается сроком на 6 мес. В первый месяц после эндоскопической операции и на 2-3 месяца после открытой операции не рекомендуется поднимать предметы тяжелее 5 кг. Физические упражнения назначает врач. Целью лечебной физкультуры является возвращение работоспособности, тренировка сердца и легких, приспособление к возрастающим нагрузкам. Комплекс ЛФК начинается в первые дни после операции. Дыхательная гимнастика постепенно дополняется упражнениями для нижних конечностей при отсутствии противопоказаний. Постепенно добавляются движения на укрепление брюшного пресса. Повороты туловища задействуют мышечный корсет спины и косые мышцы живота. В позднем реабилитационном периоде рекомендуются пешие прогулки, скандинавская ходьба, спортивные игры в щадящем режиме.
Возможные осложнения и боли после операции
Как и любое сложное медицинское вмешательство, операция грыжесечения может приводить к осложнениям как в раннем так и в позднем послеоперационном периоде.
- прободение стенок внутренних органов – кишечника, мочевого пузыря;
- повреждение кровеносных сосудов и структур семенного канатика;
- повреждение крупных нервных стволов (является причиной хронической боли).
В раннем послеоперационном периоде:
- гематомы и серомы в области хирургического вмешательства;
- нагноение послеоперационной раны;
- перитонеальные осложнения;
- нарушение питания яичка, отек в мошоночной области.
В позднем послеоперационном периоде:
- образование свищей, спаек в брюшной полости;
- рецидив грыжи;
- келоидные рубцы.
Прогноз
Брюшная грыжа успешно лечится хирургическим путем. После реабилитации пациент практически здоров, возвращается трудоспособность. Из-за риска рецидива грыжи в послеоперационном периоде специалисты называют прогноз условно-благоприятным.
- Записи сообщества
- Поиск
Йога будет для начинающих и для оздоровления позвоночника — вт, чт, сб в 19:00.
Показать полностью…
Цигун будет также для начинающих и для оздоровления организма — пн, ср, пт в 18:00.
Стоимось занятий 200 р
Мы создали 2 группы в whatsapp для йоги и для цигун.
Добавляйтесь в них, ссылки на занятия будут присылаться в эти группы.
Все подробности по оплате и подключению вы также найдете в этих группах.
До встречи на занятиях! Хорошего дня)))
С заботой о Вас!
Ваша Артофйога
тел: +7-908-786-1420
мкр. Жукова, 48

10 ХИТРОСТЕЙ, ПОМОГАЮЩИХ ПРЕДОТВРАТИТЬ СТАРЕНИЕ
Признаки преждевременного старения кожи, волос, мозга, тела могут прибавить к Вашему хронологическому возрасту еще десяток лет. Однако врачи (диетологи, неврологи и дерматологи) уверяют, что есть способы повернуть время вспять.
1. Употребляйте продукты с большим содержанием кальция до 30 лет.
Показать полностью…
Плотность костной ткани прекращает расти примерно к 30 годам. Очень важно набрать достаточно костной ткани до этого времени. В дальнейшем также необходимо придерживаться богатой кальцием диеты. Это сохранит Ваши кости сильными и здоровыми. И помните, что кальций усваивается из молока намного лучше, чем в качестве специальной добавки. Женщины особенно подвержены риску поражения остеопорозом. После 40 они быстро теряют костную массу. Риск переломов в этот период увеличивается в разы.
3. Ешьте морковь, манго и шпинат для защиты от вредного солнечного воздействия.
Солнечные лучи — это одна из самых распространенных причин преждевременного старения. Они пересушивают кожу и способствуют углублению морщин. Эксперты настаивают, что в какое бы время Вы ни принимали солнечные ванны, даже небольшой загар наносит существенный вред коже.
4. Для здоровья мозга употребляйте Омега-3 жирные кислоты (DHA).
Снижение качества памяти делает нас менее дееспособными. Это говорит о старении мозга. Исследования доказали, что Омега-3 жирные кислоты (DHA) задерживают процесс старения мозга в среднем на 3 года, улучшают способность к запоминанию. Ученые полагают, что они также помогут снизить вероятность развития болезни Альцгеймера или деменции (старческого маразма).
5. Работайте, чтобы стимулировать мозг.
По мнению экспертов, наш мозг больше всего подвержен возрастным изменениям. Чтобы он был всегда молодым и в тонусе, его нужно постоянно стимулировать. Рабочая деятельность, постановка целей и решение задач, социальное взаимодействие — все это поможет оставаться психически активным. Рабочая обстановка сохранит мозг в тонусе, впрочем, как и головоломки, изучение иностранных языков, а также поддержание социальной активности.
6. Сократите потребление кофе, черного чая и откажитесь от газировки.
Тусклая кожа и седые волосы точно не украсят Вас. Более того, мгновенно накинут десяток лет или больше. Увеличьте потребление воды и откажитесь от мочегонных напитков кофе, чая и газировки, которые являются убийцами волос. Повышенная кислотность кофе вымывает кальций из организма и создает покраснения на коже.
7. Пользуйтесь кремами с гликолевой кислотой и ретинолом.
Выцветшее, тусклое лицо — это первый признак преждевременного старения кожи. К счастью, гликолевая кислота и ретинол (витамин А) способны быстро улучшить внешний вид и текстуру кожи. Они отшелушивают ее, разглаживают морщины, улучшают цвет лица, а также способствуют выработке коллагена, отвечающего за эластичность кожи.
8. Держитесь подальше от красного мяса и переработанных продуктов.
Повышенное содержание жиров в красном мясе, а также сахара в промышленно переработанных продуктах портят внешний вид тела и ухудшают качество кожи. Излишние жировые отложения, которые обычно оседают на животе и руках, нарушают кровообращение и способствуют преждевременному старению внутренних органов.
9. Используйте крем или лосьон для рук.
Большинство людей не знает, что нежная кожа на руках чрезвычайно быстро стареет и делает Вас старше, чем Вы есть на самом деле. Пейте много воды, ешьте богатые антиоксидантами фрукты, наносите на кожу солнцезащитные крема и пользуйтесь ежедневно хорошим лосьоном для рук. Эти рекомендации помогут Вашим рукам остаться верными своему возрасту.
10. Научитесь справляться со стрессом.
Частенько мы превышаем допустимый уровень стресса. Такое поведение в конечном итоге может привести к исчерпанию внутренних ресурсов тела и психики и к развитию отклонений в их работе.
Используйте отведенное для отпуска время с пользой:
1.спите ежедневно не менее 7 часов.
2.медитируйте.
3.занимайтесь физическими упражнениями.
4.питайтесь натуральной, здоровой пищей.
5.занимайтесь творчеством.
6.соблюдайте Экадаши (йоговская система поста 2 раза в месяц).
Следование этим несложным советам поможет Вам увеличить продолжительность жизни и замедлить процесс старения.
Метод, позволяющий оценить состояние костных структур и мягких тканей позвоночного столба и позвоночного канала. Является методом выбора в диагностике грыж дисков и других дегенеративно-дистрофических заболеваний позвоночника, выявляет травматические, воспалительные и опухолевые изменения позвонков, мягких тканей и структур позвоночного канала. Единственный метод диагностики демиелинизирующих заболеваний спинного мозга. Применение контрастирования позволяет проводить дифференциальную диагностику объемных образований позвоночного канала.
Метод, позволяющий оценить состояние костных структур и мягких тканей позвоночного столба и позвоночного канала. Является методом выбора в диагностике грыж дисков и других дегенеративно-дистрофических заболеваний позвоночника, выявляет травматические, воспалительные и опухолевые изменения позвонков, мягких тканей и структур позвоночного канала. Единственный метод диагностики демиелинизирующих заболеваний спинного мозга. Применение контрастирования позволяет проводить дифференциальную диагностику объемных образований позвоночного канала.
Магнитно-резонансное исследование позвоночника – абсолютно безопасный и высокоинформативный метод исследования, позволяющий произвести комплексную оценку состояния следующих структур позвоночного канала:
- позвонков, межпозвонковых дисков и межпозвонковых суставов;
- спинного мозга, его оболочек и нервных корешков;
- окружающих мягких тканей, прежде всего, паравертебральных мышц.
.jpg)
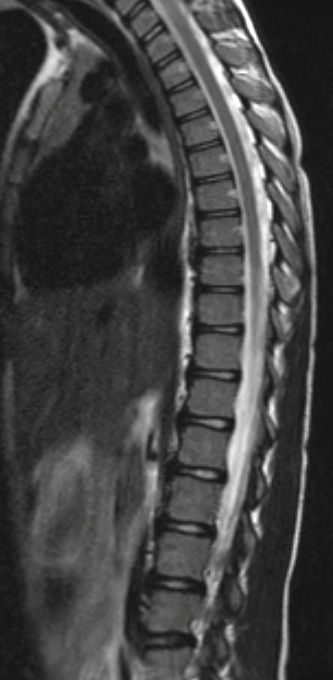
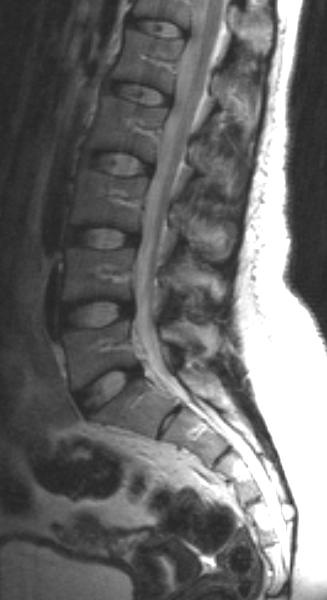
МР-картина шейного, грудного и пояснично-крестцового отделов позвоночника в норме.
МРТ позвоночника на сегодняшний день основной метод выбора в диагностике грыж межпозвонковых дисков, являющихся наиболее частой причиной болей в позвоночнике (до 80%), а также других дегенеративно-дистрофических заболеваний позвоночника, воспалительных и опухолевых изменений позвонков, мягких тканей и структур спинного мозга.
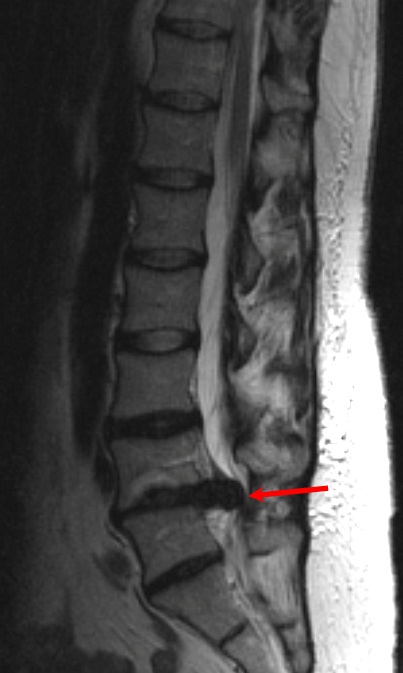
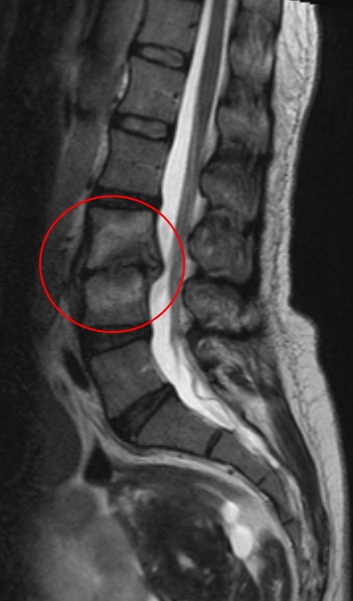
Крупная грыжа диска в пояснично-крестцовом отделе (L4L5), вызывающая выраженный болевой синдром.
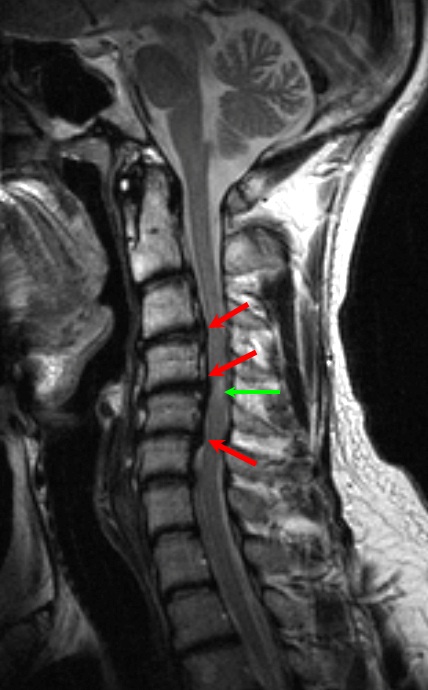
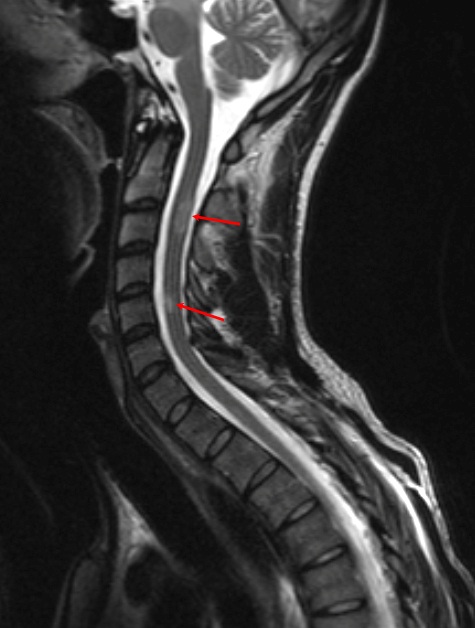
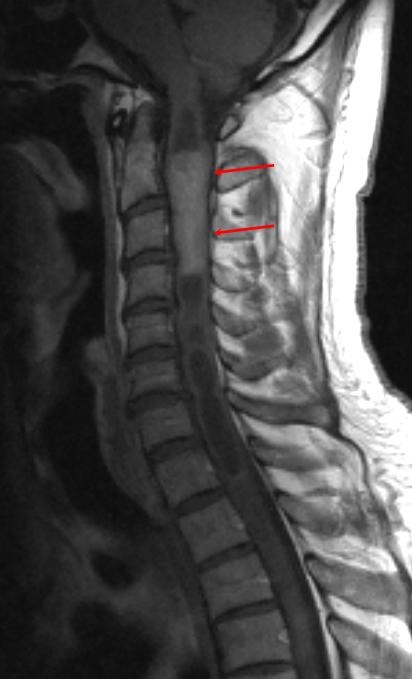
Множественные грыжи дисков в шейном отделе позвоночника, вызвавшие компрессию и ишемическое повреждение спинного мозга (зеленая стрелка).
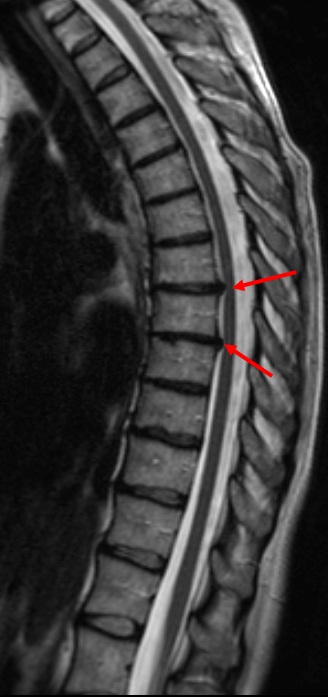
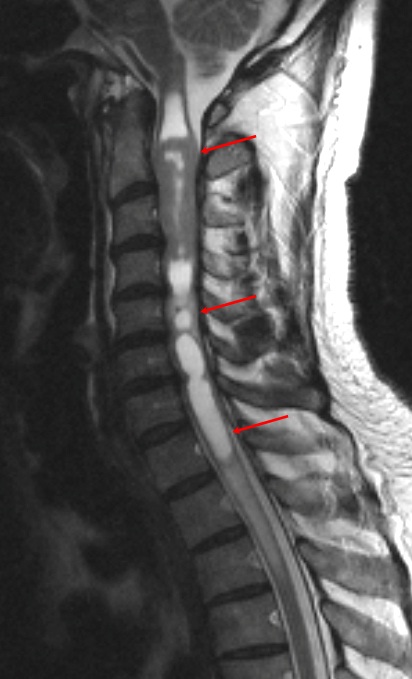
Грыжи межпозвонковых дисков в грудном отделе позвоночника.
На сегодняшний день МРТ – оптимальный метод скрининговой и дифференциальной диагностики патологических изменений спинного мозга, а также единственный метод диагностики его демиелинизирующих заболеваний.
Очаги демиелинизации в спинном мозге при рассеянном склерозе.
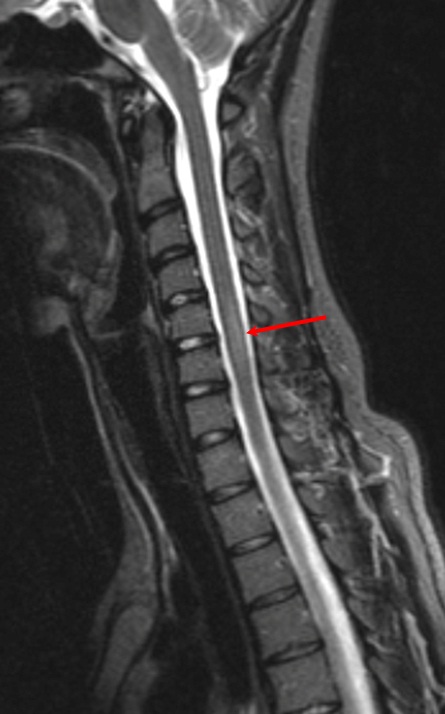
Воспалительные изменения позвонков (отек костного мозга) и смежного диска при спондилодисците.
Пациентка с эпизодом переохлаждения в анамнезе. Выраженный болевой синдром, парезы. МРТ демонстрирует воспалительные изменения спинного мозга (миелит).
Магнитно-резонансная томография позвоночника позволяет выявить травматические повреждения структур позвоночного канала, в том числе, невидимые на рентгенограммах. Применение контрастирования дополнительно к стандартному исследованию позволяет проводить дифференциальную диагностику объемных образований и других заболеваний этой области. МРТ является незаменимым методом оценки показаний к терапевтическому либо хирургическому лечению большинства заболеваний позвоночника, а также контроля эффективности выбранного лечения. Метод дает возможность оценки нарушений статики (усиление и выпрямление естественных изгибов, сколиозы), выявлений смещений позвонков (спондилолистез), метаболических нарушений (остеопороз).
Протяженная опухоль спинного мозга. После введения контрастного вещества определяется выраженное его накопление объемным образованием.
В ходе исследования, при выявлении ряда патологических изменений, могут возникнуть показания для внутривенного введения контрастного вещества. Контрастные препараты, применяемые при МРТ, не содержат йод, безопасны для организма и не вызывают аллергических реакций. В случае необходимости вам обязательно предложат провести расширенное исследование. Принятие решения об окончательном объеме исследования мы всегда оставляем пациенту, но следование рекомендациям наших специалистов поможет вам получить максимально информативное заключение, а в дальнейшем сэкономить время и деньги, избежав необходимости в проведении повторной диагностической процедуре.
Наши центры готовы предложить большой перечень МР исследований позвоночника, охватывающих следующие зоны и различные их комбинации:
Краниовертебральная область и шейный отдел позвоночника. Показания к использованию метода:
- грыжи межпозвонковых дисков, как проявление остеохондроза, являющиеся наиболее частой причиной болей в шейном отделе позвоночника с возможной иррадиацией в плечевые суставы, верхние конечности и голову;
- крупные грыжи дисков, оказывающие давление на спинной мог и нервные корешки, а также вызывающие ишемическое их поражение, что в свою очередь приводит к нарушениям чувствительности и двигательной функции верхних конечностей;
- опухоли шейного отдела позвоночника, в том числе вторичного (метастатического) характера;
- демиелинизирующие процессы (рассеянный склероз, острый рассеянный энцефаломиелит). В данном случае МРТ – единственный метод инструментальной диагностики демиелинизирующих заболеваний;
- травматические повреждения структур позвоночного канала, в том числе при отсутствии изменений на рентгенограмме. МРТ – метод выбора в диагностике травматических повреждений структур спинного мозга;
- воспалительные заболевания структур позвоночного канала, как специфического, так и неспецифического характера, неинфекционные воспалительные заболевания (болезнь Бехтерева, ревматоидный артрит, синдром Рейтера);
- острое нарушение спинального кровообращения, а также сосудистых мальформаций;
- гранулематозные, грибковые, паразитарные инфекция спинного мозга и других структур позвоночного канала;
- аномалии развития позвоночника.
Показания к проведению МРТ грудного отдела позвоночника:
- грыжи межпозвонковых дисков, особенно вызывающие боли в грудном отделе позвоночника с возможной иррадиацией (отражением) в грудную и брюшную стенку, органы грудной и брюшной полости, нередко симулирующие стенокардию, межреберную невралгию, холецистит, панкреатит и другие заболевания внутренних органов;
- опухоли грудного отдела позвоночника, в том числе вторичного (метастатического) характера;
- демиелинизирующие процессы (рассеянный склероз, острый рассеянный энцефаломиелит). МРТ – единственный метод инструментальной диагностики демиелинизирующих заболеваний;
- травматические повреждения структур позвоночного канала, в том числе при отсутствии изменений на рентгенограмме. МРТ – метод выбора в диагностике травматических повреждений структур спинного мозга;
- воспалительные заболевания структур позвоночного канала, как специфического, так и неспецифического характера, неинфекционных воспалительных заболеваний (анкилозирующий спондилоартрит (болезнь Бехтерева), ревматоидный артрит, синдром Рейтера);
- острое нарушение спинального кровообращения, а также сосудистых мальформаций;
- гранулематозные, грибковые, паразитарные инфекции;
- аномалии развития позвоночника.
Показания к проведению МРТ пояснично-крестцового отдела позвоночника и/или копчика:
- грыжи межпозвонковых дисков, вызывающие боли в пояснично-крестцовом отделе позвоночника с возможной иррадиацией в тазобедренные суставы, нижние конечности, органы малого таза или приводящие к нарушению чувствительности и двигательной дисфункции нижних конечностей и тазовых органов;
- опухоли пояснично-крестцового отдела позвоночника, в том числе вторичного (метастатического) характера;
- травматические повреждения структур позвоночного канала, в том числе при отсутствии изменений на рентгенограмме. МРТ – метод выбора в диагностике травматических повреждений структур спинного мозга;
- воспалительные заболевания структур позвоночного канала, как специфического, так и неспецифического характера, неинфекционных воспалительных заболеваний (анкилозирующий спондилоартритит, болезнь Бехтерева, псориатический артрит, синдром Рейтера и пр.);
- сосудистые мальформации;
- подозрение на наличие гранулематозных, грибковых, паразитарных инфекций структур позвоночного канала;
- аномалии развития позвоночника.
Магнитно-резонансное исследование позвоночника не требует специальной предварительной подготовки.
Вам необходимо иметь с собой всю медицинскую документацию, относящуюся к зоне интереса: послеоперационные выписки, данные предыдущих исследований, таких как МРТ (снимки и заключения, если таковые имеются), УЗИ, СКТ. Направление лечащего врача приветствуется. Эта информация нужна врачу до проведения диагностической процедуры, чтобы продумать и оптимально спланировать ход магнитно-резонансного исследования.
+7(4725) 24-05-94

Магнитно-резонансная томография позволяет визуализировать как костную ткань позвоночника, так и его мягкотканые структуры: связки, мышцы, межпозвоночные диски, а также собственно спинной мозг и его корешки. Это открывает огромные возможность для МРТ диагностики заболеваний позвоночника. Наиболее часто выявляемые при помощи МРТ позвоночника заболевания это: остеохондроз, грыжи и протрузии межпозвоночных дисков, воспалительные поражения позвоночника, опухоли позвоночника и спинного мозга, аномалии развития, травматические повреждения. Также МРТ применяется для оценки эффективности лечения заболеваний и травм позвоночника.
Исследование позвоночника производится по отделам: МРТ шейного отдела позвоночника, МРТ грудного отдела позвоночника и МРТ пояснично-крестцового отдела позвоночника.
Основными показаниями для МРТ позвоночника и спинного мозга являются:
- Головные боли невыясненного происхождения (шейный отдела позвоночника)
- Головокружения (шейный отдела позвоночника)
- Скованность и нарушение движений в спине или шее
- Межлопаточные боли
- Боли отдающие в плечи, руки
- Боли в грудной клетке и за грудиной
- Боли в пояснице, в области крестца, отдающие в ягодицы и ноги
- Чувство онемения в ногах
Также МРТ позвоночника и спинного мозга показано людям, работа которых связана с физическими нагрузками, спортсменам (в т.ч. детям, занимающимся спортом). Часто МРТ позвоночника назначают пациентам работающим в офисе, т.к. их работа связана с длительным вынужденным положением.
Подготовка к МРТ позвоночника и спинного мозга:
Проведение магнитно-резонансной томографии позвоночника не требует специальной подготовки. Рекомендуется не одевать одежду с массивными металлическими деталями, ремни, металлические украшения. Все это вы можете снять непосредственно перед исследованием.
Ограничения по весу:
Также рекомендуем ознакомиться с противопоказаниями к МРТ
Цены на МРТ в ООО "ЛебГОК-Здоровье"
| Перечень услуг | Стоимость | Пенсионеры/ инвалиды/ повторное исследование (в течение года) | Второе и последующие в течение одного дня |
| МРТ головы | |||
| МРТ головного мозга | 2800 | 2600 | 2500 |
| МРТ гипофиза | 2800 | 2600 | 2500 |
| МРТ орбит | 2800 | 2600 | 2500 |
| МРТ артерий головног мозга | 2000 | 1800 | 1500 |
| МРТ венозных синусов | 2000 | 1800 | 1500 |
| МРТ пазух носа | 1500 | 1400 | 1300 |
| Комплексные исследования | |||
| МРТ головного мозга и интракраниальных артерий | 4000 | ||
| МРТ головного мозга и венозных синусов | 4000 | ||
| МРТ головного мозга, артерий и венозных синусов | 4500 | ||
| МРТ головного мозга и гипофиза | 4500 | ||
| МРТ головного мозга и орбит | 4500 | ||
| МРТ позвоночника | |||
| МРТ поясничного отдела | 2800 | 2600 | 2500 |
| МРТ грудного отдела | 2800 | 2600 | 2500 |
| МРТ шейного отдела позвоночника | 2800 | 2600 | 2500 |
| МРТ артерий шеи | 2000 | 1800 | 1500 |
| МРТ суставов | |||
| МРТ коленного сустава | 3200 | 3000 | 2900 |
| МРТ тазобедренных суставов | 3200 | 3000 | 2900 |
| МРТ голеностопного сустава | 3200 | 3000 | 2900 |
| МРТ плечевого сустава | 3200 | 3000 | 2900 |
| МРТ локтевого сустава | 3200 | 3000 | 2900 |
| МРТ крестцово-подвздошных сочленений | 3200 | 3000 | 2900 |
| МРТ внутренних органов | |||
| МРТ органов малого таза | 3600 | 3400 | 3200 |
| МРТ печени и поджелудочной ж-ы | 4000 | 3600 | |
| МРТ почек | 3400 | 3100 | 3000 |
| Прочее | |||
| Дополнительное исследование с контрастом | 2800 | ||
| МР дообследование по результатам КТ | 1500 | ||
| МРТ мягких тканей | 3400 | 3100 | 3000 |
| МРТ костей таза | 3000 | 2800 | 2650 |
+7(4725) 24-05-94
Старый Оскол, пр-т Комсомольский 81, остановка "медсанчасть ЛГОКа"
Диагностический центр (магнитно-резонансный томограф)
Читайте также:
- Особенности первой помощи при переломе ребер позвоночника
- Лизин эсцинат при остеохондрозе
- Как ездить за рулем при шейном остеохондрозе
- Болит поясница и низ живота бросает в жар что это может быть
- Статичные упражнения для восстановления мышц рук и шеи
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

