Лечебный режим при остеохондрозе
Причинами остеохондроза могут быть передаваемые по наследству патологические двигательные стереотипы (дополнительный позвонок, разная длина ног, плоскостопие и т. п.), тяжелый физический труд, длительное сохранение вынужденной позы, травмы. Из этого следует, что вероятность заболеть остеохондрозом особенно велика для :
· Людей, ведущих сидячий образ жизни (ученые, писатели, чиновники, кассиры, водители и др.);
· Модниц на шпильках, им не следует забывать, что высота каблуков обратно пропорциональна гибкости позвоночника;
· Людей с большими психоэмоциональными нагрузками.
При тяжелой физической работе (на дачном участке, ремонт и уборка квартиры и т. п.) необходимости длительного пребывания в транспорте обязательно ношение специального фиксирующего бандажа или корсета для поясничного отдела позвоночника. Но ношение корсета обязательно подразумевает выполнение лечебной гимнастики для укрепления мышц туловища.
Если v Вас возникла острая боль в спине:
1. Обязательно вызвать врача. Не забывайте, что острая боль в области спины - это не всегда остеохондроз.
2. Уменьшить нагрузку на позвоночник.
А) обязательно постельный режим, постель не должна быть мягюй, при резких болях - положение даже на щите.
Б) принять специальную позу, которая облегчает боль (на спине и приподнятыми ногами; на животе, подложив под живот подушку и др.)
3. Ограничивать движения, причиняющие боль. Вставать без боли: осторожно опустить ноги на пол, опираясь на руки, приподняться в постели, сесть как можно ближе к ее краю и вставать, не наклоняя верхнюю часть туловища вперед.
4. Преодолеть три основных страха: страх боли, страх за свое здооорю, страх (тревогу) за невыполненные дела.
5. Выполнять все назначения врача, ничего не упуская.
6. Обеспечить полноценный ночной отдых.
7. Не жить половой жизнью в первые несколько дней острых болей, но как только боли стихнут, однократный половой акт не вреден, а даже полезен как в психологическом, так и в физиологическом плане.
8. Ограничить прием пищи и питья.
Принципы предупреждения обострения остеохондроза.
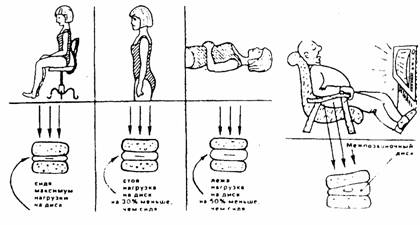
1. Научиться уменьшать нагрузку на позвоночник в повседневной жизни и на производстве, соблюдать гигиену поз и движений.
2. Исключить переохлаждение, пребывание в сырости и на сквозняках. В зимнее время носить поясничный пояс-крест.
3. Обязательно заниматься лечебной физкультурой. Постепенно укрепить мышцы спины и брюшного пресса, поддерживающие позвоночник.
4. Исключить интоксикации, снижающие защитные силы организма: никотин, спиртное, грипп, ангины и другие.
5. Не переедать, не толстеть, не увеличивать нагрузку на позвоночник.
6. Еженедельная баня (парная или сауна) - естественный способ самоочищения организма, улучшения обмена веществ и функций позвоночника.
7. Ежемесячно проводить 7-10-дневный и профилактический курс массажа спины, шеи, груди и поясницы.
8.. Стараться меньше находиться в сидячем положении.
9. Стойте всегда как можно прямее: держите осанку, голова не должна висеть. Это создаёт равномерность нагрузки на различные отделы позвоночника.
10. Щадите позвоночник - ограничьте сгибание без опоры.
11. При длительном нахождении в положении стоя найдите точку опоры для головы, туловища, рук, ног.
12. Длительная вертикальная нагрузка (стоя) требует непременной разгрузки (лёжа). Не ходите долго (более 1-2 часов) на высоких каблуках.
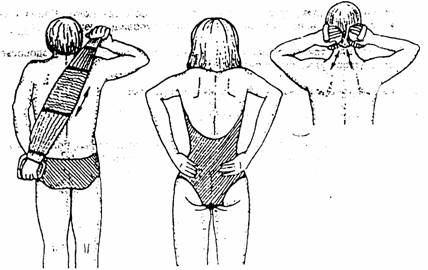
13. Стремитесь любую производственную и домашнюю работу выполнять с максимально выпрямленной спиной, в вертикальном положении. Ограничьте время пребывания в вынужденной позе сгибания или разгибания.
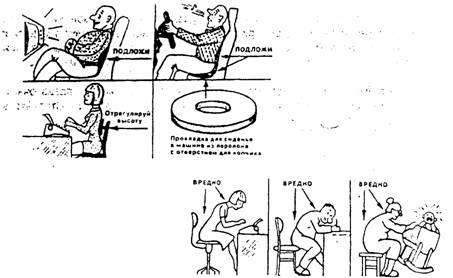
14. Сидите всегда с максимально выпрямленной спиной. Изготовьте удобные я полезные приспособления для сидения в машине, на работе, дома.
15. Исключите или резко ограничьте время пребывания в вынужденной (физиологически невыгодной) позе сгибания в положении сидя.
18. Спите только на жестком ложе.
19. Не лежите долго на спине или на боку с резко согнутой головой, на высокой подушке (не читайте, не смотрите телевизор и т.п.) - это может привести к смещению позвонков в шейном отделе и нарушению кровоснабжения мозга.
20. Не делайте резких подъемов, травмирующих больной позвоночник. Поднимайтесь с постели мягко, чаще опирайтесь на руки. Старайтесь меньше сгибать поясницу.
21. Находясь долго в постели, чаще меняйте положение тела, двигайтесь. Это улучшит кровоснабжение позвоночника, спинного и головною мозга.
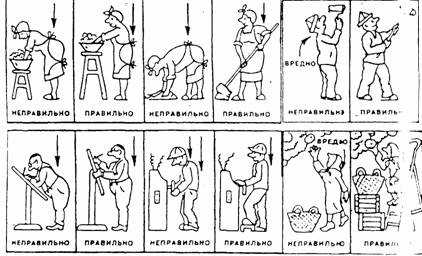
22. Не поднимайте больших грузов (более 3- 5 кг ), особенно рывковыми движениями. Разделите груз на части или используйте подручные средства механизации.
23. Не носите груз в одной руке, чаще пользуйтесь подручными средствами.
24. При подъеме обязательно старайтесь согнуть ноги, а не спину. Это значительно уменьшает нагрузку на позвоночник.
25. Не поднимайте ничего на вытянутых руках, не увеличивайте нагрузку на позвоночник. Держите груз как можно ближе к туловищу.
26. Избегайте подъема груза в сочетании с резкими поворотом туловища.
27. Поднимая и перенося грузы, не стесняйтесь просить о помощи. Лучше просить такую помощь, чем потом просить помощь об уходе
28. Не рекомендуется увлекаться видами спорта с высокой вероятностью травматизма и очень большой нагрузкой на позвоночник (хоккей, футбол, бадминтон).
Предпочтительней заниматься видами спорта с малой вероятностью травматизма, укрепляющими связочный аппарат позвоночника, тренирующими его гибкость, улучшающими кровообращение (бег, плавание, лыжи).
Рекомендуемые упражнения для снятия тупых, ноющих болей в поясничном отделе и нижних конечностях.
I. Исходное положение (ИП). Лежа на спине с согнутыми ногами
1 - Обхватить руками левое колено. На вдохе надавить коленом (от себя) на руки с напряженней с 1/3 силы. держать напряжение 5 сек.
2 - На выдохе расслабиться и с помощью рук подтянуть колено немного к груди - отдых 7-10 сек. Повторить напряжение 3 раза, не допуская выпрямления рук. то есть каждый раз начинайте упражнение из положения, достигнутого при предыдущем расслаблении, подтягивая колено каждый раз все ближе к груди.
II . То же самое повторить правой ногой.
III . То же упражнение, но левое колено на выдохе подтянуть к правому
IV. То же, левое колею подтянуть к левому плечу.
V - VI . То же самое повторить правой ногой. Это упражнение применяется
для снятия тянущей воли в поясничной области. Упражнения выполняйте
плавно, медленно, без рывков, стараясь максимально расслабиться отдых
продолжительный, чтобы возникшая тянущая боль стихла.
VII . ИП. Лежа на спине, руки вдоль туловища, вокруг ступни пропущен
ремень, концы которою находятся в руках.
1) Ремень натянут, на вдохе носком левой стопы упереться в ревень в 1/3 силы, напряжение держать 5 сек.
2) На выдохе расслабиться и подтянуть носок с помощью ремня на себя,
отдых 7-10 сек. Повторить 3 раза, подтягивая носок с каждые разом
VIII. Тоже самое, правой ногой Это упражнение выполняется при частых судорогах в икроножных мышцах.
IX. И.П. Лежа на животе, ноги согнуты в коленных суставах.
1) Надавить пяткой на пятку в 1/3 силы, напряжение 5 сек.
2) На выдохе расслабиться и постараться развести голени как можно шире (колени вместе). Отдых 7-10 сек.
Вернуться в И.П.. Повторить 3 раза.
Упражнения выполняется при болях в середине ягодицы.
I. И.П. Лежа на спине с согнутыми ногами, руки на поясе. На вдохе потянуться головой и плечами вверх (к макушке, а не к потолку, голову от пола не поднимать), руками надавить на подвздошные (тазовые) кости вниз (к пяткам). На выдохе расслабиться. Повторить 5-6 раз.
II . И.П. Лежа на спине, руки вдоль туловища.
1) На вдохе потянуться правой рукой вверх, левой ногой вниз пяткой от себя, носком на себя. На выдохе И.П. расслабиться.
2) На вдохе потянуться левой рукой и правой ногой. На выдохе И.П. расслабиться.
3) На вдохе потянуться обеими руками вверх, пятками от себя, носки на себя. На выдохе И.П. расслабиться. Повторить 2-3 раза. Это упражнение рекомендуется выполнять каждое утро, не вставая с постели и каждый вечер перед сном.
Лечебная физкультура при пояснично-крестцовом остеохондрозе для укрепления мышц туловища.
I. И.П. Лежа на спине с согнутыми ногами, правую руку вытянуть черед, положить кисть на левое колено, давить коленом на ладонь, ладонью на колено с усилием в 1/3 силы 8-10 сек. Отдых 10-15 сек. Повторить упражнение 5-10 раз каждой ногой. Упражнение выполняется для тренировки косых мышц туловища и спины.
II. ИП. Лежа на спине, руки вдоль туловища, ноги слегка согнуты. Положите обе ноги направо от туловища, одновременно поворачивая голову и верхнюю часть туловища влево - выдох. Оставайтесь в этом положении 5 сек. Затем повернуть ноги налево, одновременно поворачивая голову и верхнюю часть туловища вправо, находясь в таком положении 5 сек. Повторить 7-10 раз
Следующее упражнение выполняется в период между обострениями, плавно. без рывков, не торопясь.
III. И.П. Лежа на животе, руки под подбородком.
1. На вдохе прогнуться назад (приподнять от пола верхнюю часть туловища: плечи, голову, руки, ладони).
2. И.П. — выдох. Повторить 10-15 раз. Упражнение для укрепления мышц спины.
1. Приподнять прямые ноги от пола, отрывая колени
Упражнение для укрепления мышц спины.
V . Лежа на спине, руки вдоль туловища.
1. Поднять правую ногу вперед.
3. Левую ногу вперед.
По мере тренировки мышц и при отсутствии боли, поднимать одновременно обе ноги сериями: 3 серии по 10 раз. Для усложнения упражнения согнуть ноги в коленных и тазобедренных суставах, скрестить голени и поднимать вверх таз, стараясь меньше раскачивать ногами.
V I. И.П. Лежа на спине, руки за головой, ноги согнуты в коленных суставах,
1 - на выдохе - приподнять голову, руки, плечи (локти точно в стороны).
2- приподняться еще выше, стараясь оторвать лопатки от пола.
3-опуститься немного вниз.
Упражнения V, VI выполняются для укрепления мышц живота.
1 - правым локтем достать левое колено, стараясь развернуть плечи (локти
держать в стороны, колено идет навстречу локтю) - выдох.
3 - левым локтем достать правое колено - выдох.
Лечение остеохондроза - дело кропотливое, для каждого больного свой способ лечения и определить его может только врач.
Найдите своего доктора и регулярно, даже при полном здоровье, посещайте его (хотя бы раз в год).
А мы надеемся, что наши рекомендации при условии их выполнения помогут избежать вам обострений заболевания длительное время .

- Сроки: постоянно
- Стоимость продуктов: 1450-1780 рублей в неделю
Общие правила
Остеохондроз позвоночника представляет собой воспалительно-дегенеративное заболевание, при котором поражаются межпозвоночные диски и связочный аппарат позвоночника, проявляющееся болевым синдромом в пораженном отделе позвоночника и неврологической симптоматикой (люмбалгия, цервикалгия, шейный/поясничный радикулит, ишиорадикулит).
Встречается как у мужчин, так и у женщин. Лечение 1 и 2 стадии заболевания консервативное, включающее медикаментозные и немедикаментозные методы. К немедикаментозным методам относятся ЛФК, физиотерапевтические процедуры, массаж, мануальная терапия, гидротерапия, вытяжение, иммобилизация и ортопедическая коррекция, а также — коррекция питания. Очевидно, что при наличии уже сформировавшихся дегенеративных изменений в структуре позвоночника коррекция питания не может вызвать обратных процессов. Основной задачей правильного питания при остеохондрозе позвоночника является обеспечение организма всеми макро/микронутриентами, улучшающими питание хрящевой ткани и стимулирующими ее синтез, что позволяет замедлить дегенеративные процессы.
Специальной диеты для лечения остеохондроза и обострений неврологических проявлений нет. Диета при остеохондрозе шейного отдела позвоночника должна быть, прежде всего, физиологически полноценной и соответствовать принципам рационального питания, богатой витаминами и минеральными веществами. Энергетическая ценность дневного рациона должна в среднем соответствовать величине суточных энергозатрат и не быть избыточной. При остеохондрозе любого участка позвоночника (шейного отдела, поясничного, грудного) диета должна включать продукты, содержащие природные хондропротекторы.
За основу лечебного питания при шейном и поясничном остеохондрозе для пациентов, имеющих соответствующий норме вес тела, может быть взята Диета № 15 по Певзнеру, которая содержит все необходимые макронутриенты, минеральные вещества и повышенное количество жиро/водорастворимых витаминов, углеводов. Энергетическая ценность диеты на уровне 2600-2700 ккал (85-90 г белков, 90-95 г жиров и 350-400 г углеводов).
Необходимо употреблять до 2 л/сутки свободной жидкости, поскольку ее недостаток в организме приводит к высыханию и утере эластичности межпозвоночных дисков и последующему разрушению. Соль 5-8 г/сутки. Разрешено включать в рацион множество продуктов за исключением концентрированных бульонов и первых блюд на их основе, жирных сортов мяса и рыбы, тугоплавких жиров.
Ограничению подлежат маргарин, жирные и соленые мясопродукты (копчёности, консервы), а также овощи и плоды с грубой кожицей, содержащие много клетчатки (фасоль, кукуруза, чечевица, соевые, бобы, нут) и эфирные масла (чеснок, репа, сельдерей, петрушка, майоран, эстрагон, редька, базилик, редис). Необходимо исключить из рациона кофе, крепкий черный чай, ограничить прием алкогольсодержащих напитков.
Особое внимание при остеохондрозе поясничного и шейного отделов следует уделить витаминно-минеральной составляющей рациона питания. Для восстановления структуры хрящей межпозвоночных дисков важно поступление в организм всего спектра необходимых витаминов (А, D, PP, В, С) и микроэлементов – кальция, калия, марганца, фосфора, магния в достаточном количестве. Для этого в рацион питания необходимо включать сыры и молочные продукты, а также кунжут, миндаль, шиповник, кресс-салат, бобовые культуры, в составе которых присутствует много кальция. Улучшает усвоение кальция витамин D, содержащийся в яичных желтках, морской рыбе, сливочном масле. Для полного усвоения кальция необходимо поступление в организм достаточного количества магния, который присутствует в таких продуктах, как авокадо, семенах подсолнечника, шпинате, огурцах, орехах.
Для поддержания структуры костной ткани позвоночника важно включать в рацион продукты, богатые фосфором — белокочанную и цветную капусту, отруби, горох, стручки сои, листовой салат, разные сорта рыбы, натуральные сыры. Марганец в достаточном количестве присутствует в мясе курицы, сырах, желтках яиц, морских водорослях, кожуре картофеля, сельдерее, луке, грецком орехе, миндале, каштанах, бананах.
В рационе питания обязательно должны присутствовать продукты, содержащие жирорастворимые витамины А и Е — печень животных, куриные яйца, рыба, растительные масла, рыбий жир, персики.
Витамин С в больших количествах содержится в овощах и фруктах (сладком перце, белокочанной и цветной капусте, огородной зелени, шиповнике, цитрусовых, смородине, яблоках, грушах, сливах, авокадо, крыжовнике), которые должны занимать значительную часть дневного рациона. Витаминами группы В богаты мясные продукты, крупы, ржаной хлеб, морепродукты, яйца, грибы, рыба, молоко, сыры. Однако, по возможности, рекомендуется часть продуктов употреблять в свежем виде, поскольку тепловая кулинарная обработка продуктов в значительной степени снижает содержание в них полезных веществ.
При остеохондрозе позвоночника в рацион питания необходимо включать продукты и блюда, содержащие натуральные хондопротекторы — класс сложных углеводов (глюкозамин, хондроитин), оказывающих стимулирующее действие на синтез хрящевой ткани и замедляющими процессы ее дегенерации. Глюкозамин содержится преимущественно в хрящах, мясе кур, говядине, твердых сорта сыра. Хондроитин содержится в сухожилиях и хрящах животных, коже и особенно в больших количествах в красной рыбе (лосось, форель, семга). Поэтому, в рацион питания следует включать блюда, приготовленные на их основе — заливная рыба, студень, кисели и желе. Важно соблюдать дробный режим питания (до 5-6 раз в сутки) и не переедать.

Краткое содержание: По данным немногочисленных исследований разницы между соблюдением постельного режима при боли в пояснице и не соблюдением его не обнаружено. По нашему мнению в первый день после начала боли постельный режим полезен, а дальше вреден для больного.
Нужен ли постельный режим при остеохондрозе?
Почти весь XX век т.н. "постельный режим" (от нескольких дней до недели) был стандартным назначением при острой боли в пояснице. Тем не менее, в последние десятилетия врачи, напротив, стали советовать пациентам оставаться по возможности активными.
Обновленный научный обзор медицинской литературы только подтверждает эту точку зрения. "Вероятно, поддержание нормального уровня физической активности - это лучший способ поправиться для пациентов с болью в спине", - говорит Кристин Туве Дам (Kristin Thuve Dahm), исследователь Норвежского центра знаний в сфере здравоохранения и ведущий автор обзора. Активные пациенты испытывают меньше боли и избегают побочных эффектов неподвижного состояния.
Обзор появился в одном из выпусков Кокрейновской библиотеки, детища т.н. Кокрейновского сотрудничества - международной организации по оценке медицинских исследований. Систематические обзоры отбирают научно обоснованные выводы о той или иной медицинской практике на основе как содержания, так и качества существующих медицинских исследований и экспериментов по конкретной тематике.
В данном обзоре, непосредственно сравнивающем постельный режим и сохранение привычной физической активности, авторы объединили два предыдущих Кокрейновских обзора, опубликованных в 2002 и 2004 годах, которые оценивали эти рекомендации по отдельности. Кроме того, авторы провели поиск дополнительных рандомизированных исследований, однако ничего не нашли.
Тот факт, что за последние 10 лет не было опубликовано ни одного нового исследования, "показывает, что те исследования, которые проводились ранее, уже содержат достаточно доказательств. Все совершенно уверены, что в постельном режиме нет особенной пользы", - говорит Джоэл Пресс (Joel Press), доктор медицины, профессор физической медицины и реабилитации Медицинской школы Финберга при Северо-западном университете (Чикаго).
Исследователи сконцентрировали внимание на двух вариантах боли в пояснице: с ишиасом и без ишиаса.
Хотя сам термин "ишиас" обычно применяется для описания боли в пояснице, иррадиирующей в одну или обе ноги, исследования, вошедшие в обзор, определяли его более строго, а именно: боль в пояснице в сочетании с признаками компрессии или повреждения нервов, такими как онемение, покалывание или мышечная слабость в ноге.
При сравнении постельного режима и нормального уровня активности для лечении боли в пояснице без ишиаса использовались данные трех исследований, включавших, в общей сложности, 481 пациента. Все три исследования обнаружили улучшения в интенсивности болевой симптоматики при использовании обоих методов, без каких-либо значимых различий между ними.
Тем не менее, в одно из исследований была включена очень специфическая группа пациентов: 80 человек молодого возраста, обучавшихся боевым искусствам и госпитализированных из-за боли в спине. "Таким образом, применимость [результатов данного исследования] к общей популяции ставится под вопрос", - пишут авторы.
Сбор данных двух других исследований показал, что пациенты, сохранявшие нормальный уровень физической активности, ощущали более выраженное снижение болевой симптоматики, хотя разница имела "ограниченную клиническую значимость". Эта разница сохранялась и в дальнейшем, спустя 12 недель после окончания лечения.
Те же два исследования показали значительные успехи в способности выполнять повседневные обязанности в группе физически активных пациентов через 4 и 12 недель после завершения лечебных мероприятий.
При сравнении постельного режима и сохранения физической активности при ишиасе авторы обзора проанализировали данные двух исследований, включавших 348 пациентов. Не наблюдалось никакой разницы в интенсивности боли непосредственно после окончания лечения и спустя еще 12 недель между пациентами, которым посоветовали оставаться активными и теми, кому врачи порекомендовали постельный режим. Аналогичным образом, не было обнаружено различий между этими двумя группами пациентов в плане способности выполнять повседневные дела.
"Доступные данные одновременно не доказывают и не опровергают идею, что нормальный уровень активности для людей с ишиасом лучше постельного режима", - говорит доктор Дам. "При этом, учитывая тот факт, что постельный режим чреват потенциальными негативными последствиями, мы считаем, что людям с ишиасом разумно рекомендовать поддержание привычного уровня физической активности".
В целом, как говорит Пресс, "двигаться почти всегда лучше, чем не двигаться. Структуры позвоночника получают питание во время движения. Сосудистая система [у этих структур] отсутствует, так что кровь к ним поступает при движении, и они впитывают ее, как губки".
Негативные изменения, связанные с неподвижностью, по словам Пресса, "проявляются сразу же". Исследования, проведенные в 50-е года прошлого века, показали, что при постельном режиме за один день теряется от 2 до 5 процентов мышечной массы.
Авторы обзора также сравнили постельный режим и сохранение нормального уровня активности с другими методами лечения. Данные, собранные по результатам трех исследований, включавших 931 пациента с болью в пояснице, показали незначительную разницу (или ее фактическое отсутствие) в интенсивности боли или способности заниматься повседневными делами между пациентами, которым был рекомендован постельный режим, и пациентами, выполнявшими специальную программу упражнений.
Аналогичным образом, результаты одного исследования (186 пациентов) позволяют предположить, что "специальные упражнения не имеют клинически значимых преимуществ для пациентов с острой болью в спине в сравнении с советом сохранять привычный уровень физической активности".
Авторы обзора пришли к сходным выводам насчет физиотерапии в сравнении как с постельным режимом, так и с поддержанием физической активности при ишиасе на основе одного исследования, включавшего 167 пациентов.
Пресс подчеркивает необходимость дальнейших исследований для более точной категоризации боли в спине. "Боль в спине бывает разной и может быть вызвана множеством различных причин", а шансы найти единую схему лечения, которая подошла бы всем пациентом, откровенно невысоки. Целью таких исследований должно стать определение подгрупп, "чтобы мы, на основании симптомов, медицинского осмотра и результатов радиографических исследований могли понять, какие варианты лечения подойдут конкретному пациенту лучше остальных".
Кокрейновская библиотека содержит высококачественную информацию о здравоохранении, включая систематические обзоры, проводимые Кокрейновским сотрудничеством. Данные обзоры объединяют исследования об эффективности методов лечения и считаются "золотым стандартом" в определении относительной эффективности тех или иных видов вмешательств. Кокрейновское сотрудничество - это международная некоммерческая независимая организация, которая занимается проведением и распространением систематических обзоров различных вариантов медицинской помощи, а также стимулирует поиск научных доказательств в форме клинических экспериментов и других исследований доступных на сегодняшний день методов лечения разнообразных заболеваний и состояний.
"Постельный режим против нормальной активности при острой боли в пояснице и ишиасе"
Дам К.Т. и коллеги
Кокрейновская база данных систематических обзоров, 2010, выпуск 6
Медицинская справка
1. Острая боль в пояснице - это боль в пояснице, которая длится не больше шести недель. Такая боль может ощущаться как ноющая, жгучая, резкая, острая или тупая, ее локализация может быть четкой или нечеткой. Интенсивность болевых ощущений варьируется от незначительной до выраженной, нередко интесивность боли меняется. Боль в пояснице может иррадиировать в одну или обе ягодицы, а также в область бедра.
Точную причину острой боли в пояснице зачастую сложно идентифицировать. Существует множество потенциальных источников боли: мышцы, мягкие соединительные ткани, связки, хрящи и суставные капсулы, кровеносные сосуды. Кроме того, разрыв фиброзного кольца (внешней оболочки межпозвонкового диска) может потенциально привести к межпозвонковой грыже, компрессии нерва и сильной боли. Даже если повреждение ткани незначительное и быстро заживает, боль может быть достаточно выраженной.
2. Ишиас - это боль, вызванная раздражением или компрессией седалищного нерва. Седалищный нерв - самый крупный нерв нашего тела. Он берет начало в поясничном отделе позвоночника, проходит через ягодицы, а затем, разветвляясь, спускается вниз по задней поверхности обеих ног. Чаще всего, ишиас является следствием защемления корешка седалищного нерва в поясничном отделе позвоночника вследствие межпозвонковой грыжи. К другим частым причинам защемления спинномозгового корешка относят спондилолистез и стеноз позвоночного канала.
Основной симптом ишиаса - стреляющая боль в любой области, иннервируемой седалищным нервом (от поясницы до стопы). Другие распространенные симптомы ишиаса включают:
- онемение в ноге;
- покалывание в ноге;
- слабость в ноге.
Симптомы варьируются по своей выраженности и могут усугубляться при долгом пребывании в сидячем положении.
По нашему мнению постельный режим можно соблюдать в первый день при боли в спине. Далее необходимо постепенное повышение уровня активности. Если пролежать в постели дольше, то боль только усилится.
Что касается пищевого режима, то вопросы диеты при остеохондрозе следует считать совершенно неразработанными. При нарушении целостности диска под влиянием макро- и микротравм, а также ряда гуморальных сдвигов увеличивается содержание протеолитических ферментов — хондрокатепсинов.
Эти ферменты гидролизуют белковый компонент мукополисахаридно-белкового комплекса, высвобождая полисахарид хондроитинсульфат. Т.к. тиоловые соединения активируют хондрокатепсины (Чудновский В.А., 1974), при остеохондрозе в период обострения рекомендуют диету, бедную тиоловыми соединениями: ограничивается прием икры, яиц, немолочного сыра. Предполагается, что такая диета в некоторой степени может способствовать задержке процесса деструкции хряща.
Вопрос о диете значительно актуальнее при других вертеброгенных заболеваниях, особенно при остеопатиях (остеопороз, остеомаляция). Известно, что недостаточное поступление белка, витаминов и солей способствует деминерализации костей. Следует учесть, что фосфора больше в хлебе, мясе, картофеле и крупах, кальция — в молочных продуктах, морских водорослях, кунжутной халве. Важнее, однако, направить лечебные усилия на лечение основного заболевания, часто связанного с гормональной или висцеральной патологией. Дефицит кальция, плохо всасывающегося из больного кишечника, не удается восполнить его внутривенным введением.
Диетическую коррекцию мышечно-дистрофических нарушений при остеохондрозе предложили Г.К.Недзведь и со-авт. (1993). До начала курса лечения вольтареном назначается двухдневная разгрузочная диета: в первый день — полное голодание с питьем 3 л дистиллированной воды; во второй день — неполное голодание (овощи и фрукты с питьем 1,5 л). При указанных нарушениях в мышцах 1) угнетается адреналин-индуцированная агрегация тромбоцитов (она повышается при данной диете); 2) нарушается кининовая система (после лечения она нормализуется); 3) истощается минералокортикоидная функция надпочечников (под влиянием данного вида лечения экскреция альдостерона и ре-ниновая активность плазмы усиливается). Авторы связывают положительный эффект такого лечения с поддержанием кальциевого гомеостаза, важного для процессов возбуждения в мышцах. Эта коррекция осуществляется с участием щитовидной и паращитовидной желез.
Основные положения режима касаются, естественно, двигательной активности пациентов. Т.к. все синдромы позвоночного остеохондроза обусловлены травмирующим воздействием позвоночных структур на нервные элементы, в остром периоде почти любое движение в соответствующем отделе позвоночника может лишь усугубить травматизацию, отек и другие нарушения со стороны нервных и соединительнотканных элементов. В 90-93% случаев пребывание на щите приводит к уменьшению болей (Hanraets R., 1959). Отсюда необходимость покоя в указанный период. Покой, кроме того, способствует постепенному рубцеванию разрывов фиброзного кольца. Необходимость покоя в остром периоде диктуется и логикой саногенетических процессов — миофиксацией пораженного отдела позвоночника. В ряде клиник рассматривали покой в положении на щите как основной лечебный фактор, дающий те же результаты, что и любые другие ортопедические, физиотерапевтические и фармакологические воздействия (Jennet W., 1956; Larson С, 1967; Roseman К., 1967; Arseni С, Stonciu M., 1970). Некоторые авторы ограничивались лечением только с помощью абсолютного покоя (PearceJ., MollJ., 1967). Больной оставался на щите все 24 часа в сутки.
В постели больной выбирает удобную для него защитную позу на боку, полубоком, полуничком или на коленях и локтях. При положении на спине или на животе, если состояние выпрямления ног для больного тягостно, следует подложить под колени или под живот валик. В целях того же устранения лордоза и усиления кифоза, особенно если поражены межлозвонковые суставы, пользуются провисанием в гамаке, подкладыванием сложенного одеяла под спину, перегибанием ног через спинку кровати, подкладной подушкой под животом и др. (Schlegel К., 1958; Viernstein К. et al, 1959; Darris R., 1960; Шустин В.А., 1966). Совершенно недопустимы повороты в постели — вращение вокруг оси позвоночника. В целях поворота тела или перехода в положение сидя следует, согнув ноги в коленях, опираясь на локоть одной руки и ладонь другой, сделать третьей точкой опоры ягодицу и садиться, вращаясь на ней. Считают, что покой бесполезен, если он не абсолютный, поэтому настаивают на полном запрете вставания с постели. Однако требуемое в этих условиях пользование судном не только угнетает психологически, но и сопровождается напряженными движениями в пояснице.
По-видимому, целесообразнее рекомендовать проделать путь в туалет на костылях, а на стульчаке сидеть, опираясь на него ладонями вытянутых рук. Также и для приема пищи целесообразно осторожно, сменяя горизонтальную позу на сидячую, садиться, опираясь (но только ладонью одной руки — другую освободить для еды) на постель или сиденье стула.
Сиденье стула, по мнению одних авторов, должно быть чуть наклоненным вперед в целях сохранения физиологического поясничного лордоза (ОгиенкоФ.Ф., 1980). По мнению же других авторов, оно должно устранить лордоз и обеспечить кифозирование. Этого мнения придерживаются нейрохирурги, которые сталкиваются при лечении остеохондроза в первую очередь с проблемой дискорадикулярного конфликта — кифозирование его уменьшает. Поэтому рекомендуют невысокие стулья: чтобы в положении сидя колени располагались не ниже, а выше тазобедренных суставов. Той же цели служит и положение нога на ногу. Заметим, что, по мнению названных авторов, и вне обострения высокое сиденье является фактором, способствующим развитию остеохондроза, например, у водителей автомобиля; авторы рекомендуют легкий наклон этого сиденья назад на 15-20°, причем оно должно быть расположено близко к рулю.
Рабочая группа Всемирного Кокрановского сотрудничества собрала статистические данные, согласно которым к третьей неделе лечения интенсивность боли не зависит от соблюдения постельного режима. Методологически ошибочныым является критерий интенсивности боли на определенном этапе. Наличие боли и качество саногенеза не идентичны. Однако следует согласиться, что динамическая нейрогенно обеспечиваемая мышечно-тоническая фиксация больного позвоночного сегмента при определенных условиях (не в первые часы!) не менее оправдана, чем фиксация пассивная. В связи со сказанным особое значение приобретает вопрос о том, где следует лечить больных с различными клиническими проявлениями в острой стадии заболевания — в поликлинике или стационаре. С коллективом сотрудников Всероссийского центра по спондилогенным заболеваниям нервной системы мы провели соответствующее исследование. Была проведена статистическая обработка историй болезней и амбулаторных карт 1015 (637 стационарных и 378 амбулаторных) лиц, перенесших обострения по поводу поясничного остеохондроза. Больные проживали на территории обслуживания одной из городских больниц Казани. Период наблюдения охватывал 1970-1977 гг. В табл. 12.2 представлены сведения о частоте синдромов поясничного остеохондроза в поликлинике и стационаре.
Из табл. 12.2 следует, что у стационарных больных удельный вес компрессионных синдромов в 2 раза больше, чем у амбулаторных. Число же больных с люмбаго и люмбальгиями, наоборот, в поликлинике больше, чем в стационаре. Таким образом, структура синдромов поясничного остеохондроза в стационаре не отражает распространенности синдромов среди населения. Этим расхождением и можно объяснить данные некоторых авторов об имеющемся якобы преобладании компрессионных синдромов над некомпрессионными (Шустин В.А., 1966; Асе Я.К., 1971). Отличается между собой и продолжительность временной нетрудоспособности у лиц, лечившихся в стационаре и поликлинике (табл. 12.3).
Катамнестические наблюдения показали, что обострения у амбулаторных больных возникают чаще, чем у стационарных. У них также больше и общая продолжительность пользования больничным листом в течение года (табл. 12.4).
Таким образом, лечившиеся в стационаре пользовались больничным листом значительно меньше, чем лечившиеся в поликлинике: при компрессионных синдромах — в 2 раза (соответственно 29 дней и 61 день), при люмбоишиальгии — в 2,5 раза, а при люмбаго и люмбальгии — в 4 раза меньше, чем лечившиеся в поликлинике. У лечившихся в стационаре показатели клинических проявлений заболеваний были значительно выше, чем у лечившихся в поликлинике.
Коэффициент болезни больных стационара и поликлиники соответственно равнялся 29,6+2,4 и 18,2+1,7 отн. ед.
Следует возможно скорее начать лечение в стационаре. Чем короче догоспитальный период, тем короче период временной нетрудоспособности (табл. 12.5). Последний снижается при правильной преемственности лечебных учреждений и высоком профессионализме врача-вертеброневролога (Попелянский Я.Ю. с соавт., 1988).
Как следует из табл. 12.5, наиболее выраженная зависимость продолжительности временной нетрудоспособности догоспитального периода отмечена у больных с люмбоишиальгическим синдромом. Если госпитализировать эту группу в первую же неделю с момента начала обострения, период нетрудоспособности можно сократить в два с лишним раза сравнительно с группой лиц, госпитализируемых через 4 недели с момента начала обострения.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
Читайте также:





