Компрессионный перелом позвоночника дифференциальная диагностика
Переломы костей могут иметь как травматическую этиологию, так и ни фоне воспалительных, дистрофических, онкологических заболеваний костей. Поэтому дифференциальный диагноз можно провести с нарушениями остеогенеза, к которым относятся:
1) Фиброзная дисплазия костей. Костная ткань и костный мозг замещаются бедной сосудами и клеточными элементами плотной фиброзной тканью. Жалобы на костную припухлость без болевых ощущений. Апатиты крови без патологии. Рентгенологически определяются участки просветления костной ткани неправильной округлой или овальной формы. В окружающей костной ткани определяется чаще всего лишь незначительный, неглубокий склероз. Остеопороза или атрофии костей при фиброзной дисплазии не наблюдаетс. Болезнь начинается в детском и юношеском возрасте, поэтому это часто сопровождается нарушениями роста и развития, часто с деформацией костей, проявляющимися укорочением или искривлением костей. У данного больного признаков фиброзной дисплазии не выявлено.
3)Перелом тела позвонка необходимо дифференцировать с переломом остистых отростков. При переломе остистых отростков боль усиливается при сгибании-разгибании позвоночника, при переломе поперечных отростков при боковых движениях. Окончательный ответ даст рентгенография и компьютерная томография.
Также повреждения позвонков необходимо дифференцировать с повреждением надостистых и межостистых связок, ушибом мягких тканей спины. На рентгенограмме косно - травматической патологии в данном случае выявлено не будет, осевая нагрузка на позвоночник безболезненная, после проведенной новокаиновой блокады болевой синдром проходит или резко уменьшается
Лечение
Режим: постельный на жестком щите под матрасом, что обеспечивает разгрузку пораженного сегмента позвоночника, способствует уменьшению внутридискового давления.
Предоперационный эпикриз: Больной Козарез Е.Ю. 29 лет поступил в экстренном порядке с диагнозом: Закрытый компрессионный нестабильный перелом тела, поперечного отростка слева L4 позвонка.
Показанием к оперативному лечению является клиническая и рентгенологическая картина поясничного отдела позвоночника в прямой проекции клиновидная деформацию L4 позвонка.
На КТ отмечается клиновидная деформация тела L4 позвонка со снижением высоты переднего края с фрагментацией тела, смещением отломков кпереди, латерально вправо, влево, кзади, с компрессией спинного мозга, с сужением позвоночного канала
Противопоказаний не отмечается.
Аллергических реакций на лекарственные препараты не выявлено.
Планируется транспедикулярная фиксация L3-4-5 позвонков
Диагноз: Закрытый компрессионный нестабильный перелом тела, поперечного отростка слева L4 позвонка без повреждения функции спинного мозга.
Операция: транспедикулярная фиксация L3-4-5 позвонков
Ход операции: Под наркозом после обработки операционного поля по приказу №720, в положении больного на животе, сделан послойный разрез в проекции остистых позвонков L3-4-5 позвонков длиной до 20 см. Гемостаз. Скелетированы дужки, остистые отростки L3-4-5 позвонков. Проведены маркеры транспедикулярно L3-5 позвонков. R-ген контроль в двух проекциях. Транспедикулярно установлены винты в L3-5 позвонках.установка и стабилизация систем. Реклинация позвонка. R-ген контроль в двух проекциях. Послойные швы на рану. Трубчатый дренаж. Асептическая спиртовая повязка.

1) Rp.: Sol. Analgini 50%-2,0 ml
D.S. Для в/м введения при необходимости
2) Rp.: Sol. Euphyllin 2,4%-5,0ml
D.S. в/в 1 раз в день
3) Rp.: Sol. Thiamini bromidi 3%-2,0 ml
D.S. в/м через день 1 раз в день
4) Rp.: Sol. Pyridoxini 1%-1,0
D.S. Для в/м введения через день один раз
5) Rp.: Sol. Ac.Nicotinici 1%-1,0 ml
D.S. Для в/в вливаний 1раз в день
Реабилитация: выполняются упражнения для укрепления мышечного корсета и подготовку к усилению двигательного режима. В этот период нагрузка увеличивается за счёт дополнительных упражнений, увеличения времени занятий и количества повторов упражнений. На следующем этапе реабилитации идёт подготовка к вертикальным нагрузкам. Можно выполнять упражнения с отягощением и сопротивлением. Заключительный этап предполагает переход к выполнению упражнений стоя, то есть к непосредственным вертикальным нагрузкам. Сроки двух последних периодов занятий лечебной гимнастикой после компрессионного перелома позвоночника определяются индивидуально.
Дневник
Г
АД – 120/80 мм рт.ст.
ЧД – 16 в минуту.
Температура тела - 36,7°С.
На момент осмотра предъявляет жалобы на боли в поясничном отделе позвоночника. Состояние больного относительно удовлетворительное, сознание ясное, положение пассивное. Кожа чистая, умеренно влажная, обычной температуры. Видимые слизистые бледно-розовые, влажные, блестящие. При аускультации над лёгкими выслушивается везикулярное дыхание. При аускультации тоны сердца ритмичные, ясные. Язык влажный, обложен налетом. Живот при пальпации мягкий, симметричный, не вздут, безболезненный во всех отделах, участвует в акте дыхания. Перитонеальных знаков нет. Перистальтические шумы выслушиваются. Мочеиспускание не нарушено. Стул оформленный, 1 раз в сутки. Лечение продолжает.
Status localis: Определяется отек в области поясничного отдела позвоночника. При пальпации отмечается болезненность в проекции L4 позвонка. Осевая нагрузка умеренно болезненна.
Г.
АД – 120/80 мм рт.ст.
ЧД – 16 в минуту.
Температура тела - 36,6°С.
На момент осмотра предъявляет жалобы на боли в области поясничного отдела позвоночника. Состояние больного относительно удовлетворительное, сознание ясное, положение пассивное. Кожа чистая, умеренно влажная, обычной температуры. Видимые слизистые бледно-розовые, влажные, блестящие. При аускультации над лёгкими выслушивается везикулярное дыхание. При аускультации тоны сердца ритмичные, ясные. Язык влажный, обложен налетом. Живот при пальпации мягкий, симметричный, не вздут, безболезненный во всех отделах, участвует в акте дыхания. Перитонеальных знаков нет. Перистальтические шумы выслушиваются. Мочеиспускание не нарушено. Стул оформленный, 1 раз в сутки. Лечение продолжает.
Status localis: Определяется отек в области поясничного отдела позвоночника. При пальпации отмечается болезненность в проекции L4 позвонка.
Г.
АД – 120/80 мм рт.ст.
ЧД – 16 в минуту.
Температура тела - 36,6°С.
На момент осмотра предъявляет жалобы на боли в области послеоперационной раны. Состояние больного относительно удовлетворительное, сознание ясное, положение пассивное. Кожа чистая, умеренно влажная, обычной температуры. Видимые слизистые бледно-розовые, влажные, блестящие. При аускультации над лёгкими выслушивается везикулярное дыхание. При аускультации тоны сердца ритмичные, ясные. Язык влажный, обложен налетом. Живот при пальпации мягкий, симметричный, не вздут, безболезненный во всех отделах, участвует в акте дыхания. Перитонеальных знаков нет. Перистальтические шумы выслушиваются. Мочеиспускание не нарушено. Стул оформленный, 1 раз в сутки. Лечение продолжает.
Status localis: Определяется отек в области операционной раны. Рана сухая без патологических выделений
Эпикриз
Больной Козарез Е.Ю., 29 лет, проживающий по адресу г.Уфа, ул. Бикбая,36/112, находится на стационарном лечении в травматологическом отделении ГКБ №21г. Уфы с 13.09.2013 года с диагнозом: Закрытый компрессионный нестабильный перелом тела, поперечного отростка слева L4 позвонка.
Больной поступил в экстренном порядке с жалобами на боли на боли в поясничной области
Из данных анамнеза: на стройке по месту работы попал под падающий блок весом около 300 кг. Удар пришелся по касательной на поясничную область
Проведено обследование: ОАК, ОАМ, Б/х крови, взятие крови для определения групповой принадлежности, Rh, на наличие HBs-АГ, антител к ВИЧ, исследование крови на сахар, R-графия и КТ поясничного отдела позвоночника, ЭКГ.
Из данных объективного исследования: Определяеся отек в области поясничного отдела позвоночника. При пальпации отмечается болезненность в проекции L4 позвонка. При осевой нагрузке умеренная болезненность.
Из данных инструментального исследования:
На рентгенограмме поясничного отдела позвоночника в прямой проекции мы наблюдаем клиновидную деформацию L4 позвонка.
На КТ отмечается клиновидная деформация тела L4 позвонка со снижением высоты переднего края с фрагментацией тела, смещением отломков кпереди, латерально вправо, влево, кзади, с компрессией спонного мозга, с сужением позвоночного канала
1 октября 2013г. произведено оперативное лечение в плановом порядке: транспедикулярная фиксация L3-4-5 позвонков
Послеоперационный период протекал гладко. Проводились перевязки.
Проводилась медикаментозная терапия: анальгетики в первые дни после операции, антибактериальная терапия, препараты для улучшения микроциркуляции.
Состояние больного с положительной динамикой.
Лечение получает в полном объёме.
Рекомендации:
По выписке из стационара не рекомендуется выполнять тяжелый физический труд, следует избегать сквозняков, переохлаждения, перегрева, наблюдение травматолога в поликлинике по месту жительства.
Рекомендовано соблюдение покоя, прогулки на свежем воздухе, плавание, ЛФК, массаж.
ПРОГНОЗ
Для здоровья благоприятный при соблюдении рекомендаций.
Для жизни благоприятный.
Для труда временное ограничение трудоспособности 6-10 месяцев
Список литературы:
2. Дубров Э.Я. Переломы и вывихи. М.: МИА, 2007. – 216с.
6. Сайт травматологии и ортопедии, раздел компрессионный перелом позвоночника
тел позвонков:
Остеохондропатия Шейермана-Мау: незначительные боли, усталость, утомляемость, встречается в 4 раза чаще у мальчиков в 15-17 лет, у девочек в 12-14 лет, длительное, прогрессирующее заболевание. Поведение обычное. Клиника нечеткая.
Локализация в гиалиновых пластинках дисков, замыкательных пластинках 8,9,10 грудных позвонках. Чаще поражается 3-4 позвонка, реже - один. Вид деформации - хрящевые узлы (грыжи Шморля). Остеохондропатия Кальве: быстрая утомляемость, усталость в спине, чаще у мальчиков 4-7 лет, чаще до 14 лет. Острое течение, связано с травмой, длительное течение, поражение в грудном, реже поясничном отделе, поражается 1, реже 2-3 позвонка. Позвонок уплощен, с наклоном на клиновидность.
Врожденные клиновидные позвонки: частота деформации одинакова как у мальчиков, так и у девочек, отмечается с рождения, течение прогрессирует, поведение ребенка обычное. Картина клиническая нечеткая, 1-3 клиновидных позвонка.
Туберкулез позвоночника: боли ночные, утомляемость, чаще у мальчиков 10 лет, течение острое, длительное, прогрессирующее, ограничена активность. Клиника прогрессивно нарастает. Процесс поражает 2-3 грудных позвонка. Позвонок клиновидно уплощен, либо вообще отсутствует тело позвонка.
Опухоли и опухолеподобные дисплазии позвоночника: местные боли, утомляемость, чаще страдают девочки 3-16 лет, течение подострое, активность ограничена и быстро развивается нарушение статики, симптомы сдавления спинного мозга, поражаются тела, дужки, отростки во всех отделах, кроме крестцового. На рентгенограмме вздутие тел позвонков, патологические переломы, развивается клиновидность или уплощенность тел позвонков. Остеопороз, нечеткость, размытость границ.
Рентгенодиагностика переломов позвоночника:
Производится рентгенография в двух проекциях. На рентгенограммах следующие изменения:
1. Уменьшение высоты позвонков;
2. Уплотнение структуры поврежденного слоя;
3. Расширение тени позвонка, его тела в горизонтальной плоскости;
4. Углубление талии тела позвонка;
5. Появление носовидного выступа на передневерхнем или
передненижнем крае тела позвонка;
6. Сглаживание ступеньки ложа для ядра окостенения;
7. Появление на переднем углу тела позвонка костной губы,
конденсация структуры площадок.
Винц (1964 год) предложил применять количественный способ определения индекса компрессии по формуле:
где: Ки - индекс компрессии;
Н - вентральная высота тела поврежденного позвонка; Н1 и Н2 - вентральные высоты тел выше и нижележащих позвонков.
Автор различает 4 степени компрессии:
1. Незначительная - 90%;
2. Явная - от 90 до 80%;
3. Значительная - от 80 до 70%;
4. Тяжелая - меньше 70%.
Степени уменьшения высоты тел позвонков по Андрюшко Н.С.:
I степень - уменьшение вентральной высоты до 2 мм, средней высоты
до 1 мм;
II степень - умеренное снижение (средняя высота уменьшается на 1-2
мм, вентральная на 2-5 мм);
III степень - значительное снижение (средняя высота на 2-3 мм,
вентральная на 4-6 мм);
IV степень - резкое снижение (средняя высота уменьшается на 3 мм,
вентральная более чем на 5 мм).
У детей в норме отмечается угол естественной клиновидности:
1. Угол естественной клиновидности ά = 4,1°;
2. Индекс естественной клиновидности Ик = 0,99.
Лечение компрессионных переломов тел позвонков:
Существуют 4 метода:
2. Одномоментная репозиция с последующей иммобилизацией
гипсовым корсетом;
3. Этапная репозиция;
4. Оперативный метод.
Школа Беллера рекомендует одномоментную репозицию с наложением гипсового корсета. Дамин Н.Г. (1960 год), Горевая Г.Н. (1962 год) не рекомендуют одномоментную репозицию, т.к. костные трабекулы не имеют тенденции к одномоментному расправлению.
Дамин Н.Г. (1960 год), Горевая Г.Н. (1962 год) считают, что вытяжение на наклонной плоскости, для разгибания в поврежденном отделе подкладывают мешочки с песком. Сроки консолидации по Дамину от 30 до 60 дней.
Базилевская З.В. (1942, 1962) указывает, что перестройка происходит в течение 10 мес. Не менее 12 месяцев должно быть лечение компрессионных переломов, т.к. отмечаются кровоизлияния в мозг.
Основные положения в лечении:
Лечение длительное (не менее 12 месяцев) и последовательное: 2 этапа в лечении - стационарный 3месяца, амбулаторный 10 мес.
При поступлении уложить на кровать со щитом, с приподнятым на 30 см. головным концом. В первые 3 дня в положении на спине, фиксация петлей Глиссона. Имеются стационарные фиксаторы. При компрессионном переломе шейных позвонков вытяжение петлей Глиссона. При переломе поясничного отдела применяют демпферное вытяжение. Через 2-3 дня назначают массаж, ЛФК, с этого же дня начинают поворот ребенка на живот, увеличивая повороты до 6-8 в сутки продолжительность пребывания на животе 1-2 часа (поворачивать с помощью медсестры). С 3 дня ионофорез с новокаином на область травмы.
Лечебная гимнастика по методике Гориневской и Дервина.
I период - с 4 по 6 день упражнения общегигиенические и
общетонизирующие;
II период - ЛФК с 10 по 14 день - упражнения укрепляющие
мышцы спины, формирующие необходимую позу, щадящую
поврежденный отдел позвоночника;
III период - ЛФК с 15 по 21 день - формирование мышечного
корсета с коленно-ладонным и коленно-локтевым положением;
IV период - с 55-60 день - упражнения III периода и подготовка к
переходу в вертикальное положение. По истечению 65 дней
разрешается вертикальное положение.
Через 7-10 дней гимнастику проводят 4 раза в день по специальному расписанию под руководством инструктора по лечебной физкультуре и палатной медсестры.
Уход за детьми с компрессионным переломом позвоночника -хлопотный: перекладка, перестилание. Через 2 месяца при наличии гипсового корсета детей поднимают на ноги. Ребенка надо научить вставать. Он должен улечься на край, опереться в постель, и, перегибаясь, принять вертикальное положение. Все движения плавные, без рывков. Укладка - в обратном порядке. Пребывание на ногах с 5 до 10 минут 2-3 раза в день, увеличивая постепенно до 1 часа.
Создание охранительно-тренирующего режима. 4-6 месяцев должны носить корсет, сидеть разрешается через 2,5 месяцев, по 10-15 минут. После 3-4 месяцев после выписки из стационара можно сидеть по 10-15 минут, после 6-7 мес. не более чем 3 часа. В домашних условиях ребенок должен выполнять 4 раза в день комплекс гимнастических упражнений. По истечении 6 мес. корсет отменяется, сидеть по 10-15 минут, 3-4 раза в день, в перерывах
можно лежать на животе. В течение 1 года не разрешается посещать школу, учеба на дому, поэтому необходимо сделать тумбочку до сосков, пюпитр. Рабочая поверхность должна располагаться под углом 25°. Устные занятия выполнять на животе. Врачебный контроль каждые 2-3 месяца. Запрещены прыжки, работа на снарядах, поднятие тяжестей.
Исходы компрессионных переломов:
В течение 2 лет после травмы у детей сохраняются ноющие боли в области перелома при длительном сидении, занятии спортом. В 67% случаев отмечают боли в позвоночнике, рентгенологически -изменения в виде остеофитов.
Баучидзе М.С. (1957) указывает, что при раннем лечении компрессионных переломов тел позвонков у младшей возрастной группы рентгенологически и клинически происходит нормализация.
Немсадзе В.П. (1971) указывает, что клиновидность уменьшается не полностью, а с годами может нарастать.
По данным Рассохина Ю.М. (1972) хорошие исходы в 61,5%, у 48,5% отмечаются боли и клинические признаки посттравматических осложнений. Так, Усостина В.Я. (1971) установила, что в 14,6% инвалидность связана с перенесенной травмой в детстве в срок до 1 года у 120 детей. Отмечено, 78,7% переход в вертикальное положение перенесли хорошо, в 21,3% оставалась болезненность при пальпации и перкуссии позвонков. У 4% оставалась неустойчивая походка, 15% имели дефект осанки, 4,1% имели кифоз и сколиотическую деформацию позвоночника. У 14,7% имелось уменьшение высоты тел компрессированных позвонков. При неврологических расстройствах долго оставались болевые симптомы. Дефект осанки отмечен у тех детей, у которых они были при поступлении. У 33,3% дефекты отмечены при выписке из стационара. Кифоз в поясничном отделе отмечен у 1-го больного. В 11% астенических детей клинически отмечена сглаженность физиологического изгиба позвоночника. После окончания амбулаторного лечения 86% чувствовали себя здоровыми, 14 жаловались на боли. У 81,7% больных не было обнаружено клинических проявлений. 18,3% отмечали болезненность. С 15% до 30,8% увеличилось число детей с дефектами осанки. Деформированный позвоночник выявлен у 6% обследованных детей, увеличилось количество детей со сколиозом 1степени.
Рентгенологическое обследование через 4,6,12 месяцев после травмы показали, что при измерении высоты позвонков и индекса клиновидности через 1 год можно говорить о рентгенологических сдвигах в телах поврежденных позвонков.
Андрюшко Н.С. и Рассохина А.В. провели оценку исходов лечения компрессионных переломов позвоночника. Сроки наблюдения от 3 до 10 лет. Выделены 3 группы. Во всех группах тяжесть повреждения была от I до IV степени компрессии.
1 группа - 90 детей, лечившихся с применением двухэтапной
функциональной методики со стабильной реклинацией.
2 группа - 80 детей, лечившихся по упрощенным методикам в других
учреждениях.
3 группа - 40 детей, которые вообще сразу не лечились.
В отдаленные сроки жалобы:
1. Тупые боли при физической нагрузке;
2. При длительном сидении, подъеме.
Больше жалоб в 36% не леченных больных. Объективно отмечается:
1. Функциональная нестабильность позвоночника;
2. Болезненность при нагрузке;
3. Кифотическая и сколиотическая осанка;
4. Через 3 года отсутствует симптом клиновидной деформации,
нормализация происходит чаще у детей младшего возраста.
По 3-х бальной шкале оценка детей:
1. Хорошие результаты - нет жалоб;
2. Удовлетворительные - отмечаются боли;
3. Плохие - деформация позвонков, грыжа, нарушена запирательная
пластинка, заострены и вытянуты углы позвонков.
При отсутствии диагностики переломов плохие результаты увеличиваются в 8 раз.
Андрюшко Н.С. считает:
1. Метод дыхательного двухэтапного лечения с корригирующей
укладкой - наиболее рационален;
2. В течение 3-х лет ребенок должен соблюдать ортопедический
режим;
3. В течение 3-х лет не должен выполнять физическую работу;
4. Диспансерное наблюдение до окончания лечения;
5. При неудовлетворительных результатах показано лечение.
Дегенеративные заболевания позвоночника, как осложнение компрессионных переломов тел позвонков.
В норме дегенеративные изменения позвоночника возникают после 35-40 лет. Перенесенные и неправильно леченные, либо вообще не леченные микро- и макротравмы позвоночника ведут к раннему развитию дегенеративных изменений в позвоночнике. Уже в 10 лет, особенно у спортсменов уже можно найти ранние признаки изнашивания позвоночника.
При травме позвоночника могут быть допущены ошибки:
1. Неправильная интерпретация наличия перелома на
рентгенограмме;
2. Не лечение травмы;
3. Рано снимают с диспансерного учета;
4. При обращении через 4-5 месяцев после травмы не проводится
рентгенография позвоночника;
5. Не делается прицельный R-снимок позвоночника.
Дегенеративные заболевания позвоночника изучены Шморлем и Юхансеном (1932).
Классификация Шморля:
1. Хрящевые узлы дисков тел позвонков (узлы или грыжи Шморля);
3. Спондиллоз деформирующий;
4. Спондиллоартроз деформирующий.
Хрящевые узлы дисков тел позвонков (узлы или грыжи Шморля).
Всвязи с дегенеративными изменениями в гиалиновых пластинках, она рвется и через разрывы студенистое ядро проникает в губчатое вещество тела позвонка, чаще верхнележащего.
В зависимости от локализации:
Наличие множественных узлов приводит к клиновидной деформации тел, одновременно развивается фиброз и фиксация позвоночника в положении имеющейся клиновидной деформации.
В грудном отделе формируется сутулая спина, похожая на юношеский кифоз при болезни Шоермана-Мао.
Рентгенологически - провалы в запирательных пластинках.
9. Вопросы по теме занятия:
1. Причины переломов поперечных и остистых позвонков
2. Диагностика переломов поперечных и остистых позвонков
2. Дифференциальная диагностика.
5. Реабилитация детей с травмами позвоночника
10. Тестовые задания по теме с эталонами ответов:
1. МЕХАНИХЗМ ТРАВМЫ ПОЗВОНОЧНИКА:
А) падение на ноги с высоты;
Б) падение на ягодицы;
В) ныряние с высоты;
Г) удар в область живота;
Д) удар в облать груди;
2. В КАКОМ ВОЗРАСТЕ ЧАЩЕ ВСТРЕЧАЮТСЯ ПЕРЕЛОМЫ ПОЗВОНОЧНИКА:
А) до 1 года;
Б) в 2 года;
В) в 5 лет;
Г) в 8-14 лет;
3. КАКИЕ АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СПОСОБСТВУЮТ КОМПРЕССИИ:
Б) высокие межпозвоночные диски;
B) значительное количество хрящевой ткани;
Г) эластичность дужек, остистых отростков;
4. УКАЖИТЕ НА КАКИХ УЧАСТКАХ ВСТРЕЧАЮТСЯ КОМПРЕССИОННЫЕ ПЕРЕЛОМЫ:
А) среднегрудном V-XI;
Б) поясничном;
В) верхнегрудном;
Г) копчиковом;
5. ОТМЕТЬТЕ ПЕРЕЛОМЫ. ХАРАКТЕРНЫЕ ДЛЯ ПЕРЕЛОМОВ В ШЕЙ НОМ ОТДЕЛЕ:
Б) наклон головы назад;
B) наклон головы вперед;
Г) болезненность при пальпации в месте перелома;
6. УКАЖИТЕ ДАННЫЕ, ХАРАКТЕРНЫЕ ДЛЯ ПЕРЕЛОМА В ГРУДНОМ ОТДЕЛЕ ПОЗВОНОЧНИКА:
Б) посттравматическое апноэ;
В) деформация в месте перелома;
Г) патологическая подвижность;
7. УКАЖИТЕ КАКИЕ ДАННЫЕ ХАРАКТЕРНЫ ДЛЯ РЕНТГЕН КАРТИНЫ ПЕРЕЛОМА ПОЗВОНОЧНИКА:
А) снижение высоты переднего отдела тела позвонка;
Б) уплотнение тени краниальной пластинки;
В) углубление талии тела позвонка;
Г) расширение межпозвоночного диска;
Д) сужение межпозвоночного диска.
8 УКАЖИТЕ УГОЛ ЕСТЕСТВЕННОЙ КЛИНОВИДНОСТИ У РЕБЕНКА:
9 УКАЖИТЕ ИНДЕКС ЕСТЕВЕННОЙ КЛИНОВИДНОСТИ;
10. УКАЖИТЕ МЕТОДЫ ЛЕЧЕНИЯ НЕОСЛОЖНЕННЫХ ПЕРЕЛОМОВ ПОЗВОНОЧНИКА
А) демпферное вытяжение;
Б) лечебная гимнастика;
В) массаж спины;
Г) съемный корсет;
Д) кокситная гипсовая повязка;
Эталоны ответов к тестовым заданием по теме
11. Ситуационные задачи по теме с эталонами ответов:
Задача №1.
Ребенок нырнул с высоты 3-х метров. Появились резкие боли в шейном отделе позвоночника. Движения в ШОП ограничены, резко болезненны. Деформация в ШОП. Объективно - голова наклонена вперед и вправо, деформация ШОП слева. На рентгенограмме снижена вентральная часть III шейного позвонка на 0,3 см.
1. Поставьте диагноз;
2. Назначьте лечение;
3. Укажите классификацию травмы позвоночника;
4. Укажите сроки лечения в конкретной ситуации.
Задача №2.
Ребенок 11 лет получил пулевое ранение, пуля прошла через XI грудной позвонок и застряла в нем. Отмечается парез нижних конечностей, недержание мочи, запор. Из ЦРБ доставлен на 2 сутки.
1. Поставьте диагноз;
2. Какие методы обследования необходимо применить;
3. Тактика нейрохирурга;
4. Консервативное лечение больного;
Задача №3.
1. Поставьте правильный диагноз;
2. Какие методы обследования необходимы в данном случае?;
3. Тактика нейрохирурга при компрессионном переломе V
поясничного позвонка;
4. Укажите сроки лечения.
Задача №4.
1. Укажите, какую помощь необходимо оказать на догоспитальном
этапе;
2. Ваш предположительный диагноз;
3. Методы обследования;
5. Сроки лечения;
Задача №5.
На спондиллограмме клиновидное изменение позвонка. Вентральная часть на 3 см. ниже дорсальной. Задание:
1. Какой степени компрессионный перелом у данного больного?;
2. Укажите изменения, характерные для I, II и III степени.
3. Исход при данном переломе?
4. Дайте дальнейшие рекомендации по лечению?
Последнее изменение этой страницы: 2016-08-16; Нарушение авторского права страницы
а) Терминология:
1. Синонимы:
• Клиновидный компрессионный перелом
2. Определения:
• Перелом тела позвонка, характеризующийся компрессией передней колонны с сохранением средней и задней колонн
б) Визуализация:
1. Общие характеристики компрессионного перелома позвонка с передней компрессией:
• Наиболее значимый диагностический признак:
о Клиновидная деформация тела позвонка
• Локализация:
о Могут наблюдаться на нескольких смежных или не смежных уровнях
о Наиболее частая локализация - средне- и нижнегрудной отдел позвоночника
3. КТ при компрессионном переломе позвонка с передней компрессией:
• Перелом лучше всего виден на фронтальных и сагиттальных изображениях
• Горизонтальная уплотненная линия перелома:
о Ее формирование связано с импакцией костных трабекул
о Не распространяется на заднюю покровную пластинку тела позвонка
о Нередко оскольчатый характер перелома
• Деформация замыкательных пластинок и/или передней покровной пластинки тела позвонка:
о Угловая деформация или смещение (кортикальная ступенька)
• Переломы задних элементов отсутствуют
• Анатомия задней колонны позвоночника сохранена
• Во многих травматологических центрах на сегодняшний день при травме позвоночника рутинно назначается КТ, минуя рентгенологическое исследование
4. МРТ при компрессионном переломе позвонка с передней компрессией:
• Линия перелома характеризуется низкой интенсивностью сигнала во всех режимах исследования:
о В STIR режиме линия перелома может экранироваться участком отека костного мозга
о Морфология перелома соответствует таковой, описанной в КТ-исследовании
• Участки отека костного мозга в виде тяжей, окружающих линии перелома:
о Низкая или промежуточная интенсивность сигнала в Т1 -режиме
о Высокая интенсивность сигнала в Т2 и STIR режимах
• Гематома паравертебральных тканей, которая может напоминать опухолевое поражение
• Зоны перелома, отека костного мозга и паравертебральной гематомы усиливают сигнал при контрастировании гадолинием
5. Радиоизотопные исследования:
• Сцинтиграфия скелета:
о В острый период положительные результаты исследования во всех трех фазах
о Результаты не позволяют дифференцировать травму с инфекцией, опухолевым поражением, артропатией Шарко, дегенеративной нестабильностью
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Наиболее информативным методом диагностики, позволяющим дифференцировать компрессионные переломы с переломами Шанса и взрывными переломами является КТ
• Протокол исследования:
о Мультидетекторная КТ с тонкими взаимоперекрывающимися спиральными срезами
о Для диагностики связочных повреждений обязательны сагиттальные/фронтальные реконструкции изображений
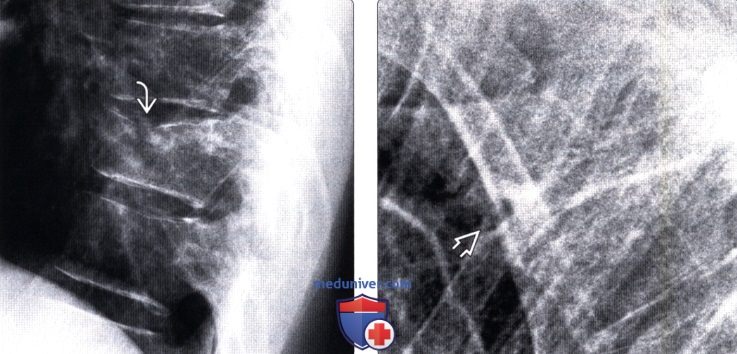
(Слева) Рентгенограмма в боковой проекции: угловая деформация верхней замыкательной пластинки Т10. Отмечается лишь минимальное снижение высоты переднего отдела тела позвонка.
(Справа) На рентгенограмме в боковой проекции определяется компрессионный перелом Т3. Переломы на этом уровне увидеть достаточно нелегко, однако при усилении кифоза их всегда следует подозревать.
в) Дифференциальная диагностика компрессионного перелома позвонка с передней компрессией:
1. Компрессионно-дистракционное повреждение (перелом Шанса):
• Передняя компрессия + дистракция средней и задней колонн
• Горизонтально ориентированная линия перелома задних элементов или
• Разрыв капсулы дугоотростчатых суставов и межостистых связок
• Для подтверждения связочного повреждения задней колонны показана МРТ
2. Взрывной перелом:
• Механизм травмы аналогичен компрессионным переломам (аксиальная нагрузка)
• Повреждение задней покровной пластинки тела позвонка
• ± смещение фрагментов в спинномозговой канал
• На грудном уровне встречается менее часто благодаря стабилизирующему эффекту реберного каркаса
3. Патологический перелом на фоне опухолевого поражения:
• Разрушение кортикальных стенок позвонка
• Разрушение костных трабекул поданным КТ, округлое мягкотканное объемное образование
• Ограниченный или диффузный отек костного мозга по данным МРТ
• Метастазы нередко поражают как тела, так и задние элементы позвонков
• Паравертебральный мягкотканный компонент может быть связан с гематомой (компрессионный перелом) или распространением опухоли
• Нередко можно наблюдать другие очаги опухолевого поражения, отдаленные от уровня перелома
• Диффузионное исследование в направлении фазы и в противоположном направлении характеризуются спорной информативностью в отношении дифференциальной диагностики
4. Грыжа Шморля:
• Округлое вдавление замыкательной пластинки позвонка
• Края вдавления обычно ровные
• Линия перелома может проходить непосредственное через грыжу
• На МР-томограммах может определяться отек костного мозга на фоне перелома или дискогенного происхождения
5. Болезнь Шейерманна:
• Клиновидная деформация > 5° тел трех смежных позвонков
• Грыжи Шморля
• Волнообразная деформация замыкательных пластинок
6. Физиологическая клиновидная деформация тел позвонков:
• Локализация - Т11, Т12 и/или L1
• Минимальное снижение высоты тела
• Обычно вовлечение обеих замыкательных пластинок
• Отсутствие фокальной угловой деформации Limbus vertebra
• Аномалия слияния кольцевого апофиза с телом позвонка
• Образование небольшой треугольной косточки у переднего угла тела позвонка
• Наличие кортикального края позволяет отличить эту патологию от свежего перелома
7. Старый сросшийся перелом:
• Отсутствие гематомы паравертебральных тканей, отека костного мозга по данным МРТ позволяет отличить свежий/несвежий перелом от старой деформации
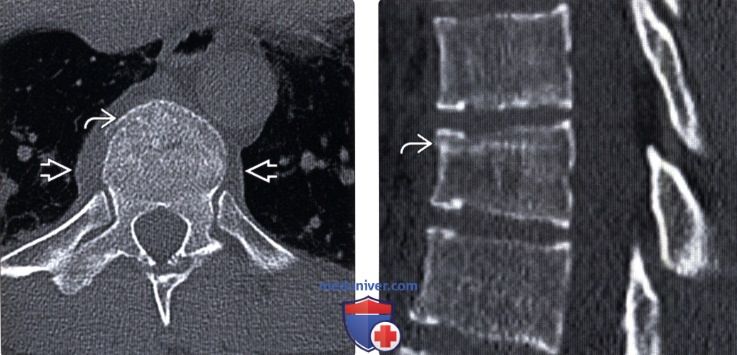
(Слева) КТ, аксиальный срез: компрессионный перелом в области переднего отдела тела позвонка. Дополнительным признаком перелома служит гематома паравертебральных тканей. Для дифференциальной диагностики компрессионных и взрывных переломов эффективны сагиттальные изображения.
(Справа) КТ, сагиттальный срез: компрессионный перелом тела позвонка с минимальным снижением высоты тела. Плотная полоса в толще тела позвонка представляет собой зону импакции трабекулярной кости.
г) Патология. Общие характеристики компрессионного перелома позвонка с передней компрессией:
• Этиология:
о Аксиальная нагрузка ± сгибательный компонент
о Благодаря наличию физиологического кифоза грудного отдела позвоночника аксиальная нагрузка перераспределяется в первую очередь на передние отделы тел позвонков, а не на задние
• Сочетанные повреждения:
о Другие переломы позвонков на смежных и отдаленных уровнях
о Переломы костей таза ± нижних конечностей
д) Клинические особенности:
1. Клиническая картина компрессионного перелома позвонка с передней компрессией:
• Наиболее распространенные симптомы/признаки:
о Эпизод травмы и следующий за ним локальный болевой синдром в области позвоночника
о Внезапное развитие болевого синдрома при минимальной травме либо отсутствии таковой у пациентов старческого возраста
о Другие симптомы/признаки:
- Радикулопатия
- Кифотическая деформация
2. Демография:
• Эпидемиология:
о Наиболее распространенный тип переломов грудных позвонков при закрытых травмах
о Две отдельных категории пациентов: те, кто получил достаточно адекватную по силе травмы, и пациенты с переломами на фоне недостаточности костной ткани
о Пациенты молодого возраста: перелом обычно возникает вследствие падения с относительно значительной высоты
о Пациенты с остеопорозом: усталостные переломы
3. Течение заболевания и прогноз:
• У пациентов с нормальной костной плотностью хорошая консолидация перелома наступает и при консервативном лечении
• Увеличение риска преждевременного дегенеративного поражения межпозвонковых дисков у пациентов относительно молодого возраста
• У пациентов с остеопорозом возможно прогрессирование переломов с формированием стойкого болевого синдрома
• У пациентов с остеопорозом нередко отмечается прогрессирование кифотической деформации
• При развитии первого перелома на фоне остеопороза риск развития следующих переломов возрастает
• Неврологическая симптоматика может развиваться в отсроченном периоде
4. Лечение компрессионного перелома позвонка с передней компрессией:
• Консервативное лечение обычно достаточно эффективно
• При хроническом болевом синдроме, кифотической деформации показана вертебропластика и кифопластика:
о Влияние этих процедур на конечные исходы перелома неоднозначно
о Практические рекомендации Американской Академии Ортопедической хирургии (AAOS, 2011):
- Отказ от вертебропластики при остеопоротических компрессионных переломах у неврологически интактных пациентов:
Эта рекомендация является обязательной
• Назначение бисфосфонатов, кальцитонина позволяет уменьшить выраженность болевого синдрома и снизить риск развития остеопоротических переломов в будущем:
о Согласно рекомендациям AAOS, кальцитонин назначается на 4 недели:
- Другим вариантом лечения, направленным на предотвращение развития новых переломов, является назначение ибандроната и стронция ранелата
о Длительный прием бисфосфонатов увеличивает риск переломов бедра
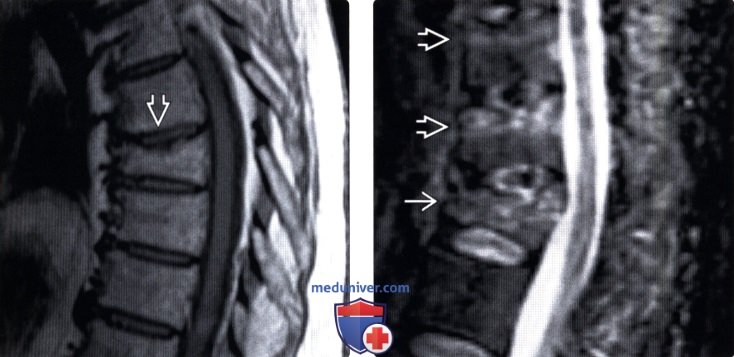
(Слева) На сагиттальном Т1-ВИ определяется чашеобразное вдавление верхней замыкательной пластинки позвонка у пациента с остеопорозом. Линия перелома, характеризующаяся низкой интенсивностью сигнала, расположена сразу же под замыкательной пластинкой. Пациенты с остеопорозом часто отмечают острое начало болевого синдрома после минимальной травмы либо вообще при отсутствии таковой.
(Справа) STIR МР-И: взрывной перелом Т12 и компрессионные переломы Т10 и Т11. При компрессионных переломах задняя покровная пластинка остается интактной.
е) Диагностическая памятка:
1. Следует учесть:
• У пациентов с компрессионными переломами на других уровнях нередко выявляются другие компрессионные, взрывные, переломы Шанса или повреждения вследствие сдвига
2. Советы по интерпретации изображений:
• Компрессионные переломы с повреждением нижней замыкательной пластинки при сохранении целостности верхней замыкательной пластинки наиболее вероятно связаны с патологическим характером перелома
• Расширение тени паравертебральных мягких тканей на рентгенограмме груди в прямой проекции нередко является первым рентгенологическим признаком перелома грудных позвонков
• Усиление грудного кифоза на рентгенограмме груди в боковой проекции часто является первым рентгенологическим признаком остеопоротических компрессионных переломов
• Если имеет место повреждение средней или задней колонн позвоночника, то перелом нельзя отнести к компрессионному
ж) Список использованной литературы:
1. Kroon F et al: Two-year results of a randomized placebo-controlled trial of vertebroplasty for acute osteoporotic vertebral fractures. J Bone Miner Res. 29(6): 1346-55, 2014
2. Rho YJ et al: Risk factors predicting the new symptomatic vertebral compression fractures after percutaneous vertebroplasty or kyphoplasty. Eur Spine J. 21 (5):905-11, 2012
3. Esses SI et al: The treatment of symptomatic osteoporotic spinal compression fractures. J Am Acad OrthopSurg. 19(3): 176-82, 2011
4. Klazen CAet al: Vertebroplasty versus conservative treatment in acute osteoporotic vertebral compression fractures (Vertos II): anopen-label randomised trial. Lancet. 376(9746): 1085-92, 2010
5. Capeci CM et al: Bilateral low-energy simultaneous or sequential femoral fractures in patients on long-term alendronate therapy. J Bone Joint Surg Am. 91(11):2556-61,2009
6. Kallmes DF et al: A randomized trial of vertebroplasty for osteoporotic spinal fractures. N Engl J Med. 361 (6):569-79, 2009
7. Folman Y et al: Late outcome of nonoperative management of thoracolumbar vertebral wedge fractures. J Orthop Trauma. 17(3): 190-2, 2003
8. Haba H et al: Diagnostic accuracy of magnetic resonance imaging for detecting posterior ligamentous complex injury associated with thoracic and lumbar fractures. J Neurosurg. 99(1 Suppl):20-6, 2003
9. Hsu JM et al: Thoracolumbar fracture in blunt trauma patients: guidelines for diagnosis and imaging. Injury. 34(6):426-33, 2003
Редактор: Искандер Милевски. Дата публикации: 4.8.2019
Читайте также:


