Компрессионные синдромы поясничного отдела позвоночника васильева
Законы формирования функциональных нарушений нервной системы на уровне поясничного отдела позвоночника.
- Обучение
- Дневное
- Заочное
- Семинары
Варианты формирования компенсаторной реакции организма:
- механический, суставной
- неврологический, химический уровни.
Компрессионные синдромы различного генеза:
- по механизму возникновения,
- по вовлеченности тканей,
- по уровню поражения.
Мышечно тонические синдромы таза:
- Cиндром грушевидной мышцы,
- Синдром тазового дна,
- Cимфизостернальный синдром ( синдром тазового дна),
- подвздошно-поясничный синдром,
- ягодично-трактовый синдром,
- аддукторный синдром,
- ишиокруральный синдром,
- малоберцовый синдром,
- стеносолия,
- глютеодермальная нейропатия,
- нейропатия верхне-ягодичного нерва,
- седалищного нерва, пудентопатия,
- парестетическая меральгия,
- синдром подкожного нерва,
- синдром малоберцового нерва,
- синдром большеберцового нерва,
- тарзального канала,
- подгрушевидный синдром,
- перемежающей хромоты.
Компрессионные синдромы Th12-L1, L2-L3:
- вертебрального,
- висцерального,
- краниального генеза.
- Грыжа с компрессией верхне-поясничного отдела как следствие дисфункции торако-люмбальной диафрагмы, дисфункции почек, тонкого кишечника.
- Клиника, диагностика, лечение.
Компрессионные синдромы L4, L5:
- вертебрального,
- висцерального,
- краниального генеза.
- Множественные грыжи среднего отдела позвоночника, нестабильность - как проявление дисфункции тазовой диафрагмы.
- Клиника, диагностика, лечение.
Компрессионные синдромы L4-L5:
- вертебрального,
- висцерального,
- краниального генеза.
- Клиника, диагностика, лечение.
- Алгоритм лечения пациентов с острым болевым синдромом.
Мануальное мышечное тестирование и диагноз уровня компрессии. 1. Abdominals (Rectus). 2. Abdominals Obliqus. 3. Quadratus Lumborum. 4. Sartorius. 5.Ilio-psoas. 6. Gluteus Maximus. 7. Gluteus Medius. 8. Gluteus Minimus. 9. Hip Adductors. 10. Tensor Fascia Lata. 11. Biceps Femoris Sem/iten dinosis/Semimembranosus. 12. Quadriceps (Rectus Femoris V.medialis, V.Lateralis). 13. Piriformis. 14. Popliteus. 15. Extensor Brevis Hallucis. 16. Extensor Longus Hallucis. 17. flexor hallucis longus. 18. flexor hallucis Brevis. 19. Flexor digitorum longus. 20. Flexor digitorum Brevis. 21. Tibialis Anterior. 22. Tibialis posterior. 23. Peroneus Longus. 24. Peroneus Brevis. 25. Peroneus Tetris
Овладение методикой диагностики уровня и причины компрессии Th12-L1, L2-L3. Мышечное тестирование: 1. Abdominals (Rectus). 2. Abdominals Obliqus . 3. Quadratus Lumborum. 4. Sartorius. 5.Ilio-psoas, 00 Овладение методикой диагностики уровня и причины компрессии L4, L5 . Мышечное тестирование .Hip Adductors. 10. Tensor Fascia Lata. 11. Biceps Femoris Semitendinosis/Semimembranosus . 12. Quadriceps (Rectus Femoris V. medialis, V. Lateralis). 13. Piriformis. 14. Popliteus. 15.Extensor Hallucis. 22. Tibialis Anterior.
Компрессионные синдромы S1- S2 на уровне пояснично-крестцового перехода, сакрального сплетения на уровне тазовой диафрагмы (клиника, диагностика, терапия). Грыжа диска с компрессией пояснично-крестцового сплетения как проявление дисфункции толстого кишечника. 17.Hallucis Brevis. 18. flexor hallucis longus. 19. flexor hallucis Brevis. 20. Flexor igitorum longus. 21. Flexor digitorum Brevis. 22.Tibialis Anterior. 23. Tibialis posterior. 24. Peroneus Longus. 25.Peroneus Brevis. 26. Peroneus Tertius, 9. Hip Adductors.
Экология здоровья: Мануальная терапия бессмысленна, если не найдено движение в позвоночнике, внутренних органах, усиливающих расслабленную мышцу.Как известно функциональные нарушения нервной системы отличаются тем, что организм в ответ формирует компенсаторные изменения для обеспечения стабилизации позвоночника.
Как известно функциональные нарушения нервной системы отличаются тем, что организм в ответ формирует компенсаторные изменения для обеспечения стабилизации позвоночника.
Исчерпание компенсаторных возможностей проявляется клинической симптоматикой в месте локализации последней компенсаторной реакции, часто локализованной вдали от основного очага поражения.
Именно поэтому важно изучение компрессионных синдромов начать с понимания законов формирования функциональных нарушений нервной системы.
Единственный путь лечения боли в позвоночнике
Мануальная терапия существует много лет. Количество манипуляций перевалило за все мыслимые и немыслимые. Современные анальгетики становятся всё совершеннее и совершеннее. На научных конференциях каждый специалист утверждает, что его метод лучший, подтверждая статическим анализом.
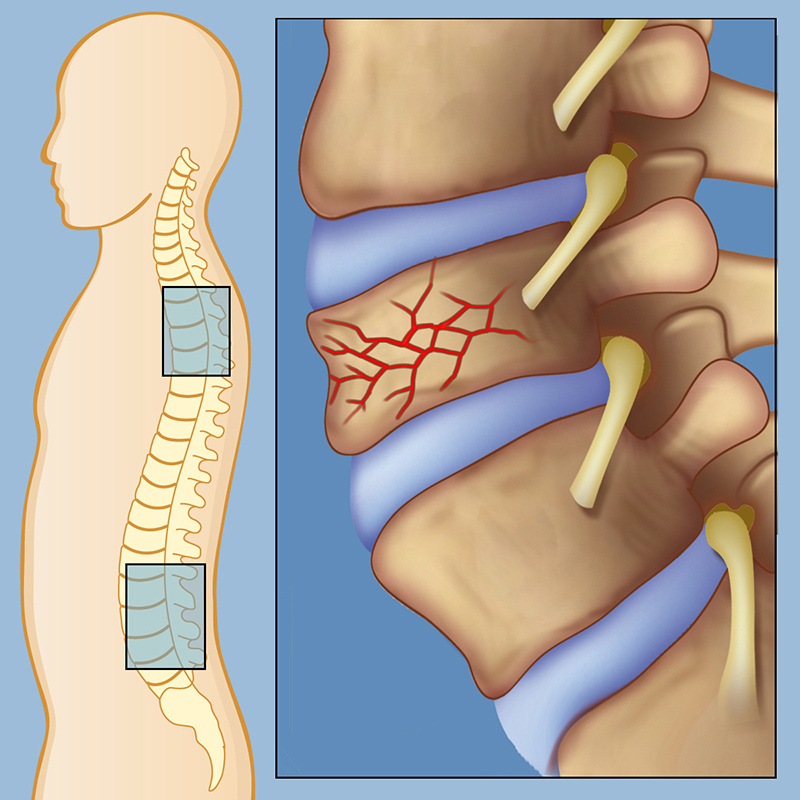
Однако количество пациентов с компрессионными синдромами год от года только растёт.
Боль в поясничном отделе позвоночника, как была, так и остаётся одной из наиболее частых страданий человечества.
Каждый врач при оказании помощи пациенту лечит те функциональные нарушения, которые умеет находить, рекомендуя свой метод: манипуляции, блокады, растягивания укороченных мышц, основываясь на опыте предыдущего успеха данной методики у пациента с похожими проблемами, авось, поможет?
При этом лечение, как правило, производит в месте локализации боли. Если боль локализуется в коленном суставе – лечение направлено на него, болит поясничный отдел – проводятся мыслимые и немыслимые методики восстановления движения.
До существования эры прикладной кинезиологии такой подход был оправдан. Так как не было критерия клинической оценки функционального состояния нервной системы.
Игнорирование возможностей прикладной кинезиологии не освобождает от ответственности за последствия её неприменения.
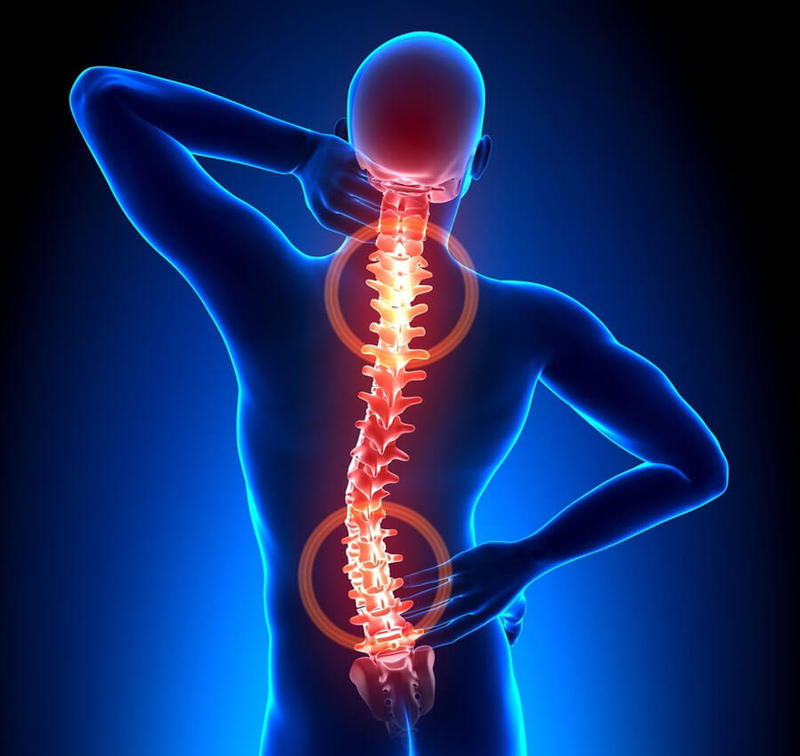
Чтобы знать причину боли в пояснице необходимо чётко знать состояние нервов. Нужны методы, снимающие компрессию нервов при их компрессии.
Для позвоночника важна нервная система, поясничные нервы (спинальные нервы). Позвонки фиксированы мышцами, как мачты на судне, и чтобы они стояли ровно, силы мышц с разных сторон должны быть уравновешены.
При компрессии периферических нервов в клинике сначала будет гипотония, гипорефлексия, гипестезия (периферические нервы). Снижается тонус мышц, которые иннервируются этим нервом.
Снижение тонуса происходит бессознательно. Человек не чувствует снижения тонуса. При снижении тонуса в одной мышце, в других (антагонистах) тонус мышц компенсаторно усиливается. Это закон нейрофизиологии – взаимоотношения между мышцами-антагонистами.
Компрессия нерва с одной стороны приведёт к расслаблению иннервируемой мышцы и укорочению мышц – с другой стороны.
Укорочение возможно участками, особенно сильно в местах вхождения нерва, где будут формироваться триггерные зоны.
В укороченном антагонисте будет боль за счёт триггерных зон, а гипотоничных – в сухожилиях, прикрепляющихся к суставам.
Почему заранее можно сказать, что не будет эффекта от растяжения укороченной мышцы, потому что часто она укорочена компенсаторно и вторично, как следствие расслабления противоположной мышцы. Пациент чувствует боль только в укороченных антагонистах и не может знать о расслабленных мышцах. Это может выявить специально обученный врач.
Важно также понимать патобиомеханику позвоночника.
Кроме того, важно знать, где, что иннервируется и на каком уровне происходит компрессия.
Если у пациента сохраняется боль после лечения, то это значит, что неправильно проведено лечение, а боль – компенсаторная реакция организма, будет устранена организмом только в том случае, если при лечении устранена основная причина функционального нарушения.
Если этого не произошло, то организм вновь формирует компенсаторные реакции, которые клинически проявляются болевыми синдромами.
Мануальная терапия бессмысленна, если не найдено движение в позвоночнике, внутренних органах, усиливающих расслабленную мышцу.
Причиной компрессионного синдрома могут быть и органические нарушения, в том числе и аномалия развития, опухоли не всегда могут быть диагностированы другими методами исследования.
Для того чтобы разобраться во всём многообразии причин, необходимо:
- установить биологическую обратную связь с организмом в виде диагностики снижения миотатического рефлекса мышц, иннервированных компримированным нервом;
- найти механическую, химическую, эмоциональную или меридианную причину данной компрессии.
Это непростой путь и требует от врача длительной и вдумчивой работы.
Но это единственный путь лечения, когда врач выступает в скромной роли помощника, помогая нервной системе пациента, постоянно ориентируясь на биологическую обратную связь с организмом, найти возможности самовосстановления и саморазвития.
Во всех других случая врач выступает в роли агрессора, навязывая организму больного методики лечения, которые когда-то кому-то помогли или должны помочь пациенту на основании твердой уверенности врача в их эффективности.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Радченко В.А., Федотова И.Ф.
Институт патологии позвоночника и суставов
им.М.И.Ситенко АМН Украины
Заболевания позвоночника встречаются у 30% населения развитых стран мира. Число таких больных в последние годы неуклонно увеличивается, а на восстановительные мероприятия расходуются огромные средства. Так, например, в штате Калифорния (США), экономический ущерб от данной патологии составляет 200 миллионов долларов в год.
Самой частой причиной патологии позвоночника являются дегенеративно-дистрофические поражения(остеохондроз позвоночника). По данным О.Я. Кочуневой с соавт. (2003), 48% населения России имеют наследственную предрасположенность к развитию остеохондроза,а частота его неврологических проявлений составляет 71-80% среди всех заболеваний нервной системы. Обострение остеохондроза позвоночника является одной из самых частых причин временной нетрудоспособности (32-161 день на 100 работающих лиц), что ведет к значительным экономическим потерям.
Факторами риска развития остеохондроза позвоночника являются:
гравитационный фактор (смещение центра тяжести сопровождается перераспределением осевой нагрузки на позвоночник, при этом на некоторые отделы она увеличивается). Патологическое воздействие оказывают лишьстабильные смещения (вследствие ожирения, плоскостопия, ношения обуви на высоких каблуках, сидячего образа жизни и т.д.);
динамический фактор (чем интенсивнее динамическая нагрузка напозвоночник, тем большей травматизации он подвергается). Воздействию динамического фактора подвержены лица, чья деятельность связана с длительным нахождением в вынужденном положении, постоянным подъемом тяжестей, вибрацией (шоферы, грузчики, повара, доярки и т.д.);
дисметаболический фактор (нарушение трофики тканей позвоночногостолба вследствие дисгемических расстройств (постоянная работа в вынужденном положении), аутоиммунных нарушений (вследствие хламидиоза, трихомониаза) и токсического воздействия (например, еда из алюминиевой посуды приводит к накоплению алюминия в костной ткани, способствуя развитию остеохондроза));
наследственный фактор (например, у лиц c доброкачественной семейной гипермобильностью суставов чаще, чем в популяции, наблюдается идиопатический сколиоз).

Под действием данных факторов в одном или нескольких позвоночных двигательных сегментах (ПДС) возникает асептическое воспаление, которое клинически проявляется болью и некоторым ограничением движений. Появлениеболи свидетельствует о реализации вертебрального синдрома. Дальнейшее прогрессирование патологического процесса зависит от действия двух факторов: биомеханического и асептико-воспалительного.
Биомеханический фактор — патологическая подвижность суставовпозвоночника из-за нарушения эластичности и потери сократительной способности мышц и связок (при этом боли чаще всего появляются при интенсивных наклонах, поворотах в виде кратковременных прострелов). Асептико-воспалительный фактор — реактивное воспаление межпозвонкового диска. В микротрещины,образовавшиеся вследствие нарушения трофики диска, попадают фрагменты пульпозного ядра, которое, подобно гидравлическому прессу, начинает разрывать их, формируя и секвестры. В тяжелых случаях диск разрушается полностью.
На первом месте (60-80%) по частоте встречаемости стоят поражения пояснично-крестцового отдела позвоночника, на втором (около 10%) — поражения шейного отдела позвоночника. Компрессионные синдромы обусловлены механическим воздействиемгрыжевого выпячивания, костных разрастаний или других патологических структур на корешки, спинной мозг или какой-либо сосуд и выявляются в 5-10% случаев. Компрессионные синдромы в свою очередь делят на корешковые (радикулопатии), спинальные (миелопатии) и нейрососудистые.
Данные синдромы характеризуются признаками нарушения функции нервных корешков: двигательными, чувствительными и вегетативными расстройствами. В зависимости от количества поврежденных корешков различают моно-, би- и полирадикулярные синдромы. Клинические проявления корешкового синдрома зависят от локализации и характера поражения корешков. Наиболее часто причинойрадикулярных синдромов являются грыжи дисков, менее часто компрессия корешков вызывается стенозом латеральных углублений. Грыжи могут быть боковыми, парамедианными и срединными.
Крайне редко поражаются корешки LI, LII и LIII.
Компрессия L4 (межпозвонковое отверстие LI-LIV) проявляется нерезкой болью, которая иррадиирует по внутренне-передним отделам бедра, иногда до колена и немного ниже. В этой же зоне бывают и парестезии. Двигательные нарушения проявляются лишь нерезкой слабостью и гипотрофией четырехглавой мышцы.
Компрессия корешка L5 (межпозвонковое отверстие LIV-LV) характеризуется болью,которая иррадиирует по наружной поверхности бедра, передней поверхности голени, тылу стопы в большой палец. Определяются слабость разгибателей большого пальца, реже стопы, гипестезия в зоне иннервации корешка. Коленные и ахилловы рефлексы сохранены (рис. 2).

При компрессии корешка S1 (межпозвонковое отверстие LV-SI) появляется боль с иррадиацией от ягодицы или от поясницы и ягодицы по наружно-заднему краю бедра, по наружному краю голени до наружного края стопы и последних пальцев,иногда лишь до пятого пальца. Нередко боль распространяется лишь до пятки, больше до наружного ее края. В этих же зонах лишь иногда больной испытывает ощущение покалывания и другие парестезии. Определяются снижение силы трехглавой мышцы голени и сгибателей пальцев стопы (особенно сгибателя пятогопальца), гипотония и гипотрофия икроножной мышцы. У больного возникает затруднение при стоянии на носках, отмечается снижение или отсутствие ахиллова рефлекса (рис. 3).

Рис. 3. Синдром поражения первого крестцового (S1) корешка.
A — локализация очага поражения; В — зона расстройств чувствительности; С — пяточная стопа; D -утрата ахиллова рефлекса на пораженной стороне
Характер и выраженность спинальных компрессионных симптомов обусловлены величиной и локализацией патологического процесса по поперечнику и по длиннику спинного мозга и поражением соответствующих анатомических структур: преимущественно передних пли задних рогов, боковых или задних канатиков и т. д. Иногда это отдельные симптомы, иногда — симптомокомплексы (синдромы).
Выпадение диска ThX — LI с поражением LIV, LV, SI-SII сегментов спинного мозга приводит к компрессионному синдрому эпиконуса. Больные жалуются на боли в пояснице, задней поверхности бедра и голени, слабость в ногах. Боли носяткорешковый характер. Выявляются парезы стоп, гипотония ягодичных мышц, гипотрофия икроножных и перонеальных мышц. Отсутствуют ахилловы и подошвенные рефлексы. Обнаруживается выпадение чувствительности сегментарного характера (по задне-наружной поверхности стопы, голени). Выпадение диска LI-II приводит к компрессии SIII-СоI , т. е. к развитию компрессионного синдрома конуса.
Артериальные нарушения на поясничном уровне происходят за счет поражения нижней дополнительной радикуломедуллярной артерии (Депрож-Готтерона). Преходящие нарушения кровообращения в бассейне этой артерии протекают как миелогенная или как каузогенная перемежающаясяхромота (синдром Вербиста). При ходьбе появляются мучительные парестезии в ногах, распространяющиеся на область промежности. Затем присоединяются боли в ногах. Особенно часты эти жалобы у лиц с узостью позвоночного канала. При компрессии дополнительной артерии, идущей с корешками LV или SI, развивается синдром поражения спинного мозга различной степени выраженности: от легких параличей отдельных мышц до тяжелого эпиконусногосиндрома с анестезией в аногенитальной области, грубых тазовых и двигательных расстройств — синдром так называемого “парализующего ишиаса”. Обычно на фоне длительного корешкового синдрома или явлений каудогенной перемежающейся хромоты наступает паралич мышц голени и ягодицы. Чаще страдает перонеальнаягруппа мышц ( больной не может стоять и ходить на пятках), реже — тибиальная (не может стоять и ходить на носках); стопа свисает или, наоборот, приобретает вид “пяточной стопы”. Гипотония охватывает мышцы голени, бедра, ягодицы. Ахилловы рефлексы могут выпадать либо сохраняться. Часто наблюдаются фасцикулярные подергивания мышц ног. Характерно развитие пареза в симметричных миотомах (LIV, LV, SI, SII), возникающего вследза исчезновением корешковых болей. Развиваются нарушения чувствительности в аногенитальной области. Этим динамика и характер процесса отличаются от компрессионных радикуломиелопатий с их асимметричностью поражения и устойчивостью корешковых болей. При корешковом варианте парализующего ишиаса патологический процесс односторонний. При компрессионно-васкулярной радикулоишемии четко выступают симптомы поражения спинного мозга с сегментарнымии проводниковыми нарушениями чувствительности.

Парезы охватывают более обширную область. Нередко имеются двусторонние патологические стопные знаки, даже при выпадении ахилловых рефлексов.
Поражение спинного мозга, обусловленное нарушением венозного кровообращения
Венозная система спинного мозга подобно артериальной имеет два варианта строения: рассыпной и магистральный. Вдоль передней и задней поверхностей спинного мозга располагаются одноименные вены — передняя и задняя. Широко представленаперимедуллярная сосудистая сеть, куда оттекает кровь из интрамедуллярных вен. Далее из перимедуллярной сети кровь оттекает по передним и задним корешковым венам, которые следуют с соответствующими корешками. Число корешковых вен варьирует от 6 до 35. Задние корешковые вены крупнее передних:в 90 % случаев имеется большая корешковая вена, которая проходит с первым или вторым поясничным корешком слева, но может входить в канал с одним из корешков от шестого грудного до третьего крестцового. Следовательно, вертеброгенные спинальные расстройства венозного кровообращения с компрессией крупной корешковой вены могут развиваться при тех же условиях, что и артериальные радикуломиелопатии и миелопатии.
Следовательно, своеобразие жалоб больных и клиники вертеброгенного поражения венозной системы спинного мозга позволяют дифференцировать компрессионную венозную миелопатию и радикуломиелоишемию от несколько схожей картины поражения артериальных сосудов. И такая дифференциация необходима, так как терапия в том и другом случае будет, естественно, различной.
Корешковый (компрессионный) синдром возникает из-за поражения, в данном случае, сдавливания спинномозгового нерва в месте выхода его из ствола, то есть в корне. Считается распространённым неврологическим заболеванием и имеет широкий спектр признаков.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!
Заниматься самолечением не только бессмысленно, но и опасно, так как заболевание может затронуть любой отдел позвоночника, диагностика его требует обязательного вмешательства одного, а часто и нескольких специалистов.
Компрессионный синдром возникает в результате хронической патологии, связанной с разрушением составляющих позвоночного столба. Хрящи и кости позвоночника, в результате остеохондроза, смещаются, что может привести к давлению на нервные окончания.
Основой заболевания может стать грыжа межпозвоночного диска, которая, впрочем, является производной остеохондроза.
Реже болезнь диагностируют при врождённых изъянах позвоночника, перегрузках, переохлаждениях, травмировании позвонков, гормональных расстройствах, опухолевых образованиях. Может являться дегенеративным поражением суставов, чему особо подвержены пожилые люди и пациенты с заболеваниями скелета.
И, казалось бы, безобидные причины: недостаток движения, который приводит к избыточному весу и неразвитости мускулатуры, защищающей позвоночник, изменением центра тяжести, развившемуся от плоскостопия или стремления ходить на высоких каблуках.
Болевой синдром, в данном случае компрессионный, не сама болезнь – это боль ставшая следствием развития болезни, по признакам проявления которой, можно предположить наличие изменений в строении позвоночника, провести диагностику и назначить лечение.
Одной из основных причин его возникновения бывает межпозвоночная грыжа.
Она возникает и образуется достаточно продолжительное время, так причиной служит нарушение обмена веществ в позвоночнике. Процесс происходит гораздо медленнее, чем во всём организме. Межпозвоночный диск, не имея собственной системы кровоснабжения, получает питательные вещества через мембранные стенки, в результате диффузии. Когда, он перестаёт получать их в достаточном количестве, то теряет свои свойства, то есть перестаёт быть амортизатором. Постепенно, покрывается трещинами и теряет свои свойства оболочка диска, защита разрушается. От нагрузок оболочка не выдерживает и деформируется, образуя небольшую выпуклость (протрузию). Это начало образования грыжи.
Далее оболочка разрушается, диск выплывает из отведённого ему пространства и начинает давить на корешки нервов. Именно последствия этого долгого процесса и вызывают болевой синдром.
В любом случае, для проявления компрессионного синдрома, необходимо что-то, что сужало бы межпозвоночное пространство или начинало бы сдавливать корешки нервов.
Наиболее характерным его признаком, во всех случаях, является проникновение боли по всей протяжённости ущемлённого нерва. Для каждого отдела позвоночника существуют характерные особенности, по которым можно диагностировать компрессионный синдром при клиническом осмотре.
Если нарушения наблюдаются в шейном отделе, то необязательно будет болеть шея. Пациент может жаловаться на боль между лопатками, в желудке или сердце, причём описывать её так, как бывает при жалобах на болезни этих органов. Это затрудняет диагностику.
Для грудного отдела корешковая компрессия достаточно редкое явление, но если это произошло, признаки будут имитировать межрёберную невралгию.
В поясничном отделе чаще всего происходят нарушения, приводящие к компрессионному синдрому. Боль часто сковывает нижние конечности и обездвиживает человека, но в особо тяжёлых случаях нарушить функции органов малого таза. лечение позвоночника необходимо проводить оперативно, так как в противном случае, нарушения примут хронический характер.
Поставить окончательный диагноз поможет ренгенография, а ещё лучше магнитно-резонансная томография.
Сложностью, как ни странно, будет убедить пациента лечить не то место, где болит, а выявленную диагнозом первопричину.
Позже, когда боль отступила, назначают основное лечение, которое призвано нормализовать обменные процессы в позвоночнике и укрепить мышечный каркас вокруг него. Этому способствуют специальные комплексы лечебной физкультуры, диеты, и физиотерапия.
Грамотный специалист знает, что полностью устранить причину компрессионного синдрома не удастся, но он будет всячески стараться избежать рецидивов, подойдя индивидуально к каждому пациенту.

Болевой синдром позвоночника поясничного отдела может возникать в любом возрасте. Он в равной степени поражает как мужчин, так и женщин. Впервые бол в области поясницы может появиться в раннем возрасте, в 12 – 15 лет. Это связано с тем, что в этот период происходит активная гормональная перестройка организма. У девочек и мальчиков в это время идет формирование костного кольца таза, наблюдаются изменения в составе гормонов.
Все это может негативно сказываться на фиброзном кольце межпозвоночных дисков. Они обеспечивают надежную защиту корешковых нервов, отходящих от структур спинного мозга через фораминальные отверстия в телах позвонков. Если высота межпозвоночных дисков снижается, то происходит защемление корешковых нервов, что неизбежно вызывает поясничный болевой синдром.
Поясничный синдром не всегда является характерным клиническим признаком остеохондроза. Часто это состояние возникает при менструальном синдроме у женщин, почечной и печеночной колике, развитии спаечной болезни после хирургической операции на органах брюшной полости и малого таза. Проводить дифференциальную диагностику и устанавливать точную причину появления боли должен только врач. Следует отказаться от идеи самостоятельно определить у себя диагноз и провести лечение. Это может привести к крайне негативным последствиям.
Очень часто синдром поясничного отдела, развивающийся на фоне дегенерации межпозвоночных дисков провоцирует нарушение функции внутренних органов брюшной полости и малого таза. Поэтому у пациента возникает ощущение, что на самом деле его беспокоит кишечник, желчный пузырь, мочевой пузырь и т.д. При проведении тщательной диагностики оказывается, что все нарушения были спровоцированы нарушением иннервации, связанной с компрессией корешкового нерва. После проведенного успешного лечения методами мануальной терапии у таких пациентов боли в области поясницы полностью проходили и восстанавливалась работа внутренних органов брюшной полости и малого таза.
Причины синдрома поясничной боли
Синдром поясничной боли может возникать по ряду причин. На первом месте по частоте распространения стоит пояснично-крестцовый остеохондроз. Поражается чаще всего межпозвоночный диск L5-S1. На него приходится условный центр тяжести человеческого тела. При ходьбе, беге, прыжках и просто при положении тела стоя на данный межпозвоночный диск оказывается колоссальная амортизационная и физическая нагрузка. Поэтому при малейшем нарушении в процессе его диффузного питания запускается процессе дегенеративных дистрофических изменений. Очень быстро они провидят к тому, что ткани межпозвоночного диска обезвоживаются, разрушаются и замещаются отложениями солей кальция. При появлении остеофитов на поверхности межпозвоночных дисков развивается первичный синдром поясничной боли.
Межпозвоночная грыжа – еще одна частая причина появления синдрома поясничной боли. Это осложнение длительно протекающего остеохондроза позвоночного столба. При данном заболевании нарушается процесс диффузного питания фиброзного кольца межпозвоночного диска. Собственной кровеносной сети у межпозвоночного диска нет. Он может получать жидкость и растворенные в ней питательные вещества, и кислород для окисления в том числе, только при активной работе мышц, расположенных вдоль позвоночного столба. Если человек ведет малоподвижный образ жизни, занят сидячей работой или имеется избыточную массу тела, то его поясничные мышцы практически не работают. Они постоянно находятся в состоянии статического напряжения. Это блокирует полностью процесс диффузного питания хрящевой ткани межпозвоночного диска.
В результате этого фиброзное кольцо утрачивает свою эластичность, забирает часть жидкости из расположенного внутри него пульпозного ядра, лопается и возникает межпозвоночная грыжа. Она сдавливает окружающие мягкие ткани, провоцирует воспаление и вызывает острый синдром поясничной боли.
Другие причины возникновения синдрома поясничной боли включают в себя:
- заболевания внутренних органов брюшной полсти и малого таза;
- опухолевые процессы в области поясницы;
- инфекционные заболевания структур спинного мозга и дуральных оболочек;
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматоидные процессы, приводящие к образованию избыточного количества рубцовой ткани возле позвоночника;
- травмы спины, приводящие к растяжению и разрыву связочного и сухожильного аппарата, гематомам внутри паравертебральных мышц, трещинам и переломам в области тел позвонков и их остистых отростков.
Боль могут вызывать спазм подвздошно-поясничной мышцы, миофасциальный, фасеточный и мышечно-тонический синдром, поражение поясничного нервного сплетения и т.д. Рассмотрим наиболее частые клинические случаи возникновения боли в области поясницы.
Синдром подвздошно-поясничной мышцы
Синдром поясничной мышцы является частой причиной боли. В большинстве случаев подвздошно-поясничный синдром развивается в молодом возрасте и является следствием травматического воздействия на одноименную мышцу.
Она участвует в сгибании и разгибании туловища, приведении и отведении бедра. Поэтому резкие и чрезмерные движения в этих направлениях могут привести к появлению внутренних гематом. Постепенно в этих местах начинается процесс рубцевания, с замещением физиологической ткани, состоящей из миоцитов. Хронический синдром подвздошно-поясничной мышцы может привести к частичному параличу и даже инвалидности вследствие невозможности самостоятельного передвижения в пространстве.
Первые симптомы синдрома подвздошно-поясничной мышцы включают в себя острую боль, появляющуюся при попытке перейти из положения лежа в положение сидя. Также начинают появляться трудности со сгибанием ноги в коленном и тазобедренном суставе.
Начинать лечение синдрома подвздошно-поясничной мышцы необходимо на ранней стадии. Это позволит полностью устранить очаги патологической деформации миоцитов и восстановить физическую активность пациента. Чаще всего для лечения пояснично-подвздошного синдрома используются методы мануальной терапии в сочетании с кинезиотерапия и лечебной гимнастикой.
Мышечно-тонический синдром поясничного отдела
Еще одна распространенная у молодых людей причина боли в пояснице – это мышечно-тонический синдром поясничного отдела, который может возникать при ряде негативных факторов влияния. К потенциальным причинам появления мышечного поясничного синдрома можно отнести:
- дистрофию мышечного каркаса спины;
- накопление в миоцитах молочной кислоты после длительной изнурительной физической нагрузки;
- разрывы и растяжения связок, сухожилий и мышц в области поясницы;
- искривление позвоночника и нарушение осанки;
- дефицит магния, кальция, железа в рационе питания, в результате чего возникает нарушение электролитного баланса крови и железодефицитная анемия;
- диабетическая ангиопатия и нейропатия.
Болевой синдром поясничного отдела проявляется в виде тонических судорог, возникающих спонтанно, после воздействия определённых негативных факторов. Спровоцировать боль может психоэмоциональный стресс, тяжелая физическая работа, простудное вирусное заболевание, переохлаждение или перегревание тела.
Клинические симптомы поясничного синдрома включают в себя скованность движений, ощущение слабости в теле, резкую боль, распространяющуюся по ногам.
Фасеточный синдром поясничного отдела
Фасет-синдром поясничного отдела – это осложнение других патологий, при которых происходит разрушение межпозвоночного диска и снижение его высоты. В нормальном состоянии стабильность фасеточных суставов между соседними телами позвонков обеспечивается за счет упругости межпозвоночного диска. При его деформации на сустав оказывается повышенная амортизационная нагрузка. В результате этого он начинает разрушаться и деформироваться.
Фасеточный синдром поясничного отдела значительно снижает качество жизни человека, постепенно приводит к полной обездвиженности позвоночного столба. При отсутствии своевременного и адекватного лечения могут возникать компрессионные поражения корешковых нервов, что негативно скажется на функционировании внутренних органов брюшной полости и малого таза.
Клинические симптомы фасеточного синдрома поясничного отдела напоминают остеохондроз и его осложнения:
- боль в области поясницы;
- скованность движений;
- хруст в позвоночнике при резких движениях;
- онемение в нижней конечности на стороне поражения;
- сглаженность поясничного лордоза и искривление осанки в одну из сторон;
- синдром мышечного натяжения.
Для лечения фасеточного синдрома поясничного отдела необходимо в первую очередь устранить компрессию. Для этого используется метод тракционного вытяжения позвоночного столба. После купирования острой боли начинается индивидуальное лечение того заболевания, которое спровоцировало поражение фасеточных позвоночных суставов.
Синдром поражения поясничного сплетения
Синдром поражения поясничного сплетения — это тяжелейшая неврологическая патология. Поясничное нервное сплетение формируется из ответвлений 4-го поясничного и 12-го грудного корешковых нервов. Затем оно распадается на бедренный, подвздошные, латеральный кожный и другие нервы, отвечающие за иннервацию нижней конечности с левой и с правой стороны.
Поясничный вертеброгенный синдром, связанный с поражением нервного сплетения приводит к частичному параличу нижней конечности на стороне поражения. Постепенно нарушается кожная чувствительность. Острая боль присутствует только в первые 2 недели. Затем начинается атрофия нервного волокна и на смену острой боли приходит притупление чувствительности и её полное выпадение по ходу тех нервов, которые были повреждены тотально. Пациент испытывает парестезии, чувство ползающих по ноге мурашек. Начинаются проблемы с самостоятельным передвижением.
Лечение пояснично-крестцового синдрома
Пояснично-крестцовый синдром необходимо своевременно диагностировать и лечить. Это опасное состояние, поскольку оно является не самостоятельным заболеванием, а лишь комплексом клинических признаков.
Лечение поясничного синдрома можно проводить с применением методов мануальной терапии. Широко используется массаж и остеопатия – они позволяют в полной мере восстановить микроциркуляцию крови и лимфатической жидкости в очаге патологических изменений. Затем применяется тракционное вытяжение позвоночного столба – данная процедура призвана увеличить межпозвоночные промежутки и создать благоприятные условия для восстановления поврежденной хрящевой ткани межпозвоночных дисков.
Лечебная гимнастика и кинезиотерапия позволят укрепить мышечный каркас спины и восстановить нарушенное диффузное питание межпозвоночного диска. Рефлексотерапия в лечении пояснично-крестцового синдрома позволяет снять мышечное напряжение, купировать боль, устранить воспалительную реакцию и запустить процесс естественной регенерации тканей за счет использования скрытых резервов человеческого организма.
Курс лечения всегда разрабатывается индивидуально. Он также может включать в себя лазерное воздействие, физиотерапию и многое другое. В зависимости от установленного диагноза врач должен разработать индивидуальный курс лечения для пациентов.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


