Компрессионные переломы тел позвонков у детей диагностика

Проблема диагностики и лечения переломов тел позвонков у детей продолжает оставаться актуальной и в наши дни. Относится это не только к тем пострадавшим, кто получает тяжелые травмы, требующие оперативного лечения, но и к пациентам, у кого диагностируют менее тяжелые повреждения, нуждающиеся в проведении консервативной терапии [3; 7; 11; 14].
Актуальность проблемы консервативного лечения переломов позвонков у детей обусловлена несколькими причинами. Важнейшей из них, как следует из литературных источников, является неуклонный рост количества детей, получающих данный вид повреждений [3; 9], при этом разнятся данные о частоте встречаемости вертеброгенных фрактур в детской популяции. Так, по данным отечественных авторов, число травмированных, получивших компрессионные неосложненные переломы тел позвонков, составляет от 1 до 10% от общего числа детей с переломами костей скелета 5. В иностранной литературе аналогичный обобщенный показатель составляет в среднем 24,3 случая на 100 000 детского населения [8; 14; 15].
Гипердиагностика компрессионных неосложненных переломов тел позвонков у детей также является одной из тем, определяющих актуальность проблемы вертеброгенных фрактур детского возраста в настоящее время [7; 11]. Именно от своевременной и безошибочной постановки клинического диагноза зависит правильность и адекватность назначения лечебных процедур, которые в последующем будут определять эффективность проводимой терапии [9; 12; 15].
Цель исследования. Улучшить результаты консервативного лечения детей, получивших компрессионные неосложненные переломы тел грудных и поясничных позвонков, путем исключения случаев гипердиагностики вертеброгенных фрактур.
Материал и методы исследования. За анализируемый период времени (с 1.09.2010 г. по 31.08.2013 г.) в единственное в Тюменской области детское травматолого-ортопедическое отделение, функционирующее на базе ОКБ № 2, был госпитализирован 331 ребенок в возрасте от 3 до 18 лет с предварительным диагнозом компрессионных неосложненных переломов тел грудных и поясничных позвонков. Трехдневный срок, в течение которого экстренному стационарному больному проводится весь комплекс необходимых диагностических процедур, выставляется клинический диагноз и определяется тактика лечения, позволил исключить переломы тел позвонков у 43 из 331 госпитализированных детей. Среди этих 43 детей мальчиков было 28 (65,12%) человек, девочек – 15 (34,88%), при t>2. Средний возраст пациентов составил 9 лет 8 месяцев. В структуре механизмов получения травмы этими детьми преобладали бытовой и уличный - по 11 (25,58%+13,15) случаев каждого из указанных видов травматизма. Значительно реже были зарегистрированы спортивный (8 (18,6%+13,7) случаев), школьный (7 (16,27%+13,95) случаев), автотранспортный (5 (11,62%) случаев) и производственный (1 (3,35%) случай) виды травматизма.
Для постановки клинического диагноза использовали традиционные для экстренной травматологии методы исследования: оценку жалоб, анамнез, результаты клинической и лучевой диагностики. Из лучевых методов исследования использовались обзорная рентгенография травмированного отдела позвоночника в передне-задней и в боковой проекциях, компьютерная томография, магнитно-резонансная томография.
Статистическая обработка клинического материала состояла в определении средней величины и ошибки средней величины (+m).
Результаты исследования и их обсуждение. Частота гипердиагностики компрессионных неосложненных переломов тел грудных и поясничных позвонков у детей составила 12,99%+1,84 случая. Проведенный анализ представленных возрастных характеристик позволил установить, что первое ранговое место в возрастной структуре детей с гипердиагностикой переломов тел грудных и поясничных позвонков пришлось на группу детей 8-12 лет. Второе и третье ранговые места по частоте гипердиагностики составили дети 5-8 и 15-18 лет соответственно. Реже всего гипердиагностика вертеброгенных фрактур была допущена в отношении детей до 5 лет.
При анализе гипердиагностики переломов тел позвонков по отделам позвоночника было установлено, что ошибки чаще всего допускались применительно к изолированным повреждениям грудного отдела – 37 (86,06%+7,4) клинических наблюдений. Переломы поясничных позвонков, как причина гипердиагностики, были зафиксированы в отношении 3 (6,97%) детей. Такому же количеству пострадавших – 3 (6,97%) человека – был выставлен неправильный предварительный диагноз переломов тел позвонков одновременно в грудном и в поясничном отделах позвоночника.
В общей сложности ошибки были допущены в отношении 91 позвонка, с уровня ThIII по LIII позвонки включительно. Чаще других гипердиагностика была допущена в отношении ThVII позвонка – 18 (19,78%+9,38) детей. На втором и третьем ранговых местах, по частоте гипердиагностики переломов, были ThVI и ThV позвонки - 13 (14,28%+9,7) и 11 (12,08%+9,8) случаев соответственно. Реже всего неправильный предварительный диагноз выставлялся применительно к ThX и LI позвонкам – по 1 (1,09%) клиническому наблюдению.
Известно, что часто дети получают не изолированные, а множественные переломы позвонков, при этом процесс реабилитации у них значительно продолжительнее и исходы проводимой терапии хуже [5; 6; 8; 10; 13; 14]. Учитывая эти известные факты, проанализировали: в отношении каких повреждений, единичных или множественных, чаще всего допускались случаи гипердиагностики травматических повреждений.
Как показывают результаты проведенного анализа, практически с одинаковой частотой – 15 (34,88%+12,3) и 16 (37,22%+12,08) клинических наблюдений – гипердиагностика была допущена в отношении пациентов, кому выставлялся предварительный диагноз перелома одного или двух позвонков. Реже всего – по 2 (4,65%) случая - неправильный диагноз детям выставлялся при переломах четырех и пяти позвонков.
При анализе причин, приведших к гипердиагностике компрессионных неосложненных переломов тел грудных и поясничных позвонков у детей, на наш взгляд, следует принимать во внимание несколько факторов, три из которых имеют важнейшее значение. Первое – следует помнить о том, что существуют до определенного времени не проявляющиеся нозологические формы патологии детского позвоночника, для которых характерна форма тел позвонков, напоминающая компримированные тела без всякого эпизода травмы в анамнезе [4]. Второе - необходимость проанализировать частоту гипердиагностики указанной патологии по годам, начиная с первого года проводимого исследования и далее – второй и третий годы. И третье – это квалификация дежурных травматологов-ортопедов, госпитализирующих детей с предварительным диагнозом компрессионных неосложненных переломов тел грудных и поясничных позвонков.
Анализ указанных факторов нами был проведен. Применительно к первому из факторов информация будет представлена ниже по тексту. Информация по второму фактору характеризовалась следующим: установлено, что частота детей с подтвержденным диагнозом компрессионных неосложненных переломов тел грудных и поясничных позвонков в ходе исследования снижалась: 98 (37,26%+4,88) случаев – в первый год, 83 (31,55%+5,1) – во второй и 82 (31,19%+5,11) – в третий год. Частота же случаев гипердиагностики указанных повреждений имела волнообразный характер – наряду со снижением во втором году (10 (23,25%+13,35) случаев) относительно к первому (17 (39,53%+11,85) случаев), в третий год исследования вновь отмечается подъем диагностических ошибок – 16 (37,22%+12,08) клинических наблюдений. Общий коэффициент случаев гипердиагностики переломов позвонков к действительной их компрессии составил – 6,11, т.е. 1 случай гипердиагностики приходился чуть более чем на 6 случаев действительной компрессии тел позвонков [5].
Интерес представляет полученная информация о том, зависит ли квалификация и стаж работы детского травматолога-ортопеда от частоты допускаемых им диагностических ошибок применительно к компрессионным неосложненным переломам тел позвонков. Так, за анализируемый период времени экстренную травматологическую помощь детям с повреждениями опорно-двигательного аппарата, в том числе и с травмами позвоночника, оказывали 10 врачей травматологов-ортопедов. В среднем каждый из них имел в месяц от 7 до 9 экстренных дежурств. Оказалось, что большинство случаев гипердиагностики допустили самые опытные врачи, со стажем практической работы более 15 лет – 8 (18,6%+13,92) и 7 (16,27%+13,95) случаев соответственно. Меньшее количество диагностических ошибок допустили молодые врачи-совместители со стажем работы от 1 года до 3 лет – от 1 (2,38%) до 3 (6,97%) клинических случаев.
Данный факт, на наш взгляд, можно объяснить лишь тем, что опытный врач в дежурной бригаде берет на себя ответственность в неясных ситуациях и занимается госпитализацией ребенка с оформлением его медицинской документации, в данном случае – истории болезни.
Как показало проведенное исследование, причины, приводящие к гипердиагностике компрессионных неосложненных переломов тел позвонков у детей, были различными. Самый типичный случай представлен в клиническом примере.
Обстоятельства травмы: со слов ребенка, двое суток назад, 09.12.2012 года, на тренировке по борьбе он неудачно упал на спину, после чего появились перехват дыхания в течение 10-12 секунд и боли в межлопаточной области, беспокоящие до момента обращения за медицинской помощью. Постельный режим после падения ребенок не соблюдал, посещал школьные занятия. Дежурным травматологом-ортопедом проведен весь комплекс необходимых экстренных диагностических мероприятий: собраны жалобы, анамнез, проведена тщательная клиническая диагностика. В ходе проведенной клинической диагностики установлены локальная болезненность в проекции средних грудных позвонков, напряжение паравертебральной мускулатуры межлопаточной области, болезненное ограничение объемов активного сгибания, боковых наклонов и ротации туловища, болезненная осевая нагрузка на позвоночник.
С целью подтверждения вертеброгенных фрактур выполнены рентгенологическое исследование и КТ-исследование грудного отдела позвоночника (рис. 1).
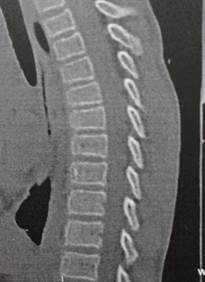
Рис. 1. Фото КТ-граммы грудного отдела позвоночника пациента Ш., 12 л. Клиновидная форма тел ThV-ThVIII позвонков
Рис. 2. Фото МРТ-граммы позвоночника пациента Ш., 12 лет. Отсутствуют МРТ-симптомы переломов тел позвонков
Считаем, что в данном клиническом наблюдении причиной гипердиагностики вертеброгенных фрактур явилась клиновидная форма средних грудных позвонков, являющаяся вариантом нормы для этого отдела позвоночника 3.
Представленный клинический пример свидетельствует о типичной ошибке при постановке правильного клинического диагноза, а значит своевременном назначении адекватной тяжести повреждения терапии.
Интересно отметить, что если процент гипердиагностики вертеброгенных фрактур у исследуемых детей составил 12,99%, то случаев гиподиагностики не было зарегистрировано ни в одном из клинических наблюдений. Под гиподиагностикой понимали состояние, когда пациенту устанавливался бы диагноз менее тяжелый, чем был на самом деле. Например, ребенку устанавливали бы диагноз ушиба мягких тканей позвоночника, а на самом деле, после проведения дополнительных методов исследования, у него бы оказался перелом одного или нескольких позвонков этого же отдела позвоночника.
Заключение. На основании проведенного исследования считаем, что ключевыми вопросами в профилактике гипердиагностики вертеброгенных фрактур является знание анатомо-физиологических особенностей растущего детского позвоночника, учет механизма травмы тяжести полученного повреждения и необходимость проведения МРТ-исследования, особенно при стертой клинической и рентгенологической картине. Неукоснительное соблюдение этих основополагающих принципов экстренной травматологии позволит снизить частоту случаев гипердиагностики переломов позвонков у детей.
Н. А. Боев МУЗ Городская клиническая больница № 9, г. Челябинск
Компрессионные переломы тел позвонков в детском возрасте являются относительно частым видом травм, и в настоящее время отмечается тенденция к их увеличению. При этом причины могут быть самые различные: гиподинамия и бытовые условия, экологические факторы, а также улучшение диагностики.
Особую значимость имеют экологические факторы, влияющие на прочность позвонков, в результате чего возникает несоответствие степени травмы и повреждения позвонков. Необходимо отметить, что эластичность позвоночно-дискового комплекса в целом у детей часто предохраняет позвонки от тяжелых повреждений.
Для диагностики компрессионных переломов тел позвонков у детей большое значение имеет выяснение обстоятельства травмы. Наиболее частой причиной возникновения компрессионных переломов тел грудных позвонков у детей является форсированное сгибание туловища или в
результате внешнего воздействия, или при падении на спину. Так, при анализе 52 случаев неосложненных компрессионных переломов тел позвонков у детей, по данным нашей больницы, причина падения с различной высоты: II этажа здания, дерева, перекладины, качелей встретились в 28 (53,8%) случаях; форсированное сгибание позвоночника во время борьбы, выполнении кувырков - 6 (11,5%); паде¬ние на спину во время бега, прыжков - 11 (22%); ДТП - 7 (12,7%).
По возрасту дети распределились следующим образом: от 3 до 7 лет - 5 детей, от 5 до 10 лет - 18, от 10 до 15 лет - 29. Мальчиков было 28, девочек - 24.
При падении на ноги или ягодицы страдают тела нижнегрудных и поясничных позвонков, при падении вниз головой - тела шейных и верхнегрудных позвонков. Здесь необходимо отметить, что в последнее время значительно возросло количество детей с компрессионными переломами, возникающими в результате минимальной травмы (падение на спину на ровном месте, кувырок и др.), при этом повреждаются тела нескольких позвонков, как смежных, так и через один или несколько сегментов.
По виду травматизма первое место занимает уличная травма - 29 случаев, затем бытовая - 7, спортивная - 6, школьная - 5, прочие - 5.
Сразу после травмы все дети жалуются на боли в области повреждения, интенсивность которых нарастает при нагрузке на позвоночник. У детей часто возникают иррадиирущие боли: при травме верхнегрудного отдела боли возникают в шейном отделе, при травме среднегрудного отдела - в грудной клетке, при травме поясничного отдела - в животе.
Интенсивность и длительность болей часто не соответствуют тяжести анатомического повреждения. Часто боли носят кратковременный характер и исчезают через несколько дней после травмы, даже в наблюдениях, когда не проводилось соответствующего лечения. Однако в последнем случае ноющие боли и неприятные ощущения в спине, которые усиливаются при статистической нагрузке и при выполнении физической работы, возобновляются спустя несколько недель.
Среди клинических признаков компрессионного перелома тела позвонка у детей наиболее характерными являются: напряжение паравертебральных мышц в месте повреждения, болезненность при пальпации и перкуссии остистых отростков поврежденных позвонков, боли в месте перелома при осевой нагрузке, ограничение подвижности позвоночника. Необходимо отметить, что клинические проявления компрессионного перелома тел позвонков у детей даже в первые сутки после травмы не всегда достаточно выражены.
Основным, наиболее информативным методом обследования, позволяющим установить наличие компрессионного перелома, является рентгенографический. Рентгенограммы выполняются с центрацией на предполагаемое место повреждения в двух проекциях - переднезадней и боковой. Признаками компрессионного перелома на переднезадних спондилограммах являются: углубление талии тела позвонка, боковая клиновидность и расширение тени тела позвонка; на боковых спондилограммах - клиновидная деформация тела различной степени выраженности, ступенеобразная деформация замыкательных пластинок, сползание замыкательной пластинки с образованием клиновидного выступа на вентральной поверхности позвонка, уплотнение костной структуры тела позвонка, расширение межпозвонкового пространства, а у детей младшего возраста - асимметричное расположение или отсутствие центральной сосудистой щели при ее наличии у смежных позвонков.
Несмотря на большое количество рентгенологических признаков компрессионного перелома, в ряде случаев, особенно когда имеет место легкая травма, наступившая при нетипичных обстоятельствах, рентгенологический диагноз остается также сомнительным. Это связано как с рентгенологическими особенностями тел позвонков у детей, так и с возросшим количеством детей, имеющих диспластические и дистрофические изменения. В этом случае помощь оказывает томография, а еще лучше - магнитно-резонансная томография. Сущность метода заключается в том, что в результате травмы происходят нарушение кровообращения в костной ткани и отек костного мозга позвонка. На магнитно-резонансной томограмме мы всегда видим усиление сигнала от травмированных позвонков, которое при адекватном лечении исчезает к двум месяцам после травмы. Усиление сигнала от позвонков, имеющих даже незначительную клиновидность, расценивается как компрессионный перелом, и наоборот, отсутствие сигнала при наличии клиновидности и компрессии расценивается как диспластическая причина рентгенологических изменений. Магнитно-резонансная томография помогает нам оценить состояние межпозвонковых дисков, а также состояние позвоночного канала. Иногда усиление сигнала распространяется на соседние позвонки. В этом случае можно говорить о контузии этих позвонков или о реактивных изменениях в них. На лечебную тактику в остром периоде такие изменения не влияют, а окончательный диагноз, т. е. количество компрессированных позвонков, устанавливается после контрольной рентгенографии или магнитно-резонансной томографии. В ряде случаев используется компьютерная томография, хотя в детском возрасте желательно обходиться без данного вида исследования.
Таким образом, диагностика компрессионных переломов тел позвонков у детей должна быть направлена как на установление точной локализации травмированных позвонков и тяжести повреждения, так и на выявление патологических изменений, происходящих в травмированной костной, хрящевой и окружающих позвоночный столб мягких тканях, а также в других органах и системах пострадавшего ребенка.
Лечение во всех наблюдаемых нами случаях проводилось в условиях стационара. Назначали строгий постельный режим на щите с приподнятым головным концом, разгружая позвоночник с помощью вытяжения лямками за подмышечные впадины или на петле Глиссона. Со 2-го дня с момента поступления назначалась магнитотерапия на область поврежденных позвонков, проводился электрофорез с новокаином с целью уменьшения болевого синдрома. Начиная с 5-7 дня назначалась лечебная гимнастика, массаж мышц спины, парафинолечение. Все лечебные мероприятия производились непосредственно в палате. Средний срок лечения в стационаре составил 30 дней. К концу этого срока ребенка постепенно ставили на ноги, но обязательно в спиноразгибателе или корректоре осанки.
Необходимо отметить, что детей при отсутствии выраженного болевого синдрома очень сложно удержать на строгом постельном режиме. В случаях недисциплинированности ребенка (27% от всех наблюдений) ребенку накладывали гипсовый корсет или корсет из скотч-каста, в котором пациента выписывали на амбулаторное лечение.
В данных случаях фиксация корсетом продолжалась от 2-х до 4-х месяцев, в зависимости от степени компрессии тел позвонков и их количества. В амбулаторных условиях пациенты подлежали диспансерному наблюдению в течение года. Учебный процесс осуществлялся в индивидуальном порядке на дому в положении лежа. Рекомендовалось исключить нагрузки в положении сидя в течение 5-6 месяцев.
Через полгода пациенты, как правило, приступали к занятиям в школе с ограничением физических упражнений (бег, прыжки и т. д.) в течение года. Во всех случаях было достигнуто полное функциональное выздоровление.
Анализируя отдаленные наблюдения через 3-5 лет, необходимо отметить остающуюся клиновидную деформацию тел позвонков на спондилограммах, которая с увеличением возраста пациента увеличивается и в сроках остаточных явлений.
Таким образом, благоприятные результаты при консервативном лечении возможны при исключении осевой нагрузки на поврежденные позвонки (строгое соблюдение постельного режима, исключение осевой нагрузки в положении сидя), профилактике снижения тонуса мышц спины и нижних конечностей (массаж, ЛФК).
Причины и частота встречаемости
Для детей характерны компрессионные переломы, которые относятся к серьезным повреждениям опорно-двигательного аппарата. Они занимают относительно скромное место в травматологии детского возраста (1—2%), однако при неправильном лечении могут привести к инвалидности (асептический некроз позвонка, кифосколиоз и др.).
Это объясняется анатомо-физиологическими особенностями растущего организма. Позвоночник у детей обладает повышенной гибкостью благодаря большей высоте межпозвоночных хрящевых дисков, прочности связочного аппарата и подвижности на всех уровнях позвоночного столба.
Наиболее частой причиной повреждения является падение с высоты (дерево, качели, крыша сарая, гаража или дома) или на уроках физкультуры, тренировках, при прыжках в воду и др. Повреждения, вызванные действием силы, сгибающей позвоночник дугой, наблюдаются при падении с высоты на ягодицы, при кувырке, падении на голову и др.
Симптомы компрессионных переломов тел позвонков у детей
Неврологическая симптоматика с парезами и параличами конечностей и нарушение функции тазовых органов встречаются редко, они наблюдаются в основном при переломах тел позвонков со смещением и спондилолистезе.
При травме среднегрудного отдела позвоночника отмечается довольно характерная жалоба детей на затруднение при дыхании вплоть до кратковременной задержки.
Для повреждения шейных позвонков характерно вынужденное положение головы, напряжение мышц шеи и ограничение вращательных движений и наклона головы.
Компрессионные переломы позвонков у ряда больных (26%) сопровождаются посттравматическим радикулярным синдромом, который обусловлен раздражением корешков спинномозговых нервов и мозговых оболочек. Имеются наблюдения, когда компрессия нескольких позвонков симулировала симптоматику острого живота, а ошибки в диагностике приводили к напрасной лапаротомии.
Рентгенологические признаки компрессионного перелома позвонков у детей
Для компрессионного перелома тела позвонка характерны следующие рентгенологические признаки:
клиновидная деформация различной степени,
сползание замыкательной пластины с образованием клиновидного выступа,
ступенчатая деформация передней поверхности тела позвонка, нарушение топографии межсегментарной борозды,
увеличение межпозвоночного пространства,
образование кифотических искривлений позвоночника вследствие смещения заднего отдела тела позвонка в позвоночный канал, подвывих в межпозвоночных суставах. Кроме того, на спондилограмме можно выявить уплотнение структуры поврежденного позвонка, углубление талии, нарушение целости замыкательной пластинки, а также боковое снижение высоты тела позвонка на рентгенограмме в переднезадней проекций. Для уточнения диагноза могут быть использованы дополнительные методы исследования: рентгенография в латеропозиции, томография поврежденного участка позвоночника, радиоизотопное исследование, электромиография.
Лечение
Основная задача лечения детей с компрессионными переломами заключается в возможно ранней и полной разгрузке переднего отдела позвоночника. Это достигается вытяжением. При повреждении шейного или верхнегрудного отдела позвоночного столба вытяжение осуществляют с помощью петли Глиссона, ниже XI грудного позвонка — при помощи лямок за подмышечные впадины и реклинатора.
Лечебную физкультуры назначают с 1-го дня и проводят по 5 периодам. Ношение корсета рекомендуется при переломах трех и более позвонков (особенно нижнегрудных и поясничных), а также при осложненных переломах позвоночника. Восстановление высоты поврежденного тела позвонка происходит в течение 1,5—2 лет, что и определяет срок диспансерного наблюдения. Г. М. Тер-Елиазаров придерживается более активной тактики: раннее корсетирование с реклинацией (корсет из поливика) и адекватные лечебная физкультура, массаж мышц спины и физиотерапевтические процедуры.
Необходимо отметить, что эластичность позвоночно-дискового комплекса в целом у детей часто предохраняет позвонки от тяжелых повреждений.
При анализе 52 случаев неосложненных компрессионных переломов тел позвонков у детей , по данным нашей больницы, причина падения с различной высоты встретилась в 28 (53,8%) случаях; форсированное сгибание позвоночника - в 6 (11,5%), падение на спину - в 11 (22%), ДТП - в 7 (12,7%). По возрасту дети распределились следующим образом: от 3 до 7 лет - 5 детей, от 5 до 10 лет - 18, от 10 до 15 лет - 29. Мальчиков было 28, девочек - 24. По виду травматизма первое место занимает уличная травма - 29 случаев, затем бытовая - 7, спортивная - 6, школьная - 5, прочие - 5.
Среди клинических признаков компрессионного перелома тела позвонка у детей наиболее характерными являются: напряжение паравертебральных мышц в месте повреждения, болезненность при пальпации и перкуссии остистых отростков поврежденных позвонков, боли в месте перелома при осевой нагрузке, ограничение подвижности позвоночника. Необходимо отметить, что клинические проявления компрессионного перелома тел позвонков у детей даже в первые сутки после травмы не всегда достаточно выражены. Основным, наиболее информативным методом обследования, позволяющим установить наличие компрессионного перелома, является рентгенографический. Признаками компрессионного перелома на переднезадних спондилограммах являются: углубление талии тела позвонка, боковая клиновидность и расширение тени тела позвонка; на боковых спондилограммах - клиновидная деформация тела различной степени выраженности, ступенеобразная деформация замыкательных пластинок, сползание замыкательной пластинки с образованием клиновидного выступа на вентральной поверхности позвонка, уплотнение костной структуры тела позвонка, расширение межпозвонкового пространства, а у детей младшего возраста - асимметричное расположение или отсутствие центральной сосудистой щели при ее наличии у смежных позвонков.
В ряде наблюдений, особенно при легкой травме, наступившей при нетипичных обстоятельствах, рентгенологический диагноз остается также сомнительным. В этом случае помощь оказывает томография, а еще лучше магнитно-резонансная томография. Лечение во всех наблюдаемых нами случаях проводилось в условиях стационара. Назначали строгий постельный режим на щите с приподнятым головным концом, разгружая позвоночник с помощью вытяжения лямками за подмышечные впадины или на петле Глиссона. Со 2-го дня пострадавшим назначалась магнитотерапия на область поврежденных позвонков, проводился электрофорез с новокаином для уменьшения болевого синдрома. Начиная с 5-7 дня назначалась лечебная гимнастика, массаж мышц спины, парафинолечение. Все лечебные мероприятия производились непосредственно в палате. Средний срок лечения в стационаре составил 30 дней. К концу этого срока ребенка постепенно ставили на ноги, но обязательно в спиноразгибателе или корректоре осанки.
Детей при отсутствии выраженного болевого синдрома очень сложно удержать на строгом постельном режиме. В 27% от всех наблюдений ребенку накладывали гипсовый корсет или корсет из скотч-каста, в котором пациента выписывали на амбулаторное лечение. В данных случаях фиксация корсетом продолжалась от 2-х до 4-х месяцев в зависимости от степени компрессии тел позвонков и их количества. В амбулаторных условиях пациенты подлежали диспансерному наблюдению в течение года. Учебный процесс осуществлялся в индивидуальном порядке на дому в положении ребенка лежа. Рекомендовалось исключить нагрузки в положении сидя в течение 5-6 месяцев. Через полгода пациенты, как правило, приступали к занятиям в школе с ограничением физических упражнений (бег, прыжки и т.д.) в течение года. Во всех случаях было достигнуто полное функциональное выздоровление.
Проанализировав отдаленные результаты через 3-5 лет, мы отметили клиновидную деформацию тел позвонков на спондилограммах, которая, по мере того как пациенты становились старше, увеличивалась и в сроках остаточных явлений.
Боев Н.А., Пронин И.О.
МУЗ "Городская клиническая больница №9", г. Челябинск

- Причины повреждения
- Классификация повреждений
- Клинические проявления
- Диагностика болезни
- Подходы к лечению
- Реабилитация после травмы
- Прогноз для ребенка
Причины повреждения
Компрессионный перелом позвоночника у детей: симптомы и лечение
Основная причина развития компрессионного перелома — травма. Травматическое воздействие может быть разной силы. К компрессии позвонков приводят следующие травмы:
- удар головой о воду при нырянии с большой высоты;
- падение с высоты, во время прыжков или бега;
- черепно-мозговая травма в результате удара твердого предмета;
- дорожно-транспортное происшествие;
- травматические повреждения во время занятий спортом.
Повреждения грудного отдела и других частей позвоночного столба развиваются у детей при наличии факторов риска: питание с небольшим количеством витаминов и микроэлементов, метастазы злокачественных новообразований в позвонки, бактериальный остеомиелит и др. Компрессия у новорожденных связана с родовой травмой.
Классификация повреждений
В зависимости от причин повреждения заболевание разделяют на три степени тяжести:
- сдавление первого уровня характеризуется уменьшением высоты тела позвонка менее чем на 30%. Подобная компрессия стабильная и не требует проведения оперативных вмешательств;
- вторая степень характеризуется уменьшением размера позвонка до 50%. Изменения в костной ткани, сопровождающие компрессию, приводят к его смещению;
- сдавление третьей степени — высота позвонка уменьшается более чем на половину. В результате этого возникает сдавление спинного мозга и у пациента развиваются неврологические симптомы.
Врачи устанавливают характер повреждения позвонков: единичный или множественный. Это необходимо для подбора методов лечения и определения прогноза для ребенка.
Клинические проявления
Специфическая черта симптомов при компрессии позвонков — слабая выраженность клинических признаков несмотря на то, что компрессия может быть существенной. Если заболевание не сопровождается повреждением нервных структур и другими осложнениями, болевые ощущения в спине проходят через 2–3 дня. В отсутствие терапии возможен их рецидив и быстрое прогрессирование патологии.
Осложненный компрессионный перелом сопровождается парезами, параличом, появлением чувства покалывания или жжения на руке или ноге. Симптоматика прогрессирует, так как поврежденный позвонок разрушается и смещается по отношению ко всему позвоночнику.
При появлении боли в спине и неврологических симптомов после травмы родителям необходимо сразу обратиться за медицинской помощью. Врач проведет обследование и назначит лечение.
Диагностика болезни
Обычная симптоматика травмы: ребенок жалуется на боль в области позвоночного столба. При внешнем осмотре родители отмечают небольшой отек и покраснение кожи, а также постоянное напряжение околопозвоночных мышц. При любых движениях головой или туловищем болевые ощущения усиливаются. В области травмы может быть гематома.
Компрессионный перелом грудного отдела на рентгенограмме
Ребенок с подозрением на компрессионный перелом госпитализируется. Диагноз основывается на жалобах, анамнезе заболевания и внешнем осмотре. Основной метод диагностики — рентгенологическое исследование позвоночника. С этой целью проводят прицельную рентгенографию отделов позвоночного столба или компьютерную томографию. КТ позволяет врачу получить объемное изображение костей и оценить выраженность в них патологических изменений.
При подозрениях на повреждение спинного мозга и его корешков проводят магнитно-резонансную томографию. Дети с неврологической симптоматикой консультируются у врача-невролога. Он исследует функции спинного мозга и выставляет диагноз.
Подходы к лечению
Переломы в детском возрасте срастаются быстрее, так как костная ткань активно кровоснабжается. Если перелом не осложнен повреждением нервных структур, лечение носит консервативный характер. Больному показана полная разгрузка позвоночного столба с первого дня заболевания.
Дальнейшее сдавление и деформацию позвонков предупреждают с помощью ортопедических изделий. При травмах шейного отдела используют петлю Глиссона, а при повреждении грудных костей — кольца Дельбе. У больных используют валики для реклинации, позволяющие уменьшить нагрузку на поврежденные позвонки.

Лечение заболевания комплексное
Негативные последствия для здоровья детей наступают при осложненных переломах. В этих случаях проводят хирургические вмешательства. Они заключаются в правильном сопоставлении костей и высвобождению нервных структур. Кифо- и вертебропластика — малоинвазивные вмешательства, заключающиеся во внутрипозвонковом введении цемента. Это обеспечивает восстановление их прочности и фиксацию.
Реабилитация после травмы
Все дети с компрессионным переломом позвоночника проходят восстановительные процедуры. Они разделены на три этапа и проводятся с первого дня повреждения. Первый период, продолжающийся неделю после травмы, направлен на поддержание нормальной работы легких и других органов грудной клетки. Для двигательной реабилитации пациент в положении лежа сгибает и разгибает стопы, а также кисти.
Второй этап реабилитации (2–3 неделя) позволяет укрепить мышечный корсет туловища и мышцы конечностей. Ребенок под присмотром специалиста по ЛФК пассивно или активно совершает движения в руках и ногах. Лечебная физкультура на заключительном этапе восстановления проводится по 6–8 неделю. Ребенка готовят к переходу из горизонтального в вертикальное положение. Изначально движения в руках и ногах выполняют лежа, затем на четвереньках. Используются специальные поддерживающие корсеты и реабилитационные костюмы, снижающие нагрузку на позвоночник. В поздний реабилитационный период вводят плавание в виде пассивного нахождения в неглубоком бассейне под контролем специалистов.
Самолечение при компрессионных переломах недопустимо. Оно может стать причиной прогрессирования повреждений и неврологических нарушений.
В первые 6 месяцев после травмы детям показан лечебный массаж. Сначала его проводит специалист в больнице, а после выписки родители. Массажное воздействие улучшает кровоснабжение в мышцах, обеспечивает их питание и поддержание нормального мышечного тонуса. В первые недели после травмы используются простые массажные приемы в виде поглаживаний и растирания. Воздействие на глубокие мышцы запрещено. Оно вводится на втором этапе восстановления. Лечебный массаж продолжается от 20 до 30 минут и выполняется 3–4 раза в неделю.
Вспомогательное значение для восстановления целостности позвонков имеют физиотерапевтические процедуры. Они стимулируют кровообращение и ускоряют рост поврежденных тканей. В первые дни после травмы назначают лазеротерапию, воздействие магнитными полями и электрофорез. С 3–4 недели проводят парафинотерапию, озокерит и УВЧ. Данные методы противопоказаны в остром периоде болезни.
Прогноз для ребенка
Прогноз при неосложненном переломе благоприятный. Комплексная терапия позволяет обеспечить сращение фрагментов позвонков. Важное значение при этом имеет реабилитация, так как она определяет эффективность проводимых лечебных мероприятий. Если перелом сопровождался смещением костных фрагментов и другими осложнениями, у ребенка развиваются негативные последствия травмы в виде сколиоза, спондилита, остеохондроза, асептического некроза костной ткани и др. В этих случаях выздоровление зависит от своевременности хирургического лечения.
Компрессионные изменения в позвонках у детей относят к тяжелым патологиям, которые в течение первых дней могут не приводить к выраженным симптомам. Ребенок жалуется на боль в области спины и дискомфорт, возникающий в позвоночнике при движениях. Своевременное обращение к врачу и проведение рентгенологического исследования позволяет выявить перелом костных структур. В зависимости от степени их повреждения назначают терапию. В неосложненных случаях проводят консервативное лечение, а при выраженном разрушении позвоночника и неврологических симптомах — хирургические вмешательства.
Читайте также:


