Киста и спина бифида
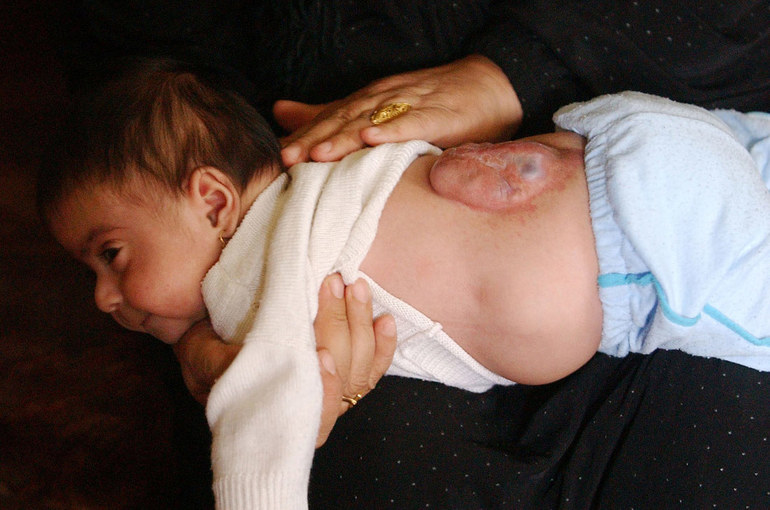
Спина бифида является врожденной и неизлечимой аномалией. Если диагностировано такое заболевание, значит, позвоночные звенья не сформированы окончательно, соответственно недоразвитым остался спинной мозг. У развивающегося плода осталась открытой нервная трубка. При такой болезни наблюдаются серьезные отклонения в развитии. Патология редко развивается у взрослых.
- 1. Общее описание патологии
- 2. Стадии заболевания
- 3. Причины болезни
- 4. Основные симптомы
- 5. Диагностические меры
Расщепление позвоночника, так называется обозначенная патология, не подвержено эффективному лечению.
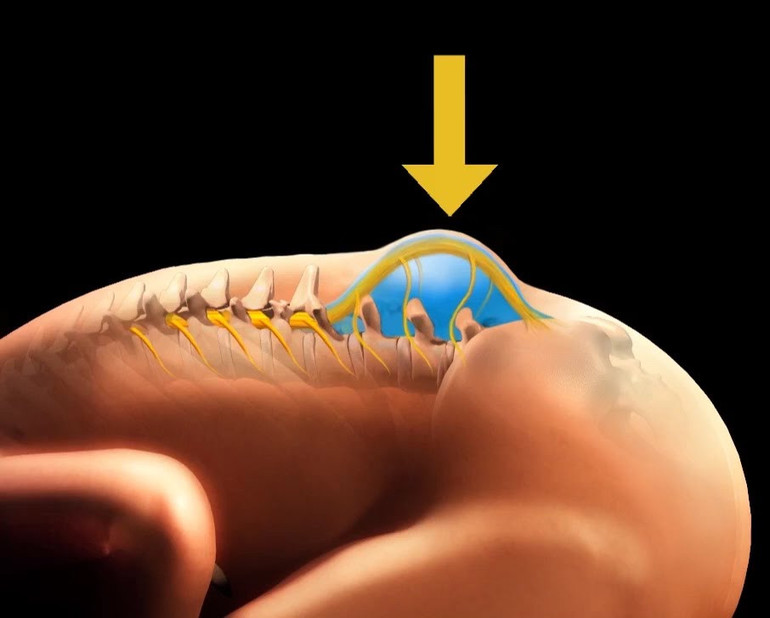
Обеспечивается сильное негативное действие на нервную систему с последующим искажением формирования мышечной ткани и развития двигательной функции. Обозначенное состояние человек терпит всю жизнь.
Складывается сложная ситуация, поскольку с самого рождения малыш носит специальный корсет, обеспечивающий хотя бы минимальную подвижность. А также это приспособление призвано облегчить состояние при движении в инвалидном кресле.

Разрушение позвонков в большинстве случаев наблюдается в соединениях на участках S1 и L5. Форма тяжести такого нарушения бывает средней и тяжелой. В первом случае расщеплению подвергаются только позвонки с полной утратой их работы. Что касается спинного мозга, он может повреждаться в незначительной степени или же остается целым. Если своевременно и правильно проводится операция, имеются незначительные шансы на восстановление мозговой деятельности.
Тяжелая форма не предполагает восстановления нарушенных функций. Терапия направлена только на облегчение состояния пациента. Патология представлена тремя этапами:
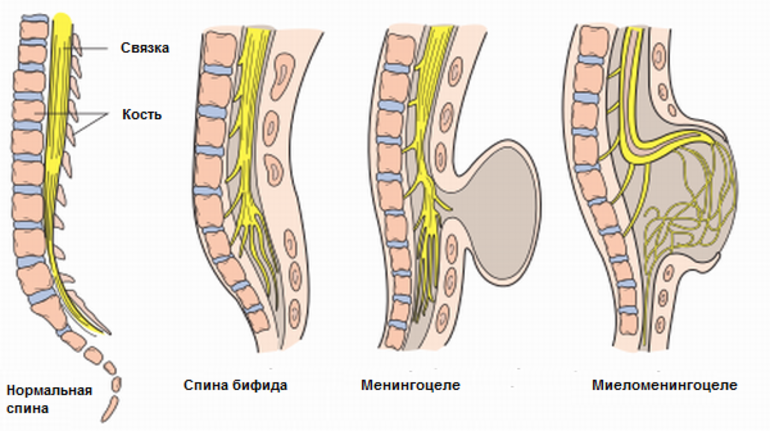
- 1. Спина бифида оккульта считается самой простой стадией без явной визуализации. Пояснично-крестцовый дефект в виде опухолей и кист просматривается только на рентгеновском снимке. Яркие симптомы отсутствуют и проявляются только в период, когда малыш начинает ходить. Явным признаком нарушения является недержание мочи.
- 2. Миеломенингоцеле обнаруживается сразу же после появления на свет. В дефектной зоне нарушенной кости проступает мозговая оболочка, на месте которой с течением времени создается мешок, наполненный жидкостью. Кожный покров в пораженном месте покрывается гемангиомами, ямками, обрастает волосами. Спинной мозг нарушен или не затронут.
- 3. Липоменингоцеле имеет разительное отличие. Жировая и липоидная клетчатка проникает сквозь спинномозговую оболочку, обеспечивая определенное давление. Под его действием нарушается мозговая работа. В некоторых случаях на месте деформированного фрагмента появляется соединительнотканное или жировое уплотнение.
Такие повреждения негативно сказываются на поясничном отделе и прилегающим к нему органам (прямая кишка, мочевой пузырь), которые утрачивают нормальную функцию.
Самая сложная стадия патологии — миеломенингоцеле. В этом случае образовавшаяся грыжа не покрывается кожей. Если обнаруживаются шансы на выживание малыша, патология сопровождается умственными отклонениями, парезами, недержанием, параличом. Может развиться гидроцефалия. Детям с такими отклонениями после появления на свет создаются стерильные условия, поскольку имеется большая вероятность инфицирования раны с последующим летальным исходом.


Зачатие у женщины запускает сложную цепочку процессов. Позвоночник и мозг у плода закладываются в виде пластины, которую составляют плоские клетки. Далее она принимает форму трубки. Нельзя установить точную причину расщепления нервной трубки. Следует учитывать наследственный фактор, экологическое влияние, пищевой воздействие. Самыми частыми причинами выступают следующие состояния:

- длительная антибиотикотерапия, прием противосудорожных медикаментов;
- дефицит витаминов группы В;
- повышенный уровень глюкозы в крови у будущей матери;
- генетический фактор;
- слишком поздняя или ранняя беременность;
- неправильный рацион женщины, влекущий быстрый набор веса;
- алкоголизм и курение в период вынашивания плода;
- простудные, инфекционные болезни в первом триместре;
- регулярное посещение бань, саун с перегревом тела.

Отсутствуют однотипные признаки, указывающие на spina bifida s1. На интенсивности их проявления сказывается степень тяжести и форма болезни. Сразу после рождения возможны такие симптомы:
- в области поясницы появляется мешкообразное образование;
- в месте возможного дефекта наличие родинки, впадины;
- интенсивное выпячивание кожного покрова, наличие открытого мозга с нервными окончаниями.
При развитии сложной патологии к перечисленным симптомам присоединяется нарушение работы кишечника и мочевыделительной системы, паралич ног, недержание. Существуют также более серьезные признаки спины бифида:
- перемещение патологии в шейный отдел с нарушением глотательного рефлекса, изменением речи;
- гидроцефалия, требующая хирургического вмешательства или наложения шунта;
- кифоз, сколиоз, дисплазия;
- неуравновешенное психоэмоциональное состояние;
- раннее половое созревание;
- ожирение;
- нарушение миокарда;
- дерматологические поражения;
- нарушение в работе дыхательной системы;
- неправильное развитие спинных мышц и мускулатуры;
- дисфункция зрительного нерва.
Существуют методы по выявлению аномального опасного развития еще в эмбриональном периоде. С этой целью задействуются следующие процедуры:
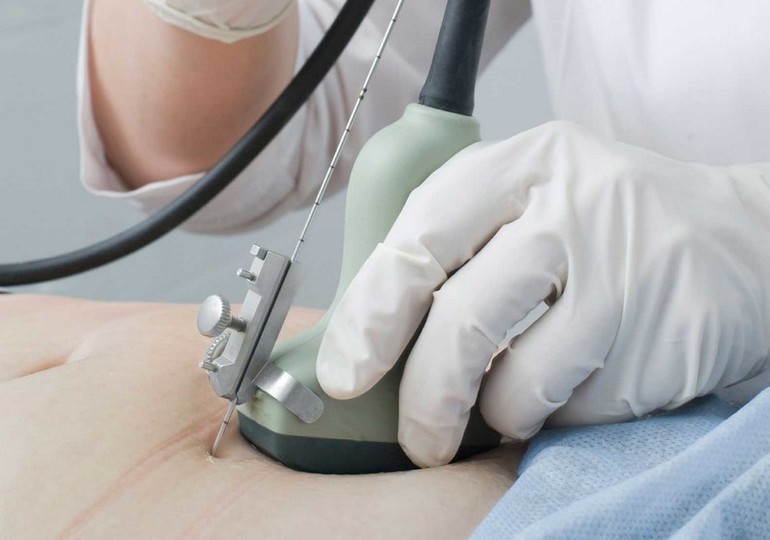
- 1. Амниоцентез, при котором в брюшную полость женщины вводится специальная игла для забора жидкости из амниотического мешка. Анализ такого материала указывает на наличие дефекта незакрывшейся трубки. Но при наличии минимальных отклонений даже эта точная процедура не определяет патологию.
- 2. УЗИ, которое проводится на протяжении всей беременности. Обследование не несет опасности для здоровья, показывает различные нарушения в развитии эмбриона.
- 3. В период от 15 до 20 недели проводится анализ крови на альфа-фетопротеин, который показывает аномальное развитие скелета.
- 4. При отсутствии симптомов болезни или слабых ее признаках проводится КТ, МРТ, рентген. Такие меры показывают наличие спины бифида в легкой форме.
Болезнь специфическая и не подвергающаяся терапии. Основная задача близких родственников и медицинских специалистов направлена на облегчение проявляющихся симптомов, предотвращение побочных действий со стороны прямой кишки и мочевой системы. Основная задача врачей заключается в следующем:
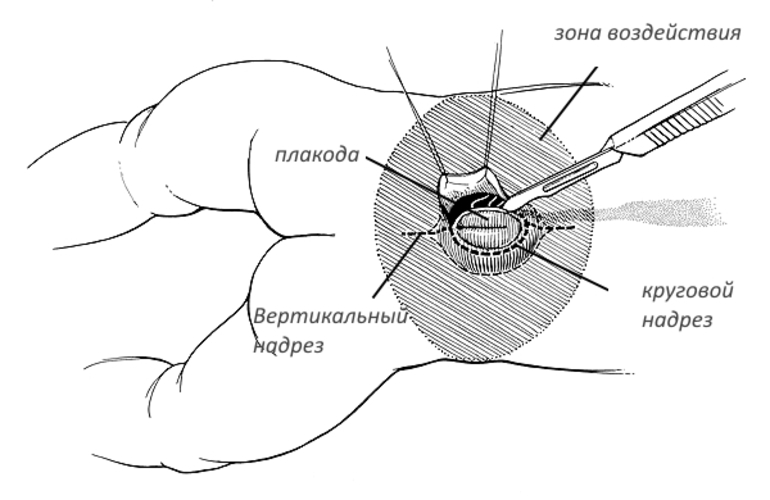
- остановка произвольных выделений мочи и каловых масс;
- налаживание мочеиспускания;
- поддержание нормальных функций внутренних органов;
- хирургическое вмешательство в зоне расщепленного позвонка;
- купирование позвоночных синдромов.

Чаще всего разрушительные процессы происходят именно в пятом позвонке, что приводит к дисфункции мочеиспускательной системы, непроизвольному выходу фекалий, наступает полная иннервация сфинктеров. Для отведения мочи используются стерильные катетеры, проводятся мероприятия для укрепления функции прямой кишки.
Если наблюдается целеустремленность пациента, для восстановления работы мочевого пузыря задействуется электротерапия, различные физиотерапевтические методы, блокада новокаином.
Однако такие методы действуют не во всех случаях спины бифида. Иногда сфинктер слишком сильно спазмирует, для его расслабления используется ботулотоксин. Подобные меры способствуют разрушению волокон, при этом экстренное вмешательство часто оправдано целью спасения жизни. При длительном удержании урины может наступить смерть пациента из-за интоксикации организма.
Часто при описываемой аномалии операция не нужна. Стома, накладываемая на мочевой пузырь, устраняет проблему с интоксикацией и осложнениями, оказываемыми на почки. Искусственное отверстие между наружным выходом и органом создается из тканей аппендикса, не склонных к отторжению.
В современной медицине многие проблемы при диагностированной патологии решаются с помощью биоорганических, пластиковых имплантов. Они используются для замены сфинктеров, после чего у пациента восстанавливается способность по контролю отведения кала, мочи.
Операция на спинном мозге является очень опасной, поскольку имеется большая вероятность проявления инфицирования под оболочкой. Позвоночный столб также можно заменить имплантатом. Межпозвоночные диски подвергаются протезированию. Нужно понимать, что реабилитационный период будет долгим и очень тяжелым. Процедуры, направленные на восстановление, вызывают дискомфорт, так как пациент должен находиться в неподвижном состоянии. За больным должен осуществляться регулярный уход, ему нужны комфортные условия и внимание.
Процесс расщепления происходит не только в поясничном отделе, он может поражать шейный или грудной отдел позвонка. При таких патологиях терапевтические меры направлены на нормализацию работы пищеварительной системы. Питание осуществляется внутривенно, поскольку наблюдается дисфункция ферментативного отдела желудка, нарушение моторики кишечника.
Предотвратить пожизненную инвалидность можно только при купировании развития стадии синдрома. Это возможно после нормализации общего состояния пациента, и в этом случае оперативное вмешательство является обязательным.
Лечение спины бифида начинается только после рождения малыша. Удачный исход напрямую зависит от правильной перинатальной диагностики. Кесарево сечение предотвращает дополнительный травматизм, который может получить младенец. Более того, обеспечиваются максимально стерильные условия.
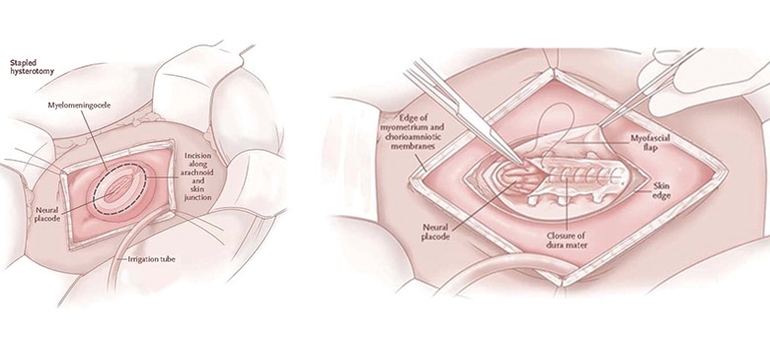
Если обнаружено менингоцеле или миеломенингоцеле, оперативное вмешательство проводится незамедлительно.
В ходе операции закрывается деформированная трубка, в результате чего сохраняется костный мозг. Стоит понимать, что специалисты не в состоянии полностью восстановить нервы, необратимые процессы скажутся на дальнейшем развитии.
Известны случаи, когда нарушенная трубка закрывалась, а дефект в позвонках устранялся непосредственно в утробе матери. Однако подобные техники являются единичными. Основные процедуры после операции:
- физиотерапия;
- ЛФК;
- ношение корсетов;
- применение ортезов.
На последствия спины бифида оказывает действие много факторов. Учитывается степень возможного повреждения спинного мозга, сопутствующие аномалии.
Положительный исход терапии зависит от имеющихся нарушений, своевременности проведения лечения, правильных профилактических процедур в реабилитационный период, которые предотвратят наступление осложнений.
Неблагоприятный прогноз чаще озвучивается при обнаружении патологии грудного отдела.
Неоднозначным будет развитие событий при выявлении гидроцефалии, кифоза, врожденных дополнительных пороков, начальных стадий гидронефроза. В этом случае большое значение имеет общее состояние пациента и качество проводимой терапии.
Когда результатом шунтирования мозговых желудочков является осложнение или дисфункция почек, речь может идти о летальном исходе.
Фиксированный спинной мозг (ФСМ). Симптомы, связанные с фиксацией спинного мозга, могут создать фиксированный спинной мозг (ФСМ). Патофизиология подробно исследована Ямада. Считается, что клинические симптомы вызваны дисфункцией нейронов из-за растяжения. Натяжение обычно происходит между каудальным концом спинного мозга и самой нижней парой зубчатых связок на уровне Th12-L1. Фиксированный спинной мозг (ФСМ) характеризуется неврологическими и/или урологическими и/или ортопедическими симптомами. Типичны моторный и сенсорный дефицит в нижних конечностях, недержание мочи и сколиоз. Развитие симптомов и, следовательно, формирование фиксированного спинного мозга (ФСМ) не может быть предсказано и может произойти в дальнейшем.
Появление поздних симптомов, возникающих у взрослых, может быть выявлено не всегда. Преобладающим симптомом является боль в нижней части спины, но боль обычно усиливается при физической нагрузке, в частности, при сгибании и разгибании поясничного отдела позвоночника.
Хирургическое лечение фиксированного спинного мозга (ФСМ) у взрослых эффективно. Показания к профилактическому лечению бессимптомной ФСМ четко не установлены и зависят отчасти от типа врожденной аномалии.
а) Липомиеломенингоцеле (ЛМЦ). Липомиеломенингоцеле (ЛМЦ) или врожденные пояснично-крестцовые липомы, являются наиболее важным типом spina bifida occulta. Заболеваемость является неопределенной, отражая конкретные серии, но оценивается как 4-8 на 100000. Патогенез связан с нарушенной дифференциацией спинальной мезодермы. К альтернативным объяснениям относится вторичное открытие нервной трубки под кожей.
В зависимости от локализации на спинном мозге можно выделить различные типы липомы: каудальные, дорсолатеральные и каудолатеральные липомы. Хотя ЛМЦ покрыты кожей, при наличии подкожной липомы или типичных кожных стигмах необходима МРТ. Большинство липомиеломенингоцеле (ЛМЦ) дают симптоматику фиксированного спинного мозга (ФСМ), но некоторые с рождения протекают бессимптомно. Развитие фиксированного спинного мозга (ФСМ) нельзя предсказать. Было установлено, что несмотря на профилактическое лечение у бессимптомных больных, неврологические симптомы сохранялись почти у 60% пациентов через 12 лет. Следствием стало предположение, что развитие симптомов определяется не только наличием липомы, но и миелодисплазией, на которую не может повлиять хирургическое лечение.
Для изучения анамнеза липомиеломенингоцеле (ЛМЦ) у бессимптомных пациентов был разработан специальный протокол. Промежуточный анализ после среднего периода наблюдения 4,4 года показал, что неврологическое ухудшение у 25% бессимптомных пациентов дало аналогичную картину прогрессии как в группе, получивших хирургическое лечение.
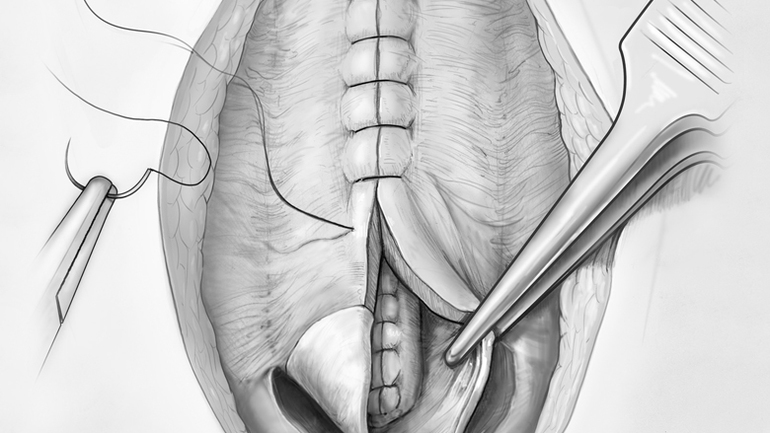
Хирургические стратегии. Цель хирургического лечения пациентов с ЛМЦ-разъединение спинного мозга с подкожной липомой, чтобы предотвратить фиксированный спинной мозг (ФСМ) в спинномозговом канале. Так как позвоночник расщеплен, часть подкожной липомы может быть оставлена в целях защиты спинного мозга в открытом позвоночном канале. Прежде всего, подкожная липома рассекается до уровня дефекта в пояснично-крестцовой фасции. Впоследствии каудальная дужка, которая может быть раздвоена, удаляется для выделения дурального мешка. Дорзальный дефект в дуральном мешке выделяется и определяется протяженность липомы. Следующим шагом является вскрытие твердой мозговой оболочки и раскрытие места прикрепления липомы к спинному мозгу. Внимание сосредоточено на сохранении спинномозговых корешков.
При дорсолатеральном и каудолатеральном положении липомы может наблюдаться смещение спинного мозга. Может быть полезна периоперационная электрическая стимуляция. Липому не следует отделять полностью от спинного мозга, необходимо оставить небольшой фрагмент новообразования в месте прикрепления.
Если эффективное освобождение спинного мозга достигнуто, и он может свободно передвигаться в пределах позвоночного канала, твердая мозговая оболочка должна быть закрыта свободно, насколько это возможно. Иногда требуется трансплантат. Местные осложнения, такие как инфекции, псевдоменингоцеле и ликворея составляют 20-25%, а постоянные неврологические дефициты встречаются у 0-4% пациентов. Хирургическое высвобождение спинного мозга при симптоматическом ЛМЦ показано для эффективного облегчения симптомов или стабилизации жалоб в большинстве случаев. У взрослых с ФСМ после хирургического лечения проходит боль, при этом у хорошо подобранных пациентов повторные операции значительно облегчают симптомы.
б) Дермальный синус. Дермальный синус — остатки дермы, которым не удалось отделиться от нейроэктодермы после закрытия нервной трубки. Скопление из продуктов выделения кожи в синусе может привести к образованию дермоидной кисты. Вторичное инфицирование дермоидного синуса может вызвать менингит и обширное рубцевание нервных корешков. Дермальный синус может подняться в позвоночный канал до уровня конуса. Интрадуральная дермоидная киста может привести к ФСМ. Профилактика вторичной инфекции и потенциального возникновения ФСМ—хирургическая экстирпация. Следует ожидать достаточного хирургического выделения вдоль восходящих синусов.
В последствие перемещенная соматическая ткань может привести к неправильной сегментации позвоночника. Существуют многочисленные связанные врожденные аномалии, такие как ЛМЦ, липома терминальной нити или дермальный синус. У многих детей с расщеплением спинного мозга (РСМ) при рождении симптомы не выявляются. Могут присутствовать кожные стигмы. Гипертрихоз особенно сильно коррелирует с расщеплением спинного мозга (РСМ) (50%). Дисфункция мочевыводящих путей описана у 75% обследованных пациентов.
Хирургическая стратегия. С расщеплением спинного мозга (РСМ) тесно связаны сопутствующие врожденные аномалии, которые могут способствовать ФСМ, поэтому необходимо предоперационное изображение всего позвоночника на МРТ. При разработке стратегии лечения следует учитывать все аспекты, которые могут способствовать ФСМ. В частности, должно быть исключено наличие липомы терминальной нити. Аномальные формы позвонков и искривление позвоночника могут осложнить идентификацию позвоночного канала. Во-первых, дуральный мешок должен быть визуализирован. В случае РСМ типа I срединная костная шпора должна быть удалена. Впоследствии, дуральные мешки должны быть открыты для того, чтобы выполнить диссекцию.
Медиальные нервные корешки обеих гемихорд являются нефункционирующими и могут быть пересечены. Медиальные фрагменты дурального мешка могут быть резецированы, твердая мозговая оболочка на дорсальной стороне должна быть закрыта в целях создания единого дурального мешка. В случае РСМ типа II обязательно нужно изучить интрадуральную картину для того, чтобы максимально эффективно высвободить спинной мозг. Может быть ценным интраоперационный нейромониторинг. Долгосрочный результат представляется благоприятным со стабилизацией симптоматики.
г) Фиксация концевой нити спинного мозга. Фиксация концевой нити или ее липома связаны с ФСМ из-за их предположительной герметичности. Герметичность терминальной нити и постоянное натяжение дистального спинного мозга не могут быть визуализированы. Диагностике фиксации терминальной нити могут способствовать только косвенные признаки, такие как низменное положение конуса, утолщение нити (липома нити), увеличение размера люмбального мешка, раздвоенные дужки.
У большинства пациентов диагноз ставится только после выполнения КТ. Показания к лечению остаются спорными, так как мнения экспертов расходятся. Хирургическое лечение фиксированной терминальной нити является простой и безопасной процедурой. Итоги отличные. Рефиксация маловероятна, а миелодисплазия отсутствует.
д) Менингоцеле. Менингоцеле представляет собой грыжевое выпячивание, состоящее из менингеального мешка с цереброспинальной жидкостью, покрытое интактной кожей. Поскольку спинной мозг остается в пределах позвоночного канала, неврологические симптомы часто отсутствуют или не выражены. МРТ имеет важное значение для диагностики менингоцеле и определения дополнительных аномалий. Передние менингоцеле связаны с аноректальной деформацией. Хирургическое закрытие является простым, но спинной мозг должен быть проверен для исключения ФСМ. Вторичная рефиксация маловероятна.
е) Миелоцистоцеле. Можно провести различие между терминальными и нетерминальными миелоцистоцеле. Терминальные миелоцистоцеле представляют собой покрытую кожей массу в пояснично-крестцовом отделе, в которой присутствует менингоцеле, содержащее выпяченный гидромиелически измененный спинной мозг. Патогенез считается связанным с нарушением дифференциации каудальной клеточной массы (вторичной нейруляции). У большинства пациентов имеется неврологический дефицит, типичны сопутствующие аномалии. Хирургическое лечение направлено на высвобождение мозга и создание свободной связи между гидромиелией мозга и паутинным пространством. Нетерминальные миелоцистоцеле редки, это покрытые кожей поражения в шейном или грудном отделе. Патогенез считается связанным с первичным нарушением нейруляции, из-за местного сращения кожи и хорды.
Лечение состоит из открытия отделения фибронейроваскулярного ствола от хорды и вскрытия сирингоцеле для дренирования ликвора. Ассоциированные аномалии встречаются реже, позднее может возникнуть ухудшение из-за рефиксации.
ж) Разное. Различные пороки развития нижней части спинного мозга связаны с такими аноректальными или урогенитальными аномалиями, как синдром каудальной регрессии или триада Currarino. Это связи, как полагают, возникают из-за раннего нарушения в хвостовом возвышении. VATER-ассоциация (аномалии позвоночника, трахеопищеводный свищ, радиальные или почечные аномалии) является примером комбинации, включающей врожденные аномалии позвоночника. В таких сложных случаях необходима расширенная диагностика и междисциплинарные консультации.

Пример переходного типа липомиеломенингоцеле (ЛМЦ) после максимального удаления;
небольшой участок жировой ткани был оставлен на связках. 
А, Б. Пример расщепленного спинного мозга I типа.
Разделение мешков твердой оболочки и костный шип могут быть оценены на аксиальной Т2-МРТ (А).
Во время операции были обнаружены два спинных мозга, разделенные костным шипом, покрытым слоем твердой мозговой оболочки (Б). 
А,Б. Сагиттальная Т1-взвешенная МРТ пациента с плотной утолщенной терминальной нитью (А).
Во время операции нить была идентифицирована, отделена от каудальных нервов, коагулирована и впоследствии удалена (Б).
25 октября — Международный день осведомленности о spina bifida (SB) — расщеплении позвоночника и грыже спинного мозга у нерожденного ребенка.
Дарья Байбакова, экс-директор по фандрайзингу благотворительной программы Spina Bifida, приводит основные факты о заболевании, основываясь на материалах Международного конгресса по spina bifida.
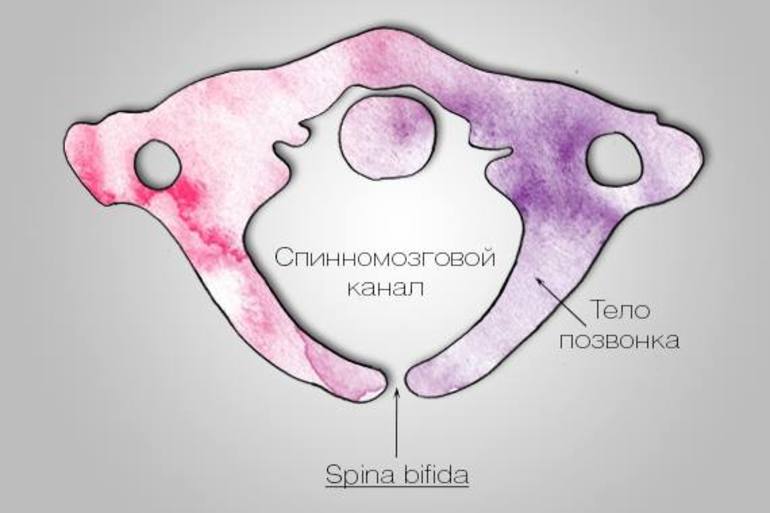
Spina bifida — неправильное внутриутробное развитие позвоночника, когда один или несколько позвонков оказываются неполностью сомкнутыми сзади. Через образовавшуюся щель может выйти грыжа, содержащая спинной мозг. Это одна из наиболее частых врожденных патологий, которая приводит к инвалидности и сохраняется на всю жизнь.
Примерно 1,5 тысячи детей со spina bifida рождаются в России каждый год. В США примерно столько же. Количество детей со spina bifida разнится от страны к стране. В США — 3,14 на 10 000 родившихся (около 1,5 тысячи ежегодно), в Ирландии — 5,61, в Аргентине — 5,19, а в Исландии — 1,5 (всего 50 человек на всю страну). В Швеции рождаются примерно 10–15 человек в год.
Spina bifida не лечится. Но нужна абилитация для профилактики вторичных осложнений. По статистике, наиболее часто детям с SB нужны уролог, ортопед (по 98,88% соответственно), физический терапевт (86,52%), эрготерапевт (82,02%), реабилитолог (70,79%), ортезист (69,66%), специалист по коляскам (57,30%).
Spina bifida появляется в первые 28 дней беременности. Часто еще до того, как женщина узнала, что беременна.
Бывает несколько разновидностей spina bifida. Три наиболее частые: миеломенингоцеле, менингоцеле и окульта. Миеломенингоцеле — самая тяжелая. С окультой можно жить и даже не знать об этом (по словам экспертов, она есть у 15% населения).
Тяжесть spina bifida определяется уровнем поражения: чем выше расположена грыжа по позвоночнику, тем тяжелее патология.
Не бывает двух людей с одинаковой патологией SB, как не бывает двух одинаковых снежинок. Поэтому spina bifida часто называют snowflake condition.
После того как поставлен диагноз, есть три варианта действий: внутриутробная операция, операция после рождения и прерывание беременности. В США акушер говорит с родителями обо всех трех сценариях: об операции после рождения — в 84% случаев, о внутриутробной операции — в 71% случаев и о прерывании беременности — в 80% случаев. В России, к сожалению, чаще всего предлагается только один вариант — последний. Внутриутробные операции делают только в 16% американских клиник, но при этом 66% врачей направляют пациентов на внутриутробные операции в случае тяжелой формы spina bifida.
90% женщин, которым сделали внутриутробную операцию, решились бы на это снова.
Детей со spina bifida обычно оперируют в первые 48 часов жизни. В США в 98% случаев постнатальную операцию по ушиванию грыжи делают в первые 48 часов и никогда не делают позже 72 часов с момента рождения. К сожалению, в России только на постановку диагноза может уйти несколько месяцев.
Средняя продолжительность жизни людей со spina bifida — 70 лет. А в 50-х годах XX века она была меньше 20 лет. Основной вклад в увеличение продолжительности жизни внесли шунтирование и развитие медицины в области урологии.
Современная медицина позволяет людям со spina bifida жить полноценно и активно. Исследователи в Ирландии опросили детей с этим диагнозом об особенностях их жизни, и 90% сказали, что они со всем справляются, 89% — что никогда не грустят по поводу SB, 100% — что не переживают по поводу какой-либо стигматизации людей с SB.
В Америке 12,5% детей со spina bifida начинают самостоятельно себя катетеризировать к пяти годам, к девяти годам это умеют почти все. Учить детей катетеризации начинают с двух лет.
Каждый день мы пишем о самых важных проблемах в нашей стране. Мы уверены, что их можно преодолеть, только рассказывая о том, что происходит на самом деле. Поэтому мы посылаем корреспондентов в командировки, публикуем репортажи и интервью, фотоистории и экспертные мнения. Мы собираем деньги для множества фондов — и не берем из них никакого процента на свою работу.
Пожалуйста, подпишитесь на любое пожертвование в нашу пользу. Спасибо.
На Ваш почтовый ящик отправлено сообщение, содержащее ссылку для подтверждения правильности адреса. Пожалуйста, перейдите по ссылке для завершения подписки.
Исключительные права на фото- и иные материалы принадлежат авторам. Любое размещение материалов на сторонних ресурсах необходимо согласовывать с правообладателями.
По всем вопросам обращайтесь на mne@nuzhnapomosh.ru
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
- О фонде
- Контакты
- Отчеты
- Для НКО
- Персональные данные
- Пожертвовать
- Стать волонтером
- Частые вопросы
- ВКонтакте
- Telegram
- Youtube
- Дзен
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
(Протокол № 1 от 20.01.2020 г.)
Благотворительный фонд помощи социально-незащищенным гражданам "Нужна помощь"
Адрес: 119270, г. Москва, Лужнецкая набережная, д. 2/4, стр. 16, помещение 405
ИНН: 9710001171
КПП: 770401001
ОГРН: 1157700014053
Номер счета получателя платежа: 40703810238000002575
Номер корр. счета банка получателя платежа: 30101810400000000225
Наименование банка получателя платежа: ПАО СБЕРБАНК РОССИИ г. Москва
БИК: 044525225
Персональные данные обрабатываются Фондом для целей исполнения договора пожертвования, заключенного между Вами и Фондом, для целей направления Вам информационных сообщений в виде рассылки по электронной почте, СМС-сообщений. В том числе (но не ограничиваясь) Фонд может направлять Вам уведомления о пожертвованиях, новости и отчеты о работе Фонда. Также Персональные данные могут обрабатываться для целей корректной работы Личного кабинета пользователя Сайта по адресу my.nuzhnapomosh.ru.
Персональные данные будут обрабатываться Фондом путем сбора Персональных данных, их записи, систематизации, накопления, хранения, уточнения (обновления, изменения), извлечения, использования, удаления и уничтожения (как с использованием средств автоматизации, так и без их использования).
Передача Персональных данных третьим лицам может быть осуществлена исключительно по основаниям, предусмотренным законодательством Российской Федерации.
Персональные данные будут обрабатываться Фондом до достижения цели обработки, указанной выше, а после будут обезличены или уничтожены, как того требует применимое законодательство Российской Федерации.
Читайте также:


