Картины с заболеваниями позвоночника
Проблемы с позвоночником того или иного характера возникают в любом возрасте, независимо от пола и профессиональной деятельности. Всё было бы не настолько печально, если бы большинство заболеваний позвоночника не заканчивались для многих людей ограничением или утратой трудоспособности и существенным снижением качества жизни.

Какие бывают или, вернее сказать, выделяют заболевания позвоночника? По ряду естественных причин единой общепринятой классификации патологий позвоночного столба пока ещё не существует. Тем не менее можно перечислить список основных названий болезней позвоночника человека:
- Врождённые пороки развития.
- Деформации позвоночника (сколиоз, патологический лордоз и кифоз).
- Воспалительные болезни позвоночника (остеомиелит, туберкулёзный спондилит, болезнь Бехтерева).
- Доброкачественные и злокачественные новообразования.
- Дегенеративно-дистрофические заболевания позвоночника (остеохондроз, спондилоартроз, стенозы позвоночного канала и др.).
- Сподилолистез.
- Травматическое повреждение позвоночного столба и спинного мозга.
Многие заболевания позвоночника без адекватного лечения могут приводить к стойкой потери работоспособности и инвалидности.
В этой статье остановимся на клинических симптомах и лечении наиболее распространённых болезнях позвоночника у взрослого человека и детей.
Сколиоз
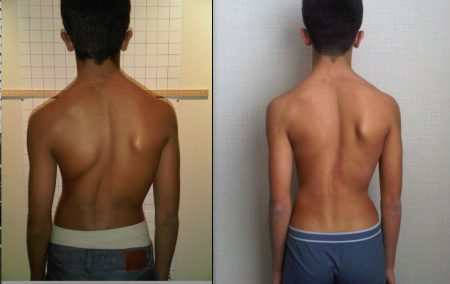
Патологическое состояние, характеризующееся стойким смещением позвоночника во фронтальной плоскости (влево или вправо), называют сколиозом. Деформация позвоночного столба подобного типа может быть как врождённого, так и приобретённого характера. Наиболее часто сколиоз развивается у детей в возрасте 10–12 лет. Стоит отметить, как только заканчивается формирование скелета, прекращается прогрессирование болезни.
При сколиозе наблюдается постепенное искривление позвоночного столба сначала в сагиттальной (вперёд, назад), а потом во фронтальной плоскости (влево, вправо) со смещением позвонков и задержкой развития позвоночника. При тяжёлой форме деформации могут проявляться мышечной слабостью нижних конечностей вплоть до невозможности выполнять какие-либо движения (парезы, параличи). Выделяют четыре степени сколиоза:
- I – наблюдается определённая слабость мышц спины, несимметричное расположение плеч и лопаток (не на одном уровне). Фиксируется боковая деформация в грудном отделе позвоночного столба.
- II – трудно не заметить характерное S-образное искривление позвоночника. Если попросить больного наклонится вперёд, то можно заметить рёберный горб. Плечи, лопатки располагаются не на одном уровне. В области поясницы достаточно хорошо виден мышечный валик, смещение тел позвонков.
- III – отчётливо выражена S-образная деформация позвоночного столба с нарушением расположения туловища и таза. Резко бросается в глаза рёберный горб. Грубейшие анатомические нарушения позвоночника неблагоприятно сказываются на функционировании большинства внутренних органов и систем человека.
- IV – тяжелейшая деформация позвоночного столба по всей его оси. Ко всем обезображивающим визуальным дефектам (рёберный горб, полное смещение туловища в одну из сторон, деформация грудной клетки и др.) добавляются симптомы сдавления спинного мозга, в частности, парезы и параличи.
Существенное искривление позвоночника и сопутствующие заболевания всегда отрицательно отражаются на работе сердца, лёгких и других внутренних органах человека.
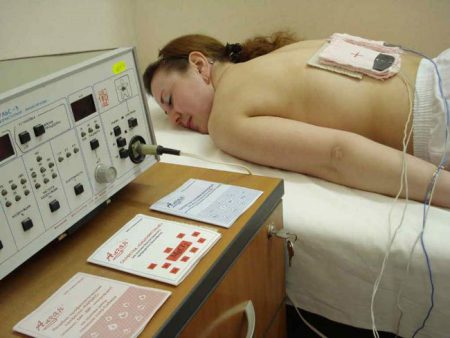
Чем раньше выявить сколиоз, тем выше шансы на полное выздоровление. Исправить неправильную осанку и начальные формы искривления помогут регулярные физические упражнения, способствующие укреплению мышц спины и живота, массаж, занятие плаванием. Доказали свою эффективность специальные ортопедические корсеты. Кроме того, активно применяют различные физиотерапевтические процедуры, среди которых:
- Электрофорез.
- Фонофорез.
- Грязелечение.
- Лазеротерапия.
- Электростимуляция мышц.
- Ультравысокочастотная терапия (УВЧ).
Если нет результата от консервативного лечения, и наблюдается прогрессирование патологии до 2–4 степени, рекомендуется переходить к коррекции деформации с помощью оперативного вмешательства.
Каждый человек должен понимать, что большинство болезней спины и позвоночника возникают из-за пренебрежения здоровым образом жизни, которое включает неправильное питание, ожирение, сидячую работу, малую физическую активность или, наоборот, чрезмерные нагрузки.
Спондилолиз
Врождённый дефект позвонков, когда отмечается несращение его дуги, принято называть спондилолизом. Вместо костной структуры на этом месте обнаруживается либо соединительная, либо хрящевая ткань. В то же время спондилолиз может быть и приобретённым вследствие постоянной микротравматизации.
Частота заболеваемости составляет от 3 до 10%. Выявить спондилолиз невозможно пока не завершится физиологическое окостенение дужек позвонков, которое должно произойти до 6–8 летнего возраста. Обычно несращение дуги наблюдается в поясничном отделе позвоночного столба. Будут характерны умеренные болезненные ощущения в области поясницы при продолжительном сидении, быстром подъёме или длительных прогулках. Отмечается некоторое напряжение мышц спины в этой области.
Консервативные методы терапии при спондилолизе малоэффективны. Показано хирургическая операция, которая позволяет ликвидировать дефект и провести костнопластическую фиксацию поражённой части позвонков.
Лечением любого заболевания позвоночника и спины должен заниматься только квалифицированный специалист, имеющий соответствующее образование и опыт.
Остеомиелит
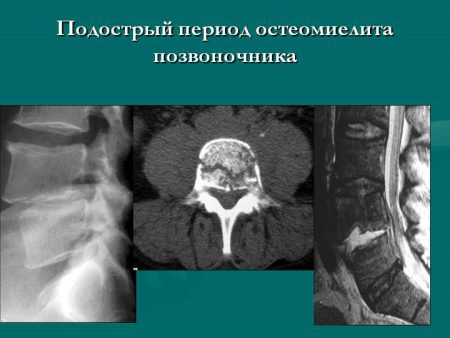
Спондилит или остеомиелит позвоночника – это инфекционно-воспалительное заболевание, которое трудно распознаётся на начальных этапах развития и характеризуется достаточно тяжёлым течением. Согласно статистике, наиболее часто причиной спондилита (примерно в 80% случаев) является золотистый стафилококк.
На ранних стадиях признаки болезни весьма неспецифичны. Один из основных симптомов остемиелитного поражения позвоночника является боль в области спины, которая к тому же может быть характерна для многих дегенеративно-дистрофических заболеваний, опухолей и других воспалительных патологий.
Как правило, спондилит начинается остро с резкого подъёма температуры, и появления интенсивных болей в спине. Движения туловищем сильно ограничены. В зависимости от расположения гнойного очага боли могут отдавать в грудную клетку, живот, таз или в область ягодиц. Отмечается напряжение мышц спины на стороне поражения. Если своевременно не будет оказана медицинская помощь, то не избежать развития осложнений:
- Абсцессы.
- Свищи.
- Прорыв гноя в грудную полость и в забрюшинное пространство.

Показана госпитализация больного и экстренное проведение оперативного вмешательства. Необходимо полностью удалить все патологические очаги, вызывающие инфекционно-воспалительный процесс. Тщательно промыть все имеющиеся полости от гноя. Затем проводиться пластика повреждённых позвонков и стабилизация позвоночного столба с использованием современных методик фиксации.
Параллельно назначают мощную антибактериальную и общеукрепляющую терапию. Восстановление больных с осложнёнными формами остеомиелита позвоночного столба проходит достаточно длительное время от 6 до 12 месяцев.
Превалирующая часть заболеваний позвоночника и спины отражается на работе внутренних органов человека.
Остеохондроз

Сегодня остеохондроз считается одним из самых распространённых названий дегенеративно-дистрофических болезней позвоночника. Не так давно остеохондроз в основном встречался у пожилых людей. Сейчас же молодой человек в 25–30 лет может иметь все клинические симптомы этого заболевания позвоночника.
Как у молодого человека, так и уже в весьма почтенном возрасте остеохондроз проявляется комплексом симптомов и признаков, которые зависят от уровня поражения, характера и течения заболевания. Остеохондроз может поражать все отделы позвоночного столба. Какая клиника будет наблюдаться с учётом расположения патологического очага:
Любой человек, занимающийся самолечением болезней позвоночника, рискует заполучить весьма серьёзные осложнения как со стороны опорно-двигательного аппарата, так и со стороны других внутренних органов и систем.
При такой болезни позвоночника, как остеохондроз, выраженность клинических симптомов определяет дальнейшую тактику лечения. В настоящее время используют более 20 различных видов консервативных методов терапии, позволяющих избавиться от столь болезненного недуга. Для каждого пациента врач подбирает индивидуальный курс лечения, который может включать:
- Мануальная терапия.
- Гирудотерапия (задействуют пиявки в лечебных целях).
- Рефлексотерапия или иглоукалывание.
- Массаж.
- Грязелечение.
- Ударно-волновая терапия.
- Лазеротерапия.
- Ультразвуковая терапия.
Если вы молодой человек и не хотите иметь проблемы с позвоночником, суставами и другими внутренними органами, то переходите на здоровый образ жизни, начните правильно питаться и регулярно заниматься спортом.
Радикулит

Защемление, повреждение или воспаление корешков спинномозговых нервов приводит к развитию радикулита. В зрелом возрасте этой патологией страдают около 10% населения. В большинстве случаев причиной развития радикулита является такое дегенеративно-дистрофическое заболевание, как остеохондроз. И только у совсем малой части пациентов радикулит связан с застарелой травмой, патологией внутренних органов, воспалением мягких тканей спины, опухолью и др.
По локализации патологического процесса выделяют шейный, грудной и поясничный радикулит. Несмотря на различный уровень поражения, для всех видов радикулита характерны общие симптомы. При повреждении, защемлении или воспалении спинномозговых корешков наблюдаются следующие характерные признаки:
Абсолютно любая боль в спине, независимо от причины, которая её вызвала, будь то радикулит, остеохондроз, грыжа или обычный ушиб, приносит немало страданий и дискомфорта. И единственное, что в такой момент может волновать больного человека – как можно быстро избавиться от этих мучительных ощущений. Благо, на сегодняшний день арсенал обезболивающих средств достаточно широк. Какие же лекарства можно использовать, чтобы избавиться от боли в спине в домашних условиях:
- Таблетки (Кетопрофен, Вольтарен, Диклак, Кетопрофен, Флексен).
- Мази и гели. (Финалгон, Беталгон, Долобене, Випросал).
- Пластыри (Нанопласт Форте).
- Уколы (Диклофенак, Кетонал, Мовалис).
Без рекомендации врача использовать или применять какие-либо лекарственные средства даже те, которые отпускаются в аптеках без рецепта, нельзя.
Чтобы полностью излечиться от радикулита, необходимо убрать первопричину, которая провоцирует поражение спинномозговых корешков (остеохондроз, спондилоартроз, грыжа межпозвоночного диска и т. д.). Кроме того, стоит отметить, что в комплексное лечение радикулита входит лечебная физкультура, сеансы массажа и физиотерапевтические процедуры в виде электрофореза с новокаином, фонофореза, магнитотерапия.

В каждом случае остеохондроз проявляется по-своему: у одних - боль в спине, другие испытывают боль в ногах и руках, третьих беспокоят головные боли, а иногда остеохондроз имитирует заболевания внутренних органов.
Точная причина возникновения остеохондроза неизвестна. Есть масса теорий, описывающих факторы заболевания, но ни одна из них не дает исчерпывающей картины этимологии болезни.
К примеру, теория наследственности заболевания, которая предполагает вероятность передачи остеохондроза из поколения в поколение. Однако есть огромное количество людей, у которых здоровая спина, в то время как родители мучаются.
Есть мнение, что длительные физические нагрузки на позвоночник приводят к его изнашиванию. Скажем, остеохондроз может развиться у спортсмена, который всю жизнь поднимает штангу.
Впрочем, есть много людей, которые сидят за компьютерами и ничего тяжелее ручки в руках никогда не держали, но у них тоже формируется остеохондроз. Длительное пребывание в одной и той же позе приводит определенные ткани и мышцы в состояние неинтенсивной перегрузки, тогда как любая ткань в организме должна выполнять работу и получать достаточное питание. Тем более позвоночник, созданный для движения и опоры.
Возникнуть остеохондроз может и на фоне отклонений развития позвоночника (сколиоз, кифоз и др.). Предпосылкой для развития заболевания может стать травма или микротравма позвоночника, когда во время резкого запредельного движения в межпозвонковых дисках повышается давление и практически несжимаемое плотное пульпозное ядро разрывает часть фиброзного кольца межпозвонкового диска.
Поскольку развитие остеохондроза напрямую зависит и от эмоционального состояния человека, то стресс также способствует его возникновению, сопровождаясь при этом поражением центральной нервной системы. А когда на это накладываются переживания по поводу боли, то заболевание принимает тяжелый затяжной характер.
Остеохондроз как заболевание вылечить невозможно, потому что процесс разрушения диска необратим, а частичное восстановление диска протекает очень медленно. Поэтому смысл всего лечения сводится к устранению наиболее тягостных симптомов и переводу заболевания из острой стадии в ремиссию. Если боль после лечения исчезла, то само заболевание никуда не делось. И ни один врач не даст гарантию, что не возникнет рецидив. Другое дело, что после качественного лечения следующая острая фаза возникнет через больший промежуток времени и будет менее интенсивной.
Но есть варианты остеохондроза, при которых ремиссии достичь чрезвычайно сложно и даже иногда невозможно консервативными методами. Например, при поражении спинного мозга в шейном отделе позвоночника или поясничных грыжах назначаются хирургические операции. К счастью по статистике таких случаев немного: около трех процентов.
Существует огромное количество методов лечения остеохондроза, и у врача и пациента довольно широкий выбор. Единого ответа на вопрос, чем лечить это заболевание, не существует. Одному пациенту при медикаментозном лечении остеохондроза необходим один набор препаратов, другому - абсолютно иной, третьему пациенту нужны большие дозировки, а кому-то можно и нужно ограничиться массажем. И здесь самое важное - точная диагностика.
Прежде чем назначается лечение, пациент должен быть качественно обследован. Как правило, при симптомах остеохондроза в первую очередь назначается рентгенограмма. Лечение без снимков - это лечение без диагноза. Помимо снимков, существуют другие методики обследования, которые, возможно, придется применять к больному.
После постановки диагноза врач должен ознакомить пациента с диагнозом, рассказать о заболевании, обо всех существующих лечебных методиках и вместе с ним выбрать комплекс лечения. Такому врачу можно доверять.
Что касается мануальной терапии, то эта методика применяется в лечении остеохондроза, но, как правило, подходит она не всем и эффективна лишь в комплексе с другими методами. При этом у мануального терапевта должен быть как минимум сертификат, поскольку эта профессия требует длительной подготовки.
Как таковой профилактики остеохондроза не существует. Можно следовать всем предписаниям, но все равно заболеть. И все же существуют общие правила, которые снижают риск заболеть или заработать обострение остеохондроза.
Старайтесь:
- Не допускать переохлаждения.
- Избегать вынужденного положения. Сидеть за компьютером или письменным столом более 40-50 минут без отрыва нельзя. Сочетайте вынужденные позы с активным движением. В конце каждого часа работы делайте 10-15-минутные перерывы: пройдитесь по коридору, поприседайте, погните спину, выпейте чашечку чая.
- Соблюдать правила подъема тяжестей. Равномерно распределяйте нагрузку на обе руки. Если предстоит нести тяжелую сумку, разделите ее вес на две сумки и возьмите двумя руками. Причем поднимать сумки нужно не в наклон, а распрямив спину, присесть на корточки, взять сумки и встать за счет выпрямления ног, а не мышц спины.
- Делать перерывы во время управления автомобилем. Если предстоит дальняя дорога, то хотя бы через 100-150 км останавливаться и на некоторое время выходить из автомобиля.
Если возникла резкая боль в спине, не нужно заниматься самолечением. Потому что боль в спине может сигнализировать не только об обострении остеохондроза, но и других серьезных заболеваниях, например, инфаркте миокарда.
Самое рациональное действие - лечь на живот, подложив под него подушку (в таком положении мышцам удается максимально расслабиться), выпить обезболивающий препарат и вызвать врача.
- Остеохондроз грудного
![]()
отдела позвоночника причины заболевания - Остеохондроз грудного отдела позвоночника симптомы
- Диагностика остеохондроза грудного отдела
- В чем состоит опасность остеохондроза грудного отдела?
- Остеохондроз грудного отдела позвоночника, лечение
- Остеохондроз грудного отдела позвоночника, упражнения
Остеохондроз грудного отдела позвоночника страдает от этого заболевания значительно реже, чем шейный отдел или поясничный. Тем не менее, данное заболевание требует внимательного и правильного лечения, поскольку в хронических формах последствия от болезни могут быть крайне критичными.
Остеохондроз грудного отдела позвоночника представляет собой заболевание, которое характеризуется дегенеративными процессами межпозвоночного диска со снижением высоты, также характерно склерозирование поверхности диска и реактивное разрастание краевых костных отростков.
Остеохондроз грудного отдела позвоночника причины заболевания
Остеохондроз грудного отдела позвоночника причины имеет фактически аналогичные, как и развивающийся остеохондроз в других отделах позвоночного столба. Главной причиной являются дегенеративные и дистрофические процессы в межпозвонковых дисках. С течением времени диски подвержены износу, старению, они теряют влагу, утрачивают эластичность и хуже справляются с амортизирующими функциями, все это в совокупности влияет на работу отдела позвоночника, нарушая ее.
Не такой распространенный остеохондроз грудного отдела позвоночника по отношению к другим типам остеохондроза объясняется хорошей защитой позвоночного столба грудными мышцами.
Крепкий мышечный корсет, характерный для груди лучше выполняют поддерживающие позвоночник функции, способствует большей гибкости, выносливости, мышцы также выполняют функции защиты. Именно этим объясняется меньшая статистическая встречаемость конкретного типа остеохондроза по отношению к шейному или поясничному.

Нарушение осанки — одна из причин остиохондроза
Обострение остеохондроза грудного отдела позвоночника, как и его появление в целом, происходит при чрезмерных нагрузках на спину, переутомлениях. В случае нарушения сбалансированности рациона также может происходить развитие дегенеративных процессов в позвонках. Грудной остеохондроз наиболее часто возникает у тех людей, кто проводит большую часть своего времени сидя за рабочим столом, то есть, для кого характерна гиподинамия.
Неправильная для анатомии человека поза играет очень большое влияние на формирование заболевания.
Перекошенные мышцы спины приводят к искривлению положения позвонков, вследствие этого происходит нарушение процессов питания костных тканей и позвонковых дисков. В них появляются протрузии, а также грыжи, представляющие собой разрыв фиброзных колец. Это грозит сдавливанием спинного мозга и нарушением нервной проводимости.
- Генетическая предрасположенность;
- Гиподинамия;
- Избыточный вес, несбалансированное питание, недостаток жидкости в организме;
- Нарушение в метаболизме, наличие инфекций в организме;
- Возрастные изменения в позвоночника;
- Нарушение осанки, наличие таких заболеваний, как кифоз, лордоз, сколиоз;
- Позвоночные травмы, трещины;
- Чрезмерное перенапряжение, физические нагрузки;
- Ношение каблуков, наличие плоскостопия, нарушение амортизирующих функций;
- Стресс и нервное истощение.
Остеохондроз грудного отдела позвоночника симптомы
Признаки остеохондроза грудного отдела позвоночника многообразны, поэтому и легко спутать с симптоматикой любого другого заболевания. В простонародье остеохондроз принято назвать заболеванием-хамелеоном. Поэтому диагностика крайне затруднена, что нередко выливается в несвоевременное лечение. Клиническая картина часто проявляется себя так же, как у сердечно-сосудистых заболеваний, болезней желудочно-кишечного тракта, при холецистите пациент нередко переживает схожие проявления.
- Наличие выраженных болей в области груди, за грудиной, интенсивность которых возрастает после любых физических нагрузок и переутомления;
- Наличие ощущения сдавленности в области груди и спины;
- Выраженная боль между лопаток и непосредственно в них, которая обостряется в момент движений, особенно резких;
- Наличие ощутимых болевых проявлений при вдохе и выдохе, особенно глубоком;
- Болезненные ощущения в ребрах при ходьбе;
- Переживание боли в момент поднятия рук;
- Остеохондроз шейно грудного отдела позвоночника сопровождается головными болями, мигренями, болями в шее;
- Ощущение скованности и ограниченности движений в момент наклона корпуса.
Таким образом, остеохондроз грудного отдела позвоночника симптомы имеет разнообразные. Его можно спутать с плевритом, с заболеваниями легких, сердца, нередко наличие болевого синдрома связывают с растяжением мышц, с общим переутомлением.
Диагностика остеохондроза грудного отдела![]()
Диагноз ставится на основе результатов исследования позвоночника с помощью МРТ – магнитно-резонансной томографии, компьютерной томографии – КТ, а также рентгенографии. С их помощью можно определить уровень поражения. На рентгеновских фото остеохондроз грудного отдела позвоночника обязательно проявляется. Назначение на диагностические процедуры проводится после первичного осмотра пациента, который проводит врач-невролог. На первичном осмотре отмечаются нарушения в осанке пациента, деформация строения туловища, фиксируется тонус мышц и их напряжение.
В чем состоит опасность остеохондроза грудного отдела?
В связи с тем, что просвет позвоночного канала достаточно узкий, даже небольшое его дополнительное сужение приводит к сдавливанию спинного мозга. Это грозит потерей чувствительности и, в крайнем случае, может угрожать параличом. Среди осложнений грудного остеохондроза можно отметить следующие:
- Межреберная невралгия;
- Опоясывающий лишай;
- Нарушение функций дыхание, появление тахикардии;
- Общее нарушение работы внутренних органов;
- Снижение иммунитета.
Поэтому ранняя диагностика предотвращает формирования хронических форм остеохондроза, а также способствует более продуктивному лечению с положительным исходом течения заболевания.
Остеохондроз грудного отдела позвоночника, лечение
Лечение остеохондроза достигается комплексом консервативных терапевтических методов. Цель их применения является снятие болевого синдрома и устранение его причины, также предупреждается прогрессирование дегенеративных и дистрофических явлений в сегментах позвонков.
В ряде случаев, когда консервативно лечение не приносит видимого эффекта, назначают оперативное вмешательство – операцию, ее объем будет зависеть от уровня зоны поражения.
- Лечебная физкультура, оздоровительная гимнастика;
- Физиотерапия, мануальная терапия;
- Массажи;
- Рефлексотерапия – иглоукалывание;
- Медикаментозное лечение;
- Вытяжение – тракцию позвоночника.
Остеохондроз грудного отдела позвоночника гимнастика и комплекс ЛФК – основные методы консервативного лечения. Предполагает систематическое выполнение дозированных нагрузок. Основной целью упражнений является укрепление мышечного корсета, повышение гибкости связочно-мышечного спины, поддержание правильной осанки. За счет этого улучшается кровообращение, повышается питание костных тканей, снимается отечность, а как следствие и давление на спинной мозг. Все это в совокупности устраняет болевой синдром.
Остеохондроз грудного отдела позвоночника, упражнения:![]()
- Садимся на стул со спинкой, кладем ладони на затылок. Прогибаем спину так, чтобы позвоночник был прижат к спинке стула. Затем совершаем наклон вперед. Повторяем упражнение три раза.
- Ложимся на спину, кладем руки за голову, подкладываем под грудной отдел валик из полотенца. Прогибаем сначала голову, а затем верхнюю часть туловища.
- Исходное положение – стоя, ноги на ширине. Поднимаем руки над головой, обхватывает правой рукой запястье левой. Наклоняемся максимально вправо, потягивая левую руку. Затем меняем сторону. Повторяем по 5 раз для каждой стороны.
Массаж и мануальная терапия помогает улучшить кровообращение, формирует подвижность дисковых сегментов, способствует вытяжению позвоночного столба. Однако важно придерживаться нарастающей интенсивности, в случае возникновения болей стоит аккуратнее совершать физические манипуляции.
Рефлексотерапия – иглоукалывание, весьма эффективно справляется с отечностью, благодаря тому падает давление на спинной мозг, поскольку расширяется просвет позвоночного канала. Все это снимает болевой синдром.
Таким образом, остеохондроз грудного отдела поддается лечению, пациент может полностью вернуть здоровье, главное – своевременная диагностика, а также лечение под наблюдением врача.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Болезней позвоночника достаточно много, но чаще всего встречается ряд заболеваний, которые имеют клиническое значение.
Анкилозирующий спондилит (болезнь Бехтерева). Это заболевание является разновидностью артрита, при котором происходит хроническое воспаление суставов позвоночника, крестцово-подвздошных суставов. Первоначально, воспаление возникает в крестцово-подвздошных суставах, затем переходит в позвоночник, приводя к скованности и ограничению подвижности. При длительном воспалении суставов позвоночника (спондилите), образуются депозиты кальция в связках вокруг межпозвоночных дисков, что приводит к ослаблению дисков и снижению их амортизационной и опорной функций. По мере накопления депозитов кальция в связках происходит значительно снижение, как объема движений, так и гибкости в позвоночнике. Болезнь может прогрессировать до сращения позвонков, что называется анкилозом. В результате анкилоза позвоночник теряет мобильность, позвонки становятся хрупкими, увеличивается риск перелома позвонков. Кроме повреждения позвоночника болезнь Бехтерева приводит к нарушениям в работе других органов, так как заболевание это системное.
Протрузия диска
Протрузии дисков не являются редкостью и довольно часто визуализируются при МРТ исследовании или КТ исследовании. Но само наличие протрузии не является клинически особо значимой находкой, особенно если обнаруживается у пациентов пожилого возраста, так как чаще наличие протрузии свидетельствуют о дегенеративных инволюционных изменениях в позвоночнике. Клиническое значение протрузия имеет только в том случае, если есть болевые проявления.
Остеохондроз
В течение времени позвоночник подвергается ежедневным нагрузкам и незначительным травмам, что в конечном итоге приводит к износу межпозвонковых дисков и их дегенерации. Фиброзное кольцо межпозвонкового диска при нагрузках подвергается повреждению, возникают микроразрывы фиброзной ткани, и потом зона повреждения замещается рубцовой ткани, эластические свойства которой значительно хуже, чем у фиброзной ткани. Такие изменения в фиброзном кольце приводят к снижению амортизационных функций диска и большему риску повторных разрывов диска. По мере рубцевания фиброзного кольца происходит также постепенное усыхание студенистой части диска (ядра), что приводит в свою очередь к снижению высоты диска. По мере снижения высоты диска и амортизационных функций позвонки начинают больше воздействовать друг на друга при нагрузках, что ведет к образованию костных разрастаний (остеофитов). Нарушение целостности фиброзного кольца ведет к образованию грыж дисков. Грыжи дисков и остеофиты могут оказывать компрессионное воздействие на корешки или стенозу, что приводит к появлению неврологической симптоматики.
Синдром фасеточных суставов
Фасеточные суставы соединяют позвонки друг с другом и позволяют обеспечить стабильность и подвижность позвонков. Как и любые другие суставы в организме, фасеточные суставы подвержены дегенеративным изменениям в хрящевой ткани. При артрите фасеточных суставов происходит как нарушение нормальных функций движения в позвоночнике, так и развивается клиническая картина (боли в спине, ограничение подвижности).
Фораминальной стеноз
Фораминальный стеноз это сужение позвоночного отверстия, через которое проходит корешок спинного мозга на выходе из позвоночника. Как правило, фораминальный стеноз возникает на фоне дегенеративных изменений позвоночника. Грыжи дисков, протрузии, отек мягких тканей и избыточные костные разрастания (остеофиты) могут приводить к развитию фораминального стеноза и компрессии корешков
Стеноз позвоночного канала
Стеноз это сужение пространства в позвоночнике, где проходит спинной мозг и корешки спинного мозга. Пространство спинального канала, как правило, изначально не очень большое, особенно в шейном и грудном отделах позвоночника, а при различных патологических изменениях в позвоночнике становится критически маленьким. Это могут быть как дегенеративные изменения в позвоночнике, так и травмы. Значительное сужение (стеноз) спинномозгового канала приводит к компрессионному воздействию на спинной мозг, что будет проявляться болями, слабостью в конечностях, нарушениями чувствительности, в тяжелых случаях нарушения функции мочевого пузыря и кишечника. У многих людей пожилого возраста имеется стеноз спинномозгового канала, в той или иной степени. В отличие от грыжи диска, при которой происходит компрессия одного – двух нервов и возникает картина радикулопатии, при стенозе происходит компрессионное воздействие одновременно на много нервов и такое состояние называется миелопатией. При стенозе возможно консервативное лечение, если симптоматика умеренная. Если есть выраженная неврологическая симптоматика, то тогда обычно рекомендуется оперативное лечение, цель которого провести декомпрессию спинного мозга.
Грыжа межпозвоночного диска
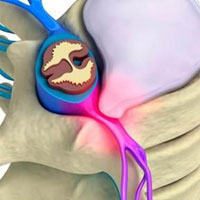
Грыжи межпозвоночных дисков происходит разрыв фиброзного кольца, которое окружает межпозвоночный диск. Этот разрыв вызывает высвобождение центральной части диска, содержащей вещество, которое называется желатинозным студенистым ядром. При давлении позвонков сверху и снизу студенистое ядро выходит наружу, оказывает давление на ближайшие нервные структуры и вызывает сильную боль и повреждение нерва. Грыжи дисков, чаще всего, возникают в поясничном отделе позвоночника и иногда называются экструзией диска.
Радикулопатия
Термин радикулит (радикулопатия) широко распространен, означает компрессию корешка. Радикулит может быть как в поясничном, так и в шейном или гораздо реже в грудном отделах позвоночника. Компрессия корешка возникает при избыточном давлении на нервный корешок. Избыточное давление может быть как со стороны костных тканей, так и мягких тканей (мышцы, хрящи, связки). Это давление нарушает функцию нерва, вызывая боль, покалывание, онемение или слабость.
Остеопороз заболевание, при котором происходит ослабление костной ткани, в том числе и позвонков, что увеличивает риск перелома позвонков, даже при незначительных нагрузках. Компрессионные переломы позвоночника являются наиболее распространенным типом переломов, обусловленных остеопорозом, также возможны при остеопорозе переломы бедра и запястья. Эти переломы позвонков могут изменить форму и прочность позвоночника, особенно у пожилых женщин, у которых на фоне таких переломов нередко возникает деформация позвоночника. Позвоночник приобретает избыточный наклон в грудном отделе (кифоз) и выпиранию плеч вперед. При выраженном остеопорозе даже простые движения, такие как наклон вперед, могут привести к перелому позвонков.
Пояснично-крестцовый радикулит
Пояснично-крестцовый радикулит (ишиас) связан с компрессией или повреждением седалищного нерва. Этот нерв проходит от нижней части спинного мозга, вниз по задней части ноги, к стопе. Повреждение или давление на седалищный нерв может вызвать характерные для пояснично-крестцового радикулита боли: острая или жгучая боль, которая исходит из нижней части спины в бедро и по пути следования седалищного нерва к стопе.
Спондилез
Спондилез это дегенеративное заболевание позвоночника, нередко приводящее к нарушению подвижности позвоночника, и обусловлено изменениями в костной ткани позвонков и развитием костным разрастаний (остеофитов).
Переломы позвоночника
Позвонки обладают большой прочностью и могут выдерживать большое давление, в то же время позвоночник не теряет гибкость. Но, как и другие кости в организме, они могут ломаться при экстремальном избыточном давлении, травме или заболевании. В таких случаях повреждения или переломы позвонков могут быть как незначительными, так и тяжелыми.
Как следует из названия, компрессионные переломы возникают от чрезмерных осевых нагрузок, что нарушает целостность тела позвонка. Остеопороз является одной из ведущих причин компрессионных переломов, так как происходит снижение способности позвонков выдерживать нагрузки. В таких случаях даже легкое падение или даже кашель могут привести к компрессионному перелому. Люди часто воспринимают боль в спине, как нормальный процесс старения, и подчас компрессионные переломы остаются незамеченными. Повторные компрессионные переломы могут приводить к уменьшению высоты позвоночника. Другой распространенной причиной компрессионного перелома является травма, такая как падение.
Часто, компрессионные переломы позвоночника в конечном итоге консолидируются самостоятельно (без лечения). Для снятия боли могут быть назначены препараты НПВС (например, аспирин)..При выраженных переломах возможно применение хирургических методов (вертебропластика и кифопластика).
Взрывные переломы, как правило, возникают при тяжелой травме (например, при ДТП или падении с высоты). Взрывные переломы значительно более опасны, чем компрессионные переломы, так как передняя и средняя часть тела позвонка разбиты на несколько фрагментов, и это, скорее всего, может привести к травме спинного мозга. Кроме того, в связи с тем, что тело позвонка теряет свою целостность, позвоночник становится нестабильным. В некоторых случаях при взрывных переломах, если нет воздействия на спинной мозг, можно провести консервативное лечение. Если же есть свободные фрагменты или повреждение нервных структур, то необходимо оперативное лечение.
Такие переломы иногда называют переломами Chance, возникают при резком сгибании- разгибании. Чаще всего, такой вид травмы возникает при автомобильных авариях, у людей, пристегнутых ремнем безопасности, и возникает не только перелом позвонков, но и связок, дисков, а иногда и внутренних органов. Такие переломы, как правило, нестабильны и требуют оперативного лечения. Такой тип переломов встречается в 5-10 % случаев переломов позвоночника.
Перелом позвонка с дислокацией. Такие переломы возникают при воздействии большой силы, и происходит не только нарушение целостности тела позвонка, но и его смещение (за счет разрыва связок, дисков). Такие переломы часто требуют оперативного вмешательства.
Переломы также делятся на стабильные и нестабильные. Компрессионные переломы, как правило, считаются стабильными и не требуют хирургического вмешательства. Напротив,нестабильные переломы (например,взрывные или переломы Chance), как правило, требуют хирургического лечения нередко экстренного вмешательства.
Спондилолистез
Спондилолистез – это состояние, когда один позвонок скользит вперед (сублюксация) по отношению к другому. Дегенеративный спондилолистез поясничных позвонков часто является причиной приобретенной стеноза позвоночного канала в поясничном отделе позвоночника, особенно на уровне L4 и L5 и может проявляться клинически нейрогенной перемежающееся хромотой.
Спондилолиз
Это нарушение целостности дужки позвонка. Это нарушение может быть как врожденным, так и приобретенным в течение жизни. Спондилолиз может приводить к сползанию позвонка (листеза), особенно если спондилолиз двухсторонний.Приобретенный спондилолиз,как правило, возникает после стрессовых нагрузок и встречается у людей при интенсивной физической нагрузке например у спортсменов (особенно штангистов, футболистов, гимнастов).При выраженном спондилолизе лечение, как правило,оперативное.
Миелопатия
При компрессии спинного мозга грыжей диска или при стенозе спинального канала появляется характерная неврологическая симптоматика повреждения спинного мозга (миелопатия). Симптоматика миелопатии вариабельна и характеризуется двигательными нарушениями в конечностях, нарушением чувствительности, иногда нарушением функции органов малого таза. При серьезном повреждении спинного мозга может быть отсутствие рефлексов.
Синдром конского хвоста
Деформации позвоночника
Деформация позвоночного столба означает любое значительное отклонение от нормальных изгибов позвоночника. Наиболее распространенными являются
- Сколиоз
- Гиперкифоз
- Гиперлордоз
Существуют различные причины патологического искривления позвоночника. Некоторые дети рождаются с врожденным сколиозом или врожденные гиперкифозом.
Иногда нервные и мышечные заболевания, травмы или другие заболевания вызывают деформации позвоночника (например, церебральный паралич).
Чаще всего (до 80-85%) сколиоз встречается "идиопатический " (без очевидной причины). Идиопатический сколиоз развивается постепенно, но может быстро прогрессировать в период роста в подростковом возрасте.
Термин сколиоз был впервые использован для описания этой деформации позвоночника Гиппократом в 400 году до нашей эры. Это прогрессирующее заболевание, причина которого неизвестна (идиопатический) в 80% случаев, хотя и существуют доказательства определенной роли генетического фактора и питания. У женщин в 10 раз выше риск развития сколиоза, чем у мужчин. Сколиоз часто сопровождается скручиванием позвоночника, что приводит к деформации реберных дуг и грудной клетки. Сколиоз обычно начинает проявляться в подростковом возрасте. Консервативное лечение достаточно эффективно при 1-2 степени сколиоза. При выраженной деформации (3-4 степени) и при прогрессирующем сколиозе в подростковом возрасте рекомендуется оперативное лечение (чем раньше проводится оперативное лечение, тем отдаленные результаты гораздо лучше).
Небольшой кифоз является естественной кривизной грудного отдела позвоночника, в то время как гиперкифоз представляет собой избыточный наклон позвоночника в грудном отделе вперед (сутулость). Гиперкифоз распространен у пожилых людей и это, как правило, связано с наличием остеопороза и перенесенных компрессионных переломов позвонков. Причинами гиперкифоза могут быть также травмы, заболевания эндокринной системы и другие заболевания. В подростковом возрасте может встречаться такой гиперкифоз, как болезнь Шейермана Мау, для которой характера клиновидная деформация трех и более позвонков в грудном отделе позвоночника. Как правило, при болезни Шейермана Мау консервативное лечение достаточно эффективно, но при угле отклонения от оси более 60градусов рекомендуется оперативное лечение.
Лордоз это естественный изгиб в поясничном отделе позвоночника вовнутрь, а гиперлордоз является патологическим увеличенным изгибом в поясничном отделе позвоночника. Гиперлордоз обычно сопровождается ненормальным наклоном таза вперед и часто сопровождается избыточным выпиранием ягодиц. Симптомы могут включать боль и онемение, если есть компрессия нервных структур. Как правило, гиперлордоз обусловлен слабостью мышц спины, гиперэкстензией, например, у беременных женщин, у мужчин с чрезмерным висцеральным жиром. Гиперлордоз также связан с половым созреванием.
Лечение гиперлордоза обычно не требуется, если нет воздействия на нервные структуры.
Опухоли позвоночника
Опухоли позвоночника встречаются достаточно редко. Опухоли могут быть доброкачественными и злокачественными. Первичные злокачественные опухоли спинного мозга встречаются очень редко. Злокачественные опухоли спинного обычно имеют метастатический характер и имеют первичный очаг в других органах и тканях.
С клинической и анатомической точки зрения опухоли могут быть классифицированы как опухоли эпидуральные, интрадуральные экстрамедуллярные и интрамедуллярные.
Метастатические опухоли позвоночника является наиболее распространенными для костных метастазов.
Наиболее распространенными солидными опухолями, вторично поражающими позвоночник являются: рак груди, простаты и почечная карцинома, на которые приходится почти 80% метастазов в позвоночник. На опухоли неизвестного первичного генеза приходится около 5% -10% случаев. Метастазы новообразований кроветворной системы составляют около 4% -10%.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:




