Какие анализы нужно сдать при операции на позвоночнике
- Дискэктомия
- Ламинэктомия
- Эндоскопия
- Микродискэктомия
- Дисковая нуклеопластика
- Общие условия для всех хирургических вмешательств
Общие условия для всех хирургических вмешательств
Грыжа диска – одно из распространённых заболеваний, им одинаково страдают как мужчины, так и женщины. И основное лечение этой патологии – операция, ведь другие способы лечения не дают лучшего результата. Но сегодня существует немало видов операций по удалению грыжи позвоночника.

Дискэктомия – самый старый метод удаления грыжи диска. Под общим наркозом на коже спины производится разрез, после чего через него удаляется либо весь патологический диск, либо его часть.
У этого метода имеется немало недостатков, например — внедрение в спинномозговой канал инфекции, которая может попасть через разрез. Для предупреждения этого осложнения проводится длительная антимикробная терапия с применение антибиотиков, что также требует длительного пребывания в стационаре не менее 10 дней.
Второе отрицательное действие этого оперативного вмешательства – длительное восстановление функций позвоночника, что может растянуться на довольно длительный период.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
У этого метода имеется и своё неоспоримое преимущество – процент рецидивов составляет всего 3%.
Этот вид операции проводится под общим или местным наркозом, и его суть в том, что удаляется только часть дуги позвонка, которая пережимает нервный корешок. Основное достоинство этого метода в том, что заживает рана буквально на третий день, и пациент может быть выписан. После этого заметные улучшения наступают практически сразу.
Основной минус – опасность развития кровотечения, которое может привести к смертельному исходу. Также есть большой риск инфицирования раны, общая длина которой в некоторых случаях превышает 10 см. Во время манипуляций медицинским инструментом может быть повреждён нерв, а также возникнуть закупорка кровеносного сосуда.
Эндоскопическое вмешательство – это широко распространённый метод, который относится к разряду малоинвазивных. При минимальном разрезе, который составляет всего 5 мм, а также при использовании современного оборудования – эндоскопа, риск получения осложнений минимален.
При таком лечении не развивается кровотечение, так как нет риска задеть крупные сосуды. Не происходит и повреждения мышц и связок. Пациент выписывается буквально на следующий день. Восстановительный период составляет не более 3 недель.
Однако проводиться такая операция может не при всех грыжах, а используемая спинальная анестезия сама по себе несёт в себе немало осложнений и требует длительной подготовки. Кроме того, это довольно дорогая манипуляция.

Эта нейрохирургическая операция выполняется при помощи современного оборудования с применение микроскопа. Её суть в том, что через разрез аппарат проникает в область сдавления нерва, постепенно удаляет грыжу диска и освобождает нервные корешки.
При этом можно добиться быстрого устранения болей, а длительность пребывания в стационаре — не более 3 дней. Такая манипуляция позволяет удалять сразу несколько грыж, а после неё возвращение к активной деятельности возможно в течение первого месяца. На протяжении всего периода реабилитации требуется ношение корсета.
К самым распространенным осложнениям можно отнести развитие рубцово-спаечного эпидурита, возникновение повторных болевых ощущений и рецидивы в 10 – 15% всех случаев.
Это один из самых современных методов борьбы с грыжей диска. Под рентгенологическим контролем внутрь диска вводится игла, через которую подаётся тот или иной вид излучения. Под воздействием такого нагрева грыжа начинает постепенно распадаться и перестаёт давить на нервный корешок, который освобождается от давления.
Это один из самых простых и безопасных методов без последствий и осложнений, и делается всё в амбулаторных условиях. Однако удалять таким образом можно грыжи, размер которых не превышает 7 мм.
Перед операцией пациент обязательно надо пройти МРТ или КТ — исследования, сдать все необходимые анализы и получить консультацию анестезиолога. Выбирать тип операции должен не пациент, а лечащий хирург, который точно знает, какое хирургическое вмешательство подойдёт для того или иного типа грыжи.
После некоторых типов операций возможно то или иное осложнение, поэтому для предотвращения развития самых частых из них, а это заражение операционной раны, на протяжении 5 – 7 дней необходимо принимать антибиотики.
После снятия швов обязательно проведение длительного восстановительного периода, что включает в себя обязательное ношение корсета, лечебную физкультуру. Это необходимо, чтобы не допустить осложнений и рецидива. И, конечно, после операции раз в полгода необходимо посещать лечащего врача.
- Как лечить ущемление седалищного нерва позвоночника?
- Проявления и терапия люмбального стеноза
- Причины появления и лечение ноющей боли в тазобедренном суставе
- Как пчелами лечить поясницу?
- 9 простых шагов, которые помогут получить идеальную фигуру
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
23 января 2019
- нарушение работы органов малого таза, например, задержка мочеиспускания или эректильная дисфункция;
- атрофия мышц, парез или паралич нижних конечностей;
- при обследовании у больного обнаружено секвестирование грыжи и выпадение пульпозного ядра;
- сильная боль, которая не снимается никакими препаратами и длится около полугода.
- пред операцией обязательно сдать все анализы, проконсультироваться у разных врачей и сделать КТ или МРТ;
- вид оперативного вмешательства должен выбирать врач, так как характер операции зависит от особенностей межпозвонковой грыжи;
- после хирургического вмешательства обязательно провести антибактериальную терапию для предотвращения заражения;
- очень важна после операции длительная реабилитация: физиопроцедуры, лечебная физкультура, ношение ортопедических приспособлений.
- ламинэктомия;
- эндоскопическое удаление;
- микрохирургическое вмешательство;
- чрескожная нуклеопластика;
- дискэктомия;
- эпидуральная катетеризация;
- лазерная вапоризация;
- лазерная реконструкция диска;
- гидропластика.
- ламинектомия – это удаление части позвонка и диска, что помогает восстановить кровообращение и снять давление с нервных волокон;
- дискэктомия – удаление всего диска и замена его имплантатом;
- спондилодез – удаление диска и сращивание позвонков с помощью специальной пластины.
- самым частым осложнением является повторное появление грыжи;
- часто случается повреждение нервных корешков;
- бывает повреждение оболочки спинного мозга;
- появление рубцов или спаек, которые вызывают боли;
- гнойные воспаления и аллергические реакции на препараты.
- первые две недели после удаления грыжи нельзя сидеть, поднимать тяжести;
- исключаются физические нагрузки, наклоны;
- в этом периоде нельзя делать массаж;
- обязательно пару месяцев носить специальный корсет;
- даже через 2 месяца необходимо ограничивать нагрузку: нельзя прыгать и находиться долгое время в одной позе;
- в это время начинают выполнять специальные упражнения для восстановления подвижности позвоночника и укрепления мышечного корсета.
- Устранение болевых и неврологических симптомов, если таковые наблюдаются;
- Работа над стабилизацией состояния больного и устранение возможных бытовых ограничений для него;
- Снятие ранее установленных ограничений для физической нагрузки и работа над восстановлением опорно-двигательного аппарата пациента.
- Минимальный срок реабилитации после дискэктомии составляет 3 месяца
- Не носите круглые сутки поддерживающий корсет
- Не отменяйте назначенных медикаментов
- Делайте посильную зарядку
- Посещайте курсы восстановительного массажа
- паспорт;
- качественные снимки КТ или МРТ (желательно, сделанные на аппарате мощностью на менее 1 Тесла), сроком давности не более 2-3 месяцев.
- рентгенография грудопоясничного отдела позвоночника в 2-х проекциях (большие снимки с необрезанными краями)+ тракционный снимок грудопоясничного отдела позвоночника+ бендинг тесты (максимальный наклон влево и вправо)
- МРТ грудопоясничного отдела позвоночника.
- если ранее пациенту было проведено какое-либо лечение, то необходимо иметь при себе выписки из истории болезни;
- средства личной гигиены;
- сменную одежду и обувь.
- Обследование органов дыхания
- Подготовка сердечно-сосудистой системы
- Санация ротовой полости и подготовками горла
- Работа с ЖКТ
- Обследование печени
- рентген-исследование грудно-поясничного отдела позвоночника в прямой и боковой проекциях;
- МРТ или КТ грудного, поясничного и шейного отделов позвоночника;
- рентген грудно-поясничного отдела позвоночника в прямой проекции, в наклоне на правый и левый бока
- За два-три дня до проведения запланированной операции требуется исключить употребление алкогольных напитков , а также наркотических и психотропных препаратов.
- В течение четырнадцати дней до и десять дней после операции нельзя принимать аспирин и тому подобные лекарственные препараты, содержащие ацетилсалициловую кислоту, так как это вещество стимулирует кровообращение и риск возникновения кровотечения увеличивается.
- За две недели или более стоит отказаться от никотина.
- Если врач разрешил или даже посоветовал – больше ходить, чтобы организм быстрее запустил все свои восстанавливающие ресурсы;
- Продолжать придерживаться правильного и полноценного питания , а также в течении дня выпивать много чистой воды, можно с добавлением легкого слабительного для выведения шлаков и токсинов;
- В течение двух-трех дней освободить себя от работы и других обязанностей и побыть в спокойствии дома;
- Каждый день принимать ванну или душ;
- Отслеживать состояние стула, чтобы избежать образования запоров .
- заниматься работой, подразумевающей значительные физические нагрузки, а также поднимать тяжести больше пяти килограмм в течение нескольких месяцев;
- находиться долгое время в согнутом положении и лишний раз наклоняться;
- набирать вес в течение полугода послеоперационного вмешательства;
- заниматься спортом, в том числе йогой и другими мягкими практиками до тех пор, пока рана полностью не заживет.
Когда можно будет сидеть при переломе 2 позвонка?
Невозможно лежать, боли из-за протрузий — как лечиться?
Разная толщина ног — в чем причина?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Операция по удалению межпозвоночной грыжи поясничного отдела
Одно из самых тяжелых заболеваний опорно-двигательного аппарата – это грыжа пояснично-крестцового отдела. Основной ее признак – сильная боль в пояснице, которая часто не поддается действию обезболивающих препаратов. Такие ощущения могут продолжаться неделями и сопровождаться другими симптомами: онемением конечностей, ограничением движений, нарушением работы внутренних органов. Чем раньше больной обратится к врачу, тем легче вылечить межпозвоночную грыжу.
Но бывает так, что пациент выполняет все предписания врача, проходит медикаментозную терапию, физиопроцедуры, курс ЛФК, а боли не проходят. Наоборот, может развиться паралич ног, потеря чувствительности кожи, онемение крестцового отдела, а боль распространится на ягодицы и бедра. При отсутствии результата от консервативного лечения единственным выходом вернуть больному нормальную жизнь является операция.
Если развиваются серьезные осложнения межпозвоночной грыжи, операция нужна обязательно. К таким абсолютным показаниям хирургического лечения относятся:
Кроме того, пациенту могут предложить пройти хирургическое лечение при наличии сильных болей, частичной потери чувствительности или при отсутствии результатов лечения в течение 3 месяцев.
Пациент должен понимать, что операция по удалению грыжи поясничного отдела позвоночника не дает 100% положительного результата. Даже после нее возможны рецидивы заболевания и осложнения. Поэтому решаться на хирургическое вмешательство нужно только в том случае, если без него невозможно справиться с болью. Сначала нужно попробовать методы консервативного лечения.
Если же принято решение об операции, следует помнить, что успешное излечение зависит от нескольких условий:
После обследования врач принимает решение о способе удаления межпозвоночной грыжи. При этом учитываются место ее локализации, стадия развития заболевания, сопутствующие симптомы и состояние здоровья пациента. В зависимости от этого может быть назначено малоинвазивное или радикальное оперативное лечение. Существует несколько видов операций для лечения грыжи:
В последнее время при лечении межпозвоночной грыжи все чаще прибегают к малоинвазивным методам. Их преимущество перед другими способами хирургического вмешательства в том, что кожа почти не повреждается, поэтому рубцов после операции не остается. Реабилитация после такого лечения проходит быстрее и легче. Вид операции выбирается в соответствии с особенностями протекания заболевания. К малоинвазивным методам лечения относятся микродискэктомия, лазерная вапоризация, плазменная реконструкция, гидропластика и другие.
Это один из самых распространенных и эффективных методов лечения поясничной грыжи. Операцию делает нейрохирург с использованием микроскопа и микрохирургических инструментов. Целью этой операции является освобождение нервных корешков от сдавливания их диском. Разрез при таком вмешательстве очень маленький, поэтому рубца почти не остается. Уже через несколько дней больному разрешено вставать.
Очень эффективен этот метод, если позвоночная грыжа находится в начальной стадии развития. Смысл операции в том, что с помощью лазера нагревается ядро диска. Лишняя жидкость выпаривается, и оно уменьшается в размерах. Благодаря этому, диск выпячивается меньше и перестает давить на нервные корешки. Преимуществом этого метода является малая травматичность – после операции не остается шрамов, а также небольшая длительность процедуры.
Немного похожим действием обладает метод плазменной реконструкции диска. Его еще называют холодноплазменной нуклеопластикой. С помощью иглы в диск вводится электрод и подается струя плазмы. Под воздействием низких температур клетки грыжи разрушаются, ядро уплотняется и восстанавливается. Операция занимает 15-30 минут, а боли исчезают сразу после нее.
Показана такая операция при неосложненных грыжах пояснично-крестцового отдела размером до 6 мм. Она эффективно восстановит диск, но только у пациентов до 50 лет. Суть операции в том, что через иглу в полость диска подается струя физраствора, которая вымывает выпячивание пульпозного ядра. Остатки жидкости удаляются отсосом. Такой метод предотвращает некроз диска и улучшает его амортизационные функции.
В некоторых случаях назначаются более известные методы удаления грыжи пояснично-крестцового отдела – с помощью хирургического вмешательства. Такое лечение проходит под местной или общей анестезией. Характеризуется оно большим разрезом на мягких тканях и длительным периодом реабилитации. Но при правильном проведении операция предотвращает рецидив заболевания. Существуют такие виды оперативного лечения грыжи:
Большинство современных методов оперативного лечения грыжи имеет положительный результат. Только у 5% пациентов после ее удаления наблюдается рецидив заболевания. После малоинвазиных методов хирургического лечения боли быстро проходят, а реабилитация занимает мало времени. Отзывы пациентов о таком лечении в основном положительные. Люди отмечают, что снова могут свободно двигаться, боль в пояснице их больше не беспокоит.
Но иногда оперативное лечение не приносит положительного эффекта и даже может иметь негативные последствия:
Результат такого лечения сильно зависит от правильной реабилитации после операции. Важно соблюдать несколько правил, что поможет избежать рецидива заболевания:
Операция – это не самый эффективный метод лечения грыжи, но иногда без нее не обойтись. Поэтому лучше не допускать осложнений заболевания и лечить его на ранних этапах с помощью консервативных методов.
Современное человечество наряду с проблемами чрезмерного веса, заболеваний сердечно-сосудистой системы, сахарного диабета и СПИДа активно испытывает трудности со все возрастающим количеством заболеваний суставов и позвоночника. Чрезвычайно вольное обращение с недугами позвоночника, зачастую, приводит к развитию такой болезни, как грыжа позвоночника (она же межпозвонковая грыжа или грыжа межпозвонкового диска).
Практика показала, что альтернативные оперативному вмешательству методы лечения данного состояния зачастую не приносят сколько-нибудь ощутимых результатов или же приносят временное облечение на начальной стадии развития грыжи. Операция по удалению грыжи позвоночника на сегодняшний момент является единственно возможным, радикальным способом облегчить страдания больного и вернуть его к полноценной, здоровой жизни.
Важными моментами для проведения такого вмешательства являются подготовка к нему и последующая реабилитация. От того насколько серьезно отнесется пациент к этим двум моментам, во многом будет зависеть шанс избежать рецидива заболевания и образования протрузии.
Подготовка к операции по удалению грыжи позвоночника
Как и любая друга операция, дискэктомия потребует проведения подготовительного периода. В его ходе следует сдать необходимый спектр анализов крови и мочи, пройти обследование позвоночника с применением МРТ, КТ или (и) рентгенографии.
Что такое Дискэктомия?
Дискэктомия — это хирургическое удаление части межпозвоночного диска или даже всего диска с последующим формирование неподвижного сращения двух соседних позвонков. Применяется в нейрохирургии уже в течение более чем полувека. Показана на всех стадиях развития межпозвоночных грыж.
Перед проведением операции, на протяжении 8 предшествующих перед нею часов нельзя употреблять пищу. Неплохо сделать очистительную клизму.
В процесс подготовки входит консультация анестезиолога, который проверяет функциональное состояние пациента путем проверки деятельности сердца, показаний артериального давления, возраста, веса тела. Кроме этого, данный специалист интересуется наличием аллергических реакций на какое-либо лекарство и хронических заболеваний легочной и сердечно-сосудистой систем пациента.
При необходимости, пациент должен провести выбривание участка предполагаемого хирургического вторжения. В день назначенной операции принять душ или ванну.
С правилами поведения после проведенного вмешательства пациента должны ознакомить лечащие врачи или младший медицинский персонал.
На просторах Интернета можно найти целые чеклисты-памятки, составленные инициативными пациентами, перенесшими такие вмешательства. Памятки эти весьма полезны, так как созданы на основании собственного опыта и впечатлений.
Реабилитация после операции по удалению грыжи позвоночника
В процессе реабилитации после операции по поводу межпозвонковой грыжи, многие пациенты становятся жертвами элементарной лени или же жадности и желания сэкономить. Ошибочно думать, что единственно верный путь к выздоровлению в таком состоянии это бездействие и ограничение физических нагрузок, а также исключение приема фармацевтических препаратов.
Понятно, что в этом периоде никто не требует от вас чемпионских подвигов, потому и ограничения по поднятию тяжестей назначаются на период до 2 месяцев. Однако, купированный болевой синдром провоцирует самостоятельную отмену приема лекарств. А это прямой путь к рецидиву своего болезненного состояния и большой крест на всем периоде реабилитации.

Важно соблюдать умеренные нагрузки в области пораженной зоны. Они необходимы для предотвращения атрофии мышечного корсета и улучшения кровообращения в этой зоне. Отсутствие дозированной, посильной физической нагрузки приведет к тому, что межпозвонковые диски не станут получать нужного им питания в должном объеме.
Большинство пациентов, перенесших вмешательство по поводу межпозвонковой грыжи, наивно полагают, что им не нужна реабилитация. Это в корне неверное положение. Не стоит забывать, что в некоторых случаях неврологические симптомы после операции не исчезают сразу. И хотя, грыжевое давление на нервные окончания снято, боль ушла, небольшое раздражение и припухлость будут еще напоминать о проблеме. Ее легко решить, если не отказываться от приема медикаментов.
Процесс реабилитации делится, как правило, на три основных периода:
Конкретные рекомендации индивидуальны для каждого отдельного случая. Во многом они зависят от целой совокупности факторов. Здесь и течение болезни, и особенности организма пациента и проявление результатов после оперативного вмешательства. В зависимости от сложности проведенной операции и тяжести поражения, реабилитационный период может растягиваться на долгие годы, вплоть до нескольких лет.
Вот перечень универсальных рекомендаций, который подойдет абсолютно каждому:
В зависимости от краткосрочных результатов после операционного вмешательства и общего состояния больного, врачами назначается индивидуальный курс реабилитации.
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Новости
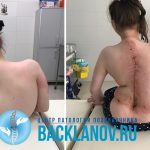
Сколиоз 4 степени – это дополнительные муки к ужасному основному диагнозу СМА
30 Декабрь, 2019
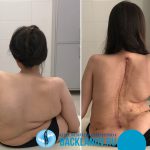

Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
Специалисты нашего центра объяснят какие обследования нужны перед операцией,чтоб она прошла спокойно и без осложнений!
За день до операции – лёгкий ужин не позднее 19 часов. При возможности, на ночь сделать очистительную клизму (при открытой операции).
В день операции пациент должен явиться на ГОЛОДНЫЙ желудок.
Анализы сдаются или за день перед операцией, или в день операции непосредственно в ЦППиН. Так же принимаются анализы сданные в других клиниках не позднее месяца до поступления.
Предоперационная подготовка
все операции выполняются под нейрофизиологическим интрооперационным мониторингом
Оперативное вмешательство – серьезное испытание для организма, ввиду чего мероприятию должна предшествовать тщательная подготовка больного. Предоперационный период, в ходе которого медицинский персонал работает над уменьшением риска операции, предупреждением возможных осложнений во время вмешательства и после него, начинается с момента поступления больного в клинику и до начала операции.
Если пациента оперируют в плановом порядке, врачи имеют время для серьезного обследования и клинического наблюдения.
Подготовка к плановой операции может продолжаться от 3-х дней и более, что зависит от типа заболевания. В это время медиками осуществляется обследование внутренних органов больного и выявление сопутствующих патологий, которые могут выступать поводом для переноса хирургической помощи. В этом же периоде определяется переносимость больного к анестезирующим препаратам/антибиотикам.
В процессе подготовки больного к операции производятся следующие подготовительные работы:
Рентгенн легких, спирография.
Приблизительно 10% осложнений после операций имеют отношение к работе органов дыхания, поэтому поводом для отмены плановой процедуры может стать тот же бронхит. Прежде чем пациента вновь станут готовить к хирургическому вмешательству, ему придется пройти специальный курс лечения и повторное обследование.
Экг, Эхокардиография. Если возраст больного превышает 40 лет или в его медицинской карте имеются пометки о жалобах на работу сердца, обязательна электрокардиограмма. Именно ее результаты определяют дальнейшие действия: при отсутствии каких-либо изменений и нормальных сердечных тонах необходимость в дополнительной подготовке отсутствует.
Посещение стоматолога с целью устранения любых стоматологических проблем перед операцией обязательны. Если больной страдает хроническим тонзиллитом, рассматривается вопрос с предварительным удалением миндалин.
ФГДС. Прежде чем приступить к проведению планового хирургического вмешательства, врач должен убедиться в отсутствии у пациента язвы 12-перстной кишки и желудка. В противном случае возможно развитие кровотечения в послеоперационный период, что заметно усложняет выздоровление.
Узи органов брюшной полости. Также в предоперационном периоде обязательной является подготовка печени и определение функции почек. С этой целью выполняется ультразвуковое исследование и назначаются необходимые анализы (крови, мочи).
Общий и биохимический анализ крови
Позволит выявить нарушение белкового обмена,анемию,и наличие воспалительного процесса.
Обследование артерий и вен ног
Уздг сосудов нижних конечностей
Позволяет выявить наличие тромбов и стенозов сосудов нижних конечностей тем самым предотвращая развития риска тромбоэмболии.
Специальные плотные чулки которые снижают риск тромбоэмболии обязательны нужны перед операцией

Важный предоперационный момент – психологическая подготовка больного. Если в клинике нет штатного психолога, его функции берет на себя лечащий доктор или хирург. Его задача – снять с пациента страх и панику, помочь ему настроиться на проведение хирургического вмешательства, разъяснить его суть.
Роль медицинской сестры в подготовке пациента к плановому хирургическому вмешательству также нельзя недооценивать. Именно ей предстоит произвести промывание кишечника пациента при помощи клизмы, позаботиться о смене его белья, очищении операционного поля от волос с последующей обработкой кожи спиртом и т.п.

Повышение сопротивляемости организма пациента
Своевременная забота об укреплении иммунитета больного способствует лучшему заживлению ран и быстрому восстановлению организма. Примерно за несколько недель до планового хирургического вмешательства пациенту нужно начать принимать комплекс витамин, при этом отказавшись от алкогольных напитков. Тяжелым больным могут быть назначены анаболические гормоны, переливание плазмы, крови или альбумина.
Особая подготовка
Любые мероприятия на этапе подготовки больного к оперативному вмешательству делятся на обязательные (единые для каждой операции) и специальные, что выполняются исключительно при подготовке к определенным операциям. Вмешательства с целью устранения сколиоза, к примеру, предусматривают:
Межпозвоночная грыжа – это патология, которая является следствием осложнения протрузии , то есть выпячивания фиброзного кольца.
В сложных случаях, консервативные методы лечения данной проблемы не дают должного результата, поэтому врачи рекомендуют обратиться к услугам хирургов.
Как и любая другая операция, иссечение межпозвоночной грыжи требует предварительного обследования, поэтому давайте разберемся, какие анализы нужно сдать перед процедурой.
Подготовка к хирургическому вмешательству
Как правило, в этот список входят следующие пункты:
Если вы на постоянной основе принимаете какие бы то ни было лекарственные средства, обязательно сообщите об этом своему лечащему врачу и анестезиологу. Это может быть очень важно.
Основные правила
Существует также ряд правил, которые нужно соблюдать, чтобы операция прошла без эксцессов, а после нее вы чувствовали себя благополучно. Вот перечень этих предписаний:

Все врачи рекомендуют перед операцией грыжи придерживаться рационального питания с добавлением к повседневному рациону витаминов, включить в меню мясо хорошего качества, фрукты и овощи.
Перед операцией можно покушать последний раз до восьми часов вечера. Специалисты также советуют сделать очистительную клизму накануне вечером.
Собираясь к хирургу, откажитесь от косметики и металлических украшений. Завтракать перед выходом нельзя. Пить тоже. После пробуждения примите душ, вымойте голову и побрейте ту область, где будет проводиться операция (если это необходимо).
Постоперационные меры
Очень важно следовать всем предписаниям врача после проведения всех необходимых медицинских процедур. Вот ряд рекомендаций, которые даются почти всем пациентам, которым вырезали межпозвоночную грыжу:
Ни в коем случае нельзя:
Если через некоторое время после операции у вас возникают неприятные ощущения, а тем более боли или кровотечения, необходимо незамедлительно обратиться к своему хирургу или лечащему врачу. Он сможет быстро проанализировать ситуацию и принять необходимые меры.
Если вы хотите получить больше информации и подобных упражнений для позвоночника и суставов от Александры Бониной, посмотрите материалы по ссылкам ниже.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)
Читайте также:


