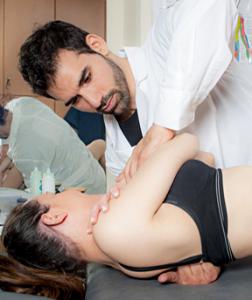
Как влияет остеохондроз на матку
.thumb.jpg.5535fd47d7ac46ebd52c29c280d3757c.jpg)
- 18 марта 2015

Остеохондроз – достаточно распространенное заболевание, которому подвержены порядка 80% людей старше 20 лет. Эта патология является комплексным дистрофическим нарушением в суставных хрящах. Проще говоря, заболевание связано с уменьшением межпозвонковой жидкости, что приводит к деформации дисков, а также к защемлению нервов, которое и провоцирует острую боль. В зависимости от того, где локализуется остеохондроз, его делят на несколько видов — шейный, грудной и поясничный.
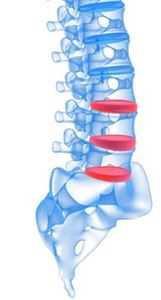
Каковы причины и симптомы остеохондроза?
Все основные причины остеохондроза можно разделить на внутренние и внешние. Так, к внутренним относят:
- нарушение внутриутробного формирования позвоночника;
- предрасположенность к заболеванию, передающуюся по наследству;
- возрастные изменения костных тканей.
Среди внешних же причин возникновения заболевания выделяют:
- различные травмы позвоночника;
- слабые мышцы спины;
- неравномерное распределение нагрузки на спину;
- инфекции;
- искривления позвоночника;
- подъем тяжестей;
- неправильные позы при сидении и во время сна;
- нехватку витаминов (кальция, марганца и витамина D).
Симптомы остеохондроза у женщин могут быть разными, все зависит от его локализации.
Так, остеохондроз поясничного отдела позвоночника влечет за собой:
- ноющую или острую боль в области поясницы, усиливающуюся при физических нагрузках;
- боль, отдающую в ноги, крестец и в органы малого таза;
- потерю чувствительности ног.
Грудной остеохондроз сопровождается:
- болями между лопатками и в груди, болезненными ощущениями при физических нагрузках;
- усиливающимися болями во время вдоха и выдоха;
- острыми приступами боли при ходьбе;
- ощущением сдавленности в груди.
Остеохондроз шейного отдела характеризуется:
- острыми головными болями, усиливающимися при ходьбе (при этом анальгетики не дают облегчения);
- головокружениями после резких поворотов головы;
- болезненными ощущениями в плечах и в грудной клетке;
- появлением разноцветных пятен перед глазами;
- звоном в ушах.
Чем опасно заболевание для мужчин и женщин, планирующих беременность?
Зачастую остеохондроз является причиной нарушения иннервации внутренних органов, при этом болей в спине может и не быть, что значительно усложняет выявление проблемы.
Так, из-за защемления спинномозговых нервов возможно:
- формирование половых дисфункций (аноргазмия у женщин, снижение либидо и импотенция у мужчин);
- появление типично женских и мужских болезней;
- развитие других заболеваний органов малого таза.
Кроме того, нарушения кровообращения и компрессия нервов в шейном отделе может стать причиной повышения внутричерепного давления, следствием которого станут нарушения гормонального баланса у женщин и мужчин.
Как подготовить себя к беременности?
При планировании зачатия важно понимать, что лечение остеохондроза позвоночника должно быть своевременным, то есть начинать его нужно еще на этапе планирования. Дело в том, что при беременности добиться ремиссии заболевания будет сложно, так как практически все медикаменты запрещены во время вынашивания плода. Облегчить состояние и приглушить боль все же будет можно, для этого существуют лечебная гимнастика и специальные упражнения. Однако важно понимать, что во время беременности это лишь снимет симптомы заболевания.
Для того чтобы подготовиться к зачатию, будущей матери необходимо:
- Посетить врача-невролога или вертебролога. Они занимаются лечением межпозвоночных грыж, остеохондроза. Ближе к дате родов - выявляют, допустимы ли естественные роды или возможно только оперативное родовспоможение.
- Заниматься специальной гимнастикой, направленной на профилактику и лечение остеохондроза. При этом важно помнить, что применять лечебные упражнения можно только после того, как острая боль в позвоночнике была купирована. Главный принцип лечения гимнастикой - укрепление мышц спины. Очень полезно плавание, способствующее нормализации мышечного тонуса и естественному вытяжению позвоночного столба.
- Принимать препараты, направленные на лечение остеохондроза. Основные задачи лекарственных средств состоят в том, чтобы обезболить, устранить воспалительные процессы, улучшить кровообращение, способствовать восстановлению хрящевой ткани и восстановить подвижность суставов. Применять медикаменты можно только по предписанию лечащего врача, при этом необходимо убедиться, что они не сказываются отрицательно на планирование зачатия.
![]()
Ходить на массаж и сеансы мануальной терапии. Мануальная терапия в ряде случаев является более эффективным средством в борьбе с остеохондрозом. К тому же при планировании беременности очень важно учитывать, что большинство медикаментов являются небезопасными для будущего ребенка.- Питаться сбалансированно. При этом наряду с овощами и фруктами следует включить в рацион такие продукты, как агар-агар, желатин, холодец – они способствуют укреплению хрящевой ткани.
- Избавиться от лишнего веса. Поскольку нагрузка на позвоночник в беременность увеличится, то каждый лишний килограмм будет повышать вероятность развития осложнений. Чтобы предотвратить прогрессирование процесса, лучше скинуть несколько килограммов еще на этапе подготовки к зачатию малыша.
И главное, о чем необходимо помнить – после коррекции состояния позвоночника у многих пар наступает долгожданная беременность. Поэтому если вы долго ожидаете чуда, то не стоит отчаиваться. Вполне возможно, что комплексное лечение остеохондроза поможет вам устранить необъяснимые проблемы и зачать здорового малыша.
Климакс – это период снижения выработки эстрогенов, угасания детородных функций в жизни женщины. Нагрузка на позвоночник возрастает, эластичность мышечной ткани снижается. Климакс и остеохондроз взаимосвязаны: в возрасте 45-50 лет усиливаются признаки заболевания позвонков и хрящей, наступает менопауза.
Влияет ли климакс на течение остеохондроза
Причины болей суставов в этой фазе:
- снижение уровня эстрогенов,
- дефицит кальция,
- истончение костных тканей.
Признаки начала развития остеохондроза: слабость, мышечные боли, судороги. Эти явления могут проявляться до наступления менопаузы. Если проводить осмотр своего тела регулярно, можно заметить изменения, начать лечение раньше.
- Онемение в руках при остеохондрозе: чем опасен симптом
- Как спать на полу при шейном остеохондрозе
Проявления недуга имеет связь с наступлением климакса:
- Уменьшение уровня эстрогена провоцирует активность клеток. Кости становятся хрупкими – возникает остеопороз. Это происходит по причине вымывания минералов из ткани.
- В организме нарушается обмен кальция. Это вызывает истончение, разрушение суставной ткани (хрящей) – остеохондроз.
Нехватка половых гормонов при климаксе может провоцировать боли в суставах. Развитие патологии, ее обострение – частое явление среди женщин старше 45-50 лет.
В этот период женщины склонны набирать вес. Это создает дополнительную нагрузку на суставы. Ощущается боль, ломота, дискомфорт. Своевременное лечение на ранних стадиях обеспечивает устранение негативных последствий болезни.
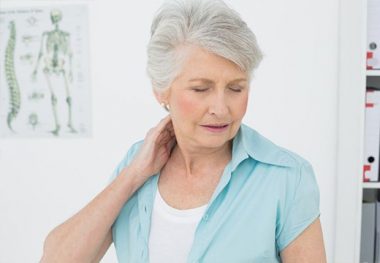


Может ли климакс спровоцировать появление остеохондроза
Вследствие гормонального дисбаланса организм теряет защиту, становится уязвимым к заболеваниям костной системы. Это приводит к деформации позвоночника.
При остеохондрозе в период климакса пациентки жалуются на боль в спине. В разных местах позвоночника признаки могут отличаться. Может подниматься температура – до 37,5 градуса. Ее путают с симптомами других недугов. Важно обращаться к врачу для определения правильного диагноза, подбора препаратов для лечения.
Особенности проявления остеохондроза при климаксе
Организм пытается самостоятельно справиться с восстановлением хрящевой ткани, дисков. Игнорируя симптоматику, откладывая лечение, пациент дает возможность болезни прогрессировать. Это может привести к необратимым последствиям.
Шейный остеохондроз при климаксе возникает вследствие большой нагрузки на шею и плечевую зону у женщин.
Недуг сопровождается симптомами:
- боли в области шейного отдела,
- возникновение неприятных ощущений при движении в зоне шеи, верхней части спины,
- спазмы мышц,
- снижение зрения и слуха,
- при остеохондрозе может болеть или кружиться голова,
- при климаксе наблюдается снижение памяти,
- уменьшение чувствительности затылка,
- онемение или дрожание рук.



Боли при остеохондрозе могут возникать в районе груди:
- когда человек кашляет или чихает, боль становится сильнее,
- усиление дискомфорта ночью,
- появление одышки при физической активности,
- болевые ощущения от остеохондроза в боку, районе сердца,
- маскировка боли во время климакса под признаки стенокардии, гастрита или язвы. Требуется обратиться к врачу, чтоб исключить развитие усложнений.
Часто наблюдаются симптомы поясничного остеохондроза у женщин при климаксе:
- снижение чувствительности паховой области,
- спад мышечной активности,
- нарушение движений в районе таза, появление дискомфорта,
- боли в ногах, пояснице, копчиковом отделе,
- недержание мочи, нарушения стула,
- судороги нижней части тела.
Специфика лечения заболевания позвоночника при климаксе
Во время менопаузы происходит гормональный сбой. Остеохондроз может обостряться вследствие напряжения мышц в зоне позвоночника. Женщины с этим недугом плохо переносят сезонные температурные изменения.
Если женщина почувствовала резкую боль, не может принять вертикальное положение, нужно вызвать скорую. Стоит помочь пострадавшей дойти до кровати. Если это невозможно, уложите ее на пол. Снять болевой синдром в этом состоянии помогут Анальгин, Ибупрофен или Диклофенак.
После обострения остеохондроза во время климакса могут появиться осложнения. Обязательна консультация невролога. Запрещено проводить самолечение:
- делать теплые компрессы,
- массаж,
- ходить в сауну или баню.
Остеохондроз возможно диагностировать. Нужно сдать кровь на общий анализ, на гормоны. Врач при климаксе назначает рентген той костной области, где есть признаки болезни. Иногда для подтверждения диагноза проводят процедуру МРТ.
Разрабатывая курс лечения пациента, врач назначает противовоспалительные, обезболивающие препараты. Пациенты проходят гормонально-витаминную терапию. Для восстановления хрящевой ткани применяют хондропротекторы.
Остеохондроз в острой фазе во время климакса проходит около месяца. Диагностирование заболевание на ранней стадии, правильное лечение могут эту стадию сократить до 7-10 дней. Восстановление поврежденных участков тканей требует длительного времени – от 1 до 3 месяцев, зависимо от объема.
В период реабилитации назначают прием витаминно-минеральных комплексов. Приостанавливают развитие остеохондроза и реабилитации в период климакса физиотерапия, ЛФК, лечебный массаж.
Регулярно принимая витаминно-минеральные препараты или БАДы, правильно питаясь, женщина обеспечивает организм питательными веществами.
Важно придерживаться полноценного режима сна и отдыха. Физическая нагрузка, спортивные занятия препятствуют откладыванию солей в суставах.
Упражнения при остеохондрозе и климаксе должны быть умеренными. Делайте разминку, не перенагружайте организм. Ориентируйтесь на самочувствие, обращайте внимание на возникновение неприятных признаков.
Не поднимайте тяжестей. Костная ткань женщины в менопаузе хрупкая, легко разрушается. Это приведет к негативным последствиям и ухудшению болезни.
Лечение остеохондроза назначается пациенту с климаксом индивидуально и зависит от нанесенных повреждений суставам, их симптоматики.
Методы борьбы с недугом:
- лечение медикаментами,
- рефлексотерапию,
- физкультуру,
- массаж – в период после острой фазы,
- специальную диету.
В остром периоде при климаксе в медикаментозное лечение входят:
- препараты для обезболивания при остеохондрозе снимут болевой и воспалительный симптомы,
- хондропротекторы – уменьшат дистрофию, дегенерацию в хрящевых дисках, назначают шестимесячным курсом,
- препараты-миорелаксанты расслабляют мышцы при климаксе,
- витамины группы В,
- мочегонные препараты для выведения избыточной жидкости из тканей органов нужно употреблять осторожно. С жидкостью могут вымываться полезные вещества.
Пациенты с шейным остеохондрозом лечатся ноотропными и сосудистыми препаратами. Они могут назначаться при любом типе болезни в случае нарушения кровообращения в мозге.
Применяют методы рефлексотерапии (активация биоточек организма) при климаксе: иглоукалывание, точечный массаж, прижигание, аппликации, воздействие холодом, магнитотерапия, электроакупунктура. Метод этого лечения определяет врач.
Лечебная гимнастику рекомендуют при реабилитации. При остром остеохондрозе она противопоказана.
Нагрузку, время, уровень сложности нужно увеличивать постепенно.
При климаксе в острой фазе поясничного недуга нужно делать правильную дыхательную гимнастику, использовать методики расслабления мышц. После улучшения самочувствия добавляют упражнения для тазовой области и ног.
Пациентам с шейным остеохондрозом следует соблюдать порядок упражнений. Начинают разминать плечевую область, руки. Потом переходят на упражнения для шеи.
- Можно ли париться в бане при остеохондрозе
- Аппарат Алмаг при остеохондрозе: особенности лечения
При хроническом заболевании в период климакса занятия должны проводиться ежедневно. Регулярные нагрузки помогут предотвратить процесс обострения.
Массаж при остеохондрозе применяют в восстановительной фазе. Он полезен для нормализации кровообращения, поддержания тонуса мышц. Если процедура переносится хорошо, то длительность сеанса увеличивают.
При климаксе важно соблюдать диету, исключить все жареное, жирное, соленое. полезно включить в рацион богатую белком, кальцием, клетчаткой и антиоксидантами пищу, содержащую ненасыщенные жиры. Эти продукты восстанавливают кровообращение в хрящах.
Придерживаясь простых правил, можно снизить риск повторного обострения хронического остеохондрозе. Стоит исправить свои привычки:
Климакс – естественный этап функционирования женского организма. Остеохондроз в этой фазе может причинять болезненные ощущения. Правильное лечение и профилактика недуга способствует снижению дискомфорта и препятствует развитию негативных симптомов.
Согласно данным нашей клиники, у каждой десятой женщины, страдающей поясничным остеохондрозом, имелось гинекологическое заболевание (Вайнштейн Э.А. 1965). По мнению K.Lewit (1973), у половины женщин, страдающих вертеброгенными болями, первым признаком заболевания являются менструальные поясничные боли. N.Ballih (1943) обратил внимание на то, что они локализуются женщиной не во внутритазовых структурах, а вертебрально и паравертебрально на уровне Txn-Li. Учитывая влияние эстрогенов на связочный аппарат, он считал, что возрастание их уровня в дни менструации ведет к изменению связок позвоночника и, вторично, к раздражению его нервных образований. Наряду с гормональными влияниями со стороны органов малого таза начали к себе привлекать внимание рефлекторные механизмы.
Известно, что зоны Захарьина-Геда для органов малого таза соответствуют дерматомам Тю-Li (см. рис. 9.3) и, особенно, S2-S5 (Martins H. 1939; Amreich A. 1955; Hansen К. Schliak H. 1962) (см. табл. 4.4).
A.Abrams (1913) установил взаимные функциональные связи органов малого таза и со среднепоясничными отделами позвоночника. Ьщ — с яичником, Lpv — с маткой, Lni и ниже — с маточными трубами. Таким образом, находят объяснение наблюдения об отраженных поясничных болях при гинекологических заболеваниях (Meisels, 1937; Brooke R. 1937 и др.). При этом возможно влияние органов малого таза не только на кожу или ткани позвоночника, но и на другие внутренние органы. Те же импульсы из органов малого таза, переключаясь через сегментарные аппараты или возникая первично в пораженных сегментарных аппаратах, могут вызвать отраженные вегетальгии за счет воздействия на другие внутренние органы (Лапинский М.Н. 1913; Губер-Гриц Д.С, 1937). Для оценки характера и причин болей в пояснице и копчике особую роль, как оказалось, играют мышечно-тонические реакции как на заболевания органов таза, так и на травмы и дистрофические поражения самого позвоночника.
На анатомических структурах в зоне копчика и на клинической картине кокцигодинии мы остановились при описании вертебральных синдромов. Впрочем, связи копчика с подвздошной костью позволяют рассматривать кокцигодинию и как составной элемент синдрома тазового дна.
Боли в крестцово-копчиковом отделе нельзя рассматривать вне связи с патологией мышечных и фиброзных, включая сосудистые, тканей этой области.
Мышцы тазового дна территориально относятся к зоне каудальных отделов кишечной трубки (как и мышцы ротового дна в области ее краниальных отделов), происходят не из мезодермальных гипосомитов, а из эктодермальных эпи-сомитов (Домбровский Б.А. 1982).
Ниже грушевидных мышц к наружным отделам нижнекрестцовых и верхнекопчиковых позвонков прикрепляются с двух сторон копчиковые мышцы, лежащие на крестцово-остистой связке. Ниже располагаются мышцы, поднимающие анус. Все эти ткани образуют тазовое дно (рис. 4.22). Сокращение мышц нижних отделов тазового дна с обеих сторон приводит к флексии копчика, на одной стороне — к флексии и абдукции.
К передним стенкам копчика частично прикрепляются также крестцово-остистая и крестцово-бугорная связки. К верхушке копчика прикреплены, кроме того, анальный сфинктер и анококцигеальное сухожилие. Крестцово-копчиковое сочленение имеет в своем составе передние, задние продольные, боковые связки и межпозвонковый диск. В норме движения в крестцово-копчиковом сегменте в сагиттальной плоскости возможны в пределах 30°, боковые отклонения копчика — до 1 см. Такие смещения на рентгено-, грамме не должны расцениваться как перелом или вывих. При спастическом напряжении мышц копчик по отношению к крестцу принимает положение флексии вместо экстензии. Возникающие при этом боли могут усиливаться в момент вставания со стула. Это объясняется напряжением большой ягодичной мышцы, часть пучков которой крепится к латеральным отделам крестца и копчика. Все эти воздействия не остаются безразличными для крестцово-копчикового и копчиковых межпозвонковых дисков. В соответствующих сегментах часто выявляется остеохондроз.
Кроме поясничного остеохондроза в возникновении синдрома тазового дна придают значение травме крестца и копчика.
Удельный вес макротравмы очевидно преувеличен. Более значимыми оказались микротравматизация, хроническая деформация крестцово-копчиковой области в связи с анатомо-физиологическими особенностями ее костных, фиброзных и мышечных элементов. Особенно часто заболевание возникает при езде на машине, мотоцикле, в связи со смещением копчика при беременности. В формировании синдрома играют важную роль патологические импульсы из органов малого таза.
Из-за флексии в крестцово-копчиковом сегменте больные усаживаются осторожно, часто на одну ягодицу, на середину сиденья. Давление на копчик, т.е. усиление крестцово-копчиковой флексии, усиливает боль чаще при травматической этиологии. Такое же давление, но со смещением копчика в сторону, согласно нашим наблюдениям, может вызвать боль и при нетравматическом варианте заболевания.
Перректальное пальцевое исследование проводится в положении больного на левом боку (положение Sims'a): копчик прощупывается между подушкой большого пальца, лежащего снаружи на копчике, и указательным, находящимся в прямой кишке. Болезненность усиливается, если пациент ротирует бедро внутрь. При этом движения копчика в пределах до 30° могут причинять боль иногда и в норме. Боли эти мозжащие, с неприятным эмоциональным оттенком. Особенно они неприятны и интенсивны при переломах копчика, при этом возможна и крепитация (Duncan G. 1937; Granet E. 1946). Вслед за первоначальной пальпацией палец врача смещается все латеральнее, оказываясь на месте прикрепления большой ягодичной, копчиковой и поднимающей анус мышц. Кончик пальца достигает и грушевидной мышцы. Спазм легче определяется в мышце, поднимающей анус, чем в копчиковой, лежащей на твердой связке. Спазм уменьшается при наклоне туловища вперед и в больную сторону в случае, если имеет место двухстороннее напряжение мышцы при срединном наклоне вперед. У мужчин следует прощупать предстательную железу и семенные пузырьки, у женщин целесообразно визуальное определение шейки матки. Ректоскопия может выявить локальный воспалительный очаг, наличие травм или нескольких дополнительных очагов, что утяжеляет течение заболевания.
Проявления мышечно-тонических, нейродистрофических и вазомоторных поражений в области копчика прослеживаются как хронические или хронически-ремиттирующие. Обостряются в связи с воздействием статико-динамических факторов, охлаждения, метеорологических сдвигов и патологической импульсации из близрасположенных органов. Заболевание сопровождается часто ипохондрическими реакциями, обостряется под влиянием эмоциональных стрессов. По данным Л.А.Кадыровой и соавт. (1989), при кокцигодинии ипохондрические расстройства встречаются у 18%, а сексуальные — у 53% мужчин и у 66% женщин. Среди мужчин были выявлены синдромы: гипоэрекции (37%), преждевременной эякуляции (28%), гипооргазмии (21%), генитальгии (31%). У женщин было отмечено снижение либидо и оргазма (61%), генитальгии (59%), полное отсутствие чувства полового влечения и удовлетворения (21%).
При прямой травме копчика заболевание начинается остро, при хронической же травматизации и при местной инфекции кокцигодиния развивается исподволь. Особенно упорно заболевание протекает при наличии нескольких патологических очагов в области тазового дна.
Некоторые авторы придают большое значение расположенной на тазовом дне внутренней запирательной мышце. Она лежит над одноименным отверстием. Начинается от внутренней поверхности и от запирательной мембраны, разветвляясь и пропуская через содержимое запирательного канала свои два пучка, которые конвергируют. Далее они перегибаются через малую седалищную вырезку почти под прямым углом (см. рис. 4.16 и 4.20 Б). Покинув малое седалищное отверстие, мышца прикрепляется сухожилием к межвертельному участку бедра ниже сухожилия грушевидной мышцы. Напомним, что внутренняя запирательная мышца супинирует бедро. При согнутом бедре она совершает его отведение, при разогнутом — вращение, она входит в состав наружных вращателей бедра (внутренние ротаторы: ишиокруральные, напрягающая широкую фасцию бедра). Частью аддукторов является и наружная запирательная мышца. Внутренняя запирательная мышца контактирует с леватором ануса в зоне седалищной ости. Здесь же располагается и половой нерв, тоже перегибающийся через ость, а также запирательный нерв. Все это при наличии близкого вертебрального или местного очага может обусловить весьма сложную клиническую картину. О возможности тонических и дистрофических изменений в запирательных мышцах следует помнить при наличии соответствующих патологических очагов в малом тазу, болей в области лобка, паха и ануса, особенно в положении больного сидя (при ходьбе боли уменьшаются). Так, мы наблюдали больную, которую беспокоили резкие боли в ягодице в течение 20 лет после операции на большом вертеле. Затем, после операции по поводу невуса в области ануса на той же стороне, боли стали упорными, усиливаясь после акта дефекации и локализуясь в зоне лева-тора ануса. Он и прощупывался как напряженный тяж. Судя по клинической картине, после давней операции на большом вертеле возникло контрактурное состояние во внутренней запирательной мышце, а в последующем, после операции в области ануса, включился в патологическую реакцию его леватор, начинающийся от сухожильной дуги этой мышцы. Подобное наблюдение описано у R.Leigh (1952), который прощупывал и утолщение внутренней запирательной мышцы. Он счел возможным говорить о спазме внутренней запирательной мышцы как о возможной причине болей в области таза и ног.
Это наблюдение, как и многие подобные, свидетельствуют о том, что синдром тазового дна, включая и проявления со стороны запирательных мышц, встречается в практике чаще, чем это принято думать.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
Беременность — трудный процесс не только для плода, но и для женщины, организм которой подвергается небывалому испытанию на прочность. Остеохондроз при беременности встречается достаточно часто, и развивается у тех пациентов, которые ранее не имели проблем с позвоночным столбом. Существует логическое объяснение развитию этого заболевания. При беременности увеличивается вес плода, располагающегося в брюшной полости, молочные железы, матка, что, в свою очередь, способствует развитию чрезмерной нагрузки на позвоночник и деформации позвоночных дисков.

Этиология заболевания
В ситуации, когда женщина страдала остеохондрозом перед зачатием ребенка, заранее должна проводиться беседа с лечащим вертебрологом. План лечения или профилактики рецидивов поможет сохранить здоровье и благополучие матери на протяжении беременности.
К основным причинам развития заболевания относятся:
- увеличение массы тела и, соответственно, нагрузки на позвоночный столб;
- давление увеличивающейся в объемах матки на близлежащие органы;
- изменение концентрации гормонов в организме;
- уменьшение физической активности (преимущественно в последнем триместре);
- развитие интоксикации организма матери;
- дефицит полезных веществ и витаминов;
- разнообразные инфекционные заболевания.
Исходя из вышеописанных причин развития остеохондроза при беременности, женщины должны максимально следить за своим здоровьем и уменьшить влияние факторов риска на организм.
Также существуют причины, которые могли оказывать негативное влияние на позвоночник еще до зачатия ребенка и лишь во время беременности оказать наибольшее негативное влияние. К примеру:
- неправильная осанка;
- ношение тесной и неудобной обуви;
- избыточная масса тела;
- генетическая предрасположенность;
- сопутствующие заболевания позвоночного столба;
- сидячий образ жизни;
- постоянные эмоциональные нагрузки;
- чрезмерные физические нагрузки;
- недостаток отдыха.
При наличии нескольких факторов риска, перечисленных выше, беременная женщина должна своевременно обратиться за помощью к специалисту для проведения профилактики заболеваний позвоночного столба. При игнорировании этого совета уже начиная со второй половины второго триместра пациентка может ощутить характерные ноющие боли, свидетельствующие о нарушении конфигурации позвонков.
Симптомы
Каждая форма остеохондроза при беременности имеет свои отличительные проявления. Безусловно, у данной патологии существует и общая симптоматика, которая, как правило, сводиться лишь к болевому синдрому.
Клиническая картина трех форм остеохондроза при беременности выглядит следующим образом:
Эта форма заболевания представляет огромную опасность для жизни человека и может поспособствовать развитию инвалидности. Из-за смещения и деформации межпозвоночных дисков и позвонков могут возникать тянущие боли и усталость после рабочего дня. Нагрузка на этот отдел позвоночника достаточно велика по причине небольшого размера позвонков и количества ротационных движений, которые шейные позвонки и суставы совершают на протяжении суток. Потенциальная опасность состоит в том, что вблизи пораженных участков находятся сосуды, кровоснабжающие головной мозг и их систематическое сдавливание может поспособствовать развитию гипоксии головного мозга и потери сознания, которое негативно отражается на состоянии здоровья плода. У беременных женщин эта форма встречается достаточно редко.
Шейный остеохондроз во время беременности характеризуется болезненными ощущениями в области плечевого пояса:
- пальцы;
- кисти;
- предплечье;
- плечи и лопатки.
А также пациенты страдают от:
- систематических головных болей;
- головокружений;
- шума в ушах;
- нарушения фокусировки зрительного аппарата;
- снижения тактильной чувствительности в участках, иннервируемых соответствующими нервными волокнами.
Изредка шейная форма может характеризоваться перебоями в работе сердца и мигренями.
Такая форма является частной причиной развития межреберной невралгии, снижения опорных свойств организма, нарушение дыхательных движений и работы органов, расположенных в грудной клетке. Грудной остеохондроз развивается достаточно редко, по причине того, что этот отдел позвоночника прочно защищен мышечными волокнами и выдерживает множество нагрузок.
При грудном остеохондрозе у беременных симптомы выражены слабо. Главным признаком является развитие приступообразных или же тупых болей в груди или между лопатками. А также может возникать нарушение дыхания и чувство сдавленности грудной клетки.
Поясничная форма остеохондроза чаще всего встречается у беременных женщин. Она характеризуется деформацией позвонков и межпозвоночных дисков, расположенных в области последних люмбальных сочленений. При этом развивается компрессия нервного волокна, раздражаются мышечные волокна, связочный аппарат и происходит дальнейшее развитие отчетности. Характеризуется резкими, пристреливающими болями в области крестцового сочленения, которые затрудняют выполнение привычных движений. Боль может иррадиировать в область бедра или паха.
При этом иногда пациентки жалуются на наличие:
- парестезий;
- жжения;
- онемения;
- судорог в нижних конечностях;
- постоянной слабости;
- бессонницы;
- раздражительности.
Многие проявления болезни характеризуются своей не специфичностью, из-за чего остеохондроз можно легко спутать с другим заболеванием. Поэтому нужно своевременно проводить необходимую диагностику для подтверждения предполагаемого диагноза.
В некоторых ситуациях встречается коллаборация двух или трёх форм остеохондроза, которая нуждается в назначении срочной и индивидуальной тактики лечения.
Чем лечить?
Назначение терапии при остеохондрозе имеет множество сложностей и наиболее значимой является то, что большинство лекарственных средств и диагностических методов противопоказаны беременной женщине.
На сегодняшний день медикаментозное лечение практически не применяется. Исключениями из правил можно считать нестероидные противовоспалительные средствам (Диклофенак), направления на снижение интенсивности воспалительной реакции и болевого синдрома (применяется в первых двух триместрах) во время обострения. Как правило, специалисты пытаются подходить к лечению этого заболевания с оценкой соотношения польза или вред для предотвращения нежелательных последствий. Поэтому часто терапия ограничивается применением средств народной медицины и лечебной гимнастикой.

К методам лечения относятся:
- При остеохондрозе поясничного отдела во время беременности пациентам рекомендуется использовать поддерживающий бандаж, который способствует разгрузке пораженного участка позвоночника. В первом триместре (из-за размера плода) можно выполнять легкий массаж спины. Также положительное воздействие возможно при систематическом выполнении лечебной гимнастики.
- Как средство для терапии шейного остеохондроза используются отвары из петрушки и корня одуванчика. После заваривания полученный отвар прикладывают в виде компресса или же используется как растирка. После проведения этой процедуры можно массажировать пораженный участок для нормализации кровотока и трофики тканей.
- Для лечения шейного остеохондроза используются специальные корсеты, направленные на корректировку движений в суставах по время физических упражнений. Также систематически должна проводиться лечебная гимнастика по назначению врача.
Можно ли беременеть при остеохондрозе?
Остеохондроз — заболевание костно-хрящевой системы, которое характеризуется изменением конфигурации, формы и толщины межпозвоночных дисков. Это заболевание не оказывает негативное влияние на плод, однако с течением времени может прогрессировать и усложнить родоразрешение. К тому же женщина, которая на протяжении дня испытывает мучительные болезненные ощущения, не может вести активный образ жизни, поэтому лечить остеохондроз необходимо своевременно.
Главное — помнить, что своевременное проведение диагностики и назначение необходимого лечения поможет нормализовать здоровье женщины и не навредить будущему ребенку. Представленная информации излагается для ознакомительных целей. Для получения более подробных данных обращайтесь за помощью к специалисту.
Читайте также: