Как определить остеохондроз поясничного отдела в домашних условиях
Остеохондроз – тяжелое заболевание, при котором воспалительный процесс поражает суставы, хрящевую и костную ткани. Болезнь имеет множество симптомов, начиная от боли в спине, заканчивая неврологическими нарушениями, снижением зрения, бессонницей. Нередко заболевание имеет смазанную симптоматику, что затрудняет постановку диагноза. Поэтому, пациенту желательно знать, как самостоятельно понять, что костно-хрящевая масса начала воспаляться, куда обращаться для инструментальной диагностики остеохондроза и какие исследования нужно пройти.

Как определить остеохондроз, к каким врачам обращаться?
Обращение к врачу с целью определения остеохондроза позволит не только помочь пациенту начать лечения на ранней стадии воспаления, но и избежать невыносимых болей в спине, шее, а также последствий – инвалидности, летального исхода (в очень тяжелых случаях). Лечение направлено на устранение симптомов, как самого остеохондроза, так и патологий, присоединившихся на его фоне. Чем раньше будет проведена диагностика, тем меньше последствий болезнь вызовет.
С жалобами на боли в спине, мигрень, кардиалгию, неврологическую симптоматику, нарушение сна и т. д. человек может обратиться к следующим специалистам:
- Терапевт – врач на основании услышанных жалоб и первичной диагностики болезни направит пациента к специалистам узкого профиля, а также даст направление на лабораторную, инструментальную диагностику.
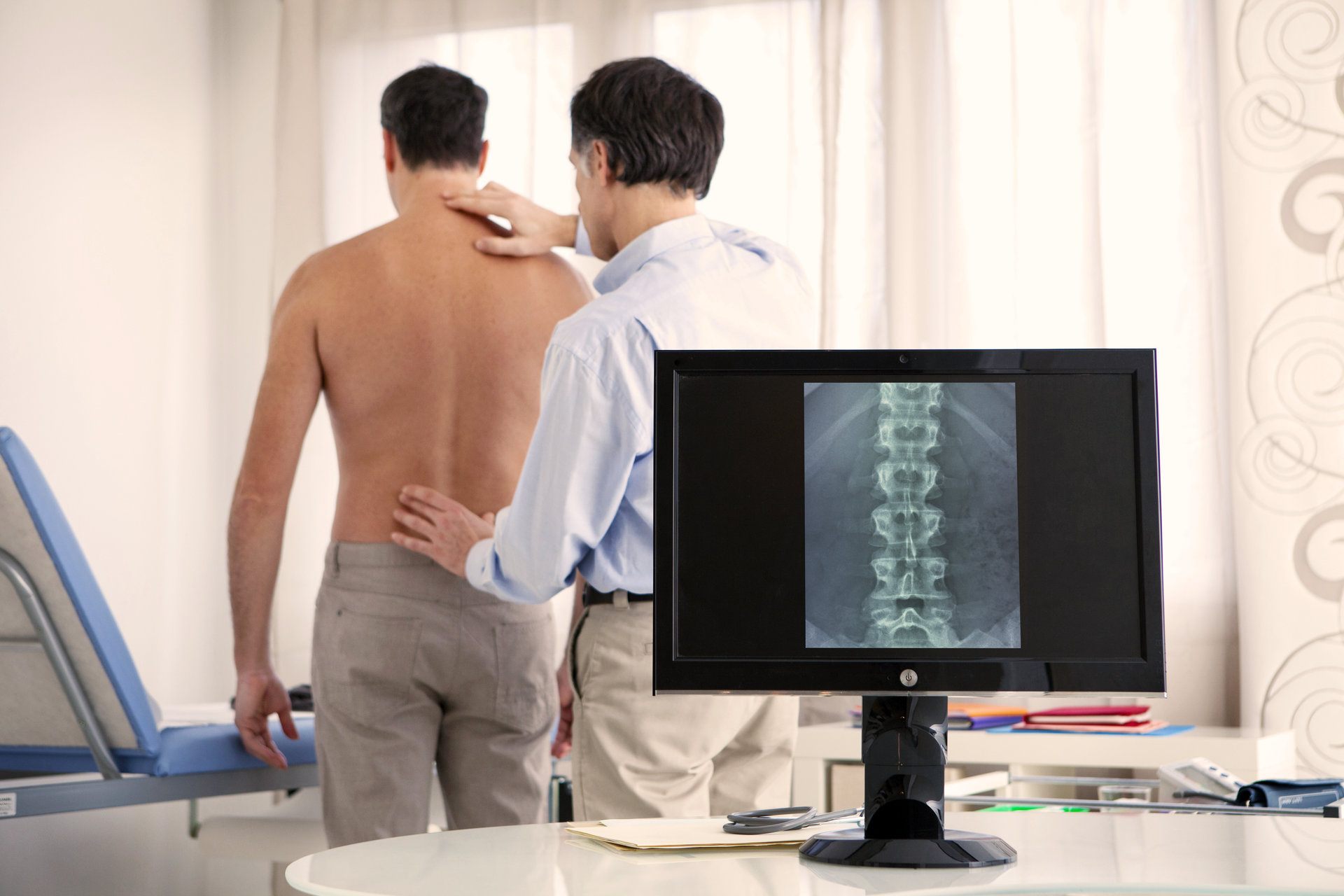
- Хирург-ортопед делает заключение после того, как потенциально больной пройдет исследование рентгенологическое и магнитно-резонансную томографию позвоночника (МРТ).
- Кардиолог необходим в случае зажатия шейных вен, артерий, кровеносных сосудов между больными искривленными позвонками. Часто кардиологические проблемы становятся во главе лечения деструктивных изменений позвоночника.
- Невролог диагностирует радикулит и ряд неврологических нарушений, возникающих у 99% пациентов. Для постановки верного диагноза врачу потребуются результаты МРТ.
- Вертебролог.

Как диагностировать шейный остеохондроз?
Диагностика болезни происходит в несколько этапов. К конечному заключению врачи приходят после сбора анамнеза, анализа симптомов, осмотра пациента, рентгена, КТ, МРТ, УЗИ сердца, анализов крови.

Анамнез – это история болезни пациента, которая состоит из предшествующих болезней, наследственности. Врач узнает у потенциального больного, чем он болел до этого, как лечился, кто в семье болел остеохондрозом, какие есть жалобы.
После сбора подробных ответов пациента, врач может планировать схему дальнейшей диагностики.
Анализ симптомов – важный момент в постановке диагноза. Достаточно спросить у пациента, где болит, чтобы понять, какие исследования нужно пройти для уточнения диагноза. Признаками деструктивных изменений опорно-двигательного аппарата являются:
- Шейная боль, берущая начала в области позвонков.
- Локализованная боль в шее, затылке, височной области, лице и т. д.
- Онемение частей тела (как постоянное, так и эпизодическое).
- Ограничение подвижности конечностей.
- Кардиологические симптомы (боль в сердце давящая, тупая, сжимающая, учащенное сердцебиение).
- Ухудшение зрения.
- Головокружения, вплоть до потери сознания.
- Неврологические расстройства, депрессии, психозы, нестабильное эмоциональное состояние.
Как диагностировать остеохондроз
Причины остеохондроза в большинстве случаев заключаются в дегенеративно-дистрофических изменениях позвоночника – кифозе, сколиозе. Если ситуация со здоровьем тяжелая, то ортопед даже без рентгена может определить искривление – выпирание позвонков из позвоночного столба.
Диагностика шейного остеохондроза проводится с помощью следующих методов:
- Рентген
![]()
– метод заключается в просвечивании позвоночного столба ионизирующим излучением. В результате на снимке врач видит картину, которая отражает состояние внутренних органов. Рентгенография позволяет оценить только наружные изменения позвонков, что является минусом метода. Повреждение позвонков можно видеть по отсутствию темной области между ними. Это означает, что межпозвоночный диск начал разрушаться, истончился, в результате чего позвонки тесно соприкасаются друг с другом. - Для получения трехмерного полного изображения позвоночного столба и анализа изменений в нем, нужно делать компьютерную томографию.
- Компьютерная томография – специальный компьютер делает огромное количество снимков, комбинация которых дает возможность получить 3D изображение.
- Магнитно-резонансная томография позволяет просмотреть деструктивные изменения в позвонках, нервных окончаниях, кровеносных сосудах. При шейном остеохондрозе МРТ назначают перед проведением оперативных вмешательств.
- Лабораторное исследование.
Компьютерная томография (КТ) проводится путем облучения рентгеновскими лучами. Воздействие рентгена незначительное и непродолжительное, что является прямым показанием к проведению исследования. В результате облучения поврежденных участков позвоночного столба получается оцифрованное изображение на компьютере. Пациент в это время находится в специальном устройстве – томографе.
Рентгенологическое исследование длится 5 минут. Позволит понять истинную причину заболевания. Основными противопоказаниями к процедуре являются:
- Сопутствующие доброкачественные и злокачественные новообразования.
- Беременность, грудное вскармливание.
- Дети до 14 лет.
- Аллергическая реакция на контрастное вещество, с помощью которого проводится исследование.
Магнитно-резонансная томография применяется в тех клинических случаях, когда остальные (более упрощенные) методы исследования не дали результат. МРТ дает возможность оценить механическую нагрузку на межпозвонковые диски, наличие грыжи, функциональных расстройств опорно-двигательного аппарата.
Основными противопоказаниями к проведению диагностики являются:
- клаустрофобия;
- кардиостимулятор у больного;
- беременность;
- дети до 14 лет.
В сравнении с компьютерной томографией МРТ имеет более высокую информативность и точность. При подозрении на шейный остеохондроз рекомендуется сразу же делать МРТ – метод позволяет просмотреть патологическое пульпозное ядро.

Характеристики крови больного укажут на наличие неврологической симптоматики. В частности, будет повышен уровень белковых фракций, увеличено содержание глобулина на фоне сниженного альбумина. Для подтверждения диагноза исследуют также и спинномозговую жидкость. Если в ней отмечается повышение белка, глобулина, то заключение окончательное – остеохондроз.
При поясничном остеохондрозе у пациентов нарушается показатель свертываемости крови, возрастает коагуляция, понижается активность тромбоцитов. У больного кровь приобретает вязкость.
Во время обострения течения болезни анализ крови показывает снижение концентрации ферментов, минеральных веществ. Гормональный фон пациентов нарушается: повышается рост гормона тестостерона у лиц мужского пола, у женщин – возрастает выработка эстрадиола.
Как определить остеохондроз самостоятельно
Распознать шейный остеохондроз можно в домашних условиях. Для этого нужно тщательно проанализировать симптомы болезни, то есть те признаки нездоровья, которые беспокоят человека. Врачи настоятельно рекомендуют при первых болевых ощущениях в шейном и грудном отделах обращаться за квалифицированной медицинской помощью.
Если человек обнаруживает у себя симптомы, описанные ниже, то вероятнее у него поражен позвоночник.
- Сильные головные боли.
- Головокружения.
- Нарушение ориентации в пространстве.
- Обмороки.
- Снижение зрения, которое возникает вследствие защемления артерии, ведущей от позвоночника к головному мозгу.
- Тошнота, рвота, развивающиеся в результате дефицита кислорода и недостатка питательных веществ, поступающих к головному мозгу. У больного развивается гипертензионный синдром.
- Повышенное внутричерепное давление.
- Онемение конечностей.
- Слуховые галлюцинации.
- Болевые ощущения в верхних дыхательных путях.
- Тахикардия.
- Гипертония.
Нездоровая симптоматика, возникающая при остеохондрозе, говорит о защемлении нервных окончаний, артерий и кровеносных сосудов. У пациентов развивается так называемый корешковый синдром, который приводит к деструктивным изменениям спинного мозга.
Обратите внимание на то, что даже невыраженные болевые симптомы без отсутствия адекватного лечения приводит к ограничению подвижности человека, нарушению его ориентации в пространстве. Обращаться к врачу нужно уже на этапе болевых ощущений в положении лежа. Если же во время движения человек ощущает интенсивный прилив тепла, то это говорит о разрушении позвонков и повреждении позвоночного столба.
Подтверждение и дифференциальная диагностика
Диагностика остеохондроза позвоночника с помощью дифференциальных методов имеет высокую точность и информативность. У пациентов наблюдается смазанная симптоматика болезни – одновременно остеохондроза и ишемической болезни сердца. Но, отличия все же есть. В частности, в дифференциальной диагностике остеохондроза есть прямая связь между интенсивностью физической нагрузки и болевыми ощущениями, возникающими после. Характер боли – иррадирующий. Приступы при шейном остеохондрозе бывают множественные, но слабой продолжительности. Боль нельзя купировать антиангинальными медикаментами.
Чтобы отбросить соматические патологии на фоне деструктивных изменений позвоночника, врачи рекомендуют дополнительно провести резонансную томографию всего грудного отдела (при необходимости – МРТ органов пищеварения). Информативным исследованием является рентгенологическое. На снимках можно будет увидеть деструкцию позвонков, изменение их формы, размеров, а также истонченные участки межпозвонковых дисков.
Дополнительное обследование (показания к МРТ, рентгену, КТ) назначают пациентам с подозрением на остеохондроз или перелом отростков позвонков в поясничном отделе. Врач первоначально проводит осмотр пальпацией – при механических повреждениях боль будет иметь четкую локализацию, а при остеохондрозе неприятные ощущения будут рассеянными.
Окончательная формулировка диагноза – тяжелый, сложный, длительный процесс, в который вовлекается консилиум врачей. Диагностика подразумевает под собой как применение стандартных простых методов – сбор анамнеза, осмотр пациента, так и дифференциальные способы анализа. Наиболее информативными являются инструментальные исследования: рентгенография, компьютерная томография, МРТ. Чем быстрее больной начнет проходить обследование, тем меньше последствий от деструкции позвонков будет в итоге.
Прострел… еще прострел…, постоянная тяжесть и невозможность разогнуться. Когда подступает боль и не осталось сил ее терпеть, стоит задуматься о причине. Проблемы в поясничном отделе позвоночника это основная предпосылка развития целого ряда заболеваний.
Содержание
В этой статье мы расскажем:
- Почему развивается остеохондроз и как с ним бороться;
- Как устранить боли и избежать травмирующих операций;
- Зачем и как правильно использовать ресурсы позвоночника.
Уделите 7 минут своего времени и дочитайте до конца.
Причины
Факторов, которые провоцируют поясничный остеохондроз, много, рассмотрим самые распространенные.
ВНИМАНИЕ! Максимальное напряжение пояснично-крестцовый отдел испытывает во время сидения.
Если при этом туловище наклоняется вперед, как, например, при сидячей работе, напряжение становится еще сильнее. Так как современный человек часто большую часть времени проводит сидя, болезнь стала очень распространена.
Часто патологии подвержены офисные и научные работники, а также студенты и учащиеся.
Еще одна проблема современности состоит в отсутствии достаточного количества движения. Доступный общественный и личный транспорт, малоподвижная работа – все это приводит к неправильной нагрузке на поясничный отдел позвоночника.
Помимо этого, недостаточно укрепляются мышцы, которые поддерживают позвоночный столб. Сидячее положение дает повышенную нагрузку на пояснично-крестцовый отдел позвоночника. Это деформирует хрящевую ткань и становится причиной поясничного остеохондроза.
При интенсивной и физически тяжелой работе, нагрузка на позвоночник становится чрезмерной. Такому же эффекту способствуют длительные занятия спортом.
Особенно сильно страдает поясничный отдел позвоночник у профессиональных спортсменов и танцоров. Слишком высокая нагрузка на позвоночник приводит к истиранию межпозвоночных дисков. Травмы во время занятий способствуют формированию грыж дисков.
Среди любителей держать себя в тонусе, группой риска являются люди, практикующие бег.
Идеальная осанка встречается редко и сидячий образ жизни не способствует ее формированию. Из-за этого нагрузка неверно распределяется по позвоночнику, страдают хрящевые диски.
Шейный отдел позвоночника также страдает из-за неправильной осанки. Наиболее выраженным нарушение осанки становится с возрастом. Пожилые люди находятся в группе риска.
Существует немало болезней, в том числе и генетических, которые делают спину уязвимой.
Наследственная предрасположенность может вызывать повышенную хрупкость хрящей.

Остеохондроз пояснично-крестцового отдела позвоночника помимо этого может стать следствием травм спины.
Среди инфекционных заболеваний, чаще всего, позвоночному столбу вредят туберкулез и остеомиелит.
Уплощенный свод стопы ведет к нарушению амортизации поясничного отдела. Нагрузку, которую не может взять на себя стопа, компенсируют межпозвоночные диски.
Это ведет к их ускоренному изнашиванию и последующему остеохондрозу.
Какими бы ни были причины лишнего веса, они приводит к повышенной нагрузке на позвоночник.
Согласно статистике, люди с избыточным весом страдают остеохондрозом чаще других.
Все процессы в организме взаимосвязаны. Нарушение в одной системе влечет за собой множество других патологий. Риску развития остеохондроза подвержены люди с заболеваниями эндокринной и сердечно-сосудистых систем. Некоторые хронические воспалительные заболевания, с течением времени, начинают поражать хрящи и кости.
Здоровый образ жизни – лучшая профилактика любых хронических заболеваний.
Современный человек зачастую не только ведет сидячий образ жизни, но и неправильно питается.
Вредные привычки дополнительно ослабляют организм. Высокий уровень стресса современной жизни – еще один фактор уязвимости организма. Результатом является увеличение риска развития поясничного остеохондроза.
Признаки и симптомы
Основной признак остеохондроза – выраженные поясничные боли.
Пациенты с этим заболеванием часто отмечают повышенную утомляемость и головные боли.
Сильная боль не дает нормально высыпаться в удобном положении, что способствует переутомлению.
Нередко пациенты жалуются на неприятные ощущения и боли в почках. Остеохондроз может сопровождаться нарушением вывода мочи.
Важно! Ослабление мышечного корсета приводит к смещению внутренних органов области малого таза.
Частым спутником остеохондроза пояснично-крестцового отдела у женщин оказываются опущение матки и смещение яичников.
У мужчин может наблюдаться снижение потенции и ухудшение эрекции.
Чтобы диагностировать болезнь, врачи обращаются к инструментальным исследованиям и диагностическим критериям.
Основные группы симптомов следующие:
При остеохондрозе позвонки становятся нестабильными относительно друг друга. Диски между ними истончаются. Результатом этого становится сдавливание корешков спинного мозга во время нагрузки. Поясничная боль при этом является очень острой и может отдавать в бедро, ягодицы, голень и стопу.
Характерным является изменение положения тела при хождении.
При приступах боли человек ходит, отклоняясь в противоположную от ущемленного корешка сторону.
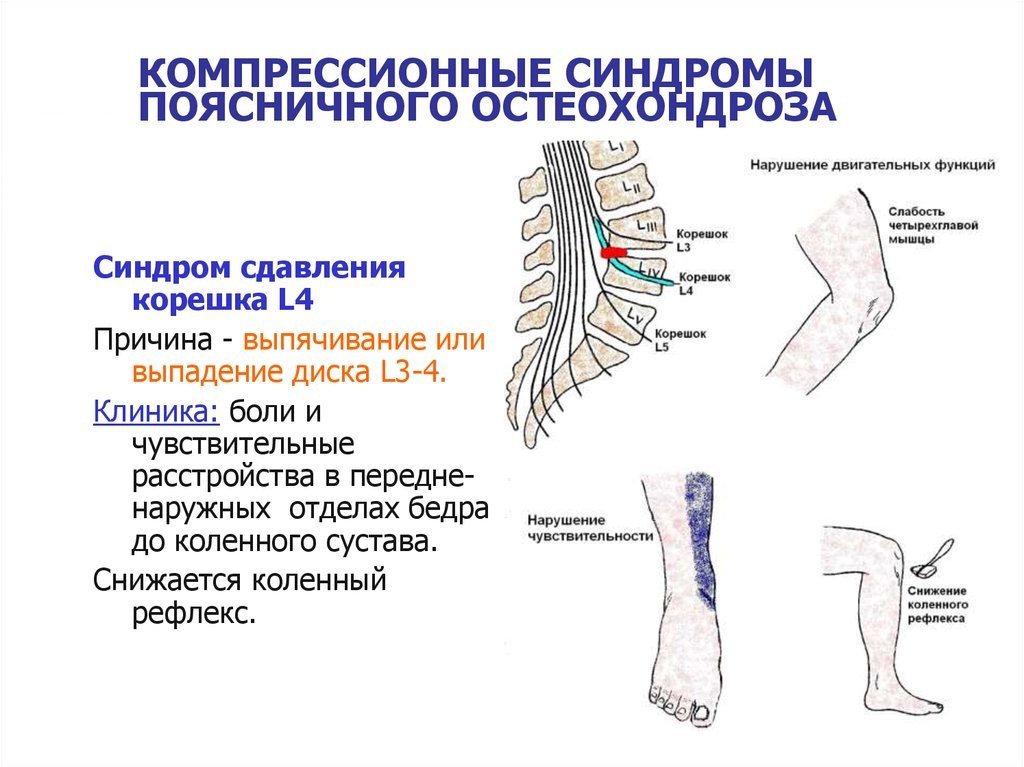
Боль может быть настолько выраженной, что влечет за собой испарину и следующий за ней озноб. При длительном сдавливании корешков нарушается чувствительность конечностей. Мышцы и кожа могут неметь. Онемение часто сопровождается ощущением покалывания.
Боль и нарушение кровоснабжения приводят к деформации осевого скелета. Это ведет за собой нарушение осанки, которое по принципу порочного круга усугубляет течение болезни.
Мышцы, которые поддерживают позвоночник, ослабляются еще сильнее. Далее в патологический процесс постепенно вовлекаются все отделы костно-мышечной системы организма.

Боль – это первый признак развития заболевания.
Без лечения интенсивность и частота болевых ощущений нарастает.
На начальной стадии остеохондроза, боль возникает во время физической нагрузки и строго в пояснице. Нередко поясничная боль бывает слабой, но при этом постоянной.
Помните! Чем дольше длится болезнь – тем сильнее болевые ощущения.
При тяжелой форме, боль может возникать даже при той небольшой нагрузке, которую дает кашель.
Подробнее узнать о диагностике болезни вы сможете из этого видео:
Стадии и степени заболевания
Поясничный остеохондроз – болезнь, которая не проходит сама и без лечения медленно прогрессирует. При этом заболевании различают четыре стадии течения.
Соответственно называют и степени остеохондроза.
Фиброзный поясничный межпозвонковый диск травмируется, в нем появляются трещины.
Деформирующие изменения на этой стадии незначительны. Часто отмечаются жалобы на боли не только в пояснице, но и в сердце. Боль возникает на фоне резких движений и сильной нагрузке.
Поясничный хрящ на это стадии разрушен уже сильнее.
Расстояние между позвонками становится меньше, это приводит к защемлению корешков.
Позвонки смещаются относительно друг друга, это приводит к возникновению боли.
Неприятные ощущения в области спины носят выраженный характер. Боль принимает формы приступов, которые сопровождаются потоотделением и последующим ознобом.
Происходит разрыв поясничного межпозвоночного диска, формируется грыжа.
Сильно сдавливаются сосуды и нервные окончания. Позвоночник заметно деформируется, что приводит к нарушению расположения и работы внутренних органов.
Это наиболее тяжелая стадия остеохондроза пояснично-крестцового отдела позвоночника.
Движения затруднены из-за сильной и необратимой деформации позвоночного столба.
При этом боли могут приобретать незначительный характер, но такое улучшение является мнимым.
Эта стадия болезни приводит к постоянной инвалидности.
Возможные осложнения
Смещение органов малого таза приводит к нарушениям мочеиспускания и проблемам с репродуктивными органами. Для женщин это, в частности, чревато обострением болезни во время беременности.
На фоне сдавливания сосудов и нарушения кровотока может развиться компрессионно-васкулярная ишемия.
При ней симптомы значительно усиливаются при любом движении.
Часто встречается протрузия межпозвоночных дисков – их выбухание за пределы позвонка. Такое состояние в дальнейшем приводит к формированию межпозвоночных грыж.

Еще один спутник остеохондроза – спондилоартроз и спондилез. При этих осложнениях, на позвонках появляются костные разрастания, при которых эффективно только оперативное лечение.
Больные пояснично-крестцовым остеохондрозом нередко страдают от парезов стоп.
Нарушение иннервации приводит к потере чувствительности и подвижности в области стопы.
Лечение
Без надлежащего и своевременного лечения, поясничный остеохондроз будет прогрессировать. Это в конечном счете может привести к тяжелой форме инвалидности.
Поэтому, очень важно, вовремя начать консервативное лечение заболевания.

Массаж при остеохондрозе
Массаж пояснично-крестцового отдела выполняется только в отсутствие сильных болей и обострения болезни. Этот метод позволяет улучшить кровообращение в области поясницы и разгрузить позвоночник. Выполнять его может только подготовленный специалист и строго при отсутствии противопоказаний.
Курс массажа не может быть меньше, чем семь процедур – только в этом случае будет эффект. Важно помнить, что массаж – одна из составляющих лечения, а не полная его замена.
Лечебная гимнастика
ЛФК показывает высокую эффективность в лечении болезни и восстановлении организма.
Это один из самых распространенных методов физиотерапии. При нагрузках следует учитывать уровень физической подготовки человека.

Лечебная физкультура на начальных стадиях всегда содержит только малые и щадящие нагрузки. При усилении болей, во время перехода к более сложным упражнениям, нагрузку снижают. ЛФК требует внимательного отношения к положению тела во время комплекса упражнений.
Для снижения нагрузки на спину под голени лежащего пациента подкладывают специальный валик.
При невыраженных болях, тренировки начинают с ежедневной легкой зарядки:
- Медленное напряжение и расслабление мышц пресса;
- Сгибание и разгибание пальцев рук и ног;
- Медленные подъемы рук, вытянутых вдоль тела;
- Сгибание и разгибание ног в коленях при опоре стопы на твердую поверхность в положении лежа;
- Дыхательная гимнастика.
Даже настолько несложная гимнастика выполняется строго после консультации и инструктажа со специалистом. Если лечащий врач считает возможным переход к более серьезным нагрузкам, могут выполняться следующие упражнения:
- Сгибание и разгибание ног в области голеностопа, из лежачего положения;
- Из положения лежа, скользящим движением, подтягивают пятку к ягодице;
- Медленные подъемы таза при согнутых в коленях ногах;
- Наклоны вперед из положения стоя или лежа; при этом надо стараться коснуться грудью ног.
Такую гимнастику нельзя проводить во время обострений.
Посмотреть, как выглядит лечебная физкультура, Вы можете в этом видео:
ЛФК помогает восстановить функции позвоночника и укрепить поддерживающие его группы мышц. Это снижает риск развития осложнений и улучшает подвижность.
Массажер для спины
Массажеры для спины сочетают в себе преимущества лечебной физкультуры и массажа.
Важной их особенностью является возможность самостоятельного применения даже в домашних условиях. Такой метод лечения болезни дает возможность расслабить и простимулировать мышцы.
Массажеры улучшают кровоснабжение поясницы и способствуют снятию воспаления.
Деревянные массажеры зарекомендовали себя как одно из лучших средств для самомассажа.
Это экономичное, экологичное и эффективное средство борьбы с остеохондрозом пояснично-крестцового отдела позвоночника. Гладкие или акупунктурные валики обеспечивают улучшение кровообращения и одновременно благотворно воздействуют на нервные окончания.
Результатом его использование является:
- Восстановление позвоночника;
- Уменьшение дегенеративных изменений тканей;
- Улучшение его гибкости;
- Нормализация кровообращения в пораженных болезнью участках поясницы;
- Улучшение обмена веществ;
- Активизация полезных обменных процессов во всем организме;
- Уменьшение и снятие болевых синдромов поясничного остеохондроза.
Народные средства
Некоторые люди предпочитают для лечения поясничного отдела позвоночника использовать народные средства. Такой подход можно применять только в сочетании с методами классической медицины.
Использование натуральных трав и масел может привести к облегчению боли в пояснице.
Применяют наружные методы лечения: компрессы, растирания и ванночки. Для общей терапии используют настои и отвары трав, полезных для костно-мышечной системы.
Важно помнить: народное лечение не должно применяться в качестве основной меры терапии.
Оно не ведет к полному избавлению от заболевания и способно только уменьшить симптомы.
Медикаментозное лечение
Таблетки, мази и уколы – один из основных методов терапии остеохондроза.
Препараты обладают следующими действиями:
- Снижение болевых ощущений;
- Уменьшение воспаления;
- Снятие спазма мышечной ткани;
- Восстановление хрящевой ткани.
Особенно часто, во время обострений, используются противовоспалительные средства.
Помните! Применение любых препаратов может осуществляться строго по рекомендации врача.
Без должных показаний лечение может навредить и вместо выздоровления привести к осложнениям.
Профилактика поясничного остеохондроза
Чем искать, как лечить болезнь, лучше ее предотвратить.
Самое важное в профилактике остеохондроза – поддержание правильной нагрузки на позвоночник. Для этого важно как можно дольше находиться в физиологически полезных положениях.

Лишний вес, еще один фактор риска, при нем необходимо придерживаться диеты. Необходимо беречь позвоночник от травм: не заниматься тяжелыми и травмирующими видами спорта, при тяжелой работе – соблюдать технику безопасности.
Любые воспалительные заболевания должны вовремя и окончательно пролечиваться у специалистов. Важно следить за весом и осанкой, при малоподвижном образе жизни – корректировать гиподинамию физическими упражнениями.
Людям с наследственной склонностью к заболеваниям опорно-двигательной системы, необходимо регулярно обследоваться у врача.
Хороший эффект дают занятия плаванием и регулярное массирование спины.
Берут ли в армию
Это делает человека полностью непригодным к службе в армии даже в условиях военных действий.

С пожеланиями здоровья!
Ваша команда Древмасс

- Причины
- Признаки остеохондроза
- Шейный отдел
- Грудной отдел
- Поясничный отдел
- Методы диагностики
- Осмотр
- Рентгенография
- Компьютерная томография
- Магнитно-резонансная томография
- Лабораторная диагностика
- Дифференциальная диагностика
- Видео
- Особенности обследования пациентов с шейным остеохондрозом позвоночника
- Методы лечения
Заболевание суставов, при котором поражаются костные и хрящевые ткани называют остеохондрозом.
Патология опасна тем, что она имеет скрытое течение, из-за чего на ранних стадиях ее практически всегда выявляют случайно.
На позднем этапе развития остеохондроза симптомы становятся более выраженными. Но прогрессирующую болезнь практически невозможно вылечить. Основная цель терапии –устранение болезненных признаков, предупреждение дальнейшей дистрофии суставных хрящей. Чтобы не допустить развития опасных осложнений, важно знать, как определить остеохондроз на любой стадии его течения. Диагностировать болезнь помогут не только лабораторные или инструментальные методы, но причины и симптомы, указывающие на наличие патологического процесса в межпозвоночных дисках.
Причины
Первичные факторы развития болезни – недостаточное питание хрящей, тела позвонков и гормональные нарушения. Однако точные причины, приводящие к дистрофии суставов, до конца не установлены.
Зачастую первые признаки остеохондроза возникают после 35 лет. Прогрессирование болезни ускоряют интенсивные физические нагрузки, травмы позвоночника, вибрация. Иногда симптомы патологии проявляются в более раннем возрасте (до 30 лет), чему способствует ожирение, неправильная осанка, плоскостопие, гиподинамия, искривление позвоночника.
Чтобы понять, как и почему возникает остеохондроз, необходимо установить, есть ли предрасполагающие факторы к развитию болезни. Выделяют следующие причины дистрофических изменений в суставах:
- лишний вес;
- травмы позвоночника;
![]()
- наследственность;
- аутоиммунные заболевания;
- возрастные изменения;
- сбои в обменных процессах;
- обезвоживание, неправильное питание;
- курение;
- стрессы;
- плохая экология;
- повышенная физическая активность либо ее полное отсутствие.
Остеохондроз развивается у людей, которые много времени проводят в положении сидя, лежа или стоя.
Дистрофия хрящевой ткани выявляется и у тех, чья работа связана с подъёмом тяжестей или долгим нахождением тела в неудобном положении.
Если у человека присутствует хотя бы один предрасполагающий фактор, то он должен быть готов к тому, что у него в любой момент может развиться остеохондроз. Существует четыре стадии заболевания.
На начальном этапе в ядре межпозвоночного диска уменьшается количество влаги, из-за чего он сплющивается и сокращается расстояние между позвонками. Диагностика остеохондроза позвоночника на этом этапе затруднительна, так как нарушения незначительные.
На второй стадии происходит провисание связок и мышц позвонков. Патологическая подвижность хрящей приводит к их соскальзыванию либо смещению.
Третий этап характеризуется подвывихами позвонков, протрузией межпозвонковых дисков. На четвертой стадии у больного формируются остеофиты. Костные наросты делают хрящи менее подвижными, но они травмируют нервы и сосуды. Примечательно, что клинические симптомы отсутствуют на 1-4 стадии болезни. 
Признаки остеохондроза
Предположить развитие остеохондроза можно самостоятельно. Для этого следует знать, как проявляется заболевание. Симптомы патологии отличаются в зависимости от места ее локализации.
Инструментальная и лабораторная диагностика проводится, если остеохондроз шейного отдела сопровождают такие признаки, как нарушение зрения, потеря равновесия, обморочные состояния, головные боли. Эти проявления указывают на защемление позвоночной артерии, что приводит к гипоксии, дефициту питательных веществ в головном мозге. Недостаток кислорода и плохое кровообращение способствуют появлению тошноты, рвоты, развитию артериальной гипертензии.
Шейный остеохондроз помогут распознать такие симптомы, как болезненные ощущения в плечевой области, шее, верхних конечностях. Пациенты жалуются на звон в ушах, дискомфорт в горле, потерю чувствительности в руках. Нередко при деформации межпозвоночных дисков в верхней части позвоночника появляются как типичные, так и нетипичные признаки:
- храп;
- тахикардия;
- охриплость или изменение голоса;
- разрушение зубов;
- онемение шеи, лица.
Чтобы знать, как определить хондроз определенного участка позвоночника, следует обратить внимание на специфическую симптоматику, сопровождающую дистрофию хрящевой ткани. Так, при остеохондрозе грудного отдела возникает боль в груди, усиливающаяся в ночное время, при физической активности (повороты, наклоны), вдохе или выдохе, ходьбе, переохлаждении. При поднятии рук у больного появляются неприятные ощущения между лопаток.
Характерным признаком поражения грудного отдела является чувство, как будто спину и грудь сдавило обручем. При обострении заболевания боль может не проходить 2-3 недели.
Грудной остеохондроз сопровождают и другие неприятные симптомы:
- сбои в функционировании пищеварительной системы;
- нарушения чувствительности в области груди, спины, живота;
- дискомфорт в пищеводе, глотке;
- ломкость ногтей;
- жжение, зуд, холод в нижних конечностях;
- шелушение кожных покровов.
Ведущий симптом остеохондроза поясничной области – болевой синдром, локализующийся в нижней части позвоночного столба. Дискомфорт может появляться сразу же после физической активности. Неприятные ощущения часто иррадируют в ногу. Их интенсивность возрастает при смене положения тела, кашле, чихании, поднятии тяжелых предметов.
Если дистрофия межпозвоночных дисков поясницы не выявлена клинически, то как диагностировать остеохондроз в домашних условиях? Для это нужно обратить внимание на ряд характерных признаков заболевания:
- побледнение кожи на ногах;
- варикоз;
- мышцы спины постоянно напряжены;
- сильное потоотделение;
- эректильная дисфункция у мужчин;
- зябкость, покалывание, мурашки в ногах;
- потеря чувствительности, пересыхание кожи в области локализации болевого синдрома;
- спазмирование артерий стоп.
Патологии поясницы сопровождают такие неврологические симптомы, как сильная боль, возникающая по причине защемления нервных корешков. Также отмечается ограниченная подвижность пораженного отдела и онемение конечностей. 
Методы диагностики
Как определить шейный остеохондроз?
Чтобы выявить дистрофию хрящевой ткани позвоночника, в медицине используют различные способы. Ключевые методы диагностики – рентгенография, компьютерная или магнитно-резонансная томография. Немаловажное значение имеют лабораторные исследования и дифференциация.
Начальная диагностика остеохондроза позвоночника базируется на визуальном осмотре больного. Врач определяет имеется ли у пациента искривление позвоночника, изучает состояние мышц спины, конечностей, измеряет симметричность расположения плеч, лопаток и оценивает степень двигательной активности.
Доктор обращает внимание на походку пациента, его осанку. Терапевт может использовать неврологический молоточек, позволяющий выявить области с пониженной чувствительностью и определить симметрию рефлексов сухожилий.
Также осмотр пациента подразумевает пальпацию зоны, вызывающей беспокойство у больного. Для составления общей картины терапевт определяет пропорциональность телосложения, вес и рост человека.
Важной составляющей первоначальной диагностики остеохондроза является сбор анамнеза. Доктор изучает последовательность возникновения клинических признаков, их характер, интенсивность, локализацию. Также врач расспрашивает пациента о наличии других заболеваний, располагающих факторов, образе жизни, условиях работы. Все это помогает понять терапевту, как лечить патологию в дальнейшем. 
Рентгенография шейных позвонков предполагает обязательный захват верхней части груди и основания черепа. При исследовании поясницы в зону излучения должна попасть область крестца. Только так можно точно определить любые изменения в пораженном участке шеи или спины.
Рентгенологическое исследование позволяет увидеть состояние межпозвоночных дисков, костных каналов, хрящей, определить защемление нервов. Как распознать шейный остеохондроз с помощью рентгена? На наличие проблем с верхним отделом позвоночника указывает отсутствие темной зоны между позвонками, что говорит об их истончении. Наличие дистрофии тканей других частей позвоночника определяется аналогичным образом.
Как еще можно диагностировать остеохондроз? Современным и точным методом обнаружения патологии является компьютерная томография. Во время обследования специальное устройство быстро делает массу снимков. Далее, посредством определенных алгоритмов, прибор анализирует данные и предоставляет 3D-снимок.
Плюсы КТ:
- четкое, качественное изображение;
- определение состояния хрящей, суставов, связок;
- различные проекции и срезы дают возможность установить этап развития болезни;
- возможность выявления остеофитов. грыж;
- минимальная доза радиоактивного излучения;
- быстрое получение результата.
Любой вертебролог, хирург или травматолог знает, как распознать остеохондроз. Наиболее современным и информативным диагностическим методом патологий позвоночника считается МРТ.
Во время процедуры большой магнит воздействует на атомы, заставляя их создавать резонанс. Результаты записывает специальный прибор, который выдает четкий снимок, разделенный на слои.
Благодаря МРТ можно определить:
- смещение дисков и позвонков;
- состояние нервных тканей, сосудов;
- поражение суставов;
- межпозвоночные грыжи.
Исследования биоматериалов не играют основополагающую роль в диагностике остеохондроза, как, например, КТ или МРТ. Но лабораторные анализы позволяют прояснить общую картину заболевания.
При патологиях позвоночника пациенту назначают анализ крови. Если результаты исследования демонстрируют высокую скорость оседания эритроцитов, то это указывает на воспаление в суставах. Поэтому у врача появляется основание, чтобы заподозрить наличие других заболеваний, которые по симптоматике сходны с остеохондрозом.
При подозрении на остеохондроз лабораторная диагностика подразумевает исследование мочи. Если суточный объем урины будет снижен, то можно предположить, что у больного имеется межпозвоночная грыжа либо сдвиг позвонка.
Как выявить остеохондроз, если его симптоматика сходна со многими заболеваниями? Для постановки точного диагноза используют метод дифференциации.
Клиническая картина остеохондроза может быть сходна с такими болезнями, как:
| Название заболевания | Особенности и симптомы |
| Рак | Опухоли поясницы или крестца, вызывают боль, иррадиирущую в нижние конечности. При злокачественных образованиях неприятные ощущения становятся более интенсивными и могут возникать даже при малейшем движении. |
| Невоспалительные заболевания позвоночника (остеопороз) | Клиническая картина патологий такая же, как и при хондрозе межпозвоночных дисков, поэтому для дифференциации недугов используют инструментальную диагностику. |
| Воспалительные болезни позвоночника (бруцеллез, остеомиелит, анкилозирующий спондилоартроз) | Болезнь Бехтерова поражает крестцово-подвздошные суставы, мягкие паравертебральные ткани. Остеомиелит проявляется болью в пояснице. Туберкулез позвоночника отличается от остеохондроза тем, что воспаление происходит в 2-3 отделе позвоночника. Бурцелез возникает вследствие травмы опорно-двигательной системы, что может вызывать признаки, как и при остеохондрозе. |
| Стенокардия | Ишемия сердца проявляется болью в груди, но она отличается от остеохондроза отсутствием дискомфорта при физической активности. |
| Болезни внутренних органов (панкреатит, патологии ЖКТ, пиелонефрит, холецистит, гинекологические заболевания) | Признак, объединяющий все эти патологии с остеохондрозом – боль в шее и спине, которая может отдавать в разные части тела. |
| Заболевания нервной системы (неврозы, менингит, невринома) | С остеохондрозом патологии НС объединяет болезненность в спине, но при пальпации участков с пораженными нервными тканями неприятные ощущения отсутствуют. |
Видео
Как определить остеохондроз
Особенности обследования пациентов с шейным остеохондрозом позвоночника
Как выявить остеохондроз шейного отдела? Диагностика заболевания достаточно сложная. Она состоит из стандартных исследований, описанных выше. Это лабораторные анализы, визуальный осмотр, дифференциация. Также применяются инструментальные методы – рентгенография, МРТ, КТ. Дополнительно для определения состояния сосудов шеи назначается дуплексное сканирование и допплерография.
Особенности осмотра пациента при разрушении хрящевой ткани шеи заключаются в том, что врач определяет степень скованности движений, осматривает кожные покровы, изучает положение тела относительно шеи. Признаком дистрофии шейных межпозвоночных дисков является невозможность полноценно повернуть шею либо наклонить голову. При необходимости доктор прокалывает иглой кожу для определения уровня чувствительности.
Как диагностируют остеохондроз с помощью КТ, рентгенографии, МРТ, было описано выше. Но при поражении хрящевой ткани межпозвоночных дисков шеи важно знать о некоторых особенностях исследований:
- Рентгенография – может проводиться с функциональными пробами для определения аномальной подвижности позвонков и функциональных блоков. На начальном этапе заболевания отмечается не сужение, а расширение межпозвонковых щелей. Рентген позволяет выявить 2-4 стадию заболевания и только высококвалифицированный специалист может определить 1 степень остеохондроза.
- КТ – за 6 часто до проведения исследования нельзя пить и кушать. При использовании контрастного вещества может повыситься риск развития побочных реакций. Компьютерная томография проводится только после рентгена.
- МРТ – диагностика остеохондроза при обследовании пациента не требует специальной подготовки. Однако при деформации хрящевых тканей шеи необходимо исключить беременность, аллергию. Перед процедурой нужно снять с тела все металлические предметы. Если применяется контрастное вещество, то за 5 часов до процедуры нельзя есть.
Методы лечения
Как лечить остеохондроз позвоночника? Терапия заболевания должна быть комплексной и включать в себя прием медикаментов, физиотерапевтические процедуры, ЛФК, соблюдение диеты.
Из лекарственных препаратов используются миорелаксанты, НПВП, хондропротекторы. Средства оказывают обезболивающее, противовоспалительное, расслабляющее, восстанавливающее действие. В качестве дополнительных препаратов при остеохондрозе показаны ангипоротекторы, витамины, биогенные стимуляторы, глюкокортикостероиды.
Как ускорить процесс выздоровления при дегенерации и дистрофии хрящевой ткани? С этой целью врач назначает ряд физиотерапевтических процедур – иглоукалывание, электрофорез, мануальная терапия, массаж, грязелечение, термотерапия.
Важной составляющей лечения остеохондроза являются упражнения ЛФК. Как лечебная гимнастика действует на пораженные сегменты позвоночника? Регулярные занятия физкультурой позволяют снять болевой синдром, расслабить и укрепить мышцы, ускорить обменные процессы в пораженных участках.
Немаловажное значение при остеохондрозе имеет диетотерапия. Питание при дистрофии хрящевых тканей должно быть обогащено белковой пищей (творог, рыба, бобовые, орехи), едой, содержащей кальций (молочная продукция, яйца, морепродукты). 
Также полезно употреблять в пищу овощи и цельнозерновые крупы, насыщенные витаминами и микроэлементами.
Как лечить остеохондроз, если консервативная терапия оказалась малоэффективной? В запущенных случаях показано хирургическое вмешательство. Зачастую во время операции осуществляется удаление межпозвоночной грыжи, которая заменяется имплантатом или протезом.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
Читайте также:




