Как определить давность перелома позвоночника
Позвоночный столб, в отличие от других костных образований в организме человека, состоит из множества отдельных небольших косточек – позвонков.
Перелом отдельного позвонка – это компрессионный перелом позвоночника в каком-либо его отделе.
Чем опасен компрессионный перелом?

Термин компрессия означает сжатие. Значит, сильное сжатие позвонка является причиной компрессионного перелома. При этом он деформируется, раскалывается, расплющивается. Принимая клиновидную форму, он входит внутрь структуры позвоночного канала. Это приводит к негативным последствиям:
Причины
Среди множества причин, вызывающих компрессионные переломы позвоночника, можно выделить три основных группы:
Особенности
Наиболее подвержен повреждениям позвоночник в нижней части грудного отдела и в верхнем поясничном отделе:
Обязательно необходимо знать, как оказывать первую помощь при переломе позвоночника .
Симптомы
Боль в спине и конечностях – это главный симптом при компрессионном переломе позвоночника. Если вместе с телом позвонка повреждены нервные структуры, то к ней присоединяется потеря чувствительности рук и ног, и других частей тела. При переломах, причиной которых является остеопороз , сильной боли нет, иногда она совсем отсутствует. У детей при компрессионных переломах клиническая картина может быть не сильно выражена. Только тщательное обследование может выявить место повреждения. В некоторых случаях у детей наблюдаются такие признаки перелома позвонка как: боль в месте травмы, ограничение подвижности позвоночника, напряженность мышц в области травмы, затрудненное дыхание.
Диагностика
Перед началом проведения диагностического обследования, врач невропатолог должен собрать тщательный анамнез. Он даст представление о причинах травмы, локализации болей, их интенсивности. После сбора анамнеза врач проводит осмотр пострадавшего.

Если в результате анамнеза и осмотра возникает подозрение на компрессионный перелом позвоночника, то дольше проводятся диагностические процедуры:

Лечение
Если диагноз подтвердился, то лечение следует начинать без промедления. При этом следует знать, что такие патологии нельзя лечить самостоятельно, а только под руководством и наблюдением лечащего врача. Как лечить перелом позвоночника, какие методы лечения выбрать – зависит от состояния больного и поставленного диагноза:

Современные методы лечения: вертебропластика и кифопластика.
Реабилитация
При не осложненных компрессионных переломах задача реабилитации – восстановление подвижности больного. Основными восстановительными методами являются физиотерапия, массаж и ЛФК. Все они направлены на укрепление мышечного тонуса, гибкости позвоночника и выпрямлении осанки. Прогноз при компрессионных переломах – 95% положительных результатов после проведенного лечения и реабилитации. Реабилитация в случаях переломов с повреждением нервных структур проходит более длительно и зависит от индивидуальных особенностей повреждения позвоночника.
Профилактика

Предупреждение компрессионных переломов заключается в ряде профилактических мероприятий:
Конечно, в жизни невозможно все предусмотреть. Но, чтобы исключить возможность возникновения компрессионных переломов, следует также соблюдать осторожность при занятиях спортом, экстремальном отдыхе.
Аннотация научной статьи по прочим медицинским наукам, автор научной работы — Чулихина Н. А., Шестопалов К. К., Плаксин В. О.
Проведен анализ методических подходов и принципов оценки давности переломов при локальном повреждении диафизарных отделов длинных трубчатых костей с использованием рентгенологического метода диагностики. Показано, что до наших дней вопрос определения давности переломов остается одним из самых проблемных и спорных. До сих пор не сформулировано четких морфологических стадий заживления переломов и образования костной мозоли . Взгляды специалистов различных отраслей медицины на них разные, иногда противоречащие друг другу. Сроки переломов по рентгенограммам определяются сугубо приблизительно, опираясь на описательные методы.
Похожие темы научных работ по прочим медицинским наукам , автор научной работы — Чулихина Н. А., Шестопалов К. К., Плаксин В. О.
ОПРЕДЕЛЕНИЕ ДАВНОСТИ ПОВРЕЖДЕНИИ
Н.А. Чулихина, К.К. Шестопалов, В.О. Плаксин КОМПЛЕКСНАЯ ОЦЕНКА ДАВНОСТИ ПЕРЕЛОМОВ ПРИ ЛОКАЛЬНОМ ПОВРЕЖДЕНИИ ДИАФИЗАРНЫХ ОТДЕЛОВ ДЛИННЫХ ТРУБЧАТЫХ КОСТЕЙ С ИСПОЛЬЗОВАНИЕМ РЕНТГЕНОЛОГИЧЕСКОГО МЕТОДА ДИАГНОСТИКИ
Кафедра судебной медицины (зав. кафедрой — проф. В.О. Плаксин) Российского государственного
Проведен анализ методических подходов и принципов оценки давности переломов при локальном повреждении диафизарных отделов длинных трубчатых костей с использованием рентгенологического метода диагностики. Показано, что до наших дней вопрос определения давности переломов остается одним из самых проблемных и спорных. До сих пор не сформулировано четких морфологических стадий заживления переломов и образования костной мозоли. Взгляды специалистов различных отраслей медицины на них разные, иногда противоречащие друг другу. Сроки переломов по рентгенограммам определяются сугубо приблизительно, опираясь на описательные методы.
Ключевые слова: костная мозоль, давность перелома, морфологические стадии.
COMPLEX APPRAISAL OF THE OLDNESS OF FRACTURES CAUSED BY LOCAL INJURY OF DIAPHYSES OF LONG TUBULAR BONES BY THE USE OF X-RAY METHOD OF DIAGNOSTICS N.A. ChulikhinaK.K. Shestopalov,V.O. Plaksin The question of determination of the oldness of fractures has remained to be one of the most problematic and disputable issues up-to-date. No clear morphologic stages of fractures healing and formation of bone corns have ever been defined. Special ists of various fields of medicine have different views on these issuessometimes contradicting one another. A determination of the oldness of fractures via X-ray photographs is rather approximate, primarily based on descriptive methods.
Key words: bone corn, oldness of fracture, morphologic stages.
Важное место при освидетельствовании живых лиц занимает проблема определения давности причинения механических повреждений и сроков, когда можно ожидать полного восстановления трудоспособности. Проведенный анализ 9100 экспертиз отделения экспертиз потерпевших, обвиняемых и других лиц Бюро СМЭ КЗМ г. Москвы показал, что 17% из всех актов судебно-медицинских освидетельствований приходится на механические повреждения костей скелета. В просмотренных актах обратило на себя внимание, что эксперты свои выводы основывают на данных предоставляемых органами МВД. Имеющиеся в их распоряжении медицинская документация, в частности история болезни или карта амбулаторного больного практически не влияют на уточнение или опровержение сведений указанных в обстоятельствах дела. При постановлении следствием вопроса о давности и механизме травмы выводы строятся на основании заключении рентгенолога, которые всегда формулируются следующим образом, например: «перелом левой локтевой кости с небольшим угловым смещением отломка. Заостренность краев отломка и зазубренность кости по ли-
Разные авторы рассматривают процесс сращения кости с различных позиций. Морфологи только с точки зрения гистологической картины, рентгенологи и травматологи пытаются связать тканевые регенеративные процессы с рентгенологической картиной. При этом они выделяют от 3 до 5 фаз или стадий сращения кости после перелома. Ряд авторов считает, что процесс регенерации начинается с образования гематомы. Симон и Кенигскнехт [12] включают ее в воспалительную
Существуют и другие взгляды на начальный этап регенерации кости. Омельяненко Н.П. с соавт. [9] выделяет первую фазу острых циркуляторных нарушений, которая, по их мнению, характеризуется накоплением метаболитов, острой гипоксией, повышением проницаемости капилляров, расширением их просвета и как следствие возникновением белкового отека. Корж A.A. и А.М. Белоус [4] видят суть первой стадии в пролиферации клеточных элементов.
У всех авторов последующие стадии восстановления костной ткани различные. Симон P.P. и С. Дж. Ке-нигскнехт [12] выделяют еще 2 фазы: репаративная фаза регенерации и фаза ремоделирования. За время 2ой фазы полностью формируется костная мозоль и появляются первые признаки сращения за счет проникновения мезенхимальных клеток из периоста, а также образование грануляционной ткани, в которой формируются остеогенные клетки. Впервые этот процесс описал С. Кромпехер [6] в 1972 году. В третью и последнюю стадию возрастает активность остеокластов, что проявляется резорбцией неправильно сформированных трабекул и образованием новой кости соответственно силовым линиям.
Зедгенидзе А.Г. [3] также выделяет еще 2 стадии: стадия остеоидной мозоли, которая протекает с 20 по 30 день, когда происходит дифференцировка соединительной ткани в остеоидную; и стадия костной мозоли, которая начинается спустя 20-30 дней и заключается в обызвествлении остеоидной ткани и превращения ее в костную. Причем срок этот, устанавливаемый рентгенологически, различен и может варьировать от 4 до 20 недель.
По A.A. Коржу и А.М. Белоусу [4] во 2-ой стадии регенерации кости происходит зарастание зоны повреждения белково-полисахаридной основой будущего регенерата, в 3-ей стадии полностью восстанавливается сосудистое русло и происходит минерализация
белковой основы. В 4-ой стадии полностью восстанавливается кортикальный слой с надкостницей с наружной поверхности и эндостальным слоем с внутренней; также заново формируется костномозговой канал.
У данных авторов существуют разные взгляды не только на стадии, но и на те костные вещества, которые первоначально участвуют в регенерации кости.
Омельяненко Н.П. с соавт. [9], рассматривая последующие стадии на уровне капиллярно-тканевых структур, выделяют еще 3 фазы. Во 2-ую фазу, по их мнению, происходит набухание структурных элементов с разрушением межклеточных связей и частичная гибель дифференцированных клеток. 3-я фаза — пролиферации — начинается после дезорганизации капиллярно-тканевых структур в результате активизации незрелых клеточных элементов в условиях возобновления микроциркуляции, т.е. в условиях характерных для периода развития и роста костей. В 4-ой фазе осуществляется дифференциация новообразованных незрелых клеток.
Но все указанные авторы не пытались рассмотреть костное сращение в зависимости от степени сложности перелома. Такая попытка была осуществлена Г.И. Лав-рищевой и Г.А. Оноприенко [7] в 1996 году. Они выделили 3 вида костного сращения. Первичное — заключается в формировании костной мозоли непосредственно после перелома минуя стадию фиброзно-хрящевой мозоли, и достигается при хорошей сохранности внут-рикостной сосудистой сети. Задержанное первичное костное сращение отличается от первичного лишь удлиненными сроками образования костной мозоли, к чему приводит ухудшение кровоснабжения костных отломков при разрушении либо периостальной, либо эндостальной сосудистой сети. Вторичное костное сращение формируется при недостаточной фиксации костных отломков и проходит стадию костно-хрящевой мозоли периостального происхождения. Но эта мозоль еще не сращение отломков, а лишь превентивная мера организма предназначенная для их фиксации перед последующим процессом костного сращения, на что указывал А.В. Смольянников [13] еще в 1962 году.
Авторы расходятся в своих мнениях не только о стадиях формирования зарастания переломов, но также и откуда изначально пролиферируют клеточные элементы.
Омельяненко Н.П. с соавт. [9] считают, что образование клеток начинается практически одновременно во всех слоях, но все же ранее всего реакция развивается в эндосте, а затем в периосте. По Р.Р. Симону и С. Дж. Кенигскнехту [12] и Т.К. Осипенковой-Вичто-мовой [10] регенерация происходит главным образом субпериостально, причем кортикальный слой восстанавливается медленнее губчатого, который имеет множество точек костного соприкосновения и обильное кровоснабжение.
Все вышеописанные данные получены при помощи секционной методики, что приемлемо для проведения научных исследований, но в практической деятельности судебно-медицинского эксперта при освидетельствовании живых лиц невозможно и поэтому основным
способом исследования опорно-двигательной системы остается рентгенологический. Впервые рентгеновское излучение стали регулярно использовать в 1918 году, когда в Петрограде в Государственном рентгенологическом и радиологическом институте была открыта первая в мире лаборатория для изучения анатомии человека и животных. Основы рентгеноантропологии и рентгено-остеопатологии были заложены советскими учеными A.C. Золотухиным, М.Г. Привесом, Д.Г. Рохлиным и др. С тех пор были предприняты неоднократные попытки определения давности перелома по рентгенологическим данным, но последние из них были закончены в середине 80-х годов, когда еще не существовало объективных способов определения изменений в костной ткани, зафиксированных рентгенограммой. Тогда была описана картина, которая существует и в настоящее время. Визуально линия свежего перелома на рентгенограмме видна неотчетливо и по краям ее определяются зубчики костной ткани на концах отломков. Далее на 10-20 день вследствие остеокластического рассасывания [1, 3] зубчики сглаживаются и перестают быть видимыми, из-за чего линия перелома становится четкой. Буров C.A., Б.Д. Резников [1] на 3-4 неделе описывают признаки появляющегося пятнистого или равномерного остепороза. Пятнистый осте-пороз рентгенологически характеризуется расположенными на фоне неизмененного или несколько более светлого рисунка кости светлыми участками округлой, овальной или многоугольной формы с нечеткими контурами. Кортикальный слой при данном виде остепороза обычно неизменен, и лишь иногда его внутренние слои представляются несколько разрыхленными. При равномерном или диффузном остеопорозе кость на снимке приобретает прозрачный, гомогенный, как бы стеклянный вид. Кортикальный слой ее истончен, но на прозрачном фоне кости ее тень выступает более подчеркнуто. Обычно пятнистый остепороз наблюдается в течение относительно небольшого промежутка времени, сменяясь затем остепорозом равномерным. Однако в ряде случаев пятнистый остепороз может существовать довольно долго. Зедгенидзе А.Г. [2] же отмечает нарастание остепороза в течение всего первого периода, не указывая на сроки его начала, но определяя, что к 30 дню после перелома он заканчивается. Корж A.A. и А.М. Белоус [3] остепороз не описывают, но видят в области периоста напластовыва-ния пластинчатого, или слоистого характера более выраженные в зоне перелома.
Спустя 20 дней [2] начинается обызвествление остеоидной ткани и превращение ее в костную мозоль, последняя появляется через 8-24 недели после перелома. Костная мозоль по С.А. Бурову и Б.Д. Резникову [ 1 ] обнаруживает свои первые признаки также на 16-20 день, и приобретает гомогенный характер как минимум через 12 недель и полностью формируется через 1,5 — 2 года. Корж A.A. и А.М. Белоус [4]считают, что костная мозоль окончательно образовывается за срок от 5-6
месяцев до 2-3 лет. Рентгенологи описывают стадии сращения кости после перелома не разделяя их по видам костей на трубчатые, губчатые, плоские и обязательно описывают образование периостальной мозоли.
Практически все авторы указывают на остепороз, который характерен для заживления переломов, тем не менее, он никогда не являлся отправной точкой для определения давности травмы. Остеопороз связывают в первую очередь с дегенеративно-дистрофическими поражениями костно-суставного аппарата [5, 11]. Для измерения изменения плотности костной ткани были разработаны специальные методики.
В последнее время с этой целью используется метод денситометрии, основанный на оценке плотности кости по интенсивности ее рентгеновского изображения, созданный еще в 1970 году Chapuy. Данная методика включает в себя использование алюминиевого клина, который рентгенографируется вместе с участком кисти. Учитывая, что большинство экспертиз проводится через значительное время после травмы, когда костная мозоль уже сформировалась, при помощи этого метода определить сроки уже невозможно. В том же 1970 году Bloom предложил оценивать остепороз в длинных трубчатых костях, измеряя ширину диафиза между внутренними границами кортикального слоя. Чтобы повысить точность измерения он использовал лупу. Подобные методы в работе практического эксперта трудновыполнимы и малополезны, т.к. они основаны на субъективной оценке одного человека, к тому же человеческий глаз способен оценить изменение прозрачности рентгенограммы лишь при уменьшении костной массы не менее чем на 30-40 % [8]. В последние годы было разработано множество новых методов количественной оценки минеральной плотности костной ткани. В клиническую практику введены радионуклидные и рентгеноденситометрические абсорбционные методы определения плотности кости, количественная компьютерная томография и количественное измерение минерализации скелета с помощью ультразвуковой биолокации. Денситометрия данными способами для определения остеопороза в костях после перелома недоступна по причине высокой цены, не-распространенности и исключается из-за невозможности ретроспективной оценки. Несмотря на разносторонний подход на сращение костной ткани единой картины объединяющей взгляды рентгенологов и морфологов не существует, т.к. каждый из авторов пытается создать свою классификацию, не учитывая исследования других.
1. Буров С.А., Резников Б.Д. Рентгенология в судебной медицине. Саратов, 1975.
2. Виноградова Т.П., ЛаврищеваГ.И. Регенерация и пересадка костей. —М.:Медицина, 1974.
3. ЗедгенидзеГ.А. Клиническаярентгенорадиология. Том3 — М.:Медицина, 1984.
4. КоржА.А, Белоус А.М., ПанковЕ.Я. Репаративнаярегенерация кости. —М. 1972.
5. Косинская Н.С. Дегенеративно-дистрофические поражения костно-суставного аппарата. —М.: Медгиз, 1961.
6. Кромпехер С. В кн.: Механизмы регенерации костной ткани. М., 1972.
7. Яаврищева Г.И., Оноприенко Г.А. Морфологические и клинические аспектырепаративнойрегенерации опорных органов и тканей. М.:Медицина, 1996.
8. Линденбратен Л.Д., КоролюкИ.П. Медицинская радиология. —М.: Медицина, 2000.
9. Омельяненко Н.П., Илизаров Г.А., СтецулаВ.И. Регенерация костной ткани. В кн. Травматология и ортопедия /Руководство для врачей. Том 1 — М.: Медицина, 1997.
10. Осипенкова-Вичтомова Т.К. Судебно-гистологическая экспертиза костей. —М. 2000.
11. Рохлин Г.Д. Рентгенологические методы количественной и качественной оценки остепороза. Методические рекомендации — Л. 1974.
12. Симон Р.Р., Кенигскнехт С.Дж. Неотложная ортопедия. Конечности. Пер. сангл.—М.:Медицина, 1998.
13. Смольянников А.В. Многотомное руководство по патологической анатомии. Том6.—М., 1962.
А.В. Пермяков, С.В. Хасанянова СТЕПЕНЬ ВЫРАЖЕННОСТИ ЛЕЙКОЦИТОЗА—ПОКАЗАТЕЛЬ ДАВНОСТИ КОЖНЫХ РАН
Кафедра судебной медицины (зав. — проф. В.И. Витер) Ижевской государственной медицинской академии
С целью установления давности причинения ран различной локализации изучены края 82 ран головы, 113 ран верхних и 103 раны нижних конечностей, изъятых при хирургической обработке с точно установленным временем их получения и обработки. Применены различные методы окраски препаратов. Установлено, что сосудистый и тканевой лейкоцитоз наряду с другими изменениями является показателями при-жизнености повреждения, а степень выраженности его позволяет судить о давности ран.
Ключевые слова.: лейкоцитоз, давность, кожа, раны.
LEUKOCYTOSIS AS A SKIN AGE WOUNDS INDEX A.V. Permyakov, S.V. Hasanyanova 82 hair skin wounds,113 wounds of upper and 103 wounds of low extremities receipted in the time of surgical treating were studied. Different color methods were used. Vascular and tissue leukocytosis is an evidence of life-made injuries and its degree allow to tell about its age.
Key words: wounds age,life-made injuries,wounds,localization.
Воспаление — комплексная местная сосудисто-мезенхимальная реакция на повреждение ткани, вызванная действием различных агентов.
Воспаление складывается из последовательно развивающихся фаз—альтерации, экссудации, пролиферации гематогенных и гистиогенных клеток. В фазу альтерации происходит выброс биологически активных веществ (медиаторов воспаления). Фаза экссудации складывается из реакции микроциркуляторного русла с нарушением реологических свойств крови, повышения сосудистой проницаемости на уровне микроциркуляторного русла, экссудации составных частей плазмы крови, миграции клеток крови, фагоцитоза, образования экссудата и воспалительного клеточного инфильтрата. Пролиферация клеток является завершающей фазой воспаления, направленной на восстановление поврежденной ткани.
Изменения микрососудов начинаются с рефлекторного спазма, уменьшения просвета артериол и прекапилляров, которое быстро сменяется расширением всей сосудистой сети зоны воспаления и в первую очередь посткапилляров и венул. Воспалительная гиперемия обуславливает повышение температуры и покраснение воспаленного участка. В расширенных венулах и посткапиллярах нарушается распределение в кровяном потоке лейкоцитов и эритроцитов. Нейтрофилы выходят из осевого тока, располагаются вдоль стенки сосуда. Краевое расположение нейтрофилов сменяется на краевое стояние, затем проис-
ходит их выход за пределы сосуда. В периваскулярной ткани нейтрофилы продолжают свое движение [1].
Развитие тканевого лейкоцитоза зависит от многих факторов, в том числе от степени васкуляризации воспаленного участка, возраста человека, применения или отсутствия лечения и т.п.
С целью установления давности причинения ран различной локализации у человека нами были исследованы края ран, изъятых при хирургической обработке, причем время причинения повреждений и время хирургической обработки были точно установлены. Всего морфологически было изучено 82 раны головы, 113 ран верхних и 103 раны нижних конечностей. Материал фиксировался в 10% растворе нейтрального формалина. Препараты окрашивали гематоксилином-эозином, по Ван-Гизону, по Маллори, по Вейгерту на эластические волокна, по МакМанусу, по Гольдману и Вейгерту на фибрин.
Весь материал разделен на группы с учетом времени, прошедшего от момента травмы до забора материла:
I группа—до 60 минут;
II группа — от 61 до 120 минут;
III группа — свыше 120 минут.
В I группе наблюдений выявляют: в ранах головы — метахроматические окрашивание тканей, различные по площади кровоизлияния, эритроциты в них в большинстве случаев с измененной формой, окрашены бледно, контуры их четкие. Большинство эластических и колла-
- Версия для печати


Re: Компрессионный перелом позвоночника


Re: Компрессионный перелом позвоночника
Можно ли по снимку определить давность компрессионного перелома или другой травмы позвоночника?
Сказать, что травма была не 2 года назад, а этой зимой?


Re: Компрессионный перелом позвоночника
Думаю,что мало вероятно.Тем более у тебя дожна быть выписка,исторя болезни или т.п..Ты же не придешь в военкомат и скажешь,что у тебя травма тока на словах. На снимках ставят дату, когда они делались.


Re: Компрессионный перелом позвоночника
Здорово навернулся со сноуборда. Лечился у мануала, который приезжал ко мне домой. С тем, что было, не сравнить, но болит до сих пор. Все никак не соберусь сделать снимок и узнать, что там.


Re: Компрессионный перелом позвоночника
Зря так относишься к этому. я лежал с одним позвонком21 день не вставая на вытяжке.После больницы гимнастика,массажи.прыгать нельзя,сидеть долго,нагрузки нельзя и т.д..жесть. Как минимум год, а то и два коту под хвост.
Re: Компрессионный перелом позвоночника
Вы лечились в больнице? Если нет, то кто и с какой целью проводил обследование ?
запись на консультацию по тел.:
364-15-29 Москва
719-84-22 Санкт-Петербург


Re: Компрессионный перелом позвоночника
Да,я 2 раза лежал в больнице. Сначало летом в 98(или 97;7 позвонок), а потом осенью( ноябрь;5,6,7 позвонки) того же года. В данный момент снимки делал по направлению от хирурга из комиссии ВК. Описание на 1 странице этой темы. Но что-то мне кажется,что с таким описанием возьмут за милую душу.











Re: Компрессионный перелом позвоночника
У меня была травма в 2000 г., которая повлекла за собой компрессионный перелом позвоночника. У врачей я обследовался только в 2001-2002. Привожу диагноз из мед. карты (насколько позволяет почерк разобрать):
. поясничного отдела в 2-х пр. определяется небольшая клиновидная деформация тела Th12 позвонка, небольшое смещение L1, понижение высоты диска TH12 - L1. Выражен кифоз с вершиной на уровне диска Th12 - L1.
Ro-признаки компрессионого перелома TH12 позвонка (в анамнезе).
Ro-признаки остеохондроза (посттравматического) диска TH12 - L1. Нестабильность сегмента Th12 - L1.
В 2005 году ПК поставила временно не годен. На дообследовании к вышеперечсиленному был добавлен еще диагноз грыжи Th6. К сожалению, точной формулировки привести не могу, так как карта не на руках.
Ну и конечно же у меня главный вопрос: какая это категория годности?
Заранее спасибо за консультацию.
Освободиться от призыва по остеохондрозу довольно проблематично, так как кроме необходимой рентгенологической картины, ещё нужно иметь зафиксированные частые обращения к врачам в течение длительного периода времени.
По кифозу так же не реально, так как его достаточная степень на практике не встречается.
Для освобождения от призыва нужно иметь остеохондропатический кифоз с клиновидной деформацией 3 и более позвонков со снижением высоты передней поверхности тела позвонка в 2 и более раза, такого я ещё не видел у наших посетителей.
Вы можете попробовать разработать направление радикулита за счёт болезни позвоночника. Для этого рекомендую почаще посещать невропатолога. Каждое посещение обязательно должно сопровождаться записями в медкарте и назначением обследования и лечения.
А вот по компрессионному перелому нужны документы..
Запись на консультацию по тел.:
(495) 364-15-29 Москва
(812) 719-85-26 Санкт-Петербург
(843) 245-68-12 Казань
Компрессионный перелом позвоночника (КП) – это всегда серьезно, поэтому реабилитация непременно должна быть, и неважно, какое лечение (консервативное или хирургическое) проводилось сразу после травмы. Из-за чего происходят подобного рода повреждения позвонков, какими методами восстанавливают их целостность и в чем особенности реабилитационного процесса, мы подробно изложим в нашей статье.
Почему позвонок ломается?
Как свидетельствует статистика, в наибольшей мере подвержены травматизации позвонковых тел люди пожилого возраста, имеющие в анамнезе остеопороз. Остеопороз – это тяжелое заболевание костной ткани, которое приводит к истончению и снижению плотности костей, что делает их хрупкими и уязвимыми даже к незначительным физическим нагрузкам. Для больного с данным заболеванием в тяжелой форме иногда достаточно просто чихнуть или спуститься на ступеньку, чтобы случился перелом и сплющивание самого слабого позвонка. Женщины, в особенности зрелых и пенсионных лет, болеют чаще мужчин остеопорозом, поэтому и предрасположенность женской аудитории к КП выше.
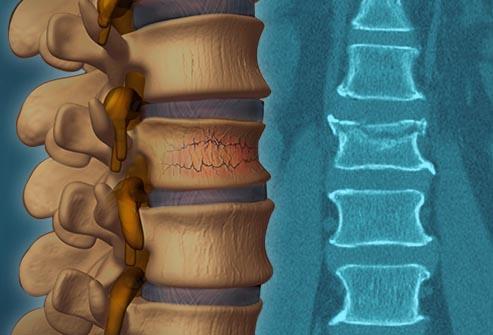
Но компрессионный перелом позвоночника, реабилитация и лечение при котором – обязательная мера, не только удел пенсионеров. Он вполне может произойти у молодых пациентов, в том числе и у детей, имеющих вполне крепкий и здоровый позвоночный столб. Обычно нарушение целостности позвонков возникает по причине интенсивного внешнего механического воздействия на область спины, сила которого превысила физиологический потенциал прочности костной структуры, иными словами, в связи с сильными травмами различного характера (спортивными, бытовыми и пр.). Обобщим и добавим, из-за каких распространенных неблагоприятных факторов возникает компрессионного вида дефект тел позвонков, к ним относят:
- падение с высоты на ноги, спину, ягодицы;
- мощный удар, пришедший на хребет;
- поднятие очень тяжеловесных предметов рывком;
- приседания со штангой в бодибилдинге;
- всевозможные спортивные ЧП, в частности падения с высоких снарядов;
- упавший тяжелый предмет сверху на спину;
- резкий удар головой о дно водоема при нырянии;
- дорожно-транспортное происшествие;
- болезни костных тканей, особенно остеопороз;
- туберкулезные и опухолевые новообразования, давящие на позвоночник.
Повредиться может совершенно любой из 33 элементов, входящий в структуру главной части осевого скелета человека, на любом уровне. Согласно клиническим наблюдениям, чаще страдает поясничный или грудной отдел, но имейте в виду, что при компрессионном переломе позвоночника к реабилитации приступают только по завершении основного лечебного процесса.
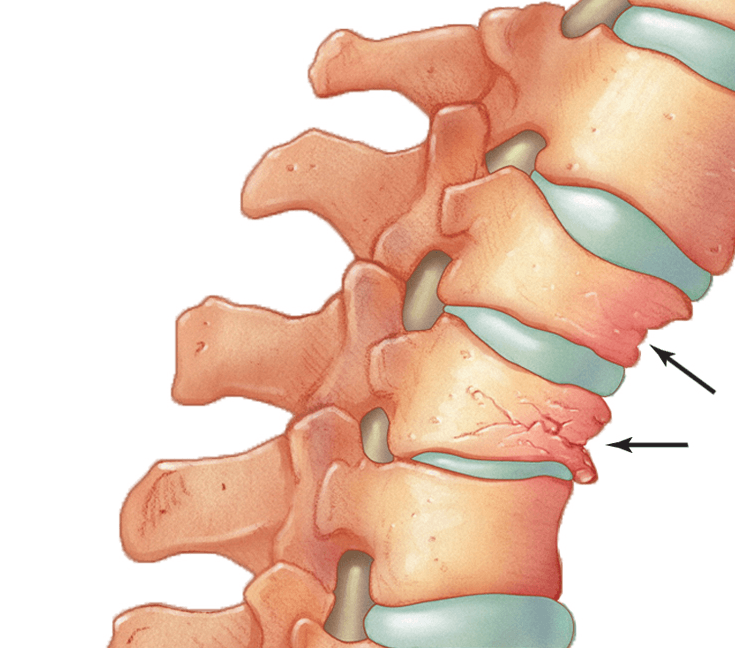
Терапевтические и восстановительные мероприятия должен планировать исключительно врач, строго в индивидуальном порядке. Этиология и масштабность разрушений, численность пострадавших тел, степень их сжатия (сокращение по высоте), посттравматические осложнения, персональные особенности организма пациента и многое другое – все это учитывается при составлении лечебно-восстановительной программы.
В чем опасность патологии?
Важно понимать, что любая патология, поразившая жизненно важное анатомическое образование, при безграмотном подходе или отсутствии подобающей терапии может обернуться тяжелейшими для человека последствиями. Своевременное лечение, реабилитация после компрессионного перелома позвоночника поясничного отдела, грудного или шейного сегмента помогут избежать всех негативных осложнений. О них мы поговорим далее.
Позвоночная система служит вместилищем для наиглавнейшей составляющей единицы ЦНС – спинного мозга. Благодаря спинномозговому веществу обеспечиваются опорно-двигательные функции, проще говоря, в целом способность двигаться и сохранять устойчивое положение тела.

Затронутый патологическим патогенезом спинальный канал, его нервные корешки, артериальные и венозные сосуды, что чаще наблюдается при компрессионно-оскольчатых переломах, при травматических эксцессах с образованием клиновидных деформаций и нестабильности элементов, это не шутки. Степень поражения спинного мозга может быть разной – от сотрясений, компрессий и контузий, до его полного разрыва.
Самым страшным, чем может грозить запущенная клиника, – частичной или полной парализацией тела.
Кроме того, без срочной медпомощи и реабилитации после компрессионных переломов в позвоночнике развиваются вторичные дегенеративные и неврологические заболевания, с которыми бороться будет очень непросто. К ним причисляются:
- сегментарная нестабильность на поврежденном участке;
- остеохондроз и межпозвонковая грыжа;
- кифоз позвоночного столба, или нефизиологическое искривление;
- радикулопатия, парез и другие неврогенные расстройства;
- стеноз спинального канала;
- сосудистые мальформации и развитие гематомы в эпидуральном пространстве;
- хронические боли, парестезия;
- стойкие двигательные нарушения;
- дисфункция органов малого таза.
Поэтому не рискуйте, почувствовав дискомфорт и болезненные ощущения в спине, тем более, если они появились сразу или через определенное время после травмы или неудачного движения. Здесь медлить нельзя, считая, что ничего серьезного не произошло. Лучше один раз обследоваться и убедиться, на самом ли деле все в порядке, чем оставить без внимания небезопасную проблему и расплачиваться за свое безразличие ценой собственной трудоспособности.
Симптомы и медицинская помощь
Начнем с симптоматики, которая свойственна данной классификации травматических поражений. К основным симптомам относят:
- острую локальную боль, она может отдавать в руки и ноги;
- болезненность при ощупывании больной части;
- местная отечность и гипертермия мягких тканей,
- видимые следы травмы на кожных покровах (покраснение, ссадина, синяк и пр.);
- нарушение чувствительности в конечностях, ощущение мышечной слабости;
- ассиметрия позвоночной оси и видимые деформации;
- сокращение объема движений или полная неподвижность проблемной зоны;
- затрудненность дыхания;
- опоясывающие боли в брюшной полости;
- общее недомогание, иногда повышение температуры.
В ранний период рекомендована экстренная медикаментозная терапия параллельно с точным определением характера и формы тяжести травмы для установления целесообразности применения хирургического лечения. Исходя из результатов тщательной диагностики, врач принимает решение – проводить операцию или лечить консервативно. По завершении лечебного цикла на определенной стадии всегда следует реабилитация, после перелома позвоночника грудного отдела и др. она является крайне необходимой мерой.
Безоперационное лечение
Если диагностирована такая форма повреждения, при которой можно обойтись и без операции, ограничиваются нехирургическим вправлением отломков. Далее создают благоприятные условия для консолидации кости при помощи установки фиксирующего приспособления (гипсовой повязки, полукорсета, бандажа), длительного постельного режима в несколько недель, а иногда и месяцев, а также периодического применения аппаратного вытяжения. Большую часть времени человеку полагается лежать на спине, матрас заменяется на жесткий щит. Обычно вставать на ноги и ходить разрешено примерно по истечении 2-х месяцев, сидеть и того позже, где-то через 4 месяца.

Дополнительно прописываются препараты кальция для стимулирования процессов костной репарации, миорелаксанты и НПВС для снижения спазмов и болевого синдрома. Только после окончательного срастания и укрепления кости (через 2-3 мес.) разрешена относительно нормальная активизация пациента, к реабилитации при переломе позвоночника приступают в ближайшее время после фиксации тела в выгодном положении.

Согласно канонам ортопедии, реабилитация после перелома позвоночника поясничного отдела, как и прочей локализации, сначала базируется на выполнении несложных упражнений ЛФК в позиции лежа. Ранние ЛФК-занятия необходимы для профилактики мышечной атрофии и нарушения кровообращения. Вдобавок, на начальном этапе уделяют большое значение дыхательной гимнастике, чтобы не допустить застой в легких.
Несколько позже в программу реабилитации после перелома шейного позвоночника, отдела поясничного или грудной области компрессионного характера добавляются более активные тренировки. Примерно в середине курса прописываются физиотерапия, легкий массаж иглоукалывание. На данном принципе в большинстве случаев построено восстановление пострадавшего при неотягощенных формах деформаций, не требующих операции.
Хирургические методики
Допустим, специалист констатировал поясничный, шейный или грудной перелом позвоночника, реабилитация описана в конце, сказав, что будет лечение хирургического плана. На каких операционных методиках построена коррекция формы, высоты и анатомической целости позвонка? На сегодняшний день в ортопедии и травматологии применяются уникальные щадящие способы, подразумевающие закрытую хирургию, то есть в процессе той или иной процедуры хирург не делает масштабных разрезов и не обнажает испорченный элемент вообще. К таким лояльным стабилизирующим процедурам относятся вертебро- или кифопластика.
Особенно широкое применение обе техники находят, когда диагностируется остепоротической этиологии компрессионный перелом позвоночника грудного отдела, реабилитация, кстати, переносится очень легко и не требует лежания в кровати месяцами. Достаточно полежать после манипуляций несколько часов, максимум сутки, и на своих ногах спокойно пойти домой. Стоит отметить, что данные технологии высокоэффективны и в восстановлении разломанных позвонков, располагающихся на уровне от копчика до ребер, а также в зоне шеи.
Особенную ценность две технологии представляют для пожилых людей, так как благодаря использованию высокотехнологичного цементного состава признаки остеопороза в откорректированной части полностью ликвидируются. Более того, они подразумевают очень бережное вмешательство с минимальными рисками побочных явлений, а также не нуждаются в применении агрессивных видов наркоза.
Физическая реабилитация
Реабилитация при переломе позвоночника – следующий этап лечебного процесса первостепенной значимости. Пациенту после оказания первой медицинской помощи, даже если она заключалась в миниинвазивной цементопластике, неукоснительно нужно некоторый период соблюдать своеобразный физический режим, посещать физиотерапевтические сеансы, проходить занятия лечебной гимнастики и пр. Иначе и быть не может, если вы перенесли такое серьезное повреждение.
Осложненные травмы и те, которые спровоцированы остеопорозными процессами, нуждаются в очень аккуратном подборе методик восстановления. Потому целесообразнее будет заранее позаботиться, где пройти реабилитацию после перелома позвоночника, на сегодняшний день в хороших специализированных учреждениях дефицита особого нет.
Самостоятельно назначать себе любые восстановительные тактики – под строгим запретом! Разрабатывается реабилитация пациентов при переломе позвоночника исключительно лечащим доктором совместно с реабилитологом. Наши рекомендации даны в обобщенной форме, носят сугубо ознакомительный характер, поэтому прежде чем воспользоваться ими, посоветуйтесь со специалистом о возможности их применения при конкретно вашей медицинской проблеме.
Мы поговорим о том важном периоде, когда уже достигнута полная костная консолидация, поскольку некоторые пациенты на этом этапе перестают заниматься своим позвоночником, а зря. Именно спустя 2-3 месяца нужно весь упор направить на разработку и укрепление костно-мышечного корсета, который изрядно ослаб после длительной иммобилизации и долговременной разгрузки. Кроме того, благодаря своеобразной физической организации будет стабилизирована работа желудочно-кишечного тракта, сердечно-сосудистой системы, органов дыхания, репродуктивной, мочевыделительной системы и многих других важных составляющих организма, всецело зависящих от здоровья позвоночника.
Грудной отдел
Основные задачи реабилитации при компрессионных переломах грудного отдела позвоночника решаются посредством ЛФК. При помощи выполнения определенных упражнений обеспечивается физиологически нормальная подвижность не только всех центральных сегментов, но и всей спины, восстанавливается мышечный тонус, устраняются боли в лопаточно-грудинной зоне и нормализуется осанка. Приведем примеры некоторых полезных упражнений. Средняя частота повторов – 10 раз.
Реабилитация при компрессионном переломе поясничного отдела позвоночника преследует аналогичные цели. Это – возобновить полноценную функциональность скелетно-мышечной системы, сделать ее выносливой и крепкой, сбалансировать осанку. Какую зарядку предлагают выполнять своим подопечным ЛФК-инструкторы и врачи-ортопеды?
Шейная зона
После снятия гипса реабилитация после перелома шейного позвоночника предусматривает восстановление подвижности соответствующего сегмента, укрепление мышечно-связочного аппарата шеи и верхнего плечевого пояса. Вместе с этим налаживаются координационные способности, происходит полная адаптация к социально-бытовым условиям.
Удивительно, но все вышеизложенные методы оптимально подходят после такой травмы позвоночно-двигательного тела, как перелом шейного отдела позвоночника, реабилитация с включением в комплекс ЛФК этих приемов, естественно, должна быть одобрена специалистом. Что же касается основополагающих упражнений, они изложены ниже.
Такая плодотворная реабилитация после перелома шейного отдела позвоночник, а точнее его биомеханику, приведет в изумительное состояние. Безусловно, тренировки должны реализовываться систематически, причем не сугубо в этот сложный период, а желательно всю жизнь.
Заключение
Где пройдет реабилитация после переломов позвоночника, решать, бесспорно, пациенту. Но важно осознавать, что лучше, чем в реабилитационно-оздоровительных или санаторно-курортных заведениях узкого профиля, ее не организуют нигде. Вариант с амбулаторным посещением процедурных с электрофорезом, залов лечебной физической культуры, мануальных кабинетов тоже подойдет, но, конечно, он несколько уступает первому.
В узкоспециализированных медучреждениях пансионного типа в распоряжении высокотехнологичное оборудование и первоклассные тренажеры, здесь проводятся уникальные сеансы массажа, акупунктуры, грязелечения и гидротерапии на основе живительных природных источников, которым цены нет в плане восстановления локомоторной системы.
Узкой специализации медцентры, где после перелома позвоночника пациентом занимаются самые лучшие профессионалы по ортопедической части (индивидуально!), дают возможность пройти реабилитацию по-настоящему продуктивно. Обычный поликлинический сервис по организованности, оснащенности, компетенции медперсонала и его внимательности к пациенту кардинально отличается от профильных реабилитационных центров, причем, к глубокому сожалению, не в лучшую сторону.
Читайте также:


