Как лечить поясничный радикулит диклофенаком
Ведущий симптом радикулита любой локализации — боль в спине. Чаще она пронизывающая, приступообразная, распространяющаяся на соседние участки тела. Если от слабых дискомфортных ощущений можно избавиться нанесением мазей или приемом таблеток, то от обострения радикулита помогут только уколы. После их введения боли исчезают через 5-10 минут, а анальгетический эффект сохраняется в течение нескольких часов.
Распространенные ошибки при лечении
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Самая грубая и опасная ошибка в терапии радикулита — выбор препаратов по рекомендации коллеги или соседки по лестничной площадке. Если человек не обращается за медицинской помощью, то вскоре развиваются тяжелейшие осложнения — поражения корешков спинного мозга.
Кроме болей, возникнут моторные и вегетативные нарушения: повышенный мышечный тонус, атрофия скелетной мускулатуры, ограничение подвижности. Пока человек заглушает боль препаратами, деструктивно-дегенеративный процесс прогрессирует.
Еще одной ошибкой становится использование сухого или влажного тепла в лечении радикулита. Для патологии характерно ущемление, повреждение спинномозговых корешков межпозвоночными грыжами, костными разрастаниями, смесившимися позвоночными структурами. Нередко развивается асептическое воспаление нервных окончаний и расположенных поблизости мягких тканей. Применение грелок, спиртовых растирок, согревающих мазей спровоцирует стремительное распространение воспалительного процесса на здоровые позвоночные сегменты.
Когда назначают
Основное показание к применению растворов для парентерального введения — острая боль в пояснице. Она возникает внезапно после избыточных физических нагрузок, переохлаждения, инфекции или простуды. Боль настолько сильная, что человек замирает в одном положении на несколько минут. Чтобы разогнуться и дойти до постели, ему требуется посторонняя помощь. Использовать таблетки для купирования приступа радикулита нецелесообразно. Во-первых, они подействуют нескоро. Во-вторых, для обезболивания в них содержится недостаточная концентрация активных ингредиентов.
Избавить человека от острой боли могут только инъекционные растворы для внутримышечного, внутривенного, внутрисуставного, периартикулярного введения. Способ применения уколов определяет лечащий врач с учетом локализации патологии, интенсивности болевого синдрома, наличия в анамнезе тяжелых поражений печени, желудка или почек.
Какие уколы колют при радикулите
К терапии радикулита практикуется комплексный подход. Необходимо улучшить самочувствие пациента, провести лечение патологии, провоцирующей ущемление спинномозговых корешков, не допустить повреждения здоровых костных, хрящевых, мягких тканей. Для устранения болей используются препараты различных клинико-фармакологических групп — гормональные, нестероидные противовоспалительные средства. В терапевтические схемы включаются также инъекционные растворы для улучшения кровообращения и микроциркуляции, повышения защитных сил организма, восстановления иннервации.
Средства с анальгетическим эффектом не только быстро избавляют человека от острых болей. Большинство обезболивающих препаратов оказывают комплексное воздействие: купируют воспалительные процессы, снижают выраженность отечности, уменьшают местную температуру, устраняют симптомы общей интоксикации организма.
Препараты этой группы используются в терапии радикулита только при неэффективности НПВС и глюкокортикостероидов. Наиболее часто пациентам назначают Трамадол, Трамал, Бупренорфин, Налбуфин. Синтетические опиоидные ненаркотические анальгетики смешанного механизма действия устраняют самый выраженный болевой синдром в течение получаса. Длительность терапевтического действия — от 3 до 5 часов. После введения инъекционного раствора происходит угнетение захвата нейронами норадреналина. Активные ингредиенты взаимодействуют с опиоидными рецепторами, изменяя их состояние, приводя к биологическому отклику.
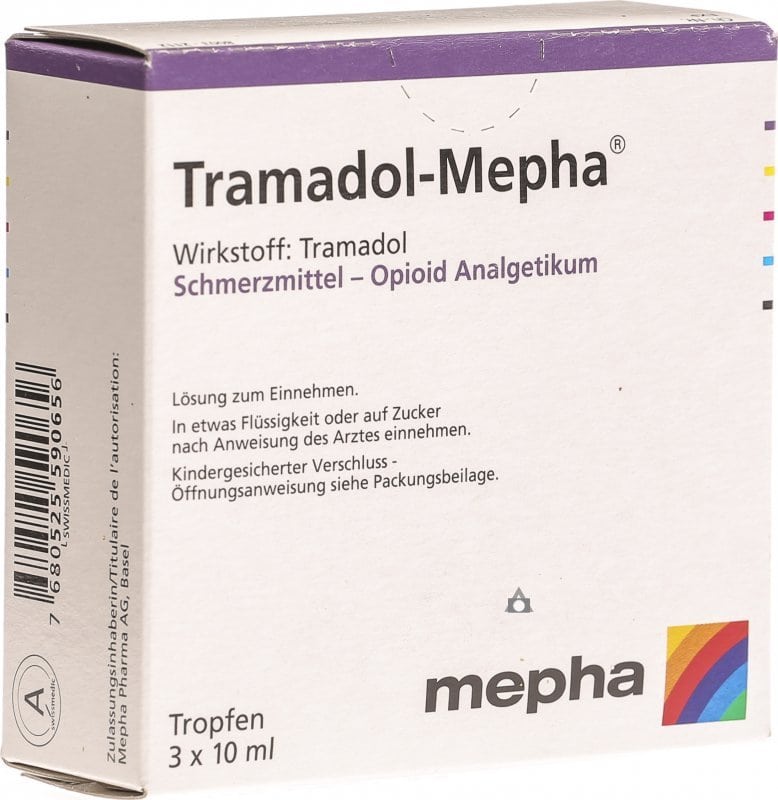
Применение наркотических анальгетиков в соответствии с режимом дозирования, определенным лечащим врачом, позволяет избежать угнетения функций дыхания, нарушения кровообращения. Превышение дозировок и (или) длительности терапевтического курса провоцирует многочисленные расстройства в функционировании всех систем жизнедеятельности. Развивается психологическое привыкание к опиатам, требующее дополнительного лечения.
Новокаиновая блокада — один из эффективных способов быстро снять приступ радикулита. Введение анестетика в область боли и воспаления блокируется целый ряд рецепторов в периферических нервах. Иннервация практически полностью отключается — болевые импульсы просто не передаются в центральную нервную систему. Есть несколько способов введения растворов новокаина: периневральный, параневральный, периартикулярный, интрапериартикулярный.
Выраженный недостаток такого обезболивания — кратковременность. Спустя час после блокады болезненные ощущения возвращаются. Для более пролонгированного анальгетического воздействия новокаин комбинируется с другими средствами, например, глюкокортикостероидами.
Все противовоспалительные средства, использующиеся в лечении радикулита, проявляют одновременно обезболивающую и противоотечную активность. При смещении позвоночных сегментов травмируются соединительнотканные структуры. Формируется воспалительный отек, еще более сдавливающий корешки и мягкие ткани. Одной инъекцией можно ослабить почти все симптомы патологии за счет нормализации микроциркуляции, ограничения миграции макрофагов и лейкоцитов в поврежденные ткани.
НПВС — препараты первого выбора в терапии любых патологий опорно-двигательного аппарата. Механизм действия базируется на ингибировании фермента циклооксигеназы, стимулирующей биосинтез медиаторов боли, воспаления, отечности — простагландинов и брадикининов.
Если у пациента в анамнезе есть патологии желудочно-кишечного тракта, то врач с осторожностью подходит к выбору препарата. Ранее для обезболивания широко использовались инъекционные средства с активными ингредиентами диклофенаком и кетопрофеном. Но при длительном применении проявлялся их выраженный побочный эффект — повышенная выработка едкой соляной кислоты в желудке и изъязвление его оболочек.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Сегодня врачи назначают селективные НПВС. Они также эффективно справляются с болью и воспалением, но снижают выработку простогландинов только в пораженных патологией тканях. Востребованы при радикулите препараты с действующим веществом мелоксикамом.
Если не удается полностью устранить болевой синдром НПВС, лечебные схемы дополняются глюкокортикостероидами. Препараты содержат активные ингредиенты, являющиеся синтетическими аналогами гормонов, вырабатываемых надпочечниками. Это определяет их мощное противовоспалительное, обезболивающее и антиэкссудативное действие.
Часто используются Дипроспан, Преднизолон, Триамцинолон, Дексаметазон, Кеналог, Гидрокортизон. После введения глюкокортикостероидов боли могут исчезнуть на несколько дней, а иногда и недель.
Выраженный анальгетический эффект гормональных средств нивелируется широким перечнем противопоказаний и большой вероятностью системных и местных побочных проявлений. Поэтому пациентам обычно назначается 1-2-кратное введение глюкокортикостероидов.
Течение радикулита часто осложняется спазмированностью скелетной мускулатуры. Это защитная реакция на боль, возникающую при ущемлении спинномозговых корешков. Организм пытается ограничением подвижности снизить ее выраженность. Но мышечный спазм дополнительно раздражает нервные окончания, а в клинической картине появляется еще один симптом — тугоподвижность.
Только инъекционными растворами миорелаксантов с активным ингредиентом толперизоном удается разорвать этот замкнутый круг. Он оказывает сложное влияние на центральную нервную систему: блокирует спинномозговые рефлексы, подавляет повышение рефлекторной возбудимости.
Миорелаксанты хорошо переносятся организмом, особенно в небольших дозировках. Но во время лечения радикулита использование некоторых препаратов может вызывать легкое ощущение эйфории.
В терапии всех заболеваний опорно-двигательного аппарата применяются инъекционные формы препаратов, активными ингредиентами которых являются витамины группы B. Это тиамин, пиридоксин, цианкобаламин, рибофлавин, никотиновая и фолиевая кислоты. Витамины этой группы необходимы для укрепления иммунитета, повышения защитных сил организма. Биоактивные вещества стимулируют кровообращение, восстанавливают иннервацию, нормализуя передачу нервных импульсов.
Так как для радикулита характерны боли и вегетативные, моторные расстройства, то препараты с витаминами группы B назначаются пациентам с первых дней лечения. Комбилипен, Мильгамма, Нейробион улучшают трофику нервных тканей, ускоряют метаболические процессы и регенерацию поврежденных спинномозговых корешков.
Популярные препараты
Популярность инъекционных растворов — не признак их высокой эффективности. При выборе средства для пациента неврологи и вертебрологи оценивают их безопасность. Из миорелаксантов лучше всего переносится Мидокалм. Кроме толперизона, в его составе присутствует лидокаин, что одновременно обеспечивает расслабление скелетной мускулатуры и устранение боли. Из НПВС чаще назначается Мовалис, избирательно блокирующий циклооксигеназу.
В купировании приступов радикулита хорошо зарекомендовал себя Дипроспан, как наименее токсичный из глюкокортикостероидов.
Противопоказания
У каждого инъекционного препарата свой перечень противопоказаний. Системные лекарственные средства не воздействуют на желудок, но от этого они для него не менее токсичны. Поэтому часто абсолютными противопоказаниями становятся патологии желудочно-кишечного тракта — гиперацидные и эрозивные гастриты, язвенные поражения.
Так как эвакуация метаболитов и не трансформировавшихся химических соединений осуществляется преимущественно почками, то многие препараты не назначаются пациентам с пиелонефритами, гломерулонефритами, геморрагическими циститами. Метаболизм действующих веществ и вспомогательных ингредиентов происходит в гепатоцитах — клетках печени. При патологиях этого главного в организме биологического фильтра велика вероятность развития осложнений. Абсолютными противопоказаниями часто становятся беременность, период лактации, детский возраст.

Побочные действия

Диклофенак при радикулите помогает от поясничной боли, поражении корешков грудного, шейного отдела, ущемления седалищного нерва. Он снимает острый приступ при введении в уколах. Уже через 8-20 минут больной может разогнуться в спине, двигаться.
Действия инъекции хватает на 6-12 часов в зависимости от степени тяжести боли. Разрешено колоть Диклофенак не более 2-3 дней, максимально допустимо вводить две ампулы в сутки с интервалом 4-8 часов.
При необходимости продолжения лечения используют таблетки, свечи, их суточная доза не должна превышать 150 мг. Для более быстрого облегчения можно с первого дня втирать в место боли гель, мазь или наклеивать пластырь.
Как поможет Диклофенак при радикулите
Диклофенак при радикулите снимает боль и облегчает движения в спине, шее. Он эффективен при таких вариантах ущемления корешков:
- пояснично-крестцовый (люмбаго – поясничная боль, ишиас – поражение седалищного нерва, люмбоишиалгия): боль в пояснице, она может распространяться по бедру и даже к голени, стопе, возникает внезапно после поднятия тяжести, переохлаждения или неловкого движения, пациенту больно стоять, ходить, кашлять;
- шейный – боль в шее и вынужденное положение головы с наклоном в одну сторону, любые движения усиливают болезненность, она может охватывать плечевой пояс и переднюю поверхность груди, нередко нарастает по ночам;
- грудной – болевой синдром в груди может напоминать сердечный приступ, но, в отличие от истинного, он появляется не при физическом напряжении, а при наклонах туловища, поворотах, сгибании и разгибании.
А здесь подробнее о применении Диклофенака в ампулах.
Уколы от радикулита Диклофенак: дозировка
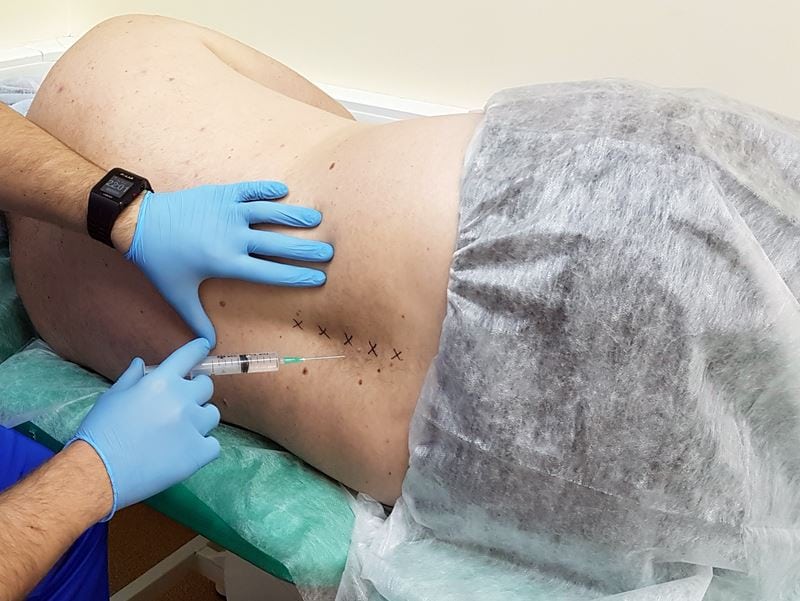
Для быстрого облегчения боли (через 8-20 минут) вводят Диклофенак от радикулита в уколах. Доза на один раз составляет 75 мг, она содержится в 3 мл раствора (1 ампула). Через 4-8 часов при сильном болевом синдроме можно повторить инъекцию.
Правила проведения уколов:
- вводят в верхний наружный квадрант ягодицы;
- игла погружается не менее чем на 2/3 длины;
- при необходимости повторения второй укол всегда проводят в другую ягодицу;
- нельзя колоть в сторону, где прошла операция по замене тазобедренного сустава;
- при лечении острого приступа может применяться внутривенно;
- запрещено использовать больше 2 ампул за сутки;
- если появилось уплотнение, то на него наносят йодную сетку.
Уколы рекомендуется начать делать в первый день возникновения боли, так как при выраженной болезненности наступает защитный спазм мышц. Он впоследствии становится причиной длительного болевого синдрома и затруднения движений.
Курс лечения радикулита Диклофенаком
Лечение радикулита уколами Диклофенака продолжается 2 суток, редко его вводят 3 дня. Более длительный курс инъекциями запрещен, так как препарат при внутривенном и внутримышечном пути введения создает повышенную нагрузку на почки, печень. Возрастает и риск побочного действия со стороны желудка, состава крови.
Если болевые ощущения продолжаются, то пациента переводят на таблетки, свечи и наружные формы.
Если же долго использовать только Диклофенак, то возрастает риск побочных действий, а фоновое заболевание прогрессирует.
Как принимают таблетки
При приеме таблеток Диклофенака от радикулита необходимо:
- соблюдать дозировки – разовое количество 50 мг, в сутки можно использовать 3 таблетки, для продленной форме (ретард) – суточная и разовая равны 100 мг;
- для того чтобы быстрее снять боль, нужен медикамент по 50 мг, таблетки принимают за 30 минут до еды, но для длительного курса лучше выбрать Диклофенак-ретард;
- при имевшихся в прошлом болезнях желудка нужно прием проводить только после еды;
- таблетки глотают целиком, не разжевывая, так как они покрыты кислотоустойчивой оболочкой и запивают 100 мл чистой воды;
- если лечение назначено пожилым пациентам, ослабленным, с хроническими патологиями внутренних органов, то необходимо применять минимальные дозы (не более 100 мг) и самый короткий курс;
- как только боль утихла, Диклофенак сразу же отменяют.
Таблетки Диклофенака противопоказаны при язве, колите (воспалении кишечника), непереносимости, болезнях крови, тяжелом поражении почек, печени, сосудов.
Когда выбирают свечи Диклофенак при радикулите
Свечи с Диклофенаком удобны для применения при радикулите для снятия ночной боли. Они могут быть использованы после окончания курса инъекций в качестве основной терапии или в комбинации с таблетками.
Для эффективного лечения важно:
- очистить кишечник перед введением свечи (при запоре используют микроклизму);
- поставить суппозиторий как можно глубже в прямую кишку;
- находиться в горизонтальном положении не менее часа;
- препарат выпускают в двух дозировках – 50 и 100 мг, в день можно использовать 3 свечи по 50 мг или одну по 100;
- максимальная доза 150 мг для всех форм выпуска (в том числе и при одновременном применении с таблетками).
Нельзя пользоваться свечами при обострении геморроя и проктите (воспалении толстой кишки).
Мазь от радикулита Диклофенак
Мазь или гель Диклофенак можно применять с самого первого дня возникновения боли. Препарат обладает способностью накапливаться в кожных покровах и проникать в место сдавления нервного корешка. Втирание этого средства постепенно снимает боль, отечность и воспаление. Рекомендуется наносить 2-4 раза в день до стойкого улучшения состояния. Разовая доза размером с вишню или орех.
Наружные формы выпуска Диклофенака могут использоваться длительно, так как всего 6% проникает в кровеносное русло, поэтому такой способ лечения считается самым безопасным.
Нельзя наносить гель и мазь на поврежденную и воспаленную кожу, допускать попадания их в глаза или на слизистые оболочки. При появлении зуда, раздражения или высыпаний применение Диклофенака нужно сразу прекратить.
Лечебный пластырь
Вместо мази используется пластырь с постоянным высвобождением активного вещества. Он наклеивается 1 раз в сутки и снимает боль, отечность и воспаление в месте ущемления нерва, а одновременно оказывает отвлекающее действие. Эта форма выпуска удобнее геля или мази людям, ведущим активный образ жизни, так как не требуют повторного нанесения, ожидания впитывания.
По эффективности суточное поступление препарата (15 или 30 мг) равно одной таблетке продленного действия по 100 мг, что более безопасно.
Возможные осложнения от лечения
Диклофенак является сильнодействующим обезболивающим препаратом, но он подавляет образование простагландинов, которые имеют защитное действие. Поэтому при недостаточном обследовании пациентов перед применением появляются осложнения (см. таблицу).
Альтернативные варианты лечения
Лечение радикулита предусматривает применение препаратов, расслабляющих мышцы, улучшающих кровообращение, стимулирующих обмен в межпозвоночных дисках. В дополнение к Диклофенаку или при его недостаточной эффективности врач проводит блокаду нерва, используют витамины и физиотерапию. Длительная боль может стать причиной для операции.
В качестве обезболивающих средств может быть назначен Кетонал, Мовалис, Кеторолак. Дополнить лечение радикулита нужно медикаментами:
- снимающими мышечный спазм – Баклофен, Сирдалуд;
- противоотечными – Лазикс, Диакарб;
- улучшающими кровообращение – Ксантинола никотинат, Трентал;
- стимуляторами венозного оттока – Троксевазин, Эскузан;
- укрепляющими хрящевую ткань – Актовегин, Алфлутоп;
- с рассасывающим действием – Лидаза, Вобэнзим.
При хронической боли применяют антидепрессанты (Амитриптилин) и противосудорожные средства (Финлепсин), а при осложнениях – Ретаболил с витамином Е, Бензогексоний.
При сильной боли врач вводит в точки выхода нервных корешков смесь Лидокаина и Гидрокортизона (Дипроспана). Это позволяет сразу облегчить движение и устранить болевые ощущения, но процедура опасна осложнениями при неправильном проведении. Для закрепления эффекта назначают Диклофенак в таблетках (свечах) в комбинации с местными формами (мазь, пластырь).
Комплекс витаминов группы В усиливает обезболивающее действие Диклофенака, а также помогает восстановлению функций нервного корешка. Вводят витаминные комплексы (Мильгамма, Комбилипен) при радикулите внутримышечно по 1 уколу в день не менее 1,5-2 недель.
Хорошим эффектом обладает подводное вытяжение и процедуры, назначаемые сразу после уколов Диклофенака – фонофорез (ультразвуковое введение) Гидрокортизона, УВЧ. В восстановительном периоде рекомендуют:
Если медикаменты 3-4 месяца не дали эффекта, то может быть рекомендована операция для уменьшения сдавления нервного корешка. При грыже межпозвоночного диска он удаляется частично или полностью, а при нестабильности позвонки укрепляют.
Взаимодействие препаратов с Диклофенаком
Комбинация Диклофенака с препаратами для уменьшения боли (витамины, миорелаксанты) считается эффективным и безопасным, но их нельзя вводить в одном шприце. К неблагоприятным сочетаниям относятся:
- противосвертывающие (Варфарин, Гепарин);
- гормоны (Преднизолон);
- снижающие сахар крови (инсулин и таблетки);
- противовоспалительные (Аспирин, Индометацин);
- медикаменты от гипертонии (Энап, Конкор).
А здесь подробнее о том, как правильно колоть Диклофенак.
Диклофенак при радикулите уменьшает боль и облегчает движения. Он вводится с первых дней в уколах, затем пациента переводят на таблетки и свечи. Самый безопасный способ применения – это мазь, гель или пластырь.
Полезное видео
Смотрите на видео о том, чем и как лечить острую боль в спине:
Какие есть рекомендации, как правильно колоть Диклофенак. Куда можно ввести укол - в ягодицу, внутривенно, в руку, ногу. Как вводить - медленно или быстро, как часто, долго. Можно ли колоть с витаминами, с чем можно в комплексе. Нужно ли разводить раствор для инъекций.
Когда выписывают Диклофенак ампулы. От чего помогает препарат. Как пишется рецепт на латинском. Что указано в аннотации и инструкции по применению, нужно ли разводить или нет, если вводить внутримышечно. Какая дозировка Диклофенака в ампулах. Можно ли пить Диклофенак. Какая цена на уколы.
Чем поможет Диклофенак при боли в пояснице. Как правильно колоть уколы от боли в спине, принимать таблетки или ставить свечи. Как лечить боль в спине мазью.
Как правильно применять Амброксол для ингаляций, какая оптимальная дозировка взрослым и детям. Можно ли по инструкции применять сироп для небулайзера, нужно ли разводить с физраствором, пропорции от кашля.

- Радикулит – механизм развития и причины
- Проявления и диагностика поясничного радикулита
- Лечение
- Побочные эффекты диклофенака
Радикулит – механизм развития и причины

Поясничный радикулит – состояние воспаления спинномозговых корешков и окружающих их тканей хребта. Воспаление и ущемление вызывает их раздражение, повышенную импульсацию в чувствительных волокнах или блокирование проведения нервного импульса. Отсюда возникает чувство боли в месте воспаления, иррадиация боли в зону иннервации чувствительных волокон этого корешка. Существует несколько групп причин:
- Остеохондроз – дегенеративно-дистрофическое заболевание хребта, имеет несколько проявлений (межпозвоночная грыжа, остеофиты), которые ущемляют спинномозговые корешки в пояснице с сопутствующим их воспалением.
- Травма позвоночника в прошлом – в этом случае первично воспаляются ткани вокруг корешков спинного мозга.
- Миозит – асептическое (не инфекционное) воспаление мышц спины, расположенных близко к позвонкам.
- Объемные процессы в брюшной полости (опухоли, абсцесс) – вызывают механическое сдавливание тканей позвоночника со стороны живота.
- Новообразования (злокачественные или доброкачественные) в спинном мозгу или его корешках – приводят к увеличению диаметра корешка и его ущемление с воспалением.
Проявления и диагностика поясничного радикулита
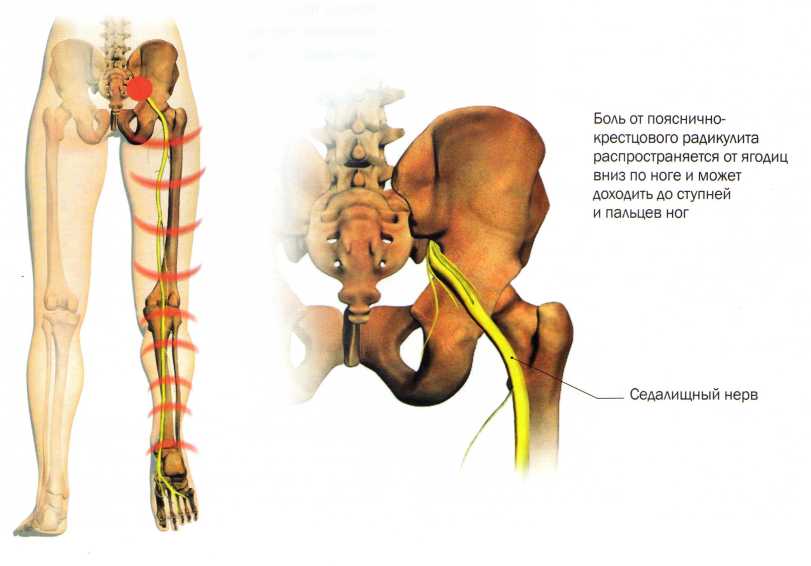
При радикулите основным симптомом является боль. Ее интенсивность зависит от степени ущемления спинномозгового корешка. Поясничный радикулит характеризуется болью в пояснице, которая усиливается при движении, может иррадиировать в крестец, ягодичную область и ногу. Основываясь на симптомах, для диагностики врач невролог назначает рентгенологические методы исследования (обзорная рентгенограмма, компьютерная или магниторезонансная томография).
Лечение

Основополагающей целью в терапии поясничного радикулита является снятие воспаления и обезболивание. Для этого используется группа лекарственных препаратов – нестероидные противовоспалительные препараты, которые блокируют фермент-медиатор воспаления (циклоксигеназа). Современным представителем этой группы лекарств является диклофенак. Лечение поясничного радикулита диклофенаком показано при появлении симптомов этой патологии, а именно болевых ощущений. На фармацевтическом рынке диклофенак представлен в нескольких лекарственных формах, применение которых имеет свои показания:
Побочные эффекты диклофенака
Как и любое другое лекарственное средство диклофенак может давать ряд побочных эффектов. Длительность курса его применения ограничена во времени, чтобы не вызвать такие осложнения как:
- Эрозии, язва, кровотечения в желудке или двенадцатиперстной кишке – вызваны частичным блокированием циклоксигеназы, отвечающей за синтез защитных факторов желудка. Диклофенак не рекомендуется принимать натощак, чтобы не провоцировать это осложнение.
- Нефропатия, почечная недостаточность – заболевание почек, которое может возникнуть при длительном применении препарата или при его значительной передозировке.
- Токсический гепатит – диклофенак перерабатывается в печени. Большая доза лекарства или длительный прием могут повредить клетки печени (гепатоциты).
- Аллергические реакции – могут возникать на введение даже незначительных доз препарата, проявляются в виде сыпи на коже, отеков вплоть до анафилактического шока.
Диклофенак сегодня – препарат выбора для лечения поясничного радикулита. Однако во избежание побочных эффектов его применения, длительность приема и дозировку лучше обсудить с врачом.

Радикулит относится к числу распространенных заболеваний опорно-двигательного аппарата.
В последние годы наблюдается тенденция к снижению возраста людей, страдающих этим недугом.
Все чаще расстройству подвергаются не только пожилые, но и молодые пациенты. Согласно статистике болезнь отмечается у 12% населения всего мира среди людей, достигших возраста 45 лет.
Часто радикулит выявляется у профессиональных спортсменов, беременных женщин, людей, ведущих сидячий образ жизни и активно работающих за компьютером.
Гиподинамия, стрессы, неправильное распределение нагрузок — все эти факторы способствуют развитию недуга.
Появление заболевания лучше предотвратить, чем лечить его последствия. Для профилактики достаточно соблюдать простые правила:
- придерживаться умеренности при занятиях спортом и физических нагрузках;
- проводить лечебную гимнастику, заниматься плаванием;
- правильно и сбалансированно питаться, не переедать, бороться с лишним весом;
- обеспечить организму здоровый сон не менее 8 часов, использовать ортопедические матрас и подушку;
- следить за правильностью осанки.
Радикулит - это
Радикулит — это воспаление или повреждение спинномозговых нервных корешков, сопровождающееся острыми болевыми ощущениями в районе спины.

Деформация может развиться в следующих отделах позвоночника:
- шейном;
- шейно-плечевом;
- грудном;
- поясничном.
Чаще всего недуг проявляется внезапно, он доставляет сильнейший дискомфорт и ограничивает человека в движениях. После своевременной терапии болезненность обычно отступает. При отсутствии должного лечения со временем патология может перейти в тяжелую хроническую форму.
Основными факторами, способствующими развитию заболевания, являются:
- остеохондроз;
- дистрофические изменения в позвоночном столбе;
- межпозвоночные грыжи;
- травмы позвоночника;
- остеофит;
- стеноз спинномозгового канала;
- новообразования;
- артрит;
- заболевания сердца и сосудов, мочеполовой системы.

Спровоцировать приступ радикулита могут:
- воспалительные и инфекционные процессы;
- стресс и эмоциональные нагрузки;
- нарушение обмена веществ;
- резкие движения;
- ношение тяжёлых вещей;
- неудобная поза во сне.
Симптоматика расстройства:
- боли в той части позвоночника, в которой произошло воспаление;
- болевые ощущения в затылке, руках, ягодицах, бедрах, стопах;
- кашель;
- головная боль;
- головокружение;
- снижение слуха и зрения;
- нарушение походки;
- чувство дискомфорта при глубоких вдохах;
- потеря чувствительности в зоне пораженного участка;
- онемение конечностей;
- слабость мышц;
- жжение и покалывание в мягких тканях;
- нарушения функционирования кишечника и мочевого пузыря.
Формы выпуска лекарственных средств от радикулита
Главными задачами медикаментозного лечения патологии являются уменьшение болезненности, снятие отечности и борьба с воспалением.

Для устранения негативных проявлений недуга назначается комплексная терапия, которая состоит из:
- введения уколов;
- приёма таблеток;
- нанесения кремов, мазей или гелей;
- использования свеч.
Достигнуть наиболее быстрого положительного результата и устранить последствия радикулита позволяет использование лекарств в форме инъекций. При улучшении самочувствия рекомендуется переходить на иной вид того же средства: с уколов на таблетки.
Часто в сочетании с другими медикаментами назначаются крема, мази или гели. Они помогают снять недомогание, избавляют от воспаления и отечности, обладают рассасывающим действием.
Таблетированная форма препаратов в основном применяются на начальном этапе развития расстройства при слабом болевом синдроме, а также на завершающем этапе терапии.
Инъекции при радикулите
Лекарственные средства в виде уколов помогают быстро облегчить неприятные болевые ощущения, эффективно устранить воспаление поражённой зоны, уменьшить отеки. Для избавления от недуга рекомендуется комбинировать инъекции, принадлежащие к разным фармакологическим группам, имеющие различные действия и отличающиеся методом поступления в организм.
В борьбе с патологией применяются следующие группы лекарств в форме уколов:
| Нестероидные противовоспалительные препараты | Негормональные медикаменты — комплексные препараты, снимающие воспаление, отечность и болевые симптомы. Действие обусловлено блокадой ферментов, вследствие которой замедляется выработка собственных веществ против воспаления. У средств этой группы имеются противопоказания. Их следует осторожно принимать женщинам, ожидающим ребёнка и кормящих грудью, а также людям, имеющим заболевания желудка и кишечника, поскольку они снижают кислотность в системе ЖКТ. Использование данных медикаментов нужно сочетать с приемом препаратов, протективно воздействующих на желудок. |
| Новокаиновые блокады | Представляют собой введение анальгетика в деформированный участок, не допуская проникновения активного вещества в сам корешок. Процедура проводится исключительно квалифицированным врачом. Средства этого вида незамедлительно снимают болевые ощущения, однако продолжительность достигнутого результата является кратковременной. Спустя некоторое время недомогание дает о себе знать с прежней силой. |
| Миорелаксанты | Показывают отличные результаты в борьбе с повреждением нервных корешков. Они способствуют расслаблению мышечного тонуса, уменьшению проведения импульсов возбуждения в волокнах ЦНС. |
| Стероидные гормоны | Глюкокортикоиды воздействуют на обмен веществ, снижают воспалительные процессы и ускоряют течение крови в поражённой зоне. Обычно такие средства единожды вводят в больной участок, а затем заменяют их на более легкие медикаменты. |
| Витамины B1, В6, В12 | Витамины группы В имеют важное значение в метаболизме клеток и деятельности нервной системы, способствуют восстановлению деформированных нервных волокон, играют роль в иммунных процессах, необходимы при делении клеток. |
Медицинские препараты в форме инъекций одновременно имеют как положительные, так и отрицательные качества.
Для устранения деформации нервных корешков исходя из фармакологических свойств лекарства используются следующие методы ввода инъекций:
- Внутримышечный — в верхнюю часть ягодицы.
- Внутривенный — в вену на внутреннем сгибе руки.
- В спинномозговой канал между оболочками спинного мозга.
- В эпидуральное пространство — с помощью специального катетера.
- В мышцы или суставы позвоночника.
- Внутрикостный — в тела позвонков.

Список препаратов
Наибольшей эффективностью в лечении недуга обладают следующие медикаменты:
- Амбене — уменьшает болевые ощущения и воспаления, снижает жар. Быстро борется с признаками недуга и оказывает воздействие на его причину. Противопоказания: возраст до 14 и после 70 лет, женщины во время беременности и лактации, люди, страдающие расстройствами почек, желудка и кишечника.
- Гидрокортизон — гормональный препарат, хорошо устраняет воспаления, отеки, резкие боли и дискомфорт, обладает антишоковым действием.
- Дексаметазон — антитоксическое, противоаллергическое средство, отлично борется с воспалительными процессами.
- Диклоберл — нестероидное лекарство, против болей, жара и воспаления. Нельзя использовать женщинам в состоянии беременности, людям, страдающим аллергией и имеющим проблемы ЖКТ.
- Диклофенак — принадлежит к группе нестероидных препаратов, обладает сильным противовоспалительным свойством, эффективно устраняет боль и понижает жар. Нельзя принимать женщинам, ожидающим ребёнка и кормящим грудью, людям с нарушениями в кровеносной системе, эрозиями желудка и кишечника, болезнями сердца и почек.
- Кеналог — относится к стероидным гормонам и имеет обширное действие. Иммунодепрессивное, противоаллергическое средство, эффективно снимает воспаления.
- Кетонал — блокирует синтез простагландинов, устраняет болевые ощущения и воспаления, снижает жар. Действующее вещество препарата — кетопрофен.
- Кеторол — уменьшает болезненность, блокирует болевые рецепторы, быстро облегчает самочувствие. Средство нельзя использовать при нарушениях свертываемости крови, астме, болезнях ЖКТ, имеющих воспалительный характер.
- Ксефокам — снимает болевой синдром и недомогания, избавляет от воспалительных процессов. Активное вещество — лорноксикам.
- Мидокалм — принадлежит к миорелаксантам и является центральным лекарственным средством этой группы. Действующее вещество — гидрохлорид толперизона.
- Мильгамма — содержит лидокаин и комплекс витаминов группы В, имеет обезболивающее свойство, обеспечивает питанием пораженные зоны, способствуя стиханию патологии.
- Мовалис — анальгетик, направлен против воспаления и жара. Действует на основе мелоксикама.
- Нейрорубин — препарат, содержащий витамины В1, В6, В12. Принимает участие в обмене веществ, увеличивает проводимость импульсов в нейронах.
Видео: "Уколы от боли в пояснице?"
Заключение
- Радикулит — это воспаление или деформация спинномозговых нервных корешков. Болезнь проявляется сильной болезненностью и дискомфортом.
- Для избавления от недуга используются такие группы средств, как: нестероидные препараты, новокаиновые блокады, стероидные гормоны, миорелаксанты, витамины B1, В6, В12.
- В борьбе с расстройством применяются медикаменты следующих фармакологических форм: инъекции, таблетки, мази, крема, гели и свечи.
- Достигнуть наиболее быстрого и эффективного результата в лечении радикулита позволяют препараты в виде инъекций.
- К основным достоинствам уколов относятся: быстрое снятие недомогания и минимальное воздействие на желудок и кишечник.
- Минусы инъекций: невозможность самостоятельного использования, риск появления местных реакций, часто получение лишь кратковременного результата.
- Различают следующие способы введения уколов: внутримышечный, внутривенный, внутрикостный, в спинномозговой канал, в эпидуральное пространство, в мышцы или суставы позвоночного столба.
- Назначаемые препараты для устранения радикулита: Амбене, Гидрокортизон, Дексаметазон, Диклоберл, Диклофенак, Кеналог, Кетонал, Ксефокам, Мидокалм, Мильгамма, Мовалис, Нейрорубин.
Многие медикаментозные средства, принимаемые при радикулите, имеют большое количество побочных эффектов и противопоказаний. В борьбе с недугом ни в коем случае нельзя заниматься самолечением, поскольку это может грозить ухудшением самочувствия и привести к необратимым последствиям. Для правильного назначения лекарственных препаратов, подходящих конкретному человеку, и получения иных рекомендаций следует обратиться к специалисту.
Читайте также:


