Изменения костной структуры позвонков

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Разрастание позвонков является защитной или компенсаторной реакцией организма, стремящегося сохранить максимальную целостность важнейшей структурной части опорно-двигательного аппарата.
Костные разрастания позвонков могут выявляться у людей разного возраста. Молодые пациенты в основном страдают от остеофитов, сформировавшихся после травматического воздействия. Это могут быть удары, ранения, трещины тел позвонков и их остистых отростков. Искривление позвоночника часто провоцирует образование крючкообразных наростов на задних, боковых и передних поверхностях тел позвонков.
Разрастания тел позвонков у пожилых людей в основном связаны с остеопорозом и геронтологическими изменениями в организме. Это может быть дегенерация хрящевой ткани, смыкание тел позвонков и катастрофическом снижении высоты межпозвоночных дисков и т.д. В более молодом возрасте (40 – 55 лет) остеофиты сопровождают ряд серьезных заболеваний позвоночного столба, таких как спондилез, спондилоартроз, остеохондроз, дорсопатия, грыжа, протрузия и т.д.
Проводить дифференциальную диагностику и разрабатывать эффективный курс лечения может только опытный врач вертебролог. Этот специалист сможет исключить другие вероятные патологии и расскажет о том, как правильно проводить терапию и реабилитацию для восстановления физиологической структуры тел позвонков и предотвращения дальнейшего прогрессирования патологии.
В Москве можно записаться на бесплатный прием к врачу вертебрологу или неврологу прямо сейчас. В нашей клинике мануальной терапии врач вертебролог бесплатно принимает всех, впервые обратившихся за помощью пациентов. В ходе консультации будет проведено полноценное обследование. После постановки точного диагноза доктор разработает индивидуальный план терапии.
Запишитесь на прием к вертебрологу прямо сейчас – для этого достаточно заполнить специальную форму, расположенную внизу этой страницы, или позвонить по указанному номеру телефона.
Причины разрастания позвонков
Краевые разрастания позвонков появляются в силу действия патологических факторов. Любые костные разрастания тел позвонков появляются не случайно. Это защитная реакция на механическое нарушение целостности ткани тела позвонка, межпозвоночного сустава (унковертебрального, фасеточного или дугоотростчатого). Если на поверхности тела позвонка появляются сколы и трещины, то они заполняются отложениями солей кальция. Так начинается процесс разрастания остеофита. При дальнейшей травматизации площадь костного нароста постепенно увеличивается. С течением времени может произойти полное срастание соседних тел позвонков или деформация межпозвоночных суставов. Позвоночный столб при этом полностью или частично утратит свою подвижность.
Основные причины, по которым развиваются краевые костные разрастания позвонков – это:
- наследственная генетическая предрасположенность к дисплазии хрящевой и костной ткани в организме человека;
- дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков (остеохондроз);
- протрузия (снижение высоты межпозвоночного диска), экструзия (его разрыв) или грыжа (выпячивание пульпозного ядра);
- деформация позвоночго столба в виде искривления, нарушения осанки, смещения тел позвонков и межпозвоночных дисков);
- растяжения и разрывы позвоночных связок и сухожилий с формированием грубых рубцовых деформаций;
- переломы тел позвонков, трещины их остистых отростков;
- неправильное распределение амортизационной нагрузки по позвоночному столбу за счет деформации и разрушения крупных суставов нижних конечностей (коленного, тазобедренного или подвздошно-крестцового).
Особую опасность для здоровья позвоночго столба представляют болезни соединительной ткани, такие как ревматизм, системная красная волчанка, болезнь Бехтерева и т.д. У пациентов с подобными изменениями регистрируется постоянный воспалительный процесс в хрящевых и соединительных тканях. В результате этого формируются контрактуры и костные разрастания.
К факторам риска развития костных наростов на телах позвонков можно отнести:
- возраст пациента (старше 40-ка лет);
- наличие избыточной массы тела – она создает повышенную нагрузку на тела позвонков;
- тяжелый физический труд и подъем тяжестей при занятиях спортом;
- неправильная организация спального и рабочего места;
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- опухолевые и инфекционные процессы в области позвоночника.
Все возможные причины и факторы риска следует исключать до начала проведения лечения. Это позволит быстро восстановить целостность позвонков и исключить риск развития рецидива патологи в будущем.
Виды краевых разрастаний тел позвонков
Краевые разрастания тел позвонков могут быть передними, боковыми и задними. Они также подразделяются на виды в зависимости от локализации и типа костной мозоли.
Краевые костные разрастания тел позвонков часто образуются в поясничном отделе позвоночника в виду высокой амортизационной нагрузки на него. Они начинают формироваться в сравнительно молодом возрасте, создавая дискомфорт после физической нагрузки и ограничивая подвижность и гибкость позвоночго столба.
Крючкообразные краевые передние разрастания тел позвонков характерны для шейного отдела позвоночника. Если происходит постепенная дегенерация хрящевой ткани межпозвоночных дисков, то тела позвонков начинают сталкиваться друг с другом. На их поверхностях образуются трещины. Зачастую страдают межпозвонковые суставы. Для того, чтобы их защитить от разрушения, организм запускает механизм отложения солей кальция на крайних частях позвонков.
Достаточно редко встречаются разрастания тел позвонков в области грудного отдела. Но здесь в большей степени разрастанию подвержены суставные поверхности, входящие в реберно-позвоночное сочленение костей. При подобном типе разрастания часто травмируются окружающие мягкие ткани, страдает дыхательная функция легких.
Симптомы разрастания шейных позвонков
Разрастание шейных позвонков может начинаться в молодом возрасте. В группу риска входят люди, занятые сидячим трудом. В основном это офисные сотрудники, которые при работе за компьютером или с документацией вынуждены длительно время удерживать в статическом напряжении мышцы шеи и воротниковой зоны.
При этом нарушается микроциркуляция крови и лимфатической жидкости, происходит дегенерация и трансформация межпозвоночных дисков. В качестве компенсаторной реакции развивается клювовидное разрастание позвонков, оно дает специфические клинические признаки.
Если не лечить клювовидные разрастания тел позвонков, то может начаться процесс поглощения тел позвонков и их сращение между собой. Это приведет к утрате подвижности шейного отдела позвоночника и нарушению проходимости задних позвоночных артерий.
Клинические симптомы поражения данного отдела позвоночника следующие:
- периодически возникающие острые, режущие, рвущие, колющие боли, которые усиливаются при совершении любых движений;
- хруст, щелчки и другие посторонние звуки при наклонах и поворотах головы;
- ограничение подвижности и ощущение скованности в утренние часы;
- напряжение мышц в области костных разрастаний;
- болезненность пальпации.
На рентгенографическом снимке видны костные разрастания.
Краевые костные разрастания тел позвонков грудного отдела
В большинстве случаев краевые костные разрастания грудных позвонков появляются на фоне сколиоза или травматического воздействия. Например, после падения на спину на твёрдую поверхность могут возникнуть краевые костные разрастания тел позвонков грудного отдела в области остистых отростков. Они ограничивают подвижность в этом отделе, создают препятствия для полноценного расширение грудной клетки при совершении вдоха.
Основные клинические проявления данной патологии:
- неясные периодические боли в грудном отделе позвоночника;
- нарушение осанки;
- болезненная пальпация остистых отростков позвонков;
- дыхательная недостаточность, сопровождающаяся головокружениями, ощущением невозможности совершить полноценный вдох;
- боль по ходу межреберных мышц.
При переднем расположении краевых разрастаний может травмироваться костный мозг. Это дает выраженные неврологические проявления патологии: онемение отдельных участков тела, парезы и параличи мышц, ощущение бегающих мурашек и т.д.
Краевые костные разрастания тел позвонков поясничного отдела
Массивные краевые костные разрастания замыкательных пластинок позвонков часто диагностируются в поясничном отделе, поскольку на него оказывается значительная амортизационная и физическая нагрузка. Краевые костные разрастания тел позвонков поясничного отдела дают следующую клиническую картину:
- болевые ощущения в области расположения остеофита, они могут усиливаться при движениях и под воздействием давления со стороны;
- иррадиация боли в крестец, нижние конечности;
- онемение нижних конечностей;
- нарушение функции внутренних органов брюшной полости (запоры, диареи, задержка мочеиспускания или синдром гиперактивности мочевого пузыря);
- нарушение подвижности и ощущение скованности движений;
- хруст и щелчки при совершении движений в поясничном отделе.
Для диагностики необходимо обратиться на прием к вертебрологу. Доктор уже в ходе первичного осмотра сможет поставить точный диагноз. Он порекомендует сделать рентгенографический снимок, провести КТ и МРТ обследование. По результатам этих снимков можно будет установить локализацию костного разрастания и потенциальную причину их появления.
Как лечить костные разрастания
Лечение спондилезных разрастаний тел позвонков необходимо начинать с устранения той причины, которая их спровоцировала. Без этого все лечение может оказаться совершенно бесполезным. Передние костные разрастания тел позвонков можно лечить консервативным и хирургическим путем.
В официальной медицине используется хирургический способ восстановления позвонков. В мануальной терапии применяются методики, которые позволяют запустить инволюцию костных наростов и восстановить нормальное строение ткани.
В нашей клинике мануальной терапии для лечения костных разрастаний позвонков применяется лазерное воздействие, рефлексотерапия, физиопроцедуры, лечебная гимнастика и многие другие способы воздействия.
Начинается лечение всегда с тщательной дифференциальной диагностики Доктор проводит специальные тесты и мануальные исследования. После того, как установлена причина разрастаний, она устраняется с помощью лечебных мероприятий. Затем разрабатывается индивидуальный курс терапии, который позволяет восстановить подвижность позвоночного стола и устранить все патологические разрастания.
Если вам необходима квалифицированная помощь при болях в спине, то вы можете прямо сейчас записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Прямохождение позволило древним людям освободить верхние конечности и развивать мелкую моторику рук. В то же время это привело к смещению центра тяжести вниз и значительному увеличению нагрузки на позвоночник. Мощный мышечный корсет не только обеспечивает полноценные движения, но и защищает ткани позвоночника от преждевременного разрушения.
Почему начинается дегенерация
Основные предрасполагающие факторы для прогрессирующих процессов разрушения структур позвоночника – это излишняя нефизиологичная осевая нагрузка при недостаточной поддержке со стороны паравертебральных мышц.
Низкий тонус мышц и их малая тренированность приводят к изменению осанки, к усилению или сглаживанию естественных изгибов позвоночного столба. Поэтому даже при отсутствии физической активности давление на все несущие костно-суставные структуры распределяется неравномерно. Это приводит к их преждевременному изнашиванию, что и проявляется дегенеративно-дистрофическими процессами.

Происходящие в позвоночнике изменения свойственны пожилому возрасту, когда происходит естественное старение, ослабление связок, уплотнение хрящей и изменение структуры костей. Но эти нарушения начинают выявляться уже у молодых людей.
Особенности быта современного человека, способствующие раннему изнашиванию и дегенерации позвоночника:
Максимальная нагрузка ложится на поясничный и в меньшей степени на грудной отделы позвоночника. Поэтому дегенеративно-дистрофические процессы чаще выявляются именно на этих уровнях.
Что происходит в позвоночнике
Позвонки соединяются друг с другом при помощи суставов между соседними отростками, упругих межпозвоночных дисков и связок различной длины. Патологические процессы заключаются в разрушении тканей (дегенерации) с нарушением обмена веществ (дистрофией) в них. При этом в разной степени вовлекаются все структуры.
Выделяют несколько видов дегенеративно-дистрофических изменений тканей позвоночника:
Наиболее уязвимой структурой является межпозвоночный диск. Он состоит из наружной фиброзно-волокнистой капсулы и упругого округлого пульпозного (студенистого) ядра. В норме капсула не выступает за пределы площадок позвонков, а ядро расположено по центру. Это обеспечивает гибкость и амортизацию при движениях.
Начальные дегенеративно-дистрофические изменения позвоночника – это разрыхление стенок капсулы диска и снижение водянистости его ядра. В результате диск уплощается, становится менее упругим, его бока выбухают за пределы позвонков. На следующем этапе содержимое ядра смещается вбок и начинает проникать через дефект фиброзной капсулы. Это называется протрузией диска . Когда ядро выпадает за пределы капсулы, говорят о грыже. Особым видом выпячивания является внедрение ядра в позвонок (грыжа Шморля).
Ядро диска может разрушиться и в виде секвестров выпасть в просвет позвоночного канала. При этом будут сдавливаться и повреждаться нервные структуры.
На краях позвонков, в местах присоединения связок появляются участки окостенения и разрастания в виде шипов. От этого позвонки становятся неровными и как бы расширяются. Это происходит из-за текущих дистрофических процессов, а также для компенсации ставшего нестабильным диска.
Дистрофия хряща в дугоотросчатых межпозвоночных суставах приводит к дегенерации и деформации сустава с вовлечением окружающих тканей.
Последствия комплекса патологических изменений:
Симптомы заболевания обусловлены как самими дегенеративно-дистрофическими изменениями, так и вовлечением в процесс нервно-сосудистых образований и мышц.
Как это проявляется

Боль является самым частым признаком дегенеративно-дистрофических изменений в поясничном отделе позвоночника. Чаще всего она односторонняя, но при спондилоартрозе становится симметричной. Миофасциальный синдром дает боль в паравертебральных мышцах, это сопровождается локальным напряжением мышц и появлением триггерных точек.
При ущемлении нервных корешков неприятные ощущения отдают в ягодицу и ногу, появляется слабость определенных мышц ноги, выявляются участки онемения. Длительно существующий компрессионный синдром приводит к асимметричной атрофии нижних конечностей. Врач также выявляет изменение сухожильных рефлексов, симптомы натяжения нервных корешков.
Изменение структуры позвоночника, боль и мышечное напряжение приводят к ограничению подвижности нижней части спины. Меняется походка, возможно появление наклона тела в одну сторону для уменьшения сдавливания корешков.
Дегенеративно-дистрофические изменения грудного отдела позвоночника сопровождаются болью (чаще между лопатками), миофасциальным синдромом, сколиозом и изменением осанки. Боль может отдавать по межреберьям и имитировать симптомы заболеваний органов грудной клетки или брюшной полости.
Если происходит компрессия спинного мозга, то нарушения выявляются ниже уровня поражения. Они могут быть асимметричными. Характерен паралич ног со снижением чувствительности, нарушение работы тазовых органов. Спинной мозг имеет меньшую длину, чем позвоночный столб, ниже 1 поясничного позвонка вместо него располагается массивный пучок нервов (конский хвост). При деформации позвоночного канала на этом уровне или при секвестрации грыжи возникает синдром конского хвоста.
Выявление всех симптомов, осмотр и опрос пациента помогают врачу определить уровень поражения и предположить характер имеющихся патологических изменений. Дополнительно проводят исследования.
Диагностика и лечение
Инструментальная диагностика необходима для получения точной картины заболевания, исключения опухоли или травмы позвоночника, выявления степени и характера поражения нервных структур. Это необходимо для выбора тактики лечения.
Проводят рентгенографию, КТ и МРТ позвоночника, миелографию, ЭМГ для уточнения поражения мышц и УЗИ.
Для лечения дегенеративно-дистрофических изменений позвоночника и их последствий используют консервативные и хирургические методы. Принципы терапии:
Назначаются НПВС , миорелаксанты , витамины группы В , сосудистые и нейротропные препараты, анальгетики. В острой стадии для скорейшего достижения терапевтической концентрации лекарств в крови назначаются внутривенные инфузии и внутримышечные инъекции, в последующем переходят на прием таблеток.
Для лечения корешковых синдромов медикаментозную терапию дополняют скелетным вытяжением. Эффективны лечебные блокады. При этом подкожно, паравертебрально или эпидурально вводят анальгетики, кортикостероиды и другие средства.
Решение об операции принимается в случае стойкого выраженного болевого синдрома, компрессии спинного мозга. Проводят как классические хирургические вмешательства, так и современные операции с минимальным воздействием. Они позволяют снизить риск послеоперационных осложнений и способствуют скорейшему восстановлению трудоспособности.
Предугадать точный прогноз заболевания при дегенеративно-дистрофических изменениях позвоночника сложно. Сходные нарушения у разных пациентов могут давать симптомы разной интенсивности. Наличие миофасциальной боли является более благоприятным, чем развитие корешкового синдрома . Чем больше развит мышечный корсет, тем лучше прогноз. Некоторые стойкие защитно-компенсаторные деформации могут улучшать течение заболевания, тогда как другие сами приводят к прогрессирующему разрушению дисков и позвонков.
Начинать профилактику дегенеративно-дистрофических изменений позвоночника надо начинать еще с подросткового возраста. Необходимы занятия физкультурой, формирование правильной осанки, устранение гиподинамии, грамотное с точки зрения эргономики обустройство рабочего места, поддержание нормального веса. Все эти меры позволят предупредить раннее изнашивание позвоночного столба.
ЧАСТОТА МЕТАСТАЗИРОВАНИЯ РАЗЛИЧНЫХ ОПУХОЛЕЙ В ПОЗВОНОЧНИК
Метастазированием называется распространение злокачественной опухоли по организму с формированием вторичных образований в других органах. Позвонки – излюбленная локализация метастазов многих новообразований: рака предстательной железы, почек, надпочечников, молочной железы, яичников, щитовидной железы и легкого (согласно данным проф. Тагер И. Л.). Реже метастазируют в позвоночный столб новообразования желудка и матки, еще реже – пищевода, глотки, гортани, языка. Кроме рака давать отсевы в позвоночник могут различные саркомы (лимфо-, фибро-, мио-), но частота встречаемости вторичных поражений позвоночного столба при этих опухолях ниже. Такое злокачественное поражение лимфатических узлов, как лимфогранулематоз, также часто распространяется по губчатым костям.
Согласно данным исследования Spiro, Adams и Goldstein на основе 1000 случаев злокачественных новообразований, была выявлена следующая частота спинального метастазирования различных видов рака: в 73,1% — вторичные образования были обнаружены при онкологии молочной железы, в 32,5% — легкого, в 24,4% — почки, в 13% — поджелудочной железы, в 10,9% — желудка, 9,3% — толстого кишечника, в 9,0% — яичников.
КЛИНИЧЕСКИЕ СИМПТОМЫ И ПРИЗНАКИ МЕТАСТАЗИРОВАНИЯ В ПОЗВОНКИ
Очень часто основным симптомом и проявлением метастазов в позвоночник, с которым сталкиваются пациенты, являются боли в спине. Это частое явление, которое может быть обусловлено остеохондрозом, поэтому на него обычно долго не обращают внимания. Боли могут иррадиировать в ногу, ягодицу, правую или левую части поясницы, напоминая таковые при остеохондрозе с корешковым синдромом. И только при прорастании новообразования в позвоночный канал возникают нарушения движений в виде нижней параплегии, а также симптомы потери чувствительности (гипо- и анестезия).
Из-за сдавления или прорастания опухоли в спинной мозг нарушается двигательная иннервация мышц, расположенных ниже места поражения. В результате появляется снижение силы мышц в конечностях, нарушение самостоятельных движений вплоть до полной невозможности их произвести. При прорастании образования в корешковый канал со сдавлением спинномозгового нерва появляется симптом нижней лево- или правосторонней моноплегии (отсутствие активных движений в правой или левой ноге) или парез.
КЛАССИФИКАЦИЯ МЕТАСТАЗОВ В ПОЗВОНОЧНИК
В зависимости от структуры и рентгенологических проявлений вторичные опухолевые участки в костной ткани принято делить на остеобластические (склеротические), остеолитические и смешанные.
Остеолитические метастазы являются участками деструкции, разрушения скелета, и могут прорастать в позвоночный канал, в корешковые каналы, в паравертебральную клетчатку и ближайшие органы, включая кровеносные сосуды. В определенной степени описанная структура зависит от гистологического строения первичного рака: например, аденокарцинома предстательной железы практически всегда дает плотные, склеротические участки, аденокарцинома щитовидной железы — литические. Рак молочной железы у разных пациенток способен давать и литические, и склеротические очаги.
По степени злокачественности все вторичные процессы в костной ткани можно разделить на злокачественные, с неблагоприятным прогнозом (литического типа), с относительно неблагоприятным прогнозом (смешанного типа) и относительно благоприятным прогнозом (склеротические). Характер роста узлов бывает инфильтративным – с прорастанием в замыкательные пластинки и в окружающие ткани, и экспансивным – более благоприятный вариант – без прорастания.
КАК ВЫГЛЯДЯТ МЕТАСТАЗЫ ПОЗВОНОЧНИКА ПРИ РЕНТГЕНОГРАФИИ И КТ
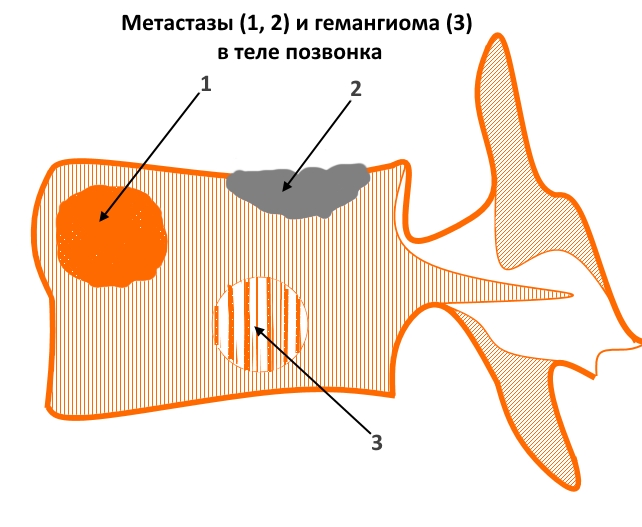
На рисунке – пример вторичных очагов различной структуры и гемангиомы (для сравнения). Цифрой 1 отмечен внутрикостный объемный процесс преимущественно литического характера, вызывающий локальное вздутие кортикального слоя, 2 – очаг склеротического характера с инфильтративным типом роста, распространяющийся в краниальную замыкательную пластинку. 3 – типичная кавернозная гемангиома – локальный участок изменения структуры костной ткани за счет утолщения и разрежения трабекул.
Метастазы литического характера хорошо видны на рентгене или КТ, они проявляются на снимках изменением костной структуры в виде разрежения трабекул губчатого вещества за счет множественных очагов просветления с нечеткими краями, часто сливающихся друг с другом. Целостность замыкательных пластинок может быть нарушена, иногда визуализируется мягкотканный компонент за пределами замыкательной пластинки. В межпозвонковые диски такие опухоли обычно не прорастают. На фоне лизиса часто происходит патологический компрессионный перелом – тело позвонка становится клиновидным со снижением высоты в передних и средних отделах. При лучевом лечении или химиотерапии вторичные костные образования могут изменить свою структуру и стать склеротическими.

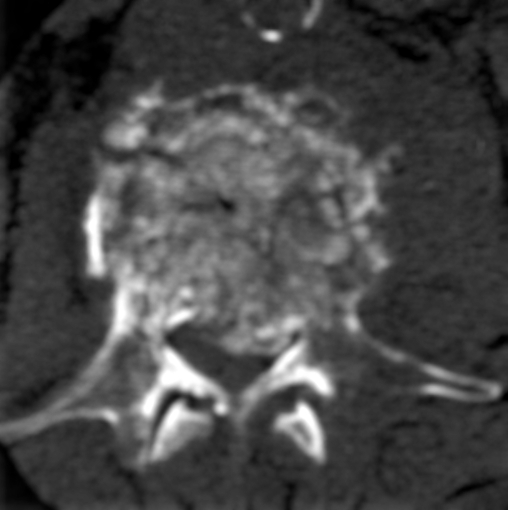
Метастазы в позвоночник при раке молочной железы. Слева — пример метастатического поражения литического типа в задней дужке второго шейного позвонка. Стрелкой отмечен мягкотканый компонент в области дужки, не исключено прорастание в позвоночный канал. Справа – пример патологического компрессионного перелома со сдавлением спинного мозга вследствие резкого сужения позвоночного канала отломками.
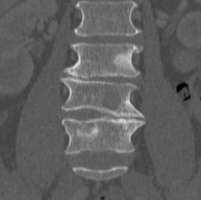
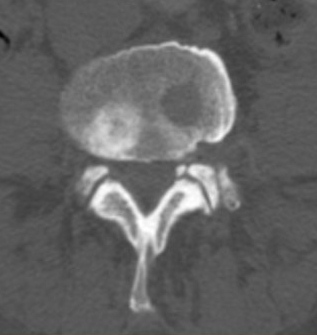
Примеры смешанных очагов – склеротического и литического характера при компьютерной томографии на одном уровне (слева) и на разных (справа).
Остеобластические метастазы выглядят на рентгенограммах и компьютерных томограммах как плотные участки округлой формы, различного размера (в среднем 0,5-3,0 см). Межпозвонковые диски не изменены, патологическая компрессия при этом типе не характерна. Выживаемость при остеобластическом типе на позвоночнике в целом выше, чем при литическом и смешанном типах.
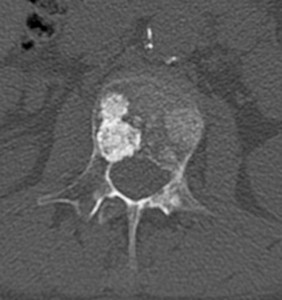
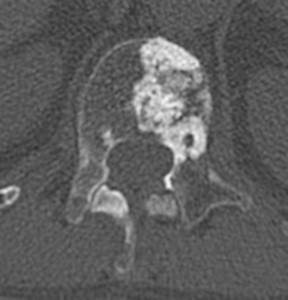
Компьютерная томография показывает, как проявляются остеобластические метастазы в поясничном и грудном отделах. У пациента выявлена онкопатология простаты.
Частота метастазирования опухолей различных органов в позвоночник (по данным М. Прокоп)
| Пораженный орган | Остеобластические | Остеолитические | Смешанные |
| Молочная железа | 20% | 60% | 20% |
| Простата | 75% | 10% | 15% |
| Почка | Менее 1% | 90% | 10% |
| Легкие | Около 5% | 75% | 20% |
| Щитовидная железа | Менее 1% | 55% | 45% |
| Кишечник | Менее 1% | 95% | 5% |
КАК ВЫГЛЯДЯТ МЕТАСТАЗЫ РАКА РАЗЛИЧНЫХ ОРГАНОВ В ПОЗВОНКАХ?
Рак почки: характерно появление участков литического характера. Чаще поражаются шейный и верхний грудной отделы. Темп роста невысокий, редко наблюдается экспансивный характер роста, чаще инфильтративный. Лучевая и химиотерапия зачастую малоэффективны.
Аденокарцинома простаты: чаще всего дает остеобластические очаги в крестце, в поясничном отделе, в тазовых и бедренных костях. В грудном и шейном отделе при раке простаты патологические зоны остеосклероза выявляются редко, почти никогда. Характер роста обычно инфильтративный, темпы роста невысокие.
Рак легких: как правило, тип изменений в позвоночном столбе литический, реже бластический. Характерна склонность к поражению небольшого количества позвонков (1-2), обычно поражаются грудные. Темпы роста высокие, характер роста – инфильтративный.
Рак молочной железы: структура бывает любая, но чаще встречаются литические. Характерна локализация во всех отделах, но в шейном отделе реже. Рост литических очагов, как правило, быстрый, остеобластических – более медленный. Одновременно могут быть выявлена деструкция в ребрах и узелки в паренхиме легкого.
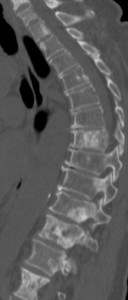
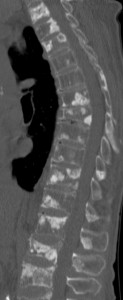
Слева – множественные остеобластические участки отсева рака молочной железы у пациентки 53 лет. Справа – также множественные склеротические зоны уплотнения в поясничнои и грудном отделах у пациента с умеренно дифференцированной аденокарциномой простаты.
ЧТО ДЕЛАТЬ, ЕСЛИ В ПОЗВОНОЧНИКЕ НАШЛИ МЕТАСТАЗЫ?
При множественном поражении костей, особенно литического характера, лечение преимущественно паллиативное, направленное на поддержание приемлемого уровня качества жизни пациента. В некоторых случаях применяется лучевая терапия обнаруженных вторичных образований с целью приостановить их рост и замедлить деструкцию костной ткани, не допустить распространения на спинной мозг и корешки. Цементирование позвонка при метастазах возможно только при одиночных (солитарных) очагах. Однако необходимо всегда принимать во внимание, что обнаружение вторичного поражения скелета – неблагоприятная ситуация, прогноз при которой весьма серьезен.
Отличить метастазы в позвонках от других видов изменений (гемангиома, спондилит, миелома) помогает получение Второго мнения с пересмотром снимков КТ или МРТ опытным специалистом. Если вы или ваши лечащие врачи сомневаются в том, действительно ли имеет место вторичное поражение скелета, можно отправить снимки на консультацию высококвалифицированному рентгенологу, который не первый год специализируется на онкологических заболеваниях. Получить такую консультацию можно через систему Национальной телерадиологической сети — эта служба объединяет врачей диагностов из крупных медицинских центров Москвы и Санкт-Петербурга, которые консультируют присланные им сложные случаи.
Читайте также:


