Нейродистрофический синдром шейного уровня
Глава IV. Рефлекторные нейродистрофические синдромы в области шеи
Шейные прострелы - часто первые сигналы шейного остеохондроза. Они проявляются постоянными болями в шее или в виде приступов. Некоторые считают прострелами только остро возникающие боли * . Указывалось на нередко отмечающееся усиление их при кашле, чихании, смехе, т. е. при толчкообразном повышении ликворного давления, что связывалось с корешковым характером симптома.
* ( Подостро возникающие и продолжительно существующие боли лучше обозначать как цервикальгию.)
Аналогичные болевые синдромы, развивающиеся на поясничном уровне, называют люмбосакральгиями или, если боли возникают остро, поясничным прострелом, люмбаго.
Боли при шейных прострелах бывают очень интенсивными, то "прокалывающими", "как удары током", "как удары молнией", то сверлящими, тупыми, но всегда они ощущаются в глубине шеи. Они появляются преимущественно по утрам, после сна, сопровождаются напряжением шейных мышц, тугоподвижностью шеи. Боли усиливаются при попытках повернуться в постели. Некоторые больные жалуются на невозможность повернуть голову, поднять голову с подушки, на ощущение "кола" в шее. Другие, длительно страдающие шейными болями, жалуются на ощущение треска в шейных позвонках при движениях головы, они слышат этот треск и утверждают, что звук слышен и окружающим (в редких случаях этот треск действительно слышен на расстоянии). У многих наблюдаемых нами больных боли локализовались не только в шее, но и в лопаточной и надлопаточной областях.
С установлением роли дегенеративных изменений позвоночника в возникновении болевых синдромов представления о воспалительном характере процесса как единственной патогенетической причине большинства случаев прострелов устарели.
Миозит шейных мышц - редкая клиническая форма, отличающаяся наличием симптомов инфекционного заболевания с высокой температурой тела, изменениями со стороны крови и непродолжительностью течения. В большинстве же случаев шейных прострелов речь идет о другом заболевании, для которого характерно длительное течение месяцами и многими годами, с периодическими обострениями.
Barsony (1929) особую роль в развитии тугоподвижности шеи приписывал межпоперечным мышцам. При поражении корешка контрактура указанных мелких мышц, а также более массивных мышц шеи может быть обусловлена воздействием нервных импульсов, направляющихся главным образом по задним ветвям шейных нервов. В ответ на эти импульсы развивается рефлекторное мышечное напряжение в шейной области (Muntean, 11952; Pichler, 1959). В свою очередь напряжение мышц приводит к сдавлению проходящих в них нервных окончаний (Kuntz, 1945; Skillern, 1947). Это может послужить причиной болей и новых рефлекторных процессов. Движения головы, равно как и указанное напряжение шейных мышц, способствуют и компрессии корешка - уменьшаются размеры межпозвонкового отверстия (Duus, 1948).
Патологическая импульсация направляется не только к задним мышцам шеи, но и к глубоким мышцам, получающим ветви из шейного сплетения. Среди них выделяется передняя лестничная мышца, напряжение которой приводит к компрессии важных нервно-сосудистых образований.
В дальнейшем выяснилось, что в основе прострелов при остеохондрозе позвоночника лежит не просто поражение корешков и их мышечных ветвей. Прострелы могут долго существовать и без корешковых расстройств.
Semmes, Murphey (1943) первыми показали на хорошо верифицированных примерах, что шейные прострелы ("растяжение мышц шеи") предшествуют брахиальгиям при грыжах шейных дисков, подобно тому, как люмбаго предшествует ишиасу.
Charnley (1952) видел источник прострелов в самом диске. Для объяснения болей он привлекал факт легко возникающего набухания студенистого ядра. Отсюда, как он полагает, звучание сосудистого фактора, влияние холода и других раздражителей, действующих после некоторого латентного периода. Kuhlendahl (1955), Mathiash (1956) полагали, что периодически возникающие прострелы вызваны периодически "секвестрирующей" грыжей студенистого ядра. Hirsch (1948), вводя физиологический раствор в диск, вызывал у пациентов те же боли, которые они испытывали при спонтанно возникавших прострелах.
О том же писал De Seze (1949). Создалось впечатление, что источником боли действительно является сам по себе диск, его фиброзное кольцо ("дискальгия", по А. И. Осна, 1963).
Многими авторами, однако, подчеркивалось значение других структур позвоночника в возникновении шейного прострела. Roofe (1940), а позже Mathiash (1955), Janzen (1955) утверждали, что боль во время прострела обусловлена не сдавлением самого корешка грыжей диска, а раздражением желтых и задних продольных связок, а также периоста суставных отростков. Д. С. Губер-Гриц (1937, 1960), Tarsy (1953), Sicard, Lievre, Ledoux-Lebard
(1956) указывали на раздражение окончаний возвратного синувертебрального нерва Люшка в указанных фиброзных тканях позвоночника как на причину прострелов на поясничном уровне. Lindblom (1951) писал, что давление на связки лишь слегка болезненно, тогда как воспалительная реакция на выпадение студенистого ядра с во влечением в процесс нервов, сосудов, ганглиев вызывает значительную боль. Надо полагать, что нервные окончания в различных тканях позвоночника дают различной степени болевую реакцию. Так, например, отмечается удивительная скудность или даже полное отсутствие болевых и тонических симптомов при срединных грыжах шейных дисков или при срединных "шпорах" тел позвонков (Stookey, 1928-1940; Elsberg, 1931; Epstein и Davidoff, 1934; Bradford и Spurling, 1945; Kahn, 1947; Bucy, Heimburger и Oberhill, 1948; Spillane и Lloyd, 1957). Однако, так или иначе, источником болей являются фиброзные и мышечные ткани позвоночника. Zulch (1955) вызывал шейные прострелы химическим раздражением тканей в области остистых отростков и прекращал их новокаинизацией. На этом основании Zulch считает, что у больных остеохондрозом патологические импульсы следуют к мышцам шеи от связок и надкостницы позвоночника (передача по склеротомам).
О рефлекторных воздействиях на мышцы позвоночника можно судить по результатам имеющихся в литературе электромиографических исследований. Вне связи с проблемой дископатий интересные данные были получены Denslow и Clough (1941). Они исходили из известного ортопедам факта, что у некоторых лиц отмечается резистентность определенных периартикулярных тканей позвоночника к давлению. При электромиографическом исследовании здоровых людей с местным уплотнением спинальных мышц авторы выявили повышенную рефлекторную активность, которая по ряду признаков соответствовала рефлексу на растяжение, а по другим чертам - шейно-тоническим рефлексам. Однако асинхронная высокочастотная активность наблюдалась в мышцах данного сегмента и при полном расслаблении. Отсюда авторы заключили, что указанная активность связана с потоком афферентных импульсов, идущих от рецепторов капсул межпозвонковых суставов, сухожилий и связок данного уровня. В более поздней работе Denslow совместно с Korz и Krems (1947) детализировали вопрос о сегментарной возбудимости спинальных мышц в связи с различной активностью их при давлении на соответствующие остистые отростки.
Непосредственно в связи с проблемой патологии дисков подобные работы вел О. Старый (1955, 1956, Чехословакия). Исследуя биопотенциалы находящихся в состоянии контрактуры поясничных мышц на стороне корешкового синдрома и на противоположной стороне, он обнаружил нарушения координации: при наклоне туловища вперед величина потенциалов на больной стороне уменьшалась (парадоксальная фаза), а на другой стороне потенциалы оказывались высокими и частыми (положительная индукция). Иногда нарушение координации выражалось в иррадиации возбуждения на здоровую сторону: и на одной и на другой стороне регистрировалась высокая электромиографическая активность. Вытяжение позвоночника, т. е. выключение ноцицептивных импульсов, приводило к исчезновению патологической электрической активности.
Таким образом, в возникновении шейных прострелов играют роль как явления компрессии корешков, так и раздражения рецепторов тканей позвоночника. Во втором случае в ответ на раздражение рецепторов различных тканей позвоночника возникают мышечные напряжения и нейродистрофические изменения в местах прикрепления сухожильных и других фиброзных тканей к позвонкам. Вот почему прострелы - это не только дискальгия, это боль, исходящая не только из рецепторов фиброзного кольца диска, но и из рецепторов связок, сухожилий, надкостницы и других тканей позвоночника.
Из 300 наблюдавшихся нами больных шейным остеохондрозом лиц с шейными прострелами оказалось 189, или 63%. Учитывались боли в шее и контрактурные явления в этой области, выявленные не только в период об следования, но и в анамнезе. У 135 человек, т. е. в 45%, шейные прострелы были первым сигналом заболевания. Приведем характерное наблюдение.
Больной В., 45 лет, обратился по поводу возникших ночью болей в задних мышцах шеи, ощущения скованности в шейном отделе позвоночника. До того в течение 3 лет периодически появлялись приступы нерезких поясничных и шейных прострелов. Настоящий приступ связывал с неудобной ватной подушкой, на которой проспал 3 ночи в общежитии. Боли отдают "толчками" в затылочный бугор, в ушные раковины, усиливаются при глотании ("искры из глаз летят"), при кашле, чиханье, во время отрыжки, когда оступается. "Впечатление, что шею сжали клещами и держат, да еще изнутри что-то толкает, выворачивает". Не может найти удобного положения, но держит голову чуть наклоненной вперед и влево. Совершенно невозможны вращательные движения головы, остальные - в пределах не более 5°. При попытке вращательных движений появляются резкие боли в затылке. Вытяжение по Бертши приводит к исчезновению болей, а по окончании процедуры она возобновляется.
Болезненны остистые отростки CVI и CVII, точка позвоночной артерии слева. С двух сторон болезненны надэрбовские точки и верхние точки Эрба, причем при надавливании слева боль отдает в симметричную точку. Слева болезненна передняя лестничная мышца. Слева гипотрофичен верхний край трапециевидной мышцы. Четкая, хотя и легкая, гипотрофия возвышения мизинца и отводящей мышцы мизинца. Сила этой мышцы несколько снижена. Сила сжатия кисти по динамометру: слева 45 кг, справа 48 кг. Сухожильные рефлексы на руках повышены, слева снижен стилорадиальный рефлекс. Выражение лица страдальческое, терпелив, но настойчиво просит о помощи.
На рентгенограммах: нет шейного лордоза, диск CV-VI несколько уплощен, противолежащие передние углы чуть вытянуты вперед. На прямом снимке заметен легкий сколиоз выпуклостью влево. Заострен и слегка отклонен в сторону левый крючковидный отросток CVI. На косых снимках унковертебральный артроз CV-VI и CIII-IV.
Лечение вытяжением петлей Глиссона (8 кг) в положении сидя. Первый день - по 10 минут 2 раза в день. Во время процедуры боли I полностью прекращаются. В момент внезапного прекращения тяги появились резкие боли. При следующих процедурах прекращение тяги производилось исподволь. В тот же день в верхние отделы трапециевидных мышц введено с каждой стороны по 3 мл 2% раствора новокаина. После первого дня лечения спал спокойнее. В течение 3 дней пребывания в отделении лечился вытяжением петлей Глиссона (8 кг) по 2 раза в день, со 2-го дня - по 10 минут. Выписан со значительным улучшением. Стал спать, исчезли боли, голову стал держать прямо.
В период 5-месячного наблюдения за больным приступы болей не повторялись. Чувствовал себя хорошо. Временами испытывал чувство некоторой неловкости в надплечьях.
Шейный прострел у данного больного обусловлен шейным остеохондрозом. Болевой синдром сопровождается как контрактурными явлениями в мышцах (резкое ограничение объема движений в шее), так и дистрофическими изменениями в местах прикрепления фиброзных тканей к позвонкам, что сказывается болезненностью соответствующих точек. Корешковые симптомы не выявляются на данном этапе. Имеются только негрубые симптомы поражения нижнего ствола плечевого сплетения слева за счет сдавления его напряженной и болезненной лестничной мышцей.
Значение раздражения рецепторов фиброзных тканей позвоночника в возникновении мышечно-тонических и нейродистрофических нарушений в области шеи может быть иллюстрировано также следующим примером.
У больной Н., 54 лет, с рентгенологически подтвержденным остеохондрозом CVII-DI, DII-DIII и туберкуломой корня левого легкого после операции удаления левой грудной железы стали повторяться жестокие шейные прострелы с болями в области шеи слева и болезненностью типичных для шейного остеохондроза болевых Точек. Источником этих болей являлись, таким образом, не только патологически измененные ткани позвоночника, но и ткани кожи и легкого. Давление на остистые отростки верхнегрудных позвонков вызывало местную боль и боль в руке и шее слева. Остеохондроз позвоночника не проявлялся корешковыми нарушениями, но не проявлялся и прострелами до появления дополнительного источника - Рубцовых изменений в области груди. Роль позвоночника не вызывала сомнений. При электромиографическом исследовании мышц шеи до и в момент давления на остистые отростки в левой трапециевидной и в левой передней лестничной мышцах возникала патологическая активность уреженного (первого) типа - 60 мкв.
Таким образом, раздражение рецепторов позвоночника в условиях патологического их состояния способно вызвать рефлекторные тонические реакции мышц, равно как и реакции болевые. В осуществлении рефлекторных механизмов ряда феноменов при шейном остеохондрозе играют роль симпатические аппараты. На симпатический характер болей при шейных прострелах указывал Janzen (1955). Он считал, что при патологии поясничного отдела позвоночника, где нет позвоночной артерии, нет и соответствующей симпатической окраски болей. Болезненность точки позвоночной артерии у многих больных шейным остеохондрозом является также подтверждением роли симпатического позвоночного нерва в сложной картине шейных прострелов. Она отмечена у 79 из 189 больных с шейными прострелами.
Следует учитывать также боли в мышцах шеи, связанные с узелками Корнелиуса и Мюллера. Эти мышечные изменения у больных шейным остеохондрозом являются, естественно, выражением не "миозита", а нейродистрофических изменений. Некоторые авторы предпочитают термин миальгии шейных мышц. Такие "миальгии" Metz (1955) отметил среди больных шейным остеохондрозом в 56%.
Все изложенное показывает, как велика роль патологии соединительнотканных (и мышечных) образований в формировании шейных прострелов. Однако "склеротомная" компонента в патогенезе прострелов является не единственным, а лишь одним из нескольких патогенетических факторов данного синдрома. Характерная для нейродистрофических изменений в области фиброзных тканей болезненность некоторых типичных точек на шее встречается у больных с прострелами не чаще, чем у остальных обследованных больных (табл. 6).
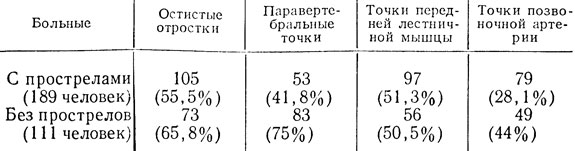
Таблиц а 6. Болевые точки у больных с прострелами и у больных без прострелов
Итак, шейные прострелы нередко сочетаются и патогенетически связаны с корешковой компрессией. Они нередко усиливаются под влиянием тех же раздражений (кашель, чиханье и пр.), которые усиливают корешковые симптомы. Но в течение длительного периода они могут существовать независимо от корешковой компрессии или предшествовать ей, будучи проявлением такой стадии патологии диска, которая еще не сказывается сдавлением корешка. Сам по себе диск (его фиброзное кольцо) и Другие фиброзные ткани шейного отдела позвоночника в определенных условиях являются важнейшим источником болей в шее, источником рефлекторных нейродистрофических и мышечно-тонических изменений. Дистрофические и тонические нарушения одной из шейных мышц - передней лестничной - лежат в основе соответствующего синдрома - синдрома передней лестничной мышцы.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Шейная вертеброгенная патология почти всегда начинается с боли или ощущения дискомфорта в области шеи.
Боли в шейной области (в покое или при нагрузке) усиливаются после покоя, в начале движения или при обычных бытовых нагрузках (при резких движениях).
Выраженность боли бывает трех степеней:
- I - боль возникает лишь при максимальных по объему и силе движениях в позвоночнике;
- II - боль успокаивается лишь в определенном положении позвоночника;
- III - боль постоянная.
В статусе отмечается скованность шейного отдела, вынужденное положение головы, болезненность зон нейроостеофиброза (при давности процесса).
Описанный шейный симптомокомплекс относится к синдромам вертебральным. Церебральные, спинальные, пекторальные и брахиальные определяют как экстравертебральные синдромы. Они могут быть компрессиоными, рефлекторными или миоадаптивными (постуральными и викарными).
Компрессионные синдромы подразделяются:
- на корешковые (радикулопатии);
- спинальные (миелопатии);
- нейрососудистые.
Рефлекторные синдромы в свою очередь классифицируются как:
- мышечно-тонические;
- нейродистрофические (нейроостеофиброз);
- нейрососудистые.
Миоадаптивные викарные синдромы возникают при перенапряжении относительно здоровых мышц, когда они берут на себя неадекватную функцию пораженных. В клинике шейной экстравертебральной патологии чаще встречаются рефлекторные синдромы.

[1], [2], [3], [4], [5], [6]
Периартроз плечевого сустава

[7], [8], [9]
Синдром плечо-кисть, или синдром Стейн-брокера
Основным условием возникновения синдрома плечо-кисть является вовлечение шейных симпатических образований, в частности, симпатического ствола.
Специфика синдрома обусловлена сочетанием ряда факторов, приводящих к поражению кисти и плеча. Основные из них:
- факторы вызывающие (вертебральные патологические очаги);
- факторы реализующие (местные повреждения, которые обусловливают нейро-дистрофические и нейрососудистые изменения в области плеча и кисти, в их симпатических периартикулярных сплетениях);
- факторы способствующие (общецеребральные, общевегетативные, которые ведут к осуществлению специфических рефлекторных процессов).
Имеют значение перенесенные в прошлом висцеральные заболевания, предуготованность центральных вегетативных механизмов вследствие травмы, сотрясения, контузии мозга и пр.
Рассматривая по отдельности характер процесса плечо и кисти, следует отметить, что в зоне плеча процесс носит преимущественно нейродистрофический характер, а в области кисти - нейрососудистый.
Клиника складывается из болей в суставах и мышцах пораженной руки, гиперестезии и повышения температуры кожи, отечности и цианоза кисти. Позднее возникает атрофия кожи и подкожной клетчатки, ограничиваются движения руки с образованием сгибательных контрактур. Наконец, в третьей стадии выявляется атрофия мышц и диффузный остеопороз костей руки (костная дистрофия Зудека).

[10], [11], [12], [13]
Синдром передней лестничной мышцы
Известно, что эта мышца, начинаясь от передних бугорков поперечных отростков III-IV шейных позвонков, прикрепляется к верхней поверхности I ребра. Латеральнее к этому ребру прикрепляется имеющая сходное направление волокон и медиальная лестничная мышца. Между этими мышцами над I ребром остается щель треугольной формы, через которую проходят плечевое сплетение и артерия подключичная. Указанные анатомические отношения определяют возможность сдавления сосудисто-нервного пучка в случае спазма лестничной мышцы, причиной которого может служить ирритация иннервирующих ее корешков С5_7 и симпатических волокон. Компрессии обычно подвергается только нижний пучок плечевого сплетения (образованный корешками С3 и Th1).
Больной жалуется на чувство боли, тяжести в руке. Боль может быть легкой, ноющей, но может быть и резкой. Боль усиливается в ночное время, особенно при глубоком вдохе, при наклоне головы в здоровую сторону, она распространяется иногда на плечевой пояс, подмышечную область и грудную клетку (поэтому в ряде случаев возникает подозрение на поражение коронарных сосудов). Боли усиливаются также при отведении руки. Больные отмечают ощущения покалывания и онемения в руке, чаще по ульнарному краю кисти и предплечья. Выявляется при осмотре припухлость надключичной ямки, болезненность передней лестничной мышцы, места ее прикрепления к I ребру (тест Вартенберга). Мышца под пальцами ощущается уплотненной, увеличенной в размере. Может возникнуть и слабость кисти. Это, однако, не истинный парез, так как с исчезновением сосудистых нарушений и боли, исчезает и слабость.
При отведении головы в здоровую сторону может меняться кровенаполнение пальпируемой лучевой артерии. Если боли усиливаются при повороте головы в больную сторону, более вероятна компрессия корешка.

[14], [15], [16]
Эпикондилит (эпикондилез) локтевого сустава
Поражение надкостнично-связочных структур этого легко травмируемого участка (места прикрепления ряда мышц предплечья) проявляется характерной триадой симптомов: болью при пальпации надмыщелка, снижением силы в кисти и усилением боли при пронации, супинации и тыльном сгибании кисти.
Характерная мышечная слабость выявляется следующими тестами:
- симптом Томпсена: при попытке удержать сжатую в кулак кисть в положении тыльного сгибания, кисть быстро опускается;
- симптом Велша: одновременное разгибание и супинация предплечий - на пораженной стороне отстает;
- при динамометрии с пораженной стороны выявляется слабость кисти;
- при заведении руки за поясницу усиливается боль.
Итак, эпикондилит (эпикондилез) при шейной патологии является частью широкого круга нейродистрофических явлений в местах прикрепления фиброзных тканей к костным выступам. Явления эти возникают под влиянием из пораженного позвоночника или других поражений близлежащих тканей. Формирование того или иного патологического синдрома обусловлено фоновым состоянием периферии, где был предуготован субстрат.

[17], [18], [19], [20]
Кардиалгический синдром
Патология шейных вертебральных структур сказывается и на заболеваниях сердца. В иннервации сердца принимает участие верхний, средний и нижний сердечные нервы, получающие импульсы от шейных симпатических узлов. Таким образом, при шейной патологии может возникнуть кардиалгический синдром, который следует отличать от стенокардии или инфаркта миокарда. В гнезде данного болевого феномена лежат два основных механизма:
- это - ирритация синувертебрального нерва, постганглионарной ветви симпатической цепочки, вовлекающего затем в процесс звездчатый ганглий, который обеспечивает симпатическую иннервацию сердца;
- боли в мышцах передней поверхности грудной стенки, иннервируемой корешками С5-7.
Кардиалгические боли мало уступают медикаментозному воздействию, и в частности, не облегчаются при приеме нитроглицерина и валидола. Отсутствие изменений на повторных ЭКГ, не выявляющих какой-либо динамики даже на высоте болей, подтверждают диагноз некоронарного болевого синдрома.

[21]
Синдром позвоночной артерии
Особенность строения шейного отдела позвоночника заключается в наличии отверстий в поперечных отростках С2-С6 позвонков. Эти отверстия образуют канал, через который проходит основная ветвь подключичной артерии - позвоночная артерия с одноименным нервом.
От позвоночной артерии отходят ветви, участвующие в формировании синувертебрального нерва Люшка, который иннервирует капсульно-связочный аппарат шейных ПДС, надкостницу позвонков и межпозвонковые диски.
В зависимости от того, происходит ли спазм артерии вследствие раздражения эфферентных волокон позвоночного нерва (сплетение) или вследствие рефлекторного ответа на раздражение афферентных структур, позвоночная артерия может проявить свою клиническую нестабильность в 2 формах:
- в форме компрессионно-ирритативного синдрома позвоночной артерии;
- в форме рефлекторного ангиоспастического синдрома.
Компрессионно-ирритативная форма синдрома возникает вследствие механической компрессии позвоночной артерии. В результате имеет место раздражение ее эфферентных симпатических образований с нарушением вертебро-базилярного кровотока и ишемией мозговых структур.
Компремироваться артерия может на разных уровнях:
- до вхождения ее в канал поперечных отростков; чаще причиной компрессии служит спазмированная лестничная мышца;
- в канале поперечных отростков; в данном случае это происходит при увеличении, деформации крючковидных отростков, направленных латерально и оказывающих компрессию на медиальную стенку артерии; при подвывихах по Ковачу, когда передний верхний угол верхнего суставного отростка соскользнувшего вперед позвонка оказывает давление на заднюю стенку артерии; подобное действие на артерию оказывают суставные отростки при наличии передних их разрастаний вследствие спондилоартроза и периартроза;
- в месте выхода из канала поперечных отростков; компрессия артерии возникает при аномалиях верхних шейных позвонков; возможно прижатие артерии к суставу С1-С2спазмированной нижней косой мышцей головы.
Рефлекторный ангиоспастический синдром позвоночной артерии возникает в связи с общностью иннервации самой артерии, межпозвонковых дисков и межпозвонковых суставов. При дистрофических процессах в диске происходит раздражение симпатических и других рецепторных образований, поток патологических импульсов достигает симпатической сети позвоночной артерии. В ответ на раздражение этих эфферентных симпатических образований позвоночная артерия реагирует спазмом.
К клиническим проявлениям синдрома позвоночной артерии относятся:
Хотя клинические проявления обеих форм синдрома сходны, все же рефлекторный ангиоспастический синдром имеет свои отличительные признаки. Для него характерны:
- двусторонность и диффузность церебральных вегетососудистых расстройств;
- преобладание вегетативных проявлений над очаговыми;
- относительно меньшая связь приступов с поворотами головы;
- компрессионно-ирритативный синдром чаще встречается при патологии нижнешейного отдела позвоночника и сочетается с брахиальными и пекторальными синдромами, рефлекторный - при поражении верхнего и среднего шейных уровней.
Одно из основных мест в клинике синдрома Барре занимают общеневротические симптомы: слабость, недомогание, раздражительность, нарушение сна, постоянное ощущение тяжести в голове, ухудшение памяти.
В отличие от переднего шейного симпатического синдрома, характеризующегося комплексом Горнера, задний шейный симпатический синдром столь же беден объективными симптомами, сколь богат субъективными.
Корешковый синдром
Компрессия спинномозгового корешка в шейном отделе позвоночника встречается относительно редко сравнительно с рефлекторными синдромами. Это объясняется следующими обстоятельствами:
Компрессия корешка или корешковой артерии осуществляется различными структурами:
- передний отдел межпозвонкового отверстия сужается за счет грыжи диска или костно-хрящевых разрастаний при унковертебральном артрозе;
- задний отдел отверстия суживается при спондилоартрозе и цервикоспондилопериартрозе;
- при остеохондрозе уменьшается вертикальный размер межпозвонкового отверстия.
Корешковый синдром может возникнуть и при раздражении стенки корешковой артерии со спазмом последней, что приводит к ишемии корешка.
С компрессией каждого корешка связаны определенные двигательные, чувствительные и рефлекторные нарушения:
- Корешок С1 (краниовертебральный позвоночно-двигательный сегмент) лежит в борозде позвоночной артерии. Проявляется в клинике болью и нарушением чувствительности в теменной области.
- Корешок С2 (бездисковый позвоночно-двигательный сегмент C1-2). При поражении появляется боль в теменно-затылочной области. Возможна гипотрофия подъязычных мышц. Сопровождается нарушением чувствительности в теменно-затылочной области.
- Корешок С3 (диск, сустав и межпозвонковое отверстие С2_3). В клинической картине превалирует боль в соответствующей половине шеи и ощущение отечности языка на этой стороне, затруднено владение языком. Парез и гипотрофия подъязычных мышц. Нарушения обусловлены анастомозами корешка с подъязычным нервом.
- Корешок С4 (диск, сустав и межпозвонковое отверстие С3_4). Боли в надплечье, ключице. Слабость, снижение тонуса и гипертрофия ременной, трапециевидной, поднимающей лопатку и длиннейшей мышцы головы и шеи. В связи с наличием в корешке волокон диафрагмального нерва возможны нарушения дыхательной функции, а также наличие боли в области сердца или печени.
- Корешок С5 (диск, сустав и межпозвонковое отверстие С4_5). Боли иррадиируют от шеи до надплечья и наружной поверхности плеча. Слабость и гипотрофия дельтовидной мышцы. Нарушение чувствительности по наружной поверхности плеча.
- Корешок С6 (диск, сустав и межпозвонковое отверстие С5_6). Боли распространяются с шеи на лопатку, надплечье и к большому пальцу, сопровождаясь парестезиями дистальной зоны дерматома. Слабость и гипотрофия двуглавой мышцы. Снижение или отсутствие рефлекса с указанной мышцы.
- Корешок С7 (диск, сустав и межпозвонковое отверстие С6_7). Боли иррадиируют с шеи под лопатку по наружно-задней поверхности плеча и дорсальной поверхности предплечья ко II и III пальцам, возможны парестезии в дистальном отделе указанной зоны. Слабость и гипотрофия трехглавой мышцы, снижение или исчезновение рефлекса с нее. Нарушение чувствительности кожи по наружной поверхности предплечья на кисть до тыльной поверхности II-III пальцев.
- Корешок С8 (диск, сустав и межпозвонковое отверстие С7-Thj). Боль ирра-диирует от шеи до локтевого края предплечья и к мизинцу, парестезии в дистальных отделах этой зоны. Возможна частичная гипотрофия и снижение рефлекса с трехглавой мышцы, мышц возвышения мизинца.

[22], [23], [24], [25]
Читайте также:


