Индекс стабильности при сколиозе
Для определения тяжести сколиоза используется четырех степенная классификация В.Л. Чаклина [109], согласно которой I и II степени деформации позвоночника характеризуются углами сколиотической дуги, равными соответственно, 5-10о и 11-30о.
При клиническом и рентгенологическом обследовании у детей определяются виды и типы сколиоза. За основу при этом берется классификация W. Schulthess [146] в модификации I. Ponseti, B. Fridman [143], согласно которой тип сколиоза оценивается по уровню дуги искривления позвоночника и степени выраженности компенсаторных дуг: верхнегрудной (вершина искривления на уровне 3-4-го грудных позвонков), грудной (вершина на уровне 8-9-го грудных позвонков), грудопоясничный (вершина на уровне 11-12-го грудных -1-го поясничного позвонков), поясничный (вершина на уровне 2-3-го поясничных позвонков) и комбинированный - с одинаковой степенью торсии в грудной и поясничных дугах (вершины искривления на уровнях 8-9-го грудных и 2-3-го поясничных позвонков).
Определение величины деформации. Для решения вопросов о методах лечения и для прогноза заболевания, кроме этиологии сколиоза и типа искривления, большое значение имеет величина деформации или ее степень. Сколиоз не возникает сразу в виде грубой деформации, а в подавляющем большинстве случаев развивается из подвижных нефиксированных искривлений. Стабильность деформации объясняется, как развитием контрактуры мышц и связок позвоночника, так и изменением формы позвонков [100].
А.И. Казьмин 45 предложил использовать для определения степени стабильности индекс стабильности, который рассчитывают по следующей формуле (3.1.):
Индекс стабильности = 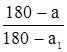
(3.1), где: а - величина искривления в градусах в положении лежа; а1 - величина того же угла в положении стоя.
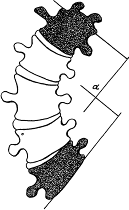
Рис.3.1.Определение угла искривления позвоночника и степени сколиоза
Выражения 180 - а, 180 - а1 представляют собой величину смежного угла, по которому в настоящее время определяют величину искривления почти все ортопеды мира. Полученные результаты будут колебаться от 1 (при самых стабильных сколиозах) до 0 (в случае совершенно мобильных сколиозов). Индекс стабильности у больных с одинаковым углом искривления может быть различным. Чем менее стабильна деформация, тем труднее исправить ее консервативным путем, и затем удержать в исправленном состоянии [43,44].
С целью выявления функционального состояния естественного мышечного корсета, удерживающего туловище, у больных по общепринятой методике определяются выносливость мышц спины и живота, левой и правой половины туловища. Силовая выносливость мышц спины оценивается по времени удержания приподнятого туловища из исходного положения, лежа вниз лицом на кушетке. Нормативное время: для детей 7-11 лет - 1-2 минут; для детей и подростков 12-16 лет - 1,5-2,5 минуты. Выносливость мышц правой и левой сторон туловища определяется по времени его удержания в приподнятом положении, для чего больной ребенок укладывается на кушетке на бок. Нормативное время: для детей 7-11 лет - 1-1,5 минуты, для детей и подростков 12-16 лет -1,5-2 минуты. Оценка силовой выносливости брюшных мышц производится в исходном положении лежа на спине с фиксированными ногами. Определяется число переходов из положения лежа в положение сидя в медленном темпе (не чаще 16 раз в 1 минуту). Нормой в данном случае будет: для детей 7-11 лет - примерно 15-20 движений, для детей и подростков 12-16 лет - 25-30 движений.
Для оценки гибкости позвоночника можно использовать тест - наклон вперед из положения, сидя, ноги вытянуты и плотно прижаты к полу. Ступни прижимаются к тумбе, к которой прикреплена измерительная линейка. Испытуемый медленно наклоняется и тянется как можно дальше вперед. При этом измеряется достигнутое пальцами деление измерительной линейки. В таблице 3.1. приведены нормативы показателей гибкости позвоночника.
Начало искривления позвоночного столба - это эпифизеолиз межпозвонковых дисков.
Смещение дисков при эпифизеолизе ведет к смещению пульпозного ядра в одну из сторон. Позвоночник искривляется в сторону отсутствия ядра и искривление его в другую сторону невозможно. Вертикальное положение больного при этом так же невозможно.
Установлено, что стабилизация дуги искривления не зависит от степени развития болезни, а зависит от степени смещения пульпозного ядра. Смещение его происходить лишь на вершинах первичных искривлений. Пока пульпозное ядро не имело признаков дегенерации, сохранялась асимметрия дисков. С началом дегенерации ядра эта асимметрия начинала исчезать и появлялась клиновидная деформация тел позвонков. Нарушение роста тел позвонков наступает только после дегенерации дисков и является вторичным процессом, связанным с состоянием дисков и в частности - пульпозных ядер. Это подтверждает эпифизеолиз дисков. Что способствует его появлению? Извращение обменных процессов? Вертикальное положение тела человека? Установить это пока не возможно. Прежде всего, для выяснения этого вопроса необходимы больные с начальными стадиями развития болезни, а ортопед, чаще всего, впервые видит больного уже со сформировавшейся дугой искривления.Смещение пульпозного ядра приводит к дисбалансу мышц естественного мышечного корсета: на высоте искривления напряжены мышцы выпуклой стороны, в нижней части - напряжены мышцы вогнутой стороны.
Дисбаланс мышц при искривлении ведет к торсии позвонков. Смещение пульпозного ядра приводит к неправильной нагрузке на тело ниже
лежащего позвонка, что способствует развитию остеохондроза и формированию клиновидного позвонка на вершине искривления.
Патологические факторы развития сколиоза по Мовшовичу
1. Первичный патологический фактор, нарушающий нормальный рост позвоночника (диспластические изменения в спинном мозге, позвонках, дисках), но не исключено, что этот фактор может быть и приобретенным.
2. Фактор, создающий общий патологический фон организма и обуславливающий, при прогрессирующей форме сколиоза проявление первичного фактора в целом сегменте позвоночника (обменно-гормональные нарушения, нарушения белкового, углеводного, минерального обменов).
КЛИНИКА И ДИАГНОЗ.
Клинические проявления сколиотической болезни зависят от возраста больного, причины болезни, степени развития и особенностей течения, локализации первичной дуги искривления. Наиболее часто клиника сколиоза обнаруживается у детей в периоды быстрого их роста в 6-7лет и 10-14 лет. Из этого не следует, что указанный возраст самый опасный для возникновения искривления позвоночника во фронтальной плоскости. Болезнь была и раньше, особенно при врожденном сколиозе, но клинические проявления были не столь четкими и заметными. Чаще всего сколиоз выявляется при профилактическом осмотре школьников.
1. Характеризующих искривление позвоночника и проявляющиеся асимметрией отдельных частей тела или сегментов;
2. Характеризующие торсию позвонков, т.к. без торсии нет сколиоза! Клинические проявления болезни зависят от локализации искривления:
меньше всего обезображивается тело при 1-2ст. сколиоза и при локализации первичной дуги искривления в поясничном отделе. Тяжелее всего выглядит деформация тела у ребенка при локализации болезни в грудном отделе позвоночника.
При осмотре больного ребенка спереди следует обратить внимание на положение головы. Особенно при шейной локализации может быть асимметрия её посадки: голова находится как бы сбоку от центральной линии тела, смещена в одну из сторон, как при кривошее, но в отличие от неё, при сколиозе нет наклона и разворота головы.
При сколиозе, особенно при грудной локализации, при любой степени тяжести, выявляется асимметрия надплечий, треугольников талии (свободное пространство между линией талии и свободно свисающей рукой), сосков молочных желез, пупок смещен от средней линии тела, выявляется асимметрия крыльев подвздошных костей и передне - верхних остей таза. При локализации искривления в поясничном отделе возможно появление укорочение одной из нижних конечностей за счет перекоса таза.
При осмотре больного со стороны спины, прежде всего, необходимо посмотреть расположение остистых отростков позвонков. В норме, если установить отвес от большого затылочного бугра, то он точно повторяет ход остистых отростков. У больных со сколиозом при этом четко выявляется дуга искривления. А. И. Казьмин считает, что если отвес установленный от VII шейного позвонка идет в межягодичную складку, то он называется уравновешенным сколиозом и больных при таком положении отвеса мало вероятности прогрессирования болезни.
Если же отвес отклоняется от межягодичной складки (торс отклонен в сторону выпуклости первичной дуги), то такой сколиоз называется неуравновешенным и это может служить признаком возможного прогрессирования сколиоза.
Необходимо обратить внимание на положение лопаток. При сколиозе выявляется их асимметрия, состоящая из трех компонентов: 1. Нижние углы лопаток стоят не на одной линии по отношению к линии горизонта; 2. Лопатки находятся на разном удалении от линии остистых отростков. 3.Лопатка на одной стороне прилегает к грудной клетке, а на другой - от стоит от нее (развернутая, выстоящая).
Основным из дополнительных методов исследования у больных со сколиозом является рентгенологическое исследование позвоночника в положении стоя и лежа в переднезадней проекции. Целью исследования является установить этиологию, локализацию и степень искривления позвоночника и его торсии, признаки возможного прогрессирования, кроме этого рентгенограмма проводится для контроля лечения.
Рентгенологическими признаками врожденного сколиоза являются синостоз (сращение) тел позвонков, их поперечных отростков, ребер, появление добавочных клиновидных полу позвонков и другая врожденная патология.
Величина дуги искривления характеризует степень сколиоза. Измерение дуги искривления в Республике Беларусь принято проводить методом Ферпоссона - Риссера, который заключается в том. что для измерения берут 3 позвонка: на вершине искривления и два нейтральных (первые позвонки от дуги искривления, не участвующие в_её формировании).
В этих трех позвонках находят геометрический центр точек, проводя биссектрисы углов тел позвонков. Затем эти центры точек соединяют между собой последовательно двумя ровными линиями: центр точек верхнего нейтрального с верхушечным, а затем пенто точек верхушечного с центром нижнего нейтрального. При этом образуется разностный угол, который и характеризует величину дуги искривления (см. рисунок на предыдущей странице).
I степень сколиоза - дуга до 10°;
П степень сколиоза — дуга до 25°;
Ш степень сколиоза - дуга до 40°;
IV степень сколиоза - дуга более 40°.
Определение торсии позвонков проводят по: 1. Положению основания остистых отростков; и 2. По положению основания дужек позвонка.
А- норма. Б - врожденный сколиоз (добавочный полупозвонок). В - идиопати-ческий сколиоз IV степени. Отчетливо определяется торсия позвонков.
В норме на рентгенограмме в переднезадней проекции основание остистого отростка выглядит в виде падающей капли по центру тела позвонка. Торсию позвонка характеризует смещение тени основания остистого отростка от центрального положения.
Основания дужек на рентгенограмме - это правильной бобовидной формы тени, расположенные вверху и латерально от основания остистого отростка. Они симметричны по расположению и форме. При сколиозе основания дужек становятся разными по форме и расположению. В случаях большой степени торсии основание одной из дужек может исчезнуть вместе с исчезновением основания остистого отростка, а оставшаяся тень одной дужки при этом может занимать центральное положение в теле позвонка.
По рентгенограмме можно определить и некоторые признаки возможного прогрессирования сколиоза:
1. Чаще прогрессирует правосторонний грудной сколиоз; (левосторонний или правосторонний определяется по выпуклой стороне искривления, т.е. в какую сторону направлена выпуклая сторона).
2. Чем меньше ребенок по возрасту, тем больше вероятности прогрессирования сколиоза. У лиц, окончивших свой рост, сколиоз не прогрессирует. У них прогрессирует остеохондроз.
4. Симптом Риссера. Если ядра окостенения гребня крыла подвздошной кости слились с крылом подвздошной кости, то у такого больного больше вероятности, что сколиоз прогрессировать не будет.
5. Симптом Кона заключается в том, что если на вогнутой стороне искривления выявляется не сужение, а расширение пространства в области меж позвонкового диска, то сколиоз будет прогрессировать.
6. Индекс стабильности. Этот показатель рассчитывается следующим образом:
180 - разностный угол в положении стоя 180 - разностный угол в положении лёжа
Чем дальше от 1,0 индекс стабильности, тем больше вероятности прогрессирования сколиоза. Если индекс стабильности равен 1,0, то сколиоз стабилен; если он равен 0,0 - то, при отсутствии признаков торсии позвонков, это сколиотическая осанка. Установлено, что стабилизация не зависит от степени тяжести болезни, а зависит от степени смешения пульпозного ядра в одну из сторон. При этом стабильность обеспечена: позвоночник искривился в сторону отсутствия пульпозного ядра, и искривить его в обратную сторону теперь невозможно. Смещение пульпозного ядра происходит только на вершине первичного искривления.
ФОРМИРОВАНИЕ ДИАГНОЗА: этиология или вид, форма, локализация, сторона, степень сколиоза.
НАПРИМЕР: Идеопатический, простой, С - образный, грудной, левосторонний сколиоз II ст.
Вычисляется по отношению угла деформации позвоночника на рентгенограмме, выполненной лежа к углу деформации позвоночника на рентгенограмме, выполненной стоя. При этом получается цифра меньше 1. Чем ближе показатель к 1, тем стабильнее сколиоз.
1. Стабильный сколиоз (более благоприятное течение)
2. Лабильный сколиоз (склонен к прогрессированию).
При лабильном сколиозе вытяжение противопоказано (!).
Для исследования выносливости мышц спины ребенка укладывают на живот, руки согнуты на затылок, исследующий удерживает руками ноги больного и фиксирует время удержания ребенком туловища в приподнятом на 30° положении (норма для детей 7—11 лет 1—1,5 мин, для детей 12—15 лет 1,5—2,5 мин). Выносливость мышц живота определяют по времени удержания больным туловища приподнятого до угла 60° из положения лежа на спине, руки согнуты и отведены на затылок (средняя норма не менее 1 мин).
При сколиозе обращают внимание на наличие мышечного валика, реберного горба, деформацию грудной клетки. Мышечный валик и реберный горб возникает на выпуклой стороне деформации.
Сколиоз относится к непрерывно прогрессирующим заболеваниям. Сколиоз прогрессирует до периода полового созревания ребенка, после чего в связи с активизацией половых гормонов, рост ребенка прекращается и деформация позвоночника замедляется.
Прогрессирование сколиоза зависит от возраста больного, типа и степени деформации. Интенсивное увеличение деформации наблюдается в период бурного роста ребенка и достигает максимума в пре- и пубертатном периодах (у девочек в 11-13 лет, у мальчиков в 14-16 лет) и обычно уменьшается при прекращении роста. По данным исследования сотрудников Центрального института травматологии и ортопедии (ЦИТО) сколиоз встречается у 8-12%.
При оценке частоты патологии позвоночника чрезвычайно важно учитывать возраст детей. Так, статистика свидетельствует, что число нарушений осанки и сколиоза резко увеличивается в школьном возрасте - из-за вертикальной неустойчивости тела при быстром росте ребенка.
При очень тяжелых и запущенных деформациях позвоночника следует говорить не только о сколиозе, а о сколиотической болезни. В это понятие включаются нарушения функций внешнего дыхания, сердечно-сосудистой и мочевыделительной систем, вызванные смещением органов грудной и брюшной полости анатомическими деформациями позвоночника, грудной клетки и таза
Физическая реабилитация применяется при любой степени сколиоза, но при ранних нарушениях (I – II степени) она имеет наибольшую эффективность. III – IV степень сколиоза нередко требует оперативного лечения с последующим постоянным поддерживающим консервативным лечением (ЛФК, массаж, физиотерапия и т.д.).
В настоящее время большинство ортопедов полагают, что физическая реабилитация сколиоза должна быть комплексной и включать в себя:
1. общеукрепляющее лечение, улучшающее общее самочувствие, функции дыхательной и сердечно-сосудистой систем;
2. лечебную гимнастику, позволяющую укрепить мышечный корсет и способствующую коррекции и стабилизации деформации.
3. массаж мышц туловища, укрепляющий мышцы и улучшающий их трофику;
4. водные процедуры, которые способствуют разгрузке позвоночника и улучшают функции органов дыхания;
5. электростимуляцию паравертебральных мышц на выпуклой стороне искривления, позволяющую избирательно воздействовать на определенные мышечные группы;
7. разгрузку позвоночника (вытяжение при стабильном сколиозе, специальные укладки, сон в гипсовой кроватке, школьные занятия в положении лежа ношение ортопедических корсетов).
Проблема лечения сколиотической деформации позвоночника и нарушения осанки – наиболее трудная в детской ортопедии.
Консервативное лечениенаправлено не столько на устранение деформации, сколько на замедление прогрессирования ее. Назначают массаж, ЛФК, корригирующую гимнастику, устранение продольных нагрузок, связанных с растяжением тканей позвоночника.
Оперативное лечениесколиозов является труднейшей проблемой детской ортопедии. Оперируют детей с III и IV стадиями. Операция направлена на устранение деформации и удержание достигнутого результата. С этой целью используют различные дистракторы и корректоры. Одним из эффективных методов является коррекция позвоночника, разработанная профессором Пожарским В.П.
Физическая реабилитация детей с непрогрессирующим сколиозом I—II степени складывается из комплекса мероприятий, предусматривающего снижение статической нагрузки на позвоночник и организацию правильного двигательного режима в дошкольном учреждении, школе и дома. При этом следует устранить причины, способствующие деформации позвоночника: длительное сидение, неправильное положение в постели, неправильная поза при стоянии, ношение тяжелых предметов в одной руке, укорочение ноги и т.д. Лечебная гимнастика направлена на стабилизацию имеющегося искривления, предупреждения его прогрессирования, одновременно с курсом массажа, особенно мышц спины. Наряду с этим рекомендуются занятия спортивными играми с мячом, плавание, катание на лыжах.
Значительно сложнее методика лечения сколиозов I—II .степени с прогрессирующим течением. Комплекс лечебных мероприятий направлен на купирование прогрессирования сколиоза и стабилизацию патологического процесса. Прежде всего, необходима организация строгого снижения нагрузки на позвоночник, т. е. сокращение времени пребывания больного сидя, стоя. Нахождение ребенка на протяжении длительного периода времени в горизонтальном положении необходимо сочетать с корригирующей гимнастикой, массажем и ортезно-ортопедическими мероприятиями. Лечебная гимнастика наряду с общеукрепляющим воздействием на организм должна быть направлена, прежде всего, на купирование прогрессирования и компенсирование сколиоза путем повышения устойчивости.
При этом исключаются упражнения на растягивание позвоночника и интенсивную коррекцию деформации. Комплекс упражнений лечебной гимнастики составляется специалистом по лечебной физкультуре индивидуально для каждого больного или группы идентифицированных больных. Процедуру лечебной гимнастики выполняют дважды в день по 45 мин и заканчивают коррекцией положением — кратковременной укладкой больного на 15—20 мин на бок выпуклой частью искривления на мягкий валик. Для восстановления функциональной способности мышц спины и живота лечебная гимнастика должна сочетаться с массажем.
Практика показывает, что ортезно-ортопедические мероприятия в комплексе консервативного лечения оказывают благоприятное воздействие на коррекцию сколиоза. У детей дошкольного возраста с нестабильным сколиозом в часы дневного отдыха и на ночь применяют гипсовую кроватку, изготовленную при максимальной коррекции позвоночника. Детям старше 3 лет при неуравновешенных, нестабильных, прогрессирующих сколиозах назначают корсет. При сколиозах I степени корсет обычно не применяют. Для создания благоприятных условий стабилизации при гипермобильности позвоночника и отклонении туловища от средней линии применяют корсеты фиксирующего типа.
Принципы ЛФК при сколиозе.
1. Физические упражнения направлены на коррекцию нарушений, т.е. выполняются в выпуклую сторону деформации. Например, при правостороннем грудном сколиозе наклоны туловища выполняются вправо, при левостороннем влево.
2. Укрепление мышц спины проводится на выпуклой стороне деформации, расслабление на вогнутой.
3. Применение отягощений исключается или резко ограничено.
4. Упражнения на вытяжение и растяжение категорически запрещены при лабильном сколиозе, ограничено применяются при стабильном сколиозе.
5. Разгрузка позвоночника (занятия в школе лежа, ношение корсетов).
6. Укрепление продольных мышц спины (из ИП стоя наклоны корпуса вперед, в стороны, прогибания назад, из ИП лежа на животе поднимание корпуса и ног с возвратом в ИП)
7. Дыхательная гимнастика.
8. Широкое применение водных процедур, плавания.
9. Сон на жесткой кровати, ортопедическом матрасе с ортопедической подушкой.
Принципы массажа: выполняется классический тонизирующий массаж на выпуклой стороне деформации позвоночника, расслабляющий на вогнутой стороне деформации, точечный массаж спины по расслабляющей методике, тонизирующий массаж продольных мышц спины, расслабляющий массаж грудных мышц. Мануальная терапия применяется осторожно, по показаниям. При стабильном сколиозе показаны приемы на растяжение мышц, при лабильном сколиозе – приемы на укрепление мышечного корсета.
Принципы физиотерапии. СМТ и ДДТ на выпуклой стороне деформации, электрофорез с йодидом калия на вогнутой стороне деформации. Электрофорез с новокаином на мышцы спины, магнит продольно на спину, магнит и электрофорез с йодидом калия на грудные мышцы.
Дети и подростки со статическими деформациями позвоночника (нарушение осанки, сколиоз) при необходимости освобождаются от общих занятий физкультурой в школе на срок, определяемый врачом. Детям показано занятие в группах ЛФК. При условии посещений занятий, на уроках физкультуры исключаются подскоки, прыжки, упражнения с отягощением, усиленные нагрузки, кувырки через голову.
Разновидности сколиоза
Позвоночник – основная опора человеческого тела, и его искривленное положение оказывает отрицательное влияние на работу опорно-двигательного аппарата и внутренних органов. Помимо искривления самого позвоночника, патология может привести к развороту позвонков. Чаще всего деформация начинается с постоянного и долговременного неправильного положения корпуса человека. Со временем позвоночный столб принимает такое неправильное положение, как норму и развивается в соответствии с ним.
Постепенно искривление позвоночника приводит к внешне заметной асимметрии тела. В зависимости от периода начала заболевания сколиоз можно разделить на следующие группы:
Искривления образуются на разных участках позвоночника. В зависимости от локализации классифицируется следующим образом:
- Сколиоз грудного отдела позвоночника (межлопаточная зона).
- Сколиоз поясничного отдела.
- Грудо-поясничный сколиоз.
- Шейно-грудной сколиоз (комбинированный).
Часто встречается одновременно с данными типами заболевания с образный правосторонний сколиоз. При z-образном сколиозе определяются 3 дуги искривления.
Причины
Чаще всего сколиоз возникает по следующим причинам:
- Мышечное происхождение. Недостаточно крепкие спинные мышцы не способны удерживать позвоночный столб в правильном положении;
- Неврогенное происхождение. Заболевание вызывается перенесенными ранее полиомиелитом или спастическим параличом.
- Различные физические травмы грудной клетки могут привести к возникновению и развитию заболевания.
- Врожденное искривление, связанное с особенностями формирования костной ткани в период беременности матери.
Прогноз и профилактика
Сколиоз третьей и четвертой степени имеет прогноз неблагоприятный, поэтому медики рекомендуют начинать лечение при первой стадии развития недуга. Недостаточная терапия может привести к инвалидизации пациента.
Профилактические методы должны быть направлены на ведение здорового образа жизни, в котором должна присутствовать физическая активность и умеренные силовые нагрузки.
Очень важно своевременно выявить болезнь, чтобы полностью ее вылечить. Родители должны следить за осанкой детей, приучать их к выполнению физических упражнений с детства.
Чтобы избежать грудопоясничного сколиоза необходимо:
- постоянно соблюдать правильную осанку;
- стараться как можно меньше находиться в позе, способствующей появлению сколиоза (например, лежать на одном боку во время просмотра телевизора);
- заниматься йогой или спортом, особенно полезно плавание;
- спать на жесткой поверхности;
- ввести в рацион пищу, содержащую необходимые организму компоненты (кальций).
Стадии развития
Если не принимать мер по исправлению S образного искривления, то со временем заболевание прогрессирует. Различают 5 стадий развития S образного сколиоза.
В период развития дуга искривления бывает только одна. Вторая дуга слабо выражена либо отсутствует. Внешние проявления заболевания выглядят как небольшая сутулость с опущенной головой и несимметричным положением плеч. Диагностировать во время первичного осмотра S образный сколиоз 1 степени достаточно тяжело. Однако, если диагноз поставлен при первой степени болезни, лечение будет быстрым и результативным.
Изгиб первой дуги при второй степени болезни увеличивается от 10 до 25 градусов, вторая – все еще слабо выражена. Среди внешних изменений при s образном сколиозе 2 степени отмечается асимметрия в положении лопаток, которая особенно сильно выражена во время наклона. При сколиозе 2 степени пропадает симметрия в области шеи и талии, одна сторона таза опускается ниже другой;
При третьей степени болезни угол изгиба первой дуги достигает значений от 25 до 50 градусов, вторая дуга – до 25. На этой стадии развития заболевания имеется выраженная асимметрия грудного отдела, сильная сутулость и реберный горб. Сильные деформации при s образном сколиозе 3 степени начинают негативно сказываться на состоянии внутренних органов, расположенных в грудной клетке, и на системе кровообращения.
Превышение угла изгиба сколиотической дуги отметки в 50 градусов свидетельствует о наступлении самой тяжелой стадии заболевания. Изгиб второй дуги достигает 25-50 градусов. Пациенты с 4 степенью развития сколиоза, имеют выраженную деформацию тела, которая приводит к инвалидности.
Из-за деформации корпуса многие внутренние органы работают с перебоями, развиваются различные сопутствующие патологии. Больному приходится жить с постоянными болями. Такой сколиоз не поддается консервативному лечению, помогает только оперативное вмешательство. В зависимости от положения дуг сколиоз бывает левосторонний и правосторонний.
Противопоказания
Страдающим от s-образного сколиоза нужно помнить, что запрещается делать во время болезни. В отделах позвоночного столба, примыкающим к деформированным участкам, чересчур увеличено межпозвоночное пространство. Вследствие этого позвонки обладают повышенной двигательной активностью, что становится провоцирующим фактором травматизма во время неаккуратных движений. При подобной патологии мышцы, которые поддерживают позвоночный столб, характеризуются неравномерным тонусом. Чтобы не усугубить положение требуется соблюдать следующие требования:
- Не поднимать тяжести, поскольку в подобной ситуации увеличивается вероятность защемления нервных окончаний в спинном мозге.
- Осуществлять перерывы, когда продолжительный период времени держится горизонтальное либо вертикальное положение. Длительная статическая нагрузка провоцирует спазмирование в мышцах и является первопричиной болевых ощущений в области спине.
- Не совершать корпусом резкие вращательные движения, что приводит к смещению позвонков.
- Не носить тяжести в одной руке, не спать на одной стороне (провоцируется мышечное спазмирование).
Как диагностируют S-образный сколиоз
Обнаружить сколиоз на начальной стадии развития с помощью одного внешнего осмотра довольно сложно. При первичном осмотре врач-ортопед осматривает оголенную спину пациента в положении стоя ровно и во время наклона вперед. Если при этом нет возможности визуально диагностировать наличие искривления, рекомендуется сделать рентген грудной клетки.
Для наглядности снимки позвоночного столба делаются в 2 проекциях. Это позволяет более точно определить степень кривизны и спрогнозировать дальнейшее течение заболевания.
Если S образный сколиоз перешел на 2 и 3 стадию, его легко диагностировать по четко выраженным характерным клиническим признакам:
- Плечи пациента находятся на разных уровнях.
- Позвоночный горб.
- Западание ребер, промежутки между ними.
- Смещение реберной дуги в сторону спины.
- Неразвитые мышцы живота.
- Асимметрия лопаток.
- Разница в длине парных конечностей.
Диагностика
Определение угла сколиоза легло в основу клинико-рентгенологической его классификации. Угол сколиоза устанавливают по рентгенограмме, снятой в переднезаднем направлении, следующим образом:
- Выше и ниже первичной кривизны определяют два нейтральных позвонка с равномерной на всем протяжении межпозвонковой щелью и параллельными соответствующими поверхностями позвонков.
- Через вершину верхнего позвонка и основание нижнего позвонка в поперечном направлении проводят две линии.
- Из середины верхней линии через центр нейтрального позвонка опускают перпендикуляр, а из середины нижней линии восстанавливают перпендикуляр.
Пересечение перпендикуляров образует угол сколиоза.
Для определения угла деформации по Енчуру пользуются линиями, проведенными от основания остистого отростка позвонка, расположенного на вершине деформации, к основаниям остистых отростков нейтральных позвонков верхних и нижних полудуг искривления.
Для определения угла сколиоза по Фергюсону проводят линии между центральными точками тела позвонка, расположенного на вершине деформации, и нейтральных позвонков верхней и нижней полудуг сколиоза, как основной, так и компенсаторной дуги. В месте пересечения линии на вершине деформации образуется угол сколиоза.
Широкое распространение при измерении угла сколиоза получила методика Кобба в модификации А. И. Казьмина, заключающаяся в восстановлении перпендикуляров с площадок тел позвонков, расположенных на границе между основной и компенсаторной дугами.
По Е.А. Абальмасовой угол сколиоза равен сумме углов, образованных клиновидными телами позвонков и межпозвонковыми щелями.
Кроме угла сколиоза определяют также индекс стабильности сколиоза, по которому судят о степени фиксированности деформации, его прогрессирования (если образование деформации только наметилось).
При диагностике сколиоза важно дифференцировать его от сколиотической осанки. Разница заболеваний в том, что при сколиозе имеются торсии позвонков (ротация), при сколиотической осанке нет изгибов позвоночника, но присутствуют деформации ребер и мягких тканей.
Как лечить S-образное искривление
Сколиоз 1 и 2 степени можно убрать с помощью лечебной физкультуры. Стандартный комплекс упражнений корректируется с учетом индивидуальных особенностей заболевания. Данные упражнения способствуют укреплению мышечного корсета спины, выравниванию осанки, коррекции существующих деформаций корпуса. Также лечебная физкультура восстанавливает дыхательные функции и улучшает общее состояние организма.
Эти методы позволяют укрепить мышечный корсет, и в то же время помогают расслабляться и снимать мышечные зажимы. Для усиления эффекта рекомендуется носить индивидуально подобранный ортопедический корсет. Лечение 3 и 4 стадии заболевания не обходится без торакального метода терапии. Современная хирургия предлагает ряд методов устранения искривлений позвоночника. Все они достаточно эффективны, однако предполагают длительный период восстановления.
В процессе реабилитации пациенту показаны те же мероприятия, что и при ранних стадиях заболевания позвоночника. Помимо основного лечения сколиоза, необходимо принимать меры для устранения патологии внутренних органов, вызванной сдавливанием в процессе деформации туловища.
Комплекс упражнений для лечения
При выполнении упражнений нужно учитывать положение деформации и больше работать с менее развитой стороной. Назначая упражнения лечебной физкультуры, врач должен акцентировать внимание на этом моменте, чтобы добиться необходимого исправления. Упражнения для лечения первых стадий S образного сколиоза довольно легкие и не занимают много времени.
Исходное положение: лежа на животе с вытянутыми руками и ногами. Поочередно выполняется поднятие правой руки и левой ноги, а затем левой руки и правой ноги. Поднятые конечности следует зафиксировать в таком положении на 10–20 секунд.
Исходное положение – как в предыдущем упражнении. Выполняется одновременный подъем рук и ног с фиксацией в поднятом положении на 5–10 секунд.
Медленные отжимания с упором в согнутые колени пациента.
Исходное положение: лежа на спине, колени согнуты, руки в замке за головой. Выполняются подтягивания корпуса к коленям с прогибанием спины дугой.
Исходное положение: стоя, ноги на ширине плеч. Выполняются наклоны поочередно влево и вправо, затем наклон корпуса назад. Данные упражнения следует выполнять 15–30 раз за один подход. Начинать лечение рекомендуется с одного подхода, постепенно увеличивая их количество до трех. Чтобы разобраться, как правильно выполнять то или иное упражнение, можно посмотреть специальные видеоуроки.
Данный перечень упражнений — далеко не полный, при необходимости программа дополняется другими упражнениями, рекомендованными лечащим врачом.
Такие устройства позволяют сохранять необходимое расслабление во время выполнения комплекса упражнений и массажа. Хорошие результаты для лечения S-образного сколиоза дают упражнения, выполняемые на шведской стенке. В висячем положении позвоночный столб получает возможность вытянуться под воздействием веса человека. В таком положении можно делать различные махи, подъем обеих ног под прямым углом либо согнутых в коленях.
По рекомендации врача следует делать повороты, не забывая о большей нагрузке менее развитой стороны тела. При достаточном уровне физической силы делаются подтягивания. Любые упражнения следует выполнять ежедневно. Хорошо, если занятия физкультурой станут привычным и обязательным процессом – это будет хорошей профилактикой любых заболеваний позвоночника и опорно-двигательного аппарата.
Осложнения
Когда s-образный сколиоз своевременно не устранен, подобное ведет к разным неблагоприятным последствиям:
- Если отсутствуют терапевтические меры, существенно деформируется позвоночник и со временем сместятся ребра.
- Нарушается функционирование сердца и легких. По прошествии времени последствия лишь усилятся. Вследствие нарастающих нагрузок у пациента возникает одышка. Со временем повышается давление, пульс. В таких ситуациях понизить давление при помощи медикаментозных средств не представляется возможным.
- Сложная форма заболевания является провоцирующим фактором формирования ишемической болезни сердца. В некоторых случаях неврологические отклонения, которые заметны по подергиваниям мышц, сопряжены утратой восприимчивости на некоторых частях кожного покрова. Вероятна даже потеря зрения.
- В поясничном отделе защемляются нервные окончания, нарушается работа органов пищеварительного тракта, половой и мочевыделительной систем. Зачастую больные жалуются на мышечную вялость в животе, газообразование, отечность в ногах.
- Формируется компрессия в спинном мозге, результатом которой становится паралич ног. Все изменения сопровождаются расстройствами психоэмоционального состояния человека.
Читайте также:


