Грыжа 3 мм в шейном отделе мало или много
![]()
Уважаемые доктора и форумачане.
Мне 30 лет. Два дня назад на фоне острой боли в области между лопаток и сильной болевой отдачей в правую руку в области плеча пошел в клинику ДИ***Я.
МРТ - грыжа 3,5 мм, поддавлен правый корешок (шейный отдел). Обкололи лекарствами. Процентов на 35-50 боль сошла. Теперь острой боли нет, но двигаться приходиться аккуратно, чуть сильнее руку поднял или шею повернул - боль. Сказали ходить на такую "обколку" еще три сеанса + физиотреапия. Потом невролог, насколько я понял оценив состояние будет принимать решение, что дальше.
У меня к вам два вопроса:
1) РАБОТА:
Я офисный работник и не могу сидеть дома неделю, мне надо идти в офис, благо боль позволяет. Но как там теперь работать, какие правила по высоте стола, как часто делать перерывы и чем эти перерывы занимать и т.п.? И можно ли сейчас мне вообще сидеть за компом хоть сколько то?
2) ЧТО ДАЛЬШЕ КАК СНИМУТ БОЛЬ ДЕЛАТЬ:
Мне очень не хочется оставить деньги в клинике за неуместные уколы, за неуместную физиотерапию и прочие процедуры, за тучу курсов неоправданно дорогих посещений зала ЛФК со специалистами-тренерами сомнительного уровня и т.п. Потому что центр платный и цели его все таки в том, чтобы приносить прибыль. Отсюда вопрос, как поступить после того, как медикаментозная стадия даст соответствующий результат?
Большое спасибо за ответы!
![]()
![]()
Эргономичность рабочего места и правильная посадка
Прежде чем переходить к рассмотрению комплексов упражнений, не лишним будет напомнить о правилах посадки.
Во-первых, сам стул (офисное кресло) должен быть удобным и подходить к столу по высоте и габаритам.
Во-вторых, поза. Спина прямая, плечи расправлены и отведены чуть-чуть назад. Верхняя часть монитора должна находиться на уровне глаз. Если сейчас вам приходится наклонять голову вниз или поднимать вверх, то высоту экрана необходимо изменить.
Убедитесь, что запястья не лежат на клавиатуре или на коврике для мыши (если, конечно, у вас не специальный коврик с подушечкой для запястья). Это поможет избежать возникновения туннельного синдрома (все офисные работники в категории риска этого заболевания).
Ноги должны быть согнуты так, чтобы колени находились чуть выше уровня бедер. Ступни стоят на полу или на невысокой специальной скамеечке для ног.
Плечи
Сделайте круговые вращения плечами: 10 раз вперед, 10 раз назад. Это поможет снять напряжение. Если вы не очень хорошо физически подготовлены, то это упражнение может вызвать у вас на первых порах даже небольшие болевые ощущения. Но не беспокойтесь: когда мышцы разомнутся, все наладится.
Запястья
Регулярно вращайте кистями руки вокруг запястий (желательно выполнять упражнение раз в час): 10 раз в одну сторону, потом 10 раз в другую. Если вам приходится много печатать на клавиатуре или работать с мышкой, то подобные вращения будут хорошей профилактикой от туннельного синдрома.
Икры
Сделайте растяжку икорных мышц следующим образом: не вставая со стула, поставьте ноги на носочки (так, чтобы чувствовалось напряжение мышц). Держите их в таком положении, пока не почувствуете некоторую усталость (не дожидайтесь дискомфорта!). Расслабьтесь. Через 10 минут повторите упражнение снова. И так примерно в течение часа. Это упражнение — отличная тренировка для икр. Также оно помогает предотвратить образование тромбов в сосудах на ногах (проблема с венами на ногах достаточно широко распространена среди пользователей компьютеров).
Дыхательные упражнения
Сделайте несколько глубоких вдохов. Чтобы дополнительно заставить работать мышцы пресса, втяните живот и задержитесь в такой позе на несколько секунд после вдоха. С выдохом расслабьтесь. Повторите несколько раз.
Давайте себе отдых!
Вставайте на ноги каждые полчаса, разомнитесь, походите немного. Это поможет обеспечить непрерывную циркуляцию крови в ногах и руках, снимет напряжение в мышцах тазобедренного сустава. Пройдитесь до кулера в коридоре, чтобы налить стаканчик чистой воды, или поставьте чайник на кухне. Если вы не можете позволить себе длительные перерывы в работе, то выделите хотя бы пару минут, чтобы обойти вокруг здания (вместо лифта используйте лестницу!). Кроме небольшой кардиотренировки, такая прогулка принесет с собой тонус от нахождения на улице.
Иногда возникают небольшие паузы в работе: вы ждете указаний, закачиваете большой файл из интернета, записываете диск и т.д.. Используйте их максимально эффективно. Например, встаньте с места и пройдитесь по комнате. Если вы одна в кабинете, то можете даже поприседать или поделать махи руками в стороны, поделать наклоны.
Грыжа межпозвонкового диска, или позвоночная грыжа – это заболевание при котором происходит выпячивание межпозвонкового диска. Следствием этого могут быть болевые ощущения (из-за сдавливания нервных корешков), различные неврологические расстройства, а так

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!
В зависимости от места поражения, различают грыжу межпозвонкового диска шейного, грудного и поясничного отдела позвоночника.
Лечение грыжи межпозвонкового диска может быть консервативным либо хирургическим, при выборе метода лечения врачи обычно обращают внимание на размер грыжи. Для определения размера грыжи диска используют различные виды обследования – рентгенографию, компьютерную и магнитно-резонансную томографию. Так как сама грыжа – это объемное образование, специалисты используют три размера, однако наиболее важным показателем является размер протрузии (выпячивания).
Для грыжи диска шейного отдела небольшой размер протрузии – это 1-2 мм, большой размер протрузии – 5-6 мм. Для грыжи диска грудного и поясничного отдела показатели следующие: небольшой размер протрузии – 1-5 мм, средний размер протрузии – 6-8 мм, большой размер протрузии – свыше 9 мм. По мнению большинства специалистов, при грыжах небольшого и среднего размера показано консервативное лечение, в то время как при наличии грыжи большого размера пациенту необходима хирургическая операция. Кроме этого, абсолютным показанием к хирургической операции являются серьезные неврологические расстройства (недержание мочи и кала), связанные с грыжей межпозвонкового диска.
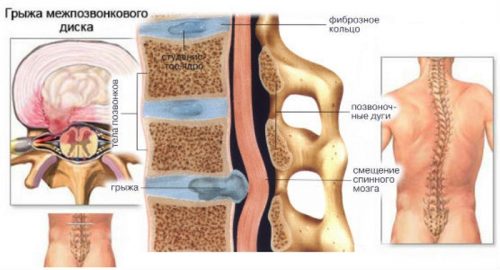
Межпозвоночная грыжа – это одно из сложных и серьезных заболеваний позвоночного столба, при котором наблюдается смещение поврежденного межпозвоночного диска и выпячивание его за пределы своих границ.
Основная опасность грыжи заключается в вероятности сужения канала позвоночника, в результате которого происходит сильное и длительное сдавливание оболочки спинного мозга и отростков (нервных корешков). Этот процесс вызывает отек и воспаление окружающих тканей: сначала появляется ощущение дискомфорта и быстрое утомление, а затем больной начинает чувствовать боль в месте, где проходят нервные окончания и в области возникновения позвоночной грыжи.
В зависимости от стадии формирования и размера назначают консервативный и оперативный методы лечения. Для диагностики заболевания позвоночной грыжи чаще всего проводят магнитно-резонансное обследование пораженного диска. Этот метод достаточно безопасен и предоставляет наиболее полную информацию о точном размере протрузии или межпозвоночных грыж. Также могут для определения размера грыжи использовать компьютерную томографию и рентгенографию.
Различают следующие размеры:
Размеры межпозвоночной грыжи или протрузии грудного и поясничного отделов позвоночника:
Размеры протрузии шейного отела позвоночника:
Операция шейного отдела позвоночника показана людям, у которых размер протрузии 6-7 мм и более, в остальных же случаях достаточно амбулаторного лечения. Целью хирургического вмешательства является устранение сдавливания структур спинного мозга межпозвоночной грыжи большого размера, а также маленького при наличии стеноза позвоночника. Стоит отметить, что своевременное обращения за помощью к квалифицированным специалистам и правильно назначенное лечение поможет справиться с болезнью в 95 % случаев.
Людей, страдающих заболеваниями спины, интересует вопрос, при каких размерах грыжи позвоночника требуется операция. В последние годы люди все чаще сталкиваются с заболеваниями позвоночника. Причина этого в сидячем, малоподвижном образе жизни, длительной езде в машине, отсутствии физических нагрузок, проблемах с осанкой с детского возраста, сколиозе.

Грыжа позвоночника — это болезнь, при которой из-за смещения позвоночного диска происходит ущемление нервных окончаний, что влечет за собой сильный болевой синдром. Опасна ли спинная грыжа? Да, при отсутствии грамотного лечения в дальнейшем возможен даже паралич конечностей или нижней части тела. Чтобы этого не допустить, при наличии абсолютных показаний к проведению больному обязательно должна быть сделана операция по удалению межпозвоночной грыжи.
Когда возникает необходимость хирургического вмешательства?
Существуют различные методы консервативного лечения, которые помогают эффективно справиться с симптомами этого заболевания и не допустить рецидивов заболевания. Как правило, 95% больных можно вылечить, не прибегая к операции. Выбирая между этими 2 способами лечения, врачи оценивают такой важный фактор, как размер грыжи. Для того чтобы это сделать, используются различные виды обследований:
- МРТ;
- рентген;
- компьютерная томография.
По результатам такого обследования врачом будет принято решение об оптимальном методе лечения больного.
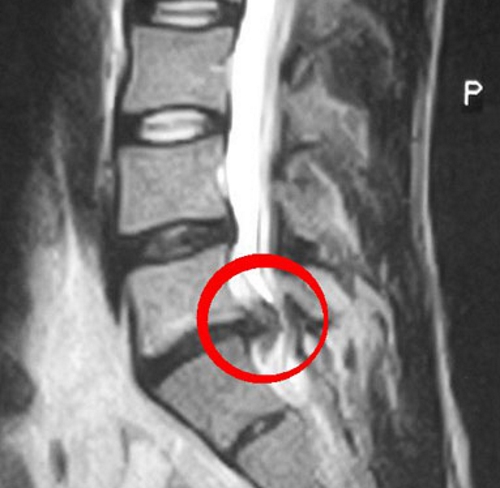
Размер грыжи, являющийся определяющим фактором при принятии решения об операции, зависит от отдела позвоночника, в котором она локализуется.
Считается, что протрузии в поясничном и грудном отделах размерами до 12 мм подлежат консервативному лечению, и у больного есть шанс избежать операции. А для шейной грыжи размер 7 мм уже критический, в таком случае вероятность того, что будет применен оперативный способ лечения, высокая.
Показания к операции не ограничиваются исключительно размером грыжи, а зависят еще от того, ущемляется ли спинной мозг или нервные окончания. К оперативному вмешательству обращаются еще и тогда, когда длительное лечение с применением различных методик не приносит человеку облегчения и болевой синдром не уменьшается.

Вообще больному нужно стараться как можно дольше обойтись без операции и использовать все возможные способы и методики для того, чтобы вылечиться безоперационным способом. Пациент должен понимать, что с помощью операции можно удалить существующую грыжу, но не повлиять на причину ее появления. Высока вероятность того, что спустя некоторое время протрузия появится на другом участке позвоночника.
У этой операции довольно высокий уровень осложнений (примерно 80% случаев). Еще одной особенностью данной операции является то, что после нее больному предстоит длительный период реабилитации, который может растянуться на несколько лет.
Размеры протрузий поясничного отдела
Наиболее распространенная — это грыжа в поясничном отделе позвоночника. Обычно она проявляется:
- сильными болями в ногах;
- онемением конечностей;
- проблемами в мочеполовой системе;
- нарушениями в работе кишечника.
При грыже поясничного отдела позвоночника размером не более 3 мм подразумевается амбулаторное или домашнее лечение, лечебная гимнастика. Она включает в себя комплекс специальных упражнений, нацеленных на укрепление мышечного корсета. С их помощью можно привести в тонус ослабленные мышцы и, наоборот, расслабить зажатые.

Протрузия размером 6–7 мм считается врачами средней и предполагает более сложное амбулаторное лечение. Но оперативное вмешательство в этом случае не требуется.
В случае если протрузия достигает размера 12 мм и более, обычно требуется оперативное вмешательство. Особенно если происходит ущемление нервных корешков, называемых конский хвост. При его сдавливании у больного может развиться паралич нижней части тела. В этом случае операция по удалению грыжи позвоночника — это единственный шанс для больного сохранить или восстановить свою двигательную активность.
Размеры грыжи шейного отдела
Шейная грыжа встречается немного реже, чем грыжа поясничного отдела. Ее симптомами могут выступать:
- головные боли;
- проблемы с памятью;
- скачки артериального давления;
- головокружения;
- боли в конечностях.
При наличии грыжи в шейном отделе у пациента нарушается кровоснабжение мозга, что в дальнейшем может стать причиной инсульта. Поэтому если есть подозрения на наличие протрузий в шейном отделе, необходимо обязательно посетить специалистов и начать лечение как можно раньше.
При размере 2 мм шейная протрузия предусматривает лечение, сочетающее прием медикаментов, массаж и комплекс специальных упражнений. Если размеры ее — 3–4 мм, то лечение необходимо начать как можно раньше, чтобы предотвратить дальнейшее увеличение. Максимальный размер протрузии, при котором допускается консервативное лечение, — 5–6 мм. Если размер ее превышает 6 мм, то больному нужно делать операцию.
Размеры грыжи грудного отдела
При наличии протрузии в грудном отделе позвоночника больного беспокоят боли в груди, между лопаток, в некоторых случаях может развиться сколиоз. Протрузия на этом участке позвоночника размером 1–5 мм считается маленькой, 5–6 мм — средней, 9–12 мм — большой, более 12 мм — происходит выпадение позвонка.
Немедленное оперативное вмешательство показано при наличии грыжи размером 12 мм и более в том случае, если появились признаки ущемления спинного мозга. Если же они отсутствуют, то нужно подбирать из множества доступных методик лечения те, которые подойдут конкретному пациенту и будут эффективны для него.
Сейчас существует множество клиник, предлагающих для этого самые разные методики. Среди них:
- иглоукалывание;
- мануальная терапия;
- курсы лечения гомеопатическими средствами от болей в спине по китайской системе;
- гирудотерапия;
- лазерная терапия.

Главное — правильно подобрать методику лечения исходя из состояния больного, его возраста и клинической картины заболевания в целом.
Для достижения положительного эффекта в лечении межпозвоночной грыжи главное — начинать лечение сразу же после ее обнаружения, не откладывая на потом. Лечебную гимнастику нужно делать все время, чтобы предотвратить возникновение новых очагов и укрепить мышечный тонус в спине.
Необходимо помнить, что если вы после операции и периода восстановления не будете выполнять комплекс упражнений для спины, то ваши шансы на рецидив заболевания очень велики.
Шейная локализация грыжи позвоночника крайне неприятна – именно при такой локализации могут возникать самые изнуряющие симптомы, различные неврологические расстройства. Шейная межпозвоночная грыжа может вызывать сильные головокружения, двигательные нарушения и даже проблемы со зрением.
Лечение при грыже шеи комплексное и должно подбираться индивидуально под каждого больного. Иногда не обойтись без операции (например, если происходит компрессия сосудов или крупных нервных узлов).
1 Что такое грыжа шейного отдела, и что происходит с позвонками?
Анатомические особенности позвоночника таковы, что он не является цельным органом. Если бы это было так, человек не мог бы нормально передвигаться, наклоны бы стали невозможны, равно как и осевые движения.

Анатомия шейного отдела позвоночника
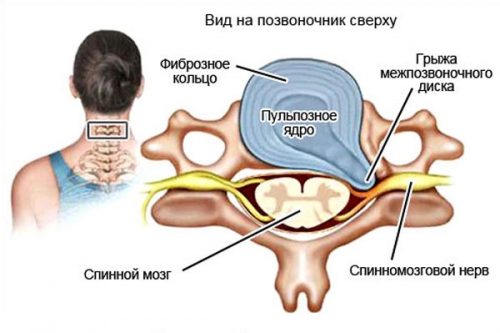
Перенапряжение чревато травматизацией или выходом из строя некоторых компонентов. В случае с грыжей происходит пролапс фиброзного кольца межпозвонкового диска, который служит амортизатором и препятствует трению позвонков друг о друга.
Пролапс фиброзного кольца возникает из-за выпячивания пульпозного ядра, которое и окружает фиброзное кольцо. Но это не мгновенный процесс – сначала возникает протрузия, при которой фиброзное кольцо сдавливается пульпозным ядром. Полный пролапс с повреждением фиброзного кольца и является грыжей. Нагляднее на картинке ниже:
Такое выпячивание обычно не приводит к фатальным последствиям, хотя и может вызывать компрессию (сдавливание) сосудов или крупных нервных узлов. Предрасполагающими к выпячиванию факторами являются возрастные изменения в организме, в частности нарушение локального метаболизма и кровоснабжения.
Выходит, что с возрастом риски выше, но грыжа встречается и у молодых людей, особенно у офисных работников и спортсменов. Чем больше существует болезнь – тем больше выпячивание фиброзного кольца и тем тяжелее протекает болезнь (в отдельных случаях она чревата инвалидностью).
к меню ↑
Существуют прямые причины развития грыжи шейного отдела, а также предрасполагающие к заболеванию факторы.
Прямые причины заболевания:
Предрасполагающие факторы (наличие сразу трех и более факторов рано или поздно практически со стопроцентной гарантией приведет к развитию болезни):
- наличие болезни Бехтерева (анкилозирующий спондилоартрит), туберкулезного спондилита (также опасны любые иные виды спондилита);
- хроническое обезвоживание, нарушение метаболизма, любые эндокринные заболевания, локальное нарушение кровообращения в шейном отделе, полная аномалия Киммерле;
- неправильная осанка, длительное неудобное вынужденное положение;
- курение (особенно при выкуривании более 20 сигарет в сутки);
- любые аномалии строения шейных позвонков;
- гиподинамия и детренированность организма;
- профессиональная деятельность, сопряженная с вибрационным воздействием на организм.
Отдельные группы людей имеют крайне высокие риски развития грыжи шеи сравнительно с общей популяцией. Даже физические параметры человека могут занести его в группу риска – опасным в плане грыжи шеи является рост более 170 сантиметров.
Основные группы риска:
- лица, имеющие любые заболевания опорно-двигательного аппарата;
- лица, профессиональная деятельность которых связана с длительным сидячим положением, с позициями, приводящими к нарушению осанки;
- лица, которые занимаются тяжелым физическим трудом (особенно стоит выделить любителей тренажерных залов, пытающихся выполнять непосильные упражнения);
- лица, которые спят на слишком низких подушках или просто в неудобном для них положении (признак того, что вы входите в данную группу – боли в шее или головные боли напряжения после пробуждения);
- люди преклонного возраста из-за возрастных дегенеративных и дистрофических изменений в позвоночнике.
Излюбленная локализация шейной грыжи – позвонки С5-С6. Несколько реже встречаются поражения позвонков С4 и С7. В плане прогноза наиболее серьезно обстоят дела с поражением 5, 6 и 7 позвонков из-за близкого с ними прохождения спинномозговых нервов.
Заболевание очень распространенно. Имеющие предрасполагающие факторы люди рано или поздно практически со 100% гарантией зарабатывают грыжу. В общей популяции она встречается примерно у 30% людей, но проявляет себя только у 5-10%.

Локализация болей при грыже шейного отдела позвоночника
Тяжелые осложнения встречаются не более, чем у 2% больных. Инвалидизация возможна, но встречается редко – менее чем у 1% больных. Связана она обычно с недостаточным (неэффективным) лечением и с отказом (обычно из-за страха последствий, что действительно имеет место быть) в проведении хирургического вмешательства (если оно было необходимо).
Дорзальные протрузии межпозвонкового диска (первый этап развития грыжи) встречаются еще чаще – у 40-50% населения. В описанной статистике не учитывается специфическая грыжа Шморля, которая обычно ни к чему не приводит (бессимптомное течение с крайне благоприятным прогнозом).
к меню ↑
2 Чем опасна грыжа шеи: возможные последствия
Чтобы ответить на вопрос о том, чем опасны грыжи шейного отдела, нужно знать, какой именно стадии заболевание. На ранних стадиях особой опасности нет – единственное, что беспокоит больного, это боль и умеренное ограничение в движениях головой.
Запущенные формы грыжи опасны прежде всего компрессией (сдавливание) спинномозговых нервов и проходящих вдоль позвоночника сосудов. Инсульт из-за грыжи возможен лишь в казуистических случаях, но нарушения координации движений, ухудшение зрения и головокружения – обычное дело.
Такое состояние называется синдромом позвоночной артерии, хотя многие врачи считают этот диагноз несуществующим. Помимо перечисленных опасностей, самой очевидной является сильная боль, встречающаяся примерно у 5% больных.
Болезненный синдром может быть так выражен, что пациент не может спать или заниматься повседневными (бытовыми) вещами. Но выраженная боль возможна лишь на поздних стадиях заболевания, начальные могут протекать и без нее вовсе.
к меню ↑
Основное предназначение медикаментозной терапии и физических упражнений при грыже шеи – устранение симптомов. Как лечить грыжу полноценно – медицина не знает, ибо даже после операции невозможно полностью восстановить функционал пораженных позвонков.
Выходит, что даже хирургическое удаление грыжи не приводит к полному восстановлению. Проще говоря, радикального лечения нет, но обычно достаточно консервативной терапии, чтобы пациент забыл о существовании болезни (она будет, но бессимптомная).
Единственная проблема – на фоне бессимптомной грыжи возможны периодические обострения, но они хорошо купируются определенными препаратами.
к меню ↑
3 Симптомы шейной грыжи
Симптоматика грыжи шейного отдела зависит от того, между какими именно позвонками локализуется заболевание. От этого зависит не только клиническая картина болезни, но и итоговый прогноз на хотя бы частичное излечение.
Симптомы поражения С1-С2 позвонков:
- Головные боли различной интенсивности, чаще всего локализуются на одной стороне головы.
- Головокружения, нарушения координации движений.
- Нарушения сна, тиннитус (низкочастотный шум в ушах).
Симптомы поражения С2-С3 позвонков:
- зрительные артефакты (пелена, мушки и вспышки перед глазами);
- потливость головы, парестезии (онемение);
- кривошея, головные боли;
- панические атаки, нарушения вкусового восприятия.
Симптомы поражения С3-С4 позвонков:
- Ослабление обоняния.
- Снижение слуха.
- Существенное ухудшение зрения.
- Иногда возможно развитие невралгии тройничного нерва.

Боли при грыже шеи может отдавать в лопатки, лицо и даже в пальцы рук
Симптомы поражения С4-С5 позвонков:
- паралич мимических мышц (обычно по одной стороне лица);
- головные боли различной интенсивности;
- ригидность шейных мышц;
- слабость при попытках сгибать-разгибать плечи;
- больному крайне тяжело поднять вытянутые по сторонам руки.
Симптомы поражения С5-С6 позвонков:
- Хриплый голос.
- Боли в глазах.
- Ощущение комка в горле.
- Слабость бицепса.
- Иногда развивается паралич запястья.
- Тремор верхних конечностей.
Симптомы поражения С6-С7 позвонков:
- одышка (даже в покое!);
- осиплый голос;
- боли в трицепсе, его слабость;
- парестезии в пальцах кистей рук.
Симптомы поражения С7 позвонка и первого грудного позвонка:
- Болезненные ощущения средней интенсивности в лопатке или в плечах.
- Боли в горле.
- Слабость мышц руки (тяжело дается даже рукопожатие).
- Ощущение легкости в руках.
- Нарушения мелкой моторики верхних конечностей.
- Парестезии в области лопаток.
Диагностика грыжи шеи не представляет никаких трудностей, лишь в отдельных случаях требуется проведение нескольких серий визуализации (с помощью МРТ или КТ). Какие методы используются в каждом отдельном случае – зависит от профессионализма диагноста и симптоматики у больного.
- рентгенография позвоночного столба – самый простой и дешевый способ, прекрасная визуализация, высокая доступность метода;
- магнитно-резонансная томография (МРТ) – используется в случаях, когда есть противопоказания к рентгену или КТ, а также когда есть подозрения на вовлечение в патологический процесс мягких тканей;
- компьютерная томография – более продвинутый вид рентгенографии, визуализирующий позвоночник значительно лучше;
- миелограмма – контрастный вид рентгенографии, который показывает степень сужения спинномозгового канала; хорошо подходит для диагностики осложнений грыжи.
4 Способы лечения грыжи шейного отдела
Грыжи шейного отдела позвоночника лечатся только комплексно, то есть с применением сразу нескольких методик. Это актуально даже после проведения хирургического удаления грыжи – после операции все равно назначается медикаментозная терапия. Как вылечить грыжу шеи решают врачи, используя комбинацию методик из списка ниже.
Основные способы лечения:
- Медикаментозная терапия – основа лечения, оказывающая сразу несколько лечебных эффектов. Сюда же входят обезболивающие блокады.
- Массаж – обычно классический щадящий массаж, но на ранних стадиях возможно проведение мануальной терапии.
- Хирургическая операция – используется только при запущенных или осложненных формах грыжи.
- Физиотерапия – электрофорез, воздействие теплом, грязелечение, лечебные ванны.
- Лечебная физкультура – наравне с медикаментозной терапией ЛФК является основой лечения грыжи шеи.
- Прочие методы – плавание, йога, коррекция образа жизни, ношение ортопедического корсета.
Увы, народными средствами данное заболевание не лечится. Единственная польза народной медицины – снижение умеренных и иногда средних по интенсивности болей.
Медикаментозное лечение грыжи проводится с применением трех групп препаратов. При обострениях могут назначаться блокады, но использовать их нужно как можно реже из-за угрозы развития серьезных побочных эффектов.

Лечение грыжи шеи должно проводиться с лечебной физкультурой и коррекцией образа жизни
- Противовоспалительные средства. Используются для купирования воспалительных процессов, устранения отечности и улучшения трофики тканей. Чаще всего применяются Диклофенак, Ибупрофен и Денебол. На ранних стадиях достаточно перорального приема, на тяжелых – инъекции (в условиях стационара).
- Миорелаксанты. Предназначены для расслабления мышечного корсета спины (он напрягается компенсаторно для снижения нагрузки на шею). Чаще всего используются Мидокалм, Толперизон и Тизалуд.
- Хондропротекторы. Используются для восстановления фиброзного кольца, а также для предотвращения развития осложнений и дегенеративно-дистрофических процессов.
- Блокады с Новокаином и/или Лидокаином – должны проводиться только в поликлинике или стационаре. Блокады дома чреваты тяжелым осложнением – анафилактическим шоком, возможен также коллапс или удушье.
Массажные процедуры нужны преимущественно для расслабления мускулатуры спины, а также для отвлечения боли. Массаж временно притупляет боли умеренной и средней интенсивности, особенно если проводится с применением разогревающих мазей.
Мануальная терапия категорически не рекомендована, а на поздних стадиях и вовсе противопоказана из-за угрозы ухудшения течения заболевания и повреждения сосудов/нервных узлов. Самомассаж полезен (рекомендуется использовать специальные приспособления для самомассажа, которые упростят дело).
к меню ↑
Хирургическое вмешательство требуется при тяжелом течении заболевания или при развитии серьезных осложнений (повреждение артерий, нервных узлов, мягких тканей).
Существует три вида операций при грыже шеи:
- передняя дискэктомия с остеосинтезом – в переднем сегменте шеи делают разрез в 3 сантиметра длиной, после чего врач отодвигает мягкие ткани, получая доступ к поврежденным позвонкам; далее проводится удаление того сегмента диска, который давит на нервные узлы или сосуды, после чего в образовавшуюся полость заливается костная масса или ставится искусственный диск;
- задняя дискэктомия – операция проводится с разрезом на заднем сегменте шеи, хирург убирает поврежденную часть диска и устраняет компрессию спинномозговых нервов или сосудов;
- микроэндоскопическая дискэктомия – малоинвазивная процедура, наиболее предпочтительный вариант; ее цель и результаты такие же, как в предыдущих двух вариантах, но травматизация во время операции минимальна за счет отсутствия крупных разрезов и, как следствие, снижения вероятности повредить в ходе процедуры мягкие ткани.
Вспомогательный метод лечения, практически никак не влияющий на ситуацию в целом. Чаще всего используется лечение теплом (если нет выраженных воспалительных процессов), воздействие лазером, грязелечение, лечебные ванны.
Иногда применяется гирудотерапия (лечение пиявками) и иглорефлексотерапия (которая хорошо сочетается с классическим поверхностным массажем). Многие пациенты используют еще и магнитотерапию, но в исследованиях она не показала должной эффективности в устранении симптоматики грыжи.
к меню ↑
Основа основ лечения, без которой любая медикаментозная терапия или даже операция бессмысленны. И речь идет не о классической зарядке, а о специально и индивидуально подобранной под каждого пациента лечебной физкультуре.
Лечебная физкультура позволяет укрепить мышечный корсет спины и, как следствие, снизить нагрузку на шейный отдел. Кроме того, регулярные занятия улучшают трофику и метаболизм, а также усиливают кровоснабжение тканей позвонков, препятствуя прогрессии заболевания.
к меню ↑
к меню ↑
Иногда в дополнение к описанным методикам пациенту назначают ходьбу в бассейн. И действительно, плаванье крайне полезно для позвоночника и малотравматично, так как в воде нагрузка на все отделы позвоночника существенно снижается.
Можно носить ортопедический корсет (воротник) для шеи, чтобы снизить с нее нагрузку. Самым популярным корсетом является воротник Шанца, доступный в любой аптеке. Но на постоянной основе носить воротник нельзя – атрофируются мышцы шеи, поэтому его нужно использовать не более трех часов в сутки.
Для отвлечения боли можно применять перцовые пластыри, наклеивая их на заднюю сторону шеи. Они весьма безопасны и дешевы, поэтому могут использоваться на постоянной основе. Однако носить их более двух часов подряд не рекомендуется из-за возможности развития контактного дерматита или ожога кожных покровов.
к меню ↑
5 Куда и к какому врачу обращаться при грыже позвоночника?
Если у вас есть подозрения на грыжу шейного отдела, нужно обращаться к терапевту (семейному врачу). Далее из собственных соображений он направит вас либо к ортопеду, либо к травматологу или даже к неврологу.
Лечение умеренно или средне протекающей грыжи небольших размеров возможно силами только одного специалиста (обычно ортопеда). Если же заболевание запущенно, то обычно требуется консультация сразу с несколькими специалистами (включая иногда и сосудистого хирурга, если есть подозрения на компрессию позвоночных артерий).

Для купирования болей можно использовать прогревающие средства
Мануальные терапевты, остеопаты и гомеопаты лечением таких заболеваний не занимаются, равно как и тренера в фитнес или тренажерных залах.
к меню ↑
6 Меры профилактики
Существуют рекомендации по профилактике грыжи шейного отдела, которые позволяет предотвратить развитие болезни даже у тех людей, которые находятся в группе риска. Правила просты и по большей части связаны с бытовыми привычками.
- Нужно избегать вынужденных неудобных положений головы.
- Как можно чаще проводите разминку (гимнастику) шеи, особенно при работе за компьютером.
- Держите спину ровной, не сутультесь.
- Спать желательно на жесткой постели с маленькой и средней по жесткости подушкой.
- Не нагружайте позвоночник сверх меры (независимо от того, на какой именно отдел будет приходиться нагрузка).
Учтите: даже идеальное исполнение всех перечисленных правил не дает стопроцентной гарантии того, что болезнь не разовьется. Бывают и идиопатические случаи грыжи, когда причину или даже предрасполагающие факторы обнаружить не удается.
Читайте также:


