Гной и опухоль на шее
Внезапное или постепенное появление вздутия или опухоли на любом участке тела должно сразу же насторожить человека. Ведь разрастание органов или их частей не является нормой. Поводом для беспокойства служит опухоль на шее, которая может являться симптомом многих патологий. Зачастую вздутие этого участка тела связано с увеличением лимфатических узлов или щитовидной железы. Реже опухоль на шее имеет другое происхождение. Независимо от того, почему она появилась, необходимо срочно проконсультироваться с доктором. Чаще всего пациентов с такими новообразованиями направляют к онкологу. Ведь любое вздутие на теле может свидетельствовать о развитии рака. Тем не менее не стоит заранее паниковать, первым делом нужно показаться доктору и пройти необходимые обследования.
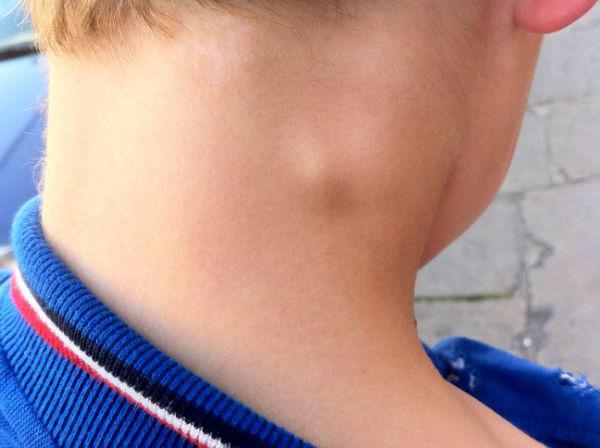
Почему появляется вздутие на шее?
Ответить на вопрос: "Каковы симптомы, причины и лечение опухоли на шее?" может только специалист. Первым делом врач должен определить, в чём причина появления вздутия. А также получить информацию о происхождении новообразования. Гипертрофические изменения каждого органа, находящегося в данной анатомической области, могут спровоцировать опухоль на шее. Симптомы также зависят от происхождения патологического выпячивания. В большинстве случаев, чтобы выяснить, почему появилось вздутие, необходимо провести гистологическое исследование. Оно заключается в отщеплении кусочка опухоли и рассмотрении его под микроскопом. Такой метод необходим, чтобы определить клеточный состав образования. Благодаря подобному исследованию можно узнать, какое происхождение имеет опухоль на шее, относится она к добро- или злокачественным. Лишь после получения ответов на данные вопросы приступают к лечению заболевания.
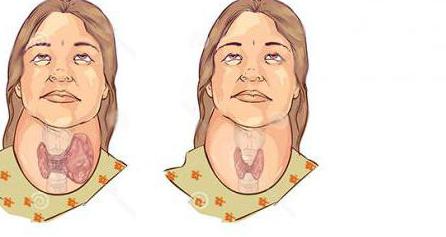
Опухоль на шее: причины появления
Поскольку в шейной области находится несколько органов, сосуды и нервы, происхождение опухоли может быть различным. Выделяют следующие причины появления выпячивания:
- Воспалительные заболевания ЛОР-органов. Чаще всего при острых или хронических патологиях горла, носа и уха происходит увеличение регионарных лимфатических узлов. Это бывает при фарингите, ларингите, ангине, гайморите, отите и т. д. Ведь отток от всех перечисленных органов осуществляется в лимфатические узлы шеи. Помимо того, причиной их гипертрофии могут стать стоматологические патологии.
- Доброкачественные новообразования органов шеи. Среди них чаще всего встречаются опухоли кожи и жировой клетчатки, сосудов и нервов. Также доброкачественные новообразования могут иметь органное происхождение.
- Инфекционные заболевания. К ним относят мононуклеоз, грипп, дифтерию. Также увеличение лимфоузлов возможно при поражении их бактериями туберкулёза.
- Травмы шейной области. В этом случае наблюдается небольшой отёк или припухлость кожи.
- Заболевания щитовидной железы. При нарушении функции этого органа часто развивается зоб. В некоторых случаях шея значительно утолщена с обеих сторон. Иногда встречаются узловые образования щитовидной железы. Тогда опухоль на шее имеется с одной стороны.
- Злокачественные новообразования. Рак любого органа может вызвать увеличение лимфатических узлов шейной области. Чаще всего там обнаруживают метастазы. Также злокачественному росту могут подвергаться сами органы шейной области (щитовидная железа, гортань, трахея, глотка, лимфатические узлы).
- Лейкозы – острые и хронические онкологические заболевания кроветворной системы.
Разновидности шейных опухолей

Как видите, этиология новообразований очень обширна. В связи с этим существует множество видов опухолей шеи. Они классифицируются по нескольким признакам. Наиболее важным считается клеточный состав образования. Бывает зло- и доброкачественная опухоль на шее. Причины и происхождение новообразования не так важны, как степень дифференцировки клеток. Ведь от этого зависит выбор лечения и прогноз для жизни. К доброкачественным опухолям шеи относятся:
- Папилломы. Они произрастают из верхнего слоя кожи.
- Липомы – доброкачественные образования, состоящие из жировой ткани.
- Фибромы. Состоят из волокнистой соединительной ткани. Могут образовываться как из тканей шеи, так и являться органными опухолями.
- Нейрофибромы.
- Лимфангиомы.
К злокачественным опухолям относят рак любого из органов шейного отдела. Чаще всего встречаются лимфомы и болезнь Ходжкина. Помимо этого, распространён рак щитовидной железы и полости рта. Увеличение шеи может наблюдаться как вследствие роста органной злокачественной опухоли, так и из-за метастазирования в лимфатические узлы. Чаще имеет место второй вариант.
Следует помнить, что не только новообразования могут вызвать опухоль на шее. Разновидности вздутий также включают и воспалительные заболевания лимфатических узлов. В большинстве случаев они обусловлены патологиями ЛОР-органов. Реже встречается локализованный лимфаденит, не связанный с другими заболеваниями.
Опухоль на шее: симптомы
Симптоматика зависит от причины появления и разновидности опухоли. Наиболее выраженная клиническая картина наблюдается при лимфадените. При заболеваниях горла отмечаются такие симптомы, как боль с одной или двух сторон, гиперемия миндалин, появление гноя, затруднения глотания и повышение температуры тела. При этом увеличивается именно тот лимфоузел, которому который "отвечает" за пораженный орган. При пальпации он гипертрофирован, не спаян с окружающими тканями. Отмечается локальное покраснение и повышение температуры над лимфатическим узлом.
При доброкачественных новообразованиях области шеи симптомы часто отсутствуют. Единственным клиническим признаком является увеличение одной из сторон. Если гипертрофия выражена значительно, то могут возникать симптомы сдавления органов. Это проявляется изменением голоса, затруднением глотания, неприятными ощущениями при наклонах и поворотах головы.
Симптомы раковых опухолей зависят от локализации очага. Чаще всего это дисфагия, изменение голоса, боль при приёме пищи. Если опухоль шеи возникла вследствие метастазирования в лимфатический узел, то отмечаются симптомы раковой интоксикации. К ним относятся субфебрильная температура, потеря аппетита, снижение трудоспособности, ухудшение состояния.
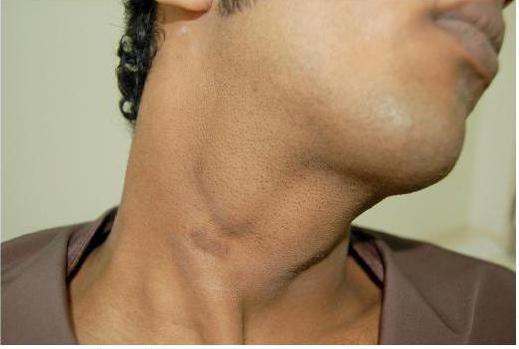
Вздутие на шее лимфоидного происхождения
В большинстве случаев опухоли шеи имеют лимфоидное происхождение. Такие образования могут встречаться как при воспалительных заболеваниях, так и при онкологических патологиях. В любом из этих случаев необходимо пройти обследование. Ведь увеличение лимфатических узлов может сигнализирвоать о множестве патологий, каждая из которых требует особого подхода к лечению. При множественных выпячиваниях можно заподозрить болезнь Ходжкина – рак шеи. Опухоль на шее при этом будет с обеих сторон и сразу в нескольких местах. При своевременном лечении это заболевание имеет благоприятный прогноз.
Опухоли шеи при поражении щитовидной железы
Если больной длительное время страдает заболеванием щитовидной железы и при этом отмечает появление узлового образования, необходимо срочно проконсультироваться с доктором. Выпячивание с одной стороны часто связано с разрастанием ткани органа. Тем не менее узловой зоб может перерасти в рак. Поэтому гистологическое исследование в данном случае необходимо.
Как диагностирую опухоли шеи?
Опухоль или вздутие на шее должен осматривать опытный специалист. Только он может определить, какой именно орган поражен. При воспалении лимфатических узлов диагностика ограничивается пальпацией. Если же врач подозревает наличие новообразования, необходимо инструментальное обследование. К нему относится УЗИ щитовидной железы, лимфоузла или других органов, пункция опухоли. В некоторых случаях показана биопсия и гистологическое исследование.
Дифференциальный диагноз
Отличить воспалительные процессы от онкологических заболеваний можно благодаря пальпации лимфоузлов, сопутствующим симптомам и инструментальному обследованию. При патологии щитовидной железы, помимо опухоли шеи, будут наблюдаться такие клинические проявления, как потливость, экзофтальм, тахикардия, раздражительность. Доброкачественные образования диагностируются посредством УЗИ и биопсии.
Лечение
Шишки на шее напрягают и пугают, хотя часто в них нет ничего опасного. Рассказываем, чем может оказаться простая шишка, как это выяснить и что делать дальше.

Шишка на шее может появиться по самым разным причинам: от обычной простуды или фурункула до злокачественных новообразований. Не паникуйте, если обнаружили уплотнение — сперва нужно разобраться в его природе.
Что это может быть?
Уплотнения в области шеи часто вызывают страх за здоровье — уж слишком близко крупные артерии, спинной и головной мозг. Но они не всегда опасны — злокачественные образования встречаются редко. Хотя, в любом случае, стоит перестраховаться и обратиться к врачу.
Относительно безопасные уплотнения это:
- Липома (жировик) — скопление жира в необычных для него местах. Такая опухоль абсолютно безопасна, но её можно удалить в косметических целях.
- Фурункул — гнойное воспаление волосяного фолликула. Появляется при ослабленном иммунитете, частых болезнях, недостатке витаминов и инфекциях при сахарном диабете. Фурункул развивается очень быстро и причиняет сильную боль. В больницу стоит обратиться при очень сильном отёке.
- Фиброма — доброкачественная опухоль, которая появляется на местах травм или царапин, куда попала инфекция. Она практически никогда не перерождается в злокачественную, совершенно безболезненна и безопасна.
- Увеличенные лимфатические узлы — постоянный спутник инфекционных заболеваний. Лимфаденит со временем проходят самостоятельно. Но если при нажатии на узел вы ощущаете боль и чувствуете на его месте плотные шарики, если есть температура— обратитесь к врачу.
Срочного вмешательства специалистов требуют такие новообразования, как:
- Атерома — закупорка сальной железы, обычно около волосяного фолликула. В ней скапливаются жировые клетки и эпителий, может начаться нагноение. Внешне атерому можно спутать с липомой, но она болезненна и отличается по цвету. Обычно атеромы появляются у людей, страдающих себореей, гипергидрозом или акне.
- Киста шеи — полое образование, заполненное жидкостью. Она опасна тем, что в ней может быстро развиться гнойный процесс и злокачественная опухоль.
- Нейрогенные опухоли — развиваются на окончаниях нервных стволов. Обычно они безопасны, но встречаются и злокачественные образования, лечение которых включает в себя химио- и радиотерапию.
- Лимфогранулематоз — злокачественное увеличение лимфатических узлов. Может долго оставаться незамеченным из-за хорошего общего самочувствия.
- Хемодектома — это разрастание клеток сосудов и нервов. Её очень тяжело удалить, часто во время операции приходится полностью иссекать артерии.
- Онкология соседних органов — могут быть поражены щитовидная железа, горло, гортань, трахеи. Именно от их болезни на шее чаще всего появляются метастазы. Их тяжело обнаружить на начальных стадиях, так как опухоль безболезненна и не вызывает дискомфорта. Её диагностику сможет грамотно выполнить только специалист.
Местоположение имеет значение
Шишка на шее может появиться где угодно: сбоку, сзади, под волосами, около позвоночника. Но некоторые виды шишек на шее можно легко определить именно по их местоположению.
Если вы обнаружили уплотнение в правой или левой части шеи, скорее всего это:
- липома,
- фурункул,
- лимфаденит.
Если шишка на шее сзади, особенно около позвоночника — стоит заподозрить нейрогенную опухоль и даже злокачественные образования. А атерома чаще всего располагается сзади на линии роста волос. Но может быть и на любом участке шеи, если там встречаются одиночные волоски.
Что поможет в диагностике?
Так как злокачественные новообразования на первых стадиях не вызывают неприятных ощущений, не откладывайте поход к врачу при первых симптомах.
В первую очередь желательно сделать МРТ-снимки шейного отдела (мягких тканей). Они помогут определить размеры образования, их связь с соседними тканями и сосудами. Специалисту будет проще поставить верный диагноз.
Выбор специалиста зависит от того, что из себя представляет уплотнение. При увеличенных лимфоузлах можно обратиться к терапевту, который сможет определить причину болезни и назначит лечение. Дерматолог поможет при кожных заболеваниях и проконсультирует по косметическим операциям, если вы хотите удалить безопасное образование. Некоторые заболевания, например, киста шеи, образуются около близкого очага инфекции: это может быть запущенный кариес, тонзиллит, ангина. В этих случаях надо будет посетить стоматолога и отоларинголога. Эндокринолог сможет помочь вам в случае заболевания щитовидной железы. К онкологу направят при подозрении на рак. А к хирургу можно обратиться по поводу новообразований, которые подлежат удалению и не лечатся медикаментозно.
Все врачи на приёме сначала проведут визуальный осмотр. Для качественной постановки диагноза пригодятся любые снимки и исследования, сделанные ранее. Однако вас могут отправить на дополнительные обследования, в том числе повторные снимки МРТ. Чаще всего для изучения образования используется УЗИ, рентген, магнитно-резонансная и компьютерная томография. Кроме того, вам могут назначить биопсию (забор образца ткани на анализ) и последующее гистологическое исследование.
Как вылечить шишку на шее?
Практически все образования можно удалить хирургическим путём. Но иногда в этом нет необходимости. Например, фурункулы, можно вылечить обеззараживающими и противомикробными средствами.
Уточните у врача характер вашего уплотнения. Если есть сомнения в его безопасности, нужно немедленно начать лечение. Основная проблема в том, что доброкачественные образования могут превратиться в злокачественные. А значит относиться к ним легкомысленно нельзя.
Можно ли избежать проблем?
К сожалению, не всегда. Склонность к липомам и фибромам передаётся по наследству, кисты и хемодектомы тоже не зависят от здоровья и образа жизни. Но с остальными видами опухолей можно бороться.
- Ведите здоровый образ жизни, откажитесь от вредных привычек: это в разы снижает риск заболеть раком.
- Вовремя лечите кожные болезни, относитесь внимательно к полученным травмам.
- Не откладывайте визит к врачу при обнаружении уплотнения — так можно избежать серьёзных осложнений.
Кроме того, желательно заниматься хотя бы лёгкой физической активностью и следить за общим состоянием здоровья. Ну а если вы всё-таки обнаружили у себя шишку в районе шеи — не волнуйтесь зазря. Сходите к специалисту, сделайте МРТ мягких тканей шеи и строго выполняйте рекомендации врача.

В шейной области крайне часто формируются гнойные процессы. Это связано с тем, что существует очень много инфекций на волосистой части головы, в ротовой полости, носоглотке, трахее и пищеводе. Одним из видов воспалительных заболеваний на шее является флегмона.
Описание болезни
Анатомическое строение шеи способствует очень быстрому распространению инфекционных и гнойных поражений по клетчаточным пространствам в область грудной клетки и черепа. Для органа характерна сильно развитая кровеносная и лимфатическая система. Мышцы, сосуды и нервы покрыты участками плотной соединительной ткани — фасцией. Особенности строения клетчаточного пространства шеи способствуют быстрому распространению воспалительного процесса. Из-за очень большого количества сосудов и нервов заболевания этой области опасны и часто могут привести к серьёзным осложнениям. Также особенности анатомии требуют компетентности хирурга, проводящего оперативные вмешательства. В области шеи существует пять фасций, а между ними сформированы щели различного размера, заполненные рыхлой жировой тканью. Гнойные заболевания чаще всего возникают именно в этих участках.

Существует пять фасций в шейной области и одно подчелюстное пространство
Флегмона шеи — это гнойно-воспалительное поражение тканей шейной области. Инфекция распространяется с током крови или лимфы или при различных открытых ранах. Последствия могут быть очень серьёзными и существует риск для жизни. Подвержены этому заболеванию все возрастные группы без исключения.

Вокруг флегмоны обычно формируется особая оболочка, с помощью которой организм пытается оградить соседние ткани от заражения
Классификация заболевания
В зависимости от локализации гнойного процесса выделяют следующие виды флегмон шеи:
- Поверхностная или подкожная чаще всего образуется из-за различных прыщей, фурункулов, гнойных ран. Болезнь сопровождаются болью в повреждённой области, повышением температуры и припухлостью. Очаг может быть расположен в шейных мышцах сразу под кожей.
- Флегмона ложа грудинно-ключично-сосцевидной мышцы обычно является следствием нагноения сосцевидного отростка височной кости, который имеет губчатое строение, а полости наполнены воздухом. Болевой синдром сильно выражен, припухлость формируется в шейной области, пациент часто наклоняет голову в сторону поражения.
- Флегмона надгрудинного клетчаточного пространства обычно начинается из-за воспаления лимфоузлов и гнойных поражений костей. Опухлость формируется в области ярёмной вырезки и иногда образуется своеобразный воротник.
- Флегмона подбородка очень болезненна и особенно чувствуется при движении челюстью. Часто сопровождается неприятным запахом изо рта.
- Флегмона сосудисто-нервного пучка шеи может начаться с первичного воспаления в нёбных миндалинах. Из-за усиленного давления на гортань наблюдаются проблемы с дыханием и проглатыванием пищи. Самым тяжёлым и опасным осложнением в этом случае может стать поражение крупных артерий и образование тромба в ярёмной вене.
- Флегмона предвисцерального пространства образуется между гортанью и трахеей. Припухлость нарушает положение головы и она может немного наклоняться назад. Лицо иногда приобретает синий оттенок.
- Флегмона заднего висцерального пространства формируется при различных механических повреждениях пищевода, появляющихся после оперативных вмешательств или при попадании инородных тел. Гнойный процесс может быстро поразить сонную артерию и шейные позвонки.
- Хроническая деревянистая флегмона Реклю развивается медленно и постепенно распространяется на близлежащие ткани. Температура редко сильно повышается, обычно она находится в норме, либо поднимается до субфебрильной. Характеризуется инфильтратом деревянистой плотности, поражающей всю переднюю и боковые стороны шеи. Чаще всего причиной возникновения являются стафилококки и стрептококки.

Флегмоны на шее могут образовываться в множестве различных локаций
По патогенезу можно выделить следующие виды флегмон:
- Серозная — это первая стадия воспалительного процесса. Активно привлекаются лейкоциты к очагу. Если лечение не было начато вовремя, то быстро происходит переход в более тяжёлые формы флегмоны. Граница между поражёнными и здоровыми тканями нечёткая.
- Гнойная флегмона сопровождается дегенерацией окружающих тканей из-за патогенных микроорганизмов и фагоцитарных ферментов. Происходит некроз и нагноение. Выделения имеют жёлто-зелёный оттенок. Формируются полости, язвенные образования и эрозивные поражения, которые покрыты гнойными выделениями. В случае снижения иммунитета процесс начинает перебрасываться на костную и мышечную ткани и приводит к их разложению. При осмотре после соскабливания мышцы не кровоточат.
- Гнилостная вызвана различными анаэробными бактериями, которые приводят к сильным неприятным запахам из-за выделения продуктов жизнедеятельности. В области поражения ткани приобретают коричневатый или зеленоватый оттенок, меняют свою консистенцию на гелеобразную и очень сильно пахнут. Продукты распада быстро проникают в кровяную и лимфатическую системы и приводят к распространению заражения. Может развиться различная недостаточность внутренних органов из-за сильной интоксикации.
- Некротическая флегмона крайне опасна для жизни пациента. Поражённые участки отмирают и начинают отторгаться организмом. Здоровые ткани отделяются лейкоцитарным валом.
- Анаэробная флегмона схожа по развитию с серозной, но при этом из очага воспаления продуцируются пузырьки газа. При пальпации слышен особый хрустящий звук, который носит название крепитации. Кровь сильно приливает к поражённому месту.
Причины и факторы развития
Флегмона шеи может формироваться из-за различных причин:
- очагов инфекции в зубах, поражённых кариесом;
- воспаления лимфоузлов;
- отитов;

Воспаление височной кости — осложнение запущенного отита

Воспаление шейных лимфоузлов — тревожный симптом, говорящий о патологических процессах в организме
Далеко не у всех людей при попадании инфекции в организм происходит образование флегмоны. У пациентов обычно наблюдаются предрасполагающие факторы:
- сниженный иммунитет;
- очень большое количество микроорганизмов, попадающих в место очага;
- сильная патогенность и болезнетворность бактерий;
- резистентность микроорганизмов к антибиотикам из-за их частого применения;
- частое формирование аллергических реакций на внешние раздражители;
- переливания крови;
- нарушения кровообращения, приводящие к застойным явлениям.
Симптомы
Основные признаки флегмоны обычно очень ярко выражены и заключаются в воспалении различных областей шеи, повышении температуры и общей интоксикации организма. Место гнойного поражения сильно опухает, приобретает красный оттенок, пульсирует, при пальпации очень болезненно.

Флегмона шеи сильно выделяется внешне и порой представляет собой крайне выраженное опухолевое подкожное образование
Также наблюдаются следующие симптомы:
- синюшность, желтушность или землистый оттенок кожных покровов лица;
- септический понос;
- асфиксия из-за сдавливания дыхательных путей;
- нарушение положения головы;
- снижение аппетита;
- беспокойство, раздражительность, нервозность;
- улучшение дыхания в лежачем положении;
- озноб, лихорадка;

Лихорадка — основной симптом воспалительного процесса
Диагностика и дифференциальная диагностика
В целом не существует проблем диагностики флегмоны шеи. Выявляется она достаточно легко и уже на этапе осмотра врач установит первичный диагноз. Обязательно назначается общий анализ крови, в котором выделяются следующие характерные симптомы:

Анализ крови обязателен при диагностике гнойного воспалительного процесса
Также проводится бактериологическое исследование для определения инфекционного агента, который привёл к формированию флегмоны. Затем изучается его чувствительности к антибиотикам.
Показатели биохимического анализа крови выявляют следующие отклонения от нормы:
- увеличение глобулинов;
- уменьшение альбуминов;
- повышение уровня С-реактивного белка;
- повышение мочевины и других азотистых продуктов.
Эндоскопическое исследование и рентген проводятся для изучения области поражения и диагностирования дополнительных очагов воспаления.
Дифференциальная диагностика проводится с целью исключить сепсис. Самым явным признаком флегмоны является улучшение самочувствия после вскрытия нарыва и удаления гноя.
Лечение
При первых симптомах образования флегмоны следует незамедлительно обратиться к хирургу или отоларингологу. Если развились дыхательные нарушения, необходимо срочно вызывать скорую помощь, так как существует угроза жизни. Ни в коем случае нельзя пытаться вылечить это заболевание самостоятельно, гнойный процесс настолько быстро может перекинуться на соседние ткани, что промедление существенно снижает шансы на выздоровление.
Исключительно лекарственное лечение флегмоны обычно назначается на ранних стадиях заболевания.

Меронем — мощный антибактериальный препарат, активный в отношении большинства микроорганизмов
В течение всего периода обязателен приём антибиотиков широкого спектра действия. Приблизительное время применения лекарств — 5–10 дней. Если по истечении срока не наблюдается положительная динамика, проводят замену препарата.
Также больному назначаются иммуномодуляторы и лекарства для устранения интоксикации. Используется обильное питьё и могут быть поставлены капельницы для очищения крови (глюкоза, физиологические растворы).
Специальные ферментные препараты позволяют ограничить область воспаления, восстановить кровообращение, улучшить обмен веществ, усилить действие антибиотиков и устранить продукты жизнедеятельности бактерий.
При заражении крови назначаются следующие мероприятия:
- плазмоферез, заключающийся в устранении плазмы из кровотока и очистке её от вредных веществ;
- гемосорбция — метод обеззараживания, при котором кровь выводится из сосудистого русла, прочищается фильтрами и возвращается обратно;
- лимфосорбция является схожей процедурой, но при ней очищается лимфа.

Очистка крови крайне важна, так как зачастую инфекция распространяется по всему организму
Обычно флегмона лечится оперативным путём. Хирург определяет участок, на котором будут сделаны разрезы разной величины. Из поражённой области удаляется гной, проводится прочистка окружающих тканей. Впоследствии могут устанавливаться дренажи для беспрепятственного оттока патологического отделяемого из раны.
Операция проводится крайне осторожно, так как высок риск повреждения сосудов, нервов и других жизненно важных анатомических образований шеи.

Устранение флегмоны в подъязычной области
Растительные средства не смогут заменить хирургическое и медикаментозное лечение. Попытки справиться с заболеванием самостоятельно приведут к ухудшению состояния. Чаще всего народными рецептами можно воспользоваться как дополнительным методом лечения во время восстановительного периода и исключительно с одобрения врача.
Прополис славится своими противовоспалительными свойствами и часто используется при различных инфекционных заболеваниях.
- Измельчите три столовые ложки прополиса и пять столовых ложек зверобоя.
- Добавьте 150–200 мл спирта или водки.
- Поместите полученную смесь в стеклянную бутылку, плотно закройте её и поставьте в тёмное место на неделю.
- Периодически встряхивайте настойку.
- Процедите, 50 капель смешайте со стаканом воды.
- Полоскайте ротовую полость по пять раз в день.

Зверобой полезен при воспалительных процессах
Гвоздика обладает противомикробным, дезинфицирующим и даже глистогонным эффектом.
- Три столовые ложки измельчённой гвоздики залейте литром кипятка.
- Оставьте настаиваться на один час.
- Процедите, промокните ватку и прикладывайте к воспалённой области один-два раза в день.
Возможные последствия и осложнения
Флегмона шеи при несвоевременном обращении к врачу может привести к очень тяжёлым последствиям:
- Медиастинит или воспаление средостения.
- Сепсис или общее заражение крови.
- Профузные кровотечения из-за разложения стенок сосудов под воздействием гноя.
- Асфиксия вплоть до полной остановки дыхания из-за сдавливания дыхательных путей воспалёнными тканями и гнойными образованиями.
- Лимфаденит или воспаление лимфатических узлов.
- Тромбофлебит вен.
- Рожа (рожистое воспаление) — кожное инфекционное заболевание.
- Перикардит — воспаление сердечной сумки.
- Тендовагинит — воспаление сухожилий.
Профилактика
Для избежания возникновения такого серьёзного заболевания как флегмона, стоит следовать следующим советам:
- проходите профилактические стоматологические осмотры, вовремя вылечивайте кариес;
- избегайте получения травм;
- при возникновении ранений обеззараживайте поражённый участок;
- повышайте иммунитет;
- занимайтесь спортом;

Занятия спортом — основа здорового образа жизни
Флегмона — это крайне опасное заболевание, которое требует незамедлительного обращения к врачу. Риск для жизни чрезвычайно высок и несвоевременно начатая терапия может вызывать даже летальный исход. Самолечение в этом случае полностью исключено. Пациент должен осознавать, что страх перед операцией не сравним с возможными осложнениями, при которых хирургическое вмешательство будет более обширным.
Читайте также:


