Гипермобильность шейного отдела позвоночника у ребенка
Гипермобильность позвонков встречается у людей любого возраста. Это патологическое состояние, при котором наблюдается их повышенная подвижность. Без своевременного лечения болезнь способна стать причиной тяжелых осложнений, например, неврологических расстройств. В клинике доктора Длина мы практикуем комплексный подход к терапии, который позволяет добиться полного выздоровления.
Врожденная и приобретенная формы гипермобильности позвоночника
Позвоночник состоит из отдельных костных позвонков, между которыми расположены межпозвонковые диски. Они укрепляются сложным связочным аппаратом: двумя продольными и короткими поперечными связками. Между позвонками расположены фасеточные, дугоотросчатые и унковертебральные суставы. Весь этот комплекс обеспечивает стабильность позвоночного столба, начиная с рождения ребенка.
Повышенная мобильность позвонков может иметь врожденный или приобретенный характер. В первом случае она связана с дефектами внутриутробного развития указанных структур, что приводит к симптомам гипермобильности. Они выявляются у ребенка в тот момент, когда он начинает держать голову вертикально и садиться.
Приобретенные формы патологии возникают у детей и взрослых людей. Как правило, они развиваются на фоне нескольких факторов риска, которые обуславливают гипермобильность.
Причины развития нарушений
У большинства больных встречается гипермобильность шейного отдела позвоночника. При этом причины патологии у детей и взрослых отличаются. В детском возрасте заболевание встречается при следующих факторах:
- пороки развития связок, сухожилий или хрящевых межпозвонковых дисков;
- слабость мышц спины и шеи;
- изменения в естественных изгибах позвоночника;
- преждевременное обучение ребенка тяжелым движениям — сидению и стоянию на ногах. При несформированном опорно-двигательном аппарате это может привести к гипермобильности;
- рахит;
- травмы во время родов.
Основная причина гипермобильности позвонков во взрослом возрасте — остеохондроз. Дегенеративно-дистрофические процессы в межпозвонковых дисках приводят к тому, что вертикальная ось позвоночника отклоняется, а сухожильно-связочный аппарат испытывает чрезмерные нагрузки. К дополнительным факторам риска относят: малоподвижный образ жизни, травматические повреждения шеи и поясницы, хронический миозит, искривления осанки, хирургические вмешательства на позвоночнике и другие факторы. При диагностике болезни важно выявить все факторы риска. Это необходимо для назначения эффективной терапии и профилактики обострений.
Симптоматика патологии
Гипермобильность позвоночника может встречаться в шейном и грудном отделах. Оба состояния отличаются друг от друга симптоматикой.
Изменения в шейных позвонках
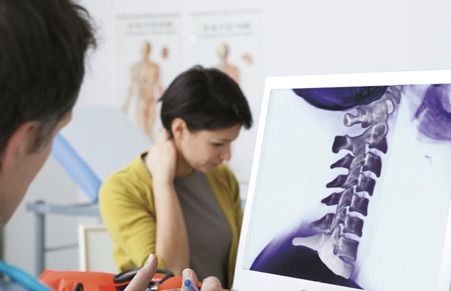
Гипермобильность долгое время протекает бессимптомно. Первый признак — ощущение щелчка, который возникает при наклоне головы. Важно отличать его от обычного звука в суставах, который наблюдается у здоровых людей. Для того чтобы выявить патологический симптом, человека просят сесть с прямой спиной на стул, а затем согнуть шею вперед, дотягиваясь подбородком до грудины. У здорового человека щелчок не возникает. При гипермобильности слышен характерный звук, а в области шеи отмечается напряжение мышц и дискомфорт.
- головокружения, возникающие при резкой смене положения тела, повороте головы или шеи;
- головная боль, сопровождающаяся повышением мышечного тонуса в области шейного сегмента;
- быстрая умственная утомляемость;
- сонливость в дневное время, которая сопровождается общей слабостью;
- изменения уровня кровяного давления;
- ухудшение зрения и слуха;
- вестибулярные расстройства.
При появлении указанных симптомов требуется сразу обратиться за медицинской помощью. Эффективная терапия возможна только на начальных этапах заболевания. Однако и при запущенных формах болезни врач выпишет лечение, способное улучшить состояние больного.
Гипермобильность поясничных позвонков
Патология часто встречается у людей, которые интенсивно занимаются спортом или тяжелым физическим трудом. В основе гипермобильности лежит остеохондроз, который прогрессирует в отсутствии терапии. При тяжелой и резкой нагрузке, резких движениях телом, корпус позвонка может сдвинуться по отношению к окружающим тканям. В этом случае у человека возникает сильный болевой синдром. Он связан со сдавлением корешка спинномозгового нерва.
Симптоматика при гипермобильности в поясничном отделе позвоночника включает в себя:
- нарушения чувствительности на коже ног и в промежности;
- частичное снижение мышечной силы (парезы) или их полное её отсутствие (паралич);
- нарушения функции мочевого пузыря, кишечника и других органов брюшной полости.
Указанная симптоматика усиливается постепенно, приводя к снижению качества жизни и инвалидности человека.
Осложнения заболевания
Гипермобильность позвоночника требует начала раннего лечения. Без своевременной терапии заболевание имеет тенденцию к постоянному прогрессированию и развитию осложнений. К основным негативным последствиям патологии относят:
- корешковые синдромы, связанные с защемлением корешков спинномозговых нервов между телами соседних позвонков;
- сужение спинномозгового канала с развитием тяжелого неврологического дефицита;
- остеоартроз в фасеточных, дугоотросчатых, унковертебральных суставах с деформациями;
- разрушение сочленения подвздошных костей, крестца;
- искривления, дегенеративные изменения в тазу;
- деформации позвоночника с нарушением осанки.
Указанные состояния приводят к существенному снижению уровня качества жизни, а также ухудшают профессиональную и социальную адаптацию человека. Для их предупреждения требуется грамотный подбор терапии без какого-либо самолечения.
Как устранить гипермобильность?
Основная задача лечения — устранить имеющиеся симптомы и причины появления повышенной подвижности. Добиться этого возможно только при комплексном подходе к терапии. В нашей клинике используются современные методики, которые одобрены ведущими специалистами в неврологии и вертебрологии.
В основе лечения — остеопатия и мануальная терапия. Это уникальные техники, которые основываются на комплексном восприятии организма больного как единого целого. Во время обследования остеопат изучает состояние опорно-двигательного аппарата пациента и обнаруживает участки с измененным тонусом. При его нормализации наблюдается полное исчезновение симптоматики. При этом области с нарушениями могут находиться вдали от позвоночного столба. Важное преимущество мануальной терапии и остеопатии — воздействие только руками врача, благодаря чему достигается высокая безопасность методика.
В клинике доктора Длина используют ди-тазин терапия. Это уникальный подход к устранению заболеваний костно-суставной системы. Ди-тазин терапия включает в себя три метода:
- мануальное воздействие на опорно-двигательный аппарат;
- фотодинамическое лечение, позволяющее локально улучшить кровоснабжение поврежденных тканей, ускорить их восстановление;
- лекарственный электрофорез с противовоспалительными и обезболивающими средствами.
Ди-тазин терапия рекомендуется всем пациентам с признаками гипермобильности. Этот метод имеет минимальный список противопоказаний, хорошо переносится в любом возрасте.
Вне острого периода заболевания больным назначают лечебную физкультуру, массаж и физиотерапию. Эти методы позволяют ускорить реабилитацию человека, предупредить двигательные осложнения в будущем. Все процедуры проводят под наблюдением специалиста.
Почему стоит лечиться в клинике доктора Длина?
Наши врачи имеют положительный опыт лечения гипермобильности позвоночника. Он связан с несколькими пунктами:
- использование высокоэффективных методов терапии, которые одобрены ведущими медицинскими организациями России и зарубежных стран;
- комплексный подход к заболеванию и здоровью пациента;
- индивидуальное назначение лечения.
Записаться на прием к нашим врачам возможно по телефону и с помощью заявки на нашем сайте.

Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Нестабильность шейного отдела позвоночника у детей часто сопровождается симптомами, которые достаточно просто спутать с иными физическими или психическими патологиями. При этом не вылеченное вовремя заболевание может спровоцировать развитие еще более серьезных нарушений в работе опорно-двигательного аппарата. Именно поэтому крайне важно знать симптоматику такого заболевания и основные принципы лечения ребенка.
Что представляет собой патология
Нестабильность шейного отдела позвоночника у детей, или ШОП, представляет собой патологию, при которой отдельные позвонки смещаются со своего физиологически-правильного положения по отношению к общей суставной оси. В результате этого возникает неконтролируемая свобода движения шеей и ее перекашивание.
Ввиду того, что шея является основной опорой для головы, а также весьма подвижной частью тела, патологические процессы, возникающие здесь, серьезно ухудшают качество жизни ребенка.

Патология функциональной нестабильности шейного отдела позвоночника условно разделяется на 4 вида:
- дегенеративная;
- диспластическая;
- посттравматическая;
- постоперационная.
Дегенеративная недостаточность проявляется при наличии серьезных заболеваний позвоночника. Часто она развивается в результате остеохондроза. Болезнь диспластического типа образуется при различных аномалиях строения и развития шейных суставов и тканей у ребенка. Посттравматический тип болезни проявляется после травм шейного отдела позвоночника. Очень часто это травмы, которые получил ребенок непосредственно в процессе своего рождения.
Постоперационная патология может развиваться как следствие проведенных хирургических операций на шейном отделе позвоночника.
Симптомы патологии
При появлении функциональной нестабильности шейного отдела позвоночника возникает неполноценное кровоснабжение головного мозга. По причине этого, а также ввиду значительного смещения суставов, симптомы патологии практически всегда проявляются довольно ярко. К основным из них относятся:
- частые головные боли различной интенсивности;
- явный дискомфорт в области шеи;
- снижение подвижности шеи;
- слабый плечевой сустав и руки;
- кривошея;
- отставание в психомоторном и речевом развитии;
- повышенная утомляемость;
- отсутствие усидчивости;
- проблемы с памятью;
- слабая координация внимания.
В некоторых случаях, когда из-за смещения позвонков происходит передавливание спинного мозга, к основным признакам патологии может добавляться парез, а также непроизвольное вздрагивание отдельных мышц.
Причины развития заболевания
Чаще всего такая проблема как функциональная нестабильность ШОП возникает в результате различных родовых травм. При этом к основным факторам риска относятся такие явления:
- стремительная родовая деятельность;
- слабая родовая активность;
- обвитие пуповиной.
Если ребенок рождается весьма быстро в процессе стремительных родов, довольно часто родовые пути не успевают полностью открыться и малыш испытывает серьезное давление на тело, особенно в области шеи. В результате повреждаются шейные позвонки, и данное явление часто сопровождается отеками и незначительными кровоизлияниями. В некоторых случаях может быть сломана ключица, либо повреждается плечевое сплетение.

При слабой родовой деятельности голова и шея малыша также подвергается сильному давлению. Это происходит по причине застревания в родовых путях, а также из-за длительного пребывания ребенка без околоплодных вод. Такое явление помимо повреждения шейных позвонков также провоцирует возникновение отечностей и внутренних кровоизлияний.
Обвитие пуповиной является серьезной предпосылкой к нестабильности ШОП. Передавливая шею во время родов, пуповина может легко сместить еще слабые позвонки. Сложность диагностирования в таком случае заключается в отсутствии явных симптомов повреждений до наступления возраста 3-5 лет.
Помимо этого, патология в раннем детском возрасте может возникнуть при таких обстоятельствах:
- роды с неправильным предлежанием плода;
- перекручивание головы ребенка при родах практически на 180 0 ;
- использование акушерских щипцов для извлечения ребенка во время родов;
- вес при рождении более 3700 кг.
В более позднем возрасте у детей может появиться функциональный синдром нестабильности шейного отдела позвоночника при различных травмах в виде ударов и падений. Помимо этого, патология может проявиться при остеохондрозе шейного отдела и непомерных физических нагрузках.
Диагностика
Процесс выявления патологических отклонений в шейном отделе позвоночника, при подозрении на нестабильность ШОП, выполняется поэтапно:
- Проводится тщательный клинический осмотр.
- Выполняется обследование с помощью рентгена или аппарата Доплера.
Проведение исследований нестабильности шейного отдела можно выполнять и с помощью аппарата МРТ. Однако такие меры практикуются крайне редко, ввиду отсутствия необходимости в объемном рассмотрении шейного отдела для точного определения наличия патологии.
Для определения патологии с самого раннего возраста, опытный врач-невропатолог проводит внимательный внешний осмотр лица ребенка. При выявлении синдрома Бернара-Горнера, при котором появляется некоторое сужение глазной щели и зрачка, а также происходит некоторое западание глазного яблока, можно косвенно подтвердить наличие травмы шейного отдела позвоночника. Такое явление возникает ввиду того, что нервные окончания, идущие к глазным мышцам, проходят через шейный отдел позвоночника.
Помимо этого, подтверждением диагноза при первичном клиническом осмотре ребенка является такое явление, как нейрогенная кривошея. Однако более явным такой симптом становится в возрасте старше 5 лет. В это же время уже могут использоваться и другие методы первичной диагностики:
- явное напряжение предплечных мышц при их ощупывании. В таком случае ребенок неспособен отжаться от пола, а также подтянуться к перекладине;
- асимметричное напряжение шейных мышц, особо заметное при ощупывании;
- возникновение боли при надавливании на остистые отростки позвоночника и верхний отдел шеи;
Одним из самых явных симптомов нарушений ШОП, является ограниченность наклона головы в любую из сторон.
Для подтверждения диагноза нестабильности шейного отдела позвоночника практически всегда выполняется рентгеновский снимок в боковой проекции. При этом выполняется несколько снимков, показывающих функциональные возможности шеи. Для этого ребенка снимают с опущенной головой, запрокинутой, а также достаточно часто делают снимки через рот. Это позволяет увидеть наличие подвывихов в основном позвонке.
Аппарат Доплера в процессе диагностики нестабильности шейного отдела позвоночника у ребенка выполняется в обязательном порядке. Данное исследование помогает выявить передавливание артерий, а также такие неблагоприятные явления как асимметричность кровоснабжения головного мозга и нарушения венозного оттока.
Лечение
Лечение такой патологии как нестабильность шейного отдела позвоночника у ребенка обязательно выполняется комплексно. Основная цель терапии в данном случае заключается не только в возвращении сдвинувшегося позвонка на физиологически правильное место, но и восстановление, а также усиление кровотока. Это важно для обеспечения головного мозга всеми необходимыми элементами для его полноценного питания и развития.
Терапия детской нестабильности ШОП может выполняться как консервативным способом, так и с помощью хирургического вмешательства. Консервативное лечение включает в себя:
- прием допустимых по возрасту обезболивающих, в случае необходимости;
- употребление сосудорасширяющих препаратов;
- использование ноотропов, по необходимости;
- прием седативных препаратов;
- регулярное ношение специальных поддерживающих воротников;
- лечебный массаж;
- посещение физиотерапевтических процедур;
- остеопатия;
- занятия лечебной физкультурой.
Лечебный массаж при детской нестабильности ШОП позволяет мышцам шеи максимально расслабиться и, тем самым, обеспечивает устранение болевого фактора. Помимо этого происходит улучшение кровоснабжения. Однако данный метод ни в коем случае не должен применяться при посещении остеопата.
При обнаружении такой патологии, важно систематически укреплять шейные мышцы ребенка. Для этого полезно заниматься плаваньем, гимнастикой и хореографией. Занятия легкими физическими упражнениями необходимы будут ребенку на протяжении всей его жизни.
Хирургический способ решения проблемы выполняется только в том случае, когда лечение, проводимое более 1,5-2 месяцев, не дает положительного результата, а лекарственные препараты переносятся ребенком плохо. Дополнительными показаниями к выполнению хирургического вмешательства, является наличие подвывихов, а также спинального и корешкового синдромов. В таком случае, для стабилизации шейного отдела позвоночника при его хирургическом вправлении, со стороны деформации устанавливаются специальные поддерживающие пластины.
Поскольку проблема нестабильности шейного отдела позвоночника у детей является достаточно серьезной патологией, ее лечение должно проводиться исключительно под контролем опытного врача-невропатолога. Только так можно обеспечить выздоровление ребенка и значительное улучшение качества его жизни.

Синдром гипермобильности позвонков характеризуется сохранением их формы, размеров, положения друг относительно друга, нормальным положением суставных поверхностей и сохранением функции за исключением того, что амплитуда движений между позвонками оказывается значительно выше, чем в среднем по популяции в данном возрасте.
Сам по себе термин гипермобильность означает повышенную подвижность, а в случае, когда данные изменения наблюдаются в позвоночнике, то изменения характеризуется увеличением амплитуды движения именно в межпозвонковых сочленениях.

Причины возникновения
Нет каких-либо строго определенных причин возникновения гипермобильности позвонков. Считается, что это одно из проявлений особенности строения соединительной ткани, которое может быть как изолированным (изменения не наблюдаются в других суставах), так и быть генерализованным (амплитуда движений увеличивается и в других крупных и мелких суставах).
Состояние носит скорее наследственный характер. Считается, что оно наследуется в большей мере по женской линии и является проявлением синдрома дисплазии соединительной ткани. Существует и теория, согласно которой гипермобильность суставов (в том числе и межпозвонковых сочленений) является следствием нарушения внутриутробного развития.
Чем проявляется гипермобильность
Как правило, гипермобильность заметна по тому, какие движения может выполнять ребенок (состояние зачастую диагностируется именно в детском возрасте). Нередко подобные способности ребенка расцениваются как талант в акробатическом или танцевальном направлении. На самом деле хорошая растяжка и возможность практически полностью выгнуть позвоночник в обратную сторону – это следствие выраженной гипермобильности, которая впоследствии может привести к серьезным осложнениям.
На фоне данного состояния могут формироваться и искривления позвоночника, прежде всего, сколиоз, и возникать спондилолистез (смещение позвонков), формируются межпозвоночные грыжи, нередко возникает выраженная боль в спине при нагрузках, которая проходит в состоянии покоя, что зачастую связано именно со сдавлением нервов костными и хрящевыми структурами из-за гипермобильности.
Нельзя сказать, что при данном синдроме присутствует какая-то специфическая клиническая картина, а по наличию тех или иных симптомов можно поставить правильный диагноз. Однако очень хорошая растяжка, начальные признаки деформации позвоночника и боль, возникающая при нагрузках, особенно в раннем возрасте, должна насторожить и настроить, по крайней мере, на обследование для постановки точного диагноза.
Насколько опасна гипермобильность позвонков
Сама по себе гипермобильность не представляет опасности, если не имеют место какие-либо осложнения. В частности, если не произошло деформации позвоночного столба, формирования грыж и развития других заболеваний позвоночника.
Важно следить за состоянием позвоночника и отказаться от избыточных физических нагрузок, а также проводить лечение, но уже после постановки диагноза.
Как правило, подозрение на гипермобильность позвонков требует проведения комплексного обследования, поскольку наличие других признаков дисплазии соединительной ткани, а также использование специальных диагностических тестов позволяет с одной стороны подтвердить наличие данного диагноза, с другой – исключить другие возможные причины подобных проявлений.
Подходы к лечению
Использование препаратов в таблетках или инъекциях зачастую не приносит желаемого результата, хотя в зависимости от наличия сопутствующей патологии и изменений в других тканях подобное лечение может назначаться. Нередко применяются обезболивающие средства, препараты кальция, назначается противовоспалительные препараты, применяются хондропротекторы.
Залогом успешного лечения является комплексный подход с оценкой индивидуальных особенностей пациента, а также подбором наименее опасной схемы лечения, чего удается достичь за счет максимального сокращения количества препаратов и применения преимущественно альтернативных методик, лишенных побочных действий. К таким методам лечения относятся: массаж, физиотерапия, рефлексотерапия и лечебная физкультура.

Анатомическое строение каждого сустава человека определяет объем тех движений, которые он может выполнять. Основными физиологическими ограничениями являются: связочный аппарат, форма суставных поверхностей, мышечный корсет. При повреждении данных структур может наблюдаться гипермобильность позвонков в результате действия осевых нагрузок.
Нестабильность шейных позвонков является наиболее опасным процессом, который характеризуется выраженной неврологической симптоматикой.
Содержание материала
Понятия нестабильности и гипермобильности
Современная медицина различает два термина, определяющих нарушение суставных движений:
- Нестабильность позвоночного сегмента. Характеризуется неспособностью отдельного участка позвоночного столба выдержать определенную нагрузку без возникновения патологических признаков. Имеется в виду возникновение локальной боли, ограниченности движений и т. д. Выраженность этих симптомов определяется силой физической нагрузки и степенью нестабильности.
- Гипермобильность шейных позвонков — это патологическая подвижность суставов на рентгенограмме. То есть она является диагностическим признаком нестабильности, определяемым посредством функциональных позиций разгибания и сгибания.

Гипермобильность шейных позвонков может вызывать множество неприятных ощущений в области шеи, иногда переходя на соседние области
Важно! Для определения гипермобильности позвонков делается рентген позвоночника пациента в боковой проекции при максимальном сгибании и разгибании. Далее проводится анализ смещения позвонков относительно друг друга, сравниваются отклонения от срединной оси, что позволяет выявить степень патологии.
Нестабильность сегмента может наблюдаться и без гипермобильности, ровно как и гипермобильность может возникать без наличия симптомов нестабильности.
- Вправление копчика без операции через прямую кишку
- Что делать при переломе копчика и сколько длится заживление?
Симптомы гипермобильности шейного отдела
Начало заболевания является типичным — возникает характерная боль в шее, заключающаяся в постоянном напряжении мышц, которые удерживают позвонок на месте. Причем на ранних стадиях боль может иметь малую интенсивность и причинять пациенту незначительный дискомфорт.
Рекомендуем прочитать статью о лечении перелома шейных позвонков и добавить статью в закладки.

Первый симптом нестабильности позвонков — характерная боль в шее, которая может появиться в результате сдавливания артерии
Важно! На ранних стадиях болевой синдром возникает вследствие длительных физических нагрузок или сгибания/разгибания шеи. В редких случаях боль может переходить на соседние части тела.
Начальная стадия патологии практически в половине случаев сопровождается деформацией шеи. Данное нарушение может с течением времени как исчезнуть, так и в значительной степени усугубиться. А без правильного лечения симптомы со временем начнут усиливаться. Современная медицина выделяет два синдрома, способных сочетаться в различных вариантах:
Важно! Если такое сдавливание является двусторонним, то пациент утрачивает контроль над актами дефекации и мочеиспускания, когда недержание чередуется с задержками. Во избежание такой картины следует своевременно обращаться к врачу, который и определит тактику лечения.
- Всё о симптоматике и причинах остеохондроза в грудном отделе
- Лечение и реабилитация при компрессионном переломе грудного позвонка
Причины гипермобильности позвонков

Чаще всего гипермобильность возникает ввиду травмы
Гипермобильность и нестабильность шейных позвонков могут возникать ввиду таких факторов:
- Посттравматический, когда на определенный отдел позвоночника воздействовала значительная физическая сила.
- Дегенеративный, нередко возникающий на фоне остеохондроза при нарушении кровоснабжения межпозвоночных дисков.
- Диспластический, при котором нарушается синтез структур межпозвонковых суставов.
- Послеоперационный, возникающий вследствие радикальных вмешательств в позвоночник.
Важно! Посттравматическая группа составляет 76% от всех вышеперечисленных.
Лечение
На сегодняшний день нестабильность шейных позвонков лечится посредством консервативных методов, направленных на укрепление связочного аппарата поврежденных позвонков. Ввиду этого проводятся такие мероприятия:
- Фиксация шейного отдела посредством воротника Шанца.

Фиксация шейного отдела посредством воротника
- Исключение каких-либо физических нагрузок на шейный отдел.
- Физиотерапевтические методы, целью которых является улучшение кровоснабжения в шейном отделе позвоночника.
- Нестероидная терапия для избавления от боли. Препараты могут приниматься как перорально, так и внутримышечно.
Важно! Если терапия оказалась неэффективной, проводится хирургическое вмешательство (спондилодез).

Проведение операции на шейных позвонках
Гипермобильность шейных позвонков встречается сегодня довольно часто и в большинстве случаев лечится консервативными методами. Хирургическое вмешательство является крайней мерой, поскольку носит калечащий характер, потому специалисты делают все, чтобы избежать данной операции.
Возникшая гипермобильность позвонков шейного сегмента вызывает острый болевой синдром и значительное ограничение подвижности. Причиной проблемы служит травма или дегенеративно-дистрофическое расстройство. На ранних стадиях течения избавиться от патологии можно с помощью выполнения комплекса лечебной гимнастики, а в тяжелых случаях пациенту требуется оперативное вмешательство.

Причины гипермобильности шейного отдела позвоночника
Вызывает гипермобильность шейного отдела позвоночника воздействие на организм человека таких факторов:
- травма шейной области в анамнезе;
- нарушение кровоснабжения межпозвоночных дисков;
- остеопороз позвонков;
- проведенные операции на позвоночнике;
- слабость мышечного корсета шеи;
- аномалии строения.
Частой причиной нестабильности является нарушение структуры фасеточных суставов.
Гипермобильность представляет собой значительную патологическую подвижность позвоночника. Она возникает вследствие структурных нарушений или слабости поддерживающего связочно-мышечного аппарата. У ребенка патология возникает часто в результате родовой травмы, а у взрослых является результатом ДТП. Дегенеративно-дистрофические нарушения в позвоночнике, сколиоз или остеохондроз могут также спровоцировать повышенную подвижность позвонков шеи.
Проявления
Основным симптомом гипермобильности шейного отдела позвоночника является сильный болевой синдром. Он развивается в результате ущемления нервных корешков смещенными костными структурами. Иногда боль развивается из-за гипертонуса мышц, который является компенсаторной реакцией, направленной на удержание шеи в нужном положении. Кроме этого, нарушается нормальная подвижность шеи, что вызвано сильным болевым синдромом и расстройствами суставного аппарата. Наблюдается изменение нормальной конфигурации области и искривление шейного отдела позвоночника.
Часто смещенные позвонки вызывают пережатие сосудистых образований. В результате развивается недостаточное поступление артериальной крови и гипоксия мозговых структур или застой венозной с отеком головного мозга. Это провоцирует когнитивные расстройства. У пациента появляется головная боль, головокружения, нарушение памяти и внимания. Возможны потеря сознания, частые скачки артериального давления, нарушение общего самочувствия и появление бессонницы. Нестабильность шейного отдела позвоночника у детей очень опасна, так как приводит к отставанию в умственном развитии.
Диагностика
Выявить гипермобильность шейного отдела позвоночника можно с помощью рентгенологического исследования, которое проводится после обследования травматологом или невропатологом. А также пациенту обязательно проводят общий анализ крови и мочи. Обнаружить нарушения в сосудистом русле поможет ультразвуковая диагностика с доплерографией. Наиболее точным методом, позволяющим выявить даже незначительные расстройства в любом из сегментов позвоночника, является магнитно-резонансная томография. При необходимости ее проводят с введением контрастного вещества, что позволяет лучше диагностировать сосудистые нарушения.
Как лечить?
Терапия гипермобильности заключается в полном устранении физических нагрузок на шею и ее иммобилизации с помощью воротника Шанца. Чтобы купировать сильный болевой синдром применяются нестероидные противовоспалительные препараты или гормоны. Кроме этого, больному показана физиотерапия с использованием грязелечения, иглоукалывания, гальванизации, электрофореза и лечебных ванн. Оперативное вмешательство используется крайне редко и состоит в укреплении позвонков с помощью фиксирующих пластин и аппаратов.
Общая терапия направлена на укрепление мышечно-суставного аппарата позвоночника.
При незначительной выраженности гипермобильности шейных сегментов позвоночника и отсутствии болевого и яркого воспалительного синдрома, для купирования проблемы применяется лечебная гимнастика. Упражнения должны быть подобраны опытным специалистом отдельно для каждого больного, в зависимости от локализации и особенностей выраженности заболевания. Выполнение ЛФК не должно вызывать боль или дискомфорт у пациента. Несомненными плюсами тренировок является возможность выполнения в домашних условиях и значительная эффективность при регулярном применении. Лечебная гимнастика помогает улучшить кровоснабжение и трофику в шейном отделе.
В острый период и в случае значительной выраженности болевого синдрома используют обезболивающие блокады. Кроме этого, применяются нестероидные противовоспалительные препараты в виде мазей и внутримышечных инъекций. Когда снять воспаление таким способом невозможно, то прибегают к использованию гормонов. А также применяют миорелаксанты, уменьшающие спазм мышц воротниковой зоны, поливитамины и хондропротекторы.
Оперативное вмешательство заключается в фиксации позвонков между собой или в установлении пластины вдоль шейного сегмента. Процедура называется спондилодез и является очень сложным и опасным вмешательством, поэтому к ее использованию прибегают редко. Фиксация позвонков показана при значительной выраженности деформации и опасности повреждения спинного мозга. После операции больному требуется длительный период реабилитации.
Читайте также:


