Гипермобильность межпозвоночных суставов это

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Симптомы
- Диагностика
- Лечение

Гипермобильность можно охарактеризовать как отдельный синдром, который нельзя назвать прогностически опасным. Тем не менее, он доставляет ряд неудобств пациенту, может стать причиной серьезных осложнений, травм.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины гипермобильности позвоночника
Патология может иметь различные формы проявления. Клиническая картина довольно разнообразна. Чрезмерной подвижности может подвергаться позвоночник, суставы, внутренние органы. Опасность этого синдрома состоит в том, что он становится причиной быстрого изнашивания суставов, нередко заканчивается разрывами. Единого взгляда на этиологию и происхождение данного заболевания среди врачей до сих пор. Многие склоняются к мнению, что такое заболевание является генетически обусловленным. В основе патогенеза лежит нарушение структурных и функциональных особенностей белка, входящего в состав суставов и синовиальной жидкости, окружающей сустав. У многих пациентов нарушены процессы синтеза и обмена коллагена.

[7], [8], [9], [10], [11], [12]
Симптомы гипермобильности позвоночника
Клиническая картина отличается тем, что у человека развивается повышенная подвижность и гибкость в суставах.
Характеризуется повышенной подвижностью суставов, расположенных между позвонками. Основным симптомом является боль в спине. Основной причиной принято считать генетические нарушения в развитии позвоночного столба. Реже причиной становится родовая травма, аномалии внутриутробного развития. Есть и приобретенные формы этой патологии, которые возникают в результате травмы, воспаления. При такой патологии человек способен совершать довольно большую амплитуду движений в позвоночнике. Опасность состоит в том, что травмы могут развиваться и в ходе выполнения самого движения. Довольно часто на фоне повышенной подвижности развивается воспаление или отек окружающих мягких тканей. Часто такая патология приводит к вывихам, подвывихам, смещениям позвонков. Избыточная патология не дает человеку возможность поддерживать форму, часто заканчивается невозможностью совершать определенные виды движений, полной инвалидностью.
В основе патогенеза лежит нарушение обменных процессов на молекулярном уровне, при котором происходит нарушение обмена коллагена. Кроме того, заболевание сопровождается повреждением тканей, появлением очагов воспаления. Также необходимо учитывать, что причиной развития гипермобильности могут стать активные занятия гимнастикой, различными упражнениями на развитие гибкости. Гипермобильность часто является профессиональным заболеванием для балерин, гимнасток, артистов цирка.
Существенно возрастает риск развития гипермобильности в том случае, если у человека довольно высокая естественная гибкость, которая дополнительно разрабатывается при помощи специальных упражнений. Данное заболевание свойственно и многим мужчинам, занимающимся боевыми искусствами.
Для того чтобы поставить диагноз, достаточно провести функциональные тесты. Обычно лабораторных и инструментальных исследований не требуется. Лечение комплексное и включает специальный двигательный режим, медикаментозную терапию, массаж, физиопроцедуры.
Избыточная подвижность суставов перегружает позвоночник, стирает диски. Постепенно развиваются и воспалительные процессы, в которые вовлекаются окружающие ткани, нервные волокна. Постепенно окружающие ткани подвергаются отеку, воспалению, в результате чего боль и нарушение функции только прогрессирует. Постепенно может происходить иррадиация боли, она распространяется и на другие участки спины. Нагрузка ложится и на паравертебральные мышцы, расположенные вдоль позвоночника. Их основная функция состоит в поддержании позвоночника в вертикальном состоянии, обеспечение положения. Поэтому на эти мышцы возрастает нагрузка. Это приводит к их воспалению, или развитию гипертрофированности. Мышцы пребывают в постоянном напряжении, в результате чего также нарушаются обменные процессы в них и появляется боль. Особенно ярко эта патология выражена у людей с высоким ростом. Часто развиваются осложнения с виде артроза. В пожилом возрасте развивается остеопороз.
Для этой патологии свойственна повышенная подвижность позвоночника в области шеи. Заболевание наиболее распространено в подростковом возрасте, поскольку в этот период происходит активная перестройка организма, нарушаются обменные процессы и гормональная регуляция. Наиболее тяжелым фактором риска в данной ситуации выступает нарушение синтеза коллагена, который и отвечает за гибкость и подвижность тех структур, в состав которых он входит.
Специфической терапии для данной патологии не существует. Обычно применяется комплексное лечение, которое позволяет сдерживать ситуацию, не допускать осложнений и нормализовать самочувствие человека. Наиболее эффективным методом лечения являются специальные физические упражнения (лечебная физкультура). Упражнения дают возможность компенсировать слабость связок, снять чрезмерную нагрузку с мышечной системы. Также положительное воздействие оказывает массаж.
Хирургическое лечение в большинстве случаев неэффективно. Оно не дает возможности устранить подвижность суставов, а тем более – не воздействует на весь позвоночник в целом. Операции не укрепляют позвоночник, а только позволяют провести работу с отдельным сегментом позвоночника. В результате нагрузка снимается с того сегмента, на котором была проведена операция. Тем не менее, существенно возрастает нагрузка на соседние участки позвоночника, а также на мышцы, которые поддерживают позвоночник в стабильном положении.

[13], [14], [15]
Для этого состояния свойственна повышенная гибкость и подвижность позвоночника в области поясницы. При этом очень часто возникают смещения, вывихи в этой области, повреждаются и стираются позвоночные диски.
Основное лечение сводится к применению физических упражнений. При этом наиболее эффективными являются компенсаторные упражнения, которые позволяют снизить нагрузку с ослабленных связок и укрепить мышцы, которые поддерживают позвоночник, образуя каркас. Физическая активность сопровождается выделением гормонов, в результате чего нормализуются обменные процессы, а также улучшается общее самочувствие человека. Кроме того, некоторые гормоны, например катехоламины, способны устранять болевой синдром.
Также при повышенной подвижности в области поясницы рекомендуется заниматься йогой, цигуном, поскольку эти практики оказывают оздоровительное воздействие на организм. Наилучшим образом подходят такие упражнения, которые требуют активных движений, тем не менее, выполняются в довольно медленном ритме, сопряжены с расслаблением. Всем этим требованиям и соответствует хатха-йога.
Определенный интерес представляет йоготерапия, которая при помощи специальных упражнений и правильного дыхания, может нормализовать патологические процессы. Также оптимальным вариантом будут занятия плаванием, пилатессом, каланетикой. Не стоит заниматься теми видами спорта, в которых основной упор делается на работу с суставами и развитие гибкости. Медикаментозная терапия и хирургические методы лечения в данном случае неэффективны.
В патологию вовлекается не весь позвоночник, а только отдельные его сегменты. При этом может наблюдаться чрезмерная подвижность в отдельных зонах позвоночника. Отличается тенденцией к пожизненному сохранению. Человек может только определенным образом поддерживать состояние, не допуская прогрессирования заболевания. Также можно выполнять определенные процедуры, направленные на поддержание нормального самочувствия. Проявляется чаще всего в молодом возрасте. Может стать следствием травмы.
Диагностика гипермобильности позвоночника
Отличается определенными трудностями в лечении и диагностики. Достаточно часто его путают с повышенной естественной гибкостью, как отдельным свойством организма. Часто обнаруживается совершенно случайно в ходе диагностики других заболеваний. В большинстве случаев внимание на патологию обращает сам врач, поскольку в процессе непродолжительного общения с врачом не всегда обращается внимание на повышенную гибкость суставов.

[16], [17], [18], [19], [20]
Лечение гипермобильности позвоночника
Лечение имеет определенную специфику и существенно отличается от лечения традиционных проблем с суставами.

Синдром гипермобильности суставов – это заболевание, при котором наблюдается избыточная подвижность, сочетающаяся с патологическими симптомами со стороны опорно-двигательного аппарата. Обычно пациентов беспокоят суставные и мышечные боли. Возможны синовиты, бурситы, энтезопатии, повторные подвывихи, ранние артрозы, другие проявления. Диагноз выставляется на основании анамнеза, данных клинического осмотра. Для исключения иных заболеваний назначаются лабораторные и инструментальные исследования. Лечение включает медикаментозную терапию, ЛФК, коррекцию режима дня и двигательной активности.
МКБ-10

- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение синдрома гипермобильности суставов
- Немедикаментозные методики
- Медикаментозные методы
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Синдром гипермобильности суставов (СГС) – патологическое состояние, которое следует отличать от асимптомной гипермобильности суставов (ГС), не сопровождающейся клиническими проявлениями. Распространенность СГС в популяции составляет около 4%. Женщины болеют чаще мужчин (5,6% и 1,9% соответственно). У 65% у пациентов имеются близкие родственники, страдающие тем же заболеванием, что свидетельствует о наследственной природе патологии. СГС ассоциируется с повышенным риском развития остеоартроза и других болезней костно-мышечной системы.

Причины
Генерализованная гипермобильность суставов – широко распространенное состояние. По данным исследователей, увеличение объема движений по сравнению со среднестатистической нормой выявляется у 6,9-31,5% жителей планеты, чаще – у женщин, уроженцев Азии, Африки, Ближнего Востока. В основе избыточной подвижности лежат мутации генов, отвечающих за формирование коллагена и тенаскина Х, которые входят в состав связок, сухожилий и суставных капсул.
Данная индивидуальная особенность передается по наследству, преимущественно по женской линии. Это нарушение – дисплазия соединительной ткани (ДСТ) потенцируется влиянием множества генов, при этом имеет значение уникальное сочетание аллелей обоих родителей, что объясняет значительную вариабельность проявлений ГС, неопределенную вероятность развития СГС, а также наличие или отсутствие симптомов соединительнотканной недостаточности со стороны других органов и систем.
Патогенез
Изменение структуры соединительной ткани приводит к снижению ее прочности и, как следствие – к повышению вероятности микротравм при физических нагрузках. Наряду с повторными микротравмами имеет значение снижение порога болевой чувствительности и наличие ортопедических аномалий, которые часто выявляются у больных с ДСТ – плоскостопия, дисплазии тазобедренных суставов, спондилолистеза, сколиоза.
Определенную роль играют вегетососудистые расстройства, которые также часто сопутствуют ДСТ. Все перечисленное обуславливает появление болей в мышцах и суставах на фоне физической активности. С возрастом проявления СГС усугубляются, потому что к врожденным аномалиям добавляются приобретенные патологические изменения – менископатии, энтезопатии, тендиниты, остеохондроз, развивающиеся на фоне базовых нарушений строения ОДС, повторных микротравм.
Симптомы
Первые симптомы обычно появляются в молодом возрасте. Больные предъявляют жалобы на мышечно-суставные боли после умеренной физической активности или незначительной травмы. Как правило, наибольшая интенсивность болей отмечается в голеностопных и коленных суставах. Признаки воспаления отсутствуют. Рецидивирующий характер боли вынуждает пациентов ограничивать двигательную активность, что ведет к детренированности, повышенной вероятности травматизации при физической нагрузке.
На фоне детренированности появляются мышечная слабость, повышенная утомляемость. Иногда после травм развиваются острые синовиты, типичными особенностями которых являются невоспалительный характер выпота и быстрое купирование симптоматики. Нередко беспокоят боли в спине. Интенсивность болевого синдрома может существенно варьироваться – от незначительных или умеренных болевых ощущений до упорных болей, существенно ограничивающих физические возможности пациента.
Поскольку СГС развивается на фоне врожденных нарушений синтеза белков, входящих в состав кожи, стенок сосудов, внутренних органов, у многих пациентов выявляются внесуставные проявления патологии. Типичными признаками являются чрезмерно растяжимая тонкая кожа, раннее развитие варикоза, появление синяков после незначительных травм. У некоторых больных обнаруживаются пролапс митрального клапана, опущение матки, почек, прямой кишки, грыжевые выпячивания различных локализаций.
Осложнения
У пациентов с СГС могут возникать повторные подвывихи суставов. Со временем боль начинает беспокоить даже при отсутствии значимых нагрузок, что связано с формированием менископатий, энтезопатий, бурситов, туннельных синдромов, других патологий. Отмечается повышенная вероятность раннего остеоартроза и остеохондроза. При манифестации вторичных поражений связочно-суставных структур жалобы видоизменяются, соответствуют клиническим проявлениям того или иного заболевания.
Наличие вегетативных нарушений, нередко выявляющихся при дисплазии соединительной ткани, утяжеляет течение болезни. На фоне постоянных артралгий, миалгий и дорсалгий, сочетающихся с обмороками, кардиалгиями, сердцебиением, ощущением нехватки воздуха, другими признаками вегетативной дисфункции, развиваются невротические расстройства.
Диагностика
Синдром гипермобильности суставов диагностируют врачи-ортопеды или ревматологи. Для выявления повышенной подвижности применяют так называемый счет Бейтона – совокупность признаков, которые обнаруживаются при проведении простых тестов, не требующих дополнительного оборудования:
- Переразгибание мизинца. Выпрямленный мизинец отклоняется к тыльной стороне кисти до образования угла 90 градусов.
- ПриведениеIпальца. Удерживая большой палец другой рукой, его можно подвести вплотную к предплечью.
- Переразгибание локтевого сустава. Предплечье отклоняется в сторону плеча до 10 и более градусов.
- Переразгибание коленного сустава. Угол между бедром и голенью составляет 10 или более градусов.
- Повышенная гибкость позвоночника. В положении стоя пациент может полностью положить ладони на пол, не сгибая колени.
За первые четыре положительных признака начисляется по 1 баллу с каждой стороны, за пятый – 1 балл. Наибольшее возможное количество баллов – 9. Используя результаты теста и данные анамнеза, выявляют СГС на основе определенных диагностических критериев:
1. Большие критерии:
- 4 и более балла по шкале Бейтона;
- жалобы на боли в 4 или более суставах на протяжении 3 или более месяцев.
2. Малые критерии:
- 1-3 балла по счету Бейтона для молодых пациентов и 0-2 балла для людей старше 50 лет;
- артралгии в 1-3 суставах или люмбалгии в течение 3 и более месяцев, спондилез, спондилолистез;
- наличие в анамнезе вывихов более чем в 1 суставе или повторных вывихов сустава;
- поражение околосуставных тканей: бурсит, тендинит, энтезопатия, эпикондилит и др.;
- высокий рост, худощавость, арахнодактилия, длинные ноги;
- изменения кожи: атрофии, чрезмерная растяжимость, стрии и т. д.;
- миопия либо нависающие веки;
- варикоз нижних конечностей, опущение внутренних органов, грыжи.
Для постановки диагноза необходимо 2 больших признака, 1 большой и 2 малых признака либо 4 малых признака. План обследования при подозрении на СГС определяется жалобами больных, может включать рентгенографию, КТ, МРТ различных сегментов, другие визуализационные методики. Для исключения ревматических болезней выполняют соответствующие лабораторные исследования.
Гипермобильность суставов, сочетающаяся с симптоматикой со стороны артикулярных, периартикулярных и мышечных тканей встречается при ряде других заболеваний, что обуславливает важность дифференциальной диагностики. В первую очередь СГС различают с синдромами Марфана и Элерса-Данлоса. В ряде случаев может потребоваться дифференцировка с синдромом Луиса-Дитца, несовершенным остеогенезом, иными патологиями.
Лечение синдрома гипермобильности суставов
Лечение СГС длительное, осуществляется в амбулаторных условиях. Центральное место в плане терапевтических мероприятий занимает коррекция образа жизни и режима физической активности. По показаниям немедикаментозные методы лечения дополняют лекарственной терапией.
При применении физиологических способов нормализации состояния больных важны комплексный подход и раннее начало лечения. Особое значение немедикаментозные методы имеют в терапии пациентов младше 20 лет, у которых нередко удается существенно уменьшить проявления СГС в течение дальнейшей жизни. Рекомендуются:
- Оптимальный режим дня. Включает достаточное количество сна, чередование периодов работы и отдыха, регулярное полноценное питание. Важной частью режима является ежедневная умеренная физическая активность для профилактики детренированности.
- Коррекция двигательных стереотипов. Предусматривает отработку правильной техники движений. Осуществляется врачами ЛФК. Направлена на исключение нефизиологических нагрузок, предупреждение перегрузок, повторной травматизации.
- Кинезиотерапия. Разрабатываются комплексы статических и динамических упражнений для укрепления мышц в проблемных зонах. Комплексы ЛФК выполняются вначале со специалистом, затем – индивидуально в домашних условиях, по показаниям дополняются остеопатией, миофасциальным релизингом, механотерапией.
- Фиксация. Производится индивидуальный подбор ортезов. В ходе подбора учитываются уровень активности пациента, локализация болевого синдрома, выраженность изменений в различных анатомических зонах.
- Физиотерапия. Назначается в период обострений. Направлена на ликвидацию болевого синдрома, стимуляцию восстановления тканей. Применяются лекарственный электрофорез, лазеротерапия, магнитотерапия, другие методики.
В большинстве случаев для устранения болевого синдрома достаточно немедикаментозных мероприятий в сочетании с использованием местных средств (гелей, мазей) с отвлекающим и противовоспалительным эффектами. При недостаточной результативности показаны:
- Стимуляторы белкового обмена. В перечень рекомендованных средств входят кальцитонин, аскорбиновая кислота, никотиновая кислота, витамины группы В, минеральные комплексы, другие препараты, способствующие активизации образования коллагена, обеспечению баланса окислительно-восстановительных процессов.
- Корректоры обмена глюкозаминогликанов. Применяются медикаменты из группы хондропротекторов – глюкозамина сульфат, хондроитина сульфат и др.
- Стабилизаторы минерального обмена. Используются средства, содержащие различные формы витамина Д (эргокальциферол, альфакальцидол и аналоги), препараты кальция.
- Корректоры биоэнергетического состояния. Назначаются лекарства, в состав которых входят фосфолипиды и полиненасыщенные жирные кислоты (лецитин), рибоксин, мельдоний, незаменимые аминокислоты.
Медикаментозную терапию проводят несколько раз в год курсами продолжительностью около 2 месяцев с интервалом между курсами не менее 2-3 месяцев. Обычно курс включает по одному препарату из каждой группы. В начале следующего курса средства заменяют. Прием лекарств чередуют с физиотерапией. НПВС при синдроме гипермобильности суставов применять не рекомендуют из-за незначительной выраженности воспаления и возможного негативного влияния медикаментов на состояние соединительной ткани.
Прогноз
Прогноз благоприятный. При соблюдении рекомендованного режима активности, выработке правильных двигательных стереотипов большинство больных ведет обычный образ жизни, полностью сохраняет трудоспособность. В отдельных случаях возможно тяжелое течение с повторными эпизодами нетрудоспособности, необходимостью индивидуальной адаптации, иногда – вынужденной сменой профессии.
Профилактика
Первичная профилактика не разработана из-за врожденного характера патологии. Вторичные профилактические меры включают раннее выявление и регулярное наблюдение пациентов с гипермобильностью суставов, индивидуальный подбор физических нагрузок, профориентацию, разъяснение особенностей течения болезни для предупреждения невротических расстройств, создания настроя на необходимость коррекции в течение всей жизни.
Что такое гипермобильность суставов?
Гипермобильность суставов означает, что некоторые или все суставы имеют необычно большой диапазон движений. Люди с гипермобильностью особенно податливы и способны двигать конечностями в положения, которые другие люди считают невозможными.
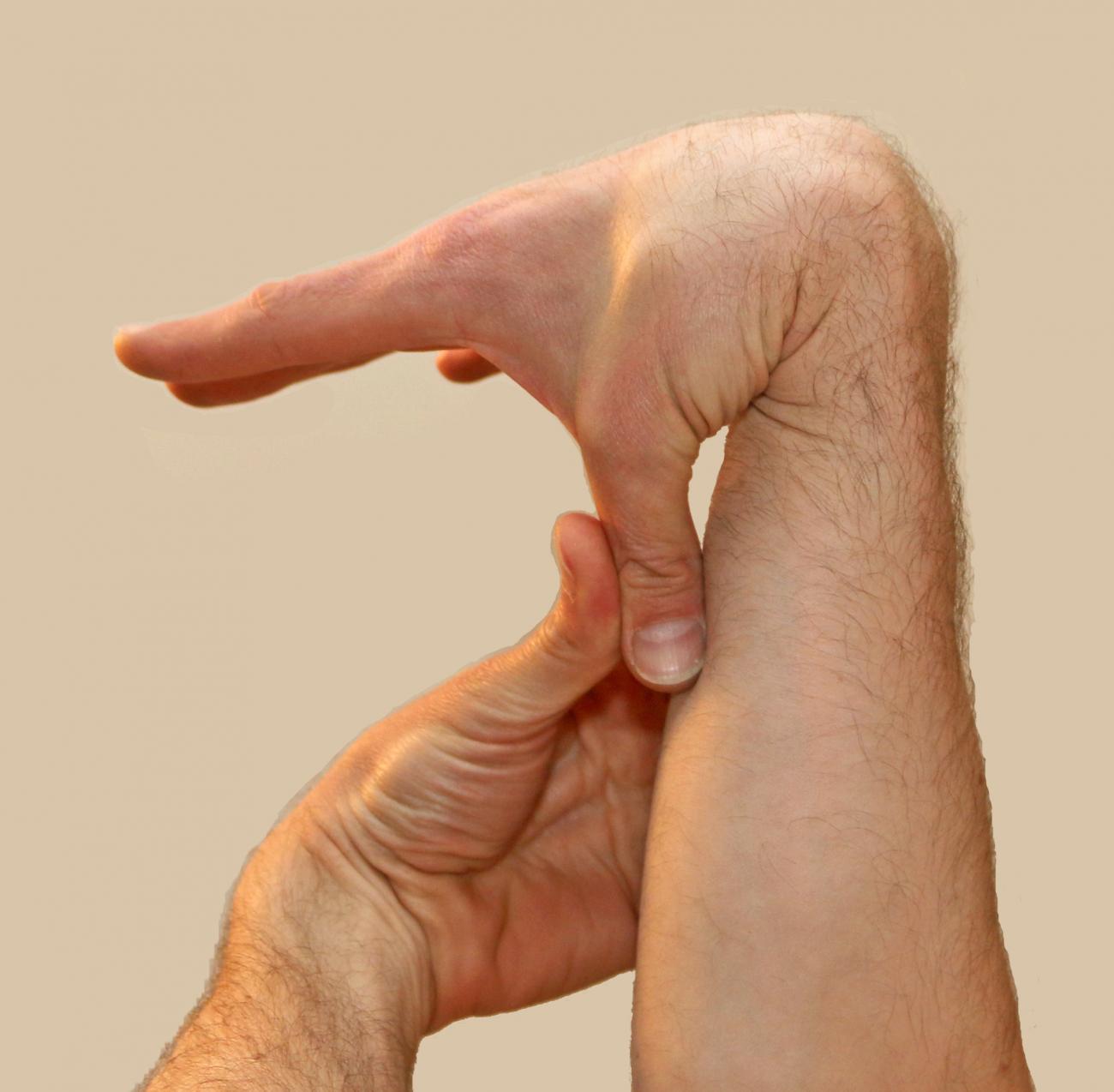
Многие люди с гипермобильными суставами не имеют никаких проблем и не нуждаются в лечении. Однако гипермобильность суставов может иногда вызывать неприятные симптомы, такие как:
- боль в суставах;
- боль в спине;
- вывих суставов;
- травмы мягких тканей, например, теносиновит (воспаление защитной оболочки вокруг сухожилия).
Если гипермобильность вызывает эти типы симптомов, ее часто называют синдромом гипермобильности суставов.
Гипермобильность суставов патология часто наследственная (протекает в семьях).
Считается, что одной из основных причин гипермобильности суставов является изменение типа белка, называемого коллагеном.
Коллаген находится во всем теле — например, в коже и в связках (жесткие полосы, которые связывают две кости вместе в суставе). Если коллаген слабее, чем должен быть, ткани в организме будут хрупкими. Это может сделать связки и суставы особенно рыхлыми и эластичными. В результате суставы могут расширяться дальше, чем обычно.
Иногда гипермобильность суставов является частью редкого и более серьезного состояния, такого как:
- Несовершенный остеогенез — состояние, влияющее на кости;
- Синдром Марфана — состояние, поражающее кровеносные сосуды, глаза и скелет человека;
- Синдром Элерса-Данлоса — состояние, вызывающее растяжение кожи и появление синяков на ней.
Насколько распространена гипермобильность суставов?
Считается, что это заболевание может в некоторой степени затронуть до 3 из 10 человек. Болезнь поражает женщин чаще, чем мужчин, потому что женские гормоны повышают гибкость.
Синдром Марфана поражает примерно 1 из 5000 человек.
Симптомы гипермобильности суставов
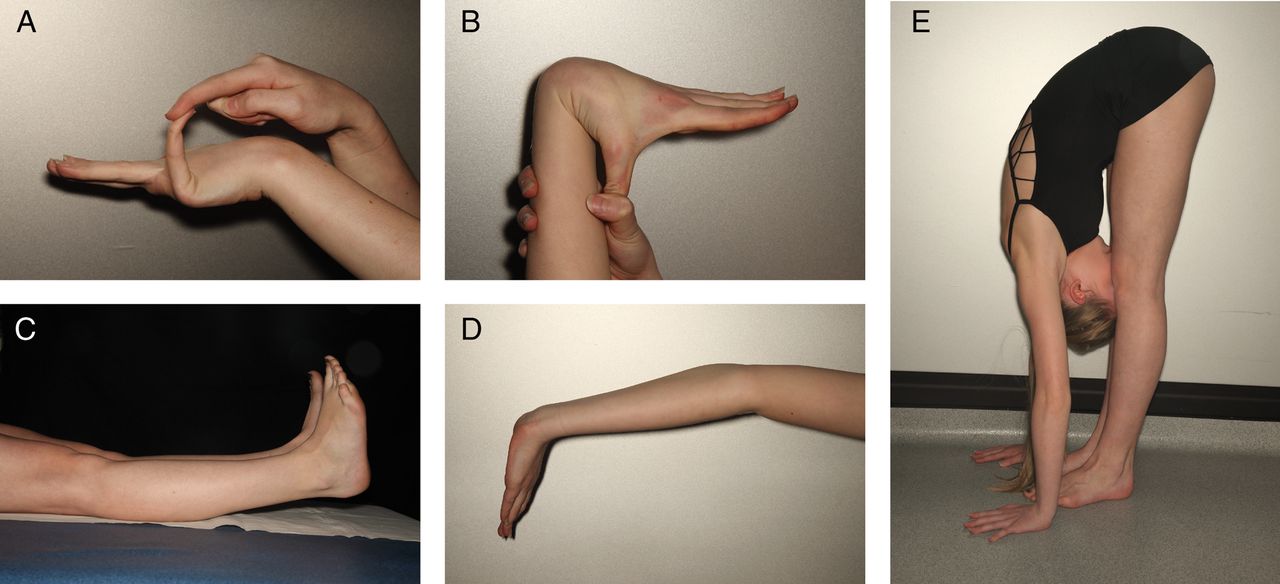
У многих людей с гипермобильными суставами мало или совсем нет проблем. Гипермобильность не обязательно означает, что будут какие-либо боли или трудности. Если есть болезненные симптомы, скорее всего, у вас синдром гипермобильности суставов.
Синдром гипермобильности суставов может вызвать:
- боли в суставах, особенно после физической работы или упражнений — это связано с перенапряжением суставной капсулы (структура, окружающая сустав) и связок (жесткие полосы, соединяющие две кости в суставе);
- боли в мышцах, потому что мышцы при гибких суставах работают более усерднее;
- боль в спине;
- склонность к ушибам и синякам;
- боль, усиливающая в течение дня и ночью после отдыха;
- усталость (крайне сильная усталость);
- ночные боли у детей.
Синдром гипермобильности суставов может быть вызван изменениями в коллагене (белок в соединительной ткани). В этом случае могут возникнуть другие сопутствующие заболевания или симптомы, так как коллаген есть во всем организме.
Если наблюдается гипермобильность суставов, которая является частью другого состояния, такого как синдром Элерса-Данлоса (растяжение кожи и легкие кровоподтеки), у вас также могут возникнуть дополнительные симптомы.
Люди с синдромом гипермобильности суставов могут иметь другие связанные состояния и симптомы, включая:
- синдром раздраженного кишечника (СРК) — расстройство, влияющее на пищеварительную систему, вызывая боль в животе, диарею и запор;
- недержание мочи — тип недержания мочи, возникающий из-за того, что мышцы тазового дна слишком слабы, чтобы предотвратить мочеиспускание;
- низкое кровяное давление (гипотония), которое может привести к обмороку;
- грыжи — внутренняя часть тела, органы, выпячивают через слабые участки мышц или стенки окружающей ткани;
- варикозное расширение вен — опухшие и увеличенные вены, обычно синие или темно-фиолетовые;
- плоскостопие — внутренняя часть ног (арка) не поднимается над землей, когда стоите;
- опущение век;
- тонкая или эластичная кожа;
- голубоватый оттенок белой части глаз (склеры);
- чувство беспокойства или нервозности.
Если у вас гипермобильные суставы, вы можете подвергнуться повышенному риску травмирования суставов, например, частично или полностью вывихнув их (когда сустав выходит из правильного положения). Суставы, особенно в плече, могут вывихнуться, если их чрезмерно растянуть. Вывихнутый сустав можно будет вернуть на место в больнице.
Также человек с гипермобильностью можете подвергаться повышенному риску травм мягких тканей, например, может возникнуть:
- теносиновит — воспаление (отек) защитной оболочки вокруг сухожилия; сухожилия — жесткие, эластичные шнуры, которые соединяют мышцы с костями;
- бурсит— воспаление бурсы, которая представляет собой небольшой заполненный жидкостью мешок, находящийся над суставами, а также между сухожилиями и костями;
- эпикондилит — состояние, поражающее наружную часть локтя, вызывая отеки и боль.
Причины гипермобильности суставов
Существует четыре фактора, которые могут способствовать гипермобильности суставов:
- форма концов костей;
- структура коллагена (тип белка, содержащийся в некоторых типах тканей);
- мышечный тонус;
- ощущение положения и движения суставов.
Они объясняются более подробно ниже.
Сустав — соединение двух костей. Форма костей определяет, насколько далеко вы можете двигать конечностями. Например, конечности будут более гибкими, если гнездо, в котором движется кость, например, плечо или тазобедренная кость, неглубокое. Неглубокое гнездо увеличит диапазон движения суставом.
Коллаген — тип белка, который содержится во всем теле — например, в коже и в связках. Связки — жесткие полосы соединительной ткани (волокна, поддерживающие другие ткани и органы в теле), которые связывают две кости вместе в суставе. Они укрепляют сустав и ограничивают его движение в определенных направлениях.
Если структура коллагена изменяется, он может быть не таким сильным, и ткани, содержащие коллаген, будут хрупкими. Это может привести к ослабленным или легко растягивающимся связкам. Могут быть затронуты все суставы, особенно колени и большие пальцы.
Изменения в структуре коллагена могут быть вызваны изменениями в генах. Гены — единичные единицы генетического материала, которые человек наследует от своих родителей. Они содержат генетические инструкции, которые говорят телу, как работать. Если генетические инструкции в генах меняются, это может изменить структуру коллагена.
Генов, влияющих на коллаген может быть несколько, и изменения в этих генах могут вызывать гипермобильность суставов.
Гормоны также, по-видимому, играют роль в гипермобильности суставов, поскольку женский гормон эстроген повышает гибкость, вероятно, путем воздействия на коллаген. Женщины могут обнаружить, что их суставы более гибкие до менструации и менее после менопаузы (когда менструация у женщин прекращается). Вот почему женщины более гибкие, чем мужчины.
Дети с гипермобильностью суставов могут иметь степень гипотонии (низкий мышечный тонус). Это чаще наблюдается у детей с расстройствами аутистического спектра (нарушения развития) и хромосомными нарушениями, такими как синдром Дауна. Синдром Дауна влияет на физическое развитие и вызывает трудности в обучении.
Вы должны чувствовать положение и движение суставов. Например, даже закрыв глаза, вы должны знать, согнута ли рука или выпрямлена. Медицинский термин для этого смысла — проприоцепция.
Однако, если у вас есть необычное чувство движения сустава, вы не сможете почувствовать, когда сустав слишком растянут, поэтому у вас будет более широкий диапазон движения.
Гипермобильность суставов может быть частью более серьезного основного состояния. Это часто наследственные заболевания, которые родители передают своим детям.
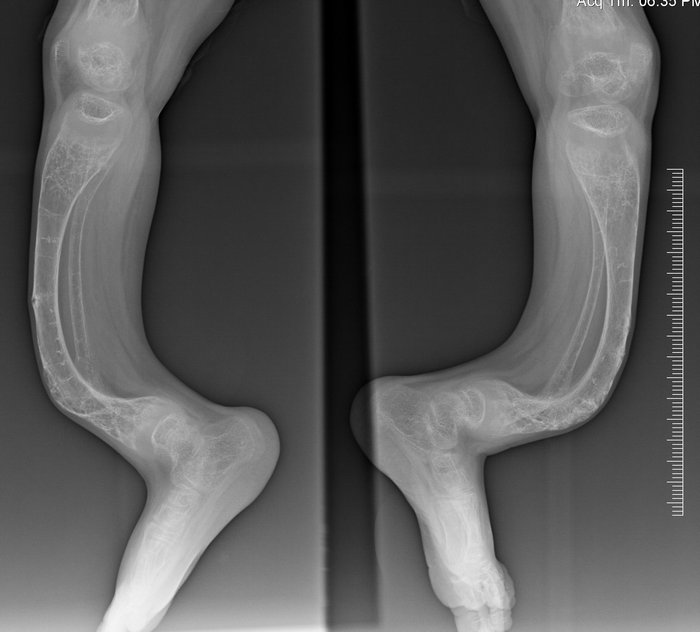
Несовершенный остеогенез является редким заболеванием, которое иногда называют болезнью хрупких костей, потому что оно вызывает хрупкость кости. Это состояние также может повлиять на зубы, вызвать потерю слуха и посинение склеры (белая часть глаз). Наиболее тяжелые формы несовершенного остеогенеза могут поражать 1 из 25 000 человек.
Синдром Марфана — состояние, поражающее соединительные ткани организма. Они обеспечивают поддержку и структуру других тканей и органов. Синдром Марфана может повлиять на:
- кровеносные сосуды, вызывая повреждение сердца;
- скелет, вызывая удлинение, тонкость конечностей;
- глаза, в результате чего прозрачная линза в передней части глаза встает в ненормальное положение (смещение линзы).
Примерно у 1 из 5000 человек есть синдром Марфана.
По оценкам, синдром Элерса-Данлоса поражает от 1 до 2 человек на каждые 10 000 человек.
Как и синдром Марфана, синдром Элерса-Данлоса также влияет на соединительную ткань, хотя различные типы синдрома вызывают слегка разные симптомы. Синдром Элерса-Данлоса может вызвать:
- образование синяков;
- эластичность кожи;
- плохое заживление ран, это приводит к шрамам;
- посинение склеры (белая часть глаз).
Диагностика
Если врач считает, что у вас возможна гипермобильность суставов, часто в качестве быстрого теста используется критерии Бейтона, позволяющая оценить диапазон движений в некоторых суставах.
Однако его нельзя использовать для подтверждения диагноза, так как важно обследовать все суставы.
Терапевт может также назначить анализ крови и рентген, чтобы исключить другие заболевания, связанные с болями в суставах, такие как ревматоидный артрит.
Если помимо гипермобильных суставов у вас имеются другие симптомы, терапевт может провести дополнительную оценку вашего состояния, используя критерии Брайтона, которые могут помочь определить наличие у вас синдрома гипермобильности суставов (СГС).
Лечение гипермобильности суставов
Если у вас гипермобильность суставов, которая не вызывает каких-либо симптомов, лечение не требуется. Однако вам может потребоваться лечение, если у вас синдром гипермобильности суставов и она вызывает такие симптомы, как боль в суставах.
В зависимости от симптомов состояние может лечиться рядом медицинских специалистов, в том числе:
- врач-терапевт;
- ревматолог — специалист по болезням, влияющим на мышцы и суставы;
- физиотерапевт — специалист по лечению различных заболеваний с помощью физических методов, таких как массаж, ультразвук и др. манипуляций;
- трудотерапевт — медицинский работник, который обучен определять потенциальные проблемные области в повседневной жизни больного, такие как одевание, и вырабатывать практические решения;
- ортопед — специалист по лечению деформаций и нарушений функций костно-мышечной системы.

Физиотерапия может использоваться людьми с гипермобильными суставами по ряду причин. Например, физиотерапия может быть использована для:
- уменьшения болей;
- улучшения мышечной силы и физической формы;
- улучшения осанки;
- улучшения чувство положения и движения тела (проприоцепция);
- исправления движение отдельных суставов.
Существует целый ряд физиотерапевтических методов, которые можно использовать. Например, может быть предложена программа упражнений, включающая в себя тренировку силы и равновесия, специальные техники растяжения и советы по стимуляции.
Работа включает в себя балансирование периодов активности с периодами отдыха. Это значит не переусердствовать или не выходить за пределы своих возможностей, потому что если вы это сделаете, это может замедлить прогресс выздоровления.
Одно недавнее исследование физиотерапии у детей с синдромом гипермобильности суставов показало, что общая программа по улучшению мышечной силы и физической формы была столь же эффективной, как и программа, направленная на конкретные суставы. У обеих групп детей в исследовании получилось значительно уменьшить боль.
Трудотерапия направлена на укрепление здоровья и благополучия людей посредством их повседневной деятельности. Если у вас гипермобильные суставы, профессиональный врач может помочь приспособить свой дом и образ жизни к своему состоянию.
Трудотерапевт поможет найти решение в выполнение задач дома или работе, снизив нагрузку на суставы.
Используя методы, которые предложит специалист по трудотерапии вы восстановите и улучшите свою независимость. Например, врач может предложить установить на кровати поручни, чтобы помочь садиться и вставать с кровати;
Плоские стопы (плоскостопие), где внутренняя часть стопы (арки) сплющены, часто ассоциируются с гипермобильностью. Это связано с тем, что арки ног разрушаются под весом тела из-за того, что связки (жесткие полосы соединительной ткани) на нижней части ног слишком ослабевают.
Изменение положения ног с помощью ношения стельки может уменьшить боль в колене и лодыжке.

Другим аспектом лечения синдрома гипермобильности суставов является использование лекарств для лечения боли.
Могут быть использованы безрецептурные обезболивающие, такие как парацетамол. Вам также может быть назначено лекарство, содержащие как парацетамол, так и кодеин, который является сильным обезболивающим средством.
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут быть использованы для облегчения любого отека сустава.
Обезболивающие и НПВП также доступны в виде гелей или спреев, которые можно наносить непосредственно на болезненные суставы.
Проверьте информацию, прилагаемую к лекарству, чтобы убедиться, что оно подходит вам. Например, ибупрофен следует использовать с осторожностью людям с:
Некоторым людям с гипермобильностью суставов может быть полезно направление к специалисту по боли – например, в клинику боли.
Операция не рекомендуется при гипермобильности суставов, потому что суставная ткань плохо заживает и может привести к остеоартриту (артриту, влияющему на хрящ в суставе). Исключением является случай разрыва (расщепления) сухожилий, которое подлежит хирургическому восстановлению. Сухожилия — жесткие, резиновые шнуры, соединяющие мышцы с костями.
Осложнения гипермобильности суставов
Люди могут иметь ряд осложнений с гипермобильными суставами. Они кратко обсуждаются ниже.
Люди с гипермобильностью суставов могут иметь немного повышенный риск развития остеоартрита. Это состояние, влияющее на суставы и вызывающее:
- легкое воспаление (отек) тканей в суставах и вокруг них;
- повреждение хряща, сильная, гладкая поверхность, которая выравнивает кости и позволяет суставам двигаться легко и без трения;
- образование костных отростков, которые развиваются вокруг края суставов.
Один обзор ряда исследований показал, что люди с гипермобильностью суставов подвергаются повышенному риску травм коленных суставов в результате контактных видов спорта. Это включает в себя такие виды спорта, как футбол, баскетбол и хоккей. Однако риск травмирования голеностопных суставов не был повышен.
Женщины с гипермобильностью суставов или такими заболеваниями, как синдром Марфана или синдром Элерса-Данлоса, могут быть подвержены повышенному риску пролапса тазовых органов. В этом случае органы внутри таза соскальзывают со своего обычного положения. Например, матка может соскользнуть во влагалище.
Если у вас гипермобильность суставов или одно из этих состояний, соединительные ткани в теле, которые обеспечивают поддержку и структуру для других тканей и органов, слабее, чем обычно. Они с большей вероятностью не смогут поддерживать внутренние органы, и у вас может быть выпадение органов.
Прогноз
С синдром гипермобильности суставов может быть очень трудно жить, потому что он может вызвать усталость и длительную боль. Люди могут также обнаружить, что для постановки правильного диагноза требуется время из-за широкого спектра симптомов, которые может вызвать синдром гипермобильности суставов.
Однако после постановки диагноза синдром гипермобильности суставов можно лечить с помощью смеси физических упражнений и физиотерапии (где физические методы используются для ускорения заживления). Программа упражнений для улучшения физической формы и мышечной силы также может быть эффективна при уменьшении боли.
Природа синдрома гипермобильности суставов означает, что вы подвержены повышенному риску травм, например, вывихам и повреждениям мягких тканей. Поэтому управление гипермобильностью суставов может включать лечение кратковременных травм по мере их возникновения, а также следование долгосрочному плану лечения для устранения ежедневных симптомов.
Профилактика
Поскольку гипермобильность суставов передается по наследству, его нельзя предотвратить. Тем не менее, когда синдром гипермобильности суставов вызывает симптомы, их можно предотвратить, избегая травм и применяя соответствующие методы лечения.
Читайте также:


