Гематома на шее после операции на сонной артерии
- Операция на сонной артерии — показания
- Противопоказания к операции
- Виды хирургического вмешательства
- Каротидная эндартерэктомия
- Реконструктивная операция на сонной артерии
- Эверсионная каротидная эндартерэктомия
- Стентирование сонной артерии
- Каротидное протезирование
- Вмешательство при извитости сосудов
- Подготовка к операции пластики сонной артерии
- Послеоперационный период
- Возможные осложнения после операции
Операция на сонной артерии, как лечение сердечно-сосудистых заболеваний, является одной из наиболее часто диагностируемых в наше время.
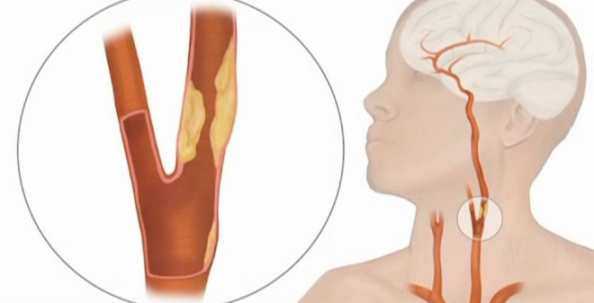
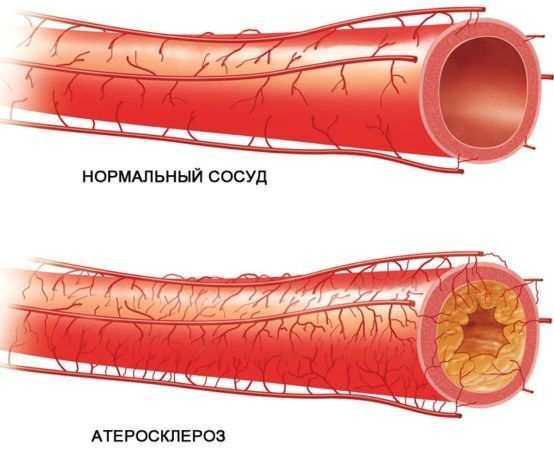
Основная их причина – атеросклероз, отложение липидов во внутреннем слое артерий, которое возникает вследствие нарушения жирового обмена.
Довольно часто поражаются сонные артерии, что значительно нарушает мозговое кровообращение.
Основной метод лечения облитерующего атеросклероза – хирургическое вмешательство, т.е. операция на сонной артерии.
Операция на сонной артерии — показания
Показаниями для оперативного лечения сонных артерий служат их анатомические изменения и клиническая картина.
Операция необходима, если у пациента обнаружены:
- стеноз – значительное сужение просвета сосуда;
- сегментарная закупорка внутренней или наружной сонной артерии;
- аневризмы — мешкообразные изменения, выпячивания сосудистых стенок.
Операция на сонной артерии при стенозе или закупорке каротидных артерий обязательно рекомендуется:
- стенотическое сужение просвета артерии превышает 70%;
- внутренняя поверхность сосуда неровная или изъязвленная;
- периодически имеют место симптомы нарушения работы головного мозга -ухудшение зрения, координации, чувствительности, разговорной речи и т.д.;
- вышеуказанные расстройства наступают внезапно;
- патологическая симптоматика имеет склонность к прогрессии;
- на сонной артерии, расположенной с противоположной стороны, обнаруживаются аналогичные изменения;
- сочетание со стенозом или обтурацией подключичной или брахиоцефальной артерии, изменения позвоночной артерии.
Операции на сонных артериях дают хорошие результаты у больных, неврологическая симптоматика которых проявляется периодически и имеет слабо выраженный характер.
Противопоказания к операции
Хирургические вмешательства не проводят при наличии:
- полной обтурации части сонной артерии, заходящей за основание черепа;
- заболеваний сердечно-сосудистой системы, печени, почек в стадии декомпенсации;
- острых ишемических расстройств головного мозга;
- тяжелых нарушений сознания и комы;
- внутримозгового кровоизлияния.
Виды хирургического вмешательства
Существует ряд оперативных вмешательств, выполняемых на сонных артериях.
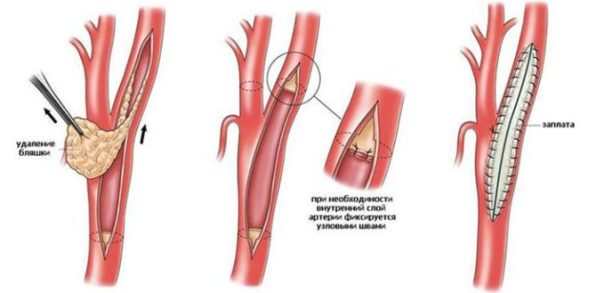
Каротидная эндартерэктомия представляет собой классическое хирургическое вмешательство, целью которого является удаление атеросклеротической бляшки.
Для пластической коррекции сосуда используют подходящий биологический или синтетический материал.
Этапы операции следующие:
- Введение антикоагулянта с целью предотвращения свёртывания крови, перекрытие обеих артерий зажимом.
- Проведение разреза по передней стенке сосуда.
- Введение эластичных шунтов для сохранения кровотока и профилактики гипоксии мозга – кровоснабжение органа остается достаточным, а оперативное поле обескровленным.
- Отделение бляшки от сосудистой стенки — циркулярно отслаивают атеросклеротическое наслоение, пересекают, высвобождают.
- Промывание сосуда с целью удаления оставшихся холестериновых крошек и профилактики последующего тромбообразования.
- Закрытие операционной раны при помощи импланта;
- Прошивание, удаление шунта, проверка герметичности установленной заплаты.
- Удаление зажимов, установка фиксатора в устье внутренней сонной артерии для восстановления кровообращения каротидного бассейна.
- Установление дренажа, послойное ушивание тканей.
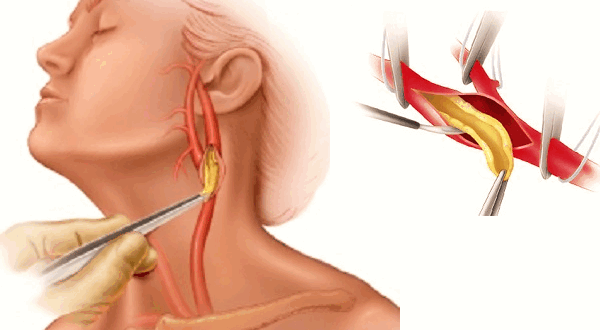
Современные медицинские технологии позволяют воспользоваться различными методиками оперативных реконструкций, но алгоритм для техники доступа остается неизменным:
- проводят надрез кожных покровов позади ушной раковины ниже края нижней челюсти — надрез соответствует проекции кивательной мышцы до границы средней и нижней трети шеи;
- рассекают подкожную жировую клетчатку и подкожную мышцу шеи до выявления бифуркации – места раздвоения сосуда;
- на лицевую вену перевязывают;
- выделяют общую сонную, подъязычный нерв и внутреннюю сонную артерии.
Дальнейшая тактика хирурга зависит от цели реконструкции.
Данный вид оперативного вмешательства назначается при наличии явлений стеноза во внутренней сонной артерии в зоне устья при условии, что размеры бляшки не превышают 2 см, а состояние сосудистых тканевых структур удовлетворительное.
- выделение бифуркации артерии, проверка показателей в ответ на перекрытие кровотока;
- если толерантность организма подтверждена, сосуд отсекают от гломуса с последующим рассечением в области устья;
- отслаивание внутреннего слоя вместе со средней оболочкой — внешний слой захватывается и выводится в противоположном направлении;
- отслоение атеросклеротических наложений до неповрежденного участка артерии;
- выведенную часть сосуда осматривают на наличие внутренних отслоений, промывают физиологическим раствором;
- при отсутствии в промывных водах волокон внутренней оболочки артериальные стенки ушивают;
- при их наличии показана дальнейшая ревизия и пластика.
Под этим термином понимают восстановление кровотока при помощи сосудистого расширителя – стента.
В этом случае бляшку не извлекают, а прижимают ее к внутренней сосудистой стенке, в результате восстанавливается нормальный кровоток.
Стентированиие проводят под местным обезболиванием и активным рентгенконтролем.
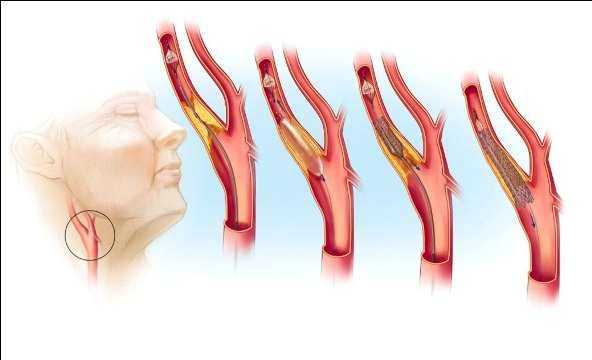
Операция на сонной артерии включает следующие этапы:
- прокол плечевой или бедренной артерии и введение антикоагулянта;
- в сосуд вводят стент с раздувающимся баллоном;
- устанавливают сетчатый фильтр-корзинку для улавливания случайно оторвавшихся фрагментов бляшки;
- балонную часть стента располагают на уровне атеросклеротических наслоений;
- раздувают баллон, который расправляет стенозированный участок сосуда;
- катетер удаляют, оставляя стент, который поддерживает правильную форму просвета артерии.
Показанием к проведению каротидного протезирования является поражение обширного участка внутренней сонной артерии при сочетании с кальцинозом. Оперативное вмешательство имеет следующий алгоритм:
- резекция сосуда в области устья и на пораженном участке;
- постановка эндопротеза, имеющим аналогичный диаметр, что и внутренняя сонная артерия.
Если обнаружена аневризма, проводят:
- пережатие сосуда;
- иссечение его части с атеросклеротическими наслоениями;
- введение шунта с трансплантатом;
- формирование анастомоза;
- извлечение шунта;
- удаление воздуха из просвета сосуда и трансплантата;
- снятие зажимов.
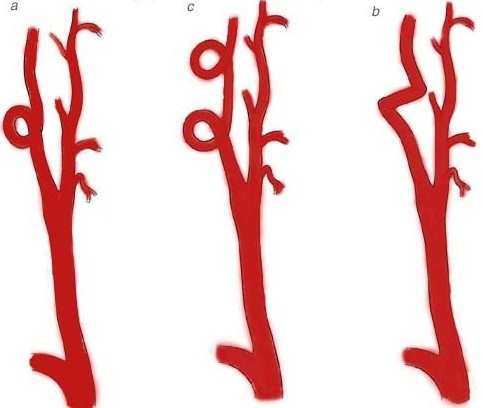
Вмешательство при извитости сосудов
Под воздействием патологических факторов на ее стенки внутренняя сонная артерия может изогнуться и поменять своё направление. Тогда она образовывает перегибы или складки.
У каждого третьего пациента, перенесшего инсульт, выявляют извитость сонных артерий.
В зависимости от характера артериальных изменений происходит выбор техники оперативного вмешательства:
- образование петли – койлинг;
- изгиб под острым углом – кинкинг;
- увеличение длины сосуда.
Пораженный фрагмент отсекают, затем проводят выпрямление сосуда – редрессацию.
Подготовка к операции пластики сонной артерии
Перед проведением пластики извитой сонной артерии проводят тщательное обследование пациента:
- измерение профиля артериального давления — контроль колебаний показателей в течение суток;
- определение липидного спектра и свертываемости крови, а также уровня глюкозы в крови;
- электрокардиограмму и ЭхоКГ;
- доплерографию или магнитно-резонансную томографию сосудов шеи с целью определения точной локализации атеросклеротической бляшки.

Послеоперационный период
Первые сутки после операции пациент проводит в отделении анестезиологии и реанимации или в палате интенсивной терапии. В течение трёх последующих дней требуется соблюдать постельный режим.
На четвёртые сутки разрешают медленный подъем с кровати, кратковременные прогулки по ровной местности под контролем врача.
В течение двух недель исключаются:
- физические нагрузки;
- наклоны;
- приседания;
- какие-либо другие резкие движения;
- употребление алкоголя и алкогольсодержащих напитков;
- курение.
Так как стентирование проводится с применением рентгеноконтрастного препарата, с целью скорейшего выведения его из организма рекомендовано увеличить количество выпиваемой жидкости.
Когда послеоперационный период заканчивается, пациент отправляется домой.
В течение года не менее двух раз он должен явиться на консультацию и профилактический осмотр специалиста.
Показано ежедневное измерение кровяного давления, подъем которого может вызывать опасные и неблагоприятные реакции.
Обязательным является приём предписанных лекарственных средств.
Также с осторожностью совершаются повороты в шейном отделе позвоночника. Рекомендуют принимать душ, а не ванны.
С целью профилактики образования новых атеросклеротических бляшек следует придерживаться рациональной гипохолестериновой диеты.
Основными её частями являются:
- минимальное содержание соли;
- 5–6-кратный прием ищи через равные промежутки времени малыми порциями;
- запеченные или паровые блюда.
Возможные осложнения после операции
Оперативные вмешательства, проводимые на сонных артериях, проводятся по хорошо отработанным техникам с использованием новейшей высокоточной аппаратуры. Это помогает избежать множества неблагоприятных последствий.
Но иногда после операции имеется риск появления ряда осложнений, к которым относят:
- инфаркт миокарда;
- острое нарушение мозгового кровообращения — инсульт;
- нарушения дыхания;
- гипертонический криз;
- поражение нервных стволов;
- присоединение вторичной инфекции;
- внутреннее кровотечение;
- повреждение сосудистой стенки с последующим формированием тромба;
- реакции гиперчувствительности если у пациента обнаружилась аллергия на материал стента.
Прогноз после операции на сонной артерии благоприятный. Однако, любое заболевание легче предупредить, нежели лечить.
С этой целью следует придерживаться активного образа жизни, правильного питания и режима дня, а также своевременно лечить имеющиеся заболевания.
Тщательное выполнение целого ряда мероприятий вовремя, в ближайшие часы и сутки после операции, во многом определяют течение послеоперационного периода и непосредственные результаты операций.
Интраоперационные мероприятия сводятся к: 1) адекватной защите головного мозга от различных по генезу ишемических повреждений; 2) деликатному обращению с тканями, исключению грубых манипуляций, ятрогенных повреждений нервных образований; 3) недопущению технических погрешностей непосредственно при выполнении реконструктивного вмешательства.
Мероприятия в ближайшие часы и сутки после операции должны быть направлены на раннюю диагностику развившихся осложнений и принятие экстренных мер по их устранению. В первую очередь это касается ишемического инсульта — основной причины летальности при хирургическом лечении окклюзирующих поражений брахиоцефальных артерий и, в частности, внутренней сонной артерии.
Именно поэтому послеоперационный инсульт и летальность обычно рассматриваются в сочетании как единое целое (инсульт + летальность).
Причиной его развития, как правило, являются допущенные во время операции технические и тактические погрешности:
• неадекватная защита головного мозга от ишемии;
• эмболия в сосуды головного мозга (при выделении сонных или позвоночных артерий, введении внутреннего шунта, несоблюдении последовательности пуска кровотока по завершении этапа реконструкции);
• тромбоз реконструированной артерии в результате неполноценной ее дезоблитерации или сужения его просвета. Реже причиной тромбоза являются нарушения свертывающей системы крови с тенденцией к гиперкоагуляции.
Для ранней диагностики ишемического инсульта необходим контроль неврологического статуса выходящего из наркоза больного. Даже при возникновении подозрения на его развитие (спутанность сознания, общая неврологическая симптоматика) необходимо проведение дуплексного сканирования и изучение состояния реконструированной артерии (сонной или позвоночной).
При установлении тромбоза показана экстренная операция и тромбэктомия. При этом недопустимо введение катетера Фогарти во внутреннюю сонную (или позвоночную) артерию в краниальном направлении из-за опасности занесения тромбов в сосуды головного мозга. Удаления тромбов следует добиваться нежным сцеживанием артерии в проксимальном направлении и выдавливанием.
При появлении ретроградного кровотока производится повторная реконструкция. Предпочтение следует отдавать резекции с протезированием. При отсутствии ретроградного кровотока артерию лигируют.
В случае, когда развившийся инсульт является результатом эмболии или неадекватной защиты головного мозга, о чем свидетельствует отсутствие, по данным дуплексного сканирования, тромбоза в зоне реконструкции, начинают соответствующую противоинсультную терапию.
В ближайшие часы после операции необходим контроль за количеством и частотой поступающей через дренаж крови и состоянием раны на шее (при КЭАЭ или реконструкции позвоночных или I сегмента подключичных артерий). При поступлении крови со скоростью 100,0 мл и более в час показана ревизия зоны операции.
Аналогичной должна быть тактика при образовании на шее гематомы, создающей угрозу экстравазальной компрессии сгустками крови реконструированной артерии. Кровотечение после каротидной эндартерэктомии, требующее ревизии зоны реконструкции, наблюдается в 1—3% случаев.
Грозным послеоперационным осложнением является синдром гиперперфузии, развитие которого связано с резким увеличением мозгового кровотока в условиях нарушенных операцией ауторегуляторных механизмов перераспределения и балансирования внутримозговой гемодинамики.
Клинически гиперперфузия проявляется резкими головными болями, спутанностью сознания, порой его потерей и может завершиться развитием отека головного мозга или геморрагического инсульта.
При этом зона реконструкции, по данным УЗ-методов исследования, не вызывает тревог. Лечение данного осложнения заключается в снижении высокой артериальной гипертензии, улучшении венозного оттока и ликвидации венозного застоя (детралекс), снижении пульсового давления мозгового кровотока за счет прекапиллярной дилатации (нимотоп).
Довольно частым послеоперационным осложнением бывает повреждение черепно-мозговых нервов. Опасность развития данного осложнения присутствует практически всегда при выполнении операций из поперечного и, особенно, продольного доступов на шее.
В большинстве случаев повреждение является результатом тупой травмы (лопастями ранорасширителя, крючками), термического воздействия при коагуляции. Данное осложнение после КЭАЭ наблюдается от 2 до 15% случаев.
Следует отметить, что довольно часто повреждения черепно-мозговых нервов проходят незаметно, не привлекая должного внимания больных, а порой и врачей. В действительности они развиваются чаще, чем выявляются, о чем свидетельствуют результаты ларингоскопических данных.
Почти все повреждения преходящие — в большинстве случаев (у 90—95% больных) через 2—3 месяца функция поврежденных нервов восстанавливается. Чаще наблюдается повреждения подъязычного, блуждающего, краевого нижнечелюстного (ветвь лицевого) нервов.
Клиническая симптоматика отражает дисфункцию органов зон иннервации поврежденных нервов.
Так, повреждения блуждающего нерва или возвратной гортанной его ветви (п. faringeus recurrens) приводят к параличу ипсилатеральной голосовой связки и проявляется осиплостью голоса, глухим беззвучным кашлем, ухудшением фонации. Повреждение подъязычного нерва (п. hypo-glossus) сопровождается частичным параличом языка с девиацией его ипсилатерально, заплетающейся речью, нарушением жевания и глотания.
Повреждение краевого нижнечелюстного нерва проявляется искривлением угла рта (в результате дисфункции лицевых мышц), нарушением слюновыделения. Повреждение смешанного языкоглоточного нерва (п. glossopharingeus), которое происходит при высоком выделении внутренней сонной артерии, приводит к дисфункции гортани, развитию фаринго-назального рефлюкса. В результате нарушается акт глотания, прием твердой и жидкой пищи с угрозой аспирационных осложнений.
Возможно повреждение ганглиев симпатического сплетения с развитием синдрома Горнера. Повреждение добавочного (п. accessories) и большого ушного (п. аuricularis magnus) нервов проявляется болями в плече, парестезией и гипестезией в области уха и ушной раковины.
Причиной системных послеоперационных осложнений, как правило, являются сопутствующие заболевания. В первую очередь это ИБС и хронические обструктивные заболевания легких. Частота кардиальных осложнений, в том числе острого инфаркта миокарда, после КЭАЭ составляет от 0,5 до 3,5%.
В наших наблюдениях этот процент при аналогичных операциях составил 3,1%. Чаще они наблюдаются при протезировании брахиоцефального ствола и после множественных реконструкций (до 10% случаев).
Обострение хронической почечной недостаточности, сахарного диабета, окклюзирующих поражений артерий и конечностей редко осложняет послеоперационное течение реконструкций брахиоцефальных артерий.
Их причинное значение как сопутствующих заболеваний возрастает при возникновении других осложнений (инсульт, кровотечение, инфаркт миокарда и др.), усугубляющих исходную тяжесть и приводящих к необходимости проведения дополнительных лечебных мероприятий.
Операция На Сонной Артерии: Последствия, Возможные Осложнения И Прогнозы
Сонная артерия отвечает за кровоснабжение головы и шеи, при нарушении нормальной работы артерии нарушается нормальное кровоснабжение важнейших участков головного мозга. Вариантов развития событий два: консервативное лечение или хирургическое вмешательство. О том, когда нужна операция на сонной артерии, как она проходит и какие последствия может иметь – далее.

Показания к хирургии
Речь об операции встает в том случае, если наблюдается закупорка сегмента сосуда, а также сужение крупных кровеносных сосудов. Но для назначения оперативного вмешательства необходимо присутствие одного или ряда отягощающих факторов.
Эти факторы или абсолютные показания для операции на сонных артериях:
- Наблюдается отрицательная динамика течения болезни – ситуация постепенно усугубляется.
- Пациента начинают мучить церебральные кризы.
- Сужение закрыло сосуд на 2/3 его диаметра.
- Присутствует аневризма или механическое повреждение артерии.
- Просвет артериального пути имеет видимые неровности.
- Сосуд имеет патологию не с одной, а с обеих сторон.
- Симптомы патологии имеет интенсивность от средней и выше.
- Имеет место закупорка или стеноз сосудов, расположенных поблизости.
Отметим, что риск возникновения какого-либо негативного последствия от операции намного ниже, чем угроза здоровью при отказе от операции. Во всех случаях медикаментозное лечение признается менее эффективным.
Что нужно знать о хирургии
Основная цель: профилактика инсульта, либо предупреждение повторного инсульта. Во втором случае важно сделать процедуру до того момента, как сразу после первого произойдет второй инсульт.
Операция на сонной артерии длится около 120 минут. Допустимо применение, как местного, так и общего наркоза.
Если вы страдаете от каких-либо заболеваний сердца, и вам показана хирургия сонных артерий, обязательно посетите опытного кардиолога, поскольку высоки риски заполучить осложнения и усугубить проблемы с сердцем.
Достаточно высок риск возникновения инсульта головного мозга во время проведения операции (до 4%), но если процедуру не провести, если для нее есть все показания, риск возрастет до 20%.
Данный вид оперативного вмешательства на сонную артерию применяют уже шесть десятков лет, накопленный опыт позволяет вести достаточно благоприятную статистику: подавляющее большинство пациентов переносят вмешательство нормально и сразу после него чувствуют себя хорошо.
Сонно подключичное шунтирование и стенирование – виды вмешательства с минимальным количеством осложнений.
Посмотреть, как проходит операция, вы можете на видео, далее мы расскажем о процессе кратко.
Процесс
Процесс операции на сонной артерии зависит от ее вида.
- стентирование проводится в том случае, если необходимо восстановить просвет сосуда. В этом случае врач не удаляет бляшку, а просто прижимает ее стентом к стенке, восстанавливая тем самым, нормальную проходимость крови;
- удаление бляшки из сонной артерии путем проведения классической операции открытого типа. Научное название - каротидная эндартерэктомия;
- протезирование. Применяется, если имеет место поражение большой по размеру области. В этом случае удаляется пораженный участок, а вместо него помещается эндопротез, совпадающим по диаметру с внутренней артерией;
- если бляшка небольшая и располагается она у начала внутренней сонной артерии, применяется эверсионная эндартерэктомия. Методика ее схожа с обычным отсечением, но попутно врач производит так называемое выворачивание артерии.
Если имеет место стеноз шейных артерий (поражен подключичный отдел), применяют несколько иной вид вмешательства - сонно подключичное шунтирование.
Нормальный анастомоз между сонной и подключичной артериями восстанавливается при помощи шунта.
В каких случаях проводить открытую операцию, когда нужно установить стент или провести шунтирование сонной артерии, решает только врач, оценив особенности течения заболевания, а также многие другие факторы.
Противопоказания
В некоторых случаях операцию проводить запрещено, перечислим их:
- подвижность бляшек;
- неизлечимые хронические заболевания органов кроветворения;
- тяжелое общее состояние здоровья;
- непереносимость наркоза;
- плохое состояние сосудистой сети;
- деформация и истончение стенок артерий в комплексе;
- острая почечная недостаточность;
- аномально сложное строение сосуда.
Кроме того, противопоказанием для установки стента является аллергия на вещества, из которых он изготовлен.

Восстановление
После операции пациент проводит в стационаре около четырех суток. Первые сутки необходимо пребывание в палате интенсивной терапии, затем пациента переводят в общую палату. В течение двух недель строго ограничены физические нагрузки. Пациенту запрещается много двигать головой, особенно – делать это резко.
Пожизненно необходимо: каждый день следить за уровнем артериального давления, два раза в год проходить исследования на предмет появления холестериновых бляшек или стенозов.
Также показан отказ от вредных привычек и соблюдение диеты, подразумевающей употребление продуктов с низким содержанием холестерина.
Эти рекомендации являются общими, если имела место не классическая операция, а например, сонно подключичное шунтирование, врач обязательно даст вам и специфические рекомендации.
Сонная артерия, операция на которой позволяет во много раз снизить риск возникновения инсульта (как первичного, так и вторичного) выполняет в организме функции, которые невозможно заместить работой других типов артериальных сетей. Именно поэтому, оперативное вмешательство часто становится единственным способом продлить жизнь человека на долгие годы.
Сонная артерия – это один из важнейших сосудов, который отвечает за кровоснабжение тканей, отделов головного мозга. Если процессу циркуляции крови что-то мешает, то есть риск того, что у человека возникнут серьезные проблемы со здоровьем, вплоть до летального исхода. Одна из причин нарушения полноценного кровообращения – холестериновые бляшки в сосудах или другими словами – атеросклероз. Поэтому очень важно удалить бляшки из сонной артерии, а также из других сосудов, чтобы не допустить опасных последствий.
К каким методам прибегают доктора в таких случаях? Если бляшка не достигла больших размеров и не сильно сужает просвет, то больному назначается медикаментозная терапия. Но удаление бляшек в сонных артериях с помощью хирургического вмешательства – это самый надежный метод.
Виды операций
Существует множество методик проведения хирургического вмешательства на сонных артериях. Все они относятся к двум группам:
- открытые – предполагают разрезание тканей над сосудами. К ним относится шунтирование, протезирование, каротидная эндартерэктомия, резекция;
- эндоваскулярные – проводятся при помощи специальных миниатюрных инструментов, которые вводят в крупную артерию (чаще всего бедренную) и продвигают к месту сосудистой патологии. К ним относятся эндоваскулярная ангиопластика, стентирование, эмболизация аневризмы.
Выбор типа операции зависит от особенностей расположения патологического участка, состояния здоровья пациента, наличия в анамнезе хронических заболеваний, перенесенного инсульта, инфаркта.
Основные показания к проведению операции – нарушение мозгового кровообращения, риск развития инсульта, спровоцированного:
- сужением просвета сосуда (стеноз);
- закупоркой сонной артерии;
- аневризмой;
- патологической извитостью сосудов.
Обследование
В первую очередь больному показано ультразвуковое дуплексное сканирование, с помощью которого доктор может визуализировать холестериновую бляшку в сонной артерии. Такой диагностический метод помогает получить полноценную картину пораженного сосуда, а также выяснить степень стеноза и особенность бляшки. Если данные ультразвуковой диагностики помогли выяснить всю необходимую информацию, то такого обследования достаточно, чтобы направить пациента на операцию.
В тех случаях, когда у человека не наблюдают значимых симптомов, но он перенес инсульт, или есть вероятность развития инсульта, то понадобится прибегнуть к таким методам диагностики:
- МР-ангиография;
- КТ-ангиография.
Дополнительного обследования требуют пациенты, которые:
- ранее перенесли эндартерэктомию;
- подвергались хирургическому вмешательству в области шеи;
- имеют короткую шею;
- переносили лучевую терапию в области шеи.
Перед процедурой удаления бляшки из сонной артерии больной сдает общий анализ крови и мочи, ему делают электрокардиограмму и артериографию.
Каротидная эндартерэктомия (КА)
- стеноз внутренней сонной артерии (ВСА) более 60% у пациентов, переживших один или несколько микроинсультов или имеющих симптомы ишемии головного мозга;
- стеноз ВСА 70-99% при бессимптомной форме заболевания.
Перед удалением бляшки все пациенты проходят комплексное медицинское обследование, которое включает:
- консультацию невролога, хирурга;
- сдачу анализа крови;
- аллергическое тестирование на местные анальгетики;
- ангиографию сонной артерии.
Для снижения риска развития осложнений желательно готовить свой организм к оперативному вмешательству:
- Бросить курить. Табак повышает вероятность развития инфекции, образования тромба, замедляет заживление.
- Избавиться от лишних килограммов. Это снизит нагрузку на сердце, облегчит восстановление. Обязательно согласуйте со свои лечащим врачом план похудения: многие общеизвестные методы (отдельные виды физических нагрузок, прием препаратов) противопоказаны больным со стенозом шейной артерии.
- Мыслите позитивно. Психологический настрой пациента очень важен. Ведь гормоны стресса негативно влияют на течение послеоперационного периода.
Существует несколько методов проведения КА:
- физиологичность (восстановление кровотока без изменения анатомии артерии);
- сохранение мелких сосудов, с которыми связан поврежденный участок;
- отсутствие инородных тел.
- продолжительность;
- узкая специализация: единственное показание к проведению – наличие атеросклеротических бляшек.
После операции на сонной артерии пациент несколько дней проводит в стационаре. Обычно этот период длится 2-3 дня. Больные с повышенным артериальным давлением после хирургического вмешательства помещаются в палату интенсивной терапии. Швы снимают на 7-10 день. При благоприятном течении послеоперационного периода возвращаться к работе можно через 1-2 недели.
Во время восстановления рекомендуется:
- Дисциплинированно принимать все препараты, назначенные врачом. Это ускорит заживление, предупредит развитие осложнений.
- Содержать шов в чистоте. Для гигиенической обработки используют перекись водорода, хлоргексидин. Повязку нужно менять по мере загрязнения.
- Не тереть шов. Первое время пациенты испытывают чувство дискомфорта, онемения в области разреза. Справиться с симптомами помогут обезболивающие лекарства.
- Повременить с курением. Компоненты табака создают благоприятные условия для формирования тромбов, развития инсульта или инфаркта.
- Ограничить физические нагрузки. Первые несколько дней постарайтесь воздержаться даже от домашней работы. Затем постепенно увеличивайте нагрузку: начните гулять, работать по дому. Занятия спортом, особенно контактными видами, лучше отложить.
- Регулярно, полноценно питаться. В период восстановление организм особенно чувствителен к недостатку энергии, питательных веществ, вредным продуктам. Постарайтесь ограничить потребление жирной пищи, соли, сахара, мучного, снеков. Питайтесь часто, но небольшими порциями. Предпочтение отдавайте растительной пище, нежирным молочным продуктам, рыбе.
- Не садитесь за руль. Для собственной безопасности, а также безопасности окружающих повремените с началом вождения автомобиля. Внезапное ухудшение состояния может стать причиной потеря контроля над машиной. Большинство людей начинают водить автомобиль через 2-3 недели после операции. Более длительный перерыв рекомендован пациентам, перенесшим инсульт, микроинсульт – не менее месяца.
Каротидная эндартерэктомия рутинная операция, которая обычно проходит без серьезных последствий. Самые опасные из них – ишемический инсульт. Риск возникновения инсульта составляет всего 2%, а летального исхода – 1%.
Легкие осложнения более распространены, но менее опасны. К ним относятся:
- боль, онемение в области шва;
- кровотечение из раны;
- инфицирование шва;
- повреждение нерва;
- повторное сужение внешней или внутренней артерии (рестеноз).
Реабилитация
Реабилитационный период после удаления холестериновых бляшек из сонной артерии длится около двух недель. Когда пациент возвращается домой, то он должен придерживаться таких рекомендаций, чтобы обеспечить себе полноценное восстановление:
- Постоянно держать шею прямо. Во время отдыха и сна голова должна быть немного приподнята (подкладывать валик под подушку). Если чувствуется усталость в шее, то нужно отдохнуть.
- В период реабилитации регулярно принимать лекарственные препараты, которые приписал врач. В первую очередь это антикоагулянты, предотвращающие образование тромбов в сосудах. По надобности доктор выписывает обезболивающие, снимающие дискомфорт в области раны на шее.
- Повседневная деятельность возобновляется только с разрешения лечащего врача.
- Управлять автомобилем нельзя в течение трех недель после удаления бляшки. Для такой деятельности нужно разрешение доктора.
- Избегать значительных физических нагрузок – важное условие реабилитационного периода. Этой рекомендации нужно придерживать полтора месяца после процедуры.
- Мыть шею можно только после разрешения врача.
- Придерживаться правильного питания не только во время реабилитации, но и в дальнейшем. Отдать предпочтение продуктам, в которых содержится минимальное количество жиров, употреблять свежие фрукты и овощи, различные каши. Необходимо отказаться от жареной, пряной, жирной пищи, газировок.
Признаки, из-за которых нужно срочно обратиться к врачу после выписки:
- резкое повышение температуры, озноб (это могут быть признаки присоединившейся инфекции, которая требует немедленного лечения);
- из раны на шее начала выделяться сукровица, кожа вокруг раны покраснела, появился отек и болезненные ощущения;
- проблемы с пищеварением, тошнота, которые могут побочной реакцией на принимаемые лекарственные препараты;
- сильные головные боли, потеря памяти, головокружение, проблемы со зрением;
- припухлость шеи;
- нарушение речи, координации;
- повышенно потоотделение.
Если человек не обратится за медицинской помощью при первых подозрительных симптомах, которые возникли в период реабилитации, то это грозит опасными последствиями.
Ангиопластика
Один из самых распространенных видов эндоваскулярной хирургии. Операции на сонных артериях этим методом рекомендованы больным, имеющим противопоказания к другим процедурам. Ангиопластику также проводят при необходимости экстренного лечения, ведь это самая безопасная операция. Она состоит из нескольких этапов:
- малая травматичность;
- можно проводить без серьезной предоперационной подготовки;
- быстрое восстановление.
- необходимо дорогостоящее оборудование;
- высокая вероятность рецидива по сравнению с каротидной эндартерэктомией.
Артериальное стентирование
Операция диаметрально противоположна предыдущей — производится не надрез, а пункция (укол) под действием общей анестезии (в некоторых случаях может назначаться местная).
С помощью пункции на внутреннюю поверхность артерии помещается специальный баллон, который расширяет
Также по длине артерии могут устанавливаться поперечные фильтры, которые предназначены для фильтрации крови — это делается для того, чтобы бляшка, которая могла бы оторваться в процессе баллонирования, не попала в кровоток и не вызвала инсульт.
Шунтирование
- менее травматична, чем каротидная эндартерэктомия;
- возможность лечения значительных по продолжению стенозов.
- риск тромбирования шунта.
Противопоказания
В некоторых случаях операцию проводить запрещено, перечислим их:
- подвижность бляшек;
- неизлечимые хронические заболевания органов кроветворения;
- тяжелое общее состояние здоровья;
- непереносимость наркоза;
- плохое состояние сосудистой сети;
- деформация и истончение стенок артерий в комплексе;
- острая почечная недостаточность;
- аномально сложное строение сосуда.
Кроме того, противопоказанием для установки стента является аллергия на вещества, из которых он изготовлен.
Хирургическое лечение аневризмы
Аневризму сонной артерии оперируют открытым и эндоваскулярным способами. Последнему из них отдают предпочтение, особенно при сложном доступе к пораженному участку. Возможные варианты лечения:
- иссечение мешка аневризмы – открытая операция, предполагающая удаление выпячивания с последующим сшиванием концов сосудов или их протезированием;
- клиппирование – введение через небольшое отверстие в черепе специальной металлической клипсы, которой пережимают стенку поврежденного сосуда;
- эмболизация – самый безопасный, продвинутый метод лечения. Через бедренную артерию внутрь аневризмы по катетеру перемещают спираль, которая расправляется, занимает внутреннее пространство выпячивания. Через некоторое время дефект зарастет соединительной тканью, перестанет представлять опасность. При крупных аневризмах дополнительно устанавливается стент, уменьшающий площадь входного отверстия аневризмы.
Прогноз и профилактика
При отсутствии лечения возможно острое мозговое нарушение кровотока — инсульт
Если не лечить соответствующие заболевания, прогноз будет неутешительным. Не избежать негативных последствий:
- инсульта;
- стойкой гипертонии;
- хронической мигрени и других видов головной боли;
- артроза;
- грыжи межпозвонкового диска;
- функционального нарушения работы органов зрительной и слуховой системы;
- рассеянного склероза;
- психических отклонений (как следствие присутствия выраженной боли, страха перед операцией и т.д.).
Все время соблюдать профилактические мероприятия рекомендуется людям, входящим в группу риска: склонным к тромбозу, онкологическим процессам и др. Превентивные меры:
- ведение подвижного образа жизни;
- посещение сеансов профилактического массажа;
- выполнение легких упражнений для шейного отдела при длительном нахождении в сидячем положении;
- своевременная терапия инфекционных заболеваний;
- исключение переохлаждения, травмирования спинного отдела;
- отказ от табакокурения;
- соблюдение правильного питания.
Операция при извитости сонных артерий
Патологической извитостью или кинкингом называют удлинение артерий с образованием различной формы перегибов, петель. Такие изменение структуры сосуда часто сопровождаются нарушением тока крови, появлением холестериновых бляшек на стенках сосудов. При выраженных нарушениях гемодинамики единственный метод лечения – иссечение (резекция) патологического участка. После его удаления оставшиеся концы сосуда сшивают между собой.
Причины, влияющие на развитие недуга
Холестериновая бляшка образуется на сосудистой стенке при систематически повышенном липидном уровне. Такое состояние провоцируют такие факторы:
- злоупотребление пагубными пристрастиями;
- эндокринные патологии;
- чрезмерная масса тела;
- сбои в углеводном обмене;
- повышенный уровень АД;
- малоподвижный жизненный образ;
- вирусные и инфекционные патологии;
- психоэмоциональные потрясения.
Читайте также:


