Где делают спинальные операции
Как известно, основными мотивами показания к оперативному вмешательству служат хронические боли, наличие повреждения нервов и спинного мозга или опасность в поражении спинномозговых структур, непродуктивность или нецелесообразность консервативной терапии.

Именно боль заставляет человека решиться на операцию.
Спинальные нарушения в различной степени тяжести происходят у многих людей, причем четкой тенденции по половому и возрастному принципу предрасположенности нет. Недуги позвоночной системы встречаются даже у новорожденных, и такой грубый порок, как спина бифида, – яркий тому пример. Надобность операции рассматривается индивидуально, но даже при проведении хирургии при данном диагнозе, шансы на полное восстановление ребенка низкие. К счастью, встречаемость соответствующей формы врожденной аномалии, которая заключается в неполном закрытии позвоночных дужек, составляет только 1-3 случая на 1000 новорожденных.
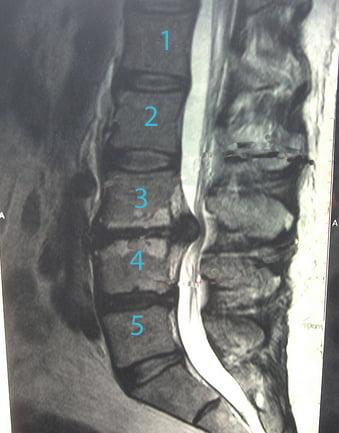
Грыжа поясничного отдела.
Что примечательно, основная доля из всех известных заболеваний спины приходится на пояснично-крестцовый отдел. Так, по данным некоторых медицинских источников, пациенты первично обращаются к врачу с жалобами на вертебральный синдром в пояснице примерно в 75% случаев, в шее – в 25%, в грудной области – в 5%. Главной причиной ощущения дискомфорта в хребтовых зонах является грыжа позвоночника или деформация позвоночного столба.
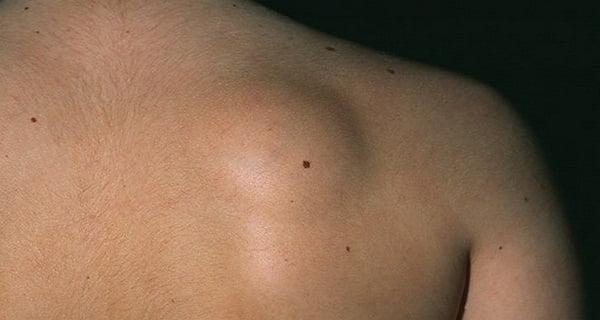
Патологические явления, связанные со спиной, могут быть совершенно не причастны к позвоночнику. Например, липома на спине, которая является доброкачественным подкожнолипидным образованием, формирующимся из соединительной жировой ткани. И, несмотря на кажущуюся безобидность новообразования, его лечат посредством хирургических методов. Непосредственная близость с позвоночными структурами может спровоцировать их сдавливание, включая не только костные и хрящевые элементы, но и сосуды с нервными образованиями. Сильно прогрессирующая липома или ее разновидность атерома, способна трансформироваться в трудноизлечимую раковую опухоль.
Да, существуют заболевания, которые могут в тяжелом проявлении вынуждать применять хирургическое вмешательство на спину: сколиоз, межпозвоночные грыжи, переломы позвонков, опухоли и многие другие. Для каждого клинического случая будет своя высокоэффективная методика операции.
- Операция по удалению атеромы представляет собой иссечение кистозной капсулы, липосакцию или лазерное выжигание.
- Оперативное вмешательство по выпрямлению спины заключается в коррекции искривленного уровня и задней фиксации позвоночника внутренней опорной металлоконструкцией.
- Грыжевое выпячивание ликвидируют при помощи декомпрессионной микродискэктомии, эндоскопии или нуклеопластики.
- Разрушенные позвонки восстанавливают путем цементопластической коррекции или, если разрушение серьезное, путем трансплантации костного материала и установки металлических стабилизаторов.
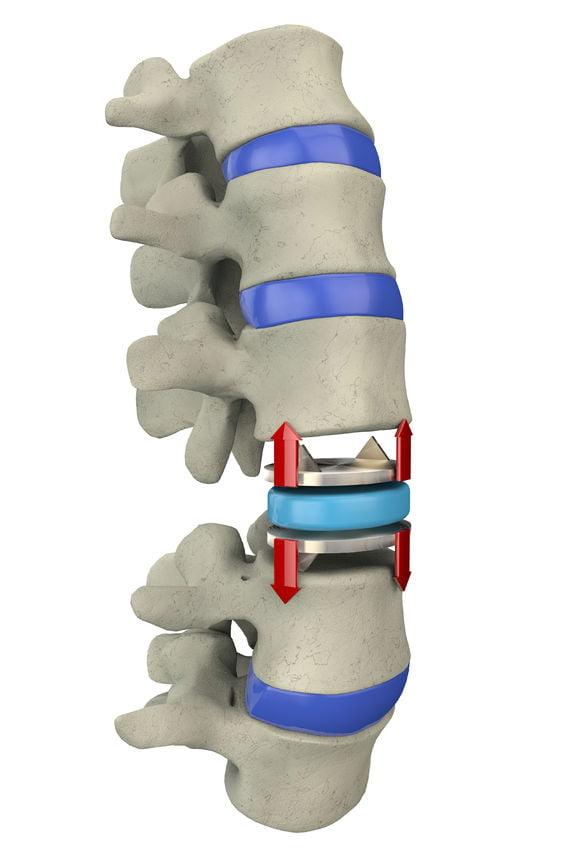
Схема установки искусственного диска.
В одной статье невозможно охватить тот массивный объем информации обо всех известных медицинских проблемах, локализирующихся в области спины, и лечебных тактиках. Поэтому изложим далее только самые основополагающие моменты, относящиеся к рассматриваемой нами теме.
Проблемы со спиной: где лечат лучше?
В Федеральном центре нейрохирургии, расположенном в Новосибирске, делают высокотехнологичные вмешательства на позвоночнике. По профилю спинальной хирургии клиника занимает почетное место в пределах РФ. У хирургов оперируются взрослые и дети, а после операции, отзывы утверждают сказанное нами, предоставляется хорошая реабилитационная помощь под патронажем ЛФК-методистов.

Как проходит операция
Первое, что всех без исключения волнует: какую делают анестезию в спину и будет ли ощущаться дискомфорт во время процедуры. Сразу ответим, что при правильном подборе вида, дозы наркоза и грамотном его введении чувствительность оперируемой зоны будет полностью отсутствовать, то есть, пациент комфортно перенесет все манипуляции, совершенно не ощущая никакой боли. Что касается вида анестезиологического обеспечения, оно подбирается с учетом типа выбранной методики операции, состояния здоровья больного в целом и возрастными особенностями.
В первую очередь хирург и анестезиолог будут предварительно смотреть, есть ли непереносимость у пациента на составляющие вещества. Чтобы не вызвал в интраоперационный и послеоперационный периоды наркоз последствия, на предоперационном этапе подготовки обязательно проводится специальное тестирование организма на аллергический фактор. Если аллергия зафиксирована, будет подобрана эффективная замена стандартному компонентному составу анестезии.
В структуре всех оперативных вмешательств на спине основополагающими способами обезболивания являются: местный или общий наркоз.
- Местное анестезиологическое пособие возможно при незначительной патологии и/или миниинвазивной операции (эндоскопической, пункционной, пр.), при этом его могут комбинировать с седацией. Седативные компоненты вводят капельным путем в вену.
- Общий наркоз, по большей мере эндотрахеальный, применяется, как правило, при микрохирургии и открытых вмешательствах на позвоночнике. В момент операции пациент будет погружен в состояние глубокого хирургического сна.
Перейдем к не менее важному аспекту, касающегося лечебно-операционного процесса. Хирурги спинальных отделений, идущие в ногу со временем, задействуют щадящие технологии, которые:
- предельно минимизируют степень травматичности;
- обеспечивают экстраточность проводимых манипуляций;
- сокращают до минимума риски последствий;
- значительно уменьшают сроки госпитализации;
- способствуют быстрому послеоперационному восстановлению.
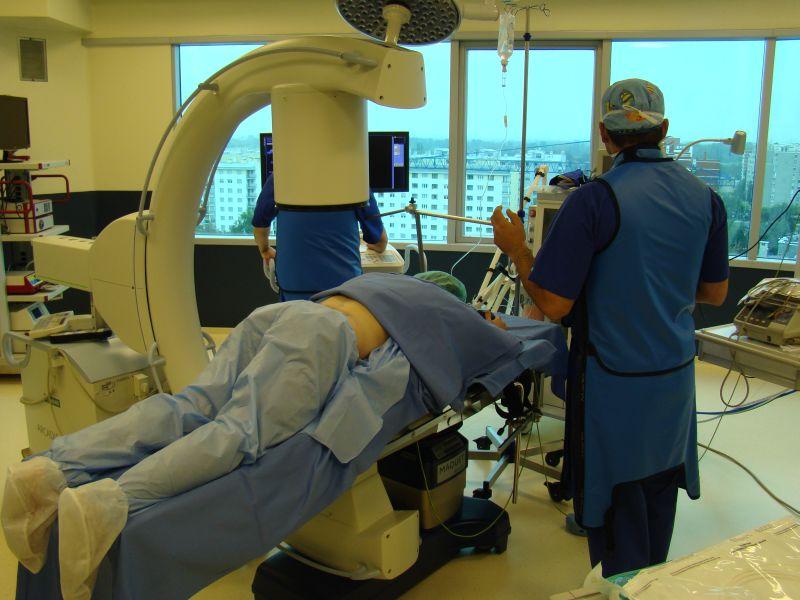
Во время хирургии.
Сеанс хирургической терапии зависит от рода проблемы. К примеру, для ликвидации часто встречаемого компрессионного фактора пациента располагают на операционный стол – лежа на спине (чаще при шейных формах) или на животе. Далее аккуратно производится небольшой по размерам разрез кожи (1,5-4 см) в нужной проекции и, собственно, начинается работа миниатюрными инструментами над удалением, например, всего диска или только ее выступающей патологической ткани, частичном подпиливании дужки позвонка, неполной резекции суставных отростков. Только при необходимости, возможно, в оперируемый отдел поставят стабилизирующую систему. Она, в зависимости от показаний, может быть сделана из стойкого титанового сплава, полимерных материалов, биорассасывающихся имплантатов или представлять собой конструкцию, сочетающую несколько типов материалов одновременно.
Если же брать во внимание заболевания, которые не связаны непосредственно с позвоночной системой, такие как, предположим, липомы кожи, локализирующиеся над позвоночником, то хирургическому воздействию подвергают большие новообразования. В ходе вмешательства используется простой местный наркоз. Жировик, образовавшийся под кожей, вскрывают путем экономного рассечения кожных покровов, чтобы извлечь капсульное содержимое. После удаления рану сшивают, используя косметическую технику наложения швов. Содержимое липомы отправляют на гистологическую экспертизу.
Швы и шрам на спине после операции
Чтобы врач-хирург выполнил разрез и смог подобраться к проблемному сегменту, не подвергая пациента страданиям, как выяснили, анестезиолог делает укол в спину для сильного анестезирующего эффекта на ограниченном участке или проводит общую анестезию. Иногда доступ выполняется не через разрез с последующей установкой расширителя, а через создание пункционного отверстия. Поэтому швы при некоторых вмешательствах могут и не накладываться вовсе, достаточно будет наложения антисептической повязки. Но в преобладающем количестве случаев после операции проводится ушивание краев раны специальным шовным материалом по своеобразной технологии для отдельного типа осуществленной процедуры.
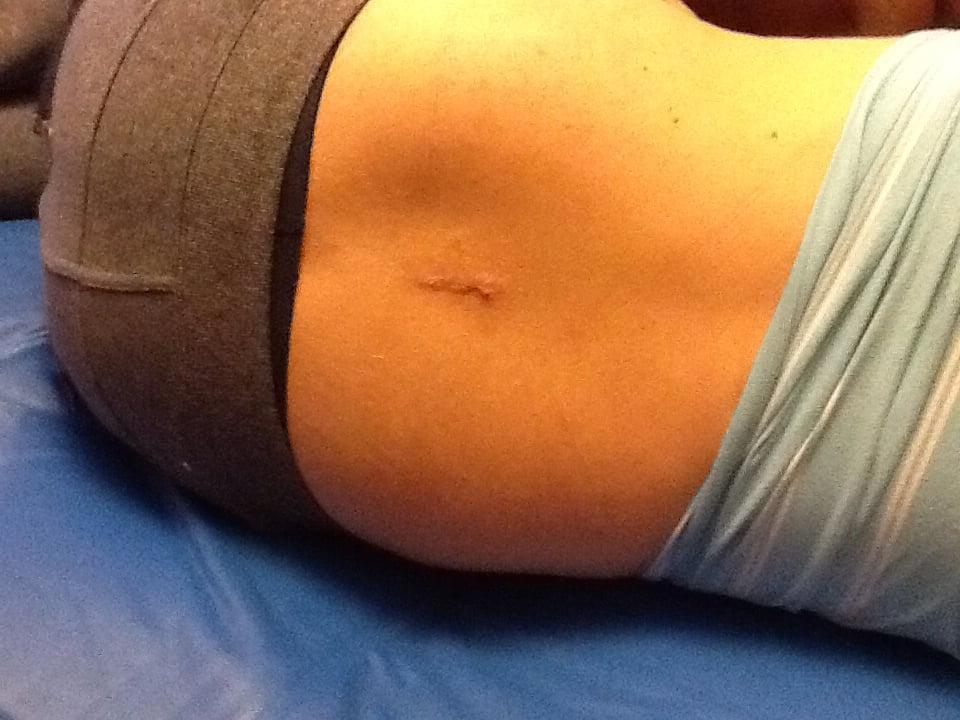
Шов после удаления грыжи.
Размер шва зависит от вида используемого метода и масштабов оперируемой площади. Если выполнялась коррекция сколиоза, шов будет сделан самый максимальный, и может проходить даже вдоль всего хребта. Операция на одном позвоночном сегменте предполагает небольшой разрез, длина которого может соответствовать 1-8 см. Снимаются швы только после нормального сращения кожных покровов, обычно процедура извлечения нитей из раневой зоны назначается спустя 7-12 суток после оперативного вмешательства.
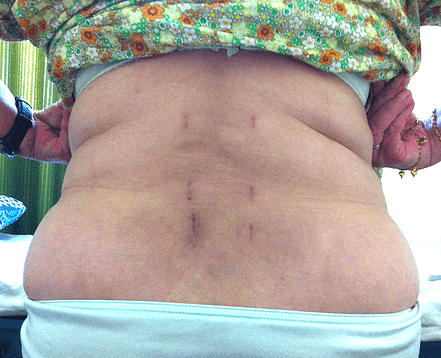
Почему болит спина после операции
После любой операции болевые ощущения – это нормально, поэтому сразу паниковать не нужно, ведь на позвоночнике и околопозвоночных тканях выполнялась глубокая инвазия. Со временем боли в спине постепенно сокращаются и к концу реабилитационного периода обычно полностью исчезают.
Но что делать, если боли в спине остались, несмотря на то, что рана благополучно зажила, корсет носится в соответствии с полученными предписаниями. Первыми делом, об этом нужно оповестить своего лечащего доктора. Причин может быть много, почему заболела спина, от естественных непатологических до очень серьезных, угрожающих инвалидностью:
- медленно протекающие в организме репаративно-регенерационные процессы вследствие индивидуальной специфики организма человека;
- некорректно выполненная процедура хирургического лечения (травма инструментами спинного мозга, нервно-сосудистых структур, неправильная резекция той или иной анатомической единицы, неверная постановка имплантата или трансплантата и др.);
- некачественная реабилитация (несоблюдение в точности всех ограничений и лечебных мероприятий, форсирование нагрузок, долгое использование или преждевременная отмена корсета и других ортопедических изделий, пр.);
- выход из строя (поломка, трещина, разбалтывание и т. д.) имплантированного устройства, если применялась стабилизирующая операция;
- рецидив основной патологии или развитие вторичных заболеваний (стеноз, артроз, нестабильность позвонков и др.).
Упражнения после операции на спине
После любой перенесенной спинной операции назначается гимнастика на укрепление мышц костно-мышечного корсета, которая позволит быстро и качественно возобновить нормальную подвижность позвоночника и суставов. Именно гимнастика играет основополагающую роль в предупреждении осложнений. Ее рекомендует сугубо хирург или инструктор по части реабилитологии. Выполнять предложенный комплекс поэтапной ЛФК нужно весь восстановительный период, причем основную часть вашей физической реабилитации необходимо проходить строго под контролем специалистов.
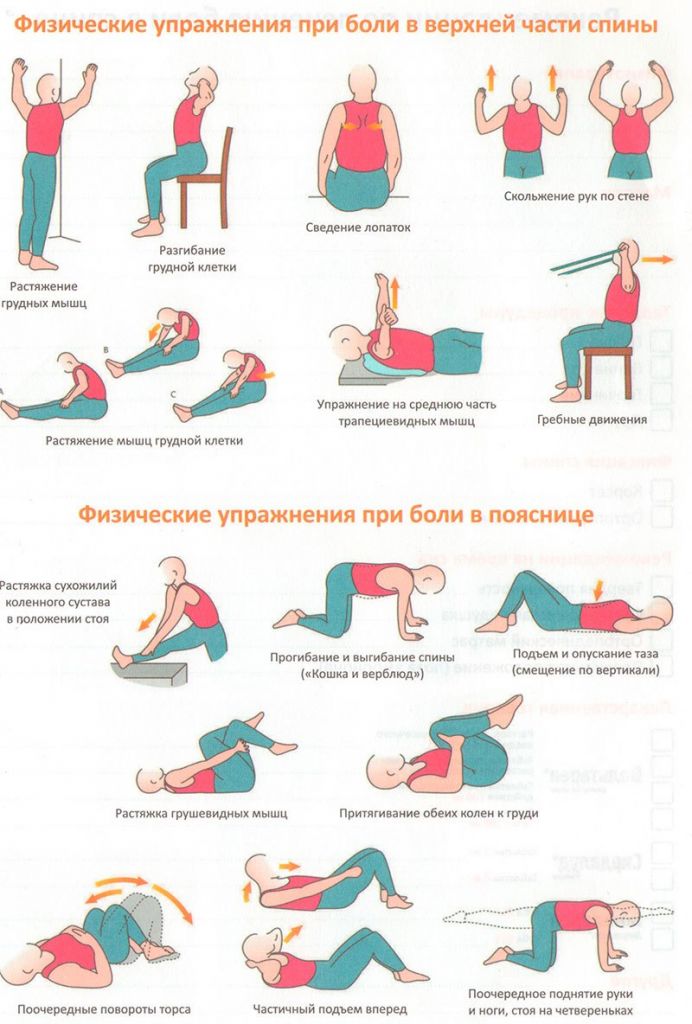
Упражнения делаются мягко и спокойно, без рывков и без насильственных (через боль) движений. К тренировкам приступают в самое ближайшее время после хирургии, зачастую уже на следующий день, даже если пациенту пока не разрешено вставать с постели. Физкультуру начинают легкие, неотягощенные упражнения (изометрические сокращения мышц, вращение кистями рук, ротация стоп и движение ими на себя/от себя, поднятие ровных конечностей над поверхностью, сгибание/разгибание колена в положении лежа и др.). Постепенно комплекс физических тренировок расширяется и усложняется, но только по показаниям врача.

Примерно через 1,5-2 месяца рекомендуются занятия в бассейне, которые превосходно одновременно и разгружают, и укрепляют спину. Когда окончательно завершено послеоперационное восстановление, после потребуется посетить специализированный санаторий. Пройти курс курортно-санаторного лечения имеет огромное значение, так как он поможет надежно закрепить достигнутый в процессе основной реабилитации терапевтический эффект, а также усилить функциональные возможности и отлично повысить выносливость опорно-двигательного аппарата.
Патологии позвоночного столба в последние годы наблюдаются у людей различного возраста и пола. Это связано со снижением физической активности, экологией, нарушением питания и наличием основных заболеваний. Не всегда удается решить проблему консервативным методом, иногда именно операции на позвоночнике возвращают человеку подвижность, снимают боль, возвращают его к активному образу жизни.
Раньше такое вмешательство грозило развитием осложнений после операции на позвоночнике вплоть до инвалидности. Но с каждым годом наука движется вперед и применение новых технологий позволяют безопасно решить проблему.

В последнее время практикуются малоинвазивные методы хирургического вмешательства, что сводит к минимуму риск развития осложнений и инвалидность после операции на позвоночнике.
Основные виды операций на позвоночнике
Выделяют основные виды хирургического вмешательства:
- дискэктомия;
- ламинэктомия;
- артродез;
- вертебропластика;
- имплантация.
Раньше операции проводились путем открытого доступа к пораженной зоне. Но благодаря новым технологиям в последние годы при выполнении хирургических операций применяют менее травматичные методы, проводят операции через минимальный разрез . Это способствует скорейшему выздоровлению больного, легче протекает послеоперационный период, поскольку окружающие поврежденную область ткани, подвергаются минимальной травматизации.
Спинальные операции выполняются для лечения патологии позвоночного столба и спинного мозга. Эндоскопический метод выгодно отличается от обычной открытой операции, поскольку является малоинвазивным. Преимуществами такого способа стали:
- минимальная раневая поверхность;
- короткий реабилитационный период;
- непродолжительная госпитализация (3-4 дня);
- минимальное обезболивание и, как следствие, низкий риск развития осложнений после наркоза;
- низкая вероятность осложнений после хирургического вмешательства.

Операция проводится при помощи эндоскопа. Больному делают три прокола в области поврежденного позвонка, через которые вводится эндоскоп и хирургический инструментарий. Операция проводится под контролем изображения на экране. Это способствует высокой точности выполнения, удаляются только поврежденные сегменты, а здоровые ткани затрагиваются минимально. Такой вид операций используют для удаления межпозвоночных грыж, протрузий, структурных изменений хрящей.
Если у больного повреждена обширная зона позвоночника, то проводят замену позвонков протезом. Такая методика является альтернативой спондилодезу, при котором проводили соединение поврежденных позвонков посредством металлической пластинки или скобки. Это нарушало подвижность позвоночника, ограничивало движения больного. Замена поврежденного диска имплантом дает возможность сохранить функциональную подвижность позвоночного столба. Планируется в скором будущем замещать синтетический диск биопротезом, выращенным из хрящевых клеток пациента в лабораторных условиях.
Такой вид хирургического вмешательства относится к мало травматичным. Выполняется операция посредством введения иглы в тело поврежденного диска. Через нее подается пучок лазерного излучения. Лазер выпаривает часть жидкого содержимого, при этом диск втягивается, перестает выпирать и раздражать нервные окончания. Операция проводится под местной анестезией, а контроль за выполнением манипуляции осуществляется с помощью выведения изображения на экран. Это дает возможность провести процедуру с высокой точностью, не затрагивая здоровые ткани.
Показания
К операции на позвоночнике прибегают в крайнем случае, когда пользы от консервативной терапии не наблюдается, состояние больного не улучшается или наоборот, он чувствует себя хуже. Поводом для операции становится:
- сколиоз (искривление более 40%);
- существенная деформация позвоночника (горб);
- эпидуральный абсцесс, гематома, сдавливающие спинной мозг;
![]()
межпозвонковая грыжа, грозящая перфорацией или воспалением нервов;- компрессия нервных окончаний, вызывающих постоянную боль;
- прогрессирующие дистрофические изменения;
- травмы, перелом, ушиб, требующие неотложной помощи.
Операцию проводят только после проведения комплексной диагностики, полного обследования больного с обязательным выполнением КТ или МРТ. По результатам диагностик врач определяется с выбором метода проведения хирургического вмешательства.
Противопоказания
Операции на позвоночнике не проводятся при состояниях, когда угроза от операции выше, чем позитивный исход. Есть случаи, когда хирургический метод является единственным способом вернуть больному подвижность, уберечь его от паралича и полной обездвиженности. В таком случае пациенты самостоятельно принимают решение: рисковать или нет. Абсолютными противопоказаниями к оперативному вмешательству стали:
- онкология;
- сужение спинномозгового канала;
- период после инсульта;
- тяжелая степень сердечной недостаточности;
- энцефалопатия;
- нервные расстройства (тяжелая степень);
- аллергия на препараты для анестезии;
- инфекционный процесс в позвоночнике.
Операции на позвоночнике не проводят и при других тяжелых состояниях, несущих угрозу жизни больного.
Показания и виды операций в зависимости от отдела позвоночника
При наличии показаний, проводят операции в разных отделах позвоночника.
Показанием к хирургическому вмешательству являются:
![]()
дегенеративные изменения межпозвонкового диска;- стеноз канала спинного мозга;
- грыжа, находящаяся между позвонков.
Проводят операции по замещению разрушенных дисков имплантами, удаляют диски и соединяют шейные позвонки между собой посредством стальных скобок.
Аналогичные показания являются поводом для проведения хирургической манипуляции в грудном отделе. Кроме этого операция проводится на позвоночнике, когда сколиоз имеет 40% искривление. Выполняется она при смещении 3-4 степени, когда такое искривление спины приносит человеку боль при изменении позы. Делают операцию и в случае сильной компрессии нервного окончания выпавшим диском, а также, если вследствие значительной деформации позвоночного столба нарушается дыхательная и сердечная функция.
Операция достаточно сложная, поскольку выполняется выпрямление позвоночника, и незначительное смещение позвонков приводит к передавливанию нерва и инвалидности. Вначале выставляют позвонки ровно, а потом фиксируют их с помощью штифтов. В молодом возрасте, когда позвоночник еще будет расти, используют подвижные конструкции. В более зрелом возрасте применяют неподвижные металлические системы. После операции у больного временно нарушается иннервация и циркуляция крови во внутренних органах, что приносит дискомфорт. Это состояние лечится медикаментами и проходит после курса терапии.
Главной причиной, по которой проводят хирургическое лечение при патологиях в поясничном отделе, это наличие боли, которая не снимается медикаментами и другими методами консервативной терапии. Компрессия нервных окончаний при смещении позвонков поясницы приводит к нарушению работы внутренних органов, снижает иннервацию нижних конечностей. Это приводит к болевому синдрому, нарушению подвижности ноги, парезу или даже параличу.
Смещение позвонков поясничного отдела вызывает компрессию нервов, и операция по ее устранению называется микродискэктомия. Суть ее заключается в усечении части позвонка, которая приводит к сжатию нервного окончания. Сразу после операции пациент ощущает снижение болей в ногах. Полное восстановление двигательной функции нижних конечностей происходит на протяжении 3-4 недель.
Данное оперативное вмешательство проводится с целью устранения дефекта позвоночного столба, появившегося вследствие травмы, нестабильности позвонков, предупреждения сильного искривления в дальнейшем. Показаниями к операции являются:
![]()
перелом со сдавливанием спинного мозга;- полное перекрытие спинномозгового канала;
- нестабильное положение позвонков;
- неэффективность консервативного лечения.
Если после перелома в позвоночнике диагностируют трещины в теле позвонка, его надлом, то операция является единственным способом сохранить анатомическую форму позвонка, уменьшить срок реабилитации.
Подготовка пациента к операции позвоночника
Любая операция требует тщательной подготовки. Хирургическое лечение позвоночника относится к категории сложных манипуляций, которые должен выполнять опытный нейрохирург. Если операция проводится ургентно (аварии, травмы с повреждением спинного мозга), то подготовить больного должным образом нет времени, поскольку промедление грозит пациенту параличом. При плановом проведении хирургического вмешательства, больной проходит соответствующую подготовку:
- лабораторное исследование крови;
- МРТ позвоночника;
- пролечить воспалительные или инфекционные болезни (при наличии);
- консультация с анестезиологом.
Доктор выясняет, не принимал ли больной препараты, влияющие на свертываемость крови (лекарства групп НПВС, антикоагулянты). Также врач спрашивает о наличии хронических патологий, аллергических реакций на препараты, поскольку эти сведения очень важны при проведении операции и в дальнейшем периоде реабилитации. Перед процедурой больному запрещается принимать пищу накануне вечером. Если в ходе операции будут использоваться импланты, то пациенту вводят антибиотик.
Процесс проведения процедуры
О технике выполнения операций в шейном и поясничном отделах позвоночника, описано выше. При переломе позвоночного столба выполняется вертебро- и кифопластика. В первом случае в поврежденный позвонок через иглу вводится костный цемент, затвердевающий в течении 15 минут. Таким образом, предотвращается дальнейшее разрушение сегмента позвоночника.

Кифопластика выполняется путем введения в пораженный позвонок спущенного баллона, который надувается в полости позвонка и обеспечивает ему физиологическую высоту. Фиксация проводится при помощи костного цемента. Этот вид операции выгодно отличается от вертебропластики, поскольку удается не только создать нужную высоту позвонка, исправить искривление на определенном участке позвоночника, но и выровнять его по всей длине.
Реабилитационный период
Этот период служит для:
- снижения болевого синдрома после операции;
- восстановления двигательной функции;
- предупреждение осложнений;
- ускорения периода выздоровления.
Как именно вести себя больному советует врач. Эти рекомендации сугубо индивидуальны, зависят от тяжести и вида оперативного вмешательства, состояния пациента. К методам реабилитации относят:
- лфк;
- физиотерапию;
- занятия в тренажерном зале;
- массаж;
- эрготерапия (способ адаптации после операции во внешнем мире);
- сеансы психотерапии.
Комплекс лечебной физкультуры разрабатывает врач ЛФК и его нужно выполнять ежедневно. Упражнения делаются плавно, без усилий. Если наблюдается усиление боли, то снизить физические нагрузки. Также врач рекомендует больному пройти санаторно-курортное лечение.
Осложнения
Современные методы проведения операций на позвоночнике снижают до минимума риск развития осложнений. Тем не менее, он существует и проявляется в виде повреждения:
![]()
кровеносных сосудов;- нервных окончаний;
- трахеи и пищевода (при операции в шейном или грудном отделах);
- спинного мозга.
Кроме этого может произойти попадание инфекционного агента в спинной мозг, тромбоз, а также несрастание соединенных сегментов позвоночника.
Цены и клиники
При выборе клиники, где планируется проведение операции на позвоночнике, нужно отдавать предпочтение известным амбулаториям со стабильно положительной репутацией. В таких клиниках высокий уровень обслуживания, работают квалифицированные специалисты, используется новейшее оборудование. Операции на позвоночнике различной сложности в Москве проводятся в:
- СМ клиника;
- открытая клиника;
- клиника семейная;
- ЦЭЛТ;
- Европейский МЦ.
В данном случае – это проведение операции на позвоночнике за счет государства. Такую возможность имеет ограниченное количество больных. Чтобы узнать, есть ли у пациента такое право, ему нужно обратиться в квотный центр за информацией о количестве мест и пакете нужных документов. Там он может записаться на очередь. Если больному нужна ургентная операция, то он выполняет ее в плановом порядке, а потом собирает документы для возврата потраченных средств, которые предоставляет в департамент здравоохранения.
Лечение позвоночника без операции
Если нет абсолютных показаний к оперативному вмешательству, то проводят консервативное лечение. Оно направленно на снятие болевого синдрома, воспаления, восстановление подвижности. В этом случае врач назначает лекарственные препараты, способные снять боль, восстановить поврежденную хрящевую ткань.
Кроме этого назначаются физпроцедуры, направленные на укрепление мышц спины и шеи, рекомендуется снизить физические нагрузки на позвоночник. Диетолог советует таким больным употреблять в пищу продукты, богатые витаминами и микроэлементами, необходимыми для восстановления костной и хрящевой ткани.
Стеноз спинномозгового канала — что это за заболевание? Почему возникает сужение позвоночного канала? Какими симптомами проявляется? Насколько это опасно? Всегда ли нужно делать операцию? Почему пациенты боятся операции и ее осложнений? Почему откладывать операцию больше не нужно? Сейчас Ваш мучают боли, а к ним присоединились нарушения чувствительности?

В результате вы получите заключение о возможности выполнения малоинвазивной эндоскопической и, что важно, органосохраняющей операции на позвоночнике. Если мы даем согласие на операцию, значит, мы гарантируем результат в виде возвращения пациента к активной работе.
У пациентов с обширными или множественными стенозами, как правило, мы проводим консилиум совместно с основным идеологом и разработчиком технологии малоинвазивной хирургии позвоночника — профессором Ральфом Вагнером (Германия), а также при участии врачей-реабилитологов, физиотерапевтов и неврологов, участвующих в комплексном восстановлении состояния здоровья наших пациентов.
Стеноз спинномозгового канала, или спинальный стеноз — заболевание, которое чаще всего встречается у людей старше 50 лет (хотя существуют и врожденные формы) и проявляется в виде сужения спинномозгового канала.
Немного анатомии
Каждый позвонок состоит из двух основных частей: тела и расположенной позади него дуги. Между телом и дугой находится отверстие. Вместе отверстия всех позвонков формируют канал, в котором находится спинной мозг — он называется спинномозговым каналом.

Различают две основные формы спинального стеноза:
Стеноз спинномозгового канала в грудном отделе встречается очень редко. Грудные позвонки надежно фиксированы ребрами, подвижность между ними минимальна.
Почему возникает стеноз спинномозгового канала?
Основная причина заболевания — старение позвоночника, развитие в нем дегенеративных процессов и, как следствие, остеоартрита. Разрушаются межхрящевые суставы, деформируются межпозвоночные диски, происходит утолщение связок, на позвонках появляются костные выросты — остеофиты. Это и приводит к сужению спинномозгового канала.
Другие возможные причины спинального стеноза:
- Межпозвонковые грыжи. Часть межпозвоночного диска может выступать в спинномозговой канал, сдавливать спинной мозг, нервные корешки.
- Опухоли, которые расположены на стенках спинномозгового канала или в оболочках спинного мозга.
- Травмы позвоночника. Сдавление спинного мозга может происходить из-за переломов и смещения позвонков, отека, вызванного воспалением после повреждения.
- Болезнь Педжета — заболевание, при котором кости деформируются и становятся хрупкими.
Существуют врожденные формы спинального стеноза. Обычно такие патологии дают о себе знать в возрасте 30–50 лет. В настоящее время считается, что наследственность является важным фактором риска стеноза спинномозгового канала. Некоторые изменения в генах делают человека более склонным к развитию патологии. Научные исследования на эту тему пока еще продолжаются.
Оставьте свой номер телефона
Симптомы поясничного спинального стеноза
Заболевание не всегда имеет симптомы. У некоторых людей можно обнаружить стеноз спинномозгового канала при помощи рентгенографии, КТ или МРТ, но их не беспокоят боли, у них не нарушены движения и чувствительность.

Так как в большинстве случаев причиной являются возрастные изменения в позвоночнике, проявления нарастают постепенно:
При сильном сдавлении нервных корешков возникает состояние, известное как синдром конского хвоста. Это серьезное расстройство, оно требует немедленной медицинской помощи.
Симптомы шейного спинального стеноза
Сдавление спинного мозга в шейном отделе грозит тяжелыми расстройствами, вплоть до паралича. Наиболее распространенные симптомы:
- Боль в шее.
- Онемение и слабость в руке и/или ноге.
- Нарушение координации движений, походки.
- В тяжелых случаях — недержание мочи и стула.
Почему нельзя откладывать лечение?
Со временем нарастает сдавление спинного мозга и нервных корешков, параллельно усиливаются и симптомы заболевания. В нервных структурах могут произойти необратимые изменения, и это приведет к тому, что человек на всю жизнь останется инвалидом.
При возникновении первых симптомов лучше сразу обратиться к врачу. Если появилось онемение, слабость в мышцах, недержание мочи и стула — за медицинской помощью нужно обратиться немедленно!
Всегда ли нужно делать операцию?
Иногда с симптомами стеноза спинномозгового канала можно успешно бороться консервативными методами. Врач может назначить обезболивающие, антидепрессанты, блокады глюкокортикостероидами (гормональные препараты, которые помогают уменьшить воспаление и боль), лечебную физкультуру, массаж, физиопроцедуры.
К хирургическому лечению существуют два основных показания:
- Очень выраженные, тревожные симптомы (нарушение чувствительности, движений, недержание мочи и стула).
- Если консервативные методы не помогают, и симптомы нарастают.
Классические операции при спинальном стенозе — это серьезные вмешательства, которые несут определенные риски. Для того, чтобы освободить дополнительное пространство для спинного мозга, хирург удаляет всю дугу позвонка (ламинэктомия) или ее часть (ламинотомия). В некоторых случаях позвонки фиксируют металлическими конструкциями или костными трансплантатами. Но прогресс не стоит на месте, уже сегодня в России доступны миниинвазивные операции на позвоночнике.
Как проходит эндоскопическая операция? На видео ниже вы можете своими глазами увидеть, как нейрохирург Игорь Юрьевич Малахов проводит удаление стеноза малоинвазивным методом.
Что такое TESSYS?
TESSYS — это современная миниинвазивная эндоскопическая хирургическая система, разработанная в Германии. Хирург делает вместо большого разреза прокол в поясничной области и вводит через него инструмент диаметром менее 1 см. Доступ обеспечивается через межпозвоночные отверстия, через которые из спинномозгового канала выходят нервы.
Основные преимущества таких вмешательств:
- Минимальная травматизация тканей. Не нужно делать большой разрез на мышцах, удалять много костной ткани, минимален риск повреждения нервных структур.
- Минимальный период реабилитации. Метод TESSYS позволяет быстро вернуться к привычным делам, работе.
- При операциях на поясничном отделе позвоночника не нужен общий наркоз. Пациент может находиться в сознании.
- Минимальный риск осложнений, например, развития нестабильности позвоночного столба.
- В большинстве случаев боль уходит сразу после вмешательства.
- Минимум противопоказаний. Такие операции подходят для пожилых людей.
Отзывы наших пациентов
12 декабря 2019 г.
31 октября 2019 г.
24 сентября 2019 г.
7 августа 2019 г.
7 августа 2019 г.
Самые часто задаваемые вопросы пациентами с сужением позвоночного канала (спинальным стенозом).
Можно не лечить стеноз?
Почему вы так уверены в положительном исходе своих операций — в других клиниках меня откровенно отговаривают от операции, убеждая, что я стану инвалидом, говорят, что методика еще очень молодая, она мало проверена, что ее никто не знает?
Составить план лечения спинального стеноза бесплатно
И вот, начиная с 2000 года, постоянно шлифуется методика малоинвазивного эндоскопического лечения патологий позвоночного столба с доступом через естественные отверстия. Прогресс самих техник операций за это время титанический. Результатом работы, объединившей итог и наблюдение за более, чем 100.000 успешно прооперированных пациентов, в 500 медицинских центрах в 30 различных странах мира, вы можете воспользоваться здесь и сейчас. Если говорить о методике Joimax в мире, то за 2000-2018 годы ей обучено более 2000 хирургов в 3-х основных обучающих центрах в мире. Могу только с прискорбием констатировать, что в нашу страну эта методика пришла относительно поздно, в 2016-2017, когда на базе региональных областных медицинских центров силами профессора Ральфа Вагнера и его команды стали проводиться первые операции по технологиям компании Joimax.

Рис. 1 Выполнение эндоскопической декомпрессии.
Рис. 2 Процедура резекции костной ткани и желтой связки на противоположной стороне – OVER-THE-TOP.
Не поленитесь — позвоните, запишитесь на методику, послушайте, что Вам будут говорить. А когда Вас запишут в очередь на полгода вперед, то вы сами все поймете. Если Вас будут готовы прооперировать завтра, то поинтересуйтесь — сколько они провели таких операций, и каков их итог, есть ли научные публикации в открытом доступе? Вы будете удивлены, если Вам честно ответят, и раздосадованы — практически во всех проведены одиночные операции, и то в виде демонстраций возможности техники и технологии, силами приглашенных экспертов из Германии.

Почему надо выбирать Вас как лечащего врача при спинальном стенозе?

Как узнать, можно ли вы помочь именно мне?
Просто отправьте результаты Вашего последнего МРТ, КТ в виде ссылке на облачный архив, Google или Yandex-диск. В сопроводительном письме укажите все Ваши проблемы. Если Вы вышлите материалы на почту, то Вам отвечу лично я, Малахов Игорь Юрьевич, врач - нейрохирург cc@medica24.ru.
Как пройдет консультация нейрохирурга?
Огромная просьба ко всем пациентам! Перед посещением нашего нейрохирурга для решения вопроса о возможности проведения операции при спинальном стенозе НЕ НУЖНО назначать и выполнять самостоятельно исследований: мы не пользуемся результатами функциональной рентгенографии, УЗИ позвоночника, обзорной рентгенографии. Программу обследования Вам сделает нейрохирург или самостоятельно или совместно с неврологом. В тяжелых случаях проводится консилиум совместно с реабилитологом и врачом-физиотерапевтом для решения вопроса о комплексном лечении, включая предоперационную подготовку. Принципиально, во время предварительной консультации определяется наличие и вид неврологического дефицита, а также перспективы его коррекции.
Читайте также:










