Фиксация матки к крестцу
Содержание
Выпадение влагалища и матки - распространенная гинекологическая патология. Считается, что около 10% женщин могут нуждаться в операции по поводу опущения половых органов в течение своей жизни.
Выпадение матки и влагалища часто происходит в результате повреждения поддержки фасциально-связочных структур матки и влагалища.
Симптомы, связанные с выпадением включают ощущение инородного тела во влагалище или даже выпячивание матки и стенок влагалища за пределами входа в него. Часто опущение ассоциируется с нарушением мочеиспускания, дефекации и значительным ухудшением сексуальной жизни вплоть до ее полного отсутствия. Я более подробно писал о причинах и проявлениях опущения половых органов в своих предыдущих статьях, посвященных пролапсу, которые можно посмотреть здесь, здесь и здесь.
Одной из наиболее проблемных форм опущения половых органов является так называемый апикальный пролапс или опущение купола влагалища (рис. 1). Апикальный пролапс может сочетаться с другими формами опущения, а также (реже) может встречаться в изолированном виде.

Рис. 1. Анатомия органов малого таза в норме (слева) и при апикальном пролапсе (справа)
Проблемой апикального пролапса является более сложное его хирургическое лечение, т.к. купол влагалища нужно обязательно к чему-то фиксировать. Без этого реконструкивно-пластическая операция при пролапсе попросту будет не полноценной. При этом, если женщина весьма пожилого возраста и половая жизнь не планируется вообще, выходом являются так называемые "облитерирующие" операции, когда влагалище ушиваетсся полностью (кольпоклейзис) или частично. Для женщин, планирующих сохранить сексуальную функцию, естественно, такой подход не будет приемлемым.
Не буду останавливаться на историческом развитии операций, подвешивающих купол влагалища. Их было много и они использовались разными хирургами с разным успехом. На сегодняшний день на мой, безусловно, субъективный взгляд, актуальными остаются 4 операции:
- Высокая пликация крестцово-маточных связок (лапароскопическим и вагинальным доступом)
- Инфракокцигеальная кольпосуспензия сетчатым слингом
- Промонтофиксация (сакрокольпопексия)
- Сакроспинальная кольпопексия
Не буду останавливаться на системах тотальной реконструкции тазового дна. Их время ушло и когда появится новое поколение пока не известно.
Наиболее изученными и стандартизированными операциями из перечисленных выше являются промонтофиксация и сакроспинальная кольпопексия. Здесь остановлюсь подробнее на последней операции. Сакроспинальная фиксация - операция, которая предназначена для восстановления нормального расположения апикального сегмента влагалища в независимости от того есть у пациентки матка или нет. Операция выполняется через влагалище и имеет все преимущества и недостатки этого доступа. Эта операция может быть выполнена и в случаях влагалищной гистерэктомии, как элемент для фиксации верхушки влагалища.
Показанием для сакроспинальной фиксации является наличие апикального пролапса 3 и 4 степени (рис. 2). В более редких случаях операция выполняется при меньших степенях опущения купола влагалища - как профилактическая мера.

Рис. 2. Апикальный пролапс 3-4 степени - показание для сакроспинальной фиксации влагалища
Место, куда подшивается апикальная часть к сакроспинальной связке показано на рисунке ниже (рис. 3).

Рис. 3. Место прошивания сакроспинальной связки
При выполнении операции, при всей кажущейся простоте, необходимо учитывать топографию важных сосудов и нервов, чтобы избежать серьезных осложнений (рис. 4). Прежде всего это касается срамного нерва и сосудов, нижних ягодичных артерий, в меньшей степени корешков, идущих от крестца и седалищного нерва.

Рис. 4. Топографические взаимоотношения сакроспинальной связки и близлежайших сосудов и нервов
Как я упоминал выше, сакроспинальную фиксацию влагалища можно выполнять как при отсутствии матки (рис. 5), так и при ее сохранении (рис. 6).

Рис. 5. Сакроспинальная фиксация влагалища у женщины после гисстерэктомии (операция Рихтера)

Рис. 6. Сакроспинальная фиксация влагалища у женщины с сохранением матки (операция Ричардсона)
Отдаленные результаты операции представлены на фотографии ниже

Эффективность операции, имеется виду не только кратковременный, но и долговременный результат - 80-90%. Эффективность увеличивается с возрастом пациентки, что связано с уменьшением физической активности женщины.
Противопоказания к операции:
- Изолированное цистоцеле или ректоцеле
- Недостаточная длина влагалища
- Показания к лапаротомии
- Значительное изменение оси влагалища вследствие предыдущих операций
- Выраженные деформации крестца или седалищной кости
Промонтофиксация или сакроспинальная кольпосуспензия?
- Стоимость операции
- Время операции
- Анестезия
- Кривая обучения
- Возможность гистерэктомии
- Необходимость и простота дополнительных корригирующих операций по поводу пролапса
- Патология придатков
- Осложнения проленовых протезов
- Серьезные хирургические осложнения
- Длина влагалища
- Среднесрочные результаты
- Долгосрочные результаты
Метод обезболивания при сакроспинаальной кольпопексии:
- спинальная анестезия
- общее в/в обезболивание с ИВЛ либо эндотрахеальный наркоз (севофлуран)
Длительность пребывания в больнице:
Где проводят сакроспинальную фиксацию:
- исключительно в стационаре
Какие осложнения возможны при сакроспинальной фиксации:
- кровотечение (редко)
- инфекционные осложнения (редко)
- тромбоэмболические осложнения (редко)
- травма мочевого пузыря, кишечника (крайне редко)
- смертность менее 0,3%
Какие анализы необходимы перед сакроспинальной фиксацией (приказ №620 МЗ Украины):
- Группа крови, резус
- Общий анализ крови + тромбоциты
- Общий анализ мочи
- Глюкоза крови
- Коагулограмма
- Электролиты, белки, печен., почечн. комплекс
- Кровь на RW, ВИЧ, HbsAg, HCV
- ЭКГ, терапевт
- Флюорография
- Мазок из влагалища
- Цитограмма шейки матки (если шейка матки не была удалена)
- Результат гистологического исследования соскоба эндометрия (не всегда, по показаниям)
Альтернативы сакроспинальной фиксации:
- Другая подвешивающая операция, например, промонтофиксация
- Использование гинекологических пессариев
На сайте есть моя большая лекция, посвященная апикальному пролапсу и сакроспинальной фиксации в частности: часть 1, часть 2, часть 3.
Немного о сетчатых протезах:
Также можно посмотреть видео нескольких операций:
Генитальный (тазовый) пролапс — группа заболеваний связочного и мышечного каркаса тазового дна, приводящих к опущению, а затем и выпадению женских половых органов. Наиболее часто встречаются следующие формы генитального пролапса: опущение влагалища, опущение матки, неполное выпадение матки, полное выпадение матки, опущение мочевого пузыря, опущение прямой кишки, выпадение влагалища.
120 000-150 000 руб.
Выделяют 4 фактора развития опущения стенок влагалища и матки:

- Дисплазия соединительной ткани системного характера.
- Посттравматические изменения мышечно-фасциального аппарата тазового дна (разрывы и разрезы промежности при родах).
- Хронические заболевания, сопровождающиеся резким повышением внутрибрюшного давления и нарушением гемодинамики органов малого таза.
- Снижение синтеза женских половых гормонов.
Генитальный пролапс — это заболевание не только женщин перименопаузального возраста. В связи с повышением уровня родового травматизма оно все чаще стало встречаться у пациенток репродуктивного возраста после первых родов. Генитальный пролапс не является заболеванием, требующим экстренного или срочного оперативного лечения, в первую очередь страдает социальная адаптация пациентки и качество жизни.
Клинически выделяют 4 степени опущения влагалища и выпадения матки:
1-я степень — шейка матки опущена не более чем на половину длины влагалища; при этом имеется маловыраженное опущение передней и задней стенки влагалища.
2-я степень — стенки влагалища и шейка матки опущены до половой щели.
3-я степень — шейка матки и стенки влагалища располагаются за пределами половой щели; тело матки опущено, располагается выше половой щели.
4-я степень — тело матки и стенки влагалища находятся за пределами половой щели.
После первых родов генитальный пролапс выявляется у 15-20 % пациенток, а общее количество женщин с опущением половых органов достигает 60 %. Только уникальная методика хирургического лечения выпадения матки и влагалища — промонтофиксация — в сочетании с пластикой стенок влагалища и укреплением мышц тазового дна позволяет восстановить естественное положение органов малого таза и нормальное функционирование, как в дородовом периоде.
Я принципиально отказался от использования методик с расположением импланта в стенках влагалища (методика PROLIFT) как у молодых, так и пожилых пациенток, живущих активной половой жизнью, из-за высокого риска развития эрозий, гнойных осложнений и нарушения половой жизни.
Я использую только лапароскопическую промонтофиксацию, при которой установленный имплант не соприкасается со стенкой влагалища. Именно при таком подходе можно минимизировать риск развития язв слизистой влагалища.
Опущение стенок влагалища и матки происходит не за счет силы тяжести этих органов, а в силу повышения внутрибрюшного давления в замкнутом пространстве, с давлением максимальной силы на органы малого таза (матку, прямую кишку, мочевой пузырь, уретру, мышцы тазового дна). Повышение внутрибрюшного давления происходит при кашле, чихании, поднятии тяжести, смехе. Лапароскопическая промонтофиксация — это методика оперативного лечения, которая создает барьеры, препятствующие внутрибрюшному давлению.
Тазовое дно — это сложная трехуровневая структура, состоящая из мышечных, фасциальных и связочных элементов. Поражение тазового дна возможно на всех трех уровнях, но чаще всего это сочетание.
К структурам первого уровня тазового дна относится связочный аппарат матки — круглые, крестцово-маточные, кардинальные связки, которые удерживают шейку с маткой, как на растяжках, в подвешенном состоянии в полости малого таза. Также важную роль в поддержании физиологичного расположения органов малого таза играют фасции шейки матки. При несостоятельности связок матки при повышении внутрибрюшного давления тело матки с шейкой выходят за пределы половой щели.
К структурам второго уровня относятся фасции между мочевым пузырем и прямой кишкой — пузырно-вагинальная и ректовагинальная. Эти фасции является основами, удерживающими мочевой пузырь и прямую кишку в физиологичном положении. При дефектах в пузырно-вагинальной фасции пролабирует мочевой пузырь и образуется цистоцеле, а при дефекте в ректовагинальной фасции — ректоцеле. Также при удаленном теле и шейке матки встречается опущение купола влагалища – апикальный пролапс, содержимым генитальной грыжи являются петли тонкого кишечника (энтероцеле). Повреждение пузырно-вагинальной фасции может быть центральным и латеральным. При центральном дефекте пузырно-вагинальной фасции пролабирование мочевого пузыря происходит по центру влагалищной стенки. При латеральном дефекте происходит отрыв пузырно-вагинальной трубки в местах прикрепления к сухожильной дуге тазовой диафрагмы, в этом случае говорят о паравагинальном дефекте с образованием латерального цистоцеле. При травме с отрывом от мест прикрепления пузырно-вагинальной фасции и дефектом структуры фасции при слабости соединительной ткани развивается сочетание центрального и латерального цистоцеле.
Диагностика генитального пролапса проста и заключается в осмотре пациентки в кресле. При осмотре в зеркалах есть возможность оценить уровень повреждения влагалищной трубки — это поможет избрать правильную тактику оперативного лечения и возможную комбинацию доступов. Осмотр в зеркалах следует проводить как в покое, так и при натуживании. В конце осмотра я обязательно прошу пациентку покашлять для определения стрессового компонента недержания мочи. При выполнении тактики оперативного лечения следует применять комплексный подход к восстановлению поврежденных структур тазового дна.

При лапароскопии производится восстановление структур первого и второго уровня — связочного аппарата и фасций. Оперативное лечение связочного аппарата матки заключается в их укорочении и фиксации между собой. При восстановлении пузырно-вагинальной и ректовагинальной перегородки, в силу не только разрыва этих структур, но и их несостоятельности (слабости), восстановление собственными тканями практически всегда приводит к рецидиву заболевания. Целесообразно использовать синтетические сетчатые материалы, осуществляющие роль протезов разрушенных структур. Они проводятся через троакары, установленные в передней брюшной стенке, и подшиваются со стороны брюшной полости вдоль передней и задней стенки влагалища. Фиксация свободного конца синтетического протеза производится к крестцу, в этом и заключается смысл подвешивания матки. При выполнении лапароскопической промонтофиксации матка в полости малого таза находится в физиологическом расположении и при повышении внутрибрюшного давления не смещается.
Подобный биомеханизм рецидива пролапса также происходит при вентрофиксации матки к передней брюшной стенке. Это более старая методика, которая выполнялась с помощью чревосечения. В качестве протеза используется синтетический сетчатый материал, который абсолютно совместим с организмом человека. Он не вызывает воспалительных, гнойных изменений в тканях, не сопровождается развитием грубого рубцового процесса, что очень сильно влияет на полученный результат операции. Лапароскопическая промонтофиксация всегда дополняется пластикой стенок влагалища и леваторопластикой.
Показания к выполнению лапароскопической промонтофиксации (сакровагинопексии):
- Дискомфорт пациентки (не только при половой жизни).
- Нарушение функции мочевого пузыря и прямой кишки (недержание мочи, острая задержка мочи, хронический запор).
- Полное и неполное выпадение матки.
Преимущества лапароскопической промонтофиксации (сакровагинопексии):
- Максимальное восстановление топографо-анатомических взаимоотношений органов малого таза до физиологического состояния.
- Минимальный риск рецидива заболевания при соблюдении техники операции (2-3 %).
- Малоинвазивная методика.
- Сокращенные сроки послеоперационного восстановления.
- Минимальные осложнения (ввиду отсутствия контакта со слизистой влагалища сетчатого импланта и применения биоинертного материала).
- Возможность сочетания с другими оперативными вмешательствами на органах брюшной полости (удаление миомы матки или тела матки, кист яичников, разделение спаечного процесса, восстановление проходимости маточных труб у пациенток репродуктивного возраста).
Список основных обследований, которые необходимо выполнить перед лапароскопической промонтофиксацией (сакровагинопексией):
- Общий анализ крови (срок годности 14 дней).
- Биохимический анализ крови: глюкоза крови, АСТ, АЛТ, мочевина, креатинин, общий и прямой билирубин, общий белок, сывороточное железо (срок годности 14 дней).
- Коагулограмма, гемостазиограмма — оценка системы свертывания крови: ВСК, протромбиновый индекс, АЧТВ, фибриноген, антитромбин III (срок годности 14 дней).
- Госпитальный комплекс: кровь на сифилис, ВИЧ, гепатит B и C (срок годности — 3 месяца).
- Группа крови и резус-фактор (если Вы планируете оперироваться в другом медицинском учреждении) — принимается только бланк с печатями (срок годности — пожизненно).
- Общий анализ мочи (срок годности 14 дней).
- Мазки с шейки матки на онкоцитологию (срок годности 6 месяцев). Данный анализ берется строго при отсутствии кровянистых выделений из половых путей.
- Мазки с шейки матки и слизистой влагалища на флору и степень чистоты (срок годности 14 дней). Данный анализ берется строго при отсутствии кровянистых выделений из половых путей.
- Электрокардиограмма (срок годности 10 дней).
- Рентгенография органов грудной клетки или флюорография (срок годности 12 месяцев).
- УЗИ почек и мочевого пузыря (срок годности 1 месяц).
- УЗИ брюшной полости (срок годности 1 месяц).
- Консультация терапевтом (срок годности 14 дней).
Выполняется строго после получения всех результатов обследования с целью заключения об отсутствии противопоказаний для оперативного лечения.
Предоперационная подготовка перед лапароскопической промонтофиксацией (сакровагинопексией):
- Лапароскопическая промонтофиксация матки и стенок влагалища выполняется вне дней менструации или отсутствия кровянистых выделений из половых путей, желательно сразу после окончания менструации (при выполнении оперативного лечения на фоне менструации имеется повышенная кровоточивость тканей).
- Брить область лобка и половые губы в домашних условиях не надо. Гигиеническая обработка промежности производится в день операции в условиях стационара, чтобы минимизировать риск развития воспаления волосяных фолликулов и излишнюю травматизацию кожных покровов. При подготовке к лапароскопической промонтофиксации (сакровагинопексии) матки гигиеническая подготовка промежности, стенок влагалища, передней брюшной стенки осуществляется строго медицинским персоналом. На промежности и передней брюшной стенке должны отсутствовать волосы и воспалительные элементы. Оптимально проводить бритье волос в день операции медицинским персоналом с обязательной обработкой зоны раствором антисептика (хлоргексидин, мирамистин).
- При наличии аллергических реакций необходимо принимать антиаллергические препараты и не отменять их в день операции. Обязательно предупредить о наличии аллергии не только на лекарственные препараты.
- За сутки до лапароскопической промонтофиксации следует отменить прием алкоголя, антиагрегантных и антикоагулянтных препаратов. Прием препаратов от артериального давления, сердечно-сосудистых препаратов, а также гормонов не следует отменять. Прием определенных групп гипотензивных и противодиабетических препаратов может быть заменен на период госпитализации по согласованию с лечащим врачом и анестезиологом.
- Перед лапароскопической промонтофиксацией матки требуется соблюдение специальной диеты и подготовка кишечника.
Рекомендованные продукты к приему перед оперативным лечением:
- Белый хлеб, мучные изделия из очищенных злаков, крекеры.
- Белый рис.
- Овощи без кожуры или семян, желательно обработанные паром.
- Фрукты без кожуры или семян.
- Молоко и йогурты в ограниченном количестве.
- Отварная нежирная говядина, птица, рыба.
- Бульоны.
- Желе, мед, сироп.
- Яйца.
- Нежирный творог.
Пить можно без ограничений до последних 8 часов перед операцией.
Если у Вас поступление в день операции, то в клинику надо приехать строго натощак. За 8 часов до операции следует исключить прием воды и пищи.
При приеме жизненно важных препаратов необходимо положить их под язык и рассасывать или запить 1 глотком воды.
В жаркое время суток при наличии сильной жажды можно полоскать рот обычной кипяченой водой.
Оперативное лечение выполняется натощак. Лапароскопическая промонтофиксация выполняется только под эндотрахеальным наркозом.
При наличии варикозной болезни нижних конечностей я порекомендую Вам ношение компрессионного трикотажа.
Госпитальный компрессионный противоэмболический трикотаж — современное и достаточно эффективное средство профилактики образования тромбов и закупорки ими глубоких вен нижних конечностей и легочной артерии в периоперационный период.
Оперативное вмешательство является провоцирующим фактором на свертывающую систему крови в сторону гиперкоагуляциии, а вынужденное неподвижное положение во время и после операции замедляет движение крови в венах. Все вместе это увеличивает вероятность тромбозов. Использование чулок снижает вероятность тромбоза в несколько раз, в связи с этим является обязательным при проведении большинства оперативных вмешательств не только гинекологического профиля. По этой же причине, во время операции я использую в необходимых случаях специальную аппаратную компрессионную систему Kendell (Швейцария), которая стимулирует кровоток в ногах, имитируя ходьбу. Также я прошу Вас активизироваться после операции как можно раньше: поворачиваться в кровати, осуществлять сгибательные и разгибательные движения, вставать как можно раньше (после моего разрешения). Всё вместе это существенно снижает риски тромбозов и тромбоэмболий.
Применение госпитального трикотажа обеспечивает сужение просвета вен, нормализацию работы клапанов вен нижних конечностей, ускорение венозного кровотока по направлению к сердцу за счет градуированного давления (компрессии) 18-21 мм рт. cт. на мягкие ткани и стенки вен ног. Градуированная компрессия — физиологически распределенное давление по ноге, максимально в области лодыжки и постепенно уменьшается к бедру, задается при изготовлении трикотажа.
У каждого производителя есть своя таблица для подбора госпитального компрессионного трикотажа. Кто-то использует соотношение роста и веса, кто-то — окружность голени и бедра. Необходимо сделать следующие замеры (лучше утром, когда нет отечности нижних конечностей):
- Окружность щиколотки.
- Окружность голени.
- Окружность середины бедра.
- Окружность бедра на 5 см ниже промежности.
- Рост.
- Вес.
- Длина ноги от пола до колена / до середины бедра.
Имея под рукой эти данные, можно будет точно подобрать именно тот размер, который нужно. Точность подбора очень важна, так как компрессия госпитальных чулок распределяется не равномерно, а градуировано — 100% приходится на область над лодыжками, 70 % — на область голени и 40 % — на область бедра.
Использование компрессионных бинтов я не приветствую в связи с неудобностью использования пациентками и непостоянным уровнем компрессии.
Производители чулок заботятся об антимикробных и антиаллергенных свойствах своей продукции, используя особую пористую структуру вязки, пропитывание нитей антимикробными составами, избегая использования латекса. Держатся такие чулки за счет силиконовой ленты в верхней части (как в обычных женских чулках), а степень компрессии постоянна.
Важно: создаваемая компрессия должна быть 15-23 мм рт. ст. (производители называют это профилактической компрессией или компрессией 1-го класса), желательно, чтобы носок был открытым и правильно был подобран именно размер чулок.
Если у Вас имеется варикозная болезнь нижних конечностей, то обязательно рекомендую пройти консультацию с флебологом (сосудистым хирургом) для более детальной степени компрессии. Уровень компрессии № 1 Вам просто может быть недостаточен.
Теперь, сделав все замеры, можете отправляться в аптеку или ортопедический салон.
По данным исследований у 50% женщин в течение жизни определяется пролапс гениталий, а в период климакса это заболевание обнаруживается у каждой третей пациентки. На ранней стадии используется гимнастика, пессарии. Заболевание в тяжелой стадии, которое приводит к недержанию мочи, выпадению матки или влагалища наружу, требует оперативного лечения.
Часто используется лапароскопическая сакровагинопексия. Это малотравматичный, почти бескровный способ укрепления связочного аппарата половых органов при помощи специальной сетки.
Что ведет к пролапсу половых органов
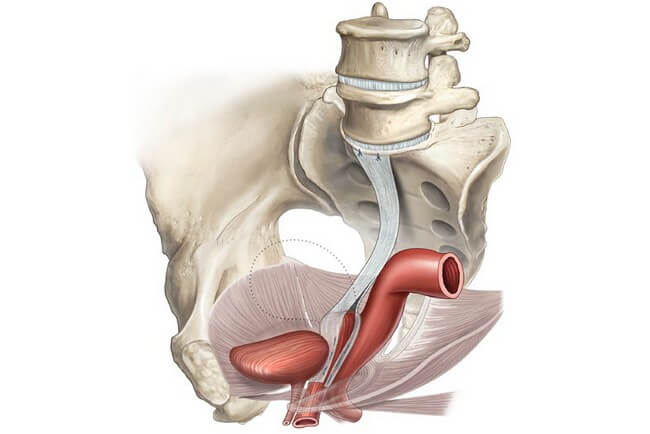
Опущение стенок влагалища и матки
Точная статистика заболеваемости пролапсом тазовых органов неизвестна, не все женщины с дискомфортом или нарушением мочеиспускания на ранней стадии обращаются к врачу. Среди всех гинекологических проблем на долю этой патологии приходится 28%.
Симптомы часто появляются в репродуктивном возрасте, а к моменту климакса состояние прогрессирует и переходит в тяжелую стадию. Основными причинами являются:
- недостаток половых гормонов (естественный или искусственный климакс);
- системные заболевания соединительной ткани, ведущие к ее недостаточности (синдром Марфана, Элерса-Данлоса, гипермобильности суставов и другие недифференцированные дисплазии);
- травмы и нарушение иннервации, возникающие после родов естественным путем или кесарева (факторы риска – крупный плод, низкий рост матери);
- хронические заболевания, сопровождающиеся нарушением иннервации, кровообращения в малом тазу, увеличением внутрибрюшного давления.
Пролапс тазовых органов встречается у 30% женщин, которым провели удаление матки.
Особенности методики
В медицинской практике применяются различные типы биоинертных полипропиленовых сеток, которые объединены под одним названием Mesh. Они не вызывают воспалительной реакции на месте установки, не рассасываются со временем, не растягиваются и прочно фиксируют органы. К сетчатым протезам стекаются клетки (макрофаги, фибробласты), которые стимулируют образование соединительной ткани и дополнительную фиксацию.
В чем различие между сакровагинопексией и сакрокольпопексией?
Только в названии. Эти слова являются синонимами, обозначающими один и тот же тип вмешательства. Изначально сакровагинопексия проходила лапаротомическим доступом, для нее требовался стандартный разрез на передней брюшной стенке. Развитие малоинвазивных методов позволило проводить сакровагинопексию лапароскопическим доступом. Плюсами этой методики являются:
- минимальная кровопотеря – не более 100 мл крови;
- на коже живота остаются небольшие надрезы, длиной 1-2 см;
- восстановительный период протекает легко;
- уменьшается риск послеоперационных осложнений;
- время нахождения в клинике сокращается до 5-7 дней.
Этот способ удобен и для врача. Современная видеоаппаратура позволяет получить качественное увеличенное изображение внутренних органов, задействованных в операции.
Во время Mesh-сакровагинопексии тщательно обнаруживаются и выделяются все дефектные структуры, способствующие пролапсу:
- мыс крестца;
- ректо-вагинальная фасция;
- пубо-цервикальная фасция;
- мышцы, поднимающие задний проход.
Сакровагинопексия проводится пациенткам после гистерэктомии, но она также позволяет скорректировать положение органов и сохранить матку. В случаях, если есть показания к удалению матки, его проводят на первом этапе, и только потом начинают фиксировать оставшиеся органы.
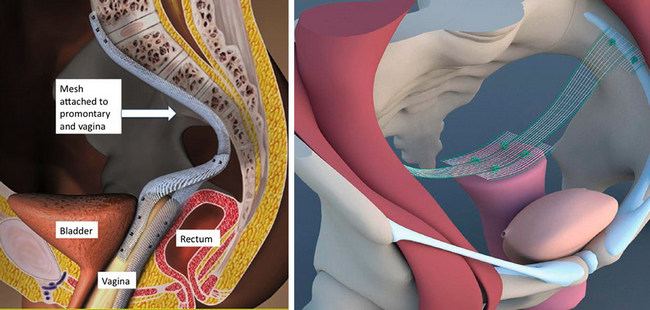
Фиксация опущенных сегментов влагалища при Mesh-сакровагинопексии
Методика имеет преимущества перед другими типами вмешательств при пролапсе гениталий. Во многих клиниках часто проводятся операции PROLIFT. В этом случае сетчатый имплант располагают в стенках влагалища. Последствия тесного контакта и небольшого давления становятся:
- эрозии и пролежни;
- гнойные осложнения;
- нарушения половой жизни.
Поэтому рекомендуется у молодых активных женщин проводить коррекцию пролапса методом сакровагинопексии.
Показания и противопоказания
Основное показание к Mesh-сакровагинопексии – пролапс гениталий. В зависимости от степени состояние может сопровождаться:
- ощущением инородного тела в промежности;
- недержанием мочи;
- нарушением дефекации;
- частичным или полным выпадением матки или влагалища.
Сакровагинопексия может использоваться в любом возрасте. Имплант не соприкасается со стенками влагалища, а вектор тяги соответствует физиологическому, поэтому шейка матки смещается не только кверху, но и кзади.
Противопоказаниями к проведению вмешательства являются:
- тяжелые заболевания в стадии декомпенсации (болезни сердечно-сосудистой системы, почек, органов дыхания, сахарный диабет);
- нарушения свертываемости крови;
- онкологические заболевания;
- острые воспалительные процессы или хронические в стадии обострения.
Сакровагинопексия не проводится беременным, но после операции и периода реабилитации зачатие не противопоказано.
Правила подготовки
Решение о необходимости сакровагинопексии принимает врач на основании жалоб пациентки, данных гинекологического осмотра и обследования. Перед операцией необходимо сдать анализы, пройти осмотр у дополнительных специалистов и подобрать дату. Вмешательство не проводят во время менструации или кровотечения неустановленного происхождения. Оптимальным сроком для сакровагинопексии с использованием сетчатого импланта считается 5-12 день цикла.
При обследовании необходимо учитывать, что срок годности большинства анализов 10-14 дней. Необходимы следующие обследования:
- клинический анализ крови и мочи;
- коагулограмма;
- группа крови и резус-фактор;
- биохимическое исследование;
- основные инфекции: сифилис, ВИЧ, гепатит В и С;
- мазок на степень чистоты влагалища и онкоцитология;
- ЭКГ;
- флюорография;
- УЗИ малого таза, почек, брюшной полости.
Диагностика может быть расширена в зависимости от состояния женщины. Обязательно назначается консультация терапевта.
Подготовка включает изменение образа жизни за несколько дней до операции. Чтобы уменьшить образование газов в кишечнике, назначается специальная диета. Исключаются продукты, усиливающие метеоризм (бобовые, капусту, газированные напитки, дрожжевую выпечку) и любую тяжелую еду, алкоголь.
У женщин старшего возраста часто имеются сопутствующие заболевания, которые требуют ежедневного приема таблеток. За сутки до сакровагинопексии отменяют антикоагулянты и антиагреганты. Препараты, разжижающие кровь, врач назначит сразу после операции в нужной дозировке, чтобы не вызвать кровотечение и не спровоцировать тромбоз.
Если необходимо принимать таблетки от давления, пропускать очередную дозу нельзя. Это может спровоцировать криз во время операции. В день хирургического вмешательства таблетки не пьют, а закладывают под язык до полного растворения.
Сакровагинопексию, как и любое вмешательство, требующее наркоза, проводят строго натощак. Последний прием пищи должен быть не позднее 8 часов до назначенного времени. Рекомендуется накануне легкий ужин до 19-20 часов вечера. Завтракать нельзя. При сильной жажде можно полоскать рот чистой водой.
Волосы на промежности и лобке сбривают. Не рекомендуется это делать дома, т. к. на месте удаленных волос часто возникает воспалительная реакция. Чтобы избежать таких последствий, брить волосы нужно в больнице, после чего обработать кожу антисептиком.
Как проходит сакровагинопексия
Сакровагинопексия проходит под наркозом, для чего применяют внутривенный раствор наркотического анальгетика, а сама манипуляция проходит под эндотрахеальным наркозом. Продолжительность 2-3 часа.
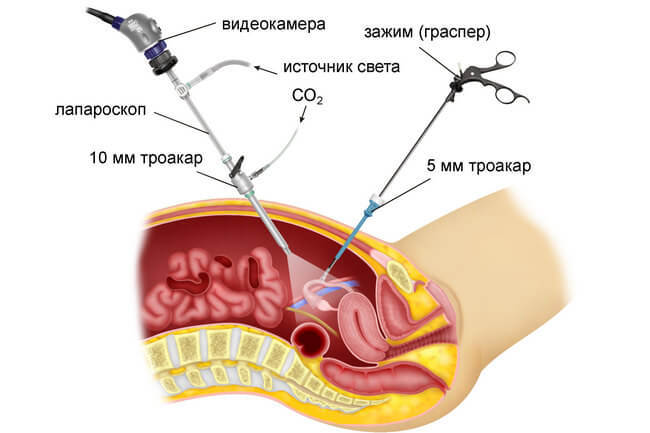
Пациентка располагается на столе с разогнутыми, но немного разведенными в стороны ногами. Иногда головной конец стола немного опускают, чтобы кишечник сместился кверху и меньше давил на органы малого таза.
После подготовки операционного поля, в области живота делают небольшие разрезы, через них вводят троакары – специальные трубки-проводники. Через них в абдоминальную полость проводят хирургические инструменты и видеоаппаратуру.
Ход операции включает следующие этапы:
- Создание пневмоперитонеума – нагнетание газа в полость живота, чтобы оттеснить петли кишечника и выровнять давление.
- Осмотр органов малого таза.
- Отделение стенки влагалища от мочевого пузыря спереди и прямой кишки сзади.
- Подведение в образовавшиеся каналы двух лент импланта, длиной 15 см, шириной 4 см. Свободные концы прикрепляются к мышцам тазового дна несколькими узловыми швами.
- Фиксация противоположных концов ленты к пресакральной связке.
- Ушивание послеоперационных ран.
Так проходит сакровагинопексия при сохраненной матке, но у женщин в постклимактерическом возрасте предварительно может быть проведена гистерэктомия.
Реабилитация и особенности образа жизни
Осложнения после сакровагинопексии возникают редко. Риск рецидива через несколько лет составляет всего 2-3%. Иногда при повреждении сосуда после операции может возникнуть гематома. Признаки патологии могут сразу не проявиться. Лечение послеоперационной гематомы зависит от ее размера и общего состояния пациентки. В некоторых случаях проводят дренирование и удаление кровоподтека, дополняя манипуляцию обработкой антисептиками, назначают антибиотики. В легких случаях можно ограничиться консервативным лечением.
Для профилактики в течение первых 3 суток нельзя сидеть, 7-8 дней нужно воздержаться от физических нагрузок. Женщинам, перенесшим одновременную экстирпацию матки, назначают дополнительное обезболивание, антибиотики.
Не рекомендуется поднимать больше 2-3 кг в течение последующего месяца. На этот же срок ограничивают половую жизнь, тяжелую работу, горячие ванны, сауну. В отдаленные сроки женщинам не советуют возвращаться к тяжелой работе и поднимать больше 7 кг.
Читайте также:


