Дискогенный болевой синдром шеи
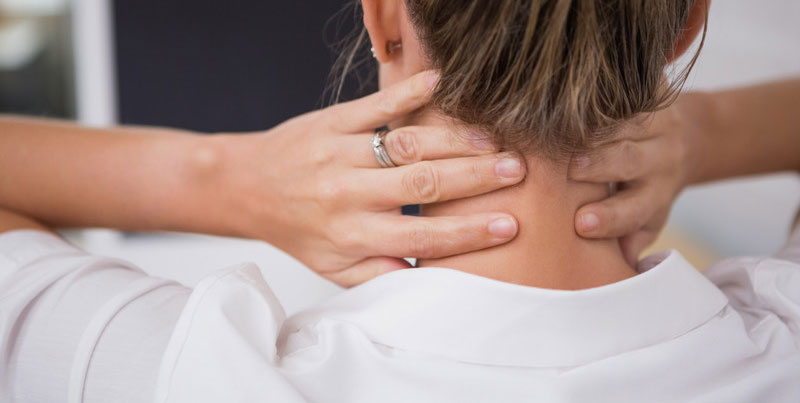
Радикулит на уровне шейного отдела позвоночника чаще всего возникает при сдавлении корешков спинногомозговых нервов.
Обычно это происходит из-за спондилёза шейного отдела позвоночника или грыжи межпозвоночного диска, когда его внешняя часть (фиброзное кольцо) разрывается и студенистое ядро межпозвоночного диска выходит в спинномозговой канал. Иногда шейный радикулит возникает из-за инфекций (герпесвирусной инфекции, болезни Лайма).
Диффузный гиперостоз скелета (болезнь Форестье)
Это заболевание развивается в основном у людей старше 50 лет. Установлено, что наиболее вероятная причина развития болезни Форестье — накопление солей кальция в связочном аппарате позвоночника.
Болезнь Форестье может никак не проявляться, но в ряде случаев у человека снижается подвижность шеи, возникает боль. Для подтверждения диагноза доктор назначит рентгенологическое обследование, в некоторых случаях потребуется ещё компьютерная или магнитно-резонансная томография. Специфического лечения для этого заболевания нет.
Дегенеративные заболевания
Дискогенный болевой синдром, возможно, самая популярная причина боли в шее. Синдром развивается из-за дегенеративных изменений в структуре межпозвоночных дисков. В результате нагрузка распределяется неравномерно между дисками, дугоотростчатыми суставами и замыкательными пластинками. При этом заболевании боль в шее возникает при повороте и наклоне головы, состояние ухудшается, если долго держать голову в одном положении. Эта боль может проводиться в руку или плечо.
Спондилёз шейного отдела позвоночника возникает из-за дегенеративных изменений в шейном отделе. Постепенное стирание межпозвоночных дисков приводит к сокращению межпозвоночного пространства, деформации костей и их разрастанию (образованию остеофитов). В большинстве случаев эти возрастные изменения не приносят никаких неудобств. Однако иногда они приводят к давлению на корешок спинномозгового нерва, что вызывает хроническую боль в шее, и в некоторых случаях - онемение или боль в плече или руке.
Спондилогенная цервикальная миелопатия. Дегенеративные изменения в шейном отделе позвоночника могут привести к сужению центрального канала спинного мозга, из-за чего сам спинной мозг может повредиться и начать работать неправильно. Как следствие — боль в шее, её ограниченная подвижность, а также общая слабость, нарушение координации движений, неконтролируемое мочеиспускание и дефекация, проблемы в половой сфере. Заболевание чаще всего развивается после 55 лет и нередко требует хирургического вмешательства.
Травмы шейного отдела позвоночника
Обычно травмы шеи люди получают в автомобильных авариях. Из-за резкого движения головы вперёд-назад повреждаются мягкие ткани, нервные волокна, межпозвоночные диски, задняя продольная связка, дугоотростчатый сустав (фасет-синдром) и др. После травмы возникает боль, происходит мышечный спазм, становится трудно двигать шеей. Со временем симптомы уходят сами, но иногда боль может перерасти в хроническую.
Мышечные боли
Спазмы мышц шеи и верхней части спины возникают из-за травм, физического перенапряжения в течение дня, в частности, неправильных поз, эмоционального стресса. Также мышцы могут спазмироваться из-за неудобной подушки. Обычно это состояние проявляется болью, ограничением подвижности шеи. В течение 6 недель боли проходят. Чтобы ускорить процесс, рекомендуется делать специальные упражнения, а также устранить причину перенапряжения мышц, если это возможно.
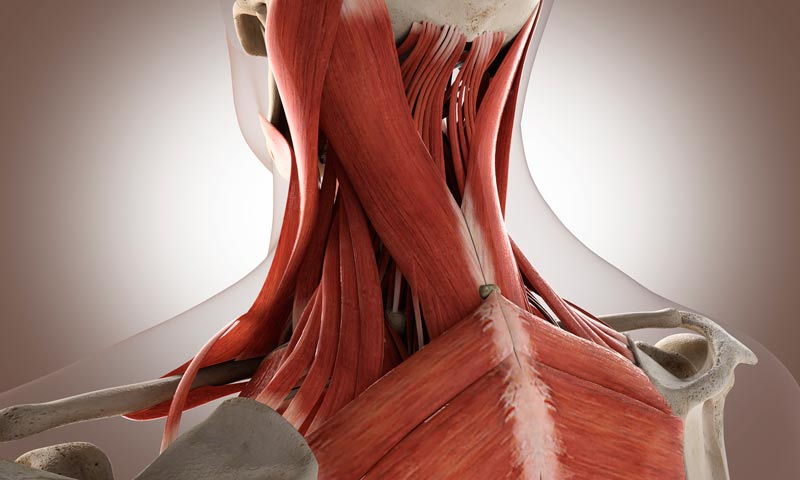
Миофасциальный болевой синдром
При миофасциальном болевом синдроме можно определить гиперчувствительные точки. Они могут появиться после травмы, перенапряжения или эмоционального стресса. Эти точки провоцируют напряжение и боль в мышцах, которая зачастую становится хронической.
Шейный остеохондроз?
Дегенеративные изменения в позвоночнике наблюдаются практически у всех людей старше 40 лет, и это совершенно не повод называть человека больным и начинать активное лечение. Боль в шее и другие симптомы должны указать на настоящий диагноз, после постановки которого назначается терапия.
Основные причины, при которых необходима консультация невролога:
- сильная головная боль;
- травма шеи;
- потеря контроля над мочеиспусканием или дефекацией;
- онемение, покалывание, слабость в руках или ногах;
- боль не проходит неделю, и улучшений нет;
- когда обычные обезболивающие препараты не помогают.
Срочно обратитесь к врачу, если:
- У Вас жар, болит голова, а шея скована настолько, что Вы не можете дотянуться подбородком до груди. Это может быть менингит;
- Наблюдаются признаки инфаркта: боль в груди, учащённое дыхание, потливость, тошнота, рвота, а также боль в руке или челюсти.
Препараты, снимающие боль или напряжение. Обычно специфического лечения при состояниях, вызывающих боль в шее, нет. В простых ситуациях врач может рекомендовать нестероидные противовоспалительные средства (диклофенак), которые снимут боль. Если есть выраженный спазм, то доктор может выписать миорелаксант (препарат, расслабляющий мышцы) для приёма на ночь. При хронической боли в шее врач может назначить трициклические антидепрессанты. Инъекции ботулина доказанно неэффективны. Большинство растяжений мышц проходит через 2–3 недели при консервативном лечении.
Лёд и тепло. Для снятия боли в шее после травмы рекомендуется также прикладывать лёд, особенно в первые 48–72 часа. Если проблема в мышцах, можно использовать тепло (например, принимая душ, ванну, прикладывая влажное полотенце).
Упражнения на растяжку. Доказанную эффективность имеют упражнения на растяжку, в том числе цигун. Однако их следует делать осторожно, желательно только после консультации со специалистом. Особенно полезными упражнения будут при хронической боли. Заниматься лучше утром и перед сном, предварительно разогрев шею. По поводу привычной физической активности (занятий бегом, футболом, йогой и др.) обязательно следует посоветоваться с врачом.
Расслабляющие техники. Эмоциональный стресс может усиливать боль в шее и откладывать излечение. Расслабляющие техники (дыхательные упражнения, самогипноз, молитва, медитация) и психотерапия помогают снизить мышечное напряжение.
Изменение привычек. Чтобы снова и снова не провоцировать боль в шее, важно исправить положения, в которых человек проводит много времени. Для этого нужно следить за своей осанкой, минимизировать напряжение (менять позы, раз в час разминать шею, поставить компьютер на уровне глаз). Сидеть нужно прямо, плечи должны быть отведены назад. Во время сна шее необходима поддержка, а голова должна находиться на том же уровне, что и всё тело. Идеальная поза для сна — на спине, хуже всего для шеи, когда человек спит на животе.
Массаж облегчает мышечный спазм, причём полезно будет использовать вибромассажёр. Однако нужно учесть, что при хронической боли массаж скорее всего малоэффективен.
Корсет для фиксации шейных позвонков хоть и снимает боль, но его не рекомендуется носить длительное время (1–3 часа в день, не больше 1–2 недель), так как мышцы в результате могут ослабнуть.
Существует ряд методов, эффективность и безопасность которых установить довольно сложно, так как проведено слишком мало исследований с достоверными результатами. Например, по некоторым данным, акупунктура помогает при хронической боли в шее, а вытяжение не имеет эффекта. Электромагнитная терапия, низкочастотная лазеротерапия и электромиостимуляция, по всей видимости, работают. Однако не рекомендуется применять все эти методы, игнорируя физические упражнения.
… чаще всего это результат мультисистемых функциональных нарушений опорно-двигательного аппарата.
| ФАКТОРЫ РИСКА |
Ведущими факторами риска развития дискогенных шейных болевых синдромов (ДШБС) являются тяжелый физический труд с преимущественным вовлечением верхних конечностей; работа на оборудовании с вибрацией; подъем тяжестей; длительные поездки за рулем; хронические обструктивные бронхолегочные заболевания, сопровождающиеся частым кашлем; депрессивные состояния; неврологические проявления поясничного остеохондроза.
| ПАТОГЕНЕЗ |
Механизм возникновения корешковых синдромов при грыже шейных межпозвонковых дисков обусловлен в первую очередь нарушением микроциркуляторной перфузии заинтересованного корешка. Любые дегенеративные изменения, приводящие к уменьшению межпозвонкового отверстия, вызывают изменение градиента циркуляторного давления и, соответственно, нарушение микроциркуляции в корешке. Уменьшение межпозвонкового отверстия может быть транзиторным за счет отека или протрузии грыжи диска, а также перманентным при наличии остеофитов. При компрессии фораминального венозного сплетения в области корешка развивается венозный стаз, который может привести к ишемии корешка, интраневральному отеку, воспалению и в дальнейшем к фиброзу. В связи с этим особенно опасны фиксированные позы и положения, которые на длительное время приводят к уменьшению межпозвонкового отверстия, компрессии и перерастяжению нервного корешка. Высвобождение медиаторов воспаления - простагландина Е2, интерлейкина-6, оксида азота поддерживает реакцию асептического воспаления при грыжи шейных межпозвонковых дисков. При формировании шейных корешковых синдромов в большинстве случаев не требуется прямого воздействия грыжи диска на корешок. В таких условиях аксоны, постоянно подвергающиеся дегенерации/регенерации в пределах нервного корешка, могут стать источником самогенерирующихся и поддерживающихся эктопических импульсов патологической активности, которые способствуют развитию стойкого выраженного болевого синдрома.
| КЛИНИЧЕСКАЯ КАРТИНА |
Клиническая картина ДШБС обусловлена уровнем, локализацией и размером грыжевого выпячивания. Чаще всего грыжи диска встречаются на уровне межпозвонкового диска С6-С7 (45-60%), вызывая компрессию С7 корешка. Далее следуют грыжи диска на уровнях С5-С6 (20-25%) с поражением С6 корешка, С7-Th1 с заинтересованностью С8 корешка и С4-С5 с вовлечением С5 корешка с частотой менее 10% на каждом из перечисленных уровней. В ряде случаев наблюдается сочетанная компрессия двух соседних корешков.
По локализации выделяют четыре вида грыжи шейных межпозвонковых дисков (ГШМД): медианную, парамедианную, латеральную, латерально-фораминальную. Локализация грыжи диска обусловливает наличие тех или иных неврологических синдромов. Медианная и парамедианная грыжи диска могут привести к компрессии спинного мозга, латеральная компримирует передний корешок с возникновением пареза мышц в соответствующем миотоме, а латерально-фораминальная сдавливает не только корешок, но и ганглий дорзального корешка, вызывая болевой синдром.
Степень тяжести неврологических нарушений при ГШМД зависит от сагиттального размера вертебрального канала, величины грыжевого выпячивания и минимального размера интравертебрального отверстия. Сагиттальный размер шейного вертебрального канала на уровне С1-С3 составляет 16-21 мм, на уровне С4-С7 – 14-18 мм, в то время как сагиттальный размер шейного отдела спинного мозга – 11 мм на уровне С1, 10 мм на уровне С2-С6 и 7-9 мм ниже этого уровня. При экстензии шейного отдела позвоночника сагиттальный размер канала уменьшается на 2—3 мм.
Очень редко дискогенные шейные болевые синдромы проявляются только регионарной или сегментарной биомеханической дисфункцией. Чаще всего это результат мультисистемых функциональных нарушений опорно-двигательного аппарата. В настоящее время у представителей различных профессий достаточно часто закрепляются неоптимальные двигательные паттерны, необходимые для определенного вида деятельности. Это становится причиной нарушения баланса антагонистов, интегративного взаимодействия глобальной и сегментарной мускулатуры шейно-плечевой и пояснично-тазовой области, изменения подвижности в ключевых суставах опорно-двигательного аппарата (интравертебральных, плечевых, крестцово-подвздошных и тазобедренных) в сторону как увеличения (гипермобильность, нестабильность), так и уменьшения (функциональные блокады).

Почему болит шея
Если причиной боли является физическая нагрузка, то, скорее всего, вы перегрузили руки и плечи. Если человек много времени проводит за компьютером и мало двигается, то наиболее вероятно, что боль возникает из-за миозита (воспаления мышц).
Наиболее частой причиной болей в шее являются сдавление спинного мозга, нервных корешков или сосудов при межпозвонковой грыже.
Какие болезни вызывают боль в шее
| Название болезни | Симптомы |
|---|---|
| Грыжа диска в шейном отделе | Вызывает тянущую боль в плечевом суставе и шее, головные боли и головокружения. Человек ощущает снижение чувствительности руки. Происходит это из-за защемления нервного корешка. |
| Шейный остеохондроз | Сильная острая боль в шее, которая отдаёт в руку и усиливается при повороте головы. |
| Стеноз спинномозгового канала | Вызывает онемение рук и верхней части туловища, слабость, нарушение работы головного мозга. |
| Мышечный спазм | Возникает из-за перенапряжения мышц шеи, при нахождении в неудобном положении или при длительной работе за компьютером. Возникает внезапно, вызывает острую боль. |
| Радикулит шейный, дискогенный болевой синдром | Возникает из-за сдавления нервного корешка грыжей межпозвонкового диска при резких движениях головой. Сопровождается выраженной болью в шее, не проходящей 3 и более дней. Зачастую шея становится обездвиженной. |
| Спондилёз шейный | Вызывает хроническую ноющую боль в шее, плече или руке, которая может длиться месяцами. Заболевание вызывает грубые деформации позвонков. |
| Воспаление сухожилий плечевого сустава | Воспаление от плечевого сустава переходит на окружающие его мышцы и мышцы шеи, ограничивает движение в шее, вызывает периодическую тянущую боль и может провоцировать развитие шейного остеохондроза. |
Другие причины возникновения боли в шее: миозит шейный, нестабильность шейных позвонков, плечелопаточный периартрит, протрузия диска в шейном отделе, последствия родовых травм, сколиоз, смещение шейных позвонков (листез).
Когда нужно обратиться к врачу
Не откладывайте визит к неврологу, если вас беспокоят:
- боль в шее, которая не проходит более трех недель;
- сильная головная боль;
- онемение, покалывание, слабость в руках или ногах;
- ранее полученная травма шеи.
Осложнения боли в шее
Боль в шее без лечения приводит к серьёзным осложнениям. В шейном отделе проходит множество нервных каналов и кровеносных сосудов, питающих головной мозг. Даже при лёгком смещении шейных позвонков может произойти сдавление кровеносных сосудов или спинномозговых нервов.
Шейный остеохондроз может нарушить мозговое кровообращение. Из-за этого возникают пульсирующие боли в голове, вегетососудистая дистония и гипертоническая болезнь, проблемы с сердечно-сосудистой и дыхательной системами, слухом, зрением, координацией.
Остеохондроз шейного отдела может привести к синдрому позвоночной артерии. Позвоночная артерия снабжает кровью продолговатый мозг и мозжечок. При сдавливании артерии может развиться ишемия головного и спинного мозга, произойти спинальный инсульт. Например, при тяжелой форме остеохондроза может присутствовать синдром позвоночной артерии.
Остеохондроз шейного отдела приводит к деформации позвонков, возникновению остеофитов (костных наростов) и поражению нервных корешков - радикулопатии.
Грыжа в шейном отделе позвоночника может привести к серьёзным последствиям — например, шейному радикулиту или инсульту. Если вовремя обратиться к врачу, этих осложнений легко избежать.
Среди серьезных последствий грыжи шейного отдела все чаще отмечают появление инсульта. Поэтому крайне важно не запускать болезнь и своевременно обратиться к врачу.
Отзывы о лечении
Хочу написать искренние слова благодарности врачу клиники "Мастерская Здоровья" Баратову Валерию Владимировичу! Не буду оценивать Ваши профессиональные навыки, Вы не только талантливый врач, но и человек настоящий. Вы стали тем доктором, которого наша семья будет помнить и благодарить всегда. Вы оставили в нашей семье любимого человека, продлив ему жизнь и подарили возможность нам детям и внукам еще ощущать тепло близкого человека. Спасибо,что Вы когда то выбрали эту сложную профессию! За Ваше мужество! Желаем Вам истинного счастья.
Диагностика боли в шее








Лечение боли в шее
Наши врачи с 2003 года занимаются лечением боли в шее консервативными методами, то есть без операции. Консервативное лечение снимает болевой синдром и оздоравливает организм.



Нам важно закрепить эффект от лечения. После окончания курса врач даст список упражнений для самостоятельных занятий и посоветует, как надолго избавиться от боли в шее. Пациент может бесплатно консультироваться у нашего врача в течение года после окончания лечения.
Чтобы не испытывать боли в шее, советуем вам:
- заниматься спортом: плаванием, йогой, пилатесом, бегом;
- делать перерывы и разминку, если вы много работаете за компьютером;
- при работе за компьютером опираться на спинку стула, касаться ногами пола или держать их на подставке, а также опираться локтями на стол во время работы;
- следить за осанкой, держать спину прямо при ходьбе и за рабочим столом;
- равномерно распределять тяжести в две руки, носить рюкзак;
- правильно поднимать тяжесть с пола: вначале согнуть ноги в коленях, поднимать вес за счёт мышц ног и рук, а не спины;
- не запрокидывать надолго голову и не наклонять ее во время поднятия тяжестей;
- спать на удобном ортопедическом матрасе, на небольшой подушке;
- следить за весом;
- бросить курить.
Боль в поясничном отделе позвоночника остается актуальной проблемой современной медицины. Ежегодно от боли в нижней части спины страдает каждый пятый взрослый [1]. Более чем 70–80% людей испытывают хотя бы раз в жизни боли в пояснично-крестцовой области. Пик заболеваемости приходится на средний возраст, частота случаев остается высокой до 60–65 лет, затем постепенно снижается [2].
Выделяют острые (до 12 недель) и хронические (свыше 12 недель) боли. У большинства пациентов боль регрессирует в течение одного – трех месяцев. Однако 60–80% пациентов, перенесших острую боль, в течение года периодически испытывают боль или дискомфорт. Среди тех, кто из-за болевого синдрома утратил трудоспособность, до 40% имеют повторные периоды нетрудоспособности. Следует отметить, что именно сохранение трудоспособности, согласно рекомендациям Британского общества по изучению боли (British Pain Society), является важнейшей задачей лечения и главным показателем его эффективности [3].
1) на неспецифические (скелетно-мышечные);
2) связанные с серьезной патологией (опухоли, травмы, инфекции и др.);
3) вызванные компрессионной радикулопатией.
Именно неспецифическая (скелетно-мышечная, механическая) боль чаще всего (в 85% случаев) встречается в клинической практике [10]. Корешковая компрессия наблюдается в 4–7% случаев, синдром конского хвоста – в 0,04%, другие причины (опухолевое поражение, травма, инфекции, ревматическое поражение) суммарно составляют менее 7% случаев [4, 7, 10]. Исключить потенциально опасные состояния (выявить так называемые красные флажки) позволяют анализ жалоб пациента, данные анамнеза, стандартное неврологическое обследование (для выявления признаков радикулопатии, компрессии корешков конского хвоста, миелопатии) [3, 7, 8].
В соответствии с приведенными принципами вызывать боль могут [10, 13]:
- межпозвоночный диск (нервные окончания обнаружены в наружной трети кольца);
- капсулы суставов (дугоотростчатых, крестцово-подвздошных сочленений);
- связки и фасции;
- позвонки (ноцицепторы обнаружены в надкостнице и кровеносных сосудах);
- твердая мозговая оболочка, спинномозговые узлы, периневральная соединительная ткань;
- мышцы.
R. Deyo и J.N. Weinstein (2001) отмечали, что чаще всего (70%) боль в спине развивалась в результате микротравматизации мышц [14]. По другим данным, основанным на использовании малоинвазивных диагностических процедур, боли носили дискогенный (25–42%), фасеточный (18–45%) характер, в 10–18% случаев источником боли явилось крестцово-подвздошное сочленение, при этом мышечный фактор вообще не упоминался [11]. В ряде работ подчеркивается, что группа пациентов с неспецифическими болями в спине весьма гетерогенна и пациенты нуждаются в дифференцированном лечении [15].
Традиционно проблему болей в спине рассматривали в рамках дегенеративно-дистрофических изменений межпозвоночного диска. По современным данным, дискогенная патология считается самой частой причиной боли в спине (15–42% случаев) [5, 16, 17]. К факторам риска развития дискогенной патологии относятся возраст (пик заболеваемости приходится на 40–50 лет), избыточная физическая нагрузка, а также длительная работа в неудобном положении, высокий рост, ожирение, курение [16, 18]. Активно обсуждается роль генетических факторов, особенно при возникновении грыж диска в молодом возрасте у лиц с признаками мезенхимальной дисплазии и повышенной растяжимостью связок. В качестве потенциальных генетических маркеров для поражения дисков рассматривают гены, кодирующие коллаген 9А2 и 11А1, рецептор витамина D, матриксные металлопротеиназы разных типов, протеин промежуточного слоя хряща, тромбоспондин (THBS2), sickle tail, аспорин и сульфотрансферазу углеводов [19].
В 2014 г. D. Steffens и соавт. опубликовали систематический обзор, в котором обсуждались МР-изменения, влияющие на прогноз болей в спине. В отдельных исследованиях в качестве прогностических факторов указывались изменения типа Modic 1 и Modic 2, снижение высоты диска более чем на 40%, грыжи диска, но из-за малой численности выборки, недостаточного качества и гетерогенности исследований нельзя сделать выводы об ассоциации МР-изменений и прогноза болей в спине [22].
В настоящее время отсутствует единый подход к описанию патологических изменений межпозвоночных дисков. Широкое распространение получила классификация, разработанная объединенной целевой группой (Combined Task Forces – CTF) Северо-Американской ассоциации спинальных хирургов (North American Spine Society – NASS), Американского общества спинальной радиологии и Американского общества нейрорадиологии (вторая, обновленная версия вышла в 2014 г.).
Согласно классификации CTF выделяют нормальные поясничные диски, протрузии (фокальные и на широком основании) и экструзии. В отличие от предыдущей версии исключено понятие выбухания диска (disc bulges), оценка которого рождала многочисленные разногласия среди специалистов, сейчас это состояние отнесено к варианту нормы. В классификации также описаны виды трещин фиброзного кольца межпозвоночного диска (концентрические, радиальные и поперечные). Протрузией считается выпадение фрагментов диска менее 25% окружности, при котором длина выпавшего фрагмента меньше ширины основания. Экструзией считается выпадение фрагмента диска, при котором размер выпавшего фрагмента в любой плоскости превышает основание. Для экструзии характерно наличие непрерывной линии низкоинтенсивного МР-сигнала вокруг грыжи, что отражает отсутствие механических факторов сдерживания к распространению (предполагается разрыв связочных структур). Секвестрированная грыжа является подтипом экструзии, при котором выпавший фрагмент теряет связь с основанием. В классификации оценивают направление миграции материала диска в сагиттальной и фронтальной плоскостях, изменения окружающих тканей, генез грыжи [23].
В классификации, разработанной в Мичиганском университете (Michigan State University), учитывается размер грыж (до половины расстояния от границы тела позвонка до линии межсуставной щели дугоотростчатых суставов – 1, доходящие до межсуставной щели – 2, большие грыжи, заходящие за эту линию, – 3) и их направление (медианные – А, латеральные – В, фораминальные – С). Эта классификация позволяет определить целесообразность нейрохирургического вмешательства. Отмечено, что большинство грыж типа 2-В сопровождаются симптоматикой радикулопатии, типу 3-А часто сопутствуют симптомы компрессии конского хвоста [24]. Необходимо отметить, что клиническая симптоматика и изменения на МРТ не всегда соотносятся. При сравнении результатов МРТ и клинической картины у 57 пациентов с поясничной радикулопатией грыжа диска на стороне поражения была выявлена в 74% случаев. Уровень поражения по клиническим данным и по данным МРТ соотносился в 30% случаев, но при этом асимптомные грыжи на противоположной стороне выявлялись у 33% пациентов, а у 23% была обнаружена бессимптомная компрессия корешка [25].
Дискогенная патология приводит к развитию двух видов поясничных болей:
1) люмбалгии – аксиальной дискогенной боли, варианту неспецифической скелетно-мышечной боли в спине, связанной с раздражением ноцицепторов наружных отделов фиброзного кольца и задней продольной связки;
2) люмбоишиалгии с развитием корешковой симптоматики вследствие диско-радикулярного конфликта.
Кафедра неврологии РМАПО, Москва
Боль в спине - одна из наиболее актуальных проблем здравоохранения. В течение жизни она возникает у 70-90% населения и ежегодно отмечается у 15-25% [1]. Хотя эпизод боли в спине часто оказывается кратковременным, примерно у трети пациентов в последующем развивается хроническая боль, которая сохраняется более 12 нед и служит причиной длительной нетрудоспособности у 4% населения 4.
На протяжении десятилетий в отечественной клинической практике универсальной причиной боли в спине считался остеохондроз позвоночника. Между тем выявляемые с помощью спондилографии, компьютерной (КТ) или магнитно-резонансной (МРТ) томографии дегенеративно-дистрофические изменения позвоночника, считавшиеся маркерами остеохондроза, плохо коррелируют с клинической картиной и часто встречаются у лиц, не страдающих болью в спине [5]. Таким образом, сам по себе дегенеративный процесс в позвоночнике может считаться лишь предпосылкой боли в спине, но не ее непосредственной причиной. К сожалению, упрощенное понимание проблемы остеохондроза позвоночника препятствует попыткам выяснения истинных причин боли в спине и разработке дифференцированных подходов к ее лечению. В данной статье рассматриваются вопросы диагностики и дифференцированного лечения различных вертеброневрологических синдромов, возникающих на фоне дегенеративных изменений в пояснично-крестовом отделе. Однако аналогичный подход может быть распространен и на патологию шейного отдела позвоночника. Основные причины боли в спине при остеохондрозе позвоночника
Согласно современным представлениям остеохондроз позовночника представляет собой весьма сложный каскадный процесс. Его отправной точкой, как правило, служат дегенеративные изменения в межпозвонковых дисках, которым способствуют повторные травмы, избыточная статическая или динамическая нагрузка, наследственная предрасположенность. Межпозвонковый диск постепенно теряет воду, ссыхается, утрачивает амортизирующую функцию и становится более чувствительным к механической нагрузке. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем появляются трещины, по которым центральная часть диска - пульпозное ядро - смещается к периферии, формируя протрузию (выпячивание).
Вследствие травмы или интенсивной нагрузки протрузия может скачкообразно увеличиваться, что приводит к выпячиванию пульпозного ядра и части фиброзного кольца в позвоночный канал, которое обозначают как грыжа диска. Грыжа обычно представляет собой солидное образование, сохраняющее связь с телом диска, но иногда ее фрагменты выпадают в позвоночный канал.
Боль при грыже диска впервые появляется в связи с раздражением болевых рецепторов наружных слоев фиброзного кольца и задней продольной связки, импульсация от которых поступает в спинной мозг по ветвям синувертебрального нерва. Рефлекторно возникает спазм сегментарных мышц, имеющий защитный характер и приводящий к иммобилизации пораженного сегмента (миофиксация), но со временем он утрачивает саногенную роль и становится самостоятельным фактором, поддерживающим боль [6]. Смещаясь в сторону позвоночного канала или межпозвонкового отверстия, грыжа может компримировать прилегающий спинномозговой корешок и соответствующий спинномозговой ганглий, что ведет к возникновению корешкового синдрома (радикулопатии). Повреждение корешка бывает обусловлено не только его механическим сдавлением, но также воспалением, отеком и демиелинизацией, в генезе которых определенная роль может принадлежать иммунологическим процессам [7].
Еще на более раннем этапе дегенеративного процесса постепенное снижение высоты диска нарушает функционирование всего позвоночно-двигательного сегмента (ПДС), включающего два смежных позвонка, соединенных межпозвонковым диском спереди и 2 межпозвонковыми (фасеточными) суставами сзади, с окружающими их мышцами и связками. Суставные фасетки в межпозвонковых суставах "наезжают" друг на друга, что может приводить к подвывиху и смещению позвонков относительно друг друга (спондилолистезу). Возникающая в итоге нестабильность ПДС повышает чувствительность позвоночника к травме или резким движениям, ускоряет дегенеративные изменения, прежде всего артроз фасеточных суставов. Эти изменения часто остаются асимптомными, но при травме или избыточной нагрузке они способны стать источником боли [2, 8].
Важную роль в генезе боли играет формирование обратимой блокады ("болезненной дисфункции") ПДС, что клинически проявляется ограничением подвижности позвоночника, локальными и отраженными болями, дистрофическими изменениями соединительно-тканных структур (сегментарным "целлюло-тено-периостео-миалгическим синдромом") [6, 9].
С годами механическая стабильность ПДС и всего позвоночника восстанавливается за счет краевых разрастаний (остеофитов), фиброза дисков и капсулы, анкилоза фасеточных суставов, утолщения связок. Эти изменения завершают "дегенеративный каскад" в позвоночнике и иногда приводят к спонтанному стиханию боли. Но одновременно они способны вызвать стеноз позвоночного канала. Кроме того, остеофиты, направленные в сторону спинномозгового канала, могут травмировать корешки, вызывая тем самым стойкий болевой синдром.
Таким образом, на различных этапах дегенеративного процесса в позвоночнике ведущую роль в развитии болевого синдрома играют различные факторы - грыжа диска, нестабильность или блокада ПДС, артроз фасеточных суставов и стеноз позвоночного канала (рис. 1). В каждом из этих случаев болевой синдром имеет клиническое своеобразие, различную временную динамику, прогноз, и требует особого подхода к лечению [10]. В большинстве случаев боль в спине и нижних конечностях носит ноцицептивный местный или отраженный характер, лишь в сравнительно небольшом числе случаев она объясняется повреждением спинномозгового корешка или ганглия и имеет невропатический характер.
Дискогенный болевой синдром
Патология межпозвонкового диска - причина примерно 30% случаев боли в спине. Это основная причина хронической боли в спине у лиц молодого возраста (30-50 лет). В большинстве случаев поражаются два последних диска: LV-SI и LIV-LV, реже LIII-LIV. Для характеристики степени выпячивания диска многие авторы используют термины: "протрузия", "грыжа", "пролапс", в которые, однако, вкладывают неодинаковый смысл. Некоторые авторы применяют их практически как синонимы. Другие предлагают использовать термин "протрузия" для обозначения начальной стадии выпячивания диска, когда пульпозное ядро еще не прорвало наружные слои фиброзного кольца, термин "грыжа" - только в том случае, когда пульпозное ядро или его фрагменты прорвали наружные слои фиброзного кольца, а термин "пролапс" - для обозначения выпадения грыжевого материала, утратившего связь с диском, в позвоночный канал. Третьи авторы предлагают выделять интрузии, при которых наружные слои фиброзного кольца остаются интактными, и экструзии, при которых грыжевой материал прорывается через наружные слои фиброзного кольца и заднюю продольную связку в позвоночный канал.
Во избежание путаницы далее мы будем использовать термин "грыжа диска" для обозначения любого выпячивания диска за линию, соединяющую края соседних позвонков, которое превышает физиологические пределы (в норме не более 3 мм).
Болевые синдромы обычно вызываются задними грыжами диска [2, 6, 11].
Начальные фазы формирования грыжи диска сопровождаются локальной и рефлекторной болью, нередко иррадиирующей в крестцово-подвздошное сочленение, крестец, копчик, мошонку или промежность, для более поздней фазы характерна корешковая боль. Следует особо отметить, что причиной как острого, так и, что особенно важно, хронического дискогенного болевого синдрома может быть не только грыжа диска, но и вклинивание фрагмента ядра диска в радиальную трещину фиброзного кольца с перерастяжением наружных слоев кольца без существенного выпячивания всего диска кзади [3, 4].
Дискогенная боль, не связанная с компрессией корешка, максимально выражена в пояснице, но часто распространяется в ягодицу и бедро. Для нее характерен ряд признаков, отличающих ее от рефлекторной боли иного происхождения. Дискогенная боль бывает постоянной или перемежающейся и обычно усиливается при сгибании и сидении, тогда как при разгибании может как усиливаться, так и ослабляться. При упражнениях на разгибание можно отметить феномен "централизации" боли, которая ослабляется в ноге, но усиливается в поясничной области [5, 7].
Боль нередко усиливается при натуживании, кашле и чиханьи, надавливании на яремные вены. В покое она обычно ослабевает, особенно если больной лежит на здоровом боку, согнув больную ногу в коленном и тазобедренном суставах. При осмотре спина часто бывает фиксирована в слегка согнутом положении, наклон кпереди и в больную сторону ограничен, отмечается выраженное напряжение паравертебральных мышц, уменьшающееся в положении лежа, часто выявляется сколиоз, усиливающийся при наклоне кпереди, но пропадающий в положении лежа; при боковой грыже сколиоз направлен в здоровую сторону, при парамедианной - в больную. Боль при грыже диска часто сопровождается формированием на периферии (в мышцах ягодицы, бедра, голени) болезненных и триггерных точек, которые могут играть самостоятельную роль в поддержании болевого синдрома.
Подтвердить наличие грыжи диска и уточнить ее степень можно с помощью нейровизуализационных методов (КТ, МРТ, миелография). Вместе с тем следует подчеркнуть, что диагностика грыжи диска как причины болевого или корешкового синдрома возможна лишь в том случае, когда клиническая картина соответствует уровню и степени выпячивания диска. Обычно выпячивание диска считается клинически значимым, если превышает 25% переднезаднего диаметра позвоночного канала (примерно 10 мм). Подтверждение дискогенного характера боли возможно при дискографии, проводимой под флюороскопическим контролем, - стимуляция пораженного диска индуцирует боль с характерной для данного пациента иррадиацией.
Наиболее сложная задача - диагностировать внутренний разрыв диска с внедрением пульпозного ядра в трещину фиброзного кольца. Его не удается выявить при миелографии, а также на аксиальных изображениях диска, получаемых с помощью КТ или МРТ. Лишь на сагиттальных Т2-взвешенных МР-изображениях в этих случаях можно отметить зону высокой интенсивности сигнала в проекции фиброзного кольца (рис. 2) или изменения концевых пластинок, однако окончательно подтвердить диагноз можно лишь с помощью КТ-дискографии.
Болезненная дисфункция ПДС
Дегенерация диска может приводить не только к грыже, но и к равномерной умеренной протрузии диска, уменьшению его высоты и изменению взаиморасположения основных элементов ПДС. Это может быть причиной нестабильности или патологической фиксации сегмента, приводящих к хроническому болевому синдрому. Причиной нестабильности может быть также спондилолистез и другие заболевания позвоночника. Нестабильность ПДС приводит к избыточной нагрузке на фасеточные суставы и мышцы. Боль, связанная с ней, обычно двусторонняя, усиливается при длительном пребывании в одном положении, наклонах, поднятии тяжести. Движения в позвоночнике обычно не ограничены, но болезненны (особенно разгибание). Поясничная боль иногда иррадиирует в крестцово-подвздошное сочленение и крыло подвздошной кости, но не в ягодицу или бедро. Диагноз может быть подтвержден с помощью функциональной рентгенографии позвоночника.
Артроз межпозвонковых (фасеточных) суставов
Артроз межпозвонковых (фасеточных) суставов (спондилоартроз) является причиной боли в спине примерно в 20% случаев. У пожилых (в возрасте старше 65 лет) спондилоартроз - самая частая причина хронической боли в спине, на долю которой приходится до 40% случаев. Спондилоартроз может возникать: 1) в результате перегрузки задних отделов ПДС (например, в связи с нарушением статики позвоночника), 2) при распространенном остеоартрозе, поражающем суставы позвоночника и конечностей, 3) вследствие дегенерации и уменьшения высоты диска, приводящих к изменению взаимоотношений суставных отростков, и сопровождаться функциональной блокадой суставов, подвывихом в суставах с ущемлением суставной капсулы, воспалением суставных тканей [5].
Клинически спондилоартроз проявляется двусторонней болью, которая в отличие от дискогенной боли обычно локализуется паравертебрально, а не по средней линии. Боль максимально выражена в пояснице, но нередко иррадиирует в крестцово-подвздошное сочленение, ягодицу, бедро, возможно и более дистальное распространение боли вплоть до стопы (рис. 3). Как правило, она имеет интермиттирующий характер и усиливается при длительном стоянии и разгибании, особенно при одновременной ротации (хотя это не абсолютный признак!), но уменьшается или по крайней мере не усиливается при наклоне вперед, сидении и ходьбе, а также в положении лежа на спине [12].
Рентгенография при спондилоартрозе выявляет сужение межсуставных щелей, субхондральный склероз, деформацию и гипертрофию суставных фасеток вследствие костно-хрящевых разрастаний, но нередко подобные изменения не сопровождаются какой-либо симптоматикой. Поэтому наиболее достоверный признак - уменьшение боли при двусторонней блокаде межпозвонковых суставов или иннервирующих их медиальных волокон дорсальных ветвей спинномозговых нервов местным анестетиком. Синдром крестцово-подвздошного сочленения
Синдром крестцово-подвздошного сочленения (сакроилеит) проявляется болью в области сочленения, иррадиирующей в пах, большой вертел, ягодицу. При осмотре можно выявить болезненность в области сочленения при пальпации, боковом давлении на таз, отведении бедра против сопротивления, переразгибании или наружной ротации бедра. Боль усиливается при ходьбе, наклонах, длительном пребывании в положении сидя или стоя. Его развитию способствуют укорочение ноги, травмы, беременность. По некоторым данным, синдром крестцово-подвздошного сочленения выявляется примерно в 15% случаев хронической боли в спине. Но в то же время следует учитывать, что нередко сочленение служит проекцией отраженных, болей при грыже диска (особенно при компрессии корешка S1). Наиболее значимый диагностический тест, позволяющий связать боль в спине с патологией сочленения, - исчезновение боли после блокады сочленения, проводимой под флюороскопическим контролем. Истинный сакроилеит, сопровождающийся характерными рентгенологическими изменениями, является одним из основных признаков анкилозирующего спондилита [5].
Хотя термин "радикулит" глубоко укоренился в бытовом сознании населения практически как синоним боли в спине, на практике корешковый синдром выявляется примерно лишь в 10% случаев боли в спине. Его самая частая причина - грыжа межпозвонкового диска, но он может быть также связан со стенозом межпозвонкового отверстия или позвоночного канала [3, 5, 8].
При радикулопатиях боль преимущественно ощущается в конечности и иррадиирует в дистальную часть зоны иннервации соответствующего корешка. Боль, ограничивающаяся областью спины, исключает корешковое поражение. На практике нередки затруднения при дифференциальной диагностике корешкового синдрома, сопровождающегося невропатической болью, и рефлекторной люмбоишиалгии, представляющей собой разновидность отраженной ноцицептивной боли. Их сравнительная характеристика дана в табл. 1.
Симптомы натяжения неспецифичны для корешкового поражения, но пригодны для оценки тяжести и динамики вертеброгенного болевого синдрома. При грыже диска поражение корешка может быть следствием механического сдавления, ишемии, отека, воспаления, демиелинизации и аксональной дегенерации. У пожилых радикулопатия часто бывает результатом сдавления корешка не грыжей диска, а суставной фасеткой (при артропатии межпозвонковых суставов), остеофитом или гипертрофированной желтой связкой.
Стеноз позвоночного канала
Стеноз позвоночного канала может быть врожденным, приобретенным или комбинированным. Приобретенный стеноз бывает следствием спондилолистеза, грыжи межпозвонковых дисков, образования задних остеофитов, гипертрофии связок, спондилоартроза с гипертрофией суставных фасеток, травмы позвоночника, гипертрофии и оссификации задней продольной связки. Стеноз позвоночного канала на грудном и поясничном уровне диагностируют, если переднезадний диаметр позвоночного канала менее 12 мм либо площадь канала менее 100 мм2. Стеноз поясничного отдела позвоночного канала приводит к компрессии корешков конского хвоста и питающих его сосудов. Его основное клиническое проявление - нейрогенная (каудогенная) перемежающаяся хромота. Она выражается в появлении при ходьбе или длительном стоянии двусторонних болей, онемения, парестезий, слабости в мышцах голени, реже бедра, которые уменьшаются в течение нескольких минут, если больной наклонится кпереди или сядет. На долю стеноза позвоночного канала приходится около 5% случаев боли в спине.
Миофасциальный синдром в паравертебральных мышцах может развиваться на фоне дегенеративного процесса в позвоночнике или независимо от него в связи с длительным пребыванием в нефизиологической позе, хронической микротравматизацией, перегрузкой, перерастяжением или сдавлением мышц, травмой, длительной иммобилизацией. В основе миофасциального синдрома лежит формирование в мышцах триггерных точек, раздражение которых вызывает не только локальную, но и отраженную боль (в удаленной от этой точки зоне). Миофасциальный синдром в малой ягодичной и грушевидной мышцах может имитировать вертеброгенную некорешковую люмбоишиалгию (рис. 4). Триггерной точке соответствует зона локального мышечного уплотнения, пальпация которой не только воспроизводит боль, которую испытывает больной, но и вызывает локальное мышечное сокращение. Инактивация активных миофасциальных зон путем инъекции в них местного анестетика с последующим пассивным растяжением мышц приводит к купированию болевого синдрома.
Синдром грушевидной мышцы встречается редко и может иметь как вертеброгенную, так и невертеброгенную природу. Он характеризуется сдавлением седалищного нерва воспаленной или укороченной грушевидной мышцей либо ее сухожилием. Сдавление усиливается при внутренней ротации бедра. Синдром проявляется болью в ягодичной области, иррадиирующей по задней поверхности бедра и голени. Возможны легкая слабость сгибателей голени и парез стопы, снижение чувствительности в нижней части голени и по наружному краю стопы, снижение или выпадение ахиллова рефлекса, вегетативные расстройства на голени и стопе. В диагностике важнее значение имеет тот факт, что нерв сдавливается ниже места отхождения нервных ветвей к средней и малой ягодичным мышцам и мышце, натягивающей широкую фасцию бедра, поэтому электромиелография выявляет интактность этих мышц, но денервацию большой ягодичной мышцы и других мышц ноги. Блокада мышцы, специальные упражнения, ультразвук или фонофорез с гидрокортизоном уменьшают мышечный спазм и ведут к ослаблению болей [2].
Рис. 1. Каскад дегенеративных изменений при остеохондрозе позвоночника и механизмы развития болевого синдрома.
Рис. 2. МРТ поясничного отдела позвоночника. Грыжа диска.
Рис. 3. Локализация боли при спондилоартрозе.
Таблица 1. Сравнительная характеристика корешкового синдрома и рефлекторной люмбоишиалгии
Читайте также:





