Диклофенак уколы при защемлении шеи

Защемление нерва в шейном отделе - это патологическое зажатие нервных корешков, связанных со спинным мозгом. Компрессию могут осуществлять новообразования, межпозвоночные диски или прилегающие позвонки. Если речь идет об ущемлении затылочного нерва, то ставится диагноз затылочная невралгия, а когда нервы защемляются под давлением шейных позвонков, то речь уже идет о шейной радикулопатии. Ущемление нерва шеи необходимо рассмотреть детально и изучить всем, так как данная проблема сегодня встречается часто и вызывает сильнейшие болевые ощущения, нежели нервное защемление иных зон позвоночника.
Этиология защемления шейного отдела позвоночника
Посредством сложно устроенного шейного отдела голова удерживается на теле. По этому каналу проходит много кровеносных сосудов, нервной ткани, питающих головной мозг артерий. Ряд шейных позвонков, плотно прилегающих один к другому, включает также межпозвоночные диски. Они стоят между позвонками. В силу определенных обстоятельств ухудшается упругость дисков и снижается качество их работы. От этого на разных зонах шеи сдавливаются нервы, что вызывает болевые импульсы и характерные сложности с совершением обычных движений.
Согласно данным современной медицины защемление артерий и нервов шеи происходит вместе со следующими позвоночными аномалиями:
- подвывих позвонков;
- прирост соединительной ткани;
- смещение позвонков;
- спазм спинных мышц;
- выпадение диска;
- выпячивание диска;
- костный нарост;
- уменьшение межпозвоночных зазоров;
- различные травмы;
- шейный остеохондроз;
- всевозможные осложнения остеохондроза, такие как дисковая грыжа или протрузия.
Также известно, что нервные корешки часто ущемляются на почве таких расстройств и состояний:
- сбои в эндокринной системе;
- резкие поворотные движения головой;
- обострение хронических патологий;
- болезни в острой форме;
- наличие рубцовой ткани;
- прогрессирование опухолевого процесса;
- катастрофическое переохлаждение тела;
- недостаток двигательной активности;
- слабые мышцы;
- эмоциональное перенапряжение;
- сильные физические нагрузки.
Если вам знакомы перечисленные недомогания, то обязательно обследуйтесь на предмет защемления нервов шеи. Замечено, что иногда проблема ущемления нерва встречается даже у новорожденных детей, она развивается внутриутробно или как родовая травма. Чтобы избежать негативных последствий нужно вовремя посещать педиатра и при необходимости других специалистов.
Сообразно зоне ущемления, болевые импульсы могут быть двух видов - цервикалгия - это значит боль только в области шеи и цервикобрахиалгия - болевые ощущения в области шеи и руки.
Проблемы с шейным отделом позвоночника могут быть сопряжены с компрессией разных видов:
- защемление артерий (развитие вертебро-базилярного синдрома);
- ущемление нерва в затылочной области;
- зажатие нервных корешков и давление на спинной мозг.
Случается так, что зажимаются нервные корешки вместе с кровеносными сосудами. От этого отдельная зона тела начинает существовать в режиме дефицита кровоснабжения, что связано с нарушением кровообращения в пределах мозга.
Спазм русла сосуда и неправильная иннервация проявляется определенными нарушениями, которые невозможно не заметить. Эти специфические симптомы и общие недомогания говорят о том, что в шейном отделе защемлен нервный корешок и срочно нужна медицинская помощь:
- больного беспокоит ортостатическое головокружение, это значит, что голова начинает невыносимо или слегка кружиться при резких телодвижениях;;
- покалывание в любом месте на руках (часто ощущения концентрируются в запястье, пальцах);
- головная боль при защемлении может локализоваться в области затылка или принимать форму мигрени;
- онемение рук или только одной руки (нередко задействованы пальцы, запястья);
- поверхностный парез;
- несильный паралич;
- болевые ощущения по всей площади руки с захватом большого пальца;
- осложнение проглатывания пищи;
- отечность слизистых;
- болевые ощущения в шее, лопатках, плечах (боли могут иметь жгучий, колющей, рвущий характер или ощущаться как прострелы);
- плохая память;
- быстрая утомляемость;
- слабый тонус мышц рук;
- общее падение трудоспособности;
- запущенные случае защемления вызывают нарушение речи из-за перебоев в иннервации рта.
Обращение к врачу при одном или нескольких симптомах обязательно, только так можно поставить диагноз и назначить лечение, в противном случае развиваются опасные для жизни и здоровья осложнения.
Своевременное лечение традиционными средствами под контролем врача жизненно необходимо при ущемлении нерва в любом отделе позвоночника, так как при отсутствии помощи наступают другие изменения.
Тяжелое течение болезни гарантировано, если зажаты шейные артерии, идущие сквозь отверстия сбоку отростков 2-го, 3-го, 4-го, 5-го и 6-го позвонков, и вместе с этим ущемлен нерв. Если имеет место такое повреждение, то человек испытывает сильнейшую пульсирующую сосудистую головную боль. У него такое ощущение, что болевые импульсы расходятся от затылка до лба, а при любом движении они усиливаются. Описанная картина заболевания вызывает ишемический инсульт - вот чем опасно защемление нерва в шейном отделе.
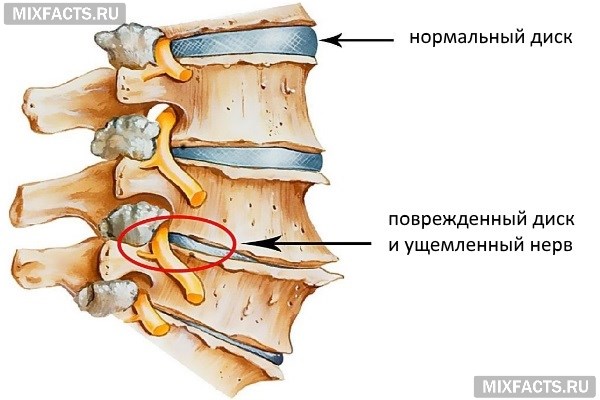
Защемление нерва в шейном отделе: возникает при остеохондрозе и других патологиях позвоночника, проявляется болями и нарушениями двигательной активности
Лечебные мероприятия при защемлении нерва в шее
При подозрении на ущемление нерва целесообразно посетить терапевта. Также обязательно придется пройти невролога и возможно надо будет несколько раз сходить к мануальному терапевту. Ни в коем случае нельзя пренебрегать визитом к врачу.
При среднетяжелых дегенеративных изменениях в шее часто бывает достаточно комплексного лечения без медикаментов, препараты нужны лишь для купирования очага воспаления и облегчения болей. Особо сложные случаи требуют сильнодействующих препаратов.
Сначала необходима консультация невролога, который должен направить пациента на рентген-обследование для определения первопричины патологии и выбора эффективных лекарств. В качестве первой помощи пациенту врач рекомендует убрать острые боли, затем переходить к другим способам лечения, чтобы полностью снять защемление. Пока вы ожидаете осмотра врача надо неподвижно улечься на твердой площади, постараться успокоиться и принять обезболивающее. В качестве такового может выступать Ибупрофен, Кетанов и их аналоги.
Против болей и воспалительного процесса неплохо работают следующие НПВП (обезболивающие таблетки, уколы):
- Кеторол;
- Кетонал;
- Индометацин;
- Диклофенак;
- Баралгин;
- Мовалис;
- Пироксикам.
Как только, врач решит, чем обезболить шею лучше всего именно в вашем случае, немедленно примите меры. В зависимости от состояния пациента, методы лечения могут отличаться. Кроме уколов и таблеток существуют действенные капельницы и свечи. Иногда назначаются препараты для улучшения кровообращения. Как вылечить шею быстрее и какие формы препаратов лучше выбрать - подскажет доктор.
В курс лечения непременно включаются витаминные препараты. В первую очередь нужно насытить организм витаминами группы В.
На проблемную зону наружно наносится мазь или гель. Применение наружных средств направлено на интенсивный прогрев и местное обезболивание, что облегчает состояние в целом, а значит, помогает повысить качество жизни пациентов. Самые популярные препараты:
- Вольтарен (наружный препарат, сочетающий эмульсию и гель);
- Найз (приятно охлаждающий доступный препарат);
- Фастум-гель (эффективное безотказно работающее средство);
- медикаменты на основе змеиного и пчелиного яда.
Существует масса дорогих и дешевых аптечных препаратов, например, кремы, пластыри.
Также к наружному лечению отнесем мануальную терапию, которая может ускорить выздоровление. Существенное облегчение приносит лечебный массаж. Точечная или баночная техники массажа хорошо работают исключительно при профессиональном исполнении. Не доверяйтесь дилетантам, делать массаж позвоночника и шеи должен только специально подготовленный человек.
Обязательно подключите к лечению гимнастику. Особенность лечебной физкультуры при заболеваниях позвоночника и защемлении шейного нерва состоит в том, что комплекс упражнений и характер их выполнения подбирается строго в индивидуальном порядке специалистом по ЛФК.
Многие источники гласят о волшебной силе народных средств, якобы они приносят облегчения при различных заболеваниях. Это отчасти правда, отчасти нет. Конечно, невозможно отрицать, что отдельные народные методы действительно работают, но при серьезных патологиях нельзя проводить любые процедуры без согласования с врачом.
Лечение пиявками, прикладывание компрессов, фитотерапия и другие нетрадиционные средства могут хорошо отразиться на состоянии здоровья только если они применяются вместе с традиционной терапией и одобрены доктором.

Защемление нерва в шейном отделе: лечится гимнастикой, мазями, обезболивающими и противовоспалительными препаратами
Меры безопасности при защемлении шейного нерва
Скорость выздоровления напрямую зависит от тяжести заболевания, природного восстановительного потенциала организма и правильности применения медикаментов. Ранняя диагностика значительно облегчает работу врачей и дает больше шансов на успешное возвращение к нормальной жизни без плохих последствий. Многие считают, что защемление может пройти само собой. Очевидно, что это не так: как уже говорилось выше речь идет о серьезном сбое в организме, который сигнализирует о том, что нужно менять образ жизни и правильно лечиться. Если вы обратились к доктору, он назначил вам препараты, вы их применяете в домашних условиях и у вас не проходит боль от защемления, то срочно отправляйтесь в больницу снова - возможно нужно поменять стратегию лечения или лечь в стационар.
Всех страдающих заболеваниями позвоночника людей интересует, можно ли при защемлении ходить в бассейн и плавать в нем, ходить в баню и интенсивно париться, греть пораженные участки шеи и спины. Специалисты утверждают, что подобные процедуры лучше исключить при любых воспалительных процессах, проблемах с мышцами и нервами. Появляется риск серьезных осложнений. О плавании в бассейне и водоемах также вопрос спорный. В острой стадии заболевания однозначно не может идти речь о такой деятельности, но вообще при различных проблемах с позвоночником полезно плавать, это занятие может стать частью ЛФК и являться отличной профилактикой рецидивов. Основной совет - все процедуры проводятся только после консультации с лечащим врачом.
Профилактика защемления нерва в шейном отделе
Очень часто защемление шеи выступает следствием неправильного образа жизни. Чтобы снизить риск развития такого расстройства, нужно уделить особое внимание профилактике проблем с позвоночником. Мы советуем тем, кто занят на сидячей работе правильно организовать рабочий процесс, использовать удобную мебель и продуманные условия труда, вовремя устраивать перерывы, во время которых делать гимнастику и растяжку.
Если вы предрасположены к защемлению шейного отдела, приобретите ортопедический матрац и подушки. Обязательно с умом занимайтесь йогой, это поможет оздоровить организм в целом и обновить весь позвоночник.
Когда острая стадия пройдет, может быть назначен электрофорез, магнитотерапия и многие другие поддерживающие мероприятия. В случае неэффективности всех использованных терапевтических методик и ухудшения состояния больного назначается хирургическое вмешательство.
Диклофенак – наиболее известный представитель медикаментов класса НПВС, согласно инструкции по применению при введении в виде уколов начинает действовать быстрее. Это является преимуществом перед другими лекарственными формами. Благодаря мощному обезболивающему и выраженному противовоспалительному эффекту, его рассматривают как препарат первой линии при терапии многих заболеваний, но основная область применения Диклофенака – хирургия, неврология, ревматологическая ортопедия, травматология.

Фармакологические свойства препарата
Подробное описание медицинского препарата Диклофенак приведено в официально утвержденной инструкции по применению. Сообщается, что в анатомо-терапевтически-химической системе классификации, подразделяющей все лекарства в соответствии с их действием, Диклофенаку присвоен код M01AB05. Это говорит о его принадлежности к группе противовоспалительных и противоревматических препаратов. По химической структуре и характеру активности Диклофенак классифицируется как НПВС из разряда производных фенилуксусной кислоты.
Основное предназначение медикамента – терапия заболеваний костно-мышечной системы. Он обладает типичными для этой категории препаратов свойствами:
-
интенсивным противовоспалительным воздействием; жаропонижающим действием (по антипиретической активности не уступает Ибупрофену); мощным анальгетическим эффектом.
Состав раствора Диклофенака
Препараты, содержащие Диклофенак, производят многие фармацевтические компании – российские и зарубежные. Терапевтическая линейка представлена всеми лекарственными формами выпуска: ампулы с раствором содержат дозу Диклофенака, безопасную и достаточную для достижения необходимого лечебного эффекта.
Существуют формы, подходящие для детей – свечи, мази, таблетки, а вот инъекционный раствор ребенку противопоказан. Активное вещество присутствует в инъекционной смеси в виде натриевой соли, дозировка рассчитана на взрослого человека (старше 18 лет) и составляет 25 мг/мл. Диклофенак раствор предназначается исключительно для внутримышечного введения. По внешнему виду – это прозрачная жидкость без цвета или с небольшим желтоватым оттенком, разлита в стеклянные ампулы вместимостью 3 мл.
В картонной пачке может находиться 5 либо 10 герметически запаянных сосудов. При вскрытии такой ампулы должен ощущаться приятный запах, его дает бензиловый спирт, применяемый в качестве консерванта и антисептика. Согласно инструкции в ампулах также содержатся:
-
пропиленгликоль – растворитель; маннитол – диуретическое средство; натрия дисульфит – антиоксидант; гидроксид натрия – агент для создания щелочной среды (pH 8.4); стерильная инъекционная вода.
Как действует Диклофенак в уколах
Диклофенак считается сравнительно безопасным лекарственным средством. Его механизм действия заключается в неселективном блокировании фермента циклооксигеназы, отвечающего за выработку простагландинов – ведущего звена в патогенезе воспаления, болевого синдрома, лихорадки.
Диклофенак действует через центральные механизмы и на периферическом уровне. Для чего применяют уколы:
-
облегчают симптомы воспаления; подавляют болевой синдром, возникающий после травмы, при физической нагрузке или сохраняющийся в состоянии покоя; уменьшают утренние отеки в районе воспаления, скованность в движениях; купируют послеоперационную боль или воспалительный процесс, неврологические проявления; повышают функциональные возможности пораженных суставов, способствуют увеличению объема движений; снимают тяжелый приступ мигрени; снижают выраженность кровопотери и схваткообразные боли при первичной дисменорее.
Чтобы принять решение о целесообразности включения Диклофенака в схему лечения недуга, следует взвесить всю его пользу и вред для организма. Чем опасен Диклофенак в уколах? В ряде исследований показан достаточно высокий профиль безопасности при коротких курсах.
Недостаток Диклофенака – риск серьезных побочных эффектов со стороны сердца и сосудистой системы, включая развитие кардиоваскулярных заболеваний (инсульт, ЗСН, инфаркт миокарда). Стоит принять во внимание и другие факторы:
-
болезненность процедуры; необходимость наличия специальных навыков – знания и соблюдения техники инъекционного введения лекарств; психологический дискомфорт; возможные осложнения после инъекций – формирование инфильтрата (иначе шишки, уплотнения на коже), гематомы, нарыва; риск прокола иглой кровеносного сосуда, его закупорки, вероятность повреждения нервного ствола, занесения инфекции, воспаления мягких тканей.
Достоинством служит то, что при парентеральном способе введения обеспечивается:
Кода можно колоть Диклофенак: уколы незаменимы при опасных состояниях, нестерпимой боли, когда требуется экстренная помощь и временной фактор – решающий, или когда больной по каким-то причинам не в состоянии проглотить таблетку.
Срок действия: после укола Диклофенака облегчение может наступить уже через 5-30 мин. Согласно инструкции, максимальная плазменная концентрация достигается спустя 20 мин, в синовиальной жидкости максимум отмечается через 2-4 ч и удерживается в течение 12 ч. Препарат снимает болевые симптомы на несколько часов. Активное вещество способно проникать в грудное молоко. Процессы биотрансформации происходят в печени, 2 метаболита проявляют слабую активность.
Через сколько времени содержащийся в уколе Диклофенак выводится из организма: биологический период полувыведения – 1-3 ч. Около 60% поступившей дозы уходит с мочой, остальная часть экскретируется с желчью.
Показания к применению уколов Диклофенак
Это наиболее изученный препарат и много от чего помогает, потому назначают его чаще других. Служит средством для симптоматического лечения – облегчает страдание только на момент использования, на первопричину и прогрессирование патологического процесса не влияет. Основные показания для инъекций:
-
ревматические болезни суставов – любые артриты, болезнь Бехтерева, деформирующий остеоартроз ; разные формы спондилоартрита; ревматические процессы в околосуставных мягких тканях; острые боли при поясничном радикулите, при остеохондрозе, другом поражении позвоночника, при воспалении неревматической природы; туннельный синдром , мигренозный статус (серия тяжелых приступов), невралгия, в т.ч. зубная боль; подагрическая атака; боль после операции или связанная с массивным повреждением, воспалительный отек на месте раны; почечная, печеночная (желчная) колика.
Инструкция по применению

Как применять раствор: только внутримышечно, подкожное или внутривенное введение запрещены! Что будет, если ввести Диклофенак внутривенно? Препарат способен проникнуть сквозь венозную стенку в окружающие ткани и спровоцировать развитие некроза.
Инъекции назначает врач, он же определяет продолжительность и периодичность применения. При принятии решения исходить он будет из вида заболевания, степени тяжести состояния пациента, цели терапии. Общее правило назначения и дозирования НПВС – минимальная эффективная дозировка при максимально коротком курсе лечения.
Когда лучше колоть Диклофенак – утром или вечером: не имеет значения, этот момент в инструкции никак не оговаривается. Производитель лишь не рекомендует ставить уколы 2-3 дня подряд и сообщает, что стандартная (безопасная) суточная доза – 1 ампула (75 мг).
В тяжелых случаях допускается производить 2 инъекции в течение суток с обязательным перерывом в несколько часов.
С чем колоть Диклофенак: препарат полностью готов к применению, разведения не требует.
Куда делают укол при зубной боли: Диклофенак применяют строго согласно инструкции – внутримышечно. Как средство от температуры инъекция разрешается только в случаях, когда другие формы (таблетки, свечи) не сбивают жар и не обезболивают.
Как делать укол Диклофенак в соответствии с инструкцией:
- Для укола выбрать внешнюю верхнюю четверть ягодицы.
- Вымыть руки, обработать края ампулы антисептиком, подготовить иглу.
- Убедиться, что раствор в ампуле прозрачный, без осадка.
- Уложить больного на бок.
- Провести обеззараживание кожи, обработав инъекционное поле с помощью ватки со спиртом.
- Вводить иглу глубоко.
- Выпускать раствор медленно.
- Хранить остатки запрещено.
Пациентов нередко волнует вопрос: болючие уколы Диклофенака или нет? Действительно, многие отмечают, что Диклофенак – довольно болезненный укол, сильная боль возникнет или нет, точно сказать нельзя, т.к. это индивидуальная реакция организма.
Как колоть: чтобы укол был менее больным, инъекции рекомендуется производить в ягодичные мышцы поочередно, то с правой, то с левой стороны. Еще одна рекомендация, как ставить Диклофенак уколы правильно: непосредственно перед введением согреть ампулу с раствором в ладонях. Такая тактика поможет уменьшить болевые ощущения от инъекции за счет того, что действующее вещество активизируется, быстрее всосется в кровь и начнет обезболивать. Если состояние пациента позволяет, желательно скомбинировать внутримышечную инъекцию с пероральной или ректальной формой Диклофенака.
С чем колоть в комплексе? Существуют препараты, в составе которых в качестве второго действующего компонента присутствует вещество, оказывающее местное анестезирующее действие (например, Олфен-75 с лидокаином), что позволяет усилить обезболивающий эффект, уменьшив болезненные ощущения от самого укола. Самостоятельно смешивать в одном шприце раствор Диклофенака с препаратом для местной анестезии (с новокаином, лидокаином) запрещено. С какими витаминами колоть? Чаще всего врачи назначают цианокобаламин (В12), но он применяется отдельно (используются разные шприцы).
При превышении рекомендуемой разовой или суточной дозы возможна передозировка. Обычно она дает о себе знать уже в течение ближайшего часа. Самыми примечательными симптомами при передозировке Диклофенаком в уколах выступают: головокружение, диарея, рвотный рефлекс, слабость, шум в ушах, помутнение сознания, ощущение нехватки воздуха, обморок.
К факторам риска также относят:
-
курение; злоупотребление алкоголем; пожилой возраст; ослабленный иммунитет; длительный прием медикаментозных средств.
Для уколов Диклофенака противопоказания следующие:
-
непереносимость компонентов раствора или нестероидных средств; астматическая триада; рецидив язвы, осложнение в виде перфорации, кровотечения; стойкое снижение или выпадение функций печени, сердца, почечная дисфункция; нарушения процесса свертывания крови; сделанное недавно аортокоронарное шунтирование; выявленная сильная гиперкалиемия; хроническое воспалительное заболевание отделов пищеварительного тракта в стадии обострения; детский и подростковый возраст (менее 18 лет); последний триместр беременности; период лактации.
Побочные эффекты от уколов Диклофенака
В ходе клинических исследований выявлены многочленные побочные действия Диклофенака, при применении его в виде уколов чаще всего обнаруживались:
-
реакции гиперчувствительности, анафилаксия, псевдоаллергия; падение артериального давления; головная боль, вертиго, постоянная тяга ко сну; острая форма ишемической болезни, снижение функций сердца, инфаркт; сильное сердцебиение, боль в области грудной клетки; бронхиальная астма; боль в области живота, явления диспепсии, тошнота; воспаление слизистой желудка, рвота с примесями кровянистых выделений, черный полужидкий стул, истечение крови в полости органов ЖКТ; повышение активности фермента АлАт в крови, свидетельствующее о проблемах с печенью, гепатит; высыпания на коже, зуд; отек, шишка в месте постановки укола, неприятные ощущения.
Стоимость препарата, аналоги
Отпускается Диклофенак по рецепту или нет: как многие лекарства системного действия, продается при предъявлении рецепта врача. Годен раствор в течение 2 лет. Хранить его следует в заводской таре в затемненном месте. Диапазон температур для хранения – 15-25 градусов. Цена пачки уколов (10 ампул) колеблется от 30 до 50 рублей.
Ближайшими аналогами Диклофенака по спектру действия считают инъекционные растворы марок:
-
Мелоксикам; Мовалис; Артрозан; Кеторолак; Мовасин; Элокс-СОЛОфарм; Мелбек; Амелотекс; Артоксан.
Эффективной заменой выступают витаминсодержащие комбинированные препараты с Диклофенаком, выпускаемые в виде капсул с модифицированным высвобождением (Нейродикловит, Блокиум В12, Клодифен Нейро), и комбинации с другими активными веществами – лидокаином, парацетамолом (Диклокаин, Олфен-75, Паноксен). Только лечащий врач может подсказать, какой препарат лучше выбрать в конкретном случае.

Диклофенак при защемлении нерва вводится в ампулах 2-3 дня (по 1 уколу 1 раз в день), потом переходят на таблетки (по 50 мг 3 раза в день, 100 мг продленного действия 1 раз), свечи (чаще 50-100 мг на ночь). Ускорить процесс обезболивания и облегчить движения помогает мазь или лечебный пластырь с Диклофенаком.
Препарат эффективно снимает болевые ощущения, но имеет противопоказания к применению. Его нельзя использовать у беременных в 3 триместре, а также при язвенной болезни, тяжелых нарушениях работы почек, печени, сосудистых заболеваниях. Имеет преимущества при сильной боли в поясничной области, ишиасе, но при невралгии тройничного нерва помогает слабо.
Чем поможет Диклофенак при защемлении нерва
Диклофенак при защемлении нерва снимает основные симптомы:
- боль при поражении шейного отдела: в затылке, теменной зоне, шее (может отдавать в язык, лоб, глазницы), грудного (в надплечьях, плечевом поясе, опоясывающей по межреберьям), в пояснице, распространяется на бедро;
- скованность движений, вынужденное положение (поворот или наклон);
- нарушения чувствительности – покалывание, онемение;
- слабость в мышцах.
При поражении грудного отдела бывает имитация признаков стенокардии (сжимающая боль за грудиной), таким пациентам не помогает Нитроглицерин, а введение Диклофенака быстро снимает приступ. Одним из симптомом ущемления нерва может стать и боль в желудке, возможно нарушение пищеварения из-за снижения функции поджелудочной железы. У больного появляется тошнота, вздутие и спазмы в животе.
Если остеохондроз позвоночника процесс охватывает поясничный и крестцовый отделы, то защемление нервного корешка проявляется не только типичным радикулитом с острой болью в пояснице, но может протекать в виде:
Все эти клинические проявления существенно облегчаются после курса применения Диклофенака. Они чаще всего возникают в запущенных случаях. Пациентам с подобной симптоматикой требуется углубленное обследование, так как нужно точно установить диагноз и исключить противопоказания для применения препарата.
А здесь подробнее о том, как поможет Диклофенак при остеохондрозе.
Воспаление из-за ущемления седалищного нерва (ишиас) снимает Диклофенак, в первые 2 или максимум 3 дня делают уколы по 1-2 ампулы. Удобно с 3 дня начать применять пластырь, свечи, мазь, потом при необходимости переходят на таблетки. Общая доза препарата разных лекарственных форм не должна быть выше 150 мг.
Для того чтобы как можно быстрее устранить болевые ощущения и снять скованность движений, необходимы инъекции. Чаще всего назначают уколы в ягодичную мышцу по 1 ампуле (3 мл) в сутки. При ущемлении седалищного нерва облегчение будет наступать через 7-20 минут.
При этом чем раньше начато лечение, тем более выражен обезболивающий эффект Диклофенака, так как одновременно снимается напряжение мышц. Оно является вторичным источником боли из-за того, что усиливает сжатие нервных волокон.
Препарат действует 6-8 часов, поэтому по истечении этого времени боль может повторно возникать. Тогда допускается введение второй ампулы перед сном или постановка свечи в прямую кишку в 1-2 день. Рекомендуется вводить раствор не более 3 дней, потом переходят на таблетки, свечи, комбинируют их с втиранием мази, геля, наклеиванием пластыря.
Уколы делают глубоко внутримышечно (в наружный квадрант ягодицы). Инъекции достаточно болезненные, в месте введения бывают уплотнения, воспаление или даже нагноение. Поэтому важно каждый раз менять сторону, наносить йодную сеточку при обнаружении затвердения.
При защемлении седалищного нерва помогает лечебный пластырь с Диклофенаком. Он выпускается под торговым названием Вольтарен, его размеры 7х10 см. В сутки наклеивается всего 1 штука на пояснично-крестцовую область. Он содержит активное вещество (диклофенака натриевая соль), которое высвобождается в дозе 15 мг за 24 часа. Это в десять раз меньше максимальной дозы.
Помимо обезболивания, снятия местного воспаления, уменьшения отечности и защемления нерва, пластырь оказывает еще и локальное охлаждающее, отвлекающее действие. Преимущества по сравнению с другими лекарственными формами:
- не пачкает одежду, как мазь, не имеет запаха;
- после наклеивания сразу можно двигаться и вести активный образ жизни (в отличие от свечей);
- минимальное проникновение в кровь существенно снижает риск побочных реакций;
- сокращает продолжительность лечения при воспалении седалищного нерва;
- удобно наклеить на поясницу, весь Диклофенак поступит в очаг боли;
- по эффективности 1 пластырь равен 1 таблетке продленного действия по 100 мг (согласно данным клинических исследований);
- принимая ванну или душ, его можно снять, хорошо просушить кожу и наклеить вновь;
- можно комбинировать со всеми остальными формами выпуска Диклофенака.
Наружные формы Диклофенака выпускаются в виде 1,2 и 5% геля, мази или промежуточной формы между ними – эмульгеля. При ущемлении седалищного нерва, который сопровождается обычно резкой, жгучей, стреляющей болью, лучше всего взять препарат с 5% концентрацией действующего вещества. Он имеет наиболее сильное действие, 94% остается в месте нанесения, но 6% все же проникает в кровь. Поэтому рекомендуется строго соблюдать дозы и правила применения:
- на 1 раз доза размером с вишню;
- используется 3-4 раза в день (если назначен только гель или мазь) и 1-2 раза при комбинированном лечении (с таблетками, ампулами, свечами);
- курс применения – до 10-14 дней;
- поврежденная, воспаленная, обожженная кожа способствуют большему проникновению препарата и местному раздражению, поэтому в таких случаях эта форма выпуска противопоказана;
- не следует поверх накладывать полиэтилен или компрессную бумагу, плотную повязку.
Важно избегать попадания препарата в глаза. При появлении кожной реакции – сыпи, зуда, пузырьков или покраснения, отечности сразу перестают пользоваться Диклофенаком. Следует обратиться к врачу для решения вопроса о продолжении лечения.
Таблетки при ущемлении седалищного нерва обычно назначают после снятия острой боли. Если она с самого начала имеет умеренную интенсивность, движения сохранены, то можно ограничиться только внутренним приемом Диклофенака или комбинировать его с местным втиранием геля.
Дозировки при лечении корешкового синдрома используют в интервале от 100 до 150 мг. В первые дни можно сразу принять 2 таблетки по 50 мг препарата быстрого действия и через 8 часов еще одну. Вместо таблеток перед сном допускается введение свечи по 50 мг. Если на внутренний прием переходят после введения ампул, то целесообразно сразу взять Диклофенак продленного действия (ретард). Тогда достаточно всего одной штуки в день по 100 мг.
Пища замедляет проникновение медикамента в кровь, но не оказывает влияния на его конечную эффективность. Поэтому, если боль нужно снять как можно скорее, прием проводят за 30 минут до еды. При использовании препарата продленного действия или при ранее перенесенных болезнях желудка, кишечника допускается их применение после еды.
Обычные таблетки считаются наименее безопасной формой, так как они могут вызывать раздражение системы пищеварения. Курс лечения ними должен быть как можно более коротким. После облегчения состояния необходимо перейти на гель, мазь или пластырь. Хорошей альтернативой будут суппозитории.
Свечи с Диклофенаком выпускают по 50 и 100 мг. Их можно применять при ущемлении седалищного нерва как основной препарат, но важно учитывать, что обезболивание наступит только через 1 час, и оно не так выражено, как при введении ампул, приеме таблеток быстрого действия. После введения необходимо не менее часа находиться в горизонтальном положении. Из-за таких особенностей чаще всего суппозитории назначают перед сном и комбинируют с другими формами выпуска препарата.
Нельзя использовать свечи при воспалении в прямой кишке, обострении геморроидальной болезни. К побочным реакциям относятся слизистые или кровянистые выделения, боли при опорожнении кишечника. Преимуществом считают гораздо более низкое раздражение желудка по сравнению с таблетированной формой. Курс лечения – до 10 дней.
Для беременных женщин Диклофенак считается потенциально опасным средством, поэтому его можно применять при защемлении нерва в пояснице только при таких условиях:
- первый или второй триместр беременности;
- риск для здоровья матери выше, чем для плода;
- курс – не более 5 дней;
- доза до 150 мг;
- врачебный контроль.
Известно, что препарат может нарушить формирование сердца и крупных сосудов, передней брюшной стенки и почек плода. Есть риск препятствия укреплению плодного яйца к стенке матки, выкидыша на раннем сроке. Начиная с 3 триместра Диклофенак противопоказан, так как для женщин существует опасность слабости маточных сокращений в родах и тяжелого послеродового кровотечения. Ребенок может родиться с дыхательной недостаточностью и водянкой из-за почечной дисфункции.
Лечение Диклофенаком при тройничном нерве
Ущемление тройничного нерва не всегда хорошо поддается лечению Диклофенаком, поэтому его используют только в комплексной терапии – вместе с противосудорожными средствами (Финлепсин) и препаратами для улучшения кровообращения и микроциркуляции, стимулирующими питание нерва (например, Трентал, Никотиновая кислота).
Диклофенак в виде таблеток может быть полезен при воспалительном происхождении этого вида невралгии, а именно на фоне:
- отита;
- хронического гайморита;
- воспаления в полости рта (стоматит, периодонтит).
В таких случаях он помогает снизить интенсивность и частоту приступов боли в лице. Пациенты описывают ее, как удар, разряд электрического тока, а любое движение усиливает ее. Провоцирующими факторами могут быть жевание, холодная вода и выход на мороз, бритье. Препарат применяется только в период обострения, а в стадии ремиссии (затишья) Диклофенак бесполезен.
Эффективность медикамента низкая и при сдавлении нервного волокна из-за опухолевого процесса или ущемлении рядом расположенными извитыми, закупоренными сосудами. Врач может рекомендовать его в виде 1 или 2 уколов для кратковременного облегчения состояния. Длительно это лекарственное средство при невралгии тройничного нерва не применяется.
Смотрите в этом видео о лечении невралгии тройничного нерва:
Делают ли блокаду Диклофенаком при ишиасе
Блокада в поясничной области при ишиасе сразу снимает боль, мышечный спазм, улучшает кровообращение и быстро облегчает движение, но Диклофенак для этого не используется. Манипуляция проводится только опытным врачом, и для этого он чаще всего применяет:
- Новокаин,
- Лидокаин,
- Бупивакаин.
Эти препараты относятся к местноанестезирующим. Они прерывают поток болевых импульсов при ущемлении седалищного нерва. Вводятся в четырех точках (по две с каждой стороны), отступив на 2 см от средней линии.
Чтобы продлить действие этих обезболивающих, врач может комбинировать их с Адреналином, Рефортаном, а для усиления противовоспалительного эффекта добавляет Гидрокортизон, Дипроспан. После блокады необходим на час постельный режим, так как возможно головокружение, обморочное состояние.
Процедура имеет сильный и почти мгновенный эффект, но есть и риск осложнений:
- прокол оболочки спинного мозга;
- повреждение нерва, сосуда;
- проникновение инфекции;
- попадание иглы в брюшную или грудную полость;
- инфицирования;
- усиление боли (при неправильном проведении).
Блокады не отменяют применение Диклофенака, их обычно рекомендуют при тяжелом состоянии и недостаточной эффективности этого препарата. После того, как снята острая боль, могут быть на несколько дней рекомендованы таблетки или/и свечи, мазь.
А здесь подробнее о том, что лучше и быстрее помогает — Кетопрофен или Диклофенак.
Альтернативные средства
В лечении ишиаса могут быть использованы альтернативные средства (например, Мовалис, Мелоксикам, Ибупрофен, Кеторолак), или Диклофенак комбинируют с введением витаминов (Мильгамма), медикаментами для снятия спазма мышц (Мидокалм). В восстановительном периоде применяют Трентал, Мукосат (см. таблицу).
Читайте также:


