Дифференциальная диагностика опухолей головы и шеи
К опухолям головы и шеи относят онкологические заболевания носа, рта, гортани, глотки, слюнных желез, придаточных пазух. Опухоли эндокринной, лимфатической, центральной нервной системы и глаз в эту группу не входят.
Доля опухолевых образований области головы и шеи составляет около 20% онкологической заболеваемости. Часто эти опухоли оказываются очень агрессивны: они быстро растут, дают множественные метастазы и с трудом поддаются лечению. Для того, чтобы успешно справляться с опухолями головы и шеи, онкологи взаимодействуют с узкими специалистами, в частности, с отоларингологами, стоматологами и дерматологами.

По расположению различают опухоли губ, слизистой оболочки и полости рта, языка, слюнных желез, глотки, гортани, носа, околоносовых пазух.
Опухоли головы и шеи могут иметь соединительнотканное, эпителиальное, нейрогенное происхождение. По степени зрелости клеток среди них выделяют высокодифференцированные и незрелые, последние хуже поддаются лечению и ухудшают общий прогноз.
Спровоцировать развитие опухолей головы и шеи могут различные причины. Вот лишь некоторые из них:
- злоупотребление алкоголем;
- курение и нюхательно-жевательный табак;
- употребление спиртосодержащих жидкостей для ополаскивания полости рта;
- некоторые вирусы (вирус Эпштейна-Барр, вирус папилломы человека и др.);
- профессиональные вредности (контакт с древесной и текстильной пылью, сажей, краской, металлом и др.);
- радиоактивное излучение;
- регулярное употребление слишком горячей пищи.
Чаще всего новообразования головы и шеи возникают у пациентов в возрасте старше 50 лет. Клинические проявления опухолей данной группы в зависимости от расположения и стадии могут быть очень разнообразными.
Рак губы
До 95% случаев рака губы встречается у мужчин, типичным местом локализации опухоли является нижняя губа. С точки зрения гистологии, злокачественные опухоли губы обычно представляют собой плоскоклеточный рак. Ему чаще всего предшествуют предраковые состояния — хронические трещины, ограниченный гиперкератоз, бородавчатый предрак и др.
Для рака губы на разных стадиях развития характерны местные изменения в виде вдавления или болезненной эрозии, покрытой корочками. Со временем рак губы захватывает все большую площадь и может изъязвляться. Благодаря особенностям расположения рак губы легко распознается на ранних стадиях, поэтому хорошо поддается лечению.
Рак полости рта
До 50% злокачественных опухолей полости рта приходится на рак языка, еще 20% случаев составляет рак дна ротовой полости. Опухоль часто развивается на месте лейкоплакии (характерных роговых пластинок), гиперкератической красной волчанки или красного плоского лишая.
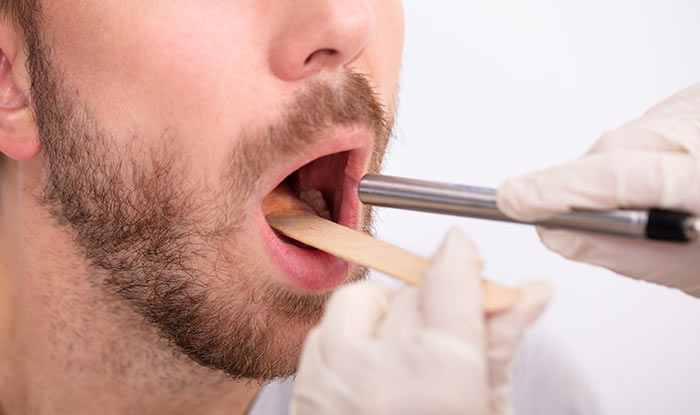
Внешне рак полости рта может иметь вид язвы или инфильтрата (уплотнения). В ряде случаев опухоль выступает над поверхностью слизистой. По строению ткани среди онкологических заболеваний полости рта преобладает плоскоклеточный рак, реже встречается аденокарцинома. Для рака полости рта характерно быстрое и незаметное прорастание в здоровые окружающие ткани и метастазирование в региональные лимфоузлы.
Уже на ранних стадиях рака ротовой полости пациентов беспокоят боль и неприятные ощущения, позднее присоединяются затруднения при глотании и разговоре, припухлость, язвочки, кровотечения из ротовой полости. По мере роста опухоли все симптомы усиливаются, что и становится поводом для обращения к врачу.
Рак слюнных желез
В структуре злокачественных опухолей головы и шеи рак слюнных желез составляет 3–5%. Преимущественно поражаются крупные околоушные железы, а опухоли малых слюнных желез в основном локализуются на нёбе. В слюнных железах можно обнаружить следующие формы:
- мукоэпидермоидный рак;
- ацинозно-клеточный рак;
- цилиндрома;
- аденокарцинома.
Рак слюнных желез дает метастазы в близлежащие лимфатические узлы, иногда — в легкие и кости. Клинически он протекает безболезненно, при осмотре можно обнаружить лишь уплотнение. При прорастании в соседние ткани рак слюнных желез вызывает парез лицевого нерва.
Рак гортани и глотки
Рак гортани в структуре всех злокачественных опухолей составляет около 2%. Наиболее частые его морфологические варианты- плоскоклеточный рак и аденокарцинома. Опухоль может прорастать в стенки органа или имеет вид бугристых разрастаний на широком основании. Рак верхнего отдела гортани считается очень опасным, при поражении голосовых связок прогноз благоприятнее, так как опухоль в этом случае растет медленнее и редко дает метастазы.

Пациенты с раком гортани долгое время жалуются на першение в горле, ощущение инородного тела. При поражении надгортанника рано появляются боли при глотании, если опухоль возникла в области голосовых связок, у больного может наблюдаться охриплость голоса вплоть до полного его исчезновения.
На рак глотки приходится до 12% опухолей головы и шеи. Для него характерны ранние метастазы в лимфоузлы. Рак гортани развивается в труднодоступном для обозрения месте, часто без каких-либо симптомов, поэтому, как правило, обнаруживается на поздних стадиях, когда у пациента уже затрудняется носовое дыхание, ухудшается слух, появляется гнусавость голоса.
Диагностика и лечение
Многие опухоли головы и шеи можно обнаружить при простом осмотре. Если поражается носовая полость, пазухи, гортань или глотка, для осмотра используют специальные инструменты с зеркалами, а также эндоскопическое оборудование. При пальпации можно обнаружить увеличенные лимфатические узлы, а также саму опухоль в виде уплотнения, подвижного или спаянного с соседними тканями.
Новообразования мягких тканей, околоушных слюнных желез легко обнаружить при помощи ультразвукового исследования. Большую роль в детализации строения опухолей головы и шеи играют рентгенологические методы исследования — компьютерная и магнитно-резонансная томография. Окончательный диагноз позволяет установить биопсия ткани опухоли и ее гистологическое изучение.

Радикальный способ лечения опухолей головы и шеи — хирургическое удаление новообразования и региональных лимфатических узлов. Для опухолей первой стадии бывает достаточно только операции, на второй стадии хирургическое лечение комбинируют с радиологическим. Иногда курс лучевой терапии назначают перед оперативным вмешательством для уменьшения размеров опухоли и предупреждения появления метастазов. Облучению в обязательном порядке подвергаются также расположенные в непосредственной близости от опухоли лимфатические узлы.
При раннем обнаружении опухоли в носовой полости, синусах, глотке применяют эндоскопический доступ, если образование небольшое, ограничено капсулой и находится на поверхности слизистой, может быть использована крио- или лазерная деструкция,фотодинамическая терапия. Это наиболее щадящие способы лечения. После удаления опухоли из-за особенностей ее расположения и функционирования пациентам часто необходима пластика в области шеи и лица.
Комбинацию лучевой и химиотерапии применяют с паллиативной целью, когда опухоль невозможно удалить полностью.
Поиск и подбор лечения в России и за рубежом
- Заявка на лечение
- Клиники и центры
- Сотрудничество
- Контакты
Разделы медицины

Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
ДИАГНОСТИКА ОПУХОЛЕЙ ГОЛОВЫ И ШЕИ
Врач-терапевт или стоматолог для обследования и лечения направляет пациента в больницу. В больнице проводится консультация челюстно-лицевого хирурга и хирурга-стоматолога или ЛОР-врача. Врач опрашивает пациента обо всех беспокоящих его симптомах, собирает историю заболевания и составляет список препаратов, которые принимает пациент.
Осмотр носовой полости и глотки (назофарингоскопия)
Чтобы пристально осмотреть нос и глотку, используется небольшое зеркало на ручке, которое врач подносит к задней стенке ротовой полости.
Также врач может провести эндоскопию для более детального осмотра глотки и задней стенки ротовой полости. Исследование занимает всего несколько минут, но сопровождается неприятными ощущениями. Задняя стенка глотки сбрызгивается спреем для обезболивания, с местным анестетиком, в результате этого слизистая оболочка перестает чувствовать прикосновения. Не рекомендуется принимать пищу и пить в течение часа после применения обезболивающего средства до тех пор, пока не восстановится чувствительность глотки.
Только после забора образца клеток из патологически измененных тканей с последующим изучением под микроскопом можно поставить точный диагноз. Эта процедура называется биопсия.
Биопсия может проводиться амбулаторно или в условиях стационара.
С помощью местного анестетика проводится обезболивание места забора клеток. После этого проводится удаление небольшого фрагмента ткани с помощью очень тонкой иглы или специального пинцета (биопсийных щипцов).
Чаще всего биопсия проводится под общим наркозом. Это позволяет врачу более детально осмотреть ротовую полость и глотку и удалить образцы ткани из всех подозрительных участков.
Специалистом, который называется гистолог-патоморфолог, полученный образец клеток изучается под микроскопом. При этом можно выявить наличие раковых клеток и определить их тип.
Тонкоигольная аспирационная биопсия
Это быстрое и достаточно простое исследование проводится амбулаторно.
Врач, с помощью тонкой иглы, присоединенной к шприцу, проводит забор образца клеток из новообразования и отправляет их в лабораторию для обнаружения раковых клеток. Аспирационная биопсия может сопровождаться неприятными ощущениями. В течение недели или чуть больше в области забора клеток сохраняется кровоподтек.
Микроцитоскопия Микроцитоскопическое исследование можно применять в случае предраковых изменений, которые требуют проведения частых биопсий. В место биопсии на патологически измененный участок наносится небольшое количество синего красителя с последующим тщательным осмотром под микроскопом. Микроцитоскопия безболезненна, однако может причинять пациенту некоторое неудобство.
РАСШИРЕННОЕ ОБСЛЕДОВАНИЕ
Если результаты биопсии показывают наличие рака, врач назначает дальнейшее обследование для получения дополнительных сведений об опухоли. Это помогает врачу собрать как можно больше полезной информации и позволит выбрать наилучший метод лечения. От особенностей каждого конкретного случая заболевания зависит дополнительное обследование.
Могут применяться следующие тесты:
Рентгенография
Врач назначает рентгенографию черепа или шеи для того, чтобы выявить поражение костей. Особый вид рентгенографического исследования под названием ортопантомограмма используется для оценки состояния челюстей и зубов. Рентгенография органов грудной клетки, не только оценивает общее состояние дыхательной системы, но и показывает распространение рака на легкие.
За пределы места первичного возникновения раковые опухоли головы и шеи распространяются крайне редко. Если метастазирование и происходит, то обычно поражаются легкие.
Компьютерная томография (КТ)
КТ - это серия рентгеновских снимков, создающая объемное изображение внутренних структур организма. Сканирование безболезненно и занимает по времени от 10 до 30 минут. Излучение при КТ крайне мало, и не может причинить вреда пациенту и окружающим его людям. Не рекомендуется, есть или пить перед исследованием. Иногда применяется специальное контрастное вещество, для того, чтобы очертить отдельные участки организма. Обычно сразу после завершения КТ пациенту разрешается уйти домой.
Магнитно-резонансная томография (МРТ)
Процедура МРТ подобна КТ, но вместо рентгеновских лучей используется электромагнитное излучение. Это создает детальное изображение тканей и органов.
Если пациент работает в металлургической промышленности, то об этом необходимо сообщить врачу, поскольку мелкие металлические частицы могут попадать в организм. Проведение МРТ исключается при наличии в организме каких-либо металлических деталей. В такой ситуации может быть назначено другое исследование.
Некоторым пациентам внутривенно вводится краситель. Это обычно не вызывает каких-либо неприятных ощущений. Так называемое контрастное вещество увеличивает четкость снимков и позволяет лучше разглядеть ткани и органы.
Исследование обычно длится около получаса.
Позитронно-эмиссионная томография (ПЭТ)
ПЭТ применяется для обнаружения распространения рака головы и шеи за пределы первоначального месторасположения и для обследования состояния лимфоузлов после операции на выявление сохранившихся раковых клеток.
Позитронно-эмиссионная томография (ПЭТ) обычно требует посещения специализированного центра, так как представляет собой относительно новый метод обследования.
При ПЭТ-сканировании используется низко-радиоактивная глюкоза. Она показывает активность клеток в различных тканях и органах. Небольшое количество этого вещества вводится внутривенно. Само исследование проводится через несколько часов после этого. Раковые клетки поглощают глюкозу более активно, и поэтому их скопления четко видны на снимке.
Это исследование представляет собой сочетание КТ и ПЭТ. Такая методика позволяет более детально обследовать какую-либо часть тела.
ПЭТ/КТ представляет собой относительно новый метод обследования, и поэтому обычно требует посещения специализированного центра.
Запрещается принимать пищу за шесть часов до исследования, но потребление жидкости не ограничивается.
Низко-радиоактивное вещество вводится внутривенно. После инъекции не разрешается разговаривать, поворачивать голову и сгибать шею. Доза облучения очень маленькая.
Последующее исследование занимает от 30 до 90 минут.
Другие обследования
Иногда требуется другое обследование для получения дополнительной информации о распространенности рака. Может быть применено УЗИ или рентгенография с бариевой взвесью.
На подготовку результатов обследования может потребоваться 7-10 дней.
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
Информация

Наибольший в России опыт хирургического лечения больных с деформациями грудной клетки (ВДГК, КДГК, синдром Поланда).

На сегодняшний день спинальный хирург доктор Пекарский – самый востребованный в Израиле. Доктор Пекарский провел успешную операции на позвоночнике фигуристу Евгению Плющенко – видеорепортаж 1 канала.
.jpg)
Изготовление индивидуального импланта в зависимости от степени деформации. Прием ведет проф. Рудаков Сергей Сергеевич.
Приведенные в главе II данные о внеорганных опухолях шеи и опухолевых поражениях лимфатических узлов позволяют сделать вывод о сходности их клинических проявлений. Часто (при внеорганных опухолях шеи более чем у 80% больных) основным и нередко единственным клиническим проявлением заболевания (как и при солитарных метастазах) бывает обнаружение опухоли. Боли, компрессионные синдромы и неврологические признаки наблюдаются редко и не строго специфичны для определенных видов опухолей. Скорее они указывают на распространенность процесса.
Все это является основной причиной затруднений при распознавании опухолей шеи, особенно при дифференциальной диагностике их. Так, при первичном обращении к врачу лишь в 25—30% случаев правильно ставится диагноз той формы опухоли, который в дальнейшем подтверждается морфологическим исследованием. Даже при клиническом обследовании и использовании ряда дополнительных диагностических методов до морфологического исследования правильно распознать характер опухоли обычно удается в 60—70% случаев. В остальных 40—30% наблюдений правильный диагноз устанавливается только на основании морфологических исследований (цитологического или гистологического).

Весьма трудна дифференциальная диагностика внеорганных опухолей шеи с парафарингеальным ростом и так называемых смешанных опухолей, которые развиваются либо из малых слюнных желез ротоглотки (чаще мягкого неба), либо из глоточного отростка околоушной слюнной железы. Клинические проявления (глоточные симптомы в виде ощущения инородного тела, изменение тембра голоса, легкое затруднение при глотании), медленный темп роста и сохранность слизистой…

Суждения о характере поражений могут основываться на общих симптомах, изменениях со стороны крови, вовлечении других групп узлов, что более присуще лимфоретикулярным заболеваниям (гемобластозы). Одиночный узел или поражение лишь одной группы шейных лимфатических узлов, плотность консистенции, отсутствие общих явлений скорее указывают на метастатический процесс. Однако окончательное решение вопроса возможно на основании данных цитологического исследования пунктата, а…

Доброкачественные солитарные опухоли шеи, а иногда и солитарные метастазы нужно дифференцировать от срединных и боковых кист шеи. Классификация их приведена выше. Срединные кисты обычно небольших размеров, располагаются у подъязычной кости, округлые, эластичные и диагностируются без больших затруднений. Боковые кисты шеи могут достигать значительных размеров и располагаются под медиальным краем грудино-ключично-сосцевидной мышцы, эластичны, имеют овоидную форму.…

Нередко окончательной дифференциальной диагностике помогают результаты цитологического исследования пунктата и даже гистологического исследования удаленного при биопсии лимфатического узла. Специфическим хроническим лимфаденитом, наиболее часто требующим дифференциальной диагностики, является туберкулезный лимфаденит, который чаще наблюдается у молодых (до 30 лет). На ранних стадиях пораженные узлы плотные, подвижные, безболезненные, не спаяны между собой и окружающими тканями. В этот период…

Решение вопроса о показаниях к биопсии должно основываться на ряде положений: К биопсии следует прибегать как к заключительному этапу диагностики, когда другие методы не помогли поставить точный диагноз. При биопсии следует стремиться изъять всю массу опухоли, если это несложно и неопасно. Так, например, если при обнаружении опухоли выявлена интимная связь ее с магистральными сосудами шеи,…

В половине случаев цитологическое исследование дает информацию о морфологической форме опухоли (железистый, плоскоклеточный или малодифференцированный рак), что облегчает диагностику и позволяет более обоснованно подходить к решению вопросов о методе лечения. Аналогичное значение имеет цитологическое исследование увеличенных лимфатических узлов для диагностики гемобластозов. С учетом клинических данных цитологическое заключение в большинстве наблюдений позволяет правильно поставить диагноз той…

Из инструментальных методов для диагностики опухолей шеи имеют значение эндоскопические исследования полости рта, носоглотки, гортаноглотки и гортани. Их значение особенно велико в диагностике первичных опухолей при метастазах рака в лимфатические узлы шеи. За последние годы для выявления небольших опухолей и опухолей, локализующихся в труднодоступных для обычных методов исследования зонах, с успехом применяется прямая фиброскопия (Г.…

Каротидная артериография при опухолях шеи еще не вошла в широкую практику. Технические трудности при ее выполнении, необходимость специальной сложной аппаратуры, трудность чтения ангиограмм и вероятность (правда, редкая) возникновения осложнений несколько сдерживают оценку и развитие этого метода. По-видимому, метод каротидной ангиографии, весьма ценный в диагностике хемодектом, следует применять при опухолях, расположенных в зоне магистральных сосудов шеи.…

При каротидной хемодектоме на ангиограммах можно видеть характерное раздвигание сонных артерий с дугообразным отклонением кзади и кнаружи внутренней сонной артерии, сужение просвета сосудов, но с четким изображением внутренней поверхности сосудистой стенки. Характерно также обилие сосудов в месте расположения опухоли, что особенно четко видно на рентгенограммах в капиллярной фазе заполнения сосудов. Эти изменения столь характерны для…

При глубоком вдавлении опухоли в железу выявляется раздвигание протоков по дуге большого радиуса. Наоборот, при опухолях, исходящих из глоточного отростка околоушной железы, на сиалограмме наблюдается раздвигание протоков по дуге малого радиуса и дефект, окаймленный протоками, располагается за ветвью нижней челюсти. Смотрите: Обзорная рентгенография Контрастное исследование гортаноглотки, выявляющее изменение рельефа слизистой оболочки и дискинезии глотательных движений,…
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2010 (Приказ №239)
Общая информация
Протокол "Доброкачественные опухоли и опухолеподобные образования мягких тканей челюстно-лицевой области у детей"
Код по МКБ-10:
D37.0 - доброкачественное образование губы и полости рта;
D23.0-D23.4 - доброкачественное образование кожи лица;
D10.0-D10.3 - доброкачественное образование полости рта;
D11 - доброкачественное образование больших слюнных желез;
D17.0 - доброкачественное образование жировой ткани кожи и подкожной клетчатки головы, лица и шеи;
D18.0 - гемангиомы любой локализации;
D18.1 - лимфангиомы любой локализации.


Классификация
Классификация опухолей мягких тканей у детей (Л.В. Харьков, 2005)
Истинные опухоли
Опухолеподобные новобразования
доброкачественные
злокачественные
Периферическая нервная ткань
Фиброма (мягкая, твердая).
Фиброматоз десен. Банальный эпулид.
Системная ангиопатия Рандлю-Ослера-Вебера, болезнь Стреджа-Вебера и др.
Злокачественная невринома (шваннома)
Диагностика
Жалобы и анамнез
Жалобы родителей - на наличие у ребенка увеличивающегося безболезненного образования, деформацию лица или отдельного органа, косметический дефект. При локализации образования в полости рта, возможно нарушение приема пищи.
Из анамнеза: патология чаще носит врожденный характер, но проявления не всегда возможны в первые годы жизни ребенка. Одни опухоли развиваются скоротечно, другие медленно (годами) увеличиваются в размерах, что играет немаловажную роль в диагностике доброкачественных опухолей и опухолеподобных образований мягких тканей челюстно-лицевой области у детей.
Физикальное обследование: доброкачественные опухоли развиваются, как правило, безболезненно, и привлекают к себе внимание, когда имеется косметический дефект на лице или имеется деформация пораженного органа. Важнейшей и характерной группой опухолей, которые развиваются у детей, являются врожденные, то есть, с которыми ребенок появляется на свет, или те, которые проявляются в первые месяцы и годы жизни.
Быстрый рост таких опухолей приводит к значительному увеличению их размеров, из-за давления опухолевой ткани происходит атрофия или деформация близлежащих тканей, отрицательно влияющих на рост и развитие последних. Локализация опухолей в области жизненно важных органов может значительно затруднять дыхание, глотание, жевание, открывание рта и другие функции, что может привести к нежелательным последствиям.
Особого внимания заслуживают гемангиомы, которые составляют 87,7% среди доброкачественных опухолей мягких тканей лица.
Гемангиома - это сосудистая опухоль кожных покровов и слизистых оболочек. Как правило, гемангиомы относятся к доброкачественным сосудистым образованиям; у детей они встречаются достаточно часто, составляя половину среди всех опухолей мягких тканей. У 95% больных гемангиомы имеют врожденный характер.
Течение гемангиом довольно сложный процесс и требует постоянного внимания, особенно у маленьких детей, так как небольшая по размерам сосудистая опухоль за относительно короткий срок может превратиться в обширную опухоль, лечение которой может оказаться весьма проблематичным.
По строению гемангиомы челюстно-лицевой области делят таким образом:
1. Капиллярные или простые (плоские и гипертрофические) - находятся на поверхности кожи.
2. Кавернозные - располагаются под кожей.
3. Ветвистые - образуют сплетения крупных вен и артерий.
4. Комбинированные - имеют подкожную и кожную части.
5. Смешанные - состоят из различных тканей.
Капиллярные гемангиомы имеют красный или малиновый цвет, располагаются поверхностно, четко отграничены, поражают кожу и несколько миллиметров подкожного жирового слоя, растут преимущественно в стороны. Поверхность гемангиом гладкая, реже - неровная, иногда - несколько выступающая над кожей. При надавливании гемангиомы бледнеют, но затем снова восстанавливают свой цвет.
Кавернозные гемангиомы располагаются под кожей в виде ограниченного узловатого образования, мягко-эластической консистенции и состоят из разного размера полостей-каверн, наполненных кровью. При надавливании гемангиома спадается и бледнеет (вследствие оттока крови), при плаче, крике и кашле ребенка увеличивается и напрягается (эректильный симптом возникает вследствие притока крови). При кавернозных гемангиомах кожи обычно четко выявляется симптом температурной асимметрии - сосудистая опухоль на ощупь горячее окружающих здоровых тканей.
Комбинированные гемангиомы представляют собой сочетание поверхностной и подкожной гемангиом (простая и кавернозная). Проявляются клинически в зависимости от комбинирования и преобладания той или иной части сосудистой опухоли.
Смешанные гемангиомы состоят из опухолевых клеток, исходящих из сосудов и других тканей (ангиофиброма, гемлимфангиома, ангионеврома и др.). Внешний вид, цвет и консистенция определяются входящими в состав сосудистой опухоли тканями.
Лимфангиомы - опухоль из дизэмбриогенетического происхождения, развивающаяся из лимфатических сосудов. По строению различают: капиллярные, кистозные и поликистозные. Это безболезненная, тестообразной консистенции, возвышающаяся над окружающими тканями опухоль. Она напоминает пропитанную жидкостью ткань без четких границ, плавно переходящую в здоровые близлежащие ткани, может давить на подлежащие ткани и служить причиной деформации костей. При кистозных или поликистозных лимфангиомах возможна асимметрия челюстно-лицевой области за счет безболезненного новообразования мягкоэлластической тестообразной консистенции, кожа над ним бледная.
Дифференциальную диагностику проводят с лимфаденитами, боковыми и срединными кистами шеи, дермоидами, эпидермоидами, миомами, липомами, гемангиомами, фибромами, нейрофиброматозом. Для подтверждения диагноза проводят пункцию, при которой получают слегка клейкую светло-желтую или грязно-красную жидкость. Размеры глубоко расположенных лимфангиом могут уточняться с помощью компьютерной томографии.
Несосудистые доброкачественные новообразования
К ним относятся тератомы, невусы, фиброма, нейрофиброма, рабдомиома, миксома.
Тератомы - врожденные доброкачественные соединительнотканные образования дизонтогенетической природы, наблюдающиеся у детей 1-2 лет, сопровождающиеся деформацией мягких тканей лица. Новообразование мягкоэлластической консистенции, при пальпации безболезненное, ограниченно подвижное за счет спаянности его с надкостницей, обычно округлой или продолговатой формы, покрытое неизмененной кожей. Дифференцируют тератомы с дермоидом, эпидермоидом, мозговой грыжей, атеромой.
Невусы - врожденные пороки, развивающиеся из шванновских клеток оболочек чувствительных нервов. Различают пигментные невусы, депигментированные, глубокие невусы, бородавчатые невусы, мягкие бородавки и плотные, моллюски, сосудистые невусы. Пигментные невусы имеют четкие границы, волосяной покров, охватывают 3-4 анатомические области лица. Излюбленная локализация их - переносица, крылья носа, подглазничная область. Пигментные невусы без оволосения необходимо дифференцировать с меланомой. Последняя в отличие от невуса всегда приобретенная.
Фиброма - это опухоль из зрелой фиброзной соединительной ткани. Она чаще расположена на альвеолярном отростке, имеет плотную консистенцию, округлую форму, широкое основание, ограниченная от окружающих тканей. Растет очень медленно. Эпителий слизистой оболочки над опухолью не ороговевает, поэтому поверхность ее гладкая и розовая, в отличие от папилломы.
Нейрофиброма развивается из оболочек периферических нервов. Клетки опухоли имеют нейроэктодермальное происхождение. Развитие ее в области лица связано с пороком развития тройничного или лицевого нерва. При данной опухоли лицо асимметрично. Чаще опухоль локализуется в области щеки, возле подбородочных отверстий, на виске, языке.
Рабдомиома (син. миобластомиома, зернистоклеточная рабдомиома). В ротовой полости рабдомиома локализуется преимущественно на корне и спинке языка. Имеет плотную консистенцию, отграниченная от окружающих тканей, нередко инкапсилирована, небольших размеров, безболезненная. Дифференцировать рабдомиому следует с фибромой, липомой, лимфангиомой.
Миксома - это опухоль, развивающаяся из соединительной ткани и содержащая много слизи. Пальпаторно определяется опухоль эластической консистенции с гладкой поверхностью, тонкой фиброзной капсулой.
Опухолеподобные новообразования мягких тканей
Приобретенные опухолеподобные новообразования. К ним относятся папиллома, атерома.
Папиллома - доброкачественное опухолеподобное образование, развивается из многослойного плоского эпителия. Локализуется чаще на слизистой оболочке щек, альвеолярного отростка. Опухоль чаще имеет узкую ножку, округлую форму. Слизистая оболочка над папилломой не изменена но имеет шероховатую поверхность.
Атерома - это ретенционная киста сальной железы кожи.
Врожденные опухолеподобные новообразования
Дермоидные и эпидермоидные кисты. Развиваются в участке эмбриональных щелей, борозд и складок эктодермы из дистопированных элементов ее в период эмбрионального развития. Опухоль имеет округлую форму, гладкую поверхность, плотная, безболезненная, медленно увеличивается, больших размеров достигает редко. Кожа над образованием не изменена, свободно берется в складку. Клинически отличить дермоид от эпидермоида трудно.
Кисты и свищи лица шеи. Срединная киста определяется в проекции передней поверхности шеи как опухолеподобное образование округлой формы, с четкими границами, плотноэластической или тестообразной консистенции, которое смещается при глотании вместе с телом подъязычной кости. Срединный свищ шей открывается отверстием незначительных размеров на передней поверхности шеи, выше или ниже проекции подъязычной кости.
Показатели лабораторных исследований не изменяются.
Показание для консультации специалиста: онколога - при подозрении на малигнизацию опухоли или злокачественный характер опухоли. При наличии сопутствующей патологии. Консультация стоматолога, ЛОР-врача, гинеколога - для санации инфекции носоглотки, полости рта и наружных половых органов; аллерголога - при проявлениях аллергии; нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога; при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекций - инфекциониста.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Общий анализ мочи.
3. Биохимический анализ крови.
4. Исследование кала на яйца глист.
5. Определение времени свертываемости капиллярной крови.
6. Определение группы крови и резус фактора.
7. Гистологическое исследование операционного материала.
8. Консультация врача анестезиолога.
10. Гистологическая диагностика опухолей и опухолеподобных образований мягких тканей челюстно-лицевой области обязательна. При гемангиомах челюстно-лицевой области гистологическое исследование проводится после оперативного удаления опухоли.
Перечень дополнительных диагностических мероприятий:
1. Компьютерная томография опухоли или опухолеподобного образования.
2. Проведение пункции образования (при необходимости дифференциальной диагностики).
3. Контрастная рентгено- или томография (при обширных сосудистых опухолях).
Читайте также:




