Циркулярной резекции шейного отдела трахеи
- О КЛИНИКЕ
- Сотрудники
- СМИ о нас
- Наши партнеры
- СПЕЦИАЛИСТУ
- Видео операций
- Видео к статьям
- ПАЦИЕНТУ
- Торакальная хирургия
- Популярно о заболеваниях
- КОНСУЛЬТАЦИЯ
- Как отправить данные исследований
- ГОСПИТАЛИЗАЦИЯ
- Бесплатное лечение по КВОТЕ
- Добровольное страхование
- Платное хирургическое лечение
- КОНТАКТЫ


Диагноз: постинтубационный рубцовый стеноз трахеи 4ст. Состояние после ЗЧМТ, ушиба головного мозга, длительной ИВЛ в октябре 2012. Состояние после эндоскопического бужирования трахеи 07.03.2013г.
У пациентки после трудной интубации на фоне анатомически неудобной шеи отмечены нарушения вентиляции и гемодинамики. При срочной бронхоскопии диагностирован разрыв мембранозной части грудного отдела трахеи вплоть до бифуркации. Выполнена экстренная операция: боковая торакотомия справа по 4 межреберью, ушивание.
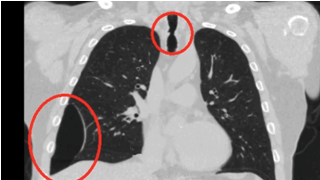
В торакальное отделение РНЦХим.акад.Б.В.Петровского поступил пациент 56 лет с тяжелой конкурирующией патологией: рубцовым стенозом трахеи и буллезной эмфиземой с поражением правого легкого, осложненной однократным эпизодом пневмоторакса. выставлены показания к сочетанной.
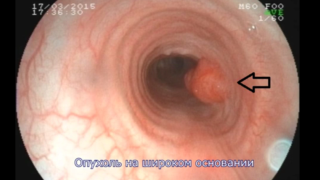
В продолжении разговора о реконструктивной хирургии дыхательных путей в РНЦХ им.акад.Б.В.Петровского. В отделение торакальной хирургии поступила пациентка 22 лет с жалобами на одышку и затрудненное дыхание при физической нагрузке. В анамнезе эндоскопическое удаление опухоли трахеи, которая.
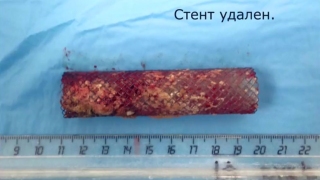
Пациентов с трахеопищеводным свищом и стенозом трахеи относят к одной из самых тяжелых групп больных в торакальной хирургии. Это обусловлено характером двух конкурирующих заболеваний, каждое из которых является по сути фатальным. В отделение торакальной хирургии.
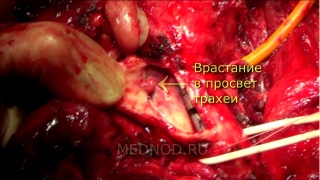
На видео представлен пример лечения рака щитовидной железы врастающего в просвет трахеи и в мышечный слой пищевода. У больного диагноз (фолликулярный рак щитовидной железы) был установлен до операции по данным материала бронхоскопии. По данным.
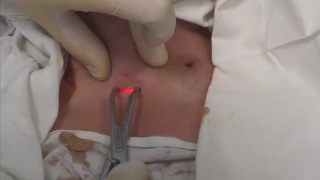
Применение минимально-инвазивных технологий позволяет в настоящее время выполнять трахеостомию в отделении интенсивной терапии прямо на койке больного. Продолжительность такой трахеостомии не превышает 5 мин. Кровопотери нет. Обязательное требование - участие бронхолога для выполнения интраоперационной бронхоскопии, что существенно повышает безопасность операции.
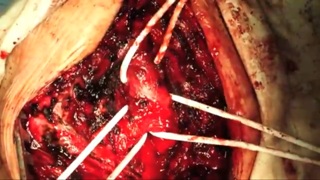
Трахеопищеводные свищи довольно редкая патология грудной клетки. Чаще всего они возникают вследствие длительной искусственной вентиляции легких, тяжелых травм, ДТП, у онкологических больных при переходе опухолевого процесса с пищевода на трахею или наоборот. Пациенты с трахеопищеводными свищами - это тяжелая группа.
Опухоли трахеи довольно редкая патология. Вероятность возникновения сразу двух опухолей в трахее у одного пациента ничтожно мала. Приводим описание пациента с первично-множественным карциноидом трахеи и гортани.
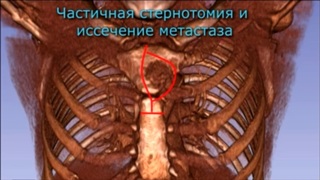
Диагноз: Папилярный рак щитовидной железы с прорастанием шейного и грудного отделов трахеи, левого возвратного нерва.
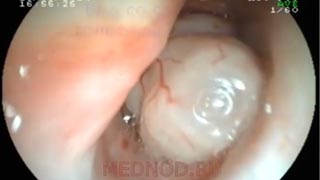
Пациентка дважды была оперирована по поводу нейрофибромы трахеи через трахеотомический доступ (1997,2006г). После последней операции больной была оставлена трахеостомическая трубка. Обратилась к нам впервые осенью 2014г с жалобами на рецидив в области трахеостомы, невозможность нормально.
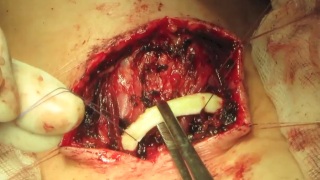
У пациента после разобщения трахео-пищеводного свища и реконструктивной операции на трахее сформировался обширный дефект трахеи. Обращала внимание выраженная трахеомаляция и недостаточность боковых стенок в области дефекта передней стенки трахеи. При этом просвет трахеи выше и ниже трахеостомы.
Хирургические вмешательства и результаты
Общие принципы. Не все случаи врожденного и приобретенного трахеального стеноза требуют хирургического вмешательства. Выбор метода лечения зависит от степени сужения. Опыт показывает, что поражения, которые ранее считались некорригируемыми, в настоящее время успешно излечиваются хирургическим путем, а показания к резекции или пластической реконструкции трахеи неуклонно расширяются.
Вряд ли есть необходимость объяснять, насколько важно обеспечение во время оперативного вмешательства адекватной вентиляции легких. До операции заранее должны быть приготовлены дополнительный стерильный дыхательный контур, запасной наркозный аппарат и все необходимое для высокочастотной струйной вентиляции. В большинстве случаев сегментарной резекции вентиляция может быть надежно обеспечена путем временной интубации дистальных отделов трахеи или бронха через операционную рану до тех пор, пока не начнется наложение швов анастомоза.
При резко выраженных стенозах рекомендуется применение струйной вентиляции, что исключает необходимость рискованной в такой ситуации форсированной дилатации до введения в наркоз. Для проведения струйной вентиляции тонкий катетер проводится через зону стеноза и остается на месте до и во время резекции. Применение особо сложных методов резекции и пластической реконструкции трахеи может потребовать экстракорпорального кровообращения, которое в данной ситуации наиболее рационально.
Стандартные разрезы для реконструкции трахеи показаны на рисунке 16-4. Нижний поперечный шейный доступ наиболее удобен для коррекции большинства постинтубационных стенозов трахеи и некоторых высоких врожденных стриктур сегментарного характера. Низкие врожденные стенозы обычно требуют либо стернотомии, либо нижнего шейного воротникового разреза, дополненного верхней стернотомией. Доступ к сегментарным стенозам, локализующимся возле или ниже карины, может быть лучше всего обеспечен заднебоковой торакотомией.
Фиксация трахеи. Фиксация передней стенки трахеи, направленная на устранение ее коллапса, связанного с трахеомаляцией, осуществляется путем подшивания дуги аорты к подлежащей поверхности грудины. Доступ может быть как через разрез спереди в третьем межреберье слева, так и путем частичного расщепления грудины с продолжением разреза в третье межреберье. Доли тимуса должны быть отделены и отведены или частично удалены.
Показанием к этой операции являются повторяющиеся приступы апноэ, связанные с коллапсом трахеи. Клинически результаты операции хорошие, однако она не применяется широко, и количество опубликованных случаев остается небольшим.
Резекция трахеи. Сегментарная резекция трахеи с анастомозом конец-в-конец принята большинством хирургов как метод выбора при лечении ограниченных стенозов (2—5 колец). Схема случаев успешной резекции у грудных детей представлена на рисунке 16-5. Желательно, чтобы анастомоз накладывался в пределах относительно нормальной ткани трахеи. У грудных детей производились и более обширные вмешательства, однако сегментарная резекция более 5 колец невозможна у детей ни в каком возрасте. Лечение больших по протяженности врожденных аномалий и некоторых ожоговых стенозов трахеи осуществляется с применением методов пластики трахеи.
Передняя поверхность трахеи при адекватном доступе может быть обнажена при необходимости от перстневидного хряща до карины. Следует соблюдать большую осторожность для сохранения неповрежденными латеральных сосудов. Первоначально выделение по всей окружности (на длину не более 1—2 см, чтобы сохранить кровоснабжение трахеи) должно быть начато непосредственно ниже стеноза, где ткани наиболее нормальные. Любое выделение по заднебоковой поверхности следует производить как можно ближе к стенке трахеи, чтобы избежать повреждения возвратного нерва.
Разделение трахеи начинают непосредственно у зоны стеноза. Резекцию следует производить максимально щадяще, однако по ее окончании по краям разреза как проксимально, так и дистально должны быть нормальные хрящевые кольца. Излишнее удаление с любой стороны (сверху или снизу) неизмененных исстенозированных участков трахеи может быстро привести к рецидиву стеноза.
Сначала накладывают 4-5 задних швов узлами наружу, в это время вентиляцию осуществляют через отдельный наркозный контур. Трансларингеальную эндотрахсальную трубку продвигают затем вперед, после чего завершают анастомоз по всей окружности наложением передних швов. Предотвратить образование гранулемы — тяжелого осложнения, связанного с шовным материалом, — можно путем применения синтетической рассасывающейся мононити. Тракционные швы, наложенные на среднюю часть трахеи с каждой стороны не менее, чем на 1 см проксимальнее и дистальнее анастомоза, завязывают по его завершении с целью уменьшения натяжения но линии швов.
Очень полезно после операции у детей использовать протезную скобу для поддержания головы и сгибания шеи. Мы не применяем тяжелые грубые фиксирующие швы между подбородком и передней грудной стенкой, которые рекомендуются при резекциях трахеи у взрослых.
Операции выделения (мобилизации) гортани (тиреоподъязычного или супраподъязычного) следует оставить на самый крайний случай, как последний шанс при тяжелых поражениях трахеи на большом протяжении. Фиксация гортани, послеоперационная дисфагия и аспирация отмечаются после обоих упомянутых вмешательств, но в большей степени после тиреоподъязычного выделения. Детские хирурги предпочитают при обширных стенозах трахеи применять какой-либо из методов ее пластики, чем делать резекцию на таком большом протяжении, что наложение при этом анастомоза требует освобождения гортани.
При низких стенозах трахеи следует избегать трахеостомии, которая затрудняет в таких случаях диагностику и лечение, препятствует увлажнению газов, способствует инфицированию раны во время реконструкции и отчасти ограничивает возможности мобилизации трахеи.
Методы пластики трахеи. Трахеопластика обычно осуществляется путем разреза передней стенки трахеи, длина которого соответствует протяженности стриктуры, и расширения просвета интерпозицией каких-либо тканей (рис. 16-6). Этот метод применяется при обширных врожденных стенозах. Иногда пластику трахеи следует предпочесть резекции и при некоторых приобретенных поражениях.
Трансплантат, вшиваемый в разрез, может быть представлен самыми разнообразными тканями или материалами, включая реберный хрящ, твердую мозговую оболочку, танталовую сетку и кожу, перикард, а также комбинацию перикарда и реберного хряща. Делались попытки осуществить и задний разрез трахеальных колец с подшиванием в этот разрез передней стенки пищевода. Опубликованы данные о трех подобных вмешательствах, причем один из пациентов прожил после операции довольно долго.
Первая успешная реконструкция субтотального стеноза трахеи у 12-месячного ребенка путем создания полных трахеальных колец из трансплантатов была описана в 1982 г. Затем появились сообщения еще о 3 пациентах, у которых был применен этот метод. У первого больного на протяжении 7 лет наблюдения не было отмечено никаких заболеваний дыхательных путей. Ежегодное бронхоскопическое обследование выявило увеличение просвета трахеи в процессе роста.
Несмотря на успех первых операций хрящевой пластики, более простым методом, впервые опубликованным в 1984 г., все-таки является использование заплат из перикарда. Его результаты по сравнению с другими способами лечения тотальных стенозов трахеи такие же, а иногда и значительно лучше. Поддержание адекватного газообмена во премя операций облегчается при использовании экстракорпорального кровообращения, хотя сторонники метода хрящевых трансплантатов предпочитают интубацию дистальных отделов дыхательных путей или струйную вентиляцию.
Послеоперационные осложнения в виде симптомов, подобных проявлениям трахеомаляции, могут быть сведены к минимуму с помощью фиксации трансплантата из безымянной артерии, который в свою очередь фиксируют подшиванием к грудной стенке во время закрытия грудины. Для придания создаваемому трахеальному каркасу еще большей стабильности использовалось вшивание комбинации хрящевых трансплантатов и заплаты из перикарда. Однако существуют разногласия относительно целесообразности добавления хряща к перикарду.
Протезирование трахеи. У детей предпринимались попытки использования протезных материалов для формирования колец или сегментов трахеальной стенки с целью обеспечения ее стабильности и поддержания при сегментарной трахеомаляции. У взрослых в течение короткого периода времени также применялись протезные сегменты силиконовой трахеи. Однако в литературе пока не было сообщений о замещении протезом всей трахеи у детей.
Трахея представляет собой трубку, которая связывает гортань с бронхами. Основной ее функцией является проведение воздуха в легкие и из легких. У взрослых трахея начинается на уровне 6-7 шейных позвонков и оканчивается на уровне тел 4-5 грудных позвонков делением на два главных бронха. Длина трахеи 10-13 см, ширина – 1,5 – 2,5 см.
Поперечный размер трахеи больше чем переднезадний. У взрослого мужчины поперечный размер составляет примерно 2,3 см, переднезадний – 1,8 см. Соответствующие размеры у женщины: 2,0 и 1,4 см. Толщина стенки 3 мм. Трахея состоит из 18-22 хрящевых колец, благодаря которым сохраняется ее просвет. Задняя часть хряща замещена соединительной тканью с эластическими и гладкими мышечными волокнами. Внутренняя слизистая оболочка трахеи состоит из многослойного реснитчатого эпителия. Наличие реснитчатого эпителия и слизистых желез способствует удалению различных примесей, попадающих с воздухом.
Различают шейную и грудную части трахеи, граница между которыми соответствует яремной вырезке грудины спереди и второму грудному позвонку сзади. В грудном отделе трахеи выделяют три части: верхнегрудную, среднегрудную и надбифуркационную. Длина шейной части трахеи примерно 5 см, что соответствует 6-8 хрящевым кольцам. При разгибании шеи длина шейной части трахеи, как и число хрящей, существенно увеличивается. Начальные кольца трахеи располагаются на глубине 1,5-2см, на уровне яремной вырезкой - на глубине 4-6 см.
Спереди и с боков начальный отдел трахеи прикрыт щитовидной железой. Ниже железы спереди трахеи располагается претрахеальное клетчаточное пространство, в котором в грудной полости находится вилочковая железа. Кзади и несколько слева от трахеи лежит пищевод. В трахеопищеводной борозде слева на передней стенке пищевода проходит левый возвратный нерв. Правый возвратный нерв проходит позади трахеи на правой боковой стенке пищевода. В средостении спереди трахеи на уровне 1 ребра проходит левая плечеголовная вена. Позади нее трахею примерно посередине пересекает плечеголовной ствол, который проходит косо слева направо, непосредственно примыкая к ее передней стенке. Справа от грудной части трахеи располагаются верхняя полая вена, непарная вена и правая плечеголовная вена. К бифуркации трахеи прилежит дуга аорты и левая общая сонная артерия. Кровоснабжение шейного отдела трахеи осуществляется преимущественно ветвями нижних щитовидных артерий, надбифуркационный отдел трахеи и главные бронхи кровоснабжаются бронхиальными артериями. Кроме того, источниками кровоснабжения трахеи являются также ветви подключичной, внутренней грудной и плечеголовной артерий. Сосуды входят в трахею по боковым стенкам несколько кпереди от трахеопищеводной борозды. Венозный отток осуществляется преимущественно через вены щитовидной железы.
История хирургии трахеи
Вмешательства на трахее известны давно. Их выполняли еще за 3500 лет до нашей эры в Древнем Египте и за 2000 лет в Индии. Старейшей и наиболее распространенной в настоящее время операцией на трахее является трахеостомия. О разрезах дыхательного горла при травме, сопровождающейся обструкцией дыхательных путей сообщалось еще за 1500 лет до нашей эры. Beatrous описал, как Александр Македонский кончиком своего меча выполнил трахеостомию солдату. Galen и Aretaeus во втором-третьем веках нашей эры также описывали эту операцию. В это время трахею именовали бурной артерией или трахеальной артерией, считая, что по ней проходит не только воздух, но и кровь. Имена хирургов, возможно выполнявших трахеостомию, не известны. До 19 века многие считали это вмешательство бесперспективным и вредным. Goodall в 1934 году провел исследование, при котором установил, что до 19 века было выполнено только 28 успешных трахеотомий. Сдерживало применение метода плохое знание анатомии и неудовлетворительные результаты. В связи с высокой смертностью до 18 века при удушье, вызванном обструкцией верхних дыхательных путей, чаще применяли кровопускание.
 |
| Рис.5. Картина Piero di Cosima в Национальной Галерее в Лондоне. |
Популяризации трахеостомии в 19 веке способствовало сообщение Trousseau о выполненной им трахеостомии при тяжелой дифтерии, позволившей спасти одного из четырех больных.
Первые резекции шейного отдела трахеи с анастомозом конец в конец выполнили на собаках Gluck и Zeller в 1881 году. Первую резекцию трахеи по поводу посттравматического стеноза шейного отдела трахеи успешно осуществил в 1886 году Kuster. В начале двадцатого века Nowakowski и Levit применяли для закрытия дефектов трахеи кожу, широкую фасцию бедра.
Циркулярная резекция трахеи наиболее долго из других вмешательств в торакальной хирургии внедрялась в практику, что было связано как с ее сложностью, так и с редкой необходимостью ее выполнения. Интерес к реконструктивным операциям на трахее возник в середине двадцатого века. Sanger во время Второй мировой войны и Griffith в 1949 году выполнили реконструктивные операции на бронхах и грудной части трахее. Одной из первых была публикация R.Belsey в 1950 году о резекции внутригрудной части трахеи. Belcher в 1950 году и Mathey в 1951 году осуществили анастомоз главных бронхов после случайного пересечения. J.Mathey в 1951 году впервые выполнил резекцию бифуркации трахеи. Увеличение в последние десятилетия числа больных с рубцовыми стенозами трахеи способствовало широкому внедрению реконструктивных операций на трахее в практику. Большое значение в становлении современной трахеальной хирургии имели работы хирургов, обладающих наибольшим опытом операций на трахее. Это работы J.Mathey, H.Eschapasse, F.G.Pearson, H.C.Grillo и в нашей стране М.И.Перельмана.
Стеноз трахеи
Стеноз трахеи может быть вызван рубцовыми изменениями стенки трахеи, сдавлением ее извне при опухолях средостения, новообразованиях щитовидной железы, аномалийными сосудами средостения и врожденной дезорганизацией тканей стенки трахеи, например при экспираторном стенозе.
Рубцовый стеноз трахеи характеризуется замещением нормальной стенки трахеи рубцовой тканью. Причиной ее появления является повреждение стенки трахеи с последующим развитием гнойно-некротического процесса обычно в месте давления манжеты интубационной трубки на стенку трахеи в процессе длительной искусственной вентиляции легких. Существенное значение в развитии стеноза имеет воспалительный процесс в области трахеостомы, давление конца трахеостомической трубки на стенку трахеи или рубцевание вследствие механического повреждения трахеи. Как правило, стеноз развивается в области трахеостомического отверстия или в области расположения манжеты трахеостомической трубки.
В крайне редких случаях причину стеноза трахеи установить не удается. Подобный стеноз носит название идиопатического. Как правило, им страдают женщины среднего возраста. Плотный келоидный рубец захватывает преимущественно адвентицию верхней трети трахеи, имеет протяженность 1-3 см.
В последние годы отмечается рост числа больных с рубцовыми стенозами трахеи. Благодаря достижением реаниматологии, длительной искусственной вентиляции легких стало возможным спасение больных, которые считались ранее безнадежными. Однако у многих из них через некоторое время развивается картина рубцового стеноза трахеи. По данным Корбера 1999г. стенозирование просвета трахеи после трахеостомии достигает 51%. Law 1993г. сообщил о 67% повреждений трахеи после трахеостомии. Морфологические изменения различны – от повреждения эпителия с образованием эрозий до трансмурального некроза стенки. Симптомы стеноза трахеи могут развиться через неделю или несколько месяцев после экстубации, но у 80% пациентов они появляются в течение первых 3 месяцев.
Профилактика – минимальная травма при трахеостомии, строгое соблюдение принципов асептики при любых манипуляциях на трахее, каждые 2 часа снижение давления в манжетке трахеостомической трубки, перемещение трубки по длине, замена трубки каждые 2 дня, антибиотикопрофилактика с учетом чувствительности микрофлоры.
Наиболее полная классификация рубцовых стенозов трахеи предложена В.Д.Паршиным. Он разделяет стенозы:
- По этиологии: постинтубационный, посттрахеостомический, посттравматический, идиопатический.
- По локализации: гортань (с поражением подскладочного отдела, голосовых складок), шейный отдел трахеи, верхнегрудной, среднегрудной, надбифуркационный отделы трахеи, комбинированные поражения.
- По степени сужения: 1 степень (просвет сужен на 1\3 диаметра дыхательного пути), 2 степень (от 1\3 до 2\3 диаметра), 3 степень (более 2\3 диаметра).
- По распространенности: ограниченный (до 2 см), протяженный (более 2 см).
- По анатомической форме поражения: переднебоковые стенки, циркулярное сужение, атрезия.
- По состоянию стенок трахеи: с трахеомаляцией, без трахеомаляции.
- По наличию трахеостомы: с трахеостомой, без трахеостомы.
Данные анамнеза и появление одышки позволяют заподозрить стеноз трахеи. Одышка носит приступообразный характер, усиливается при небольшой физической нагрузке, уменьшается после откашливания вязкой мокроты. При прогрессирования стеноза отмечается шумное, слышное на расстоянии дыхание. Основными методами подтверждения стеноза и оценки степени сужения являются бронхоскопия и компьютерная томография.
В лечении больных с рубцовыми стенозами трахеи принимают участие не только торакальные хирургии, но и отоларингологи, эндоскописты. Наибольший опыт лечения больных с данной патологией накоплен в РНЦХ им. Б.В.Петровского. Радикальным методом лечения больных с рубцовым стенозом трахеи является циркулярная резекция трахеи, однако она возможна, как правило, при ограниченных стенозах. Консервативное лечение применяют только в начальный период формирования стеноза или как паллиативное лечение при невозможности оперативного вмешательства. Оно заключается в антибиотикотерапии, аэрозольтерапии, применении стероидных и нестероидных противовоспалительных препаратов. Нормальный просвет трахеи восстанавливают с помощью ригидной бронхоскопии, удаляя избыточные грануляции или рассекая суженный участок трахеи с помощью электрокоагуляции, лазерного воздействия. Данное вмешательство можно выполнять не более 3-4 раз. Для сохранения адекватного просвета трахеи осуществляют стентирование ее на срок 4-6 месяцев. После удаления стента добиться сохранения стойкого просвета трахеи удается не более чем у трети больных. Бужирование стеноза трахеи тубусом ригидного бронхоскопа различного диаметра или дилатационным бронхоскопом применяется также при угрозе асфиксии в качестве экстренного паллиативного вмешательства.
При обширных поражениях трахеи выполнить ее резекцию не представляется возможным. В подобных случаях возможна трансплантация трахеи. В 2006 году в РНЦХ была выполнена успешная трансплантация трахеи больному с субтотальным рубцовым стенозом трахеи. Кровоснабжение трахеи осуществляется через сосуды щитовидной железы.
Трахеопищеводные свищи
Наиболее часто трахеопищеводные свищи возникают у больных раком пищевода при распаде опухоли, прорастающей в трахею. Другими причинами являются ранения пищевода и трахеи, перфорация пищевода при его бужировании по поводу рубцовых стриктур, пролежень от трахеостомической и интубационной трубок при длительной искусственной вентиляции легких.
Частота трахеопищеводных свищей не превышает 0,5% среди больных, которым проводилась длительная искусственная вентиляция легких. Как правило, трахеопищеводные свищи у этой группы больных возникают от избыточного давления манжетки интубационной трубки или давления дистального конца трахеостомической трубки на заднюю стенку трахеи при наличии в пищеводе зонда для энтерального питания, что приводит к ее ишемии, некрозу и образованию соустья между пищеводом и трахеей. Часто трахеопищеводные свищи сочетаются со стенозом трахеи, что существенно осложняет лечение таких больных. Заброс пищи в трахею приводит к гнойному трахеобронхиту с последующим развитием абсцедирующей пневмонии, что значительно ухудшает прогноз заболевания. Питание у такого рода больных через рот исключается. Адекватное питание больного обеспечивается через энтеральный зонд или гастростому. Учитывая, что консервативное лечение больных с трахеопищеводными свищами малоэффективно, единственным радикальным способом ликвидации свища неопухолевой природы является оперативное вмешательство.
Клиническая диагностика трахеопищеводных свищей, как правило, не вызывает трудностей. Проявляются они приступообразным кашлем, который возникает во время приема пищи. Однако уточнение их локализации при рентгенологическом исследовании с барием и эзофагоскопии вызывает существенные трудности, особенно при небольших размерах свища. Более информативным оказывается трахеоскопия, при которой удается определить размеры свища, расстояние от голосовых связок и карины. Кроме того, значительную помощь в выявлении трахеопищеводных свищей оказывает также компьютерная томография.
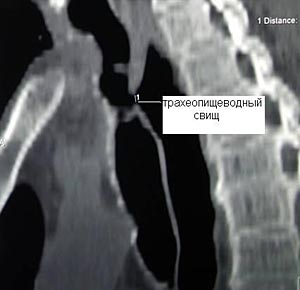 Рис.9. Компьютерная томограмма больного с трахеопищеводным свищом. | 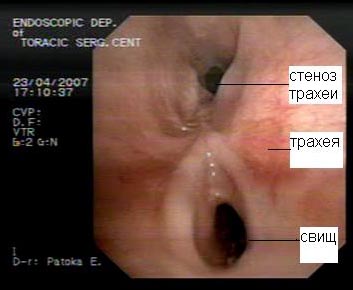 Рис. 10. Трахеоскопия больного с трахеопищеводным свищом, осложненным стенозом трахеи. |
Радикальным методом лечения трахеопищеводных свищей является разъединение пищевода и трахеи с ушиванием дефектов в них и интерпозицией мышц между ними, обычно участка грудиноключичнососцевидной мышцы.
Резекция трахеи
Радикальной операцией, позволяющей удалить стенозированный участок трахеи или опухоль, является циркулярная резекция трахеи. До недавнего времени считалось, что можно безопасно резецировать 2 см трахеи. При необходимости резекции большего участка трахеи для его замещения применяли кожу, перикард, другие ткани, а также различные протезы. Показанием к циркулярной резекции трахеи по поводу стеноза является ограниченный рубцовый стеноз. Важной задачей предоперационной подготовки является адекватное восстановление просвета дыхательного пути с целью устранения гипоксии. Для решения этой задачи выполняют бужирование трахеи жестким бронхоскопом с оставлением больного на сутки на продленной искусственной вентиляции легких через интубационную трубку.
Нецелесообразно выполнять резекцию трахеи при наличии трахеостомы. Ее необходимо предварительно ликвидировать путем эндопротезирования трахеи и ушивания дефекта за 2-3 недели до радикальной операции.
Стентирование трахеи
Различные эндоскопические методы расширения просвета трахеи широко применяются при стенозах доброкачественной и злокачественной природы. Бужирование стенозированного участка трахеи, скусывание опухоли или грануляций, лазерная резекция, фотодинамическая терапия и другие эндоскопические методы позволяют добиться быстрого, однако кратковременного восстановления просвета трахеи. Для предупреждения повторного сужения трахеи применяется ее стентирование. Этот метод является паллиативным методом лечения больных со стенозом трахеи и применяется при невозможности выполнения резекции трахеи или как этап в подготовке больного к радикальной операции. Стентирование возможно также при сужениях анастомозов после трансплантации легкого и циркулярных резекций. Наиболее часто показания для стентирования возникают при нерезектабельных злокачественных опухолях трахеи и крупных бронхов, крупных метастазах в лимфоузлы средостения, вызывающих обструкцию верхних дыхательных путей с выраженной дыхательной недостаточностью.
Читайте также:





