Что такое вертеброгенная люмбоишиалгия на фоне поясничного остеохондроза

- Суть болезни
- Причины и факторы риска
- Симптомы
- Лечение
- Прогноз и профилактика
- Видео по теме
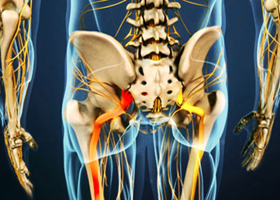
Термин люмбоишиалгия включает два понятия: люмбаго и ишиас. Люмбаго означает болевой синдром по типу прострела, локализующийся в поясничной области. Ишиас – это боль по ходу седалищного нерва, который начинается в нижней части поясницы, спускается вниз по ноге и заканчивается в стопе, рядом с большим пальцем. Таким образом, при люмбоишиалгии боль охватывает поясничную зону и одну либо обе ноги.
Суть болезни
Механизм развития люмбаго всегда один и тот же, вне зависимости от причины. При смещении, деформации межпозвоночных дисков или позвонков возникает возбуждение многочисленных болевых рецепторов, которые расположены в фиброзном кольце диска и связочном аппарате позвоночника. Этим объясняется сильная болезненность и мышечный спазм.
Появление болевого синдрома при ишиасе связано с компрессией спинномозговых нервов, которые находятся на уровне поясничного отдела позвоночника. Основной причиной ишиаса является межпозвоночная грыжа.
Вертеброгенная люмбоишиалгия может протекать в острой и хронической форме. Острая форма возникает, как правило, впервые и сопровождается выраженной клинической симптоматикой. Для хронической люмбоишиалгии характерно длительное и волнообразное течение – периоды обострений чередуются с фазами ремиссии.
Вертеброгенная люмбоишиалгия подразделяется на два типа – дискогенную и спондилогенную. Дискогенный подвид развивается вследствие образования межпозвоночных протрузий и грыж. Спондилогенный – вследствие повреждения фасеточных суставов позвоночника.
Дегенеративно-дистрофические процессы при грыже вызывают сужение просвета позвоночного канала, что приводит к сдавливанию и воспалению волокон седалищного нерва. Из-за этого раздражаются двигательные (моторные) и чувствительные участки нервного ствола, что, в свою очередь, провоцирует болевые ощущения.
Спондилогенный или фасеточный синдром формируется на фоне остеохондроза, когда в позвоночном столбе возникает либо патологическая подвижность, либо скованность движений. В результате нарушается функция фасеточных суставов и появляются боли.
Люмбоишиалгия классифицируется также по месту поражения – она бывает левосторонней, правосторонней и двусторонней (билатеральной). Боль, вызванная защемлением нервов, называется нейропатической. Причиной мышечно-скелетной боли является спазм мышц, спровоцированный болезнями позвоночника.
Причины и факторы риска
К причинам вертеброгенной люмбоишиалгии относятся:
- остеохондроз и его последствия – грыжи, протрузии;
- искривление позвоночника – сколиоз, кифоз, кифосколиоз;
- краевые разрастания позвонков – остеофиты;
- остеопороз – снижение костной плотности костей;
- врожденные аномалии развития позвонков;
- абсцессы и новообразования в поясничной области;
- неудачные эпидуральные инъекции;
- болезни соединительной ткани;
- осложнения после оперативных вмешательств.

Факторами риска, которые могут спровоцировать болевой приступ, являются следующие:
- поднятие и переноска тяжестей;
- неудачный, резкий поворот или наклон туловища;
- длительное нервное перенапряжение, хронический стресс;
- лишний вес;
- продолжительное пребывание в неподвижной, статичной позе;
- беременность;
- переохлаждение;
- возрастные изменения в позвоночных тканях.
Симптомы
Болевой синдром возникает внезапно и локализуется в области поясницы. Боль имеет жгучий, стреляющий, пронзительный или ноющий характер. Болевые ощущения вызывает давление или раздражение нервных корешков, расположенных рядом с поясничными и крестцовыми позвонками. В то же время мышцы рефлекторно сокращаются, еще больше усиливая боль.
Болезненность чувствуется также справа или слева в бедре – в зависимости от места поражения. При защемлении нерва с обеих сторон болят обе ноги. Боль может распространяться только на ягодицу или спускаться до колена. Зачастую болит вся задняя поверхность конечности, от поясницы до стопы.
Характерный признак вертеброгенной люмбоишиалгии – ограниченность движений. При попытках сменить позу или наклониться боль усиливается, поэтому человек вынужден принимать полусогнутое положение. Во время стояния или ходьбы опираться на больную ногу затруднительно, и из-за смещения центра тяжести возникает перекос туловища в сторону пострадавшей стороны.
Изменение статики и моторики приводит к стойкому мышечному спазму в районе поясницы. Позвоночник может деформироваться, искривляясь во фронтальной плоскости (сколиоз) или распрямляясь в поясничном изгибе. В отдельных случаях наблюдается гиперлордоз, при котором таз смещается назад.
Типичным проявлением люмбоишиалгии является так называемый симптом треножника, когда пациент не может сидеть совсем или вынужден опираться руками на края сиденья. Если нужно сменить позу, он сначала поворачивается на здоровую сторону, а затем руками подтягивает больную ногу.
Кожный покров пораженной конечности приобретает бледный, мраморный оттенок и становится холодным на ощупь. Расстройство чувствительности также является типичным признаком люмбоишиалгии – неметь могут отдельные участки или вся та зона, которая иннервируется пораженным нервом.
В тяжелых случаях ухудшается общее состояние: повышается температура тела, возникает лихорадка, утрачивается контроль над отправлениями организма.

Лечение
Для постановки диагноза в большинстве случаев достаточно осмотра невролога и проведения рентгенографии. Терапия заболевания направлена на устранение болевого синдрома и борьбу с его причиной – межпозвоночной грыжей, остеохондрозом. В острой фазе необходим постельный или максимально щадящий режим, исключающий активные движения и физические нагрузки. При необходимости назначается ношение фиксирующего корсета.
Всем пациентам рекомендуется лежать или спать на жесткой и упругой постели, желательно на ортопедическом матрасе. Для избавления от боли используются анальгетики и нестероидные противовоспалительные препараты (НПВП) – Анальгин, Арамадол, Апизол, средства на основе Диклофенака и Ибупрофена. Эти лекарства могут вводиться внутривенно или внутримышечно, а также использоваться в таблетках или ректальных суппозиториях.
При недостаточном эффекте обезболивающих и средств НПВП назначаются стероидные лекарства, наиболее действенным из них является Преднизолон. Выраженный болевой синдром купируется посредством лечебных блокад. В ходе такой процедуры, проводимой только в условиях стационара, инъекции делаются непосредственно в позвоночные суставы. Для блокад может применяться несколько средств – Дипроспан, Гидрокортизон, Депомедрол, Новокаин, Лидокаин, Бупивакаин.
Если есть отечность, ее устраняют с помощью инфузий (капельно) Хлорида Натрия, способствующего выведению лишней жидкости. Для борьбы с мышечным спазмом используются миорелаксанты – Сирдалуд, Клоназепам, Диазепам, Мидокалм и др. Чтобы улучшить внутритканевую микроциркуляцию, назначают Актовегин, Трентал, Эуфиллин.
В комплексное лечение люмбоишиалгии могут также входить седативные препараты – Реланиум, Феназепам, витамины группы В и средства для местного применения. Хорошо справляются с болью как противовоспалительные (Фастум-гель, Диклак), так и местнораздражающие мази (перцовый пластырь, мазь Капсикам).
В отдельных случаях пациентам показано скелетное вытяжение, чтобы отдалить межпозвоночные диски друг от друга.
В качестве дополнительного, но весьма эффективного метода используются физиопроцедуры:
- электрофорез и микротоки;
- магнитотерапия;
- иглоукалывание;
- парафиновые и грязевые аппликации;
- лечебный сон;
- массаж;
- бальнеотерапия – радоновые, йодобромные, хрлоридно-натриевые и сероводородные ванны;
- мануальная терапия;
- массаж и ЛФК.
Массаж пояснично-крестцовой зоны позволяет добиться снижения интенсивности болевого синдрома, восстановления функции позвоночного столба, улучшения местного кровообращения и замедления прогрессирования остеохондроза.
Сеансы мануальной терапии помогают устранить спастические явления в мышцах, активизируют восстановительные процессы, нормализуют кровоток и избавляют пациента от боли и воспаления.
Если консервативные методы не приносят результата, проводится оперативное вмешательство. Показаниями к операции являются стойкий болевой синдром, не поддающийся купированию медикаментами, признаки сдавления спинного мозга, нарушение работы органов малого таза, парезы и параличи нижних конечностей. Чаще всего хирургический метод применяется при грыжах дисков, которые частично или полностью удаляются.
Лечебные упражнения особенно полезны при рецидивирующей боли в пояснице. С помощью несложной гимнастики можно укрепить мышечный корсет спины, что существенно снизит риск смещения позвоночных костей и повысит их устойчивость к физическим нагрузкам.
Заниматься ЛФК лучше под руководством опытного инструктора, работающего в поликлинике или медицинском центре. При самостоятельном выполнении есть риск потянуть мышцы, спровоцировать воспаление и болезненность. В дальнейшем, после привыкания к нагрузкам и освоения основных движений, можно переходить к занятиям дома.
Упражнения в остром периоде выполняются в положении лежа:
- Исходное положение – лежа на спине. Поднять руки вверх, положить их за головой и потянуться, стараясь вытянуть позвоночник в длину.
- Притянуть одну ногу к себе, сгибая ее в колене и не отрывая пятки от постели. Поменять ногу.
- Сгибать и разгибать ноги в голеностопном суставе.
- Согнуть ноги в коленях и поворачивать их то в одну сторону, то в другую.
- Ноги согнуть, притягивать к животу сначала одну ногу, затем другую. Чтобы усилить эффект растяжки, можно помогать себе руками.
- Исходное положение – лежа на боку. Медленно поднять руку, лежащую сверху, затем опустить.
- Согнуть ногу, которая лежит вверху, так, чтобы в тазобедренном и коленном суставе образовался прямой угол, и плавно разогнуть.
- Ноги согнуть так же, как в предыдущем упражнении и поднимать одну ногу вверх, плавно возвращаясь в исходное положение.
Три последних упражнения нужно повторить, лежа на другом боку.
После стихания острой симптоматики упражнения усложняются:
В копилке народных рецептов есть много средств для борьбы с поясничными прострелами. Однако применять их следует с осторожностью, чтобы не вызвать усиления симптомов. Перед использованием того или иного средства лучше всего посоветоваться со специалистом, поскольку большинство методов традиционная медицина одобряет.
Барсучий жир – это мощное средство для лечения остеохондроза. Нанесенный на больное место, он способен снять неприятные симптомы в течение нескольких часов. Чтобы получить эффект быстрее, можно делать с ним растирки. Жир не должен быть холодным или горячим, лучше всего использовать теплый продукт.
При использовании компрессов необходимо обязательно утеплить пораженный участок с помощью шарфа, платка, шерстяной повязки или пледа. Жир впитывается в кожу примерно за полчаса, в течение которого лучше лежать или сидеть.
Жиром можно растирать спину и ногу там, где болит, или делать компрессы. Для аппликаций продукт нужно растопить и пропитать им ткань. Приложив ее к больному месту, утеплить и оставить на 3–4 часа. Процедуру делают 1–3 раза в день. Курс лечения – 3–4 недели.
Очищенную редьку измельчить на терке или в мясорубке, выложить на марлю или бинт и положить на пораженный участок. Закрыть сверху пищевой пленкой, зафиксировать бинтом и утеплить. Держать компресс нужно до ощущения сильного тепла.
Красную глину развести водой до густоты сметаны, добавить примерно 1/3 стакана скипидара, хорошо размешать и нанести смесь на тело. Накрыть компресс теплой тканью и держать около трех часов. Процедуру можно делать дважды в день.
От боли в спине хорошо помогают обычные горчичники. Для того чтобы усилить эффект, рекомендуется смачивать их не в воде, а в растворе фурацилина с медом. В стакане воды растворяют 2 таблетки фурацилина и добавляют 1–2 ложки меда. Подойдет и готовый фурацилиновый раствор, который продается в аптеках. Держать горчичники на теле нужно в течение 15–20 минут.
Рецепт настоя из трав: взять одинаковое количество мяты, ромашки, шишек хмеля, брусничного листа, корня дягиля и крапивы. Залить кипятком из расчета 2 ст. л. сырья на ½ л воды. Лучше всего заваривать эти травы в термосе, настаивать около 12 часов. После процеживания пить перед едой по половине стакана 2 раза в день. Курс лечения – неделя.
Для приготовления следующего целебного настоя понадобится:
- боярышник;
- шиповник;
- тимьян;
- цветы липы и синеголовки.
Каждого компонента нужно взять примерно по 20–30 г и залить их поллитра кипятка. Для настаивания достаточно 20–30 мин, после чего средство принимают 3 раза в день по ½ стакана.
Из трав и растительного масла можно сделать мазь, которой обрабатывать больное место дважды в день. Смешать полынь, тополиные почки, корневища аира, окопник и около 50 мл нерафинированного подсолнечного масла. Емкость закрыть крышкой и убрать в холодильник на 20 дней. После этого мазь готова к применению.
Хороший эффект дают ванны с отваром дубовой коры, корневищ аира и плодов конского каштана. Принимать лечебные ванны рекомендуется ежедневно или через день, в вечернее время.
Прогноз и профилактика
В подавляющем большинстве случаев вертеброгенная люмбоишиалгия хорошо поддается лечению. Если заболевание часто рецидивирует или пациент не выполняет рекомендации врача в полном объеме, возможно нарушение обменных процессов и образование узлов в глубине мышц.
При своевременном обращении за медицинской помощью с острой симптоматикой удается справиться за 1–2 дня, полное выздоровление наступает обычно через 2–3 недели. Для профилактики болей в пояснице необходимо избегать продолжительного напряжения мышц спины, поскольку это приводит к застойным явлениям и развитию деструкции в межпозвоночных дисках.
Всем пациентам рекомендуется заниматься лечебной физкультурой для укрепления мышечного каркаса и избегать нагрузок на неподготовленные мышцы (поднятие и переноска тяжестей, резкие наклоны и повороты туловища). Важно также поддерживать нормальный вес тела и по возможности проходить санаторно-курортное лечение. Будьте здоровы!
Люмбоишиалгия — болевой приступ, локализующийся в области поясницы и задней поверхности бедра, развивающийся вследствие подъема тяжестей, неловкого поворота туловища, протрузии межпозвоночного диска. Заболевание проявляется внезапной болью, вынужденным положением тела и нарушением движения в пояснице и пораженной конечности. Диагноз устанавливается на основании клинического осмотра, рентгенологического исследования, КТ или МРТ, миелографии. В лечении используются анальгетики, нестероидные противовоспалительные препараты; после стихания воспаления назначается лечебная гимнастика, применяются физиотерапевтические процедуры. При неблагоприятном течении проводят оперативное лечение.
МКБ-10
- Причины люмбоишиалгии
- Патогенез люмбоишиалгии
- Симптомы люмбоишиалгии
- Диагностика люмбоишиалгии
- Лечение люмбоишиалгии
- Прогноз и профилактика люмбоишиалгии
- Цены на лечение
Общие сведения
Люмбоишиалгия — болезненные ощущения в пояснице различной интенсивности (от ощущения дискомфорта до мощных интенсивных болей), склонные иррадиировать в ногу, возникающие из-за патологического сдавления и раздражения деформированными позвонками спинномозговых корешков L4-S3, формирующих седалищный нерв. Болевые ощущения возникают на фоне остеохондроза позвоночника, спондилоартроза, межпозвоночных грыж и других заболеваний, сопровождающихся деструктивными изменениями и формированием остеофитов. Заболевание составляет примерно 20-30% случаев среди всех патологических процессов, связанных с болями в спине. Встречается чаще всего у людей трудоспособного возраста (молодой и средний возраст, 25-45 лет).
Причины люмбоишиалгии
В группу риска по развитию люмбоишиалгии входят люди с лишним весом, хроническими заболеваниями позвоночного столба, межпозвоночными грыжами, инфекционными обострениями, а также те пациенты, которые работают на производстве, постоянно испытывают повышенные нагрузки и долгое время проводят в одном и том же положении тела.
Патогенез люмбоишиалгии
Механизмы развития болевого синдрома при люмбоишиалгии различны, в зависимости от причин, запускающих патологический процесс.
Синдром грушевидной мышцы. Возникает при остеохондрозе, когда участки поврежденного межпозвоночного диска становятся источником патологических импульсов. Нервная система человека воспринимает их как боль, делая все возможное для уменьшения последней (обездвижение зоны поражения, повышение тонуса мышц). Мышечное напряжение распространяется далеко от первоисточника боли и передается на грушевидную мышцу, под которой проходит седалищный нерв. Патологические сокращения мышцы приводят к сдавлению этого нерва, и возникают симптомы отраженной боли.
Межпозвоночная грыжа. Дегенеративные процессы при межпозвоночной грыже способствуют сужению просвета канала позвоночного столба; это, в свою очередь, приводит к сдавлению и воспалению (радикулиту) корешков седалищного нерва. В результате раздражаются нервные волокна (сенсорные и моторные), входящие в его состав, что и провоцирует возникновение отраженных болей. Последние могут формироваться и при осложненной грыже (ее выпадении), приводящей к острому сужению позвоночного канала.
Фасеточный синдром. Формируется на фоне остеохондроза, при котором появляется либо избыточная подвижность, либо ограничение в движении позвоночного столба. Это приводит к изменению работы межпозвоночных суставов, воспалительному процессу и формированию отраженной боли.
Симптомы люмбоишиалгии
Приступ боли в пояснице появляется внезапно. Болевая реакция носит жгучий, простреливающий или ноющий характер. Во время давления и/или раздражающего воздействия на спинномозговые нервы на уровне от L4 до S3 (при длительном напряжении, повышенной нагрузке на поясницу) возникает резкая боль. Она приводит к рефлекторному мышечному сокращению, которое еще больше усиливает болевой приступ.
Диагностика люмбоишиалгии
Диагностика люмбоишиалгии включает в себя клинический осмотр, в ходе которого врач невролог производит статическое и динамическое исследование позвоночника, проверяет симптомы натяжения седалищного нерва, а также обращает внимание на признаки инфекции или злокачественного новообразования. Патогномоничной для люмбоишиалгии является резкая болезненность в ответ на пальпацию точки выхода седалищного нерва на бедро. Дополнительно при люмбоишиалгии исследуют органы таза и брюшной полости, что позволяет исключить или выявить органные поражения, которые также могут быть источником отраженной боли.
Рентгенография поясничного отдела позволяет выявить снижение высоты межпозвоночных дисков, склероз замыкательных пластин, гипертрофию суставных отростков, остеофиты, неравномерное сужение позвоночного канала. Основная цель этого исследования - исключение опухоли, спондилита, травматических и патологических переломов, врожденных аномалий позвоночника, инфекционных и воспалительных процессов. В случаях, когда клинические проявления дают основание заподозрить опухоль или спондилит, а рентгенография позвоночника не выявила патологии, показаны радиоизотопная сцинтиграфия, компьютерная или магнитно-резонансная томография. КТ или МРТ позвоночника, а в их отсутствие - миелография, показаны при появлении признаков сдавления спинного мозга (компрессионной миелопатии). В некоторых случаях проводится люмбальная пункция, по результатам которой можно обнаружить превышение количества белковых компонентов. По показаниям проводят ультразвуковое исследование органов брюшной полости, УЗИ почек, экскреторную урографию.
Люмбоишиалгию дифференцируют от миозита мышц спины и патологии тазобедренного сустава. Для точной постановки диагноза врач внимательно изучает анамнез, проводит осмотр пациента, дает оценку имеющимся объективным и субъективным клиническим проявления патологии.
Лечение люмбоишиалгии
В неврологии устранение острой боли в спине проводится на фоне мероприятий, направленных на борьбу с ее первопричиной: межпозвоночными грыжами, пояснично-крестцовым остеохондрозом и т. д. Лечение люмбоишиалгии проводит врач невролог или вертебролог. В острой стадии болевого приступа важно организовать больному качественный уход. Постельное место должно быть жестким, упругим; для купирования боли назначаются анальгетики, а в особо сложных случаях применяются блокады — уколы с обезболивающими и противовоспалительными компонентами, которые вводятся непосредственно в болезненный очаг. Хорошим обезболивающим эффектом обладают местные раздражающие процедуры (использование перцового пластыря, отвлекающих методик, растираний). При неэффективности терапевтического лечения используется вытяжение позвоночника. Рекомендованы физиотерапевтические процедуры (грязевые ванны, иглорефлексотерапия, лечебный сон, массажные сеансы, мануальная терапия).
В комплексную терапию люмбоишиалгии, как правило, включают противовоспалительные средства, миорелаксанты, спазмолитики, препараты для улучшения микроциркуляции. Положительное влияние на самочувствие пациента оказывает прием витаминов, которые способствуют восстановлению тканей, регенерации и питанию хрящевых структур позвоночного столба.
Отличным обезболивающим и общеукрепляющим действием в подострый период болезни обладает лечебный массаж. При люмбоишиалгии особое внимание уделяется области поясницы и крестца. При систематическом разминании этой зоны удается улучшить кровоток, восстановить метаболизм в позвоночном столбе и замедлить прогрессирование остеохондроза.
Если физиотерапия и медикаментозное лечение перестают действовать или неэффективны, назначается оперативное лечение. Показаниями к его проведению являются: симптомы сдавления спинного мозга; тазовые нарушения и нижний парапарез; тяжелый болевой синдром, не поддающийся консервативному лечению. Чаще всего рекомендуется проводить хирургическое лечение межпозвоночных грыж. В ходе операции поврежденный диск могут удалить частично или полностью. Возможно проведение дискэктомии, микродискэктомии и эндоскопической дискэктомии. При тотальных вмешательствах применяется пластика поврежденного межпозвоночного диска.
При частых рецидивах поясничной боли рекомендованы специальные гимнастические упражнения. Они позволяют укрепить мышцы, окружающие позвоночный столб, что значительно сокращает риск смещения позвонков и повышает их устойчивость к физическим нагрузкам. Лечебную физкультуру рекомендуется проводить в медицинском учреждении, под руководством опытного врача ЛФК. Не имея знаний в области ЛФК, не стоит экспериментировать с неизвестными упражнениями, так как при одном неловком движении можно растянуть мышцы, спровоцировать появление воспалительного процесса и усилить признаки межпозвоночных грыж. Постепенно пациенты привыкают к ритму, в котором выполняют упражнения, осваивают новые приемы и подходы, чтобы после выписки из стационара или прекращения активного периода лечения продолжить применять лечебную физкультуру, но уже без посторонней помощи.
Примерно в 95% случаях люмбоишиалгия носит доброкачественный характер и при своевременно оказанной медицинской помощи имеет достаточно благоприятный прогноз. При частых рецидивах заболевания и отсутствии лечения могут возникать деформации тканей, нередко формируются узлы в глубине мышц, нарушаются обменные процессы.
Профилактические мероприятия при поясничной боли направлены на своевременное лечение заболеваний позвоночника и предотвращение их прогрессирования в дальнейшем. Рекомендуется избегать длительного напряжения мышц позвоночника, которое приводит к застойным явлениям и провоцирует появление деструктивных изменений в хрящевой ткани позвонков. Необходима коррекция двигательного стереотипа; следует избегать выполнения движений на неподготовленные мышцы; требуется создание мышечного корсета, который будет обеспечивать правильное распределение нагрузки на позвоночный столб. Также необходимо заниматься коррекцией нарушений осанки с формированием правильной осанки, озаботиться снижением массы тела и отказаться от курения. Кроме этого, для профилактики частых рецидивов рекомендуется 1-2 раза в год проходить санаторно-курортное лечение.
Общие сведения
Люмбоишиалгия является рефлекторным или компрессионным вертеброгенным нарушением и проявляется в виде хронической поясничной боли. Стоит в ряду других неврологических дорсопатий – цервикалгии (постоянной боли в шейном отделе), торакалгии (боли, возникающие в области грудного отдела позвоночника) и люмбалгии (боль в пояснице). Код люмбоишиалгии по мкб-10 – поясничного болевого синдрома, отдающего в одну или обе конечностей — M-54.4.
В отличие от люмбалгии при люмбоишиалгии постоянная поясничная боль сочетается с нейродистрофическими и нейрососудистыми нарушениями, что приводит к иррадиированию боли по склеротому. Это массовое явление и проблемы с поясницей свойственны в 21 веке людям различного возраста и вида деятельности.
Патогенез
Существует рефлекторный (болевой), компрессионный и миоадаптивный путь патологического развития. В первом случае боль является следствием воздействия на рецепторные структуры, отвечающие за иннервацию элементов пораженных отделов позвоночных– мышечно-тонических, вазомоторных, нейродистрофических образований.
Компрессионные факторы обычно возникают в сочетании с рефлекторными и обусловлены такими патологическими структурами как: грыжи, остеофиты, а также в результате сдавливания сосудов, к примеру, позвоночной артерии, корешков (при радикулопатии), спинного мозга (при миелопатии).
На начальных этапах люмбоишиалгии присутствует только симптомы раздражения нервных окончаний – парестезия, гиперестезия, алгические точки, ощущение натяжения и оживления рефлексов. В дальнейшем больной начинает испытывать ограниченность движений, все чаще принимает анталгические позы – положение тела, позволяющие снизить болевой синдром. В результате развивается радикулопатия и добавляются симптомы выпадения в виде гипестезии, редких вялых парезов и выпадения рефлексов. Могут наблюдаться периоды обострения, обратного развития и компенсации, развиваться места аутоиммунного воспаления, отеков и димиелинизации корешков.
Классификация
Помимо локализации болевого синдрома, следует различать типы течения люмбоишиалгии:
- острая стадия – боль наблюдается на протяжении 6 нед.;
- подострая– боль сохраняется 6-12- нед.;
- хроническая– болевые ощущения не проходят спустя 12 нед.
Причины
Боль и парестезия в задне-ягодичной области, наружной поверхности бедра, переходящие в конечности обычно вызваны вертеброгенными факторами – различными дегенеративными, метаболическими, циркуляционными нарушениями и воспалительными процессами в корешке и дерматоме седалищного нерва, обозначенными на схеме строения позвоночного отдела — L5 и S1.
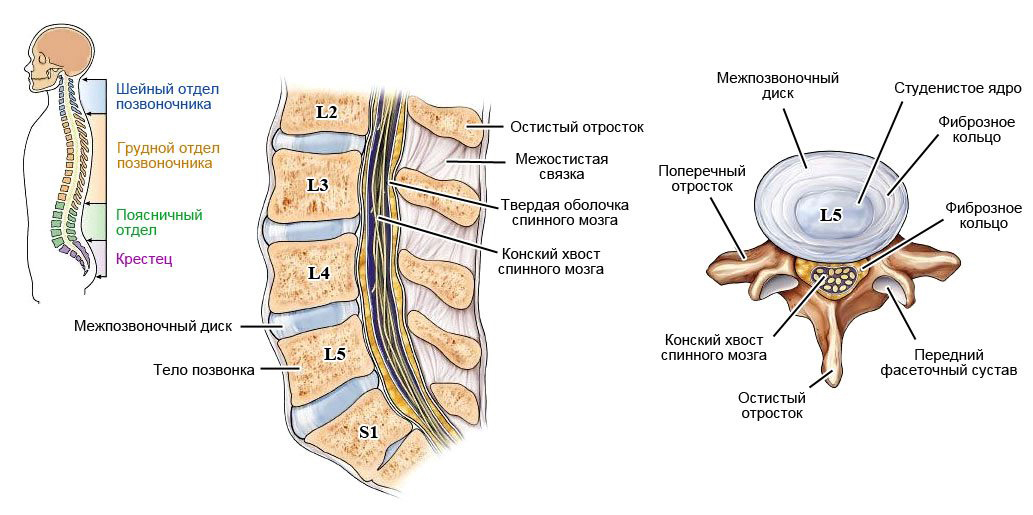
Строение поясничного отдела позвоночника
Вертеброгенная люмбоишиалгия может развиваться в результате (мкб-10: M54.8 — другие дорсалгии) :
- патологии межпозвонковых дисков, например, грыжи;
- артрозыфасеточных суставов;
- стеноз канала в хребте;
- сильные переохлаждения, травмы, деформации и переломы, чрезмерные физические нагрузки, недостаток их в адекватных объемах, отклонения в развитии;
- остеохондроз;
- опухолевые процессы;
- спондилиты.
Невертеброгенными факторами развития боли в пояснице (возникшими не в позвоночнике, но вторично вовлекшими в патогенез костно-хрящевые и нервные вертебральные структуры) могут быть такие патологии:
Симптомы люмбоишиалгии
Патология относится к спондилогенным неврологическим синдромам, проявляющимся в виде чувствительных, двигательных, вегетативно-трофических изменений и болевых ощущений.
Боль обычно локализована точечно и отдает в одну из конечностей. Характер болевых ощущений интенсивный, жгучий, стреляющий, напоминает удар током. В местах воспаления может возникать отек, мышечная слабость, выпадать или угасать рефлексы, например, коленный.
Вертебральная боль усиливается при различных движениях, неудобных позах, натуживаниях, поднятиях тяжести и даже во время кашля или чиханья. Чаще всего дискомфорт проходит в условиях покоя, особенно лежа на ровной поверхности на здоровом боку, но может провоцировать в дальнейшем тянущую, ноющую и глубинную боль. До 5 % людей, страдающих от посничнокрестцовой радикулопатии, испытывают боль даже во время ночного отдыха и отмечают такие симптомы:
- лихорадка;
- слабость;
- периодическое онемение нижних конечностей;
- тазовая дисфункция.
Анализы и диагностика
Помимо сбора жалоб, данных анамнеза и наблюдений за больным необходимо:
- провести рентгенографию позвоночника, позволяющую исключить врожденные аномалии и деформации, воспалительные заболевания, первичные и метастатические опухоли;
- благодаря компьютерной томографии выявить грыжу межпозвоночных дисков или стенозы;
- изучить данные магнитно-резонансной томографии — возможных явлений сдавливания спинного мозга и его корешков, компрессии конского хвоста.
Лечение люмбоишиалгии
Чаще всего лечение проводят консервативное, медикаментозное в домашних условиях либо в условиях стационара. При сильных хронических болях обычно назначают препараты различного действия:
- наркотические анальгетики;
- нестероидного происхождения противовоспалительные средства (НПВС);
- антиконвульсанты;
- миорелаксанты, обладающие центральным действием;
- антидепрессанты;
- дезагреганты, улучшающие микроциркуляцию;
- средства для паравертебральной блокады;
- салуретики, помогающие снять отек корешка;
- хондропротекторы;
- проводят витаминотерапию, преимущественно группы В.
В домашних условиях у больного на вооружении множество различных способов справиться с болями и позаботиться о здоровье позвоночника. В первую очередь, если есть лишний вес, то срочно нужно перейти на здоровое питание и сбалансированную диету. Далее нужно позаботиться о гигиене сна, трудового времени и отдыха. Проконтролировать, чтобы одежда, белье были натуральными и мягкими, а кровать/рабочее кресло ортопедическими.
Так как в период обострения люмбоишиалгии противопоказана физическая нагрузка, нужно сконцентрироваться на консультации с врачом и определении медикаментозного лечения, и, конечно же, подбора действенных мазей и гелей, снимающих отек, воспаление и боль. Также вам могут помочь подручные средства:
- ванны – с тертым корнем хрена, горчичного порошка вместе с индийским луком либо хвоей, принимать по 10-15 минут перед сном;
- компрессы – из барсучьего или другого жира, редьки, индийского лука, которые сверху нужно закутать теплым шерстяным шарфом и оставить на несколько часов;
- растирания – скипидаром, настойкой одуванчика и других лекарственных растений.
Читайте также:


