Что такое сублюксация позвонков
… по мнению некоторых авторов, поток патологических импульсов от блокированного межпозвонкового сустава постепенно может привести к дегенеративным изменениям в межпозвонковом диске с последующей протрузией пульпозного ядра.
Функциональный блок – это обратимое ограничение подвижности при нарушении взаиморасположения внутрисуставных тканевых элементов, реализующееся в связи с околосуставной миофиксацией.
Развитие функциональной блокады может быть обусловлено резким неловким движением или длительной неудобной позой. При этом также могут возникать надрывы синовиальной оболочки, гемартроз, повреждения суставного хряща. В результате микротравмы формируется сопутствующий мышечный спазм.
Выделяют три разновидности функционального блока:
( 1 ) сублюксация;
( 2 ) имбрикация;
( 3 ) фиксация;
Имбрикация . В качестве разновидности сублюксации выделяется соматическая дисфункция, получившая название имбрикации, характеризующаяся видимым на рентгенограмме смещением элементов межпозвонкового сустава, их сближением, соскальзыванием и сужением межпозвонкового отверстия. Объективизация диагноза достигается при помощи косых спондилограмм.
Имбрикация может быть одно- или двухсторонней. Длительно существующая имбрикация может быть причиной эрозии в межсуставной части позвонка и межпозвонкового артроза. Имбрикация чаще развивается в области физиологических лордозов, особенно поясничного отдела позвоночника, так как на него падает большая гравитационная нагрузка. В грудном отделе она наблюдается редко благодаря имеющемуся в нем кифозу.
Обычно имбрикация возникает в связи с постуральными нагрузками в виде длительного сохранения гиперлордоза или гиперэкстензии (например, у танцоров и гимнастов), может развиваться и внезапно по травматическому механизму (например, прыжок с высоты и приземление на одну ногу). Способствует развитию имбрикации и дистрофический процесс в межпозвонковом диске, потому она часто сочетается с патологией диска, проявляющейся характерной клинической картиной компрессии корешков, люмбоишиалгии и цервикобрахиалгии в зависимости от уровня поражения.
1-й тип – нейтральная соматическая дисфункция , относится к компенсаторным, включает не менее трех позвонков, обусловлена контрактурой сегментарных мышц позвоночника, особенно межпоперечных. Характеризуется латерофлексионно-ротационным сколиозом с фиксацией в положении латерофлексии и ротации в разные стороны. Движения соответственно ограничены в противоположные относительно ограничения стороны. Движения флексии и экстензии сохранены. При пальпации обнаруживается выступание поперечных отростков на выпуклой стороне сколиоза.
2-й тип – ненейтральная соматическая дисфункция . (1) Флексионная дисфункция: позиция сустава – на стороне дисфункции сустав фиксирован в положении флексии (сустав раскрыт), сопряженная ротация и латерофлексия в сторону, противоположную относительно дисфункционального сустава. (2) Экстензионная дисфункция: позиция сустава – на стороне дисфункции сустав фиксирован в положении экстензии (сустав закрыт), сопряженная ротация и латерофлексия в сторону дисфункционального сустава.
Ненейтральная дисфункция чаще всего возникает вследствие резкого, обычно непредвиденного движения со смещением позвоночника и фиксацией его в этом положении. Фиксация обеспечивается контрактурой сегментарных мышц, особенно ротаторов.
Развитию функциональных блоков способствуют следующие факторы:
( 1 ) хроническое постуральное напряжение (растяжение);
( 2 ) неадекватная статическая или динамическая нагрузка;
( 3 ) внезапная травма с компрессией позвоночника, дистрофия диска, которая приводит к медленному, прогредиентному развитию нарушений взаиморасположения в позвоночном двигательном сегменте (ПДС), а затем дугоотростчатом суставе;
( 4 ) ноцицептивные рефлекторные влияния из разных органов и тканей;
( 5 ) моторно-трофическая недостаточность при иммобилизации.
Среди патогенентических механизмов развития функциональных блоков наибольшее значение имеют:
( 1 ) ущемление менискоида;
( 2 ) внутридисковый пролапс (внутридисковое ущемление фрагментов пульпозного ядра среди волокон фиброзного кольца);
( 3 ) первичное напряжение сегментарных и полисегментарных мышц, а также мышц периферических суставов.
Основные проявления функционального блока (соматической дисфункции):
( 1 ) ограничение угловых движений в суставе, в том числе сопряженных;
( 3 ) фиксация в вынужденном положении, противоположном ограничению движения, с выявлением сопряженных движений.
Наличие функционального блока (соматической дисфункции) сопровождается биомеханическими (дезинтеграция деятельности всей двигательной системы) и нейрорефлекторными эффектами.
В связи с искажением афферентации из тканей ПДС при функциональном блоке (соматической дисфункции) развиваются рефлекторные изменения:
( 1 ) в дерматоме – гипералгические зоны, нейрогенная дистрофия кожи;
( 2 ) в миотоме – мышечный спазм, миофасциальные триггерные точки, нейрогенная миодистония, миодистрофия, локальное укорочение мышцы с гипертрофией, локальное расслабление мышцы с гипотрофией;
( 3 ) в склеротоме – периостальные, связочно-капсулярные триггерные зоны, нейрогенная дистрофия и дистрофия внутренних органов, ухудшение деятельности преморбидно патологически измененного органа, висцеро-висцеральные рефлекторные нарушения;
( 4 ) в вазотоме - ангиоспазм, ангиопарез, нейрогенная дистрофия.
Клиническая характеристика функционального блока:
( 1 ) Боль в зоне функционального блока (соматической дисфункции) с иррадиацией по склеротому (псевдорадикулярные синдромы).
( 2 ) Ограничение подвижности в регионе функционального блока;
( 3 ) Усиление боли при движениях или отягощении в сторону блокированного движения.
( 4 ) Ощущение хруста, щелчков при движениях, с участием блокированного ПДС и последующим уменьшением или усилением боли.
( 5 ) Выявление провоцирующих факторов (статико-динамические нагрузки, обострение висцерального заболевания).
( 6 ) Моносегментарные нарушения конфигурации отдела с угловой деформацией.
( 7 ) Задержка скольжения, складки Киблера на уровне функционального блока.
( 8 ) Гипералгические и триггерные зоны с характерной локализацией.
( 9 ) Болевые мышечные уплотнения в сегментарных мышцах блокированного ПДС.
( 10 ) Нарушение взаиморасположения элементов блокированного ПДС.
( 11 ) Локальное ограничение активных движений.
( 12 ) Атипичные моторные паттерны.
( 13 ) Моносегментарные (или полисегментарные) нарушения пассивных движений соответственно капсулярному или мышечному паттерну.
( 14 ) Ограничение или утрата суставной игры.
( 15 ) Миофасциальные триггерные точки или болезненное напряжение в мышцах соответствующего миотома или синергии.
( 16 ) Рентгенологические признаки функционального блока (соматической дисфункции).
Функциональная блокада чаще всего развивается в следующих суставах: пояснично-крестцовый, дугоотростчатые L4-L5, С6-С7, С7-T1, T4-T5, Т5-Т6, Т6-Т7, Т7-Т8, крестцово-копчиковый; реберно-поперечные T4-T5, Т5-Т6, Т6-Т7, Т7-Т8.
Ручные приемы мышечно-скелетной терапии восстанавливают нормальное движение в суставах позвоночника и таза, при этом устраняются болевые ощущения. Иногда это происходит сразу после лечебной процедуры ("dramatic relieve"), точно также как травматолог проводит вправление сустава конечности при вывихе. Важно устранить функциональные блокады как можно быстрее, не дожидаясь хронизации болевых ощущений.

В практике это заболевание позвоночника, при котором один из позвонков смещается вперед или назад по отношению к другим позвонкам, называется Спондилолистез.
Антеролистез – это смещение позвонка вперед, а ретролистез – это смещение позвонка назад.
Спондилолистез может привести к деформации позвоночника, а также к сужению позвоночного канала (стеноз центральной части позвоночного канала) или к сдавливанию корешков нервов, выходящих из межпозвоночных отверстий (фораминальный стеноз).
Симптомы
Наиболее распространенный симптом спондилолистеза – это боль в нижней части спины. Она усиливается после упражнений, особенно при растяжении поясничного отдела позвоночника. К другим симптомам относятся напряженность подколенного сухожилия и снижение амплитуды движений нижней части спины. У некоторых пациентов может появиться боль, онемение, покалывание или слабость в ногах вследствие сдавливания нерва. Сильное сдавливание нервов может вызвать потерю контроля над работой кишечника или мочевого пузыря или синдром конского хвоста.
Осложнения
Осложнения спондилолистеза включают хроническую боль в нижней части спины или ногах, а также онемение, покалывание или слабость в ногах. Сильное сдавливание нерва может вызвать проблемы с работой кишечника и мочевого пузыря, но это встречается редко.
Причины
Существует пять основных разновидностей поясничного спондилолистеза:
1. Диспластический спондилолистез. Диспластический спондилолистез развивается при наличии дефекта (порока развития) в позвонке, который позволяет позвонку смещаться вперед. Это врожденное заболевание.
2. Истмический спондилолистез (Спондилолиз). При истмическом спондилолистезе выявляется дефект в части позвонка, называемой межсуставной поверхностью. Если выявленный дефект существует без смещения, диагноз пациента – спондилолиз. Истмический спондилолистез может быть вызван повторной травмой, он распространен среди спортсменов, выполняющим движения с перерастяжением ( гимнасты, игроки в регби и другие подобные виды спорта).
3. Дегенеративный спондилолистез. Дегенеративный спондилолистез развивается из-за артритических изменений в суставах позвонков вследствие дегенерации хряща. Дегенеративный спондилолистез распространен среди пожилых пациентов.
4. Травматический спондилолистез. Травматический спондилолистез возникает вследствие прямой травмы или повреждения позвонков. Это заболевание может быть вызвано переломом ножки, пластинки дуги позвонка или фасеточного сустава, что заставляет переднюю часть позвонка сместиться вперед по отношению к задней части позвонка.
5. Патологический спондилолистез. Причиной патологического спондилолистеза является дефект в кости, вызванный опухолью.
Факторы риска
К факторам риска спондилолистеза относятся наличие спинальных заболеваний у родственников, повторная травма или перерастяжение нижней части спины или поясничного отдела позвоночника. Спортсмены, например, гимнасты, тяжелоатлеты, игроки в регби, на чьи позвоночники воздействуют большие силы во время растяжения, оказываются в группе повышенного риска развития истмического спондилолистеза.
Диагностика
В большинстве случаев при осмотре пациента выявить признаки спондилолистеза невозможно. Пациенты обычно жалуются на боль в спине и периодическую боль в ногах. Спондилолистез зачастую вызывает мышечные спазмы или напряженность подколенного сухожилия.
Спондилолистез легко выявляется при использовании обзорных рентгенограмм. Боковая рентгенограмма покажет, сместился ли один из позвонков вперед по отношению к прилегающему позвонку.
Спондилолистез подразделяется на степени в зависимости от процента смещения позвонка по отношению к соседнему позвонку.
Степень I – смещение до 25%.
Степень II – смещение от 26% до 50%.
Степень III – смещение от 51% до 75%.
Степень IV – смещение от 76% до 100%.
Степень V развивается, когда позвонок полностью отделяется от соседнего позвонка (спондилоптоз).
Если пациент жалуется на боль, онемение, покалывание или слабость в ногах, могут быть проведены дополнительные обследования. Эти симптомы могут быть вызваны стенозом или сужением межпозвоночных отверстий, через которые выходят корешки спинальных нервов. КТ или МРТ помогут выявить сдавливание нервов, вызванное спондилолистезом. Это важно для определения вариантов лечения спондилолистеза.
В прикладной кинезиологии выделяют два типа МФТТ.
1. МФТТ, описанные Тревелл и Саймонсом [5]. Они характеризуются возникновением при давлении (кинестезическая стимуляция) иррадиации боли с определенным рисунком (паттерном боли), локального судорожного ответа, симптомом прыжка, местными и отдаленными вегетативными реакциями. При давлении в течение минуты боль усиливается, а затем уменьшается. Мышца с МФТТ ослаблена, что защищает ее от перегрузки при попытке максимального сокращения, которого она не развивает, реагируя болью и слабостью при предъявлении повышенных для этой мышцы требований.
В процессе диагностики в ослабленной мышце пальпируется МФТТ, определяются ее характеристики, проводится тест на терапевтическую локализацию (ТЛ) с МФТТ. Об актуальности обнаруженной МФТТ свидетельствует усиление слабой мышцы при ТЛ с триггера.
Коррекция: вначале врач придает такое положение конечности или региону туловища, отделу позвоночника, чтобы добиться минимальной болезненности мышцы и МФТТ. В этом положении проводится мягкое прерывистое надавливание в течение 30 сек, затем мышца возвращается врачом в нормальное положение против небольшого ее сопротивления для активизации антагониста. Эта техника весьма эффективна при сильной боли.
2. Хронические МФТТ, описанные остеопатом Jones [10]. Эти ТТ выявляются у больных, у которых мышца, сильная при тестировании в ее среднем физиологическом положении, становится слабой при попытке максимального ее сокращения, несмотря на проведенную коррекцию всех видов дисбаланса (МФТТ 1-го типа, фасциальное спаяние, ТМВ и ТАГ, воздействие на все рефлексы, ассоциированные с данной мышцей). При пальпаторном исследовании обнаруживается триггерная зона, боль при давлении на которую нарастает в течение всего времени давления.
Реактивные мышечные паттерны(РМП) возникают как следствие дискоординации во взаимодействии мышц, участвующих в отдельном двигательном акте. При этом в РМП могут входить как синергисты, так и антагонисты мышцы-источника синдрома РМП, это могут быть также стабилизаторы (фиксаторы) соответствующего двигательного акта. Обычно речь идет о мышцах, оппозитно расположенных относительно сустава.
В РМП различают первичную и реактивную мышцы (таблица 4).
В результате нарушения в системе взаимодействующих мышц изменяется поза, а с ней и основная локомоция – ходьба, что влечет за собой дуральную торзию и краниосакральные проблемы.
Реактивные мышечные паттерны
Синдром миофасциального спаяния чаще всего развивается в связи с геморрагией и спайками после травм и перегрузок. Если после восстановления тонуса мышцы и устранения миофасциальных триггеров, она все же остается слабой и болезненной, причина может быть в миофасциальном спаянии. При этом вся мышца при пальпации болезненна и слабеет в ответ на быстрое или медленное растяжение мышцы с отделением ее от фасции. Наиболее часто этот вид дисфункции развивается в грудино-ключично-сосцевидных, жевательных, грудных, средней ягодичной мышцах.
Для коррекции кожа над мышцей обильно смазывается кремом или посыпается тальком (пудрой) для уменьшения болезненности процедуры, большим пальцем врач достаточно интенсивно разглаживает мышцу от начала к концу или, наоборот, в течение нескольких минут. Возможно применение рольфинг-массажа без крема, а по нашим наблюдениям, более эффективна и безболезненна техника миофасциального расслабления. Полезна и стимуляция точек нейрососудистых и нейролимфатических рефлексов.
Повторное тестирование выявляет восстановление силы мышцы и ее безболезненность. Если ручного воздействия недостаточно, проводится тестирование для решения вопроса о необходимой химической поддержке, чаще всего при помощи витамина В-12 в сочетании с экстрактами желудка и печени. Генерализованная фасциальная патология, о чем свидетельствует, боль при пальпации мышц в любой части тела, может быть следствием недостатка фолиевой кислоты, что должно быть учтено в программе коррекции.
Завершая изложение мышечных синдромов с позиций прикладной кинезиологии, приводим наиболее типичный алгоритм диагностики локальной мышечной слабости:
2. Определение слабой мышцы.
3. Исследование пяти факторов межпозвонкового отверстия и коррекция выявленных нарушений.
4. Если мышца осталась слабой, определяется аэробное и анаэробное обеспечение ее деятельности, проводится тестирование мышечных веретен и аппарата Гольджи, мест прикрепления мышцы к костным выступам.
5. Исследование МФТТ 1-го и 2-го типа.
6. Исследование фасций.
7. Исследование реактивных мышечных паттернов.
8. Исследование рефлексов ходьбы.
На каждом этапе проводится коррекция выявленных дисфункций и повторное тестирование силы мышцы. Алгоритм может изменяться в зависимости от найденных изменений и индивидуального опыта врача.
Основные дисфункции в суставах позвоночных двигательных сегментовпредставлены сублюксацией, имбрикацией и фиксацией.
Учитывая различия в терминологии, принятой в разных школах и в разных странах остановимся на некоторых понятиях, важных для понимания мышечных ассоциаций и методов их коррекции. При этом в данной лекции мы воздержимся от критики понятийного аппарата ПКЗ и от попытки его адаптации к более принятым у нас терминам [2, 6].
Термин сублюксация был введен в обиход хиропрактиками и подразумевает нарушение взаиморасположения элементов дугоотростчатого (фасетного) сустава без их смещения. Это нарушение зафиксировано в результате напряжения сегментарных мышц позвоночного двигательного сегмента (ПДС) (т. intrinsink), в основном ротаторов. При сублюксации создаются условия для включения 5 факторов межпозвонкового отверстия и развития ряда клинических эффектов. В первую очередь развивается гипотония и слабость ассоциированных мышц на стороне сублюксации (см. таблицу 1).
Обращает на себя внимание тот факт, что ассоциации мышц отмечаются лишь при сублюксации, начиная с шейно-грудного перехода, что прикладные кинезиологи объясняют отсутствием в шейных корешках вегетативных постганглионарных волокон, которым придается основное значение в реализации связей между позвонком и ассоциированными с ним мышцами. Однако этот вопрос, особенно при сопоставлении с правилом Ловетт, требует дальнейшего изучения и должен быть отнесен к числу спорных и нерешенных вопросов прикладной кинезиологии.
Анализируя слабость мышцы, возникшую в связи с сублюксацией, следует учитывать также т.н. правило сводных братьев (Lovett), согласно которому сублюксация в верхних ПДС сопряжена с сублюксацией в нижних ПДС, постепенно сближаясь: CI с LV; СII с LIV; СIII с LIII; CIV с LII; CV с LI; СVI с ThХП; CVII с ThXI; ThI с ThX; ThII с ThIX; ThIII с ThVIII; ThIV с ThVII;ThV с ThVI (рис. 9).
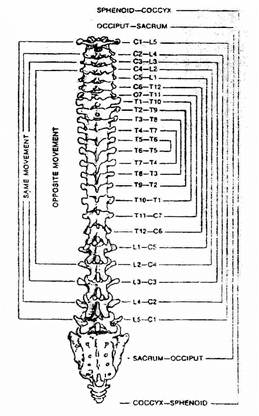
Рис. 9. Правило Ловетта
При этом в сопряжении первых трех шейных позвонков с тремя нижними поясничными сублюксация развивается на одной стороне, а в остальных парах – на разноименных.
Выявлены, кроме того, сопряженные дисфункции следующих сочленений: затылочная кость – крестец, основная кость – копчик, височная кость – безымянная кость, затылочнососцевидный шов – крестцовоподвздошное сочленение, грудиноключичное сочленение – грудиномечевидное сочленение.
Диагностика сублюксации (рис. 10) включает:
• анализ позы, который позволит заподозрить, какие мышцы ослаблены;
• исследование ассоциированных мышц;
• пальпация остистых отростков с установлением их положения;
• терапевтическая локализация с области остистого отростка, положение которого изменено, однако, нельзя устанавливать палец на место болезненных при пальпации тканей;
• провокация путем смещения остистого отростка в разных направлениях силой 2 кг и проверка в течение следующих 5 сек реакции индикаторной сильной мышцы и ассоциированной ослабленной: при смещении в одном из на правлений индикаторная мышца слабеет, а ослабленная - становится сильной. Опыт показал, что индикаторная мышца становится слабой при смещении в на правлении, противоположном положению позвонка в исходном положении. Это объясняется своеобразным механизмом отдачи (рибаунд), так как в момент смещения мышцы растягиваются, а затем вновь сокращаются и возвращают по звонок в прежнее патологическое положение в еще большей степени;
• определение направления, смещение в которое вызывает особенно значительное ослабление индикатора;
• определение фазы дыхания, во время которой мышца-индикатор остается сильной и после провокации.
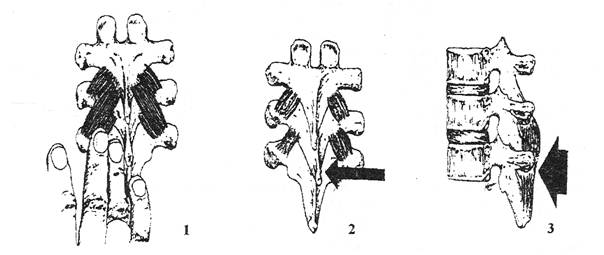
Рис. 10. Позвоночная сублюксация (по J. Shafer, 1992):
1 – пальпация и терапевтическая локализация; 2,3 – провокация и лечение
После диагностики сразу же проводится коррекция путем шестикратного повторного смещения остистого отростка в направлении наибольшего ослабления индикатора и на положительной фазе дыхания. Имеется ряд технических особенностей коррекции сублюксации на разных уровнях (например, на грудном уровне давление можно оказывать на дугоотростчатые суставы). В процессе лечения сублюксации обязательна диагностика и коррекция механизмов ходьбы, иначе сублюксация будет рецидивировать.
В качестве разновидности сублюксации выделяется соматическая дисфункция, получившая название имбрикация, характеризующаяся видимым на рентгенограмме смещением элементов межпозвонкового сустава, их сближением, соскальзыванием и сужением межпозвонкового отверстия (рис. 11).
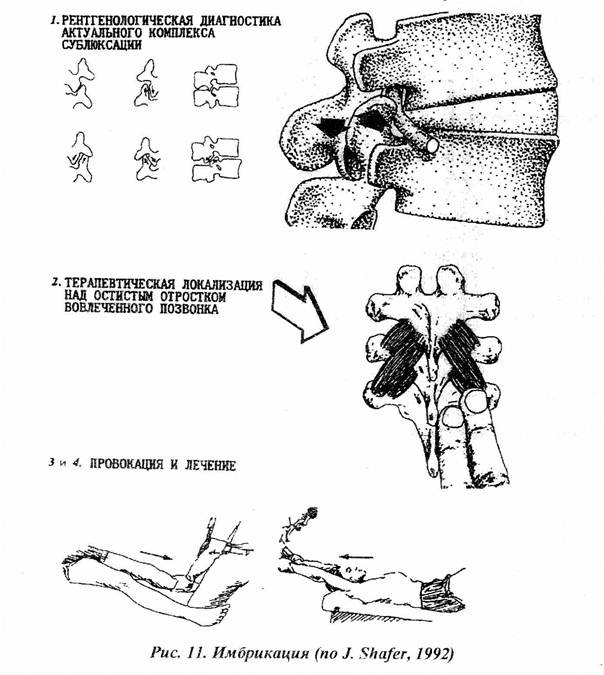
Объективизация диагноза достигается при помощи косых спондилограмм. Имбрикация может быть одно- или двухсторонней. Длительно существующая имбрикация может быть причиной эрозии в межсуставной части позвонка и межпозвонкового артроза. Она чаще развивается в области физиологических лордозов. Особенно часто выявляется имбрикация в области поясничного лордоза, так как на него падает большая гравитационная нагрузка.
В грудном отделе имбрикация наблюдается редко благодаря имеющемуся в нем кифозу.
Обычно имбрикация возникает в связи с постуральными нагрузками в виде длительного сохранения гиперлордоза или гиперэкстензии (например, у танцоров и гимнастов), может развиваться и внезапно по травматическому механизму (например, прыжок с высоты и приземление на одну ногу). Способствует развитию имбрикации и дистрофический процесс в межпозвонковом диске, поэтому она часто сочетается с патологией диска, проявляющейся характерной клинической картиной компрессии корешков, люмбоишиалгии или цервикобрахиалгии в зависимости от уровня поражения [2, 6].
Терапевтическая локализация проводится на уровне измененного сустава в области остистых отростков обоих позвонков, образующих измененный сустав.
Провокация, проводимая, как при обычной сублюксации, оказывается отрицательной. Поэтому провокация осуществляется разделением суставных фасеток при помощи тракции за одну или обе ноги при поясничной локализации, одну или обе руки – при шейной. При этом фасетки вначале разъединяются, а затем возникает феномен отдачи в направлении сублюксации, и мышца-индикатор слабеет. Затем определяется фаза дыхания, которая нивелирует ослабление мышцы-индикатора после провокации.
Коррекция при имбрикации: стабилизация позвонков выше уровня имбрикации с повторными (6 раз) тракциями по оси (силой примерно 3 кг) в направлении открытия фасеток во время положительной фазы дыхания.
Поскольку попытка коррекции имбрикации может ухудшать состояние больного, вначале следует лечить патологию диска, а лишь затем – имбрикацию. При наличии клиники корешковой компрессии, люмбоишиалгии или цервикобрахиалгии для диагностики патологии диска терапевтическая локализация проводится на остистых отростках пораженного ПДС, а провокация - движениями в направлении флексии, экстензии и латерофлексии с установлением положения, в котором индикаторная мышца слабеет, а ассоциированная – становится сильной. Коррекция проводится при помощи тракции с одной стороны в позе, вызвавшей наибольшее ослабление индикаторной мышцы, в положительную фазу дыхания. При этом важно, чтобы непораженные ПДС были фиксированы. Использование дистракции согнутого тазобедренного сустава в положении на столе и лечение патологии диска часто приводит к одновременной коррекции имбрикации. При наличии дистрофического поражения диска рекомендуется назначение поддержки питанием пищевой добавкой S.O.D. Manganese (Diskzym) для улучшения трофики и метаболизма в диске.
Термин фиксацияобозначает мышечный блок (напряжение преимущественно многораздельных мышц), фиксирующий один или несколько ПДС в положении ротации с ограничением нормального движения (рис. 12, 13). Фиксация не видна ни на обзорных, ни на функциональных спондилограммах.
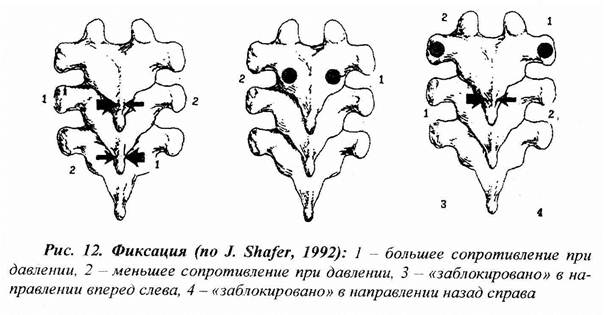
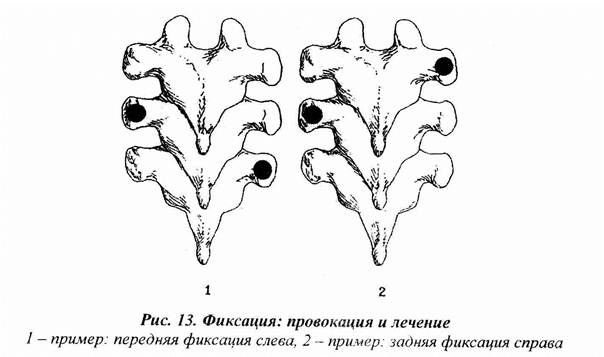
Терапевтическая локализация проводится одномоментно с нескольких ПДС, дисфункция которых может предполагаться на основании локализации боли и по результатам тестирования ассоциированных мышц, во время совершения пациентом активных движений этими ПДС. При наличии фиксации сильная мышца-индикатор слабеет, а ассоциированные усиливаются. Смещением остистых и поперечных отростков устанавливается степень сопротивления с одной и другой стороны, что позволяет установить направление фиксированной ротации.
Провокация осуществляется смещением поперечных отростков смежных позвонков коротким толчком силой примерно 2 кг в разных направлениях, для поиска того, которое наиболее значимо влияет на силу мышц, при этом нижний позвонок фиксируется, а верхний смещается.
Коррекция выполняется аналогично провокации в установленном наиболее значимом направлении на благоприятной фазе дыхания, при фиксации – это чаще выдох. Фиксация может устраняться также манипуляцией или любым другим суставным приемом мануальной терапии, в том числе с использованием мышечно-энергетической техники.
Дисфункции отдельных частей структурной составляющей имеют важное значение в происхождении общего дисбаланса в триаде здоровья.
Заключение. В представленной серии лекций изложены лишь основные положения прикладной кинезиологии. Для более углубленного изучения теории и практики прикладной кинезиологии необходимо обучение на специальных циклах и семинарах.
Литература
1. Гранит Р. Основы регуляции движений. Пер. с англ. - М: Мир, 1973.
2. Коган О.Г., Шмидт И.Р., Толстокорое А.А. и др. Теоретические основы реабилитации при остеохондрозе позвоночника. - Новосибирск: Наука, 1983.
3. Робэнеску Н. Нейромоторное перевоспитание. Пер. с румынск. - Бухарест, 1972.
4. Руководство по кинезотерапии. Ред. Л. Бонев и др. - София: Медицина и физкультура, 1978.
5. Тревелл Дж.Г., Симоне Д.Г. Миофасциальные боли. - Т.1,2. - М: Медицина, 1989.
6. Шмидт И.Р. Остеохондроз позвоночника. Этиология и профилактика. - Новосибирск: Наука, 1992.
7. Brodal A. Neurological Anatomy in Relation to clinical Medicine, 3rd ed. Oxford University Press. - Oxford, 1981.
8. Freeman M.A.R., Wyke B.D. The innervation of the knee joint. An anatomical and histological study in the cat. - J. anat. (Lond.). - 101 (1967) 505.
9. Greenman Ph.E. (ed): Concept and Mechanisms of Neuromuscular Funktion. - Berlin: Springer - Verlag, 1984.
10. Jones L.M. Spontaneos release by positioning // Doctor of Ostheopathy. – 4 (1964) 109.
11. Jones L.M. Strain and Counterstrain // The American Academy of Osteopathy. - Colorado Springs, 1981.
12. Palmer D.D. The Science, Art and Philosophy of Chiropractic, 1910.- Цит.no D.S. Walter.
13. Shafer J., Smith Ch. Applied Kinesiology Seminars Europe. Introduction to the Stomatognatic System. -Novokuznetsk, 1991.
14. Shafer J., Smith Ch. Applied Kinesiology Seminars Europe.-Module 2.- Sochi, 1993.
15. Shafer J. Applied Kinesiology. - Module 1,3,7.-1994.
16. Shafer J. Applied Kinesiology.- Module 1,3,7.- 1994
17. Shafer J. Прикладная кинезиология. Диагностика и коррекция дисфункций структурной составляющей.- Пер. с англ.- Дания, 1995.
18. Smith Ch.R.A. The Physiological Effect of Using Baker Miller to Detect Muscle Hyperreactivity // 1 st Annual Conference Moscow. - 8 TH and 9 TH April, 1995.-P. 94-96.
19. !9. Sutherland W.G. The Cranial Baul. - Цит. по D.S. Walter (20).
20. Walter D.S. Applied Kinesiology. - V.2.- Colorado: SDS, 1983.
21. Walter D.S. Applied Kinesiology. Synopsis.- Colorado: SDS, 1988.
Бумага ксероксная. Печать на ризографе TR-1510,
Тираж 100 экз. Заказ №576
Отпечатано в типографии Новокузнецкого государственного
Содержание:

Функциональные блоки позвоночника – ограничение подвижности спины, которое при правильном лечении может быть полностью вылечено.
Причин для такого состояния обычно две – неловкие движения либо длительное нахождение в неудобной позе, даже во время сна. Кроме самого блокирования иногда диагностируется гемартроз, надрыв синовиальной оболочки, повреждение суставного хряща. В результате таких небольших травм начинает формироваться мышечный спазм, который и является причиной боли.
Причины
Кроме двух описанных выше причин – неловкое движение и длительное нахождение в неудобной позе, провоцирующими факторами считаются:
- Растяжение мышц в хронической стадии.
- Сильная нагрузка на спину, как статическая, так и динамическая.
- Внезапная травма, например, в момент автомобильной аварии.
- Рефлекторное влияние со стороны других органов.
- Длительная иммобилизация, при которой возникает моторно-трофическая иммобилизация.
Разновидности
Всего принято выделять три типа этого состояния.
В первом случае происходит нарушение взаиморасположения фасеточного сустава без наличия смещения. Называется оно сублюксацией и проявляется при напряжении мышц – ротаторов.
Вторая разновидность – имбрикация. Патология становится видимой на рентгенограмме, что показывает смещение элементов суставов между позвонками. Они расположены слишком близко друг к другу, могут соскальзывать со своего места и сужают пространство между позвонками, в котором проходят нервы.
Третий тип – фиксация. Напряжённые мышцы, которые не могут расслабиться, фиксируют один или несколько позвонков в положении ротации. Выявить это состояние очень сложно, так как оно не видно на спондилограмме.
Функциональные блоки суставов позвоночника и конечностей могут встречаться в двух вариантах – нейтральном и не нейтральном. В первом случае патология развивается как временная компенсация состояния позвоночника. Во втором случае она будет носить травматический характер.
Нейтральный вариант
В данном случае захватывается сразу три позвонка. Основная причина – спазм мышц, особенно тех, что относятся к межпоперечным. Движения полностью нарушены в противоположной от фиксации стороне. При пальпации можно обнаружить поперечные отростки, которые сильно выступают над поверхностью кожи.
При данном типе фиксации начинает развиваться односторонний сколиоз. Без медицинского вмешательства исправить положение позвонков получается далеко не всегда.
Как проявляется
Основные симптомы – сильная боль и ограничение подвижности в районе повреждённого позвонка. При любых движениях боль становится сильнее в несколько раз, особенно, если человек пытается совершать наклоны или прогибы в сторону блока.
При попытках двигаться могут быть слышны хруст и щелчки. После этого боль становится либо сильнее, либо ослабевает. Обязательно присутствуют провоцирующие факторы, выявить которые не слишком сложно.
При пальпации могут быть выявлены мышечные уплотнения, которые можно назвать триггерными точками. Эти уплотнения очень болезненны и говорят о том, что именно в этом месте мышечная ткань сильно спазмирована.
Лечение

Как снять функциональные блоки позвоночника? Делать это может только врач – травматолог или мануальный терапевт. При самолечении позвоночнику можно нанести ещё большую травму.
При сильном болевом синдроме обязательно проводятся внутрисуставные и околосуставные блокады с применением лекарственных препаратов. Это может быть не только анестетик, но и кортикостероид с хондропротектором. Выполнять такие блокады может только врач, и только по строгим показаниям.
Хороши для использования и препараты из группы НПВС. Это может быть диклофенак, ибупрофен, нимесулид, пироксикам, кетанов, мовалис, и многие другие.
Иногда избавиться от спазма мышц помогают такие лекарства, как но-шпа, папаверин. При тяжёлом течении блокады требуются лекарства из группы миорелаксантов. Использовать такое лечение следует только в условиях стационара, из-за множества противопоказаний и осложнений.
Как снять функциональные блоки позвоночника самому? Здесь всё будет зависеть от зоны поражения. Если это шея, то можно использовать упражнения – кивки, свешивание головы с кровати.
Хорошо помогают наклоны туловища в сторону, сгибание тела в грудном отделе с дальнейшем разгибанием, боковые наклоны.
Все упражнения нужно выполнять строго по инструкции и очень аккуратно, иначе можно нанести дополнительные повреждения.
Читайте также:


