Что такое синдром передних рогов спинного мозга
Содержание:

Передние рога серого вещества спинного мозга содержат в себе крупные двигательные нейроны. Аксоны, который выходят из этого места, составляют двигательные или передние корешки спинномозговых нервов. Они отвечают за иннервацию скелетной мускулатуры спины, туловища и конечностей.
При поражении этих образований возникает синдром передних рогов спинного мозга, который имеет как свои причины, так и симптомы.
Причины
Среди причин на первое место выступают опухоли. Расти они могут и внутри спинномозгового канала, и снаружи. Среди первых чаще всего диагностируются менингиомы, нейрофибромы, гемангиомы, астроцитомы и медуллобластомы.
Что касается опухолей, расположенных снаружи, то чаще всего это остеохондрома, остеосаркома, остеобластома и хондрома.
Кроме первичных опухолей, причиной бывают и метастазы, которые могут возникать через 10 или даже 20 лет после полного удаления первичного новообразования.
Ещё одна причина синдрома переднего рога – рассеянный склероз. При этом нервная ткань полностью или частично теряет свою защитную оболочку.
Также это могут быть воспаления и травматические поражения. Воспаление чаще всего возникает в результате ранения позвоночника, при его остеомиелите или при наличии сепсиса.
Травматическое поражение чаще всего представляет собой огнестрельное ранение. К другим причинам можно отнести:
- Инфекции (полиомиелит).
- Нарушение кровообращения в сосудах, которые питают мозг.
- Дегенеративные заболевания, боковой амиотрофический склероз.
- Метаболические расстройства.
Основные симптомы
При изолированном поражении передних рогов спинного мозга возникают двигательные нарушения, которые имеют такие признаки, как вялый периферический парез, атрофию мышц, ослабление или же полное отсутствие сухожильных рефлексов. Однако нарушения питания кожи и ногтей при этом не отмечается.
Если дополнительно в патологический процесс вовлекаются и структуры, находящиеся в непосредственной близости от передних рогов, то клиническая картина заболевания может сильно измениться. Это может быть нарушение чувствительности, повышение мышечного тонуса, повышение сухожильных рефлексов, признаки поражения пирамидальной системы.
Также симптомы будут зависеть локализации поражения. Если это будет шея, тогда у пациента отмечаются парезы и атрофия мышечной ткани, а также подёргивания шеи и рук, и длительно не проходящая икота.
Если это грудной отдел, тогда нарушается движение мышц груди и живота. Также отмечаются их подёргивания и полностью исчезают брюшные рефлексы.
Если это поясница и крестец, то нарушается работа мышц ног.
Диагностика
Самый информативный метод диагностики на сегодняшний день – МРТ. У него минимальное количество противопоказания, но зато полученная информация без труда позволит врачу поставить правильный диагноз.
При отсутствии МРТ чаще всего используется рентгенография, но такой метод позволяет распознать только костные изменения. Что касается КТ, то эта методика также идеальна для диагностики костной системы. Спинной мозг на таких снимках увидеть не получится. Однако, если МРТ противопоказано, можно сделать КТ с контрастным веществом.
Лечение

В первые несколько часов от начала заболевания пациенту обязательно вводятся такие препараты, как глюкокортикоиды, мочегонные и нейропротекторы. Дальнейшее лечение проводится в зависимости от причины патологического процесса.
При неэффективности консервативной терапии назначается операция, особенно она эффективна, когда причиной болезни является опухоль. Также показаниями можно считать сдавливание спинного мозга, выраженный болевой синдром, который нельзя купировать при помощи лекарств, наличие нестабильности позвонков, что значительно ухудшает прогноз.
После лечение проводится обязательная реабилитация, которую начинают со вторых суток после операции. Поначалу это только общеукрепляющие и дыхательные упражнения. Через пару месяцев можно приступать к обучению пациента самообслуживанию, причём упражнения проводятся строго индивидуальные. И, наконец, третий этап реабилитации – плавание.
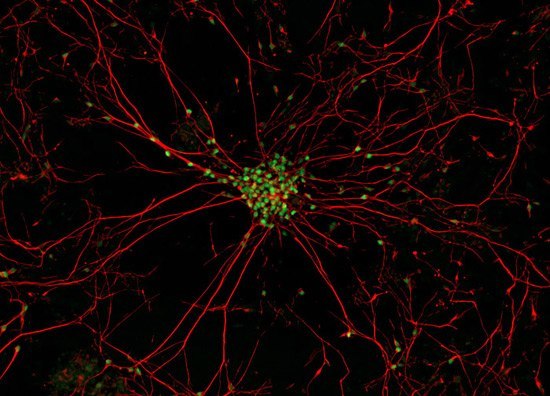
Настоящее фото мотонейрона (двигательного нейрона в передних рогах спинного мозга) - закупорка межсинаптических щелей (зелёные точки) - блокада передачи импульсов через медиаторы (вещества для передачи импульсов) в синапсы (места соединения) отростков нервных клеток.
В центре - тело мотонейрона.
Красные линии -длинные отростки мотонейрона - аксоны и короткие -дендриты.
Причина появления блокады передачи импульсов в межсинаптических щелях учёными мира не найдена. Предположительно - мутация гена,кодирующего фермент передачи этих импульсов через нейромедиаторы - супероксиддисмутазы. (СОД).
Предрасположенность к мутациям гена может иметь наследственный характер по аутосомно-рецессивному типу.
Эндемические (массовые вспышки) случаи этого заболевания зафиксированы у групп военных, живущих в островах на тихом океане. Чаще болеют мужчины от 40 до 60 лет.Следовательно не исключается инфекционная причина развития заболевания.
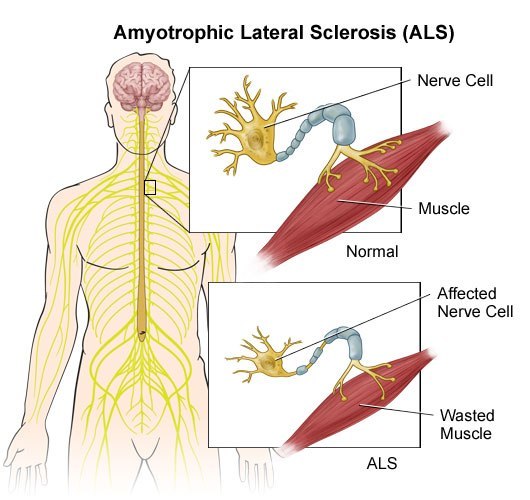
Боковой амиотрофический склероз. (БАС)..
Показано истончение нервных волокон в случае БАС и нарушение иннервации (передачи нервных импульсов) к мышцам. Как следствие - уменьшение работы мышцы и её последующая атрофия. (уменьшение размеров, обратное развитие.)
Блокада передачи нервных импульсов к мышцам (как к поперечно-полосатым которыми мы управляем сами своей волей так и к к гладким, работающим, независимо от нашего сознания, усилий и воли) пищеварительной и дыхательной системы ведёт к смерти из-за невозможности совершать эти жизненно важные моменты работы мускулатуры.
Две статьи из медицинских источников:
1) Теория аксостаза бокового амиотрофического склероза. Аксональная теория бокового амиотрофического склероза
Теория аксостаза основана на анализе патологических процессов, происходящих в аксональном транспорте мотонейронов [Chou S., 1992]. Наибольшими нейронами организма являются двигательные мотонейроны передних рогов спинного мозга и пирамвды Беца. Они должны поддерживать интеграцию дендритов, часто протяженностью более 1 см, и аксон, достигающий 100 см. В аксоне имеются непрерывные потоки, через которые клеточное тело направляет структурные и функциональные белки на периферию и получает обратные сигналы. Ортоградный транспорт бывает 2 видов: а) быстрый — 400 мм в день, идущий в обоих направлениях и транспортирующий связанные с мембраной белки и гликопротеиды, б) медленный — несколько миллиметров в день, транспортирующий сети микрофиламентов, микротрубочек, нейрофиламентов, как компонент "а" (0,1—2 мм в день), а также большой комплекс растворимых белков, как компонент "б" (2—4 мм в день). Ретроградный аксональный транспорт несет эндогенные (аминокислоты, фактор роста нервов) и экзогенные (токсин столбняка, вирус полиомиелита, простого герпеса, бешенства, лектин пероксидазы хрена и др.) субстанции от терминальных аксонов к клеточному телу со скоростью свыше 75 мм в день. Морфологические исследования аксонального транспорта в биоптатах двигательных веточек периферических нервов больных боковым амиотрофическим склерозом выявили уменьшение скорости ретроградного аксонального транспорта и, следовательно, связи терминального аксона с перикарионом [Bieuer A. et al., 1987]. В межреберных нервах больных АБС еще до развития признаков нейрональной дегенерации появляются изменения белков микротрубочек [Binet S. et al., 1988].
Улыраструктурные исследования проксимального аксона и аксонального бугорка мотонейронов переднего рога спинного мозга больных, умерших от бокового амиотрофического склероза [Sasaki S. et al., 1996], показали нарушение быстрого аксонального транспорта. Гладкий эндо-плазматический ретикулум теряет структуру: происходит скопление митохондрий, лизосом, Леви-подобных телец, эозино-фильных и гиалиновых включений, липофусциновых гранул, особенно в аксональном бугорке. Присутствие этих необычных структур является отражением дисфункции аксонального транспорта. Применительно к возможной этиологии АБС еще ранее выдвинута концепция "аксостаза" [Chou S., 1992]. Ней-ротоксические факторы путем ретроградного транспорта избирательно поражают нейрон, создавая феномен "суицидцального транспорта". Ухудшение медленного транспорта в аксоне сопровождается скоплением нейрофиламентов, набуханием проксимального аксона и последующей дистальнои аксональной атрофией, а также вторичной демиелинизацией, характерной для центральной дистальнои аксонопатии или "ретроградного умирания" — "dying back". Определенную значимость в развитии ранних морфологических изменений мотонейронов при АБС имеет теория аутоиммунитета [Smith R. et al., 1996], основанная на появлении антител к зарядам входа кальциевых каналов. Пассивный перенос фракций, содержащих иммуноглобулин, мышам вызывает изменения нервно-мышечных соединений, сходные с таковыми при спорадическом АБС. У животных эти изменения отражают расстройства внутриклеточного Са2+ гомеостаза, и раннее повреждение пластинчатого комплекса в мотонейронах в форме набухания и фрагментации. Иммуноглобулины от больных спорадическим боковым амиотрофическим склерозом вызывают зависимый от Са2+ апоптоз клеток вследствие оксидативных повреждений. Апоптоз, обусловленный иммуноглобулином от указанных больных, регулируется присутствием связанных белков, которые могут модулировать избирательную ранимость нейронов при спорадическом АБС.
2) Боковой амиотрофический склероз
Несмотря на более чем 100-летнее изучение, боковой амиотрофический склероз (БАС) остается фатальным заболеванием центральной нервной системы. Заболевание характеризуется неуклонно прогрессирующим течением с избирательным поражением верхнего и нижнего мотонейронов, что приводит к развитию амиотрофий, параличей и спастичности. До настоящего времени вопросы этиологии и патогенеза остаются невыясненными, в связи с чем не разработаны специфические методы диагностики и лечения этого заболевания. Рядом авторов отмечено повышение частоты встречаемости заболевания среди лиц молодого возраста (до 40 лет).
МКБ-10 G12.2 Болезнь двигательного неврона
ЭПИДЕМИОЛОГИЯ
Боковой амиотрофический склероз дебютирует в возрасте 40 – 60 лет. Средний возраст начала заболевания 56 лет. БАС - болезнь взрослых, и не наблюдается у лиц моложе 16 лет. Несколько чаще заболевают мужчины (отношение мужчины-женщины 1,6-3.0: 1).
БАС является спорадическим заболеванием и встречается с частотой 1,5 – 5 случая на 100 000 населения.
В 90% случаев БАС носит спорадический, а в 10% - семейный или наследственный характер как с аутосомно-доминантным (преимущественно), так и с аутосомно-рецессивным типами наследования. Клинические и патоморфологические характеристики семейного и спорадического БАС практически идентичны.
В настоящее время возраст является основным фактором риска при БАС, что подтверждается нарастанием заболеваемости после 55 лет, и в этой возрастной группе уже не наблюдается различий между мужчинами и женщинами. Несмотря на достоверную связь БАС с возрастом, старение является только одним из предрасполагающих факторов развития патологического процесса. Вариабельность заболевания как в различных возрастных группах, так и среди лиц одного возраста предполагает существование определённых факторов риска: дефицит, или наоборот, наличие определённых нейропротективных факторов, к которым в настоящее время относят: нейростероиды или половые гормоны; нейротрофические факторы; антиоксиданты.
Некоторые исследователи отмечают особо благоприятное течение заболевания у молодых женщин, что подтверждает несомненную роль половых гормонов, в особенности эстрадиола и прогестина, в патогенезе бокового амиотрофического склероза. Подтверждением этому являются: большая частота встречаемости БАС у мужчин до 55 лет (при этом у них отмечается более раннее начало и быстрое прогрессирование заболевания по сравнению с женщинами); с наступлением менопаузы женщины болеют также часто, как и мужчины; единичные случаи заболевания боковым амиотрофическим склерозом во время беременности. К настоящему времени существуют единичные работы по изучению гормонального статуса больных с боковым амиотрофическим склерозом, и ни одной, посвящённой определению концентраций гормонов у молодых пациентов.
Этиология заболевания не ясна. Обсуждается роль вирусов, иммунологических и метаболических нарушений.
В развитии семейной формы БАС показана роль мутации в гене супероксиддисмутазы-1 (Cu/Zn-супероксиддисмутазу, SOD1), 21q22-1 хромосома, выявлен также БАС, связанный с 2q33-q35 хромосомой.
Синдромы, клинически не отличимые от классического БАС, могут возникать в результате:
•опухоли большого затылочного отверстия
•спондилез шейного отдела позвоночника
•артериовенозная аномалия спинного мозга
•бактериальные - столбняк, болезнь Лайма
•вирусные - полиомиелит, опоясывающий лишай
Интоксикации, физические агенты:
•токсины - свинец, алюминий, другие металлы.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Симптомы очаговых поражений спинного мозга весьма вариабельны и зависит от распространенности патологического процесса подлинной и поперечной осям спинного мозга.
Синдромы поражения отдельных участков поперечного среза спинного мозга. Синдром переднего рога характеризуется периферическим параличом с атрофией мышц, иннервируемых поврежденными мотонейронами соответствующего сегмента - сегментарный или миотомный паралич (парез). Нередко в них наблюдаются фасцикулярные подергивания. Выше и ниже очага мышцы остаются незатронутыми. Знание сегментарной иннервации мышц позволяет довольно точно локализовать уровень поражения спинного мозга. Ориентировочно при поражении шейного утолщения спинного мозга страдают верхние конечности, а поясничного - нижние. Прерывается эфферентная часть рефлекторной дуги, и выпадают глубокие рефлексы. Избирательно передние рога поражаются при нейровирусных и сосудистых заболеваниях.
Синдром заднего рога проявляется диссоциированным нарушением чувствительности (снижение болевой и температурной чувствительности при сохранности суставно-мышечной, тактильной и вибрационной) на стороне очага поражения, в зоне своего дерматома (сегментарный тип расстройства чувствительности). Прерывается афферентная часть рефлекторной дуги, поэтому угасают глубокие рефлексы. Такой синдром обычно встречается при сирингомиелии.
Синдром передней серой спайки характеризуется симметричным двусторонним расстройством болевой и температурной чувствительности при сохранности суставно-мышечной, тактильной и вибрационной чувствительности (диссоциированная анестезия) с сегментарным распределением. Дуга глубокого рефлекса при этом не нарушается, рефлексы сохранены.
Синдром бокового рога проявляется вазомоторными и трофическими расстройствами в зоне вегетативной иннервации. При поражении на уровне CV- Т возникает синдром Клода Бернара-Горнера на гомолатеральной стороне.
Таким образом, для поражения серого вещества спинного мозга характерно выключение функции одного или нескольких сегментов. Клетки, расположенные выше и ниже очагов, продолжают функционировать.
По-другому проявляют себя поражения белого вещества, которое представляет собой совокупность отдельных пучков волокон. Эти волокна являются аксонами нервных клеток, расположенных на значительном расстоянии от тела клетки. Если повреждается такой пучок волокон даже на незначительном протяжении по длине и ширине, измеряемом в миллиметрах, наступающее расстройство функций охватывает значительную область тела.
Синдром задних канатиков характеризуется утратой суставно-мышечного чувства, частичным понижением тактильной и вибрационной чувствительности, появлением сенситивной атаксии и парестезии на стороне очага ниже уровня поражения (при поражении тонкого пучка эти расстройства обнаруживают в нижней конечности, клиновидного пучка - в верхней). Такой синдром встречается при сифилисе нервной системы, фуникулярном миелозе и др.
Синдром бокового канатика - спастический паралич на гомолатеральной очагу стороне, утрата болевой и температурной чувствительности на противоположной стороне на два-три сегмента ниже очага поражения. При двустороннем повреждении боковых канатиков развиваются спастическая параплегия или тетраплегия, диссоциированная проводниковая параанестезия, нарушение функции тазовых органов по центральному типу (задержка мочи, кала).
Синдром поражения половины поперечника спинного мозга (синдром Броун-Секара) заключается в следующем. На стороне поражения развивается центральный паралич и происходит выключите глубокой чувствительности (поражение пирамидного тракта в боковом канатике и тонкого и клиновидного пучков - в заднем); расстройство всех видов чувствительности по сегментарному типу; периферический парез мышц соответствующего миотома; вегетативно-трофические расстройства на стороне очага; проводниковая диссоциированная анестезия на противоположной стороне (разрушение спинно-таламического пучка в боковом канатике) на два-три сегмента ниже очага поражения. Синдром Броун-Секара встречается при частичных ранениях спинного мозга, экстрамедуллярных опухолях, изредка - при ишемических спинальных инсультах (нарушение кровообращения в сулько-комиссуральной артерии, снабжающей одну половину поперечного среза спинного мозга; задний канатик остается незатронутым - ишемический синдром Броун-Секара).
Поражение вентральной половины поперечника спинного мозга характеризуется параличом нижних или верхних конечностей, проводниковой диссоциированной параанестезией, нарушением функции тазовых органов. Этот синдром обычно развивается при ишемическом щипальном инсульте в бассейне передней спинальной артерии (синдром Преображенского).
Синдром полного поражения спинного мозга характеризуется спастической нижней параплегией или тетраплегией, периферическим параличом соответствующего миотома, параанестезией всех видов, начиная с определенного дерматома и ниже, нарушением функции тазовых органов, вегетативно-трофическими расстройствами.
Синдромы поражения по длинной оси спинного мозга. Рассмотрим основные варианты синдромов поражения по длинной оси спинного мозга, имея в виду полное поперечное поражение в каждом случае.
Синдром поражения верхних шейных сегментов (C -СV): спастическая тетраплегия грудино-ключично-сосцевидных, трапециевидных мышц (X пара) и диафрагмы, утрата всех видов чувствительности ниже уровня поражения, нарушение мочеиспускания и дефекации по центральному типу; при разрушении сегмента CI выявляется диссоциированная анестезия на лице в задних дерматомах Зельдера (выключение нижних отделов ядра тройничного нерва).
Синдром поражения шейного утолщения (CV- T): периферический паралич верхних конечностей и спастический - нижних конечностей, утрата всех видов чувствительности с уровня пораженного сегмента, расстройство функции тазовых органов по центральному типу, двусторонний синдром Клода Бернара-Горнера (птоз, миоз, энофтальм).
Синдром поражения грудных сегментов (T - TX): спастическая нижняя параплегия, утрата всех видов чувствительности ниже уровня поражения, центральное расстройство функции тазовых органов, выраженные вегетативно-трофические нарушения в нижней половине туловища и нижних конечностях.
Синдром поражения поясничного утолщения (L- S): вялая нижняя параплегия, параанестезия на нижних конечностях и в области промежности, центральное расстройство функции тазовых органов.
Синдром поражения сегментов эпиконуса спинного мозга (LV- S): симметричный периферический паралич миотомов LV- S (мышц задней группы бедер, мышц голени, стопы и ягодичных мышц с выпадением ахилловых рефлексов); параанестезия всех видов чувствительности на голенях, стопах, ягодицах и промежности, задержка мочи и кала.
Таким образом, при поражении всего поперечника спинного мозга на любом уровне критериями для топической диагностики являются распространенность спастического паралича (нижняя параплегия или тетраплегия), верхняя граница нарушении чувствительности (болевой, температурной). Особенно информативно (в диагностическом плане) наличие сегментарных нарушений движения (вялые парезы мышц, входящих в состав миотома, сегментарная анестезия, сегментарные вегетативные расстройства). Нижняя граница патологического очага в спинном мозге определяется по состоянию функции сегментарного аппарата спинного мозга (наличие глубоких рефлексов, состояние трофики мышц и вегетативно-сосудистого обеспечения, уровень вызывания симптомов спинального автоматизма и др.).
Сочетание частичного поражения спинного мозга по поперечной и по длинной оси на разных уровнях часто встречаются в клинической практике. Рассмотрим наиболее характерные варианты.
Синдром поражения одной половины поперечного среза сегмента СI: суббульбарная альтернирующая гемианалгезия, или синдром Опальского, - снижение болевой и температурной чувствительности на лице, симптом Клода Бернара-Горнера, парез конечностей и атаксия на стороне очага; альтернирующая болевая и температурная гипестезия на туловище и конечностях противоположной очагу стороны; возникает при закупорке ветвей задней спинномозговой артерии, а также при неопластическом процессе на уровне краниоспинального перехода.
Синдром поражения одной половины поперечника сегментов СV-ThI (сочетание синдромов Клода Бернара-Горнера и Броун-Секара): на стороне очага - синдром Клода Бернара-Горнера (птоз, миоз, энофтальм), повышение кожной температуры на лице, шее, верхней конечности и верхней части грудной клетки, спастический паралич нижней конечности, выпадение суставно-мышечной, вибрационной и тактильной чувствительности на нижней конечности; контралатерально-проводниковая анестезия (утрата болевой и температурной чувствительности) с верхней границей на дерматоме ThII-III.
Синдром поражения вентральной половины поясничного утолщения (синдром Станиловского-Танона): нижняя вялая параплегия, диссоциированная параанестезия (утрата болевой и температурной чувствительности) с верхней границей на поясничных дерматомах (LI- LIII), нарушения функции тазовых органов по центральному типу: вегетативно-сосудистые расстройства нижних конечностей; этот симптомокомппекс развивается при тромбозе передней спинальной артерии или ее формирующей большой радикуломедуллярной артерии (артерии Адамкевича) на уровне поясничного утолщения.
Инвертированный синдром Броун-Секара характеризуется сочетанием спастического пареза одной нижней конечности (на этой же стороне) и диссоциированного расстройства чувствительности (утрата болевой и температурной) сегментарно-проводникового типа; такое расстройство встречается при мелкоочаговых поражениях правой и левой половин спинного мозга, а также при нарушении венозного кровообращения в нижней половине спинного мозга при сдавлении крупной корешковой вены грыжей поясничного межпозвоночного диска (дискогенно-венозная миелоишемия).
Синдром поражения дорсальной части поперечного среза спинного мозга (синдром Уиллиамсона) обычно возникает при поражении на уровне грудных сегментов: нарушение суставно-мышечного чувства и сенситивная атаксия в нижних конечностях, умеренный нижний спастический парапарез с симптомом Бабинского; возможна гипестезия в соответствующих дерматомах, легкие нарушения функции тазовых органов; синдром описан при тромбозе задней спинальной артерии и связан с ишемией задних канатиков и частично пирамидных трактов в боковых канатиках; на уровне шейных сегментов изредка встречается изолированное поражение клиновидного пучка с нарушением глубокой чувствительности в верхней конечности па стороне очага.
Синдром бокового амиотрофического склероза (БАС): характеризуется постепенным развитием смешанного пареза мышц - снижается мышечная сила, наступает гипотрофия мышц, появляются фасцикулярные подергивания, и повышаются глубокие рефлексы с патологическими знаками; возникает при поражении периферических и центральных мотонейронов, чаше всего на уровне продолговатого мозга (бульбарный вариант бокового амиотрофического склероза), шейного (цервикальный вариант бокового амиотрофического склероза) или поясничного утолщений (люмбальный вариант бокового амиотрофического склероза); может быть вирусной, ишемической пли дисметаболической природы.
При поражении спинномозгового нерва, переднего корешка и переднего рога спинного мозга нарушается функция одних н тех же мышц, составляющих, миотом. При топической диагностике в пределах этих структур нервной системы учитывается сочетание паралича миотома с чувствительными нарушениями. При локализации процесса в переднем роге или по ходу переднего корешка нарушений чувствительности не бывает. Возможна лишь тупая неотчетливая боль в мышцах симпаталгической природы. Поражение спинномозгового нерва приводит к параличу миотома и присоединению нарушения всех видов чувствительности в соответствующем дерматоме, а также к появлению боли корешкового характера. Зона анестезии обычно меньше территории всего дерматома из-за перекрытия зон чувствительной иннервации смежными задними корешками.
Наиболее часто встречаются следующие синдромы.
Синдром поражения переднего корешка спинного мозга характеризуется периферическим параличом мышц соответствующего миотома; при нем возможна умеренная тупая боль в третичных мышцах (симпаталгическая миалгия).
Синдром поражения ствола спинномозгового нерва включает в себя симптомы поражения переднего и заднего спинномозгового корешка, т. е. имеются парез соответствующего миотома и нарушения всех видов чувствительности по корешковому типу.
Синдром поражения корешков конского хвоста (L - SV) характеризуется жестокой корешковой болью и анестезией в нижних конечностях, крестцовой и ягодичной областях, области промежности; периферическим параличом нижних конечностей с угасанием коленных, ахилловых и подошвенных рефлексов, нарушением функции тазовых органов с истинным недержанием мочи и кала, импотенцией. При опухолях (невриномах) корешков конского хвоста наблюдается обострение болей в вертикальном положении больного (симптом корешковых болей положения - симптом Денди-Раздольского).
Дифференциальная диагностика интра- или экстрамедуллярного поражения определяется по характеру процесса развития неврологических расстройств (нисходящий или восходящий тип нарушения).

[1], [2], [3], [4], [5]
Заболевания спинного мозга, во все времена, были достаточно частой проблемой. Даже незначительные участки поражения этойважнейшей структуры центральной нервной системы, может привести к очень печальным последствиям.
Спинной мозг
Это основная часть, наряду с головным мозгом, центральной нервной системы человека. Представляет собой продолговатый тяж длиной 41—45 см у взрослых. Он выполняет две очень важные функции:
- проводниковая — информация передается в двухстороннем направлении от головного мозга к конечностям, именно по многочисленным трактам спинного мозга;
- рефлекторная — спинной мозг координирует движения конечностей.
Заболевания спинного мозга, или миелопатии — это очень большая группа патологических изменений, разных по симптоматике, этиологии и патогенезу. Их объединяет только одно — поражение различных структур спинного мозга. На настоящий момент единой международной классификации миелопатий не существует. По этиологическим признакам, заболевания спинного мозга разделяют на:

- сосудистые;
- компрессионные, в том числе связанные с межпозвоночными грыжами и травмами позвоночного столба;
- дегенеративные;
- инфекционные;
- канцероматозные;
- воспалительные.
Симптоматика заболеваний спинного мозга очень разнообразна, так как он имеет сегментарное строение. К общим симптомам поражения спинного мозга можно отнести болезненность в области спины, усиливающуюся при физических нагрузках, общую слабость, головокружение. Остальные симптомы очень индивидуальны, и зависят от поврежденного участка спинного мозга.

Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Симптомы поражения спинного мозга на разных уровнях

При повреждении I и II шейного сегмента спинного мозга приводит к разрушению дыхательного и сердечного центра в продолговатом мозгу. Их уничтожение приводит в 99% случаев к летальному исходу пациента, за счет остановки сердца и дыхания. Всегда отмечается тетрапарез — полное отключение всех конечностей, а также большей части внутренних органов.
Поражение спинного мозга на уровне III—V шейных сегментов также крайне опасно для жизни. Иннервация диафрагмы прекращается, и возможно лишь за счет дыхательной мускулатуры межреберных мышц. При распространении повреждения не на всю площадь сечения сегмента, могут поражаться отдельные тракты, тем самым вызывая только параплегию — отключение верхних или же нижних конечностей. Повреждение шейных сегментов спинного мозга в большинстве случаев вызвано травмами: удар головой при нырянии, а также при ДТП.
При повреждении V—VI шейных сегментов, дыхательный центр остается сохранным, отмечается слабость мышц верхнего плечевого пояса. Нижние конечности по-прежнему остаются без движения и чувствительности при полном поражении сегментов. Уровень повреждения грудных сегментов спинного мозга несложно определить. Каждому сегменту соответствует свой дерматом. Сегмент T—I отвечает за иннервацию кожи и мышц верхней части груди и области подмышки; сегмент T—IV — грудные мышцы и участок кожи в области сосков; грудные сегменты с T—V по T—IX иннервируют всю область грудной клетки, а с T—X по Т—XII переднюю брюшную стенку. Следовательно, повреждение любого из сегментов в грудном отделе будет приводить к выпадению чувствительности и ограничение движения на уровне поражения и ниже. Отмечается слабость в мышцах нижних конечностей, отсутствие рефлексов передней брюшной стенки. В месте повреждения отмечается выраженная боль.
Что же касается повреждения поясничных отделов, то это приводят к выпадению движений и чувствительности нижних конечностей. Если очаг поражения расположен в верхних сегментах поясничного отдела, возникает парез мышц бедра, исчезает коленный рефлекс. Если затронуты нижние поясничные сегменты, то страдают мышцы стопы и голени.
Поражения различной этиологии мозгового конуса и конского хвоста приводит к нарушению функций тазовых органов: недержанию мочи и кала, проблемы с эрекцией у мужчин, отсутствию чувствительности в области половых органов и промежности.
Сосудистые болезни спинного мозга

К этой группе заболеваний относят инсульты спинного мозга, которые могут быть как ишемическими, так и геморрагическими. Сосудистые заболевания головного и спинного мозга имеют общую этиологию — атеросклероз. Основным отличием последствий этих заболеваний, является нарушение высшей нервной деятельности при сосудистых заболеваниях головного мозга, выпадение различных видов чувствительности и парезами мышц.
Геморрагический инсульт спинного мозга, или инфаркт спинного мозга, чаще встречаются у молодых людей в результате разрывов сосудов. Предрасполагающими факторами являются повышенная извитость, хрупкость и несостоятельность сосудов.
Чаще всего это возникает в результате генетических заболеваний или нарушений во время эмбрионального развития, что вызывает аномалии развития спинного мозга. Разрыв кровеносного сосуда может произойти на любом участке спинного мозга, и можно давать симптоматику только согласно пораженному сегменту. В дальнейшем, в результате перемещения сгустка крови с ликвором по субарахноидальным пространствам, возможно распространение участков поражения на соседние сегменты.
Ишемический инсульт спинного мозга возникает у лиц пожилого возраста, в результате атеросклеротических изменений сосудов. Инфаркт спинного мозга может вызвать не только поражение сосудов спинного мозга, но и аорты и её ветвей.
Как и в головном мозге, в спинном, могут возникать транзиторные ишемические атаки, которые сопровождаются временной симптоматикой в соответствующем сегменте.
Такие проходящие атаки ишемии в неврологии называют — перемежающаяся миелогенная хромота. Также выделяют как отдельную патологию синдром Унтерхарншайдта.

Перемежающаяся миелогенная хромота возникает во время длительной ходьбы или иных физических нагрузок. Проявляется во внезапном онемении и слабости нижних конечностей. После небольшого отдыха жалобы исчезают. Причиной этого заболевания являются атеросклеротические изменения сосудов в области нижних поясничных сегментов, в результате которых возникает ишемия спинного мозга. Болезнь следует дифференцировать с поражением артерий нижних конечностей, для чего проводят МРТ диагностику сосудов конечностей и аорты с контрастным веществом.
Синдром Унтерхарншайдта. Это заболевание впервые проявляется преимущественно в молодом возрасте. Вызвано васкулитами имальформацией сосудов вертебро-базиллярного бассейна. Синдромы поражения спинного мозга при этом заболевании: резко возникает тетрапарез, потеря сознания, которые исчезают через несколько минут.
Следует проводить диагностику с истерическими расстройствами личности и эпилептическим приступом.
Компрессионные поражения спинного мозга
Компрессия, или ущемление спинного мозга возникает по нескольким причинам:

- Позвоночные грыжи — образовавшимся грыжевым мешком происходит сдавливание сегмента. Чаще всего происходит не полное пережатие всего сегмента, а его рогов: передних, боковых или задних. Если происходит поражение передних рогов спинного мозга, то возникает снижение тонуса мышц и чувствительности на соответствующем сегменте или дерматоме, так как передние рога имеют чувствительные и двигательные волокна. При сдавливании боковых рогов, возникают нарушения вегетативной нервной системы на соответствующем сегменте. Проявления этой болезни многообразны: беспричинно расширяются зрачки, возникают потливость, перепады настроения, тахикардия, запоры, повышается уровень глюкозы в крови и артериальное давление. Зачастую при обращении к терапевтам с подобными жалобами, назначается симптоматическое лечение, и диагностический поиск направлен на пораженный орган. Только при появлении болей в спине, ставится верный диагноз после проведения МРТ. Сдавливание задних рогов приводит к частичной, или реже полной потере чувствительности, также на определенном сегменте. Диагностика в таких случаях не вызывает особых затруднений.
Лечение всех межпозвоночных грыж — хирургическое. Все нетрадиционные и традиционные консервативные методы лечения только на время спасают от симптомов заболевания. - Опухолевый процесс в спинном мозге или позвонках.

По причине возникновения выделяют следующие формы миелита:
- Вирусный миелит. Наиболее частыми возбудителями являются вирусы полиомиелита, герпеса, краснухи, кори, гриппа, реже гепатита и паротита. Неврологические симптомы многообразны и зависят от пораженных сегментов, и распространения инфекции.Общими симптомами для всех инфекционных поражений, являются повышение температуры тела, сильные головные боли и боли в спине, нарушение сознания, повышенный тонус мышц конечностей. Наибольшую опасность представляет вовлечение в инфекционный процесс шейного отдела спинного мозга. В ликворе, при проведении люмбальной пункции, обнаруживается большое содержание белка, нейтрофилов.
- Бактериальный миелит. Возникает при остром менингококковом менингите, в результате перемещения спинномозговой жидкости вместе с бактериями, а также, как последствия сифилиса. Менингококковый менингит спинного мозга протекает очень тяжело, с тотальным воспалением оболочек головного и спинного мозга. Даже на фоне современного лечения летальность остается достаточно высокой. В настоящее время отдаленные последствия и осложнения сифилиса встречаются достаточно редко, но по-прежнему имеют актуальность. Одно из таких осложнений — сухотка спинного мозга. Сухотка спинного мозга – это третичный нейросифилис, поражающий спинальные корешки и задние столбы, что ведет к утрате чувствительности на определенных сегментах.


Часто сталкиваетесь с проблемой боли в спине или суставах?
- У вас сидячий образ жизни?
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют Читать далее>>!
Читайте также:


