Что такое некроз позвоночника

У этого заболевания есть три названия. Первое – асептический некроз тел позвонков. Второе название – травматический спондилит. И, наконец, третье — болезнь Кюммеля – Вернея. Причём впервые это заболевание было описано немецким хирургом Германом Кюммелем ещё в позапрошлом веке.
Болезнь чаще всего диагностируется у молодых мужчин, а в зоне патологии оказывается один из позвонков, расположенный в грудной, реже в поясничной области. В основе – частичный асептический некроз губчатого вещества тела позвонка. Вызвано начало заболевания травмой, причём от момента травмы до первых симптомов может пройти несколько лет, поэтому пациент чаще всего не связывает одно с другим.
Асептический некроз, то есть разрушение тканей без участия микробов, происходит по трём причинам. Первая – это нарушение целостности артерий, которые питают спинной мозг. Вторая причина – это обширное кровоизлияние в области поражённого позвонка. И, наконец, третья причина – нарушение иннервации, что часто случается во время травмы.
В дальнейшем заболевание регрессирует само по себе – рассасываются омертвевшие ткани и создаются новые элементы. Однако из-за того, что больной позвонок всё время оказывается под напряжением и выполняет свои функции, он сильно сплющивается. Это может привести к серьёзному компрессионному перелому. Как правило, диагноз болезни Кюммеля ставится по рентгену, хотя может быть достаточно и внешнего осмотра спины, а также сбора подробного анамнеза.

Стадия острой травмы
Чаще всего заболевание развивается у тех, кто занимается тяжёлым физическим трудом. Причиной начала болезни становиться удар по спине, по поясничным или грудным позвонкам. Тут же чувствуется сильная боль, человек нередко теряет сознание. Болевой синдром без проявления каких-либо других признаков держится на протяжении 10 – 12 дней, причём не только ночью, но и днём. После этого боли исчезают, а рентгенограмма не показывает каких-то изменения в позвоночнике.
Стадия светлого промежутка
После периода травмы наступает вторая стадия, которая может длиться от 6 месяцев до нескольких лет. Здесь не предъявляется никаких жалоб, человек чувствует себя совершенно здоровым. Причём понять, какие изменения происходят в позвоночнике в этот период сложно. Связано это с тем, что пациенты никогда не обращаются к врачу, так как у них просто нет каких-либо жалоб.
Стадия рецидива

Через некоторое время на месте травмы снова появляются боли, меньшей интенсивности, чем те, что были в первой стадии. В некоторых случаях при осмотре можно выявить деформацию позвоночника в месте повреждения. К другим симптомам стоит отнести выступание остистого отростка, ограничение функции, боль при пальпации и нарушения в работе мышечной системы. Нередко пациент обращается к врачу уже тогда, когда начинает развиваться кифоз.
На рентгенограмме при третьей стадии отмечается сплющивание поражённого позвонка. При этом сплющивание может происходить как равномерно, так и по краям – больше справа или слева. Со временем позвонок может уменьшиться до трети своего размера.
Что касается структурных изменений, то они не обнаруживаются. При этом поражение сразу нескольких позвонков при травматическом спондилите – это большая редкость.
Диагностика заболевания
Диагноз может быть поставлен только на основании сочетания клинической картины и рентгенологического исследования. К тому же, только на основании этого исследования можно планировать тот или иной способ лечения. Если же в диагностике есть затруднения, то можно порекомендовать пациенту сделать КТ или МРТ исследования. Посмотреть результаты этих процедур при болезни Кюммеля можно на фото.
Обязательно проводится дифференциальная диагностика с такими заболеваниями, как:
- Деструктивный туберкулёзный спондилит.
- Посттифозный спондилит.
- Опухоли позвоночника.
Лечение
Основное лечение направлено на разгрузку позвоночника. При третьей стадии заболевания, а пациент обращается к врачу чаще всего именно в этот период, очень важно соблюдать постельный режим. Под область получения травмы, где начал появляться кифоз, желательно подкладывать валик.
После стихания болей обязательно ношение корсета, подобрать который поможет врач, лечебная гимнастика и массаж. Они необходимы для укрепления мускулов спины. Однако такое лечение не поможет увеличить объём движений в позвоночнике.
Наиболее характерной для этого заболевания Кюммель считал закономерную смену трех стадий. I стадия болезни Кюммеля развивается непосредственно после однократной травмы позвоночника, преимущественно его поясничного отдела, и выражается в острых болях, длящихся различный промежуток времени — от нескольких дней до нескольких недель. II стадию болезни Кюммеля представляет светлый период полного клинического благополучия, наступающий после I стадии и продолжающийся несколько месяцев. III стадия болезни Кюммеля характеризуется постепенно развивающимися болями в позвоночнике, достигающими значительной интенсивности и сопровождающимися умеренной деформацией в виде углового кифоза на уровне бывшего повреждения. Кюммель считал, что в I стадии заболевания, несмотря на грубую травму позвоночника, нет никаких клинических данных, свидетельствующих о переломе его, а III стадия является клиническим выражением компрессии тела одного позвонка, наступившей вследствие посттравматической рарефикации костной ткани под влиянием продолжающейся нагрузки.
Единичные патоморфологические исследования Шморля, относящиеся к III стадии болезни Кюммеля, позволили установить, что компрессия тела позвонка наступает вследствие асептического некроза его. Таким образом, была отброшена мысль о рарефикации тела позвонка в виде особой формы остеомаляции, как это предполагалось первоначально.
В дальнейшем это болезнь Кюммеля наблюдалась многими авторами, подтвердившими рентгенологически отсутствие перелома позвонка в I стадии, и частичный, постепенно прогрессирующий некроз тела его в III стадии.
Считается, что в основе этого заболевания лежит некроз губчатого вещества тела позвонка, развившийся в результате травматического повреждения его сосудов, или внутрикостного кровоизлияния. Компрессия некротизировавшегося тела позвонка наступает под влиянием обычной ежедневной нагрузки позвоночного столба. Однако патоморфологические наблюдения, накопившиеся в литературе, позволяют считать, что в основе асептического некроза лежит вначале нераспознанный перелом спонгиозного вещества тела позвонка с внутрикостным кровоизлиянием, но без повреждения замыкающих пластинок и без травматической компрессии. Такое повреждение тела позвонка осложняется асептическим некрозом с последующей компрессией только в том случае, если больной не получил необходимого лечения и сразу после ликвидации болей, вызванных острой травмой, вернулся к обычному образу жизни с постоянной нагрузкой позвоночника. Некроз тела позвонка этого происхождения подобен некрозу головки бедренной кости, наступающему после субкапитального вколоченного перелома шейки, если это повреждение остается нераспознанным и больной продолжает нагружать конечность.
Изолированное травматическое повреждение спонгиозного вещества тела позвонка обычно остается нераспознанным, так как клинически не только такие изменения, но даже явные компрессионные переломы иногда протекают настолько благоприятно, что до рентгенологического исследования создается впечатление об ушибе позвоночника без нарушения целости костной ткани. В то же время рентгенодиагностика таких изолированных повреждений спонгиозного вещества тела позвонка без перелома замыкающей пластинки также весьма трудна.
В настоящее время значительная часть повреждений, по-видимому, может быть установлена рентгенологически, иногда лишь посредством томографического исследования. Однако применение его поголовно у всех больных, перенесших ушибы позвоночника, вряд ли целесообразно, так как такие повреждения все же, несомненно, представляют большую редкость.
По-видимому, у большинства больных с болезнью Кюммеля некрозу и компрессии подвергается лишь небольшой участок тела позвонка. Поэтому рентгенологически обнаруживается деформация и уплотнение одного его отдела — переднего или бокового, что сопровождается умеренным искривлением позвоночника в виде кифоза или сколиоза. В дальнейшем происходит частичная перестройка некротизировавшегося участка тела позвонка и в то же время увеличение зоны некроза с нарастанием компрессии. Затем в патологический процесс вовлекается смежный диск — развивается и прогрессирует остеохондроз.
Болезнь Кюммеля, то есть асептический некроз тела позвонка у взрослого, несомненно, является тяжелым страданием, ограничивающим трудоспособность больного во всех профессиях, в которых труд требует постоянной, не только значительной, но и умеренной становой нагрузки. Однако обобщение большого опыта, показывает, что некроз тела позвонка у взрослого наблюдается значительно реже, чем это представлено в некоторых опубликованных работах и даже учебниках. Это заболевание, несомненно, развивается крайне редко.
Дегенеративно-дистрофическое поражение в форме частичного ограниченного некроза, по-видимому, вообще не возникает в позвоночнике. Такие единичные сообщения, вероятно, касаются неточной трактовки изолированного отторжения части лимбуса в период роста в результате прорыва узла Шморля между телом позвонка и точкой окостенения краевого канта.
Каждый человек в день рождения имеет в своем скелете 270 костей. Позже часть из них (это кости черепа, таза и позвоночника) сращивается и сохраняется порядка 205 штук. Все они объединены в одно целое при помощи суставов, связок и прочих соединений. Скелет это опора всего организма. Без полноценной костной системы человек не будет иметь возможности двигаться, да и просто стоять тоже. Следовательно опорная функция это важная способность жизнедеятельности.
Заболевания костей приводят к изменению походки, сложности при наклонах или поворотах, непосредственно деформации конечностей или позвоночника. Могут быть врожденными, приобретенными в следствие травмы, быть осложнением от перенесенного ранее заболевания. Подвержены ему все.
Что такое некроз кости
Нужно разобраться с темой некроз костей —, что это такое. Кость это ткань, требующая энергию. Если кровообращение будет нарушено или остановлено, произойдет отмирание, деформация и уничтожение ткани. Некрозу подвержены предплечья, колени, тазобедренные суставы, плечевые кости и лодыжки.
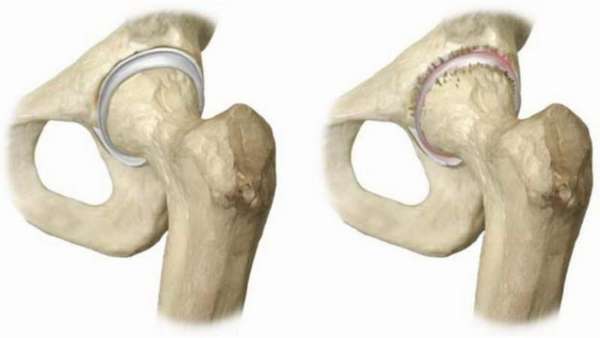
Называют асептическим некрозом его из за того, что заболевание проходит в отсутствие воспалительного процесса, без микроорганизмов-возбудителей. Его различия:
- полный (общий) некроз. При нем атрофируется кость целиком или почти целиком,
- неполный (частичный). Поражение происходит на каком-то пространстве,
- поверхностный (кортикальный). Отмирание происходит на поверхности кости,
- центральный (глубокий). Разрушается происходит глубоко внутри.
Некроз костной ткани обычно встречается у людей 25-45 лет. Стремительное прогрессирование заболевания приводит к утрате трудоспособности, если своевременно не диагностировать и не лечить его.
Причины некроза
При изменении снабжения костной ткани кровью, начинается некроз, который обычно наступает в следующих случаях:
- вследствие травмы. Перелом, ушиб или во время операции при повреждении сосудов механическим способом. Симптомы некроза проявляются не скоро —, через 1.5-2 года,
- длительный приём кортикостероидов. Этими препаратами лечат артриты, аллергические или аутоиммунные болезни. Их применение приводит к сужению кровеносных сосудов, и проблемам с питанием клеток кости, остеопорозу,
- нарушение метаболизма, лишний вес. При плохом питании процветает атеросклероз, когда наслоение холестерина в кровеносных сосудах ведет к их забиванию. В добавок, излишнюю нагрузку на нижние конечности влечет за собой лишний вес,
- плохие привычки и алкоголизм. Ведут к развитию атеросклероза,
- аутоиммунные заболевания. Для их лечения используется кортикостероиды, которые сужают стенки кровеносных сосудов, доводят их до истощения питания,
- заболевания позвоночника. При наличии межпозвоночной грыжи, происходит сдавливание нервных окончаний и сосудов, вследствие чего костная ткань не получает питание в полном объеме. Начинается аваскулярный некроз головки бедренной кости. Асептический некроз головки плечевой кости начнется при такой же ситуации в верхнем отделе позвоночника (шейный, грудной),
- прочие причины. Из за того, что асептический некроз сопровождается другими хроническими и острыми заболеваниями, то понять причины его появления не получается.
Болезнь встречается и у детей. Почему так происходит до конца не понятно. Зачастую развивается вместе с наследственным заболеванием при котором происходит недоразвитость позвоночника.
Классификация заболевания
Выделяются этапы:
- первый этап. От 0 до 6 месяцев. Ограничения двигательной функции нет, но разрушается губчатое вещество в самой кости, форма не меняется,
- второй этап —, стадия сдавленного перелома. Тоже продолжительность шесть месяцев. Из за увеличенной нагрузки на головку кости случается перелом балок костной ткани. Балки сминаются и начинается процедура деформации самой кости,
- третий этап —, стадия рассасывания. Протяженность около полутора лет. Осколки кости с мертвыми тканями перерабатываются крепкими клетками, поврежденные участки наполняются соединительной тканью. Подпитка клеток и тканей продолжает осуществляться и растут новые кровеносные сосуды. Но уже прерывается возможность роста шейки кости, что приводит к ее укорачиванию,
- четвертый этап —, конец. Соединительная ткань становится костной. Прерывается правильная структура костной ткани. Искажение и утолщение вертлужной впадины тазобедренного сустава (или любого другого) ведет к дезорганизации соединения кости с суставом.
Сколько займет времени и какова будет интенсивность каждой из четырех стадий напрямую зависит от возраста, здоровья в целом и физической подготовки каждого человека.
Немаловажную роль играет на каком из этапов была обнаружена болезнь и приступили ли к лечению.
Симптомы асептического некроза коленного сустава
Соединение большеберцовой и бедренной костей ноги с надколенником образуют коленный сустав. Сверху образована бедренная кость с утолщениями (мыщелки) и нижняя —, большеберцовая. Коленная чашечка (надколенник) играет роль ограничителя разгиба и находится спереди.
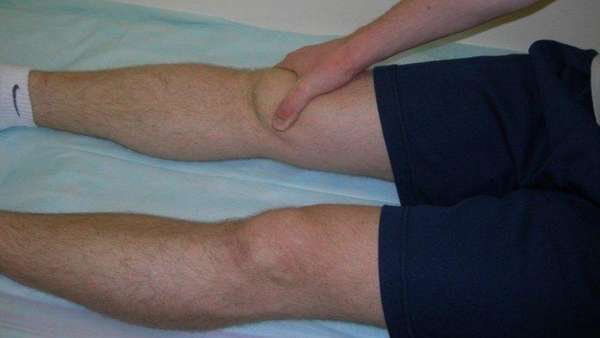
Клетки в костных тканях омертвевают, что приводит к их разрушению.
При данном некрозе болезнь протекает в три стадии со следующими симптомами:
- начальная (первая) стадия. Боль носит кратковременный характер, усиливающаяся от нагрузок. Иногда сопровождается отеканием коленного сустава,
- вторая стадия. Боль уже постоянная, хочется распрямить ногу, появляется хромота,
- третья стадия. В полость выходит суставная мышца, боль то средняя, то сильная, суставу сложно двигаться.
Большая часть пациентов с таким диагнозом это люди пенсионного возраста (80%), молодых всего около 20%.
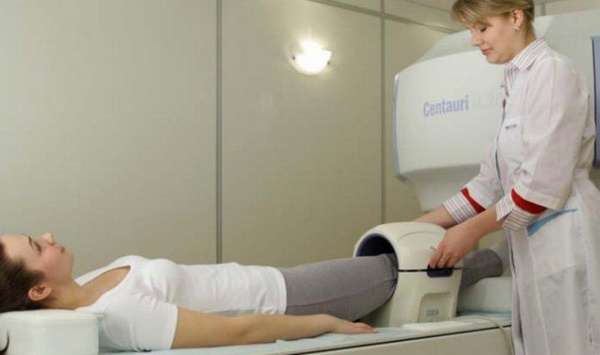
Диагностика заболевания
В 21 веке идет целенаправленное изучение этого заболевания. Изучаются причины развития болезни. Потому что, как правило, у большей части пациентов точный диагноз ставится аж через 10-15 месяцев с начала болезни.
Чтобы установить точный диагноз нужно провести диагностику. Симптомы и первые проявления зависят от конкретного места некроза. Этапы:
- врач первично делает осмотр, находит поврежденные суставы, уточняет силу мышц, их подвижность и локальные рефлексы,
- далее пациент отправляется на рентген. К сожалению показывает лишь последние стадии,
- прохождение магнитно-резонансная томографии. Это самый точный метод. При помощи ее некроз определяется на первых признаках отмирания костей. Недостаток ее в том, что процедура это дорогая и присутствует не в каждом лечебном учреждении,
- в процессе диагностирования некроза определяется показатель образования кости и уровни углеводного, минерального и жирового обмена.
Чтобы лечение было максимально эффективным важно быстро и верно обнаружить болезнь, дать ее точное название, а главное определить причину, по которой некроз «,пришел», к человеку.
Лечение асептического некроза коленного сустава
Главный залог терапии это оказание помощи больному вовремя. Врачи рекомендуют обращаться к медицинским работникам при первых признаках и недомоганиях, тогда остеонекроз коленного сустава или асептический некроз медиального мыщелка бедренной кости, или любой другой некроз можно будет вылечить.
При диагностировании у пациента заболевания асептический некроз коленного сустава лечение носит медикаментозные назначения и если не помогает, то используют хирургическое вмешательство.
В современной медицине используются два типа лечения:
- Консервативный.
- Хирургический.
К лечению медикаментами прибегают на первых порах. Чтобы избавиться от некроза используют:
- лекарства, улучшающие местное кровообращение (сосудистые),
- кальцийсодержащие препараты, для восстановления костной ткани (с тидроновой кислотой),
- витамин Д, повышающий прочность костей,
- препараты, способствующие восстановлению хряща и уменьшению воспалительных процессов, болевые ощущения,
- витамины группы В, чтобы восстановить здоровый синтез белка и усвоение магния,
- обезболивающее,
- для расслабления мышц, поврежденных конечностей, давая возможность нормализовать импульсы и кровоснабжение.
Чтобы полученный результат этого типа лечения закрепился показана лечебная физкультура, физиотерапевтические процедуры и медицинский массаж. Благодаря этому комплексу мер кости и ткани будут укрепляться и противостоять недугам в дальнейшем.
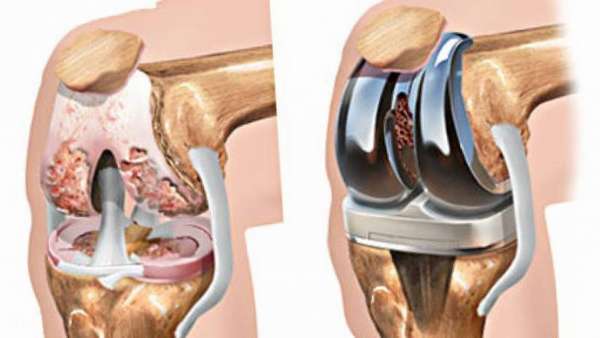
К сожалению, асептический некроз коленного сустава или некроз головки бедренной кости часто не диагностируется на ранних стадиях, когда консервативное лечение может помочь. Либо болезнь определилась рано, но медикаментозное лечение не оказало результата. Тогда остается лишь прибегнуть к способам хирургического вмешательства.
Оно бывает двух видов:
- эндопротезирование. В поврежденный сустав вставляется имплант (может быть искусственным или из собственных тканей больного),
- артродез. При такой операции окончания костей обрезаются и соединяются так, чтобы они могли срастись. Боль пройдет, но и подвижности сустава не будет. Делают такую операцию редко.
Порой только хирургические манипуляции помогут человеку избавиться от боли и дать возможность жить полноценно.
Лечение народными средствами могут использоваться только на первоначальной стадии болезни. Они не являются самодостаточными, а могут лишь дополнять консервативные методы лечения.
Что может помочь выздоровлению:
- скипидар. Он применяется как компресс для активизации кровоснабжения клеток кости,
- жир животных. Свиное сало или жир нутрии перетапливают в равных долях и намазывают больные суставы,
- капуста. Для создания нагрева делают компресс из капустного листа, смазанного медом.
Рецептом народной медицины огромное количество.
Диета
Пациент в период лечения и далее должен придерживаться принципов правильного питания, чтобы привести в норму свой обмен веществ и метаболизм в организме. Алкоголь запрещен.
При сбалансированном питании в организм человека попадают:
- хондропротекторы (омега3 жирные кислоты),
- минералы (магний, фосфор, фтор и прочее),
- витамины группы В.
Главное стараться, чтобы продукты поступали внутрь в свежем и сыром виде, без применения термообработки. Это сохранит витамины и минералы в виде, доступном для легкого усвоения.
Реабилитация
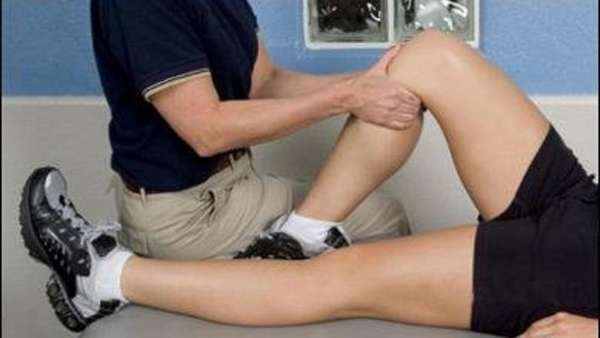
Ограничиваются физические нагрузки на заболевший сустав, но не целиком, чтобы не атрофировать его совсем и осложнить состояние. Применяются умеренные физические нагрузки под контролем врача. Показаны занятия лечебной физкультурой.
Назначается электростимуляция мышц, массаж.
Заключение
При своевременном обращении к врачу, некроз суставов в настоящее время это не приговор. Врач назначит квалифицированное лечение, согласно стадии заболевания, определит путь лечения: медикаментами или при помощи хирургической операции. Пациент может дополнить свое лечение народными средствами.
После выздоровление стоит продолжать соблюдать правильный образ жизни и здоровое питание, чтобы организм был способен противостоять любым болезням.
Болезнь Кальве — это редко встречающееся заболевание позвоночника, в основе которого лежит асептический (неинфекционный) некроз тела одного или двух находящихся в позвоночном столбе позвонков. Протекает с увеличивающимся болевым синдромом в области пораженного некротическим процессом позвонка. Характерно выпячивание остистого отростка пораженного позвонка, его болезненность при пальпации, напряжение паравертебральных мышц и ограничение подвижности позвоночника в этой области. Диагностируется по данным рентгенографии, КТ или МСКТ позвоночника. Основу лечения болезни Кальве составляет консервативная методика (ЛФК, массаж, специальный режим), при ее неэффективности проводится оперативное лечение.
МКБ-10
- Причины
- Патогенез
- Симптомы болезни Кальве
- Диагностика
- Лечение болезни Кальве
- Цены на лечение
Общие сведения
Болезнь Кальве (остеохондропатия тела позвонка, платиспондилия) носит свое название в память о впервые описавшем ее в 1925 году ученом. Наряду с болезнью Келера, болезнью Шляттера и болезнью Тиманна относится к группе заболеваний, именуемых остеохондропатиями. Болезнь Кальве наблюдается среди детей и подростков в возрасте от 2 до 17 лет, но наиболее часто у мальчиков в период от 4 до 7 лет. В наибольшем числе случаев протекает с поражением грудного позвонка, находящегося в самой высокой точке грудного кифоза и несущего самую большую нагрузку. Гораздо реже встречается асептический некроз позвонка в поясничном отделе. В отдельных случаях болезнь Кальве сопровождается некрозом сразу двух позвонков, как правило, расположенных рядом или через один здоровый позвонок.

Причины
Патогенез
Характеризующие болезнь Кальве некротические процессы, происходящие в теле позвонка, приводят к нарушению его прочной костной структуры. В результате под воздействием давления со стороны смежных позвонков он уплощается, а примыкающие к нему межпозвоночные диски утолщаются. Эти изменения отчетливо видны на рентгенограммах пораженного отдела позвоночника. Со временем в некротизирующемся позвонке происходит глубокая перестройка и начинается процесс восстановления костной структуры. Болезнь Кальве длится несколько лет. У перенесших ее пациентов наблюдается остаточные явления в виде незначительного снижения высоты позвонка и его легкой клиновидной деформации. В зрелом возрасте у них происходит ранее развитие остеохондроза в смежных с измененным позвонком межпозвоночных дисках.
Симптомы болезни Кальве
Патология обычно имеет малозаметное начало, которое в отдельных случаях может сопровождаться подъемом температуры от 37,2 до 38 °С. Основной жалобой пациентов, имеющих болезнь Кальве, является боль в спине. Болевой синдром может носить периодический характер. Зачастую он сопровождается иррадиацией боли в нижние конечности. Как правило, боль уменьшается и даже полностью исчезает в положении лежа и увеличивает свою интенсивность при физической нагрузке. Локализация боли соответствует области расположения пораженного позвонка. Усиление боли при физической активности приводит к тому, что имеющие болезнь Кальве дети избегают игр и прогулок, становятся малоподвижными и предпочитают лежать.
При осмотре в области пораженного позвонка обращает на себя внимание небольшое пуговчатое выпячивание его остистого отростка. Ощупывание и перкуссия в области некротизирующегося позвонка приводят к усилению болевого синдрома. Пальпация мышц в этой области выявляет их избыточное напряжение. Подвижность позвоночного столба в пораженной области ограничена. Во-первых это связано с выраженной болезненностью при движениях, а во-вторых обусловлено ограничивающим свободные движения мышечным напряжением. Следует отметить, что четкой корреляции между выраженностью симптоматики и степенью деструкции позвонка при болезни Кальве не наблюдается.
Диагностика
В некоторых случаях болезнь Кальве становится для травматолога-ортопеда или вертебролога случайной находкой, обнаруженной на рентгенограмме позвоночника. В диагностическом смысле рентгенография позвоночника наиболее информативна, если она проведена в боковой проекции. Для более детального изучения происходящих в позвонке изменений и с целью дифференциальной диагностики болезни Кальве пациента дополнительно обследуют при помощи МСКТ или КТ позвоночника.
В начале заболевания на снимках выявляется утолщение замыкательных пластинок и остеопороз центрального отдела тела измененного позвонка. Дальнейшее прогрессирование асептического некроза приводит к уменьшению высоты пораженного позвонка в среднем до ¼ его высоты в здоровом состоянии. При этом отмечается увеличение толщины межпозвоночных дисков, сверху и снизу примыкающих к неркотизирующемуся позвонку. Тело измененного позвонка больше сдавлено в переднем отделе, что выглядит на рентгенограмме как небольшая клиновидная деформация. Ширина его увеличена так, что тело позвонка выступает за пределы расположенных рядом с ним здоровых позвонков. Рентгенологически наблюдается зазубренность контуров тела уплощенного позвонка. Большая интенсивность изображения тела этого позвонка свидетельствует о развитии в нем некротических процессов.
Лечение болезни Кальве
Общепринято консервативное лечение, которое заключается в общеукрепляющих мероприятиях, разгрузочном режиме для позвоночника (постоянное горизонтальное положение пациента), проведении массажа, физиотерапии (магнитотерапия, рефлексотерапия) и лечебной физкультуры. Осуществляют реклинацию позвонка при помощи гипсовой кроватки. Контроль за результатами лечения производят каждые полгода путем рентгенологического исследования. После восстановления позвонка до 2/3 его высоты пациенту разрешают принимать вертикальное положение, но при этом он должен находиться в реклинирующем корсете. Консервативное лечение пациентов, имеющих болезнь Кальве, может занимать от 2 до 5 лет.
В случаях, когда болезнь Кальве прогрессирует, несмотря на проводимые консервативные мероприятия, показано хирургическое лечение. Его целью является остановка прогрессирующей деформации позвонка путем фиксации позвоночника. Однако следует учитывать, что проводимое хирургическое лечение не в состоянии полностью скорректировать имеющуюся деформацию позвонка и на 100% восстановить его функцию. Лечить болезнь Кальве можно при помощи нескольких хирургических методик: межтелового спондилодеза, фиксации пластинами или скобами и т. п. Через 3-4 недели после проведенного хирургического вмешательства пациенту разрешают понемногу находиться в вертикальном положении с обязательным ношением корсета.
Что такое некроз: причины некроза, симптомы, лечение некроза
Некроз – это процесс характеризующийся омертвением тканей в организме. Возникновение данного заболевания обусловлено влиянием как внешних, так и внутренних факторов, возникающих на фоне прогрессирующего опухолевого процесса, либо в послеоперационный период.

некроз симптомы и лечение
Причины некроза
• Различные травмы внутреннего или внешнего характера;
• Радиационное излучение;
• Ранения;
• Влияние аллергенов в организме;
• Сбой в процессе кровотока к органам, а так же к тканевому покрову организма;
• Воздействие патогенных микроорганизмов;
• Воздействие токсинов присутствующих в организме;
• Влияние химических веществ, которые могут проникнуть в организм путем приема лекарственных препаратов, либо в случае отравления;
• В результате прогрессирующих пролежней, либо язв в организме.
В медицине наблюдается определенная классификация данного заболевания, помогающая в установлении правильного диагноза в процессе диагностики.
Классификация некроза
• Прямая форма некроза, представляющая собой токсический, либо травматический процесс возникновения заболевания;
• Непрямая форма некроза, аллергического или ишемического характера.
• Колликвационный некроз. Данный процесс характеризуется нарушением функции сворачиваемости крови, сопровождается отечностью и вызывает процесс изменение тканевого покрова;
• Коагуляционный некроз. Данная форма характеризуется, процессом обезвоживая омертвевших тканей в организме. К данной форме так же относятся следующие проявления:
• Проявление казеозного некроза;
• Возникновение ценкеровского некроза;
• Проявление фибриноидного некроза в области соединительных тканей;
• Проявление жирового некроза.
Симптомы некроза
Данное заболевание имеет определенную симптоматику, которая значительным образом влияет на процесс диагностических процедур и лечебные мероприятия.
Основная симптоматика заболевания некроз:
• Ощущение онемения в конечностях;
• Появление чрезмерной бледности на коже, которая переходит к синему оттенку. Данный процесс обусловлен нарушением функционирования кровообращения;
• Функция чувствительности отсутствует;
• Появление судорог;
• Проблемы с функционированием опорно-двигательного аппарата, особенно в процессе ходьбы;
• Появляется ощущения холода конечностей;
• Образование прогрессирующих трофических язв.
При тяжелой стадии заболевания начинается нарушение функционирования основных органов, а так же центральной нервной системы и полный отказ работоспособности опорно-двигательного процесса. Появляются признаки анемии и болезни крови. Нарушается процесс обмена веществ, наступает истощение организма.
При каких болезнях может быть некроз?
Важно знать, что такое некроз перед началом диагностики данного заболевания. Некрозом называют необратимые процессы, при которых отмечается постепенное отмирание клеточной ткани либо отдельных участков органа. Некроз является конечным результатом разложения ткани в ещё живом и функционирующем организме.
Другое название некроза – гангрена (одна из разновидностей патологии). Развитие этого заболевания происходит непосредственно в кожных покровах, где существуют условия для атрофии. Другими словами, некроз будет в тех тканях, которые были повреждены.
Причины некроза могут быть разными. Развитие этого страшного заболевания происходит на участках организма с нарушенной циркуляцией крови. Причем это происходит на максимально удаленных тканях от основных сосудов, питающих организм кровью.
Гангрена может образоваться на фоне определенных заболеваний и состояний:
- физических – повышенных или сниженных температурных показателей, огнестрельного ранения, поражения током или радиоактивного облучения;
- биологических – патологий вирусной и бактериальной природы;
- аллергических – некоторых болезней инфекционно-аллергической природы, сопровождающихся фиброидным некрозом;
- сосудистых – инфаркта, являющегося в своем роде сосудистым некрозом, при котором нарушается циркуляция крови в организме;
- токсических – интоксикации всевозможными химикатами и токсинами, приводящей к повреждению тканей в организме, что иногда становится причиной некроза;
- трофоневротических – это приводит к формированию незаживающих язв, пролежней из-за иннервации в тканях и нарушения микроциркуляции кровотока.
Кроме того, развитие некроза возможно при сахарном диабете, а также при нарушении функций в спинномозговом канале либо крупных нервах.
Диагностика некроза
Определить наличие изменений в поверхностных тканях способен врач-гистолог, который знает, что такое некроз и какими симптомами он проявляется. Чтобы подтвердить диагноз, установленный при устном опросе и визуальном осмотре человека, назначается лабораторное исследование крови и образцов секрета, взятого из пораженного участка.
Если при диагностированном некрозе появились подозрения на газообразование, доктор назначает проведение рентгена. Для выявления некротических процессов внутри организма требуется более тщательная и обширная диагностика. В подобной ситуации требуется проведение следующих диагностических процедур:
· Рентгенологического исследования – используется, чтобы исключить наличие каких-либо иных патологий, которые сопровождаются схожей симптоматикой. Эта методика эффективна на начальной стадии развития болезни.
· Радиоизотопного сканирования – назначается в том случае, когда на рентгеновском снимке отсутствует точная информация. Перед началом процедуры пациенту вводится специальный раствор с содержанием радиоактивных элементов, благодаря которым удается рассмотреть на плёнке поврежденную ткань (из-за проблем в циркуляции крови этот участок будет явно виден).
· Компьютерной томографии – назначают при возникновении подозрений на развитие некротических процессов в тканях костей. Подобное исследование способствует выявлению кистозных полостей. Присутствие жидкостного секрета в них является свидетельством формирования заболевания.
· Магнитно-резонансной томографии – это высокоэффективная и безвредная диагностическая методика, которая позволяет определить наличие любой стадии и формы гангрены, а также наличие изменений в клеточной ткани.
Сухой некроз
Перед тем как начать лечение, нужно узнать, что такое сухой некроз и какими симптомами он сопровождается. Сухим (коагуляционным) некрозом называют процесс, возникающий на фоне свертывания, уплотнения, высыхания и преобразования тканевого белка в субстанцию творожистого характера.
Такая форма заболевания чаще всего не прогрессирует, она обычно развивается на определенном участке тела либо в органе. При сухом некрозе наблюдается постепенное подсушивание отмершей ткани, со временем образуется демаркационная линия, с помощью которой чётко отделяется погибшая ткань от жизнеспособной.
Кроме того, при такой форме заболевания некротизированные ткани уменьшаются в объёме. Этот процесс в медицине носит название мумификация. В этом случае пациента беспокоят сильные ишемические боли, кожные покровы становятся бледными, приобретают мраморную окраску, холодеют.
Также отмечаются такие симптомы некроза:
- нарушение пульсации;
- исчезновение чувствительности;
- возникновение чувства онемения.
Если некротический процесс затронул конечности, и болевой синдром продолжительный, существует вероятность развития спазма в коллатеральных ответвлениях артерий.
Некротические изменения распространяются от периферических областей вверх, что в результате приводит к закупорке сосудов. Изначально необходимо предотвратить заражение поврежденного участка, что подразумевает введение всевозможных жидкостей, предупреждающих развитие инфекционных процессов в тканях. Подобная форма гангрены представляет незначительный риск для жизнедеятельности пострадавшего, поскольку поражает лишь небольшую поверхность тела.
Формирование сухого некроза наблюдается у пациентов с более устойчивой иммунной системой. Болезнь развивается в кожных покровах, где много белков и мало жидкостей. Течение некроза не сопровождается проникновением болезнетворных бактерий. Также эта форма не развивается в качестве осложнения какого-то сопутствующего заболевания. Коагуляционная гангрена развивается на фоне проблем с кровообращением на определенной области тела. Нередко на фоне сухого некроза из-за недостаточной циркуляции крови и кислородного голодания, а также под влиянием всевозможных провоцирующих факторов наблюдается поражение почек, селезёнки, надпочечников.
Распространяется некроз по разным зонам:
- на фоне атеросклероза и артериального тромбоза формирование сухого некроза наблюдается на конечностях;
- при ожогах и обморожениях, а также при заболевании Рейно некротическим процессом оказываются затронуты пальцы;
- на фоне сыпного тифа поражаются кожные покровы.
Образование болезни связано с проблемами в питании кровью конкретного участка тела. К разновидностям коагуляционной гангрены причисляют анемический инфаркт, казеозную форму некроза на фоне туберкулёза, сапе. При подобной разновидности некроза погибшая клетка лишается ядра, хотя её линии остаются прежними ещё некоторое время.
Острый некроз коркового вещества почек
Острым некрозом коркового вещества в почках называют разрушительный процесс в корковых тканях, образующийся в результате нарушения функций в почечных артериолах. Из-за этого развивается хроническая почечная недостаточность.
Эту редкую болезнь чаще всего диагностируют:
- у младенцев сразу после рождения;
- у женщин во время вынашивания ребёнка;
- у рожениц на фоне послеродового сепсиса;
- после осложненной беременности.
Данная форма некроза сопровождается макрогематурией, болезненными ощущениями в поясничном отделе, лихорадкой, а также признаками, характерными для уремии. Возможно преобладание симптоматики заболевания, ставшего первопричиной формирования гангрены. Для определения проблемы врач может назначить МРТ, КТ, радиоизотопное исследование либо биопсию почек.
Летальность на протяжении года от этого заболевания наступает примерно в 20% случаев. Терапия заключается в устранении основной болезни и сохранении функциональности почек.
Острый некроз в корковом почечном веществе бывает очаговой либо диффузной формы. При двустороннем поражении артериол в почках разрушается корковая ткань и формируется почечная недостаточность. Это приводит к кальцификации корковой ткани. Но при этом повреждения юкстамедуллярной части корковой ткани, мозгового вещества и подкорковой области не наблюдаются.
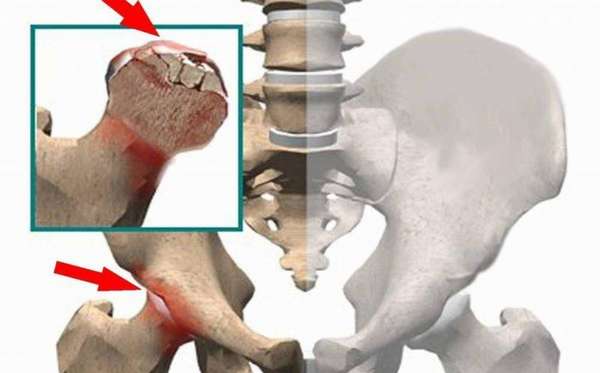
Асептический некроз головки бедренной кости
Многие пациенты не знают, что такое некроз головки бедренной кости. Асептическим некрозом головки бедра считается частичное отмирание костномозговой ткани в бедренной головке. Это приводит к нарушению питания кровью данного участка. В результате развивается локальный остеопороз и остеонекроз.
Рассмотрим симптомы некроза данного типа:
- возникновение нарастающих болей;
- ограниченная двигательная активность;
- проблемы в функционировании тазобедренной суставной ткани.
Эта болезнь иногда приводит к инвалидности пациента. Диагноз устанавливают, учитывая жалобы больного, данные осмотра, результаты рентгенологического исследования, МРТ, КТ, а также сцинтиграфии.
- приеме медикаментов;
- проведении физиотерапевтических процедур;
- лечебной физкультуре;
- ортопедических мероприятиях;
- корригирующей остеотомии.
Если головка сильно разрушена, прибегают к помощи эндопротезирования.
Бедренная кость разрушается непосредственно из-за локальной ишемии ткани вследствие формирования тромба из-за проблем с кровообращением. Причиной становится сосудистое заболевание либо внешнее сдавливание.
Образованию тромбов зачастую способствуют следующие факторы:
- Интоксикация – согласно статистике, в 65% случаев развитие АНГБК происходит на фоне алкоголизма, длительного приёма глюкокортикоидов и продолжительной химиотерапии.
- Наличие лучевых поражений – лучевой болезни, использования облучения в терапевтических целях.
- Проблемы с сосудами – наличие атеросклероза.
- Наличие заболеваний внутренних органов – панкреатита, почечной недостаточности, синдрома Кушинга.
- Заболевания кроветворной системы.
Среди других причин стоит отметить трансплантацию органов, онкологию, декомпрессионные патологии, аллергию.
По данным статистики, в 12-20% случаев диагностируют асептический некроз, сформировавшийся в результате неустановленных причин (идиопатический).
Некроз миоматозного узла
Некрозом миоматозного узла называют негативные последствия, проявившиеся после перенесенной миомы матки. Причиной становятся проблемы с васкуляризацией и питанием новообразования, из-за чего начинаются необратимые перемены в узловом формировании. При данной разновидности заболевания наблюдается тошнота, рвота, повышенная температура, напряжение переднего отдела брюшины, дизурия и задержка газов.
Чтобы определить гангрену миоматозного узла, врач проводит общий осмотр пациентки, а также исследует влагалище. Врач назначается ультразвуковое исследование органов малого таза и лапароскопию. В подобной ситуации в экстренном порядке проводится операция – консервативная миомэктомия, ампутация тела матки, гистерэктомия, пангистерэктомия.
Причина возникновения проблем с кровообращением в теле миоматозного узла кроется в:
- перегибе или перекручивании ножки новообразования;
- венозном застое;
- ишемии;
- образовании множественных тромбов в теле интрамуральных узлов.
Опухоль в матке в процессе увеличения в объёме способна стать причиной деформации или полного сдавливания сосудов, которые питают орган. Интрамуральные узлы нередко страдают от некротических и ишемических процессов при выраженных сокращениях миометрия в послеродовой период либо на фоне лечения средствами, способствующих сокращению маточной мускулатуры. У субсерозных опухолей часто есть тонкая, подвижная ножка, из-за чего узел перекручивается.
Некротический процесс в миоматозных узлах может начаться во время вынашивания малыша, так как в этот период повышен тонус сосудов. Из-за этого снижается артериальное кровоснабжение в миометрии и нарушается венозный отток. Кроме того, стоит учесть, что рост миоматозных узлов происходит одновременно с увеличением в размерах матки, когда женщина находится в положении. По этой причине беременные, у которых диагностирована миома матки, должны находиться под особым наблюдением у врача, так как существует вероятность образования гангрены в миоматозном узле.
Риск формирования данной патологии увеличивается при физических нагрузках (резких наклонах, поднятии тяжелых предметов, прыжках), после родов или абортов.
Лечение некроза
Лечебный процесс проводиться исключительно в условиях больничного стационара. Для эффективного лечения, требуется обязательно выявить причину и основную симптоматику данного заболевания. Лечебный процесс направлен на устранение причины, возбуждающей процесс образования омертвения тканей.
Проводиться медикаментозное лечение, в процессе которого назначается специальная терапия. Процесс терапевтических мероприятий представляет собой применение лекарственных препаратов, в том числе антибиотики, направленные на восстановление кровообращения в области пораженных тканей.
Некроз опасное заболеваний, которое может нанести непоправимый вред организму или даже привести к летальному исходу. Специалистами рекомендуется обращаться за медицинской помощью при первых проявлениях болезни, так как на ранней стадии можно вылечить некроз без каких-либо последствий.
Читайте также:


