Что такое лимбус позвонка
б) Визуализация limbus vertebra:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Небольшой кортикальный костный фрагмент, соответствующий размерам костного дефекта в области передне-верхнего края тела позвонка
• Локализация:
о Среднепоясничный отдел >> среднешейный отдел: О Передний край >> задний край
• Размеры:
о Небольшие (примерно 1-3 мм)
• Морфология:
о Небольшой неслившийся с основной массой тела позвонка костный фрагмент края тела позвонка:
- Поясничный LV: передне-верхний край >> задний край
- Шейный LV: передне-нижний край >> передне-верхний край
2. Рентгенологические данные:
• Рентгенография:
о Дети: рентгенонегативный дефект передне-верхнего угла тела позвонка:
- Сам фрагмент может быть невидим (не оссифицирован) о Взрослые: треугольный кортикальный костный фрагмент:
- По форме и размерам примерно соответствует форме и размерам донорского ложа тела позвонка
3. КТ при limbus vertebra:
• Костная КТ:
о Костный дефект тела позвонка, практически соответствующий размерам и форме кортикального фрагмента LV:
- Сам фрагмент и поверхность донорского ложа в подостром и отдаленном периоде обычно склерозированы
- У детей фрагмент может не визуализироваться (не оссифицирован)
о ± дегенеративные изменения позвоночника:
- Слегка выраженный кифоз
- Различная степень снижения высоты межпозвонковых дисков
4. МРТ при limbus vertebra:
• Т1-ВИ:
о Гипоинтенсивный костный фрагмент, обычно располагающийся в толще волокон передних связок позвоночника:
- Фрагмент обычно достаточно мал, однако при внимательном изучении сагиттальных срезов его все же можно обнаружить
- ± слегка выраженный кифоз
- ± снижение высоты диска
о Несколько гипоинтенсивный отек костного мозга (в остром периоде) прилежащих участков тела позвонка
• Т2-ВИ:
о Гипоинтенсивный костный фрагмент, обычно располагающийся в толще волокон передних связок позвоночника
о Гиперинтенсивное в режиме Т2 вещество диска продолжается между фрагментами в тело позвонка:
- Протрузии диска у взрослых могут характеризоваться гипоинтенсивным сигналом вследствие дегидратации диска на фоне дегенеративных его изменений, однако интенсивность сигнала вещества диска между фрагментами обычно соответствует таковой остальной части диска
• STIR:
о Слегка гиперинтенсивный сигнал отека костного мозга (в свежих случаях) прилежащих участков тела позвонка
о Обычно изменения аналогичны таковым в режиме Т2
5. Несосудистые радиологические исследования:
• Дискография: введенный в диск контраст распространяется между фрагментами в тело позвонка, что подтверждает диагноз
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Обычно достаточно стандартной рентгенографии в боковой проекции
• Протокол исследования:
о Одна только рентгенография уже позволяет поставить диагноз
о МРТ (при необходимости) в свежих случаях помогает выявить отек костного мозга и признаки воспаления
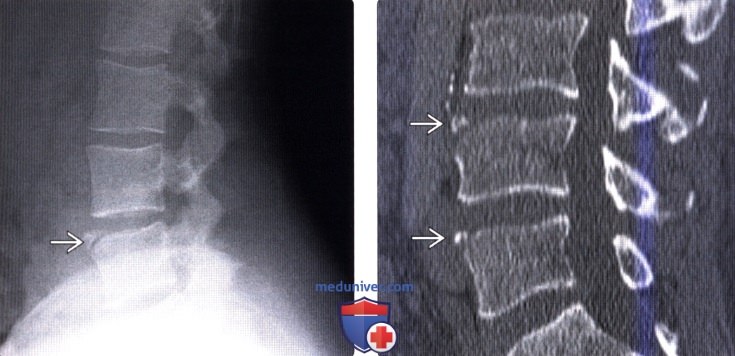
(Слева) Рентгенограмма позвоночника в боковой проекции: типичный достаточно крупный кортикальный фрагмент передневерхнего края L5 позвонка.
(Справа) КТ, сагиттальная проекция: четко отграниченные костные фрагменты в области передне-верхнего края L4 и L5 — типичная картина несросшегося с телом позвонка апофиза (limbus vertebra). Наиболее часто такая картина наблюдается в области передне-верхнего угла какого-либо одного позвонка. В области нижнего и заднего угла тела позвонка подобные изменения встречаются реже. 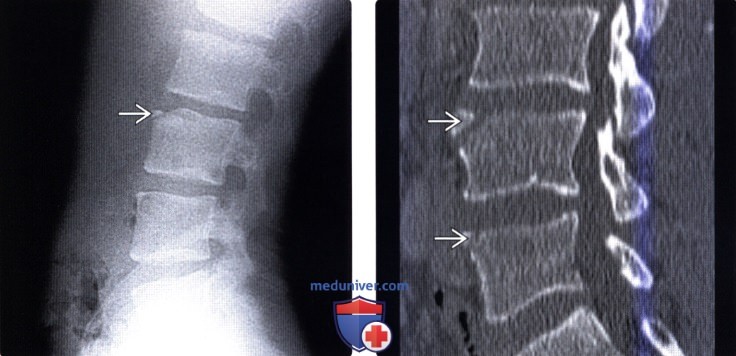
(Слева) Рентгенограмма в боковой проекции: типичный limbus vertebra у L3 позвонка. Треугольной формы фрагмент точно соответствует форме костного дефекта в области передне-верхнего угла тела L3.
(Справа) КТ, сагиттальная проекция: типичные фрагменты limbus vertebra у L4 и L5 позвонков — менее часто встречающаяся картина по сравнению с LV на одном уровне. Обратите внимание на то, что форма фрагментов примерно соответствует форме костных дефектов передне-верхнего края позвонков. 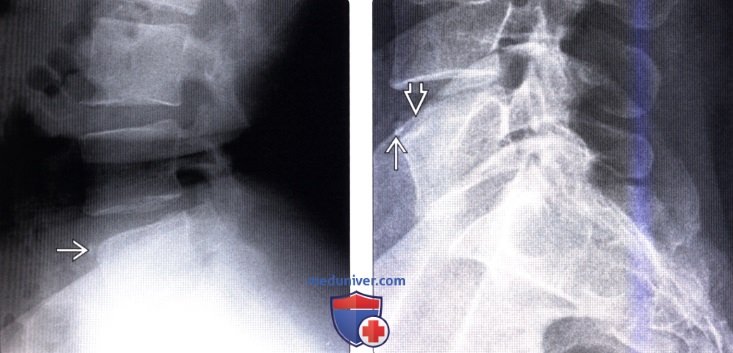
(Слева) Рентгенограмма в боковой проекции: небольшой кортикальный фрагмент, форма которого соответствует форме дефекта передне-верхнего края L5 позвонка.
(Справа) Сочетание limbus vertebra с передней грыжей Шморля. На рентгенограмме виден небольшой кортикальный фрагмент, размеры которого меньше размеров дефекта тела позвонка, образованного отделением апофиза тела позвонка и крупной грыжей Шморля, сформировавшейся позади него.
в) Дифференциальная диагностика limbus vertebra:
1. Свежий перелом тела позвонка:
• LV нередко ошибочно интерпретируется как свежий перелом тела позвонка
• При свежем переломе прицельно ищите изменения трабекулярной структуры костной ткани позвонка и отек окружающих мягких тканей
2. Грыжа Шморля:
• Грыжа Шморля обычно образуется в более центральных отделах замыкательной пластинки тела позвонка, тогда как LV характеризуется периферическим расположением
3. Фрагмент переднего остеофита тела позвонка:
• Перелом остеофита тела позвонка может напоминать LV
• Нет соответствия формы и размеров фрагмента дефекту тела позвонка
4. Кальцифицированная грыжа диска:
• Локализация обычно не характерна для LV
• Нет соответствующего фрагменту дефекта тела позвонка
г) Патология:
1. Общие характеристики limbus vertebra:
• Этиология:
о Верхняя и нижняя замыкательные пластинки развивающегося тела позвонка покрыты тонким и еще более истончающимся к периферии слоем хряща → хрящевая губа
о Энхондральная оссификация хрящевой губы начинается в возрасте 7-9 лет → образуется КА
о Внешние волокна фиброзного кольца диска (шарпеевы волокна) вплетаются в КА, фиксируя диск к позвонкам
о КА отделен от тела позвонка тонким слоем хряща до момента своего слияния с ним (в возрасте 18-20 лет):
- Пока это слияние не произошло, данная зона является относительно слабым местом на границе диск/тело позвонка
- LV формируется тогда, когда между КА и телом позвонка, пока еще не произошло их слияние, внедряется вещество пульпозного ядра диска, тем самым навсегда разделяя небольшой сегмент апофиза и тело позвонка
• Сопутствующие аномалии:
о Болезнь Шейерманна
о Узлы Шморля
• Причиной формирования является грыжа пульпозного ядра диска под кольцевидным апофизом тела позвонка (на границе хрящевого края замыкательной пластинки и костного края тела позвонка):
о Формируется до момента слияния апофиза с телом позвонка
о Апофиз остается отделенным от тела позвонка
• Чаще поражается передне-верхний край тела позвонка, что связано с разницей в размерах обращенных друг к другу поверхностей тел позвонков (верхняя дети, подростки
• Пол:
о М>Ж
• Эпидемиология:
о Частая рентгенологическая находка у взрослых, относительно реже - у детей
о Во многих случаях причиной развития клиники служит травма:
- LV чаще выявляется у активных, занимающихся спортом детей, о самом факте травмы ребенок может не помнить
3. Течение заболевания и прогноз:
• После постановки диагноза каких-либо дополнительных диагностических процедур не требуется:
о Симптомы обычно исчезают в течение нескольких месяцев или лет
• LV y некоторых пациентов можеттрансформироваться в переднюю грыжу Шморля
4. Лечение:
• Консервативное лечение:
о Анальгетики
о Физиотерапия
о Ограничение физической активности в острый период
• Хирургическое лечение не показано
е) Диагностическая памятка:
1. Следует учесть:
• LV является следствием старой травмы, полученной в период созревания костной системы
• У пациентов с LV необходимо исключить другие, более значимые в клиническом отношении причины боли в спине
2. Советы по интерпретации изображений:
• У взрослых диагноз LV поставить существенно проще, чем у детей
о Обнаружение характерного правильно сформированного треугольного костного фрагмента
• LV фрагмент по форме и размерам примерно соответствует размерам дефекта тела позвонка:
о Это помогает отличить LV от других похожих образований -кальцифицированного фрагмента диска или перелома остеофита тела позвонка
ж) Список литературы:
1. Mutlu V et al: Cervical limbus vertebra presenting as a hypopharyngeal mass. Spine J. 14(6): 1079-80, 2014
2. Yen Y et al: Giant limbus vertebra mimicking a vertebral fracture. QJM. ePub, 2014
3. Huang PY et al: Imaging features of posterior limbus vertebrae. Clin Imaging. 36(6):797-802, 2012
4. Chang CH et al: Clinical significance of ring apophysis fracture in adolescent lumbar disc herniation. Spine (Phila Pa 1976). 33(16):1750-4, 2008
5. Peoples RR et al: Whole-spine dynamic magnetic resonance study of contortionists: anatomy and pathology. J Neurosurg Spine. 8(6):501 -9, 2008
6. DePalma Ml et al: Nonspondylolytic etiologies of lumbar pain in the young athlete. Curr Sports Med Rep. 5(1):44-9, 2006
7. Shirado О et al: Lumbar disc herniation associated with separation of the ring apophysis: is removal of the detached apophyses mandatory to achieve satisfactory results? Clin Orthop Relat Res. (431): 120—8, 2005
8. Chen LH et al: Intervertebral disc herniation in adolescents. Chang Gung Med J. 27(1 ):22—8, 2004
9. Asazuma T et al: Lumbar disc herniation associated with separation of the posterior ring apophysis: analysis of five surgical cases and review of the literature. Acta Neurochir (Wien). 145(6):461-6; discussion 466, 2003
10. Mendez JS et al: Limbus lumbar and sacral vertebral fractures. Neurol Res. 24(2)4 39-44,2002
11. Mupparapu M et al: Radiographic diagnosis of Limbus vertebra on a lateral cephalometric film: report of a case. Dentomaxillofac Radiol. 31 (51:328-30, 2002
12. Bonic E E et aI: Posterior limbus fractures: five case reports and a review of selected published cases. J Manipulative Physiol Ther. 21 (4):281—7, 1998
13. Martinez-Lage JF et ai: Avulsed lumbar vertebral rim plate in an adolescent: trauma or malformation? Childs Nerv Syst. 14(3)431-4, 1998
14. Swischuk LE et al: Disk degenerative disease in childhood: Scheuermann's disease, Schmorl's nodes, and the limbus vertebra: MRI findings in 12 patients. Pediatr Radiol. 28(51:334-8, 1998
15. Talha A et al: Fracture of the vertebral limbus. Eur Spine J. 6(5):347—50, 1997
16. Henales V et al: Intervertebral disc herniations (limbus vertebrae) in pediatric patients: report of 15 cases. Pediatr Radiol. 23(8):608-10, 1993
17. Cao LB et al: Imaging study of lumbar posterior marginal intraosseous node. An analysis of 36 cases. Chin Med J (Engl). 105(10):866-9, 1992
18. Epstein NE: Lumbar surgery for 56 limbus fractures emphasizing noncalcified type III lesions. Spine. 17(12)4 489-96, 1992
19. Epstein NE et al: Limbus lumbar vertebral fractures in 27 adolescents and adults. Spine. 16(8):962-6, 1991
Редактор: Искандер Милевски. Дата публикации: 13.7.2019
Аннотация научной статьи по клинической медицине, автор научной работы — Каркашадзе Магда Зурабовна, Кузнецова Г. В., Панова М. М., Шмелёва Ю. И.
Авторы представляют редкий случай аномалии позвоночника в результате дефекта замыкательной пластинки тела позвонка Limbus vertebra (смещенный позвонковый апофиз). Диагноз установлен у подростка с жалобами на боли в поясничной области в результате проведенного дифференциального диагноза с переломом и воспалительными заболеваниями костной системы с вовлечением позвоночника . Окончательно идентифицировать данную патологию позволила магнитно-резонансная томография .
Похожие темы научных работ по клинической медицине , автор научной работы — Каркашадзе Магда Зурабовна, Кузнецова Г. В., Панова М. М., Шмелёва Ю. И.
LIMBUS VERTEBRA — VERTEBRAL BODY APOPHYSIS FRAGMENT ABLATION
The authors present a rare case of vertebral anomaly resulting from a defect in the endplate of the vertebral body Limbus vertebra (slipped vertebral apophysis). The diagnosis is established in an adolescent with complaints of lumbal pains with a fracture and inflammatory diseases of the skeletal system, involving the spinal column , on the basis of a differential diagnosis. Magnetic resonance imaging served for ultimate identification of this pathology.
Вопросы диагностики в педиатрии
М.З. Каркашадзе, Г.В. Кузнецова, М.М. Панова, Ю.И. Шмелёва
Научный центр здоровья детей, Москва, Российская Федерация
Limbus vertebra — отделение сегмента от апофиза тела позвонка
Каркашадзе Магда Зурабовна, кандидат медицинских наук, заведующая отделением МРТ НИИ профилактической педиатрии
и восстановительного лечения Научного центра здоровья детей
Адрес: 119991, Москва, Ломоносовский проспект, д. 2/62, тел.: (499) 134-10-65
Статья поступила: 15.11.2013 г., принята к печати: 24.02.2014 г.
Авторы представляют редкий случай аномалии позвоночника в результате дефекта замыкательной пластинки тела позвонка — Limbus vertebra (смещенный позвонковый апофиз). Диагноз установлен у подростка с жалобами на боли в поясничной области в результате проведенного дифференциального диагноза с переломом и воспалительными заболеваниями костной системы с вовлечением позвоночника. Окончательно идентифицировать данную патологию позволила магнитно-резонансная томография.
Ключевые слова: Limbus vertebra, позвоночник, рентгенография, магнитно-резонансная томография. (Педиатрическая фармакология. 2014; 11 (2): 86-87)
Рис. 1. Рентгенограмма поясничного отдела позвоночника: прямая и боковая проекции (стрелкой указан скошенный передний верхний угол тела L4 позвонка со смещенным костным фрагментом)
Пациент Н., 16 лет, обратился на прием к ортопеду с жалобами на боль в спине. Травму в анамнезе отрицает, однако считает, что боли в пояснице появились после того, как в летнем лагере пришлось нести тяжелый рюкзак на большое расстояние.
Для выявления причины болевого синдрома пациент был направлен на рентгенографию и магнитнорезонансную томографию (МРТ) поясничного отдела позвоночника (рис. 1).
На рентгенограмме в боковой проекции визуализируется скошенный передний верхний угол тела L4 позвонка со смещенным костным фрагментом треугольной формы. Край фрагмента примерно соответствует размеру дефекта близлежащего позвонка.
МРТ поясничного отдела позвоночника была проведена на МР-томографе Signa HDх 1,5T с применением импульсных последовательностей Т1-, Т2- и STIR (Short TI Inversion Recovery, инверсия-восстановление) в трех проекциях: сагиттальной, коронарной и аксиальной (рис. 2).
На Т1-ВИ (рис. 2А) визуализируется дефект переднего верхнего угла тела позвонка L4 и мелкий апофизарный
M.Z. Karkashadze, G.V. Kuznetsova, M.M. Panova, Y.I. Shmelyova
Scientific Center of Children's Health, Moscow, Russian Federation
Limbus Vertebra — Vertebral Body Apophysis Fragment Ablation
The authors present a rare case of vertebral anomaly resulting from a defect in the endplate of the vertebral body — Limbus vertebra (slipped vertebral apophysis). The diagnosis is established in an adolescent with complaints of lumbal pains with a fracture and inflammatory diseases of the skeletal system, involving the spinal column, on the basis of a differential diagnosis. Magnetic resonance imaging served for ultimate identification of this pathology.
Key words: Limbus vertebra, spinal column, radiography, magnetic resonance imaging.
(Pediatricheskaya farmakologiya — Pediatric pharmacology. 2014; 11 (2): 86-87)
Рис. 2. Магнитно-резонансная томография поясничного отдела позвоночника
Примечание. А — Sag Ti-ВИ, дефект переднего верхнего угла тела позвонка L4 и мелкий апофизарный фрагмент спереди от дефекта, Б — Sag Т2-ВИ, гипоинтенсивный сигнал от пульпозного ядра межпозвонкового диска L3-L4, проникающий под краевой дефект апофиза тела L4 позвонка, В — Sag в импульсной последовательности инверсия-восстановление (STIR).
фрагмент спереди от дефекта; субхондральные дегенеративные изменения L4 позвонка.
На Т2-ВИ (рис. 2Б) виден гипоинтенсивный сигнал от пульпозного ядра межпозвонкового диска L3-L4, проникающий под краевой дефект апофиза тела L4 позвонка.
ДИАГНОЗ И ОБСУЖДЕНИЕ
Таким образом, жалобы пациента и характерная МР-картина в виде костного фрагмента у передневерхнего края тела позвонка, пролабирование диска между фрагментом и телом позвонка и отсутствие признаков отека костного мозга позволили установить диагноз Limbus vertebra (смещенный позвонковый апофиз).
Limbus vertebra — дефект замыкательной пластинки тела позвонка — впервые был описан в 1927 г. Х. Г. Шморлем. Данная аномалия чаще затрагивает поясничную область, но может встречаться и в шейном отделе позвоночника.
Limbus vertebra возникает в результате проникновения пульпозного ядра межпозвонкового диска в поврежденную замыкательную пластинку и приводит к отделению треугольного костного фрагмента от края апофиза (рис. 3). Дефект в основном проявляется в переднем верхнем крае тела позвонка, но может быть выявлен и в нижнем углу и в заднем крае.
Интерес представленного наблюдения состоит в том, что, как правило, клинически Limbus vertebra
Рис. 3. Схема формирования Limbus vertebra
никак не проявляется, однако иногда у пациентов возникает боль. Болевой синдром и обнаруженный при исследованиях костный фрагмент приводят к необходимости проведения дифференциальной диагностики с переломом. Хочется подчеркнуть, что отсутствие на МР-изображениях аномального сигнала от костного мозга, а именно повышение интенсивности сигнала в STIR и его снижение в Т1-ВИ, исключают возможность острого перелома.
При отсутствии клинической симптоматики Limbus vertebra не требует лечения, и прогноз благоприятный.
1. Dae-yong Kim et al. Anterior cervical disc herniation presenting as instability and minimal dysphagia: a case report. Korean J Spain. 2010; 7 (4): 272-275.
2. Jeffrey S. Ross et al. Diagnostic Imaging: Spine. 1 ed. Amirsys. 2004; 1: 1-82.
3. Forbes K. et al. Self-Assessment Colour Review of Neuroimaging. Manson Publishing. 2010.
ПЕДИАТРИЧЕСКАЯ ФАРМАКОЛОГИЯ /2014/ ТОМ 11/ № 2
Топографическая анатомия позвоночника – общие данные.
Область позвоночного столба простирается от затылочной кости до копчика и разделяется на 4 отдела: шейный, грудной, поясничный, крестцовый и копчиковый. Позвоночный столб – сложное костное образование, состоящее из 33-34 позвонков, межпозвонковых дисков и связочного аппарата. 7 позвонков принадлежит шейному отделу, 12 – грудному, 5 – поясничному, 5 – крестцовому и 4-5 – копчиковому. По передней и задней поверхностям тел позвонков и дисков проходят передняя и задняя продольные связки (ligg. longitudinales anterius et posterius). Передняя тянется от нижней поверхности затылочной кости до крестца, прикрепляясь к телам позвонков. Задняя также начинается от затылочной кости, но прикрепляется не к телам позвонков, а прочно срастается с дисками, образуя в этих местах расширения. Остистые отростки образуют костный гребень (crista mediana), хорошо заметный у худощавых людей. Между остистыми отростками позвонков и углами ребер с обеих сторон расположены два боковых желоба (sulci laterales), в которых проходят мышцы, выпрямляющие туловище (m. erector spinae). В позвоночнике имеются изгибы во всех отделах. В шейном и поясничном отделах кривизна изгибов направлена кпереди (лордозы), в грудном и крестцово-копчиковом – кзади (кифозы). См. рис.1.
Рис.1. Строение позвоночника
Строение межпозвонкового диска.
Межпозвонковый диск располагается между двумя смежными поверхностями тел позвонков и представляет довольно сложное анатомическое образование. Сложность строения обусловлена своеобразным комплексом выполняемых функций. Межпозвонковому диску присущи 3 основные функции: функция соединения и удержания друг около друга смежных тел позвонков, функция полусустава, обеспечивающая подвижность тела одного позвонка относительно другого, и наконец функция амортизатора, предохраняющего тела позвонков от постоянной травматизации. Эластичность и упругость позвоночника, его подвижность и способность выдерживать значительные нагрузки в основном определяются состоянием межпозвонкового диска. Все указанные функции может выполнять только полноценный, не подвергшийся изменениям межпозвонковый диск.
Краниальная и каудальная поверхности двух смежных тел позвонков покрыты кортикальной костью только в периферических отделах, где кортикальная кость образует костный кант-лимбус. Остальная поверхность тел позвонков покрыта слоем плотной спонгиозной кости, получившей название замыкательной пластинки тела позвонка. Костный кант-лимбус приподнимается над замыкательной пластинкой, как бы обрамляя ее.
Межпозвонковый диск состоит из двух гиалиновых пластинок, фиброзного кольца и пульпозного ядра. Каждая из гиалиновых пластинок плотно прилежит к замыкательной пластинке тела позвонка, равная ей по величине и как бы вставлена в нее наподобие повернутого в обратном направлении часового стекла, ободком которого является лимбус.
Пульпозное ядро представляет собой желатиноподобную массу, состоящую из небольшого числа хрящевых и соединительнотканных клеток и волокнообразно переплетающихся набухших соединительнотканных волокон. Периферические слои этих волокон образуют своеобразную капсулу, ограничивающую желатинозное ядро. Это ядро оказывается заключенным в полость, содержащую небольшое количество жидкости, напоминающей синовиальную.
Фиброзное кольцо состоит из плотных соединительнотканных пучков, расположенных вокруг желатинозного ядра и переплетающихся в различных направлениях. Фиброзное кольцо содержит небольшое количество межуточного вещества и единичные хрящевые и соединительнотканные клетки. Периферические пучки фиброзного кольца тесно примыкают друг к другу и внедряются в костный кант-лимбус тела позвонка. Волокна фиброзного кольца, расположенные ближе к центру, располагаются более рыхло и постепенно переходят в капсулу желатинозного ядра. Вентральный (передний) отдел фиброзного кольца более прочен, чем дорсальный (задний).
Следует помнить, что все элементы межпозвонкового диска – гиалиновые пластинки, пульпозное ядро и фиброзное кольцо – структурно тесно связаны между собой.
Как уже было отмечено, межпозвонковый диск участвует в движениях, осуществляемых позвоночником. Суммарная амплитуда движений во всех сегментах позвоночника довольно значительна. Вследствие этого межпозвонковый диск сравнивают с полусуставом (Lushka, Schmorl, Junghanns). Пульпозное ядро в этом полусуставе соответствует суставной полости, гиалиновые пластинки – суставным концам, а фиброзное кольцо – суставной сумке.
Каждый межпозвонковый диск несколько шире соответствующего тела позвонка и в виде валика выстоит вперед и в стороны.
Пульпозное ядро благодаря своему тургору оказывает постоянное давление на гиалиновые пластинки смежных позвонков, стремясь отдалить их друг от друга. В то же время мощный связочный аппарат и фиброзное кольцо стремятся сблизить смежные позвонки, противодействуя пульпозному ядру межпозвонкового диска. Вследствие этого величина каждого отдельного диска и всего позвоночника в целом непостоянна, а зависит от динамического ядра и связочного аппарата двух смежных позвонков. Так, после сна желатинозное ядро приобретает максимальный тургор и высота позвоночного столба нарастает за счет раздвижения тел позвонков. К концу дня, особенно после становой нагрузки, тургор пульпозного ядра уменьшается, и позвонки сближаются. По данным А.П.Николаева суточные колебания величины позвоночного столба достигают 2 см.
Рис.2. Воздействие на позвоночник становой нагрузки и распределение ее на диск.
Этиология и патогенез дискогенного остеохондроза.
Остеохондроз – наиболее тяжелая форма дегенеративно-дистрофического поражения позвоночника, в основе которого лежит дегенерация позвоночного диска с последующим вовлечением тел позвонков, межпозвоночных суставов, связочного аппарата. Клинически проявления остеохондроза в зависимости от локализации сводятся к статическим, неврологическим, вегетативным и висцеральным расстройствам. Проблема дискогенного остеохондроза изучается на протяжении более ста лет. Долгое время неврологи и нейрохирурги считали единственным субстратом заболевания корешки и спинной мозг. В настоящее время существует ряд теорий, объясняющих причину возникновения остеохондроза.
Инфекционная теория. В последнее время весьма доказательна роль инфекции в развитии межпозвонкового остеохондроза. Особое место занимают хронические инфекции (грипп, туберкулез, сифилис). Однако, применение антибиотиков в практике нецелесообразно, т.к. морфологическим субстратом патологии являются полирадикулярные изменения, т.е. проявление воспаления в виде отека и болевого симптома (люмбаго).
Ревматоидная теория. При ревматизме происходит изменение химизма основного вещества диска и поражение его клеточных элементов, в патологический процесс при данной этиологии вовлекаются сразу несколько сегментов позвоночника.
Аутоиммунная теория. Доказана роль аутоиммунизации рядом серологических тестов, т.е. выявлялось увеличение количества антител к ткани межпозвоночного диска.
Травматическая теория. Доказывается следующими моментами:
- излюбленная локализация остеохондроза (нижнешейный и нижнепоясничный отделы позвоночника) соответствуют сегментам, несущим максимальную нагрузку;
- нередки случаи ДО после однократной травмы;
- ДО получил наибольшее распространение среди лиц, занимающихся тяжелым физическим трудом;
- воспроизведение ДО возможно в эксперименте при помощи механических факторов.
Роль травматических факторов в этиологии ДО составляет 85% случаев (Stary, 1964).
Аномалии развития позвоночника.
Инволютивная теория. Существует предположение, что причиной заболеваний межпозвонкового диска являются его преждевременное старение и изношенность. Причины старения – утрата регенерации, недостаточное диффузное питание, избыточные нагрузки, обезвоживание диска или же его первичная функциональная неполноценность (болезнь Шейерманна-Мау, или юношеский кифоз).
Мышечная теория. Господствовала в 20-30-е гг. прошлого столетия, согласно данной теории ДО вызывается контрактурой паравертебральных мышц, однако позже выяснилось, что это является не причиной, а следствием заболевания.
Эндокринная теория. В настоящее время никем не доказана.
Если причину возникновения ДО порой установить нельзя, то патогенез его изучен достаточно хорошо.
Вначале происходит дегенерация пульпозного ядра, которое обезвоживается и разволокняется, тургор уменьшается и наконец исчезает. На диске появляются трещины, в которые проникают образующиеся секвестры и растягивают наружные слои кольца. Кольцо выпячивается в позвоночный канал. Далее дегенерация распространяется на тела смежных позвонков. Проникновение части диска в губчатое вещество тела позвонка носит название грыжи Шморля. Возникает подобие артроза по типу первично-хрящевой формы, которое может перетекать в некроз. Костная ткань позвонка в силу регенерации разрастается, замыкательная пластинка склерозируется, образуются т.н. краевые остеофиты. Если фактор нагрузки продолжает действовать, то процесс вскоре становится необратимым, соединительная ткань замещает кольцо и ядро, далее разрушаются все элементы диска.
Клиническая картина поражений межпозвонковых дисков неоднотипна и зависит от локализации воздействия патологии на спинной мозг и корешки.
Стадии воздействия грыжи на корешок:
По субъективным данным первое место занимает ишалгия – боли разной степени интенсивности, характерны для первой и второй стадии. Второе место занимают расстройства чувствительности в связи со сдавлением чувствительного корешка. Третье место занимают вегетативные расстройства – сдавление симпатических волокон, особенно в грудном отделе, где их собственно больше всего (проявляются дискинезией, псевдоангинальными приступами, висцеральными болями, сосудистыми изменениями). Чаще всего соматические и вегетативные симптомы переплетаются.
Особое значение имеют т.н. бессимптомные грыжи, т.е. те, которые никогда не проявляются клинически (15% случаев – Andrea, 1929).
Максимальное число ДО наблюдается в возрасте 30-50 лет. После 50 лет клинические симптомы резко уменьшаются в связи с фибротизацией диска. Т.о. если симптомы ДО не начали проявляться до 50 лет, то они вряд ли возникнут в пожилом возрасте.
Общие принципы хирургического лечения остеохондроза позвоночных дисков.
ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ. Лечение пояснично-крестцовых радикулитов и грыж путем ламинэктомии давало неплохие результаты. Удаляется хрящевой узел экстра- и интрадурально.
Применяется фасетэктомия – вскрытие межпозвонкового отверстия путем удаления суставных отростков с целью выявления латеральных грыж. Методика основана на ликвидации компрессии (в норме соотношение межпозвонкового отверстия и диаметра корешка 1,5-1,8 : 1 – Бирючков, 2005). Увеличивая расстояние, добиваются купирования неврологических расстройств.
Задняя декомпрессия – операция разгрузки корешка – иссекается гипертрофированная желтая связка, применялась редко.
Радикулотомия (ризотомия) – пересечение заднего чувствительного корешка нерва, применяется при спаянии нерва с грыжей, грубых необратимых изменениях самого корешка.
Операция выскабливания диска (Dandy, 1942) – после удаления грыжи через отверстие в фиброзном кольце острой ложечкой или щипцами выскабливают пульпозное вещество и гиалиновые пластинки с целью профилактики рецидива. Выскабливание применяется когда сама грыжа не обнаружена, но имеет место ее клиника.
Задний спондилодез – укладывание аутотрансплантата из большеберцовой или подвздошной кости в виде распорки между остистыми отростками с целью фиксации. Аутотрансплантат вставляется в зарубки между двумя соседними остистыми отростками.
Межтеловый спондилодез – фиксация тел позвонков. После удаления грыжи и выскабливания диска в отверстие в фиброзном кольце вводится аутотрансплантат из гребня подвздошной кости.
Х.М.Шульман производил протезирование быстротвердеющим полиуретаном и добился обнадеживающих результатов. Современная наука шагнула дальше: производится протезирование настоящими хондроцитами человека, что получило весьма широкое применение в России.
Передний спондилодез – методика доступа для радикального удаления патологического очага (сзади, через позвоночный канал выполнить тотальную дискэктомию в принципе невозможно).
ДО проявляется у каждого второго жителя России в разных возрастах. Операции по удалению межпозвонковых грыж составляют 50% нейрохирургических операций. В оперативном лечении нуждается до 45% больных ДО. Главнейшими проблемами лечения являются частые рецидивы патологии и довольно значительное снижение качества жизни больного. Современное развитие нейрохирургии позвоночника направлено на уменьшение травматизации, совершенствовании операционного инструментария, методик проведения, развитие нейроэндоскопии, внедрение КТ и МРТ.
Список использованной литературы.
- Жулев Н.М. – Остеохондроз позвоночника, 1999.
- Юмашев Г.С., Фурман М.Е. – Остеохондрозы позвоночника, 1984.
- Островерхов Г.Е. – Оперативная хирургия и топографическая анатомия, учебник.
- Поленов А.Л. – Основы практической нейрохирургии, 1954.
- А.А.Михневич – Неврологическое проявление грыж межпозвонковых дисков, клиника, диагностика, лечение, 1997.
Читайте также:


