Что такое костное вещество позвонка
В связи с доступностью современных методов исследования (магнитно-резонансная и компьютерная томография) люди стали чаще проводить их в профилактических целях. Заключение после прохождения диагностики может удивить простого обывателя – туда включается подробное описание изменений. Так как самая распространённая проблема в последнее время – это остеохондроз позвоночника, то люди часто сами себе назначают рентгенологическое обследование позвоночного столба.
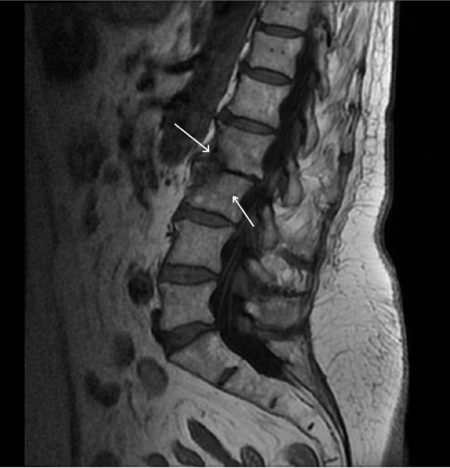
Что такое отёк костного мозга?

Сам по себе такой механизм возникнуть не может, поэтому в его основе всегда лежит другое заболевание. Но патологические процессы в костной ткани проходят по одному сценарию, так как являются защитной реакцией организма:
- Позвонок состоит из губчатой костной ткани в центре, и окружающей её компактной и плотной оболочки. Вместе они придают позвоночнику необходимую прочность и жёсткость, сочетающуюся с гибкостью. Губчатое вещество играет роль амортизатора, не позволяя позвонку разрушаться при прыжках и падениях.
- Различные патологические процессы, возникающие в этом отделе, приводят к ослаблению этой функции кости. Костные балки начинают разрушаться, что приводит к повреждению мелких сосудов, проходящих в промежутках между ними.
- Из их просвета начинает выходить кровь, которая вне сосудистого русла сразу вызывает местный воспалительный процесс. Он может проходить без участия микробов, так как травма стенки сосуда запускает реакции воспаления.
- В тело позвонка начинает поступать тканевая жидкость, содержащая лейкоциты и защитные белки. Они начинают постепенно уничтожать повреждённую кость, чтобы заменить её рубцом.
- Процессы роста соединительной ткани и провоцируют отёк костного мозга, который наблюдается весь период болезни и восстановления.
Губчатая костная ткань тела позвонка является органом кроветворения, содержащим красный костный мозг, поэтому важно своевременно выяснить причину болезни.
Причины отёка костного мозга
Так как процесс является типичным для поражения позвоночника, то в его основе могут лежать несколько заболеваний. Все они в итоге приводят к повреждению сосудов, что провоцирует отёк губчатой сердцевины позвонка. Исход и последствия состояния также зависят от причины, вызвавшей этот симптом.
Например, травма вызывает внезапное повреждение, которое человек может перенести без неприятных симптомов. Произойдёт лишь небольшое сотрясение ткани – контузия, признаки которой исчезнут уже через несколько недель. А воспаление или остеохондроз имеет неуклонно прогрессирующий характер. Изменения при них с течением времени будут лишь прогрессировать, вызывая появление новых рентгенологических изменений.

После прекращения воспалительного процесса жидкость начинает интенсивно рассасываться, что приводит к исчезновению признаков на рентгеновских снимках.
Это заболевание имеет возрастной характер – с течением лет позвоночный столб человека постепенно изнашивается. Первоначально повреждаются лишь мягкие ткани – хрящевые межпозвоночные диски и связки. Сначала дефекты замещаются соединительной тканью – рубцом, но она оказывается не подходящей для позвоночника. Разрушительный процесс постепенно приводит к её замещению плотной костной мозолью.
Изменение подвижных качеств позвоночника приводит к развитию вялого воспаления в поверхностных слоях кости. Это происходит в результате последовательных механизмов, происходящих в позвонке:
- Постепенное разрушение межпозвоночного диска приводит к резкому повышению нагрузки на костную ткань.
- В норме мягкий хрящ принимает на себя все удары, происходящие во время движений человека.
- На поздних стадиях он замещается плотной рубцовой и костной тканью, что приводит к уменьшению его толщины.
- После этого всю нагрузку берёт на себя губчатая кость позвонка, которая длительно не выдерживает эту функцию.
- Её поверхностные слои начинают разрушаться, что приводит к развитию воспаления. Оно вызвано самим организмом, чтобы быстрее восстановить повреждённую ткань.
- Так как человек постоянно двигается, то процессы восстановления не успевают закончиться. Это приводит к формированию отёка, который в этом случае является признаком хронического воспаления.
В отличие от микробного отёка костного мозга, поражающего центр позвонка, в этом случае изменения располагаются в поверхностных слоях кости.
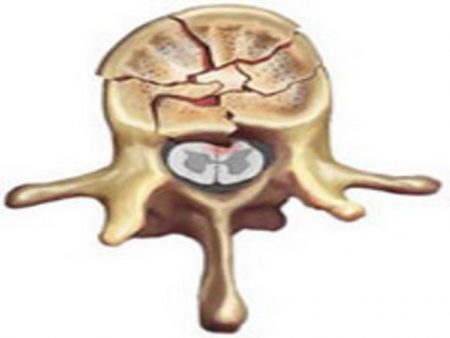
Любое повреждение позвоночника вызывает ответное действие со стороны организма. Чаще всего на практике встречаются межпозвоночные грыжи, вывихи и компрессионные переломы позвонков. Из перечисленных повреждений только последнее поражает именно губчатую костную ткань. При этой травме происходит сильное давление на тело позвонка, что приводит к его раздавливанию.
В отличие от других причин, при травме сразу появляются острые симптомы, заставляющие человека обратиться к врачу. Быстрое развитие признаков не позволяет развиться стойким изменениям в кости:
- Резкое сжимание позвонка, возникающее в результате травмы, в первую очередь повреждает его внутреннюю часть. Губчатое вещество кости менее прочное, поэтому удар приводит к разрушению его перегородок.
- Кровеносные сосуды проходят через эти перегородки, поэтому их повреждение вызывает развитие кровоизлияния.
- Излившаяся кровь начинает сворачиваться, что приводит к развитию воспалительной реакции. Организм пытается уничтожить тромб, заменив его соединительной тканью – рубцом.
- Одновременно начинается восстановление травмированной кости – тоже с образованием мягкого рубца.
- Сочетание этих процессов приводит к распространению воспаления на окружающие ткани, что способствует появлению симптомов. Возникает боль, отёк и повышение температуры в области перелома.
Отёк костного мозга в этом случае является важным диагностическим признаком при отсутствии видимого перелома, так как указывает на повреждение кости.
Диагностика и лечение
Чтобы заподозрить наличие отёка костного мозга позвонка, врачу необходимо найти связь хотя бы с одной из перечисленных причин. Для этого доктор использует методики осмотра, которые включают функциональные пробы с нагрузкой. Когда повреждение позвоночника подтверждается, то используются лучевые методы диагностики. Они позволяют оценить характер заболевания, а также выбрать правильную тактику лечения:
- Обзорная рентгенография даёт представление о соотношении костей в позвоночнике, но выявить она может лишь грубые повреждения. На обычном рентгеновском снимке порой сложно увидеть даже трещину в кости. Для повышения эффективности метода используют разные положения больного – проекции.
- Компьютерная томография (КТ) идеально подходит для выявления повреждений костного аппарата позвоночника. Серия спиральных снимков создаёт трёхмерную модель позвоночного столба, что позволяет увидеть даже минимальные переломы. Но отёк тканей на КТ увидеть очень сложно, так как она почти не отражает состояние мягких тканей.
- Магнитно-резонансная томография является самым информативным методом исследования, так как позволяет описать свойства мягких тканей. Так как отёк вызван воспалительной реакцией, то он будет отлично виден в различных режимах этого исследования. МРТ позволяет описать его размеры и расположение, чтобы назначить адекватное лечение в будущем.
После подтверждения диагноза (вне зависимости от причины) осуществляется разгрузка позвоночника. Это позволяет уменьшить давление на повреждённую кость, чтобы создать оптимальные условия для её восстановления. Для этого используются различные лечебные корсеты – они поддерживают определённый участок позвоночника, уменьшая нагрузку на него. Их жёсткость выбирается в зависимости от объёма травмы, а также от активности пациента.
Завершают лечение методами физиотерапии, которые позволяют улучшить кровообращение. Электрофорез и лазер на область позвоночника ускоряют рассасывание отёка в костной ткани.

- Общая характеристика
- Механизм развития
- Причины
- Разновидности
- Симптомы
- Лечение
- Видео по теме
Костный мозг – это важнейший орган, расположенный внутри костей и выполняющий кроветворную функцию. Его еще называют красным или кроветворным мозгом. Кроме того, костный мозг является частью иммунной системы.
Только в костном мозге человека содержатся стволовые клетки, сходные по своему строению с эмбриональными. Они отличаются тем, что могут самообновляться и образовывать новые стволовые клетки, которые способны встраиваться (дифференцироваться) в почти любых органы и ткани.
Общая характеристика
Значительный объем костного мозга содержат кости таза, ребер, грудины и черепа. Он имеется также внутри крайних отделов длинных трубчатых костей рук и ног, заканчивающихся суставными головками крупных сочленений: коленного, плечевого, тазобедренного сустава и голеностопа.
Внутренние эпифизарные части вмещают губчатое вещество с рыхлой, ячеистой структурой – трабекулами и костными балками. Именно в них и размещается костный мозг. Красный кроветворный мозг есть также в полости каналов костей конечностей – бедренной, большой берцовой и др. В телах позвонков его сравнительно немного.
Отек костного мозга позвонков встречается достаточно часто и может протекать в латентной, бессимптомной форме или иметь смазанную клиническую картину. Как правило, он выявляется случайно, в ходе обследования по поводу другой болезни, когда человек проходит магнитно-резонансную томографию.
В большинстве случаев скопление воспалительного экссудата (жидкости) в костном мозге обусловлено травмами и инфекционными процессами, которые приводят к воспалению суставных оболочек.
Несмотря на относительно небольшое содержание мозгового вещества в позвоночных костях, трабекулярный отек позвонков способен спровоцировать серьезные последствия. Основным из них является подавление работы иммунитета и практически молниеносное развитие аутоиммунных патологий – в частности, ревматизма.
Механизм развития
Отек костного мозга позвоночника – это рентгенологический термин, описывающий изменения в позвонке. Визуально определить признаки отечности невозможно, поскольку они маскируются симптомами основной патологии.

Другими словами, отек костного мозга представляет собой лишь следствие реакций, возникающих и распространяющихся из других частей позвоночника. При этом позвонок поражается в самом центре, где находится трабекулярная ткань: она оснащена разветвленной сетью кровеносных сосудов, что и вызывает выраженный воспалительный процесс.
Изолированно такое воспаление появиться не может, его способно вызвать только основное заболевание. Однако сам механизм формирования отека один и тот же, так как он является защитной реакцией организма.
Каждый из позвонков состоит из трабекулярной (губчатой) ткани в центре, окруженной компактным веществом. Благодаря такой структуре позвоночнику обеспечивается необходимая прочность в комбинации с гибкостью.

Трабекулярная ткань исполняет роль амортизатора, предотвращая разрушение позвонков при толчках и ударах, которые возникают во время ходьбы, бега, прыжков и падений. Если в позвоночно-двигательном сегменте начинают развиваться патологические процессы, амортизационная функция позвоночных костей ослабевает.
Костные балки постепенно разрушаются, повреждая проходящие рядом с ними мелкие капилляры и сосуды. В сосудистый просвет попадает кровь, которая за пределами сосудистого русла моментально вызывает воспаление.
Воспалительная реакция может протекать как при участии инфекционных агентов, так и без них. В последнем случае процесс запускается травмой сосудистой стенки: внутрь позвонка начинает поступать жидкость с лейкоцитами и защитными белками, которые в совокупности работают на уничтожение поврежденной кости и заменяют ее рубцовой тканью. Именно рост соединительной ткани вызывает отечность костного мозга, наблюдаемый параллельно с основным заболеванием.
В результате скопления жидкости позвонок набухает, и постепенно отечность распространяется на соседние ткани, включая субарахноидальное пространство и корешки спинномозговых нервов.
Некоторые врачи-травматологи называют трабекулярные отеки гематомой, что не совсем верно. Гематома – это ограниченное скопление крови из-за повреждения сосудов, а отек – скопление жидкости, чаще воспалительной, в околопозвоночных тканях. И гематома, и отек провоцируют набухание губчатого вещества и костного мозга, но механизм их развития абсолютно разный.
Причины
Наиболее распространенная причина отечности костного мозга – это механические травмы и повреждения позвонков. В этом случае говорят о первичном отеке, который возникает после ушиба, падения или прямого удара позвоночника.
В телах позвонков формируются гематомы, из поврежденных сосудов просачивается кровь и лимфа, оказывающие дополнительное давление на губчатое костное вещество. Как правило, первичные отеки не выходят за пределы пораженных позвонков, но в отдельных ситуациях способны распространяться на мышцы, связки и мягкие ткани.
Причиной вторичных отеков становятся инфекционно-воспалительные и дегенеративно-дистрофические болезни в позвонках, дисках и других паравербебральных (околопозвоночных) структурах. Выявление причины имеет первостепенное значение, поскольку от этого зависит лечебная тактика.
Вторичный отек костного мозга может развиваться на фоне:
- инфекций позвоночного столба – остеомиелита, спондилита, костного туберкулеза, спондилодисцита. Особую опасность представляет остеомиелит, при котором возле костного мозга появляются гнойные очаги, и происходит накопление гнойной жидкости;
- воспаления в фасеточных суставах, соединяющих позвонки – остеоартрита;
- дегенеративно-дистрофических патологий – в частности, остеохондроза, спондилолистеза и межпозвоночных грыж.
Практика показывает, что чаще всего причиной отека костного мозга позвоночника являются компрессионные переломы тел позвонков, которые повреждают именно губчатое вещество костей. Под действием приложенной силы позвонок фактически раздавливается, что вызывает острые симптомы, однако не дает развиться стойким изменениям в кости.
Механизм развития травматического отека:
- позвонок резко сжимается, и первой под удар попадает его центральная часть с губчатой тканью как наименее прочной. Костные перегородки разрушаются;
- повреждаются проходящие в перегородках сосуды, и возникает кровоизлияние;
- вышедшая из сосудов кровь начинает сворачиваться, что ведет к развитию воспаления;
- организм пытается растворить тромб, заместив его соединительной (рубцовой) тканью. Одновременно с этим стартует восстановление поврежденной кости с образованием той же рубцовой ткани;
- воспаление переходит на окружающие ткани, и в результате появляется боль, отечность и повышение температуры кожи в месте перелома.
Разновидности
Отеки костного мозга классифицируются в зависимости от причины своего развития на несколько видов:
- асептический – возникающий на фоне дегенерации позвоночных структур;
- травматический – обусловленный механическими травмами, воздействием химических веществ;
- реактивный – образуется под влиянием латентных (бессимптомных) либо вялотекущих воспалительных процессов, включая аллергические реакции;
- перифокальный – виновником отечности становится доброкачественная или злокачественная опухоль;
- инфекционный – причина в бактериальной, грибковой, вирусной инфекции, включая туберкулез костей. В редких случаях отечность бывает вызвана хроническими гельминтозами и жизнедеятельностью простейших.
В соответствии с еще одной классификацией, отеки могут быть субхондральными (подхрящевыми) и трабекулярными. Трабекулярная разновидность поражает губчатую ткань, субхондральный отек костного мозга обусловлен скоплением жидкости в подхрящевом пространстве, непосредственно под межпозвоночными дисками.
Стоит отметить, что травмы нередко вызывают временное, проходящее повреждение, которое далеко не всегда вызывает характерную симптоматику. По сути, происходит лишь незначительное сотрясение позвоночника – контузия. Контузионный отек спадает спустя несколько недель, чего нельзя сказать о воспалительных или асептических отеках. Поражения на фоне дистрофических и воспалительных процессов будут только усугубляться.
Симптомы
Клинические проявления отека костного мозга зачастую отсутствуют, из-за чего его диагностируют слишком поздно, когда уже есть осложнения. Первым, а нередко и единственным, признаком является болевой синдром. Однако источник боли не там, где болит, а немного ниже.
То есть боль возникает по восходящему принципу и локализуется на несколько сантиметров выше места поражения. Такая особенность связана с тем, что разбухший позвонок давит на расположенные выше спинномозговые корешки и мягкие ткани.
При отсутствии своевременного лечения в патологический процесс вовлекается спинной мозг, что влечет за собой возникновение неврологической симптоматики. В запущенных случаях отек спинного мозга позвоночника сопровождается:
- нарушением работы иммунной системы;
- компрессией спинного мозга, вплоть до спинального шока;
- сдавлением кровеносных сосудов, расстройством кровообращения и сердечной деятельности;
- проблемами с дыханием;
- параличом.
При поражении шейного отдела не исключено развитие водянки головного мозга – гидроцефалии, повышения внутричерепного давления, повреждения нервов, иннервирующих глазные мышцы.
Поскольку костный мозг является органом иммунной системы, отек практически всегда вызывает снижение чувствительности организма к действию аллергенов и токсинов. В связи с этим у пациента могут возникать разные аллергические реакции, простуды, кишечные инфекции. Кроме того, повышается риск обострения радикулита в результате переохлаждения.
При диагностированном отеке костного мозга сильно выражен геморрагический синдром, при котором повышается кровоточивость десен, часто течет кровь из носа, на теле появляются синяки и кровоподтеки при отсутствии травм.
Лечение
В большинстве случаев лечить отек костного мозга позвоночника приходится хирургическим способом. Операция зачастую неизбежна при межпозвоночных грыжах, остеомиелите и некоторых других болезнях, сопровождающихся скоплением воспалительной жидкости в позвонках.
Чтобы снять отек, назначаются следующие медикаменты:
- ненаркотические анальгетики на основе метамизола натрия, опиоидные анальгетики при сильных болях (Трамадол);
- противовоспалительные нестероидные средства – Кеторол, Нимесулид, Диклофенак и их аналоги;
- стероидные гормоны, обладающие высокой противовоспалительной активностью (Гидрокортизон);
- витамины группы В, необходимые для восстановления нервной ткани (Комбилипен, Мильгамма);
- лекарства для улучшения микроциркуляции – Трентал, Актовегин.
Средства, снимающие отеки при бактериальных поражениях, относятся к антибиотикам. Чаще всего назначается Амоксициллин и Кларитромицин. Отек туберкулезного происхождения лечится противотуберкулезными препаратами.
Для разгрузки спины врач может рекомендовать ношение ортопедического бандажа или корсета. После купирования острой симптоматики пациент проходит реабилитацию и посещает физиопроцедуры – магнитотерапию, лазерное лечение, иглоукалывание.
Таким образом, отек костного мозга – это опасное состояние, которое способно стать причиной серьезных неврологических нарушений и даже привести к инвалидности. Прогноз лечения целиком зависит от его своевременности, поэтому при появлении подозрительных симптомов необходимо обязательно обратиться к врачу.
Общее описание позвоночника. Первый, второй, седьмой шейный позвонок, грудной, поясничный, крестцовый и копчиковый позвонки. Соответствующие отделы.
Строение и функции позвоночного столба
Позвоночный столб, или позвоночник является частью скелета туловища и выполняет защитную и опорную функции для спинного мозга и выходящих из позвоночного канала корешков спинномозговых нервов. Главной составляющей позвоночника является позвонок. Верхний конец позвоночника поддерживает голову. Скелет верхней и нижней свободных конечностей прикрепляется к скелету туловища (позвоночник, грудная клетка) посредством поясов. В результате, позвоночник передает тяжесть тела человека поясу нижних конечностей. Таким образом, позвоночный столб выдерживает значительную часть тяжести человеческого тела. Следует обратить внимание на то, что будучи весьма прочным, позвоночный столб удивительно подвижен.
Позвоночник человека представляет длинный изогнутый столб, состоящий из ряда лежащих один над другим позвонков. Наиболее типично следующее их количество:
- шейных позвонков (С — от лат. cervix — шея) — 7,
- грудных (Th — от лат. thorax — грудь) — 12,
- поясничных (L — от лат. lumbalis — поясничный) — 5,
- крестцовых (S — от лат. sacralis — крестцовый) — 5,
- копчиковых (Со — от лат. coccygeus — копчиковый) — 4.
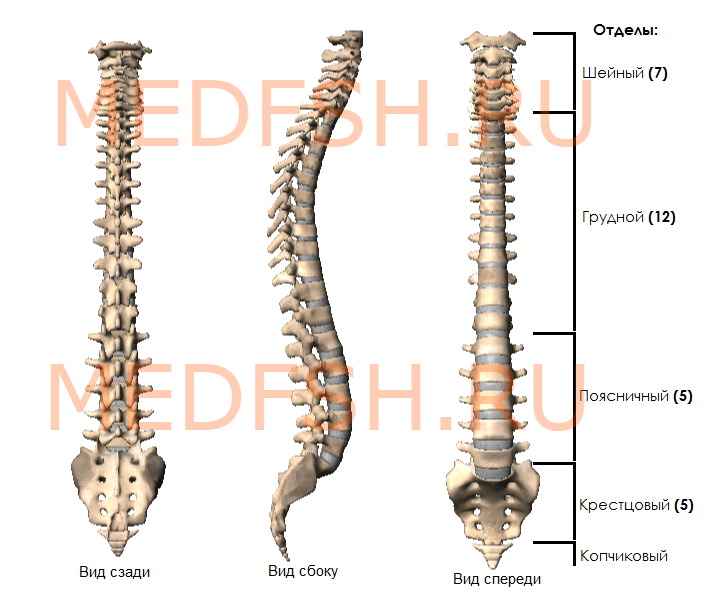
У новорожденного ребенка число отдельных позвонков 33 или 34. У взрослого человека позвонки нижнего отдела срастаются, образуя крестец и копчик.
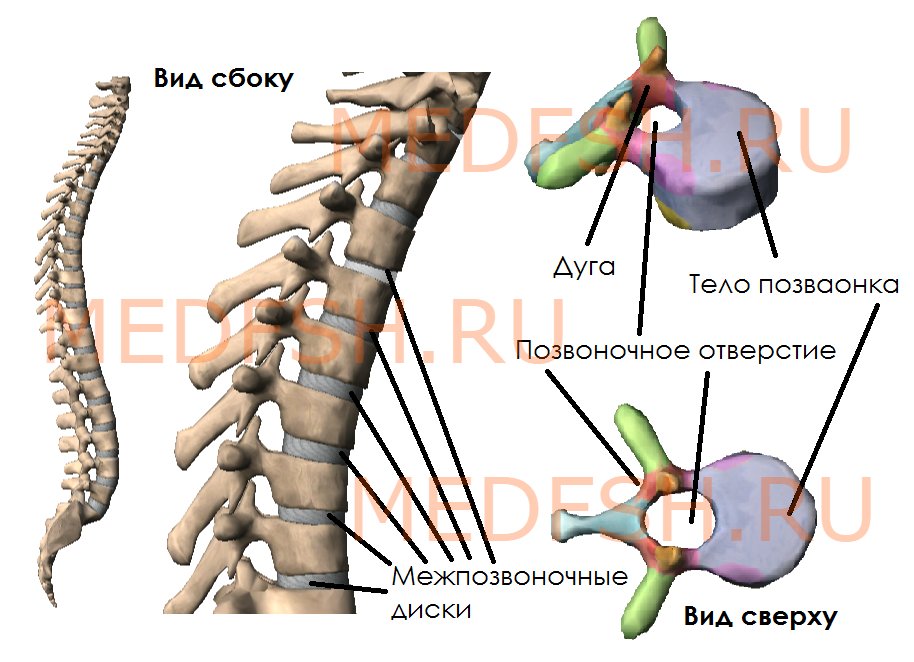
Позвонки разных отделов отличаются по форме и величине. Однако все они имеют общие признаки. Каждый позвонок состоит из главных элементов: расположенного спереди тела позвонка и сзади дуги. Таким образом, дуга и тело позвонка ограничивают широкое позвоночное отверстие. Позвоночные отверстия всех позвонков образуют длинный позвоночный канал, в котором залегает спинной мозг. У позвоночного столба между телами позвонков находятся межпозвоночные диски, построенные из волокнистого хряща.
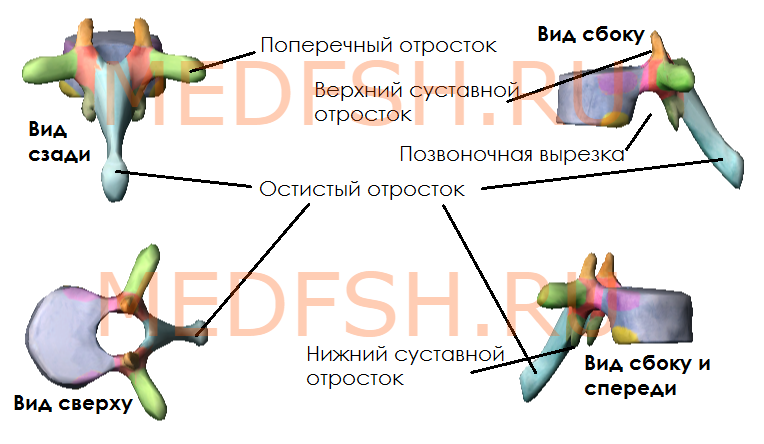
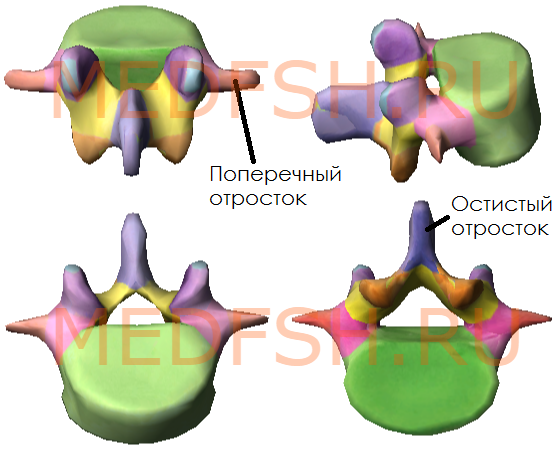
От дуги позвонка отходят отростки, кзади направляется непарный остистый отросток. Вершина многих остистых отростков легко прощупывается у человека по средней линии спины. В стороны от дуги позвонка отходят поперечные отростки и по две пары суставных отростков: верхние и нижние. При помощи их позвонки соединяются между собой. На верхнем и нижнем краях дуги вблизи ее отхождения от тела позвонка имеется по вырезке. В результате, нижняя вырезка вышележащего и верхняя вырезка нижележащего позвонков образуют межпозвоночное отверстие, через которое проходит спинномозговой нерв.
Итак, позвоночный столб выполняет опорную и защитную функцию, состоит из позвонков, разделённых на 5 групп:
- Шейные позвонки — 7
- Грудные позвонки — 12
- Поясничные — 5
- Крестцовые — 5
- Копчиковые — 1-5 (чаще 4)
Каждый позвонок, в свою очередь, имеет следующие костные образования:
- тело (расположено спереди)
- дугу (расположено сзади)
- остистый отросток (отходит назад)
- поперечные отростки (по бокам)
- две пары суставных отростков (сбоку сверху и снизу)
- верхняя и нижняя вырезки (образуются на месте отхождения суставного отростка от тела)
Шейные позвонки, особенности строения первого, второго и седьмого шейного позвонка
Число шейных позвонков у человека, как почти у всех млекопитающих, — семь.
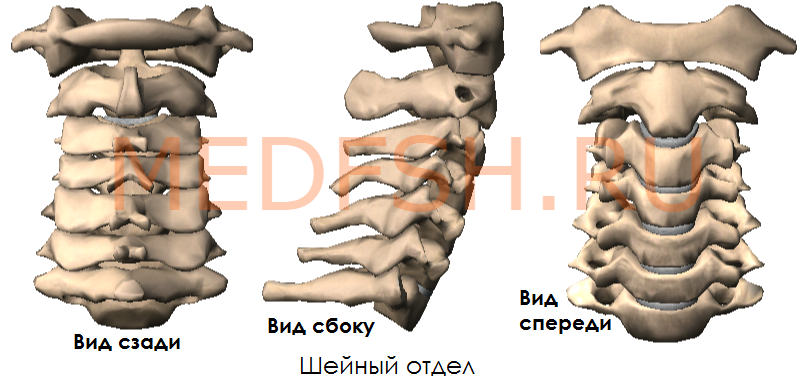
Шейные позвонки человека отличаются от других своими небольшими размерами и наличием небольшого округлого отверстия в каждом из поперечных отростков. При естественном положении шейных позвонков эти отверстия, накладываясь один на другой, образуют своеобразный костный канал, в котором проходит позвоночная артерия, кровоснабжающая мозг. Тела шейных позвонков невысокие, их форма приближается к прямоугольной.
Суставные отростки имеют округлую гладкую поверхность, у верхних отростков она обращена кзади и вверх, у нижних — вперед и вниз. Длина остистых отростков увеличивается от II к VII позвонку, концы их раздвоены (кроме VII позвонка, остистый отросток которого самый длинный).
Первый и второй шейные позвонки сочленяются с черепом и несут на себе его тяжесть.
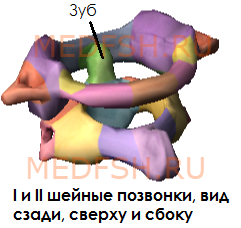
Не имеет остистого отростка, его остаток — небольшой задний бугорок выступает на задней дуге. Средняя часть тела, отделившись от атланта, приросла к телу II позвонка, образовав его зуб.
Тем не менее, сохранились остатки тела — латеральные массы, от которых отходят задняя и передняя дуги позвонка. На последней имеется передний бугорок.
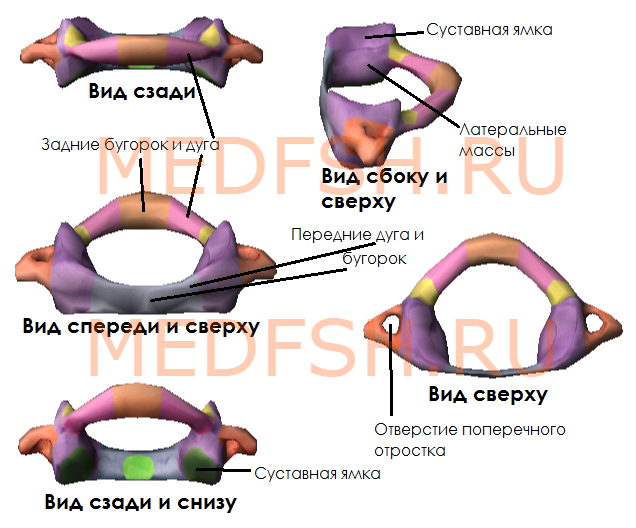
Атлант не имеет суставных отростков. Вместо них на верхней и нижней поверхностях латеральных масс находятся суставные ямки. Верхние служат для сочленения с черепом, нижние — с осевым (вторым шейным) позвонком.
При поворотах головы атлант вместе с черепом вращается вокруг зуба, который отличает II позвонок от других. Латерально от зуба на верхней стороне позвонка расположены две суставные поверхности, обращенные вверх и вбок. Они сочленяющиеся с атлантом. На нижней поверхности осевого позвонка имеются нижние суставные отростки, обращенные вперед и вниз. Остистый отросток короткий, с раздвоенным концом.
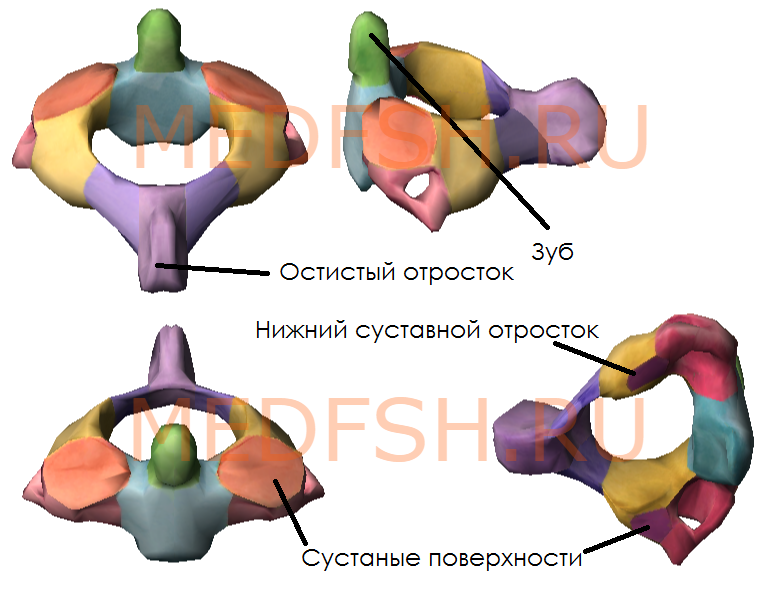
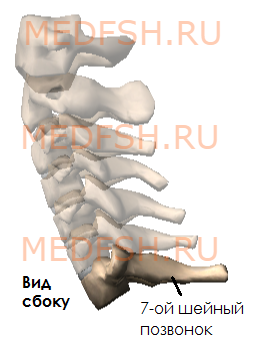
Имеет длинный остистый отросток, который прощупывается под кожей на нижней границе шеи.
Итак, шейные позвонки (7) имеют небольшой размер, на поперечных отростках имеются отверстия поперечного отростка.
Особенным строением обладает первый шейный позвонок, или атлант, а также второй и седьмой шейные позвонки.
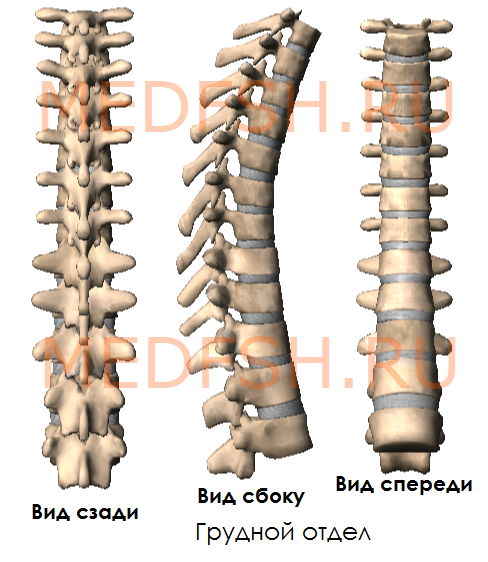
Грудные позвонки
Двенадцать грудных позвонков соединяются с ребрами. Это накладывает отпечаток на их строение.
На боковых поверхностях тел имеются реберные ямки для сочленения с головками ребер. Тело I грудного позвонка имеет ямку для I ребра и половину ямки для верхней половины головки II ребра. А во II позвонке имеется нижняя половина ямки для II ребра и пол-ямки для III. Таким образом, II и нижележащее ребра, по X включительно, присоединяются к двум смежным позвонкам. К XI и XII позвонкам прикрепляются лишь те ребра, которые соответствуют им по счету. Их ямки располагаются на телах одноименных позвонков.
На утолщенных концах поперечных отростков десяти верхних грудных позвонков имеются реберные ямки. С ними сочленяются соответствующие им по счету ребра. Таких ямок нет на поперечных отростках XI и XII грудных позвонков.
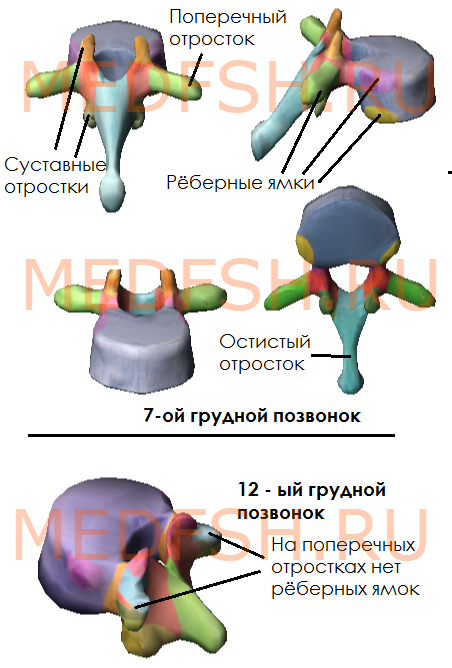
Суставные отростки грудных позвонков расположены почти во фронтальной плоскости. Остистые отростки значительно длиннее, чем у шейных позвонков. В верхней части грудного отдела они направлены более горизонтально, в средней и нижней частях опускаются почти вертикально. Тела грудных позвонков увеличиваются в направлении сверху вниз. Позвоночные отверстия имеют округлую форму.
Итак, особенности грудных позвонков:
- имеются рёберные ямки, расположенные на боковых поверхностях тела, а также на концах поперечных отростков 10-ти верхних грудных позвонков
- суставные отростки почти во фронтальной плоскости
- длинные остистые отростки
Поясничные позвонки
Пять поясничных позвонков отличаются от других крупными размерами тел, отсутствием реберных ямок.
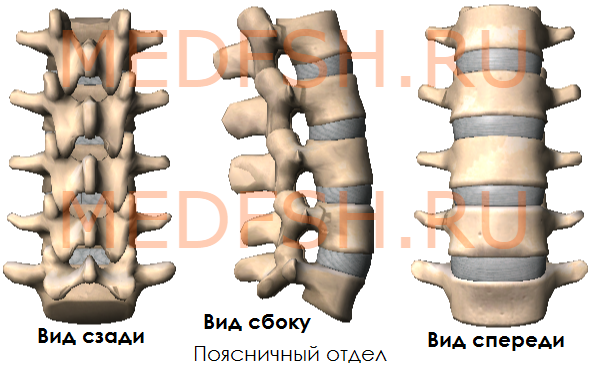
Поперечные отростки сравнительно тонкие. Суставные отростки лежат почти в сагиттальной плоскости. Позвоночные отверстия треугольной формы. Высокие, массивные, но короткие остистые отростки расположены почти горизонтально. Таким образом, строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника.
Крестцовые и копчиковые позвонки
Наконец, рассмотрим строение крестцовых позвонков у взрослого человека. Их 5, и они, срастаясь, образуют крестец, который у ребенка еще состоит из пяти отдельных позвонков.
Примечательно то, что процесс окостенения хрящевых межпозвоночных дисков между крестцовыми позвонками начинается в возрасте 13-15 лет и заканчивается только к 25 годам. У новорожденного ребенка задняя стенка крестцового канала и дуга V поясничного позвонка еще хрящевые. Сращение половин костных дуг II и III крестцовых позвонков начинается с 3-4-го года, III-IV — в 4-5 лет.
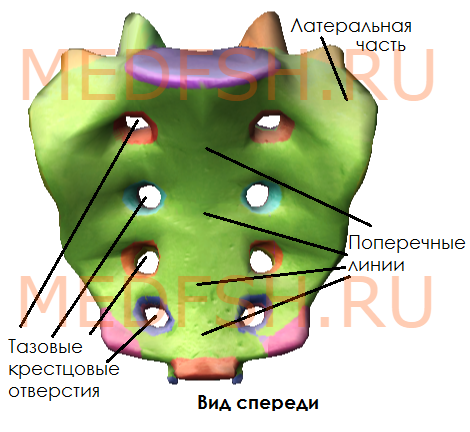
Передняя поверхность крестца вогнутая, в ней различают:
- среднюю часть, образованную телами, границы между которыми хорошо видны благодаря поперечным линиям
- затем два ряда круглых тазовых крестцовых отверстий (по четыре с каждой стороны); они отделяют среднюю часть от латеральных.
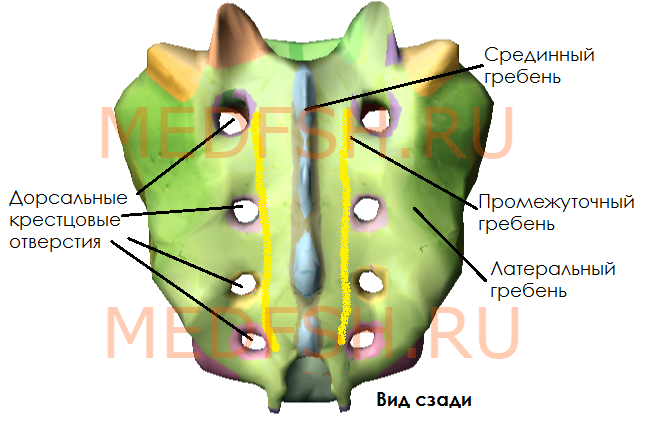
Задняя поверхность крестца выпуклая и имеет:
- пять продольных гребней, образовавшихся благодаря слиянию отростков крестцовых позвонков:
- во-первых, остистых отростков, образующих срединный гребень,
- во-вторых, суставных отростков, образующих правый и левый промежуточные гребни
- и в-третьих, поперечных отростков позвонков, образующих латеральные гребни
- а так же четыре пары дорсальных крестцовых отверстий, расположенных кнутри от латеральных гребней и сообщающихся с крестцовым каналом, который является нижней частью позвоночного канала.
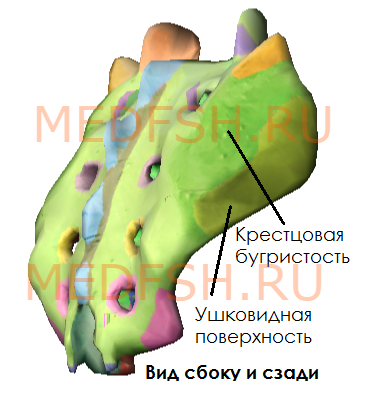
На латеральных частях крестца находятся ушковидные поверхности для сочленения с тазовыми костями. На уровне ушковидных поверхностей сзади расположена крестцовая бугристость, к которой прикрепляются связки.
В крестцовом канале находятся терминальная нить спинного мозга и корешки поясничных и крестцовых спинномозговых нервов. Через тазовые (передние) крестцовые отверстия проходят передние ветви крестцовых нервов и кровеносные сосуды. В свою очередь, через дорсальные крестцовые отверстия — задние ветви тех же нервов.
Копчик образован 1-5 (чаще 4) сросшимися копчиковыми позвонками. Копчиковые позвонки срастаются в возрасте от 12 до 25 лет, причем этот процесс идет в направлении снизу вверх.
Читайте также:


