Что может быть если выпал диск в крестце
Смещение позвонков крестцовой области возникает в результате ушибов, в большинстве случаев совмещается с переломами в данном отделе. При появлении болевых ощущений в области копчика следует обратиться к хирургу-вертебрологу. Только специалист поможет определить, действительно ли произошел вывих крестца, как вправить позвонки дома или в лечебном учреждении. Подскажет, что делать, если постоянно вылетает крестец; назначит схему лечения, подберет комплекс упражнений, наиболее эффективных для самостоятельного выполнения.
Соскальзывание расположенных друг над другом позвонков (спондилолистез) чаще выявляется среди мужчин, активно занимающихся спортом или тяжелым трудом. Способствующими факторами также являются травмы позвоночника, аномалии развития отростков позвонков, дегенеративные изменения суставов, горизонтальное положение крестца.
Способы вправления крестца в домашних условиях
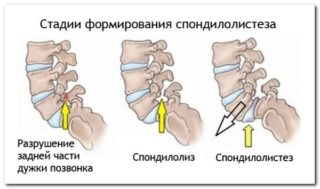
Существует много способов выпрямить крестец самостоятельно, но воспользоваться ими можно только после точного установления причины и вида смещения. Для этого следует пройти обследование: провести лабораторную диагностику, выполнить МРТ, электромиографию.
Для самостоятельного восстановления анатомического положения позвонков крестцового отдела предпочтительно применять физические упражнения на расслабление мышц и связок спины, растяжение позвоночника, мануальную терапию, йогу. Важно соблюдать осторожность, чтобы не повредить нервные волокна поясничной области и не усугубить состояние больного.
Допускается оказывать помощь дома пациентам с затяжным видом смещения, обусловленным дистрофическими нарушениями и дисплазией дуг позвонков, а также с истинным листезом в результате дегенеративных изменений костей позвоночника. Гимнастические занятия при травматическом или патологическом спондилолистезе должны быть с минимальной нагрузкой. Данные виды нарушений требуют индивидуального подбора упражнений. Обучить, как вправить крестец в домашних условиях, должен врач-ортопед или невролог.
Упражнения для выпрямления крестца
Чтобы поставить крестец на место в домашних условиях, необходимо выполнять упражнения для устранения спазмов мышц и сдавления ими нервных волокон, кровеносных сосудов. Правильно выполняемые физические занятия помогут восстановить иннервацию, кровоснабжение, нормализовать мышечный тонус и вернуть смещенные позвонки на свое место.
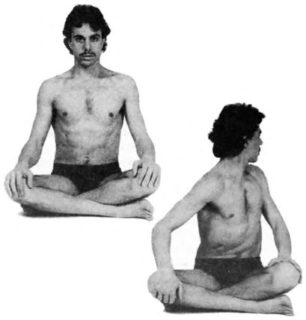
Перед любыми физическими нагрузками следует выполнить разминку, можно несколько раз согнуть и разогнуть ноги в коленях, немного потянуть мышцы и связки. Гимнастику начинают в положении сидя со скрещенными перед собой ногами (поза по-турецки). Заняв правильную позицию можно приступать к скручиваниям туловища. Для этого поочередно поворачиваются грудной клеткой в левую и правую стороны, увеличивая с каждым движением угол вращения. Таким образом, сначала восстанавливаются позвонки поясницы, а затем более резкими движениями можно вернуть в нормальную физиологическую позицию крестцовые сегменты.
Упражнение не требует предварительной медитации, выполняется в следующей последовательности:
Рекомендуется заниматься такой гимнастикой ежедневно не менее 3 подходов по 15-20 раз. Спина на всех этапах выполнения манипуляций должна быть прямой.
Особенности лечебной гимнастики
Консервативное лечение, а также реабилитационный период после хирургических операций дополняют спортивными занятиями. Лечебной физкультурой рационально заниматься при легкой или средней степени смещения позвонков, если нет тяжелых травм. Гимнастика при вывихе крестца включает комплекс специальных упражнений, направленных на достижение следующих терапевтических эффектов:
- растяжение позвоночного столба;
- восстановление нормального расположения позвонков;
- укрепление мышечного корсета, связок;
- предотвращение развития судорог, спазмов;
- снижение интенсивности болевых ощущений;
- восстановление функций нервной и кровеносной систем.
Подобрать упражнения и обучить, как правильно их выполнять, должен опытный инструктор. Программу ЛФК для стабилизации крестцового отдела определяют, исходя из вида заболевания.
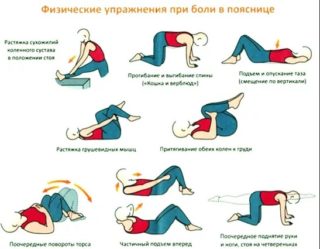
При истинном смещении позвонков вследствие дегенеративных поражений костных сегментов позвоночника, мышц и связок спины, занятия физкультурой направлены на улучшение трофики поврежденных анатомических структур. Для этого предпочтительно выполнять динамические движения, избегая силовых нагрузок.
Ложное смещение крестца протекает без выраженных признаков, поэтому чаще выявляется на поздних этапах болезни. Комплекс ЛФК включает в основном силовые упражнения, призванные вернуть позвонки на место и укрепить мышцы.
Смещение крестца в результате его травмирования лечится под руководством врача. Необходимо постоянно носить ортопедический корсет, снимая его на время тренировок.
При патологическом типе смещения крестца, сопровождающегося нарушениями работы нервной системы, противопоказаны занятия с высокой нагрузкой на позвоночный столб. Каждое движение следует выполнять плавно, без резких движений. Если во время гимнастики усиливается боль, занятия следует прекратить и сообщить об этом инструктору.
Что нельзя делать при смещении крестца
Сместиться крестец может в самый неожиданный момент, при этом появляется сильная боль. Если человек не может нормально двигаться и занимает вынужденное положение, не нужно пытаться его усадить или помогать идти. Можно уложить его на бок (больной сам примет удобное для него положение) и дождаться приезда скорой помощи.
Если вылетел крестец, ни в коем случае нельзя вправлять позвонки, ступая ногами на спину больного. Не рассчитав нагрузку, можно повредить спинной мозг, кровеносные сосуды. Из-за сильного смещения позвонков велика вероятность нарушения функционирования внутренних органов, иннервируемых нервными окончаниями крестцового сплетения.
При тяжелых смещениях крестца, вызванных переломами или вывихами позвоночного столба, а также при неэффективности методов консервативной терапии прибегают к хирургической стабилизации поврежденного отдела спины. Операция позволяет остановить прогрессирование спондилолистеза и предотвратить развитие неврологических осложнений.
Крестцово-копчиковый артроз – это разрушение сустава между крестцом и копчиком. Заболевание развивается в среднем возрасте. Провоцирует сильные боли, ограничение подвижности. Его часто путают в пояснично-крестцовым остеохондрозом. Тем более, что у большинства пациентов в возрасте 45 – 50 лет присутствуют и артроз и остеохондроз одновременно. Поэтому участковый терапевт может поставить только диагноз остеохондроза и проводить симптоматическое лечение, которое также купирует на некоторое время симптомы артроза.
Предлагаем узнать достоверную информацию про симптомы и лечение артроза крестцово-копчикового сочленения для того, чтобы иметь возможность восстановить свое здоровье простыми и безопасными методами. В статье рассказано про потенциальные причины данного недуга и первые клинические признаки.
Обратите внимание! Консервативное лечение артроза любого сочленения в организме человека возможно только на ранней стадии. Это 1-ая и 2-ая степень разрушения сустава, когда еще хотя бы частично сохраняется хрящевая ткань и нет серьезного разрушения костной структуры. Уже на 3-ей стадии лечение артроза возможно только с помощью хирургической операции по эндопротезированию. Это серьезное вмешательство, после которого могут сохраняться остаточные явления, у части пациентов развиваются осложнения и они в принципе утрачивают способность самостоятельно передвигаться.
Поэтому не стоит затягивать до такого состояния. Обратитесь своевременно за медицинской помощью. Если у вас появились первые признаки артроза крестцово-копчикового сочленения костей, то стоит записаться на приём к вертебрологу или ортопеду. Участковый терапевт в городской поликлинике не обладает достаточной компетенцией для того, чтобы поставить точный диагноз и назначить адекватное лечение.
Деформирующий артроз крестцово-копчикового сочленения развивается медленно, в течение нескольких месяцев и даже лет. Первые проявления могут возникать на начальной стадии. Это тянущие неприятные ощущения в самом низу спины. Они возникают после перемены положения тела. Например, если после вставания из положения сидя у вас возникает боль внизу спины, то, вероятнее всего, это именно артроз данного сустава.
Далее поговорим подробнее про потенциальные причины и факторы риска и вернемся к клиническим проявлениям патологии.
Причины артроза крестцово-копчикового сочленения
Артроз крестцово-копчикового сочленения – это дегенеративное дистрофическое заболевание, протекающее в хронической форме. Оно может быть первичным (идиопатическим) и вторичным (возникающим на фоне другого заболевания.
Разрушается сначала хрящевая ткань, а затем костная. Для понимания этого патологического процесса предлагаем узнать некоторые нюансы из области анатомии и физиологии.
Итак, крестец и копчик – это два отдела позвоночного столба. Каждый из них состоит из пяти позвонков, которые срослись между собой. Копчик срастается в раннем детстве, а крестец в период от 20 до 25 лет. Между крестцом и копчиком нет межпозвоночного диска, а находится полноценный сустав, за счет подвижности которого происходит формирование физиологического изгиба и отклонение копчика. Таким образом обеспечивается баланс тела при прямохождении и происходит более равномерное распределение амортизационной нагрузки.
Сустав имеет стандартное анатомическое строение. Это две суставные плоскости и суставная капсула, заполненная синовиальной жидкостью. Суставные плоскости крайних тел позвонков крестца и копчика покрыты хрящевыми тканями. При сжатии они выделяют синовиальную жидкость, а при расправлении впитывают обратно. Таким образом осуществляется диффузное питание защитной хрящевой ткани.
Нарушение биохимических и механических свойств синовиальной жидкости процесс питания нарушается. Происходит частичная деформация хрящевых тканей. Они начинают истончаться. Сокращается суставная щель, копчик и крестец начинают сближаться. При резких движениях может происходит нарушение целостности хрящевой ткани и оголяются участки костей. В дальнейшем они трутся друг о друга при совершении любых движений. На их поверхности формируются трещины и сколы. Они заполняются отложениями солей кальция. Так развивается деформирующий остеоартроз. На его финальной стадии происходит полное сращивание копчика и крестца. Это может приводить к серьезным последствиям для здоровья человека.
Потенциальные причины разрушения крестцово-копчикового сочленения включают в себя следующие заболевания и состояния:
- травмирующее воздействие на нижнюю часть позвоночного столба (падения, ушибы, трещины, переломы, подвывихи и вывихи, растяжения и разрывы связок, сухожилий и мышц);
- ревматические процессы в организме (болезнь Бехтерева, ревматоидный полиартрит, системная красная волчанка, склеродермия и т.д.);
- дегенеративное дистрофическое заболевание межпозвоночных дисков (остеохондроз);
- осложнения остеохондроза, такие как протрузия и межпозвоночная грыжа, экструзия и секвестрирование;
- нарушение осанки и разные виды искривления позвоночго столба;
- неправильная постановка стопы (в виде плоскостопия, полой стопы или косолапости);
- разрушение и деформация крупных суставов нижних конечностей (коксартроз и гон артроз);
- нестабильное положение тел позвонков в поясничном отделе позвоночника, в результате чего периодически возникает их смещение по типу ретролистеза и антелистеза;
- деформирующий остеоартроз межпозвонковых фасеточных и дугоотросчатых суставов;
- опухолевые и инфекционные процессы, в том числе в полости малого таза.
Это лишь небольшая часть потенциальных причин. Но именно они встречаются у современного человека чаще всего. Если какое-то из перечисленных заболеваний будет диагностировано, то сначала врач будет направлять свои усилия на его коррекцию. Потому что лечить артроз крестцов-копчикового сочленения до того, как будет устранено негативное влияние, бесполезно. Сустав все равно будет продолжать разрушаться.
Также стоит учитывать, что есть факторы риска – при их наличии у человека возрастает риск развития данного заболевания. Для проведения активной профилактики и перед началом лечения необходимо исключать из своей жизни следующие факторы негативного влияния:
- избыточная масса тела – чем она боль, тем сильнее оказывается разрушительное давление на сустав;
- длительное нахождение в положении сидя без упора для спины (происходит смещение копчика и деформация суставной капсулы);
- бытовые и производственные травмы;
- неправильная организация спального и рабочего места;
- курение и употребление алкогольных напитков;
- тяжелый физический труд;
- ношение неправильно подобранной обуви;
- привычка сутулиться.
Также стоит исключать вероятность негативного воздействия на позвоночный столб во время экстренного торможения при движении в автомобиле. Именно такие ситуации становятся первым шагом на пути к развитию деформирующего остеоартроза копчиков-крестцового сочленения костей.
Симптомы артроза крестцово-копчикового сочленения
Клинические симптомы артроза крестцово-копчикового сочленения начинают проявляться достаточно рано. Но мало кто обращает внимание на дискомфорт в самом низу позвоночника. Обычно неприятные ощущения появляются после длительного нахождения в положении сидя или лежа. При попытке встать возникает тупая боль. Спустя несколько минут она полностью проходит.
С развитием патологии возникают и другие признаки:
- посторонние звуки при попытке совершить наклон вперед себя;
- распространение боли в область копчика и крестца;
- скованность и ограничение амплитуды подвижности;
- боль при пальпации нижнего отдела позвоночника;
- чрезмерное напряжение мышц в ягодичной области.
Очень часто при артрозе крестцового-копчикового сочленения возникает ряд сопутствующих патологий, при диагностике которых и обнаруживается разрушение сустава. На первом месте стоит синдром конского хвоста. В области копчика находится крупные нервное сплетение – конский хвост. В него входят структуры спинного мозга и крупные корешковые нервы. Отвечает за иннервацию органов брюшной полости, малого таза и тканей нижних конечностей. При смещении копчика наблюдается компрессия этого нервного сплетения. Оно дает выраженный болевой синдром. Происходит нарушение работы кишечника и мочевого пузыря. Может возникать венозный застой крови в полости малого таза.
На втором месте по частоте диагностики стоит синдром грушевидной мышцы. Так как при развитии артроза крестцово-копчикового сочленения часто происходит спазм грушевидной мышцы, то располагающийся внутри неё туннель деформируется и перекрывается рубцами. Это оказывает серьезное давление на седалищный нерв, проходящий в туннеле. Развивается острый болевой синдром, нарушается иннервации нижней конечности на стороне поражения.
Лечение артроза крестцово-копчикового сочленения
Начинать лечение артроза крестцово-копчикового сочленения следует с постановки точного диагноза. Предъявляемые пациентом жалобы при этом заболевание похожи на множество других патологий. Поэтому уже во время первичного осмотра опытный врач вертебролог проведет рад диагностических тестов, которые помогут исключит ряд других болезней.
Затем назначается рентгенографический снимок в нескольких проекциях. Он позволяет оценить состояние крестца, копчика и расположенного между ними сустава. Если возникает затруднение в постановке точного диагноза то пациенту назначается КТ и МРТ обследование.
Использовать для лечения артроза крестцово-копчикового сочленения фармакологические препараты совершенно нецелесообразно. Они не проникают в суставную полость и не оказывают никакого практического положительного воздействия.
Наиболее эффективно применение методов мануальной терапии, лечебной гимнастики и физиотерапии. Для этого нужно обращаться в специализированные клиники. Вертебролог разрабатывает индивидуальный курс терапии. Он может включать в себя остеопатию, массаж, рефлексотерапию, лечебную гимнастику, кинезиотерапию и многое другое.
Настоятельно рекомендуем вам для лечения артроза крестцово-копчикового сочленения подыскивать клинику мануальной терапии по месту жительства. В городской поликлинике вам вряд ли будет оказана эффективная медицинская помощь. Там вам назначать симптоматическое лечение, которое будет маскировать клинические симптомы. Позвоночник тем временем будет разрушаться еще быстрее.
Имеются противопоказания, необходима консультация специалиста.
Крестцово-копчиковое соединение имеет собственный межпозвоночный диск с отверстием для прохождения концевой нити твердой оболочки спинного мозга. И эта концевая нить участвует (вместе с крестцом и всем копчиком) в кранио-сакральном биоритме от черепа к крестцу, связанном с выделением и всасыванием спинномозговой жидкости. Таким образом, получается, что смещения копчика могут влиять на процессы функционирования спинного мозга, а через него и головного.
.jpg)
В этой статье вы узнаете какие приемы помогут для коррекции смещения таза.
Приемы для устранения асимметрии таза
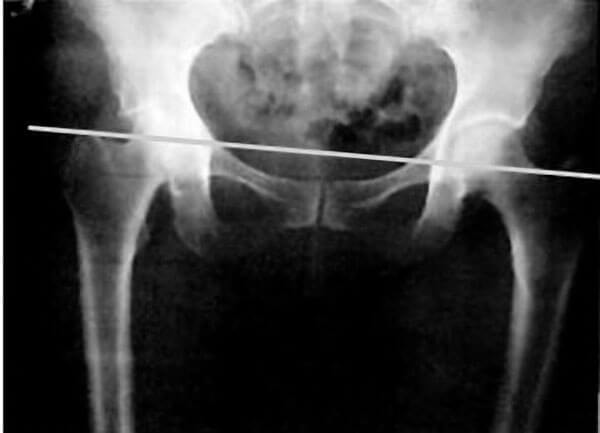
Если посмотреть на положение таза во фронтальной плоскости, то он нередко бывает смещен вправо или влево относительно вертикальной срединной линии (рис. 1), делящей тело на две половины.
В такой асимметрии виновен чаще всего крестец (а в худшем случае и копчик) стоящие некорректно.
Из анатомии:
«Крестцово-копчиковое соединение имеет собственный межпозвоночный диск с отверстием для прохождения концевой нити твердой оболочки спинного мозга. И эта концевая нить участвует (вместе с крестцом и всем копчиком) в кранио-сакральном биоритме от черепа к крестцу, связанном с выделением и всасыванием спинномозговой жидкости.
Таким образом, получается, что смещения копчика могут влиять на процессы функционирования спинного мозга, а через него и головного. В норме копчик находится в межъягодичной складке посредине, слегка загнут вперед. Копчик может быть смещен вперед и в сторону.
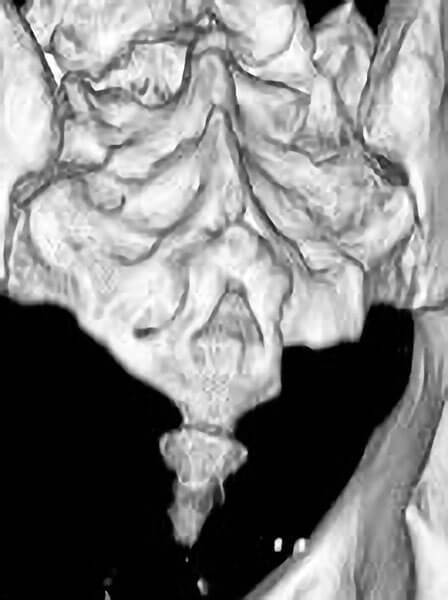
Копчик в рамках краниосакрального ритма совершает микроскопические колебания, чтобы точно попасть в воронки электромагнитных токов, идущих от земли.
Как уже говорилось выше, именно неправильная постановка копчика ведет к S– и С-образным сколиозам. В первом случае компенсационного сколиоза искривленный копчик худо-бедно еще как-то черпает энергию из электромагнитных воронок земли, поэтому у человека еще остаются силы для попыток выпутаться из клубка проблем. При С-образном сколиозе копчик смещается значительно, и система саморегуляции организма перестает работать – сколиоз начинает прогрессировать.
Медики делят сколиозы на различные подгруппы: грудного отдела, поясничного, грудопоясничного и комбинированный.
Если сколиоз вызван электромагнитным дисбалансом, он в любом случае идет снизу – от Земли. От нее начинается и краниосакральный ритм, и даже запускаются потоки дыхания. Хотя в материальном отношении это и видится нам с противоположной стороны.
Кроме того, искажение линий восьмерки (рис. 3) может быть вызвано не только электромагнитным дисбалансом, но и быть результатом повреждения опорно-двигательного аппарата в связи с родовыми или приобретенными костно-мышечными травмами – к примеру, крестец чаще всего смещается в сторону из-за короткой ноги. При этом многие деформации осанки поддерживаются стереотипом нашей биомеханики: привычкой сутулиться, сидеть криво, закидывать ногу за ногу и т. д.
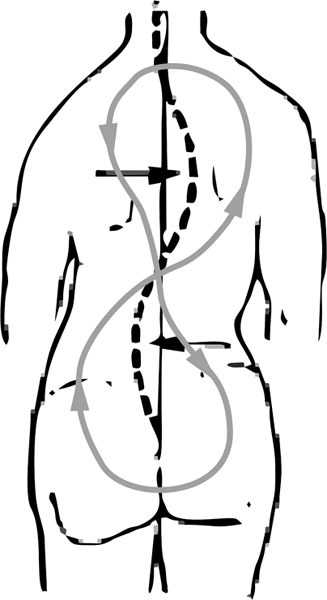
Если говорить об электромагнитных играх крестца с копчиком, то тут все зависит от их взаимоотношений друг с другом.
Ученые (английские, китайские и йеменские), проверяя это религиозное утверждение, проводили различные опыты: они сжигали крестец при температуре до 6000 градусов, замораживали при 200 градусах, подвергали воздействию самых сильных кислот, мощнейшему радиоизлучению, но уничтожалась только жировая ткань и костный мозг, в то время как клетки копчика остались целыми. В скоплении пепла и останков все равно оставалось зернышко, сохранявшее признаки жизни. В результате микробиологи сделали вывод – эту маленькую составляющую человеческого скелета невозможно полностью уничтожить.
В случае, если крестец тянется вслед за тазом (из-за притягивания к земле противополжной опорной ноги), а копчик (при условии сохранения гибкой связи с крестцом) в противовес ему еще цепляется за землю, пытаясь вернуть систему к порядку, возникает S-образный сколиоз. И спираль Мебиуса, хоть и искривленной восьмеркой, все же проходит через зону левитации Солнечного сплетения, пережатую не до конца. Крестец и копчик в этом случае идут на разрыв.
В этом случае энергия спирали Мебиуса вообще может не идти через спазмированную зону левитации Солнечного сплетения, а пересекаться только в шейном отделе. В союзе крестца и копчика есть только два варианта: либо копчик смещается в одном направлении с крестцом, либо они идут на разрыв, растягиваясь в противоположных.
Кстати, подобный диссонанс между женской и мужской энергиями внутри организма очень часто приводит и к проблемам в реальной жизни: между женщиной и мужчиной начинаются трения, нервные срывы и разводы.
В результате выполнения приема таз должен встать симметрично относительно гравитационной оси – межъягодичная складка должна находиться на этой вертикали. Прием помогает крестцу найти свое место по срединной линии.
Техника выполнения:
Сядьте на край стула. Сместите вес тела на бОльшую по размеру ягодицу (крестец всегда смещен в противоположную сторону). Одноименную ногу согните в колене и поставьте под сиденье на носок.
Опираясь на носок, руками в подлокотники и напрягая ягодичную мышцу, на которой сидите, вы как бы приподнимаете тело вверх (уменьшая нагрузку на ягодичную мышцу) и смещаете его латерально к этой ягодице (рис. 4).
Не заваливайтесь! Сидите прямо на одной ягодице, как будто это середина ног. Во время выполнения приема тяните верхнюю половину тела строго вертикально.
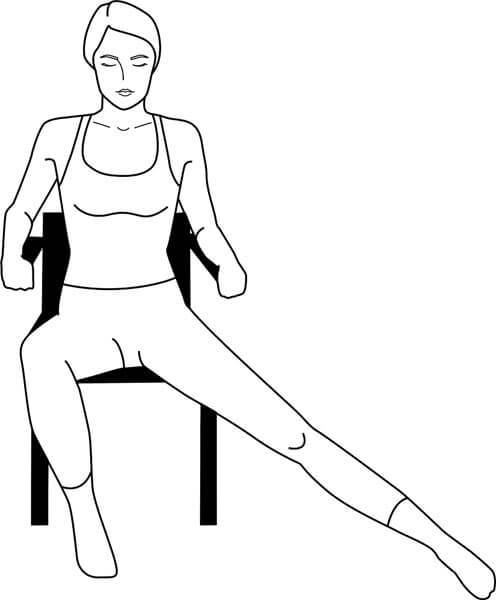
Фиксируя в таком положении эту половину таза (бОльшую по размеру ягодицу), начинайте подтягивать крестец к ней.
Подтягивайте его стопой вытянутой ноги, коленом и задней поверхностью бедра подогнутой ноги, мышцами напряженных ягодиц, промежности, ануса и тазового дна.
Работайте так около минуты.
Результаты выполнения приема отслеживайте по своему фото – срединная линия, идущая вдоль тела, должна проходить через межъягодичную складку. После постановки таза старайтесь поддерживать его правильное положение – сидите строго на промежности, не отклоняя таз влево или вправо и не забрасывая ногу за ногу.
Прием помогает отрегулировать положение крестца и вес правой и левой стороны тела.
Остеопаты применяют подобный прием при правках маленьких детей в сидячем положении. Они подкладывают им ладони под ягодицы и как бы взвешивают правую и левую половину тела, манипулируя ими в пространстве, чтобы достичь баланса.
Техника выполнения:
Прием делается в положении сидя. Упритесь руками в подлокотники стула. Приподнимайтесь с сиденья, поочередно поднимая то правую ягодицу, то левую. Одна нога упирается всей ступней, другая – встает на носочек (рис. 5).
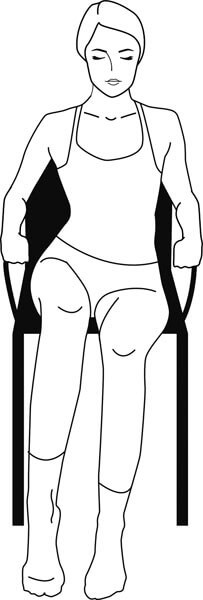
Если чувствуете боль, ждите, когда она рассосется. Чаще всего болевой синдром может сопровождать прием, когда вы упираетесь ступней опорной ноги.
Если боль усиливается, прекратите прием, а потом начните выполнять его с меньшей амплитудой. Вы должны довести выполнение приема до безболезненных ощущений. опубликовано econet.ru.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

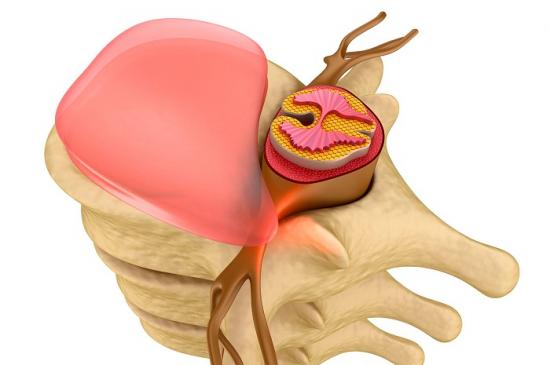
Выпадение диска позвоночника – это состояние, при котором пациенту требуется немедленная медицинская помощь, поскольку наблюдается компрессия корешковых нервов и окружающих мягких тканей. В этом состоянии высока вероятность развития паралича отдельных участков тела, за иннервацию которых отвечает сдавленный корешковый нерв.
Если у вас развивается пролапс межпозвоночного диска, то мы рекомендуем вам обратиться срочно на прием к неврологу. Помните, что эти заболевания успешно лечатся без хирургической операции.
Записаться на первичный бесплатный прием невролога или вертебролога вы можете в нашей клинике мануальной терапии. Мы предлагаем пациентам полноценную индивидуальную консультацию, в ходе которой доктор проведет осмотр и изучение имеющейся у вас медицинской документации. затем будет поставлен точный диагноз, по мере необходимости будет рекомендовано дополнительное обследование. Пациент получает индивидуальные рекомендации по проведению восстанавливающего лечения без хирургической операции.
Причины выпадения межпозвоночных дисков
Выпадение позвоночных дисков не происходит просто так, на фоне общего благополучия со здоровьем позвоночного столба. Это состояние обусловлено длительным предшествующим периодом дегенерации хрящевой ткани межпозвоночных дисков.
В целом процесс развития остеохондроза и его осложнений в виде выпадения межпозвоночных дисков проходит через несколько этапов:
- первичное нарушение работоспособности мышечного волокна при ведении пассивного образа жизни с преимущественно сидячей работой;
- изменение активности диффузного обмена жидкостями между мышечной тканью и хрящевым волокном межпозвоночного диска;
- обезвоживание фиброзного кольца межпозвоночного диска;
- компенсаторная реакция воспаления, цель которой обеспечить возможность восстановления структуры фиброзного кольца диска за счет усиления микроциркуляции крови в очаге воспаления;
- вторичное нарушение кровоснабжения мышечного каркаса спины на участке, подверженном воспалительной реакции за счет сдавливания капилляров отечностью;
- дальнейшее разрушение структуры хрящевого фиброзного кольца диска и появление на его поверхности микроскопических трещин;
- заполнение трещин отложением солей кальция – возникают боковые остеофиты;
- они раздражают и травмируют окружающие мягкие ткани и запускают повторный воспалительный процесс, в результате которого еще больше усугубляется нарушение диффузного обмена.
На определённом этапе этого патогенетического процесса возникает ситуация, когда высота межпозвоночного диска резко снижается и увеличивается площадь. Это и есть выпадение или пролапс диска, при котором высока вероятность тотального разрыва и появления грыжевого выпячивания пульпозного ядра.
Потенциальные причины запуска и развития данного разрушительного процесса могут включать в себя следующие негативные аспекты:
- ведение малоподвижного образа жизни, при котором на мышечный каркас спины не оказывается достаточной физической нагрузки, что замедляет диффузный обмен между тканями;
- избыточная масса тела и ожирение, увеличивающие потенциальную механическую и компрессионную нагрузку на хрящевые межпозвоночные диски;
- тяжелый физический труд, при котором возникает статическое напряжение мышечного каркаса спины с полной или частичной блокировкой нормальных процессов микроциркуляции лимфатической жидкости и крови;
- гормональные нарушения в подростковом и климактерическом периодах жизни, исключение составляет ситуация, когда женщина делает аборты (возникает пиковая гормональная нагрузка на организм человека, которая в считанные недели уничтожает хрящевые ткани позвоночника);
- нарушение правил вынашивания беременности;
- неправильная осанки и искривление позвоночника;
- неправильная постановка стопы и искривление нижних конечностей по вальгусному или варусному типу.
Помимо этого стоит учитывать вероятность воздействия эндокринных и сосудистых патологий, стрессовых психологических факторов. Научно обоснован факт негативного влияния на хрящевые ткани гормона кортизола. Он в огромных количествах выделяется в кровь человека корой надпочечников в периоды сильного эмоционального потрясения. Кортизол заставляет сосудистую стенку сжиматься, блокируя доступ свежей крови к определёнными структурным частям тела. Происходит перераспределение тока крови с преимущественным кровоснабжением церебральных отделов. Это увеличивает активность головного мозга и человек находит выход из сложной ситуации.
Также не стоит исключать фактор наследственности. Если хотя бы один из родителей страдает от остеохондроза или дегенеративных заболеваний крупных суставов, то с высокой долей вероятности подобные патологии в будущем будут развиваться и у детей.
Симптомы выпадения межпозвоночного диска позвоночника
Клинические симптомы выпадения диска появляются в виде острой боли, чувства онемения, нарушения подвижности и т.д. На первый план выходит клиническая картина воспалительной реакции в проекции корешкового нерва. У этого явления есть рациональное объяснение:
- организм стремится компенсировать пролапс диска путем повышения мышечного тонуса;
- сделать это ему проще всего с помощью запуска программы воспалительной реакции;
- в очаг поражения стягиваются тучные клетки из которых выходят медиаторы воспаления;
- они расширяют капиллярное кровеносное русло;
- провоцируют отёчность мягких тканей;
- заставляют активно сокращаться мышечный каркас спины и выдерживать статическое напряжение на стороне поражения.
Симптомы мышечного натяжения является одним из наиболее достоверных клинических признаков, которые может обнаружить врач при первичном осмотре пациента. По расположению воспалительной реакции и месту статического напряжения мышечного волокна можно предположить локализацию выпадения межпозвоночного диска.
Характерные симптомы выпадения диска позвоночника могут включать в себя следующие признаки:
- боль, которая локализуется в месте поражения, распространяется по ходу корешкового нерва в область его иннервации;
- ощущение чрезмерного напряжения мышц спины, которое не позволяет произвольно или принудительно их расслабить;
- скованность движений;
- неуверенность в совершении того или иного движения, кажется, что тело не слушается пациента;
- шаткость походки при поражении поясничного отдела;
- нарушение координации движений при повреждении диска в шейном отделе позвоночника;
- нарушение сердечного ритма, повышение артериального давления, боль в межреберных промежутках при выпадении диска в грудном отделе.
Если появились подобные симптомы выпадения межпозвоночного диска, то необходимо незамедлительно обратиться на прием к неврологу, а, если есть такая возможность, то к вертебрологу. Эти доктора ведут прием пациентов в нашей клинике мануальной терапии. Любой пациент имеет возможность посетить первый прием невролога или вертебролога совершенно бесплатно. Для этого достаточно позвонить администратору клиники и записаться на прием на удобное для вашего визита время.
Подтверждение диагноза происходит при проведении рентгенографического или МРТ исследования. Опытный доктор сможет обнаружить пролапс или выпадение межпозвоночного диска уже в ходе первичного осмотра. Для этого достаточно провести ряд функциональных диагностических тестов и сравнить силу рефлексов на стороне поражения и в зоне, свободной от пролапса.
Выпадение межпозвонкового диска поясничного отдела
Пролапс или выпадение диска поясничного отдела встречается чаще всего. Это обусловлено высокой степенью подвижности данного отдела позвоночника и серьезными физическими нагрузками, которые на него оказываются. Занятия тяжёлой атлетикой, физический труд, нарушение осанки, ношение обуви на высоком каблуке, ведение малоподвижного образа жизни и сидячий труд – это основные факторы разрушения межпозвоночных дисков в поясничном отделе позвоночника.
Выпадение межпозвонкового диска в поясничном отделе позвоночника также обусловлено анатомическими особенностями:
- в период с 23 до 25 лет происходит полное окостенение крестцового отдела позвоночника;
- в результате этого поясничный отдел принимает на себя всю амортизационную нагрузку, которая ранее распределялась равномерно и на межпозвоночные диски крестца;
- изменение подвижности приводит к деформации симфизов тазовых костей и копчика;
- в результате пациент утрачивает способность совершать определенные движения;
- это приводит к изменению процессов микроциркуляции крови и лимфатической жидкости в окружающей мышечной ткани.
Разрушение поясничного отдела позвоночника начинается в подростковом возрасте и продолжается всю жизнь человека. Это своеобразная расплата за прямохождение, которое эволюционно пока что не компенсировано. Условный центр тяжести человеческого тела приходится на межпозвоночный диск, расположенный между последним поясничным и первым крестцовым позвонками. Именно этот межпозвоночный диск в наибольшей степени подвержен разрушению и выпадению.
Лечение выпадения диска позвоночника
При выпадении диска лечение следует начинать с восстановления анатомического строения позвоночного столба. В клинике мануальной терапии мы используем для этих целей процедуру тракционного втяжения столба. Она позволяет добиться следующих эффектов:
- увеличиваются промежутки между соседними телами позвонков, в результате чего межпозвоночный диск расправляет свою форму;
- устраняется компрессия на корешковые нервы;
- купируется запуск реакции первичного воспаления с целью статического напряжения мышечных волокон;
- устраняется невралгия и болевой синдром;
- усиливается поступление жидкости в хрящевые структуры межпозвоночного диска.
Помимо этого при проведении процедуры тракционного вытяжения позвоночного столба увеличивается эластичность продольных связок и усиливается компенсаторная фиксация позвонков. для купирования острого болевого синдрома достаточно 2-3 процедур, которые проводят с интервалом в 3-4 дня.
Затем для лечения выпадения диска позвоночника мы используем сочетание приемов остеопатии, массажа, рефлексотерапии, физиотерапии и лечебной гимнастики. Все процедуры направлены на восстановление нормального диффузного питания хрящевой ткани диска. С помощью кинезиотерапии и лечебной гимнастики укрепляется мышечный каркас спины. Это повышает устойчивость позвоночника к физическим и статическим нагрузкам.
В тяжелых случаях возможно применение лазерного лечения и электромиостимуляции работоспособности мышечной ткани. Эти методики позволяют восстанавливать работоспособность мышечного каркаса спины даже в запущенных ситуациях.
Курс лечения разрабатывается индивидуально для каждого пациента. Поэтому целесообразно посетить бесплатную консультацию вертебролога. В ходе приема доктор расскажет обо всех возможностях и перспективах применения мануальной терапии в вашем индивидуальном случае.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Читайте также:


