Чем лечить в домашних условиях при болях в позвоночнике

Перед тем, как лечить поясницу, обязательно посетите врача. Такой симптом может указывать на массу самых разнообразных патологий, начиная от поражения почек и поджелудочной железы, до межпозвоночной грыжи, стеноза спинномозгового канала и подвывиха межпозвоночных суставов. Самостоятельно вы поставить себе точный диагноз не сможете. Поэтому не рекомендуем заниматься самостоятельным лечением.
Существует несколько подходов к тому, как лечить поясницу в домашних условиях, если клиническая картина указывает на развитие остеохондроза и его последствий. Эти методы включают в себя как симптоматическую терапию, так и радикальные способы удаления пораженных межпозвоночных дисков с помощью хирургического вмешательства. Эти два крайних подхода предлагает официальная медицина, поскольку средств для полноценного восстановления поврежденных тканей позвоночника у неё нет.
Соответственно, каждый пациент с остеохондрозом сначала получает симптоматическое лечение, которое никак не влияет на восстановление межпозвоночных дисков, а лишь купирует боль. Когда диски разрушатся окончательно, пациент отправляется на хирургическую операцию. К сожалению, после подобной операции процесс разрушения всех остальных дисков только ускоряется и спустя несколько лет пациент вынужден вновь ложиться на операционный стол.
Как избежать этой участи? На самом деле есть и альтернативный подход к лечению болей в пояснице. Он заключатся в том, чтобы обнаружить и устранить причину разрушения межпозвоночных дисков, остановить процесс их дегенерации и запустить процесс восстановления поврежденных участков. Сделать все это вполне по силам мануальному терапевту, вертебрологу или неврологу.
Важно понимать, что источником любой боли является нервное волокно. Если на него оказывается компрессионная нагрузка, оно воспаляется и вызывает первичный болевой синдром. Вторичный болевой комплекс при заболеваниях пояснично-крестцового отдела позвоночника – это, чаще всего, спазм или перенапряжение мышечного волокна. Натяжение мышц организм использует как защиту корешковых нервов при проседании высоты межпозвоночного диска. Поэтому при протрузии или межпозвоночной грыже мышечный каркас поясницы и нижней части спины находится в очень напряженном состоянии. И это может вызывать не только боль, но и дальнейшее разрушение хрящевой ткани, поскольку полностью блокируется процесс его диффузного питания.
Боль в пояснице – это повод обратиться к врачу. Рекомендуем вам для лечения подыскивать клинику мануальной терапии по месту жительства. А пока предлагаем узнать о самых распространенных причинах боли в пояснице.
Почему болит спина в области поясницы?
Прежде чем лечить боль в пояснице, нужно поставить правильный диагноз. Стоит понимать, что боль – это только клинический симптом. Его отдельно лечить не рекомендуется, поскольку с помощью боли организм обеспечивает защиту поврежденных тканей. Например, если произошло смещение тела позвонка и он начал оказывать давление на твердые оболочки спинного мозга, то с помощью боли организм серьезно ограничивает последующую подвижность тела пациента. Таким образом предупреждается дальнейшее смещение позвонка, что исключает вероятность полного паралича тела ниже поврежденного участка спинного мозга.
Аналогичным образом боль спасает от тотального разволокнения межпозвоночного диска при развитии остеохондроза и его осложнений. Поэтому изолированно воздействовать на купирование болевого синдрома очень опасно. Целесообразно при проведении лечения убирать потенциальную причину появления болевого синдрома.
Это могут быть следующие заболевания:
- дегенеративное дистрофическое заболевание межпозвоночных дисков – дорсопатия или остеохондроз;
- снижение высоты межпозвоночного диска – протрузия (осложнение остеохондроза, которое долгое время протекает без лечения);
- разрыв (экструзия) фиброзного кольца межпозвоночного диска и выход через трещину части пульпозного ядра (межпозвоночная грыжа);
- нестабильное положение тел позвонков на фоне снижения высоты межпозвоночных дисков, что приводит к их периодическому смещению и оказанию давления на твердые оболочки спинного мозга;
- разрушение межпозвоночных фасеточных или дугоотросчатых суставов;
- ревматические воспалительные процессы в позвоночном столбе (системная красная волчанка, склеродермия или болезнь Бехтерева);
- рубцовая деформация связочного волокна (утолщаются и деформируются чаще сего короткие поперечные связки, расположенные между соседними телами позвонков);
- деформирующий остеоартроз подвздошно-крестцовых суставов;
- искривление позвоночника и нарушение осанки, в том числе грудной сколиоз, компенсированные перекосом или скручиванием костей тазового кольца;
- коксартроз тазобедренного сустава;
- радикулит любой этиологии (на фоне компрессии за счет снижения высоты межпозвоночного диска, при воспалении, смещении тела позвонка и т.д.);
- опухолевые процесс, оказывающие давление на спинной мозг, корешковые нервы, пояснично-крестцовое нервное сплетение и отходящие от него нервы.
Это далеко не полный перечень потенциальных причин того, почему болит спина в области поясницы, но прежде чем лечить это состояние, нужно попытаться исключить хотя бы эти заболевания. Также обязательно следует диагностировать патологии внутренних органов брюшной полости и малого таза. Особенно если у вас есть соответствующая клиническая картина.
Чем лечить спину от боли в пояснице?
Прежде, чем лечить боли в пояснице у женщин, необходимо посетить врача гинеколога. Очень часто такие неприятные ощущения бывают связаны с гинекологическими проблемами. Это может быть быстро растущая миома матки, активно развивающийся эндометриоз, кистозные изменения в яичниках, опущение внутренних органов полости малого таза. Не редко при обращении пациентки с болями обнаруживаются злокачественные опухолевые процессы в области матки и её придатков. Раннее обращение к врачу позволяет спасти жизни женщине и успешно провести полноценное лечение данного заболевания.
Ответ на вопрос о том, чем лечить спину от боли в пояснице, не имеет правильного ответа, поскольку современная фармакологическая индустрия не предлагает нам препаратов с доказанной эффективностью. Применение нестероидных противовоспалительных препаратов и миорелаксантов приносит больше вреда, чем потенциальной пользы. Поэтому их использование следует ограничивать только крайними случаями. Постановка больше 3-х инъекций этих препаратов не целесообразна и влечет за собой множество негативных последствий для здоровья человека.
Хондропротекторы потенциально ин-витро показывают положительные результаты по восстановлению хрящевой ткани. Но существует одна серьезная проблема. Дело в том, что остеохондроз и все его осложнения связаны с тем, что нарушается единственно возможное диффузное питание хрящевой ткани межпозвоночных дисков. Соответственно, у человека с дегенеративными дистрофическими изменениями в хрящевых тканях межпозвоночных дисков вводимые хондропротекторы не достигают своей цели. Они не проникают в хрящевые ткани. Добиться их проникновения можно только один способом – непосредственным введением в межпозвоночный диск. Но это сопряжено с огромным риском для здоровья пациента.
Все остальные препараты оказывают очень малый подчинительный эффект, в основном от поддержки поврежденного нервного волокна.
И как лечить спину в области поясницы, если фармакологических препаратов не существует, а официальная медицина оказывается бессильна перед этим серьезным недугом современного человека? Все очень просто. Нужно направить свои усилия на восстановление диффузного питания межпозвоночных дисков. Если удастся это сделать, то никакие дорогостоящие хондропротекторы вам не потребуются. Организм самостоятельно справится с полным восстановлением позвоночного столба.
Об этих методиках поговорим далее. А пока разберемся в вопросе о том, к какому врачу следует обращаться за помощью.
Какой врач лечит поясницу дома
Самый главный врач, лечащий поясницу – это вертебролог. Это специалист, который обладает самыми полными знаниями по анатомии и физиологии тканей позвончого столба. Он может с легкостью проводить диагностику и разрабатывает индивидуальные курсы терапии для каждого пациента.
Второй врач, с помощью которого лечим поясницу дома – невролог. Он обладает достаточным уровнем профессиональной компетенцией для того, чтобы поставить точный диагноз и назначить соответствующее лечение. Также вы можете обратиться к остеопату, мануальному терапевту.
Если вы не знаете, какой врач лечит поясницу в вашей городской поликлинике, то советуем сначала записаться на прием к участковому терапевту. Этот доктор проведет общую диагностику и порекомендует консультацию более узкого специалиста: ортопеда, невролога, невропатолога, травматолога и т.д.
Как лечить поясницу в домашних условиях, если она болит
Две самые распространенные причины боли в пояснице у взрослого человека – эт защемление нервного волокна или прострел. В обоих случаях требуется незамедлительная помощь.
Прежде чем лечить прострел в пояснице, необходимо установить, на каком уровне повреждено нервное волокно. Если это фораминальные отверстие, через которое корешковый нерв отходит от спинного мозга, то целесообразна процедура мануального вытяжения. Её предлагают пациентам при остеохондрозе, протрузии, экструзии и межпозвоночной грыже. После вытяжения с корешкового нерва снимается компрессия и боль проходит полностью.
Но это не означает полного выздоровления. После этого необходимо провести полноценный курс лечения дегенеративного дистрофического заболевания позвоночного столба. Для этих целей врач разрабатывает индивидуальный курс терапии, в него чаще всего входят следящие виды процедур:
- остеопатия для восстановления нормального кровоснабжения и оттока лимфатической жидкости из очага поражения;
- массаж для улучшения состояния мышечного каркаса спины и всех окружающих позвоночник мягких тканей;
- рефлексотерапия для запуска процесса регенерации межпозвоночных дисков;
- физиотерапия для ускорения процесса выздоровления;
- лазерная вапоризация для восстановления целостности фиброзного кольца;
- лечебная гимнастика и многое другое.
Если болит поясница, перед тем как лечить в домашних условиях, обязательно получите консультацию опытного врача. Не занимайтесь самостоятельной диагностикой и терапией. Это опасно для вашего здоровья.
Если у вас защемило поясницу, перед тем, как лечить, подыщите клинику мануальной терапии по месту жительства. Там вам смогут оказать эффективную и безопасную помощь.
Имеются противопоказания, необходима консультация специалиста.
В современных условиях от остеохондроза нередко страдают и молодые люди. Виной тому малоподвижный образ жизни, ведь даже свободное время мы часто проводим за компьютером — конечно же, сидя. Остеохондроз может доставить массу неприятных ощущений и заметно снизить качество жизни. К счастью, болезнь поддается симптоматическому лечению: сегодня для этого существует множество терапевтических решений.




Симптомы и причины остеохондроза
Остеохондроз — это дегенеративное поражение межпозвоночных дисков и прилегающей костной ткани. Он бывает шейным, грудным и поясничным — все зависит от участка позвоночника, в котором начались патологические изменения. При остеохондрозе страдает в первую очередь межпозвоночный диск. Из-за нарушения обменных процессов он деформируется и теряет упругость, а это приводит к тому, что уменьшается расстояние между позвонками и защемляются нервы, отходящие от спинного мозга. Результат — сильная боль, ограничение подвижности, быстрая утомляемость, изменение осанки, которое приводит к еще большему ухудшению ситуации.
Основная причина развития остеохондроза — несбалансированная и чрезмерная нагрузка на позвоночник, которая возникает, например, при наличии лишнего веса, при сидячей работе, иной необходимости подолгу находиться в неудобном положении. Остеохондроз может быть вызван плоскостопием или ежедневным ношением обуви на слишком высоком каблуке, сном на неудобном матрасе, а также слабостью мышечного корсета. Беременные женщины также находятся в группе риска.
Однако не всегда остеохондроз — результат прямой нагрузки на позвонки. Нередко это заболевание бывает вызвано нарушением обменных процессов, хронической интоксикацией, гормональными и аутоиммунными заболеваниями, дефицитом некоторых витаминов (в частности, D, C и витаминов группы В), травмами и, наконец, возрастными изменениями.
Симптомы остеохондроза во многом зависят от локализации источника заболевания. При остеохондрозе шейного отдела позвоночника болезнь начинается с боли в шее и руках, головных болей и онемения пальцев. При остеохондрозе грудного отдела характерны следующие проявления: острая боль в спине, покалывание в груди, затрудненный вдох. Остеохондроз поясничного отдела сопровождается болью в нижней части спины и ногах, онемением ступней, наблюдаются также расстройства мочеполовой сферы — нарушения мочеиспускания, половая дисфункция у мужчин, неполадки в работе яичников у женщин.
С точки зрения традиционной китайской медицины, перечень проявлений заболевания дополняется следующими симптомами:
- боль, отдающая в ягодицы или ноги;
- тяжесть мышц и их скованность;
- ощущение холода в спине;
- ночное потоотделение;
- жар в ладонях и ступнях;
- шум в ушах;
- боль внизу живота;
- холод в конечностях и нехватка энергии;
- острая боль, локализующаяся в каком-либо одном месте;
- повышение температуры тела;
- отечность в конечностях.
Пульс при этом может быть разным: от глубокого, нитевидного и медленного, до вибрирующего и частого. Симптомы, как и характер пульса, могут зависеть от первопричины заболевания.
Чаще всего люди замечают первые признаки остеохондроза примерно в 25 лет, но долгое время игнорируют их. Поэтому обычно к врачам обращаются пациенты в возрасте 30–35 лет, и у многих из них остеохондроз уже находится в запущенной форме.
Курс лечения остеохондроза должен делиться на несколько этапов, причем каждый из них преследует конкретные цели.
Первый шаг — устранение болевых ощущений. Возможно, вам порекомендуют носить специальный корсет, который будет поддерживать спину и шею в физиологически правильном положении. Назначаются болеутоляющие медикаменты и различные процедуры: как из арсенала физиотерапии, так и те, что относятся к традиционной медицине, например иглорефлексотерапия, которая давно признана официально и входит в Номенклатуру медицинских услуг, утвержденную Минздравом РФ.
Второй этап лечения остеохондроза — восстановление межпозвоночных дисков и профилактика дистрофических изменений. Как правило, показаны лечебная физкультура, массаж, мануальная терапия, иглорефлексотерапия, коррекция рациона, физиотерапевтические процедуры, направленные на улучшение кровообращения и нормализацию обменных процессов.
Врач-невролог может назначить болеутоляющие и противовоспалительные средства. При необходимости прибегают к блокаде новокаином или к более серьезному лечению, направленному на снятие спазма. Однако источник заболевания, оставшийся в организме, через некоторое время приводит к возвращению болезни.
При остеохондрозе грудного отдела позвоночника пациенту придется также пересмотреть свои привычки: чтобы лечение принесло желаемые результаты, необходимо дозировать нагрузки, чередуя прогулки с отдыхом, иногда желательно какое-то время ходить с тростью. Медикаментозное лечение заключается в приеме нестероидных противовоспалительных препаратов, хондропротекторов, релаксантов, витаминов группы В и глюкокортикостероидов.
Помимо классического медицинского массажа, для лечения этого вида остеохондроза применяют точечный массаж, иглорефлексотерапию, а также гирудотерапию, лечебную физкультуру и фитотерапию. Все эти процедуры могут быть проведены как в обычной поликлинике, так и в лицензированном центре восточной медицины.
Шейный остеохондроз крайне распространен, причем даже среди молодых — иногда его диагностируют даже у школьников и студентов, которые проводят слишком много времени за учебниками и компьютером. Этот тип остеохондроза опасен тем, что может привести к таким осложнениям, как ухудшение зрения или повышение внутричерепного давления, которое проявляется сильными головными болями.
Для лечения остеохондроза шейного отдела позвоночника применяют нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, курс инъекций витаминов группы В.
Также может быть назначен массаж воротниковой зоны, воздействие ультразвуком и электрофорез. Крайне важно вести подвижный образ жизни, выработать правильную осанку, приучить себя делать перерывы в работе и выполнять небольшую разминку в середине рабочего дня.
Из средств традиционной (в том числе восточной) медицины при лечении этого типа остеохондроза широко используются: иглорефлексотерапия, точечный массаж и травяные сборы — фитотерапевтические средства улучшают метаболизм и работу мелких сосудов, снимают воспаления, что благотворно сказывается на состоянии здоровья в целом и опорно-двигательного аппарата в частности.
Во время лечения остеохондроза поясничного отдела позвоночника большую роль играет привычка дозировать нагрузки: не следует проводить слишком много времени на ногах и сидя, необходимо чаще отдыхать в положении лежа. Кроме того, какое-то время придется носить корсет для улучшения осанки.
Как и при шейном остеохондрозе, при поясничном назначаются нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, витамины группы В, нередко — глюкокортикостероиды, ферменты, а также мази, улучшающие кровообращение и снимающие боль.
Показан массаж, воздействие лечебной грязью и электрофорез c обезболивающими препаратами, иглорефлексотерапия, прогревание, в том числе и горячими камнями — это популярная в последние годы стоунтерапия.
Особого внимания заслуживает подход к лечению различных видов остеохондроза, практикуемый в традиционной китайской медицине. С позиции тысячелетнего опыта китайских врачей, ключевой метод лечения остеохондроза — акупунктура, называемая также иглоукалыванием или иглорефлексотерапией. Первым делом доктор ТКМ определяет для каждого пациента приоритетные сверхчувствительные (акупунктурные) точки. Именно на них он воздействует тончайшими иглами. Это запускает ответную реакцию организма, способствующую восстановлению пораженных хрящей и костей и возвращению подвижности суставов.
После проведенной терапии для закрепления лечебного эффекта и поддержания организма в форме рекомендуется в будущем повторять курсы акупунктуры с определенной периодичностью, но уже с профилактической целью.
На технику постановки игл и длительность сеанса иглоукалывания влияют диагноз и состояние пациента. Как правило, сеансы акупунктуры переносятся хорошо всеми пациентами, хотя ощущения от процедуры у пациентов отличаются. Для некоторых введение иголочек проходит незаметно, у кого-то может появиться ощущение зуда, легкого давления, а кто-то и вовсе засыпает.
Нельзя сказать, что возникновение остеохондроза происходит из-за какого-то одного фактора — чаще всего причиной развития болезни становится в целом неправильный образ жизни. Поэтому и лечение должно быть комплексным. Диета с высоким содержанием витаминов, предполагающая в том числе отказ от жирной еды, алкоголя и курения, точно рассчитанные физические нагрузки в сочетании с терапевтическими и медикаментозными методами позволяют добиться лучшего результата, чем при простом приеме таблеток.
Какое именно количество сеансов будет назначено тому или иному пациенту, врач решает индивидуально, заботясь в первую очередь о достижении наибольшей эффективности лечения. В некоторых случаях достаточно одного курса из десяти сеансов, иногда его необходимо повторить для закрепления полученного результата. Мы дорожим репутацией нашей клиники и избегаем гипердиагностики и назначения лишних процедур, а работающие у нас врачи являются профессионалами высокого уровня, которые непосредственно заинтересованы в скорейшем решении проблемы обратившегося пациента.
*Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
Согласно данным Всемирной организации здравоохранения (ВОЗ), свыше 40% населения земного шара страдает различными заболеваниями опорно-двигательного аппарата, важное место среди которых занимают различные боли в спине (дорсалгия) [1] . По мнению ученых, к этому приводят тяжелый физический труд, физическое перенапряжение, вынужденная статическая рабочая поза, избыточный вес, травмы и переохлаждения [2] .
Боль в спине опасна тем, что от нее страдают люди трудоспособного возраста. Болевой синдром ограничивает человека в движениях, иногда приходится отказываться от работы или увлечений из-за проблем со спиной. По данным отечественных публикаций, боль в спине занимает второе место по количеству дней и третье место по случаям временной нетрудоспособности среди всех классов болезней. Около 42% пациентов, имеющих I или II группу инвалидности, страдают хроническим болевым синдромом в спине [3] .
Однако большинство заболеваний, приводящих к боли, можно предотвратить. Если болезнь уже возникла, то чем раньше начать лечение, тем больше вероятность благополучного исхода или длительной ремиссии.
Почему болит спина?
Существует множество заболеваний, при которых может возникнуть боль в спине.
Проблемы в позвоночнике и нервной системе
При малоподвижном образе жизни, постоянных нагрузках на позвоночник, после травм и в результате врожденных заболеваний соединительной ткани может развиваться значительное число заболеваний:
- остеохондроз позвоночника;
- грыжа (пролапс) или протрузия межпозвонкового диска;
- смещение позвонков относительно друг друга;
- опухоли позвоночника, спинного мозга и корешков;
- врожденные или приобретенные деформации позвоночника (кифосколиоз, сколиоз, гиперлордоз) и так далее.
Позвонки могут страдать при остеопорозе, онкологических заболеваниях и туберкулезе. В результате поражения позвонков или дисков уменьшается просвет межпозвонковых отверстий, через которые от спинного мозга отходят нервные пучки, и может происходить сдавление спинномозговых корешков. Основное проявление в этом случае — выраженная и длительная боль, обостряющаяся при определенном положении тела. Иногда боль возникает не в результате сдавления, а при воспалении в области нервных корешков при их раздражении.
Проблемы со стороны мышечной системы
Боли в спине могут возникать при длительном напряжении или, наоборот, растяжении мышц или связок. В результате нахождения в неудобном положении или при переохлаждении образуется локальный мышечный гипертонус — на ощупь можно обнаружить уплотненную чувствительную мышцу. Чаще это мышцы, испытывающие длительную нагрузку и отвечающие за положение тела: мышца, поднимающая лопатку, трапециевидная мышца, широчайшая мышца спины, квадратная мышца поясницы и мышца, выпрямляющая позвоночник. Болевые ощущения при этом могут быть сконцентрированы в одной точке или распространены по области, боль имеет тянущий и ноющий характер. Мышечный спазм также может возникать в ответ на сдавление нервных корешков при поражении позвоночника — как защитная реакция и попытка организма обездвижить больной участок.
Соматические заболевания
Заболевания других органов могут также проявляться болью в спине. Это так называемые отраженные боли в спине при болезнях внутренних органов (сердца, легких, желудочно-кишечного тракта, мочеполовых органов). Особенностью соматических заболеваний будет наличие и других проявлений: например, при проблемах с пищеварением также возможна тошнота или рвота, связь боли с приемом пищи, а при заболеваниях почек может меняться цвет мочи. Такие боли проявляются, кроме области спины, в брюшной полости, малом тазу, грудной клетке. В зависимости от расположения боли возможные причины отличаются.
Боль в спине на уровне грудной клетки, между лопаток, может говорить:
- о проблемах с сердцем, например стенокардия или инфаркт миокарда;
- о проблемах с сосудами — аневризма аорты, тромбоэмболия легочной артерии;
- о заболеваниях пищевода или желудка — эзофагит, рефлюксная болезнь, гастрит или язва желудка.
Боли в спине на уровне нижних краев ребер встречаются:
- при проблемах с почками, при почечной колике;
- при остром панкреатите и панкреонекрозе (носят опоясывающий характер).
Боли в области поясницы могут указывать на:
- камень в мочеточнике в результате мочекаменной болезни;
- аневризму брюшной аорты или тромбоз сосудов брыжейки;
- воспалительные заболевания кишечника, например язвенный колит;
- воспаления органов малого таза (могут отдавать в область крестца).
Независимо от уровня расположения боли, причиной, встречающейся реже, может быть онкологическое заболевание — метастазы в позвоночник или лейкоз. Многие указанные соматические заболевания, например проблемы с сердцем и сосудами, могут быть смертельно опасны. При этом поставить правильный диагноз в домашних условиях практически невозможно. И чтобы исключить возможный риск для жизни, нужно обратиться к врачу и пройти соответствующее обследование.
Первым этапом при обследовании обычно является прием врача-терапевта или врача общей практики. Врач уточняет, чем человек болел или болеет, а также какие заболевания встречаются у его родственников. На приеме терапевт может провести общий осмотр, оценить состояние пациента, выполнить функциональные пробы, заподозрить наличие различных заболеваний и направить на необходимые исследования или на консультацию к другому специалисту.
Из инструментальных методов могут потребоваться следующие исследования:
- Рентгеновский снимок в двух проекциях позволяет оценить состояние позвонков, увидеть кальцинаты в межпозвонковых дисках и связках.
- КТ, или компьютерная томография, — продвинутая версия рентгенологического исследования. Позволяет получать поперечные изображения (так называемые срезы) исследуемой области. Используется при сложных поражениях позвоночника.
- МРТ, или магнитно-резонансная томография, оценивает состояние мягких тканей, а также используется для получения изображения спинного мозга.
- УЗИ, или ультразвуковое исследование, используется реже — для диагностики соматических заболеваний. УЗИ помогает исследовать состояние сосудов и сердца, а также почек.
- Электрокардиограмма помогает исключить инфаркт миокарда.
- Фиброгастроскопия показана при подозрении на болезни желудка.
Лабораторные исследования, которые могут быть назначены при болях в спине:
- Общий анализ мочи для оценки работы почек.
- Общий анализ крови — нужен реже — при болях в спине помогает обнаружить наличие в организме очагов воспаления или диагностировать лейкоз.
- Биохимический анализ крови при болях в спине — необходим гораздо реже — при наличии подозрения на какое-либо заболевание. Так, анализ на креатинин используется при оценке работы почек, а исследование тропонина показано при подозрении на инфаркт миокарда. Исследование уровня кальция может потребоваться при диагностике остеопороза.
Лечение боли в спине зависит от причин, которыми она вызвана. Тактика ведения пациентов с неспецифической болью включает следующие меры [5] :
- наблюдение и лечение у врача общей практики или участкового терапевта с еженедельной оценкой динамики состояния при острой боли или обострении хронической;
- при хронической боли в спине — осмотр раз в четыре–шесть недель и информирование пациента о причинах хронической боли в спине и ее доброкачественной природе;
- для устранения боли назначение лечения с доказанной степенью эффективности;
- исключение постельного режима и обеспечение достаточного уровня повседневной активности;
- коррекция тактики лечения при ее неэффективности в течение четырех–шести недель;
- консультация невролога при неэффективности терапии на протяжении шести недель.
При выявлении серьезного поражения спинного мозга или позвоночника применяются методики лечения диагностированного заболевания. В большинстве случаев назначается госпитализация для проведения комплексного обследования и лечения [7] .
Боль, вызванная заболеваниями внутренних органов и сосудов, лечится соответствующим специалистом.
Лекарственные препараты для лечения неспецифической боли нижней части спины
В первую очередь для купирования боли используются НПВС (нестероидные противовоспалительные препараты) в уколах и таблетках. Они уменьшают воспаление в области ущемленного нерва и облегчают состояние пациента. При неэффективности НПВС можно использовать более сильные анальгетики, но их назначают обычно в условиях стационара. В лечении хронической боли эффективны трициклические антидепрессанты, которые снижают интенсивность болезненных ощущений. При расстройствах с преобладанием тревоги и нарушений сна показаны короткие курсы бензодиазепинов.
Миорелаксанты, препараты для расслабления мышц, также могут применяться при острой мышечной боли в спине. Лечение миорелаксантами показано и при сдавлении корешков спинного мозга, чтобы снять усугубляющий состояние спазм мышц на уровне пораженного позвоночного сегмента.
Диуретики могут быть назначены в комплексе для уменьшения отека тканей и, как следствие, для уменьшения компрессии нервного корешка. С похожей целью, для снятия отека и воспаления, могут применяться кортикостероиды — как более сильные противовоспалительные средства. Дополнительно врач может посоветовать средства, защищающие нервную ткань, антиоксиданты, витаминные препараты.
Обезболивающие блокады
Если при сильном болевом приступе не помогает прием анальгетиков, то возможно выполнение паравертебральной блокады. В этом случае раствор местного анестетика (прокаина, лидокаина) вводится непосредственно в пораженную зону. Эффект наступает очень быстро и длится несколько часов и больше. Противопоказанием может служить аллергия на вводимый препарат.
Мануальная терапия
Массаж, приемы мануальной терапии и акупунктуры хорошо помогают в тех случаях, когда боль в спине обусловлена спазмом мышц. Массажные движения способствуют расслаблению мышечной ткани, улучшают кровообращение и помогают снять отек. При остром периоде радикулопатии массаж может быть противопоказан. Кроме этого, не рекомендуется проводить массаж в зоне проекции грыжи межпозвонкового диска. Для применения мануальной терапии противопоказанием может стать чрезмерная подвижность или смещение позвонков относительно друг друга.
Вытяжение позвоночника (тракционная терапия)
Тракционная терапия помогает уменьшить болевые проявления, снимает гипертонус мышц, способствует декомпрессии нервных корешков. Однако применять этот метод противопоказано в остром периоде заболевания, при наличии секвестрированных грыж и других заболеваний. Существует множество видов тракционной терапии. Вытяжение может проводиться с использованием бассейна и без него. Каждый из видов и технических приемов имеет свои положительные стороны и недостатки, что следует всегда учитывать при ее назначении. Другой необходимой стороной правильного выбора данного метода является строгое определение показаний, а также индивидуальный подбор оптимальной величины воздействующей нагрузки [9] .
Согласно действующим в РФ клиническим рекомендациям по лечению хронической боли в спине, пациентам с болями в нижней части спины назначение тракционной терапии не рекомендуется. Причина заключается в том, что, как показали научные исследования, подобное воздействие не приносит пользы [10] .
Упражнения
Занятия лечебной физкультурой используются в периоде восстановления и ремиссии. Их задача — укреплять мышцы спины, снимать излишнее напряжение. Для расслабления мышц можно использовать упражнения постизометрической релаксации. Они основаны на феномене расслабления мышцы при ее растяжении и задержке в таком положении. Согласно данным американских исследователей, при слабых и умеренных хронических болях в пояснице хорошо помогает йога, а именно вини-йога [11] .
Физиотерапия
Методы механического и физического воздействия, такие как магнитотерапия, электростимуляция или лазерная терапия, также используются при лечении хронической боли в спине. Эти методы улучшают кровоснабжение в пораженной зоне, активируют передачу нервных импульсов, способствуют питанию тканей. При острой боли в спине показаны местные тепловые процедуры.
Оперативное лечение
Большинство эпизодов боли в спине поддается консервативному лечению. Однако в некоторых случаях приходится прибегать к хирургической помощи. Показанием к срочной операции будет сдавление спинного мозга. Если лечение боли в спине в полном объеме не дает результата, а боль сохраняется больше трех–четырех месяцев, в этом случае врач также может порекомендовать операцию. Целью оперативного вмешательства обычно является устранение причины давления на нервный корешок. Это может быть операция открытого типа, то есть удаление диска или участков позвонка.
Однако в настоящее время все большее распространение получают малоинвазивные операции, например эндоскопическая дискэктомия (при остеохондрозе позвоночника) или пункционная вертебропластика, которую проводят пациентам с переломом позвоночника травматического характера, возникшего вследствие остеопороза, опухолевого процесса или метастаз. Они меньше травмируют окружающие ткани, пациент быстрее восстанавливается после операции. Малоинвазивная хирургия подходит не для всех типов проблем с позвоночником. Важную роль играют предварительное обследование пациента и соответствующий опыт хирурга.
Если болит спина, лечение может быть направлено и на причину, и на следствие. Чаще всего именно симптоматическое лечение позволяет избавиться от боли. Кроме того, оно более доступно. Бережное отношение к своему здоровью и своевременное обращение к врачу даст возможность определить характер боли и вовремя провести нужное лечение. Это позволит свести к минимуму влияние боли в спине на жизнь человека.
Таблетки следует принимать после еды, запивая достаточным количеством воды. Максимальная суточная доза для взрослого человека составляет три таблетки.
* Имеются противопоказания. Перед применением необходима консультация специалиста.


Боль в суставах часто беспокоит пожилых людей, а также тех, кто ведет малоподвижный образ жизни, страдает ожирением и заболеваниями костной ткани.
Причинами болевых ощущений в мышцах могут быть избыточные нагрузки, травмы и растяжения, а также заболевания сосудов и суставов.

Болевые ощущения могут быть следствием серьезных проблем со здоровьем, однако облегчить состояние помогают анальгезирующие средства.

Некоторые обезболивающие препараты не вызывают привыкания и продаются без рецепта врача.
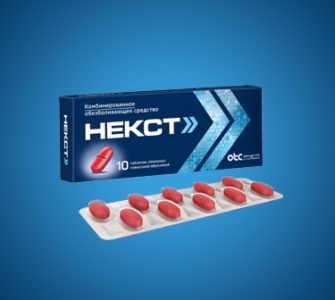
Препарат Некст ® , содержащий парацетамол и ибупрофен, помогает уменьшить боль и воспаление.

Не верьте мифам, гласящим, что при болях в спине противопоказаны физические нагрузки. Не только йога, но и пилатес, цигун, танцевальные практики иногда помогают избавиться от болевого синдрома. После консультации с врачом можно посещать даже силовые тренировки, разумеется, при умеренной работе с весом.
Читайте также:


