Боли в шеи и в легких при вздохе
Боль в легких, возникающая при глубоком вдохе, может быть признаком серьезной болезни, а иногда и вовсе не связана с патологией дыхательной системы. О том, как разобраться в причинах неприятных симптомов и справиться с ними, расскажем в статье.

Причины болей в легких при глубоком вдохе
Во время вздоха легкие наполняются воздухом, диафрагма смещается вниз и сдвигает соседние органы. В норме это не вызывает неприятных ощущений, но если бронхиальное дерево или близлежащие структуры повреждены, глубокий вдох может спровоцировать боль.
Сама ткань легких лишена болевых рецепторов, поэтому при их патологии дискомфорт возникает крайне редко – только в случае распространения патологического процесса на бронхи, трахею или плевру.
Плевра – двойная оболочка легких. Между ее листками образуется плевральная полость, позволяющая легким сжиматься и расправляться во время дыхания. Плевра богата нервными окончаниями, поэтому ее повреждение вызывает сильную боль.
Боль в области легких при вдохе возникает на фоне некоторых болезней дыхательной системы:
- Бронхита, трахеита – воспаления бронхиального дерева и трахеи;
- Пневмонии, затрагивающей как минимум одну долю легкого;
- Плеврита – поражения плевральной оболочки;
- Пневмоторакса – нарушения целостности легкого;
- Гидроторакса – скопления жидкости в плевральной полости;
- Туберкулеза – инфекционного заболевания легких;
- Злокачественной опухоли органов дыхания.
Кроме того, существуют и другие причины болей в грудной клетке, не связанные с дыхательной системой:
- Заболевания грудного отдела позвоночника;
- Болезни или повреждения ребер, грудины;
- Острая патология сердца – стенокардия, инфаркт миокарда;
- Аневризма (истончение стенки) аорты;
- Изменения в желудочно-кишечном тракте (гастрит, язвенная болезнь, панкреатит, камни в желчном пузыре, грыжа пищеводного отверстия диафрагмы);
- Патология межреберных мышц;
- Защемление нервов грудной клетки.
С какой стороны болят легкие
Болевой синдром в области легких различается по интенсивности, локализации и характеру. По особенностям болей можно судить об их причине. Важную роль играет локализация болевого синдрома.
Жгучие, давящие боли в передней части грудной клетки, за грудиной могут быть признаком стенокардии или инфаркта миокарда. Такая боль нередко сопровождается аритмией, бледностью кожных покровов, слабостью, страхом смерти. Она может отдаваться в левую половину грудной клетки, в спину, в нижнюю челюсть.
Иногда похожие ощущения возникают при выраженном трахеите. Но в этом случае не страдает общее самочувствие, а чаще всего наблюдается сухой кашель.
Также болезненность возникает после интенсивных нагрузок на межреберные и грудные мышцы. Они болят на высоте вдоха и при напряжении мускулатуры. Болевой синдром сохраняется в течение нескольких дней, пока из мышечной ткани не выведется молочная кислота.
Боль по типу прострела обычно не связана с респираторными заболеваниями, а возникает на фоне невралгии и остеохондроза любой локализации. Она усиливается во время движения и дыхания, бывает одно- или двусторонней.

Болевой синдром в спине характерен для остеохондроза, межпозвонковых грыж и других изменений в позвоночнике. Такие боли не всегда связаны с дыханием, в большей степени они зависят от положения тела.
Похожий болевой синдром возникает при аневризме аорты. Однако боли в таком случае более интенсивные, постоянные, сопровождаются снижением артериального давления, общей слабостью, нехваткой воздуха, учащением пульса, головокружением.
Несколько реже односторонние боли со стороны спины провоцируются болезнями почек.
Односторонняя боль в грудной клетке характерна для патологии дыхательной системы: пневмонии, плеврита, туберкулеза, пневмо- и гидроторакса. В этом случае болезненность сопровождается кашлем, лихорадкой, снижением подвижности грудной клетки со стороны поражения.
Также болевой синдром справа или слева возможен при одностороннем защемлении нерва, повреждении ребер и при патологиях пищеварительного тракта. При холецистите или камнях в желчном пузыре боли локализуются справа. Панкреатит может вызывать дискомфорт как справа, так и слева. Для гастрита и язвы желудка более характерны левосторонние боли, хотя бывают исключения.
Верхние отделы легких обычно поражаются при туберкулезе, злокачественных новообразованиях, реже – при пневмонии и пневмотораксе. В этих случаях болевые ощущения обычно локализованы с одной стороны.
Пневмоторакс – разрыв легкого и выход воздуха в плевральную полость. Наблюдается при травмах или сильном кашле. При этом резко ограничивается подвижность половины грудной клетки и сглаживаются ямки над и под ключицей.
Почему болят легкие у мужчины
Основные причины болей в груди одинаковы для лиц обоих полов, но некоторые патологии чаще встречаются у мужчин.
Увеличение селезенки в размерах приводит к появлению болезненности в левой нижней части грудной клетки. Чаще всего селезенка болит вследствие травм, более характерных для мужчин. Другие причины ее увеличения:
- Болезни системы крови (анемия, лейкоз, лимфома);
- Гнойные инфекционные процессы любой локализации;
- Аутоиммунные заболевания.
В процентном соотношении болезнями нижних отделов респираторного тракта чаще страдают мужчины. Это связано с тем, что они чаще курят, а также обращают меньше внимания на острые вирусные инфекции и нередко доводят заболевание до осложнений в виде бронхита, пневмонии, плеврита. Также мужчины чаще, чем женщины болеют туберкулезом легких.
Еще для лиц мужского пола характерны боли в груди, связанные с:
- Травмами ребер, грудины, мышц;
- Травматическим пневмотораксом;
- Патологией пищеварительной системы;
- Изменениями в позвоночнике в виде межпозвонковых грыж, протрузий, переломов позвонков.

Почему болят легкие у женщины
У женщин более частыми причинами болевого синдрома в области легких являются онкологические заболевания и воспаление мочевыводящих путей.
Несмотря на невысокий процент курения, рак легких чаще поражает женщин. Болезненность обычно возникает уже на поздних стадиях болезни, когда опухоль прорастает в бронхи, трахею, плевру или дает метастазы. Обычно быстрее боли появляются при центральном раке, исходящем из бронхиального дерева, чем при периферическом, растущем в самой легочной ткани.
У женщин более широкий и короткий мочеиспускательный канал, который служит входными воротами инфекции. Она распространяется вверх, поражает почки, развивается пиелонефрит. При пиелонефрите боль обычно тупая, односторонняя, локализуется в нижних отделах грудной клетки со стороны спины.
Причины температуры
Повышение температуры тела на фоне болей в грудной клетке указывает на наличие воспалительного процесса в легких, плевре, почках и т. д.
Вместе с температурой обычно появляются и другие симптомы лихорадки:
- Болезненность в суставах и мышцах;
- Общая слабость;
- Головная боль;
- Озноб;
- Быстрая утомляемость.
В любом случае, если боли в области легких сопровождаются температурной реакций, следует обратиться к врачу.
Иногда температура и боль в груди могут быть не связаны между собой. Например, если на фоне обострения остеохондроза пациент заболел вирусной инфекцией. Однако зачастую определить, совпадение это или нет, способен только врач.
Видео – Что делать, если дышать больно
Причины тупой или режущей боли
Тупые боли свойственны неактивному воспалительному процессу в легких, бронхах, плевре, почках, начальным проявлениям рака. Также тупые болевые ощущения встречаются при хроническом гастрите, холецистите, панкреатите и при неосложненном остеохондрозе.
Резкая, режущая боль характерна для острого инфекционно-воспалительного заболевания респираторного тракта или пищеварительной системы, для защемления нервов, инфаркта, стенокардии, аневризмы аорты.
Причины боли в легких по ночам
При некоторых патологиях боли в большей степени беспокоят в ночное время, при горизонтальном положении тела. К таким болезням относятся:
- Остеохондроз и грыжа диска;
- Изменения в сердце, сопровождающиеся сердечной недостаточностью;
- Туберкулез и пневмония, осложненные плевритом;
- Защемление нервного корешка;
- Травмы опорно-двигательного аппарата.
Что делать
Если боли в легких возникли по непонятной причине, нужно обратиться в поликлинику, к терапевту. Он назначит дополнительные обследования, среди которых:
- Общеклинический анализ крови и мочи;
- Рентген легких, позвоночника, ребер;
- УЗИ плевральных полостей, брюшной полости;
- ЭКГ;
- ЭхоКГ.
В зависимости от полученных результатов доктор поставит диагноз и назначит соответствующее лечение.
Какие препараты принимать
Самостоятельно принимать медикаменты, снимающие боль, можно только если ее причина вам известна.
- Анальгетики (дексалгин, парацетамол, анальгин) эффективны при болевом синдроме, вызванном травмой, патологией позвоночника, ребер, мышц.
- При воспалительных процессах лучше выбрать противовоспалительные препараты – ибупрофен, нимесулид, диклофенак.
- Спазмолитики (но-шпа, дюспаталин, бускопан) помогают снять боль при болезнях пищеварительного тракта и почек.
Другие лекарства – гормоны, наркотические анальгетики, миорелаксанты – должен назначать доктор.
Видео – Боль в груди при вдохе
В каком случае звонить в скорую
В некоторых ситуациях откладывать обращение за медицинской помощью нельзя. Экстренных мер требуют боли в грудной клетке, которые сопровождаются:
- Выделением обильной гнойной мокроты или крови при кашле;
- Сильной одышкой, чувством нехватки воздуха;
- Синиеватым оттенком кожи пальцев, носогубного треугольника;
- Нарушением ритма сердца;
- Резкой слабостью, головокружением, потерей сознания;
- Ощущением сдавливания в области грудины, страхом смерти.
Кроме того, если боль не связана с перечисленными симптомами, но слишком интенсивная, не проходит на фоне самостоятельного лечения – это также повод для вызова бригады скорой помощи.
Боли в области легких встречаются при самых разных патологиях органов дыхания и других систем организма. Разобраться с диагнозом поможет врач-терапевт. При необходимости он направит на дополнительные обследования и консультации узких специалистов. Так что если болевые ощущения доставляют значительный дискомфорт, самолечением лучше не заниматься.
Это то состояние, к которому надо отнестись серьёзно.
Когда надо немедленно звонить в скорую
Самая опасная боль в груди связана с проблемами с сердцем или лёгкими. Предположить такое состояние можно по ряду признаков.
Срочно Chest pain — Symptoms and causes набирайте 103 или 112, если:
- боль в грудной клетке можно описать как жгучую или сокрушительную, и при этом она распространяется на шею, плечо, спину, челюсть или отдаёт в руку;
- боль затянулась на 5 и более минут;
- присутствует чувство давления, переполненности, стеснения в груди;
- появляются проблемы с дыханием — оно становится ускоренным или сопровождается одышкой;
- вас подташнивает вплоть до рвоты;
- боль усиливается при физической активности, даже незначительной;
- на коже выступает холодный пот;
- присутствуют головокружение, слабость, помутнение сознания.
Даже если дискомфорт в груди сопровождается всего одним из перечисленных симптомов, это повод обратиться за неотложной помощью.
Впрочем, ситуация не всегда бывает опасной. Если угрожающих признаков нет, проанализируйте своё состояние. Возможно, причина боли в грудной клетке относительно безобидна.
Сейчас читают 🔥
Почему появляется боль в груди
Медики разделяют возможные причины на пять больших категорий What Are the Causes of Chest Pain and When Do I Need Help? .
Предположить их можно, если неприятные или болезненные ощущения концентрируются в области этого органа.
Этим термином обозначают боль в груди, которая вызвана ухудшением кровоснабжения сердца. Чаще всего это происходит из‑за накопления холестериновых бляшек на стенках артерий, по которым поступает к органу кровь. Как правило, стенокардия обостряется при физической нагрузке. Боль при этом сдавливающая, может отдавать в руку, плечо или другое место в верхней части тела, нередко сопровождается головокружением.
Возникает, когда тромб блокирует одну или несколько артерий, снабжающих сердце кровью. Чаще всего боль при инфаркте сильная, острая, колющая. Но иногда может походить на ощущения при стенокардии.
Так называют воспаление сердечной мышцы, чаще всего вызванное вирусной инфекцией. Боль при этом давящая, но несильная, практически всегда сопровождается одышкой и ускоренным сердцебиением.
Это тоже воспаление, но мешочка, который окружает сердце. Как правило, перикардит проявляет себя острой болью, которая усиливается, когда человек вдыхает или ложится.
Аорта — самая большая артерия в организме: кровь в неё поступает непосредственно из сердца. Из‑за большой нагрузки её стенки иногда истончаются и на аорте появляются выпуклости — так называемые аневризматические мешки.
Это целая группа заболеваний, которую объединяет одно: сердечная мышца ослабевает, и ей становится сложно перекачивать необходимые дозы крови. Боль в груди при кардиомиопатии умеренная, чаще всего возникает после еды или физической нагрузки.
Так называют смертельно опасную ситуацию, когда кровяной сгусток попадает в лёгочную артерию, блокируя приток крови к лёгким. Симптомы этого состояния схожи с признаками сердечного приступа, а пострадавший человек нуждается в столь же неотложной медицинской помощи.
Возникает, когда воздух попадает между лёгким и рёбрами. В результате лёгкое не может расшириться при вдохе. Вдыхая, человек испытывает боль в груди, а само состояние сопровождается сильной одышкой.
Это воспаление лёгочной ткани. Чаще всего пневмония возникает как осложнение после перенесённого гриппа или другой ОРВИ. Боль в груди при этом острая, колющая, усиливается при вдохе.
При этом заболевании воспаляется плевра — слой ткани, окружающей лёгкие. Боль в груди проявляется при каждом расширении лёгких, то есть при дыхании. Если вы кашляете, она становится сильнее.
Это не одно конкретное заболевание, а обобщающий термин Что такое хроническая обструктивная болезнь лёгких (ХОБЛ)? . Его используют в ситуациях, когда по каким‑то причинам ограничивается поступление воздуха в лёгкие и из них. Классический пример ХОБЛ — хронический бронхит. Боль в груди при этом носит давящий характер и сопровождается кашлем и хрипами в грудной клетке.
Эта болезнь затрудняет дыхание из‑за воспаления в дыхательных путях (бронхах). Когда она обостряется, бронхи сжимаются, производят больше слизи. Как следствие, воздуху сложно попасть в лёгкие. Ощущение болезненного стеснения в груди при этом не основной симптом. Куда более выражены одышка и сложности со вдохом.
Это состояние возникает при повышенном кровяном давлении в артериях, снабжающих лёгкие кровью. На ранних стадиях лёгочная гипертензия Лёгочная гипертензия проявляет себя быстро возникающей одышкой, на более поздних присоединяются учащённое сердцебиение и сдавливающие ощущения в груди.
Может проявлять себя нерегулярной и не связанной с физическими нагрузками болью в груди, спине и плечах. Если такие ощущения сопровождаются влажным кашлем, а тем более если в кашле присутствует мокрота с примесью крови, важно как можно быстрее обратиться к врачу — терапевту, лору или пульмонологу.
Это состояние, при котором желудочный сок попадает в пищевод. Изжога может сопровождаться довольно ощутимым, вплоть до болезненности, жжением за грудиной.
Дисфагия — это клинический термин, обозначающий проблемы с глотанием, вызванные самыми разными нарушениями в работе пищевода. Иногда сложности с тем, чтобы отправить в пищевод кусок еды, вызывают боль в грудной клетке.
Жёлчные камни, а также воспаление жёлчного пузыря или поджелудочной железы вызывают боль в верхней части живота, которая нередко отдаёт в грудную клетку, преимущественно справа.
Боль может быть вызвана ушибом мягких тканей в районе грудины, трещиной или переломом ребра.
Это состояние возникает, когда воспаляется хрящ, соединяющий рёбра и грудину. Симптомы костохондрита похожи на признаки сердечного приступа.
Это общее название болей в мышцах, чаще всего неустановленной природы. Боль в груди, вызванная фибромиалгией, как правило, несильная и тупая, может продолжаться несколько месяцев.
Дискомфорт в грудной клетке также может быть вызван следующими состояниями.
Приступ сильного беспричинного страха часто сопровождается учащённым сердцебиением, дрожью, одышкой и сжимающей болью в груди.
Так называют Межрёберная невралгия поражение нервных окончаний в грудной клетке. Причины могут быть самыми разными — от обычной простуды до стрессов или онкологических процессов.
Это заболевание вызывается тем же вирусом, что и ветрянка, и раздражает нервные окончания — чаще всего в районе поясницы, но может быть затронута и грудная клетка. Как правило, опоясывающий лишай сопровождается повышением температуры и высыпаниями по ходу поражённых нервов.
Что делать при боли в грудной клетке
Ориентируйтесь на самочувствие и самоанализ. Если боль в груди — разовое явление, быстро проходит и возникает по вполне объяснимым причинам (например, после острой, жирной еды или торопливого подъёма по лестнице), скорее всего, волноваться не о чем.
Но если неприятные ощущения стали появляться регулярно, обязательно обратитесь к врачу — для начала к терапевту. А далее к кардиологу, гастроэнтерологу, пульмонологу — в зависимости от предполагаемых причин боли. Медики поставят диагноз и назначат вам соответствующее лечение.

Когда болят легкие, это может быть сигналом о развитии разных заболеваний. Симптом может быть частью заболеваний легких, пищеварительного тракта либо признаком невралгии, проблем с костями. Сам дыхательный орган болеть не может, так как в нем нет чувствительных нервов, которые бы передавали болевой сигнал. Но болезненное чувство может вызывать плевра, которая покрывает легкие или трахеи, крупные бронхи.
- 1. Причины боли
- 1.1. Остеохондроз позвоночника
- 1.2. Ревматизм и инфаркт легкого
- 1.3. Бронхит и трахеит
- 1.4. Пневмония и плеврит
- 1.5. Туберкулез и рак легких
- 1.6. Миозит и невралгия
Для того чтобы выяснить, почему болят легкие, и поставить правильный диагноз, необходимо учитывать характер болевого ощущения, сделать рентген и КТ. При обследовании определяют интенсивность боли. Она может ощущаться при вдохе, со спины, справа или слева, или в обоих легких. Если не проходит в течение 4−5 дней, необходимо незамедлительно провести обследование.
![]()
Часто болезненность наблюдается при определенном положении тела и усиливается при увеличении активности. Это могут быть радикулит, заболевания позвоночного столба либо мышц. Нужно обратить внимание: если боль отдает между лопатками, в левую сторону и руку — это сигнал о заболевании сердца. Резкая, как прострел, — возможно, язва либо болезнь желчного органа.
Боль — признак бронхолегочных заболеваний. Часто неприятный симптом сопровождается дополнительными признаками:
![]()
- сухим либо влажным кашлем;
- повышенной температурой;
- слабостью, усталостью;
- недостачей воздуха, одышкой;
- хрипами.
Люди, которые имею привычку курить, могут ощущать боль в легких. При этом состояние характерно для любителей не только табака, но и кальяна. Причина в том, что вредные вещества попадают внутрь, накапливаются и вызывают бронхолегочные болезни. Чем больше стаж курения, тем выше вероятность развития рака легких.
Так как болезненность в легких имеет разные причины, при выборе врача учитывают наличие других симптомов. При острой боли, отдающей в левую сторону, побледнении либо кровохаркании лучше вызвать скорую помощь, так как острая форма болезни может лишить жизни пациента.
![]()
Если болят легкие со спины, это свидетельствует о наличии проблем с позвоночником, мышцами, о развитии патологических процессов в легочной ткани. Как правило, неприятный симптом беспокоит в утреннее и ночное время. Поражение грудного сегмента остеохондрозом либо межпозвоночной грыжей вызывает неприятные симптомы. Болезнь провоцирует защемление нервных окончаний. Приступ может усиливаться при вдохе, поднятии тяжелых предметов, наклоне или повороте туловища. Для улучшения состояния здоровья необходимо длительное комплексное лечение (прием противовоспалительных, обезболивающих препаратов, мануальная терапия, массаж, ЛФК).
![]()
![]()
Ревматизм имеет и другое название: пневмонит, ревматизм легкого, ревматический легочный васкулит. Для него характерны:
![]()
- тахикардия;
- увеличенные показатели СОЭ;
- слабость;
- одышка;
- боль при вдохе;
- хрипы.
В терапевтических целях используют антиревматическую терапию, и признаки болезни вскорости исчезают. Если легочный ревматизм запустить, то может развиться пневмония.
![]()
Инфаркт характеризуется резкой одышкой, усиливающейся болью со спины, резким побледнением, тахикардией. Может наблюдаться потеря сознания, повышение температуры, кашель с мокротой и кровью.
Во время инфаркта легкого пораженная зона заполняется кровью, ослабляется дыхание. В такой период необходимо вызвать скорую помощь и ехать в больницу, так как болезнь может иметь летальный исход.
![]()
![]()
При бронхите боль наблюдается при кашле, вдохе, повороте туловища. При вдыхании прослеживаются хрипы, присутствует температура до 39 0 С, небольшое выделение мокроты. При трахеите добавляются симптомы:
- сухой кашель;
- сдавливающее чувство в горле, трахее;
- тяжелое дыхание.
Заболевание успешно лечится снятием симптоматики препаратами, повышающими иммунитет.
Пациенты при пневмонии жалуются на боль, которая отдает вправо либо влево грудной клетки. Болезнь может поражать орган полностью. Там, где локализуется боль, происходит воспалительный процесс. При этом дополнительными признаками являются:
![]()
- высокая температура;
- сильный кашель;
- выделение мокроты.
Иногда пневмония развивается бессимптомно.
Плеврит развивается и как самостоятельное заболевание, и на основе уже существующих болезней органов дыхания, например, пневмонии. Плеврит характеризуется болью в правой либо в левой стороне, при резком повороте. Усиливается во время кашля, вдоха, чихания и надавливания в область легких. Другие симптомы:
![]()
- сильное потоотделение;
- частое поверхностное дыхание (более 30 вдохов за минуту);
- температура.
При этом плеврит может быть с сухим кашлем (фиброзной формы) и мокрым (выпотным). Наблюдается воспаление плевры. При запущенном состоянии скапливается жидкость, появляется чувство тяжести, разглаживаются либо начинают выпирать промежутки между ребрами.
Для диагностики необходимы осмотр пульмонолога, рентген. После обследования врач назначает курс антибиотиков, мегалитические препараты, согревающие компрессы, горчичники.
Для туберкулеза характерны колющие симптомы в верхней части легких и спине. При этом наблюдается слабость, озноб, ночная потливость, кашель с мокротой или без нее.
![]()
Для диагностики назначают флюорографию, реакцию Манту, анализ мокроты, крови и мочи. А также лекарственные средства для повышения иммунитета и комплексное противотуберкулезное лечение.
Болезненные ощущения при раке легких наблюдаются только на поздней стадии, когда злокачественное образование прорастает в плевральную полость. Но может беспокоить колющая, опоясывающая боль. Если опухоль локализуется с правой стороны, то болезненность может отдавать в правую руку, живот, шею. При этом наблюдаются дополнительные симптомы:
![]()
- длительный кашель;
- мокрота с каплями крови;
- одышка;
- сильная потливость;
- повышение температуры;
- слабость, истощение.
При обследовании делают рентген, КТ либо МРТ, бронхоскопию, биопсию. Лечение включает в себя удаление части либо полностью одного легкого. Практикуют лучевую и химиотерапию.
![]()
В послеоперационный период может ощущаться болезненность. А также по причине пустого пространства может развиваться искривление позвоночника в грудном отделе, появляться грыжи. Полезно делать вытяжки, принимать противовоспалительные таблетки, заниматься лечебной физкультурой.
Воспалительный процесс в мышцах вызывает отек, спазм. Боль носит ноющий характер. Мышца, поврежденная травмой, сильными физическими нагрузками, пораженная инфекцией, приносит боль во время движения. Если оставить без лечения, то мышца слабеет и атрофируется.
![]()
При пальпации ощущается твердая поверхность. Для лечения принимают обезболивающие препараты и делают массаж.
Миозит вызывает защемление нерва справа либо слева, при этом боль может затрагивать спину справа и переднюю часть грудной клетки. При движении, кашле, вдохе может наблюдаться болезненность, словно вонзают иглы.
Чтобы обнаружить заболевание, достаточно пропальпировать, пациент будет ощущать боль. При межреберной невралгии назначают массаж, болеутоляющие.
Заболевания проще предотвратить, чем лечить, поэтому стоит обратить внимание на рекомендации врачей. Необходимо:
![]()
- избавиться от вредных привычек (курение сигарет, кальянов);
- соблюдать технику безопасности, работая с химическими средствами (надевать маску, уменьшить контакт и прочее);
- соблюдать правила личной гигиены;
- при необходимости употреблять витаминно-минеральный комплекс для укрепления иммунитета;
- вовремя посещать врача для проведения диагностики и лечения заболеваний.
Важную роль играет правильное питание. Необходимо больше употреблять свежих овощей, зелени, фруктов, избегать жирной, копченой, жареной пищи, фаст-фудов. Необходимо заниматься спортом (бег, плаванье), достаточно отдыхать, избегать стрессов.
Важно помнить, что при появлении болей в легких не стоит заниматься самолечением. Симптоматика может быть признаком серьезного заболевания, либо болезнь может перерасти в хроническую форму, поэтому необходимо провести тщательное обследование и получить надлежащее лечение.
![]()
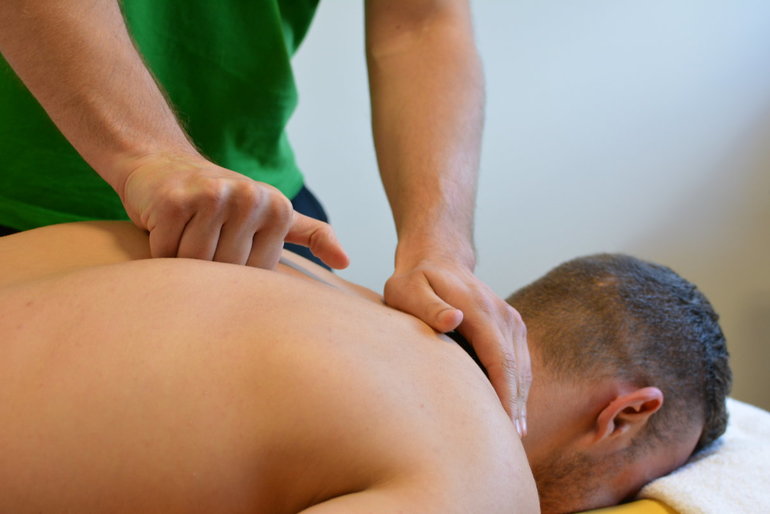
Боль в шее при вдохе – это симптом возможного развития нарушений в деятельности шейного отдела позвоночника. Лечение проводит врач – мануальный терапевт.Как показывает статистика, у 80-90% населения планеты периодически появляются боли в шее.
Виды боли ↑
По локализации различают:
- висцеральную – если повреждены внутренние органы;
- соматическую поверхностную – если повреждены кожные покровы;
- соматическую глубокую – если повреждены костные и мышечные системы.
Выделяют боли по зоне повреждения структуры нервной системы:
- нейропатические боли – при повреждении периферических нервов;
- центральные боли – если повреждены структуры ЦНС.
Если боли не совпадают с местами повреждения, то выделяют:
- проецируемые боли – когда сдавливаются спинномозговые корешки, тогда боли проецируются в иннервируемые области на теле;
- отраженные боли – появляются, когда повреждаются внутренние органы. Могут локализироваться в поверхностных и отдаленных участках тела.
![]()
- острую боль – недавняя, острая боль, которая неразрывно связана с повреждающим фактором, который ее вызвал. Однозначно выступает первым симптомом недуга. Исчезает такая боль при устранении повреждений;
- хроническую боль – приобретает статут самостоятельной болезни, может длиться долгий период времени даже при устранении причины, которая вызывает острую боль. Если боль продолжается больше трех месяцев, ее считают хронической.
![]()
- острая, колющая боль при вдохе и кашле, которая локализируется в половине грудной клетки или же иррадиирует в шею, конечности. Боль усиливается, когда опухоль прорастает в позвоночник;
- боль в груди, дискомфорт;
- головные боли;
- онемение рук;
- спазмы мышц;
- ощущение холода в конечностях;
- мурашке по коже;
- ограничение дыхательной подвижности;
- ночной пот;
- озноб;
- повышение температуры.
Врач проводит дифференциальную диагностику с такими недугами, как:
![]()
- рак легких;
- радикулит;
- остеохондроз шейного позвоночного отдела;
- межреберная невралгия;
- воспаление грудной мембраны;
- сколиоз;
- кифоз;
- грыжа межпозвоночного диска;
- раковые опухоли позвоночника.
Используются такие техники:
Мышечно-энергетические техники (МЭТ) – представляют собой методику мануальной терапии с учетом соматических дисфункций. Техника соответствует известным принципам постизометрической релаксации. Ее основа заключается в рефлекторных нейромышечных механизмах. Речь идет об изометрическом напряжении, постизометритрической релаксации, реципрокном торможении, антимиотатических рефлексах и миотатических рефлексах. Метод направлен на коррекцию биомеханики суставов.
МЭТ – это целый комплекс техник, который необходим для преодоления ограничений в суставах через щадящие и мягкие приемы. Относится МЭТ к группам низкоскоростных прямых остеопатических техник. Они применяют эффект мышечного постнагрузочного балансинга, чтобы преодолеть барьер с ограниченным суставным движением. Врач использует минимальные и длительные по времени усилия.
МЭТ решает такие задачи:
![]()
- мобилизацию гипомобильных суставов;
- расслабление или растяжение укороченных мышц;
- улучшение микроциркуляции крови;
- увеличение нейротрофического обеспечения в патологически измененных тканях.
Мягкие мануальные техники (ММТ). Так называется разнообразная и обобщенная группа мануальных техник. Самым простым вариантом мягкой мануальной техники является миофасциальный релиз. Его можно проводить в две фазы: стрейн/контрстрейн – натяжение-противонатяжение, или же в одну фазу – когда направление воздействия совпадает с направленным облегченным движением ткани. Называется это униполярное движение. Техника проводится в медленном ритме. Пациент чувствует постепенно нарастающее тепло, начинает расслабляться, приходит ощущение умиротворения. Эти техники устраняют суставные функциональные блокады, проходит растяжение участков уплотнения в самих мышцах, наступает общее расслабление, восстанавливается кровоток и циркуляция лимфы.
Нередко мягкие мануальные техники совмещаются с техниками тракции. Тракция подразумевает под собой отдаление
![]()
поверхности сустава, чтоб восстановить нормальную эластичность суставов, мышц и связок. Особенно важно выполнять такую технику при появлении грыжи между шейными позвонками. Тракция увеличивает качество гидрофильности шейного диска, способствует улучшению его свойств амортизации. Различают ручную, аппаратную, ритмическую и постоянную тракцию.Невральные техники. Врач, работая с тканевыми полями пациента, помимо костного фасциального, жидкостного и костного уровня, старается затронуть невральный уровень для расслабления тканей. Под невральным уровнем понимают более тонкую, сложную для восприятия, эфемерную материю, по сравнению с жидкостным уровнем тела. Врач получает микропальпаторную информацию о состоянии околоневральных тканей, аксонального тока и миелиновых оболочек, которую он интегрирует. Так специалист напрямую может оказывать влияние на нейронные процессы.
Дополнительное обследование перед лечением включает в себя:
![]()
- рентгенографию;
- клинические анализы;
- МРТ и КТ.
Самые актуальные темы:
- Ноющая боль в пояснице
- У мужчин боли в области поясницы
- Грыжа диска th8 th9
- Вертеброгенная кардиалгия или боль в сердце
- Онемение пальцев рук причины
Читайте также: