Боли в правом боку живота при грыже позвоночника

Боли в животе при остеохондрозе могут быть обусловлены несколькими факторами. Первый – это отраженная или иррадиирущая боль в животе при остеохондрозе поясничного отдела. На самом деле очаг неприятных ощущений находится в области поясницы, но болеть может и в животе.
Второй распространенный фактор возникновения боли в животе при остеохондрозе – ущемление корешкового нерва, который отвечает за иннервацию мышц передней брюшной стенки или его ответвления. В этой ситуации действительно боль локализуется в области живота. Её место нахождения зависит от того, какой корешковый нерв защемлен и насколько сильно. Очень часто такое неприятные ощущения постепенно ослабевают, им на смену приходит парестезия и онемение. Это негативный признак, который говорит об омертвении нервного волокна. Восстановить его проводимость в последствии будет очень сложно.
Третья причина, по которой болит живот при остеохондрозе поясничного отдела, заключается в нарушении функции внутренних органов. Это самое опасное осложнение, которое может возникать как при протрузии межпозвоночного диска, так и при грыжевом выпячивании. Часто боль во внутренних органах при остеохондрозе является клиническим симптом стеноза спинномозгового канала.
Четвертый фактор, на который стоит обратить внимание – поражение пояснично-крестцового нервного сплетения. Это состояние характеризуется воспалением, компрессией или атрофией отдельных участков поясничного или крестцового сплетения. Плексопатия может вызывать парез и паралич нижних конечностей, нарушается работа кишечника и мочевого пузыря. Женщины и мужчины испытывают тянущую, жгучую или колющую боль в области живота. При проведении детального обследования внутренних органов брюшной полости никаких патологических изменений при этом найти не удается.
Так или иначе, боль в животе при остеохондрозе – это не безобидное состояние, на которое можно не обращать внимания. Это сигнал о том, что нарушена иннервация важных органов, произошел сбой в вегетативной нервной системе. А именно она отвечает за репродукцию клеток, баланс иммунных тел в организме человека, выработку желудочного сока, желчи, перистальтику кишечника.
Представьте себе, если этот сложный механизм дает сбой. Что происходит:
- меняется состав желудочного сока и пищевой комок не обрабатывается в достаточной мере пепсинами;
- клетками печени не выделяется достаточное количество желчи и она не выбрасывается в общий желчный проток при эвакуации пищи из полости желудка – в результате этого содержимое не ощелачивается и обжигает соляной кислотой слизистую оболочку двенадцатиперстной и тонкой кишки;
- в дальнейшем подобное действие оказывается на толстый кишечник;
- в результате этого нарушается кислотно-щелочной баланс, погибает часть полезной микрофлоры, начинает развиваться условно-патогенная;
- при нарушении иннервации происходит снижение уровня перистальтики;
- обогащенная агрессивной соляной кислотой пища длительное время лежит в кишечнике и растворяет слизистые клетки;
- возникает эрозия, язва и злокачественное новообразование в тонком или толстом кишечнике.
Помимо этого поясничный остеохондроз может стать причиной опущения внутренних органов малого таза, развития синдрома гиперактивного мочевого пузыря. Более 80 % случаев недержания мочи у женщин связано с разрушением межпозвоночных дисков в поясничном отделе позвоночника. Около 25 % случаев клинической импотенции у мужчин вызвано пояснично-крестцовым остеохондрозом.
Не стоит оставлять без внимания боль в животе при обострении остеохондроза. Это сигнал о том, что поясничные межпозвоночные диски изношены уже до предела и нужно как можно быстрее начинать проводить эффективное и безопасное лечение. Дальше ситуация будет только усугубляться. Большинство заболеваний органов брюшной полости, спровоцированных остеохондрозом, являются необратимыми, т.е. неизлечимыми.
Может ли при остеохондрозе болеть низ живота
Выше в общих чертах рассказали о том, может ли при остеохондрозе болеть живот, теперь остановимся на каждом пункте более подробно.
Для того, чтобы понять, может ли остеохондроз отдавать в живот, нужно узнать, какой корешковый нерв отвечает за каждый орган и отдел:
- T4 – иннервирует желчный пузырь и общий желчный проток (при его компрессии могут образовываться камни в желчном пузыре, появляться желтуха);
- T5 – отвечает за печень (провоцирует нарушение работы печени);
- T6 и T7 - отвечают за работу желудка, двенадцатиперстной кишки и поджелудочной железы (при поражении этих корешковых нервов возникают гастриты, нарушение пищеварения, язвы);
- T12 – иннервация тонкого и толстого кишечника, фаллопиевы трубы (возникает нарушение пищеварения, запоры, диареи, вздутие живота, патологии женских половых органов);
- L1, L2 – иннервируют аппендикс, частично брюшную полость, слепую кишку (при компрессии наблюдаются запоры, диарея, может развиваться колит);
- L3 - мочевой пузырь (может возникать дисфункция мочевого пузыря и импотенция);
- C0 – отвечает за функцию прямой кишки (поражение этого корешка является самой частой причиной развития геморроя, нарушения работы тазовых органов).
Теперь становится понятно, может ли при остеохондрозе болеть низ живота и какие именно корешковые нервы при этом поражаются. Таким образом при установке точной локализации болевых ощущений можно заранее поставить предварительный диагноз и проводить целенаправленные обследования. Так, если боль распространяется по низу живота, то не стоит делать одновременного МРТ обследование пояснично-крестцового и грудного отдела. Достаточно будет только снимка пояснично-крестцового отдела позвоночника. А если у человека болевые ощущения локализованы в области печени, желчного пузыря и желудка, то рекомендуется напротив, делать МРТ снимок грудного отдела позвоночника. Также в этом случае необходимо проводить ФГДС обследование и УЗИ внутренних органов.
Почему при поясничном остеохондрозе болит живот
А теперь рассмотрим немного другие факторы негативного влияния. Почему при остеохондрозе болит живот, если все функции внутренних органов сохранены? Это так называемая отраженная боль. Она распространяется по нервным волокнам, которые иннервируют переднюю брюшную стенку.
Поясничный остеохондроз вызывает боль в животе по причине того, что перенапряженные мышцы поясницы сдавливают нервы, отходящие от пояснично-крестцового сплетения. Может наблюдаться напряжение мышц передней брюшной стенки.
Далеко не всегда поясничный остеохондроз отдает в живот, может быть наоборот. Если при пальпации остистых отростков нет болезненности и отсутствует симптом натяжения, то следует поискать причину неприятных ощущений в брюшной полости. Очень часто воспалительные процессы в полости малого таза приводят к тому, что возникает сильная боль в пояснице. В этом случае не остеохондроз поясничного отдела отдает в живот, а наоборот, например, аднексит или колит вызывает приступ напряжения в области поясницы.
Очень важно проводить эффективную дифференциальную диагностику – она позволяет точно установить, от поясничного остеохондроза болит живот или нет. Не занимайтесь самостоятельной постановкой диагноза и не начинайте лечение без консультации у опытного врача. Следует записаться на прием к неврологу или вертебрологу. Эти специалисты уже в ходе мануального обследования и постановку функциональных диагностических тестов смогут поставить предварительный диагноз. Если они не выявят характерных признаков остеохондроза, то будет дана рекомендация обратиться к другому профильному специалисту (гастроэнтерологу, урологу, гинекологу, проктологу и т.д.).
Если болит живот из-за остеохондроза
К сожалению, если при остеохондрозе боль отдает в живот, то это говорит о крайне запущенной стадии заболевания. В домашних условиях оказать помощь в случае боли внизу живота при остеохондрозе невозможно. Никакие мази и таблетки не помогут. В этой ситуации нужно как можно быстрее обращаться к специалисту. Только устранение компрессии корешкового нерва
позволит забыть о том, что болит живот из-за остеохондроза и восстановить свободу движения.
Остеохондроз отдает в живот не всегда по причине компрессии корешкового нерва. Это может быть стеноз спинномозгового канала при выпадении грыжевого выпячивания или при листезе позвонка. Эти состояния крайне опасны. При них нельзя делать никакие разминания и массаж, стоит отказаться от физических упражнений и нагрузок. Массаж можно делать только в специализированной клинике. Пациент должен находиться под постоянным контролем со стороны опытного врача невролога.
Если у женщины при остеохондрозе болит низ живота, то начинать проводить лечение без консультации гинеколога ни в коем случае нельзя. Остеохондроз, осложненный радикулопатией или плексопатией пояснично-крестцового сплетения может спровоцировать следующие состояния:
- варикозное расширение вен полости малого таза;
- опущение матки и мочевого пузыря;
- застой серозной жидкости в полости матки;
- нарушение трофики яичников и фолликулит;
- спазм мышц тазового дна и т.д.
Все эти состояния могут давать выраженный болевой синдром, который вроде бы связан с остеохондрозом, но требует обязательного дополнительного лечения профильным специалистом.
Боли мышц живота при остеохондрозе
Спазм мышц живота при остеохондрозе может быть спровоцирован как нарушением иннервации, так и вторичным натяжением при чрезмерной нагрузке на мышечный каркас спины и поясницы. Выявить точную причину появления боли мышц живота при остеохондрозе может только опытный врач. Самостоятельно определить, что вызвало неприятные ощущения, пациент не может. Соответственно и купировать боль тоже можно только после посещения доктора.
В домашних условиях необходимо в первую очередь обеспечить полный физический покой. При появлении болевого приступа нужно лечь на спину на твердую ровную поверхность и согнуть ноги в коленях. Спустя несколько минут нужно положить голень одной ноги на колено другой, отведя противоположное колено в сторону. Таким образом можно расслабить поясничные мышцы и облегчить приступ боли.
Жжение в животе при остеохондрозе
Часто пациенты указывают на жжение в животе при остеохондрозе – этот клинический признак может быть спровоцирован исключительно нарушением иннервации. Таким образом организм может сигнализировать о сокращении мышц, ослаблении перистальтики кишечника.
Как правило, жжение быстро прекращается. Но спустя некоторое время оно может появиться вновь.
Подобный признак развивается при разных патологиях желудочно-кишечного тракта. Но существует ряд отличительных признаков, по которым можно проводить дифференциальную диагностику:
- если боль опоясывающая и проходит в положении сидя с наклоном туловища слегка вперед, то это воспаление поджелудочной железы;
- если неприятные ощущения в верхней части живота сопровождаются присутствием белого, желтого или коричневого налета на языке, то с высокой долей вероятности это гастрит, дуоденит или холецистит;
- если спустя несколько минут после появления ощущения жжения появились позывы в туалет, то вероятнее всего произошёл выброс желчи;
- при локализации ощущения жжения в одной точке – развивается язва желудка, двенадцатиперстной, тонкой или толстой кишки.
Не занимайтесь диагностикой и лечением самостоятельно. Обращайтесь к специалистам. Помните о том, что остеохондроз на любой стадии можно вылечить только методами мануальной терапии, остеопатии, лечебной гимнастики и физиотерапии. Лекарственные препараты при этом заболевании в большинстве случаев вредны и бесполезны.
Имеются противопоказания, необходима консультация специалиста.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Жалобы на боли в животе или спине знакомы многим людям, обратившимся к врачу. Среди них есть и те, которых беспокоит правый бок. Для кого-то это может быть привычным явлением, а некоторые сталкиваются с подобным симптомом впервые. Но все согласятся, что, пребывая в состоянии неизвестности, становится еще хуже. Поэтому, если появляется боль в пояснице справа, нужно идти к врачу. А специалист уже определит, почему она возникла.
Болевые ощущения в поясничной области являются следствием патологических процессов различного рода. Чаще всего приходится говорить о воспалительных реакциях, которые развиваются в тех или иных внутренних органах. Но нельзя забывать и о возможном поражении мягких тканей, нервных проводников или опорно-двигательного аппарата. Это может наблюдаться у мужчин и женщин, представителей различных возрастных и профессиональных групп.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если беспокоит боль в спине справа, нужно тщательно обследоваться, чтобы выяснить единственную причину из следующих:
- Заболевания почек.
- Патология желчного пузыря.
- Пневмония и плеврит.
- Болезни кишечника.
- Заболевания позвоночника.
- Гинекологические проблемы.
- Травматические повреждения.
- Беременность.
Как видно, патология, способная вызвать боли внизу спины, достаточно разнообразна, а каждое состояние требует особого подхода к диагностике и, тем более лечению. Обратившись к врачу, пациент уже не должен думать, как правильно поступить – за него это сделает специалист.
Выяснение причины боли в области поясницы – это важная задача на первичном этапе медицинского обслуживания.

На приеме врач выясняет, с какими жалобами пациент к нему обратился. Как правило, нет человека, который бы пришел с единственным симптомом – в основном их несколько. Но в рассматриваемых случаях главный из них – это боли в пояснице справа. Имея дело с такими жалобами, врач старается их максимально детализировать и выяснить все особенности. В отношении болевых ощущений можно сформулировать такие характеристики:
- Острые или тупые.
- Колющие, режущие, стреляющие, тянущие или ноющие.
- Локализуются в спине от ребер и ниже – вплоть до крестца.
- Возникают периодически или сохраняются постоянно.
- Сильные или слабовыраженные.
Они могут быть связаны с диетическими погрешностями, изменением положения тела, другими внешними или внутренними факторами. Некоторые даже имеют вполне физиологическую природу, о чем будет указано ниже. Кроме того, в клинической картине будут присутствовать сопутствующие симптомы, которые не менее важны в диагностическом плане.

Если болит поясница справа, то нужно исключить почечную патологию. Она является достаточно распространенной причиной подобных жалоб в практике врача. Пиелонефрит, гломерулонефрит, мочекаменная болезнь, гидронефроз – это далеко не вся патология, которая сопровождается характерной болью. Но кроме нее, практически всегда есть место другим симптомам:
- Изменение цвета и количества мочи.
- Отеки на теле.
- Повышение давления.
- Рези при мочеиспускании.
- Лихорадка.
Когда из почки отходит камень, перекрывая мочеточник, возникает почечная колика – острая ситуация, при которой сильная боль иррадиирует вниз – в сторону наружных половых органов. Тогда необходима неотложная помощь. Серьезную опасность представляют и гнойно-воспалительные процессы, например, абсцесс или апостематозный нефрит. У женщин довольно часто проблемы с почками появляются при беременности.
Заболевания почек должны своевременно выявляться и подвергаться лечению, ведь со временем они перейдут в хроническую форму и могут стать причиной функциональной недостаточности.

Боли могут иррадиировать в правую часть спины из области живота. Так случается при заболеваниях желчных путей, например, холецистите, который чаще возникает у женщин. Если патология сопровождается гипермоторной дискинезией, то боль будет спастической и кратковременной, а при гипофункции желчного пузыря она тупая и длительная. Часто происходит иррадиация вверх – под лопатку, в надплечье или шею с правой стороны. Наряду с этим, характерны следующие симптомы:
- Ощущение горечи во рту.
- Отрыжка.
- Вздутие живота.
- Нарушение стула.
Когда в желчном пузыре есть камни, может произойти его закупорка, развитие печеночной колики и желтухи. Тогда боль в пояснице справа наиболее выражена, требуется быстрая медикаментозная коррекция с последующим хирургическим лечением.
Когда воспалительный процесс развивается в нижних долях легких и плевре, вполне возможно появление боли в спине на стороне поражения. Они будут возникать или усиливаться при кашле или глубоком дыхании. Если говорить о плеврите, то облегчение приносит положение на больном боку. Следует отметить и другие признаки дыхательной патологии:
- Кашель: сухой или с мокротой.
- Одышка при нагрузке и в покое.
- Повышение температуры.
- Общее недомогание, слабость.
Большое значение уделяется физикальным симптомам, определяемым при аускультации и перкуссии: притупление звука, хрипы, крепитация, шум трения плевры.
Как правило, при дыхательной патологии боли не распространяются ниже верхней границы поясничной области, так как связаны с раздражением рецепторов плевры.
Боль в правом боку сзади может свидетельствовать и о заболеваниях кишечника. Чаще всего приходится констатировать явления спастического колита в области восходящей кишки и ее печеночного угла. Кроме того, встречается синдром раздраженного кишечника, когда нет структурных нарушений в слизистой оболочке. Тянущая боль в правом боку может иметь отчетливую связь с приемом некоторой пищи: свежих овощей и фруктов, бобовых, молока, черного хлеба. При этом также появляются следующие симптомы:
- Урчание в животе.
- Метеоризм.
- Послабление стула или запор.
В кале могут появляться комки слизи, непереваренные частички пищи. При некоторых видах воспаления присутствует примесь крови (неспецифический язвенный колит).

Если у пациента появилась боль в спине справа, то нужно исключить проблемы со стороны позвоночника. Это может быть связано с остеохондрозом, дисковыми грыжами, спондилезом, искривлениями, ущемлением нерва и другой патологией. Чаще всего болевой синдром обусловлен сжатием нервных корешков или мышечным напряжением. Неприятные ощущения могут иметь локальный характер или распространяться вниз – по задней поверхности бедра, в голень и стопу (люмбоишиалгия). При этом следует отметить такие признаки:
- Онемение кожи, покалывание.
- Снижение чувствительности.
- Изменение рефлексов (коленного и ахиллова).
- Слабость в нижних конечностях.
- Бледность кожи ног, снижение ее эластичности, сухость.
Из-за болевого синдрома пациенты не могут заниматься привычными делами, существенно снижается их физическая активность, заметна хромота. В области поясницы определяется напряжение мышц, сглаженность физиологического лордоза, болезненность паравертебральных точек.
Когда болит спина внизу поясницы и нога, следует исключать патологию позвоночного столба, которая стала причиной ущемления нервного корешка.

Если у женщин болит правый бок со спины, то можно заподозрить какие-то гинекологические заболевания. Чаще всего это происходит при нарушениях менструального цикла (альгодисменорея), патологии матки и яичников. В подобных случаях обращают на себя внимание такие симптомы:
- Боли внизу живота, отдающие в поясницу.
- Нерегулярные месячные.
- Выделения из влагалища.
- Повышение температуры.
Во время гинекологического осмотра можно сделать предположение о той или иной патологии: выявляется увеличение матки или придатков, их болезненность.
Боль в пояснице справа может быть связана с травмами. Часто так происходит при ушибах со стороны спины. Тогда возникают не только локальные признаки повреждения, но при выраженных ударах формируются забрюшинные гематомы из-за внутренних разрывов. При врачебном осмотре можно заметить такие признаки травмы:
- Ссадины на коже, кровоподтеки.
- Отечность мягких тканей, гематома.
- Болезненность при пальпации, движениях в пояснице.
Следует помнить, что последствия травмы напрямую зависят от степени механического воздействия. Поэтому при серьезных повреждениях следует обязательно проверять функцию внутренних органов и брюшную полость, исключая внутреннее кровотечение.
Если у человека болит спина справа и есть сведения о предшествующей травме, то сомнений в правильности диагноза быть не должно.
Единственной физиологической причиной, ответственной за боль в пояснице справа — беременность. У женщин она имеет тянущий или ноющий характер и распространяется ниже – в область крестца. Это связано с растяжением внутренних мышц и связок, наблюдаемым во втором триместре, когда матка начинает интенсивно расти. А на позднем сроке может произойти некоторое расхождение костей таза, что также приводит к появлению неприятных ощущений.

Окончательно выяснить, почему появляется боль в спине ниже ребер справа, можно после дополнительного обследования. Оно включает лабораторно-инструментальные методы, к которым относят следующие процедуры:
- Общие анализы крови и мочи.
- Биохимическое исследовавние крови (почечные и печеночные пробы, маркеры воспаления и др.).
- Пробы мочи по Нечипоренко и Зимницкому.
- Копрограмма.
- Анализ выделений из влагалища.
- Микробиологическое исследование мокроты.
- Рентгенография легких и позвоночника.
- УЗИ внутренних органов.
- Ирригография.
Каждое заболевание требует определенной диагностической программы, которая формируется согласно общепринятым стандартам. В зависимости от предполагаемого состояния, пациент направляется на консультацию профильных специалистов, помогающих разобраться, из-за чего появляется боль в пояснице справа. Для женщин обязателен осмотр гинеколога.
После выяснения причин необходимо сразу же приступать к лечению. Терапия подбирается на основании существующих рекомендаций, а также исходя из клинической необходимости и состояния пациента. Успех кроется в своевременном и правильном лечении заболеваний.

Боль в правом боку в пояснице самостоятельно определить сложно. Такое состояние свидетельствует о патологии поясничного отдела позвоночника или заболеваниях внутренних органов.
Для диагностики пациент должен обратиться не только к неврологу, но и к урологу и гастроэнтерологу.
При этом будет два принципиально разных подхода к лечению.
Причина
Пояснично-крестцовый отдел позвоночника обладает наибольшей подвижностью и испытывает самые большие нагрузки. Поэтому патологические процессы, когда болит со спины, встречаются нередко.

Спондилез обычно встречается в пожилом возрасте. В позвонках происходят возрастные дистрофические изменения, приводящие к трещинам дисков. В ответ на это происходит патологическое разрастание костной ткани. Наросшие остеофиты травмируют нервные окончания, сосуды, мышцы.
Постепенно пораженные позвонки сращиваются, что приводит к ограничению подвижности позвоночного столба. Если остеофиты наросли с правой стороны позвоночника, то опоясывающая боль в спине сзади будет иррадировать в правый бок.
На начальном этапе боль в области спины бывает тупой, ноющей. Потом интенсивность болевых ощущений нарастает, пациент чувствует колющую, режущую боль, которая стихает при наклоне вперед.
Важно! Это является характерным признаком спондилеза, так как снижается напряжение спины и увеличивается расстояние между позвонками.
К поясничной протрузии приводят дистрофические изменения дисков L5 s1, L4, L5, Хрящевая ткань истончается, поэтому межпозвонковый диск выпячивается за пределы фиброзного кольца. При этом диск сохраняет свою целостность.
Первые признаки болезни — напряженность поясницы, тупая боль в спине. Если у больного возникает латеральная форма протрузии (фиброзное кольцо выбухает в одну сторону), то болевой синдром локализуется в правом или левом боку. При вовлечении в процесс нервных окончаний симптомы усиливаются, боль имеет острый режущий характер.
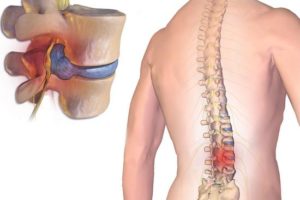
Грыжа является следующим этапом после протрузии.
Фиброзное кольцо разрывается, пульпозное ядро выходит за его пределы.
При межпозвоночной грыже защемление нервных корешков — частое явление.
Если поражены нервы, находящиеся справа от позвоночника, то резкая колющая боль локализуется в правом боку и отдает в ногу.
Болевые ощущения носят постоянный характер, немного стихают в горизонтальном положении.
При спондилолистезе позвонки смещаются по отношению друг к другу. Заболевание является вторичным, возникает как следствие остеохондроза, травмы, грыжи. Смещение бывает легкой степени (до 25%) и тяжелой (позвонок соскальзывает полностью и смещается вниз).
От степени поражения зависит симптоматика:
- боли в правом боку и выше поясницы разной выраженности,
- мышечная слабость,
- парезы,
- параличи нижних конечностей.
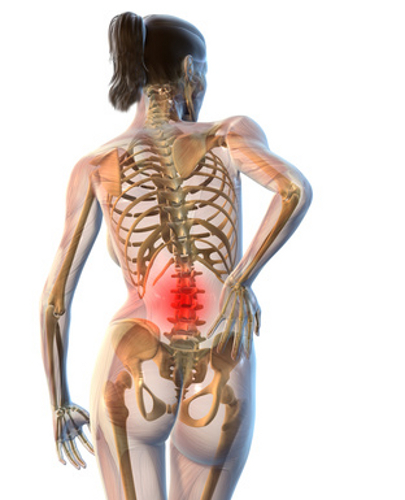
Люмбалгия — это не самостоятельное заболевание, а болевой синдром, возникающий вследствие других болезней спины.
Чаще всего причинами люмбалгии становятся:
Патология бывает острой и хронической. При острой люмбалгии боль резкая, распирающая, с отражением в правый бок.
Чрез 3-4 дня острая боль идет на спад. Сопутствующими симптомами являются:
- мурашки в ноге,
- онемение правой ягодицы, бедра,
- холодная кожа ноги.
Хроническая люмбалгия отличается слабовыраженной болью.
Обострение происходит из-за переохлаждения, физически нагрузок, стресса, длительного нахождения в одном положении.
Ишиас представляет собой воспаление, где виновником становится защемление седалищного нерва. Седалищный нерв самый длинный, он берет начало в крестцовом отделе позвоночника. Обычно поражение носит односторонний характер.
Симптомы ишиаса невозможно не заметить. Главное проявление — нестерпимая боль в пояснице, правом боку. Болевые ощущения распространяются на ягодицу, бедро, доходят до пальцев ноги.
Справка. В состоянии покоя симптомы немного ослабевают. Но стоит больному пошевелиться, покашлять или встать, боль возобновляется с новой силой, приобретает характер прострела.
Миозит — воспаление мышц спины, вызванное переохлаждением или инфекцией. В месте поражения образуется припухлость, краснота кожи.
Неприятные симптомы усиливаются при движении, надавливании на воспаленный участок. Из-за воспаления происходит мышечный спазм, который приводит к постепенной атрофии мышцы.
Патологии внутренних органов
При некоторых заболеваниях боль локализуется в правом боку и иррадирует в поясницу. Это происходит при поражении печени, почек, кишечника, желудка
Патологии желудка встречаются очень часто. Это связано с неправильным питанием и стрессами. Наиболее распространенные заболевания — язва и гастрит. При гастрите слизистая органа воспаляется, а при язве нарушается целостность слизистой.
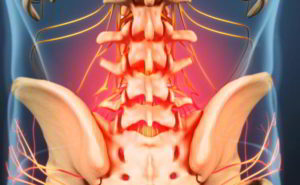
Для этих болезней характерен выраженный болевой синдром, усиливающийся после приема пищи.
Боль отдает в поясницу, правый бок.
Зачастую пациент путает проявление язвы с симптомами остеохондроза.
Отличительными признаками желудочной патологии являются проблемы с пищеварением: тошнота, рвота, изжога, плохой аппетит, неприятный привкус во рту.
Холецистит — воспаление желчного пузыря. Возникает как осложнение желчнокаменной болезни. При попадании камня в желчный проток нарушается отток желчи, пузырь воспаляется. Поскольку орган находится с правой стороны, то острая боль локализуется в правом боку, отдает в поясницу.
При остром холецистите болевые ощущения носят режущий, жгучий характер, при хроническом — ноющий, тупой. Также пациент ощущает тошноту, привкус желчи во рту, вздутие живота. Нередко нарушается стул, появляется запор или диарея.
Поджелудочная железа воспаляется под воздействием неблагоприятных факторов. Ферменты железы разрушают ткань органа, провоцируя самопереваривание.
Внимание! Острый панкреатит сопровождается острым болевым синдромом, отдающим в спину.
- непрерывная рвота с примесью желчи,
- темная моча,
- осветленный кал.
Опасность панкреатита в том, что в железе быстро развиваются некротические процессы, которые приводят к смерти пациента.
Цирроз печени на начальном этапе не дает болевых ощущений.
Боль проявляется на терминальной стадии, когда печеночная ткань почти полностью заменяется на соединительную.
Тогда больной испытывает боль в правом подреберье, спине, суставах.
При этом обычные обезболивающие не помогают.
Характерные признаки цирроза на начальном этапе: непереносимость жирной пищи, вздутие живота, рвота.
Конкремент попадает в мочеточник, это становится причиной почечной колики. Боль при этом резкая, отдающая в живот, бок, поясницу, ногу.
Облегчение не наступает ни при смене положения тела, ни в состоянии покоя. В этом состоянии больной нуждается в экстренной помощи.
Колит — воспаление слизистой толстого кишечника. Провоцирующими факторами выступают дисбактериоз, неправильное питание, инфекция.
Острая форма проявляется сильной болью в правом боку, пояснице. Боль стихает после опорожнения кишечника.
Важно! Постоянно вздувается живот, присутствует слизь в каловых массах. Для хронического колита характерны схваткообразные боли, отдающие в правый бок и низ спины.
При остром аппендиците боль начинается внизу правого бока, затем поднимается вверх по животу, иррадирует в поясницу.
Если болевые ощущения носят резкий, пронзающий характер, то это свидетельствует о лопнувшем аппендиксе и начинающемся перитоните.
Болезненность в правом боку и пояснице у женщин бывает следствием гинекологических заболеваний: эндометриоза, воспаления яичника.
Острая боль, сочетающаяся с твердым животом указывает на разрыв кисты или трубы при внематочной беременности. В этих случаях женщине требуется срочная операция, без которой может наступить летальный исход.
При беременности у женщин постоянно возникают разные боли. Некоторые не несут прямой угрозы здоровью матери и плода, так как связаны с физиологическими изменениями в организме женщины.
Растущий плод давит на внутренние органы, кости таза расходятся, связки растягиваются.
Тревожный симптом — это появление тошноты, рвоты, кровянистых выделений. Также насторожить должно повышенное давление, температура.
Эти состояния указывают на прерывание беременности, отслойку плаценты. В этом случае требуется срочная госпитализация для проведения мероприятий по сохранению беременности.
У мужчин часто возникает выпячивание брюшины в полость пахового канала. Острый болевой синдром появляется при ущемленных грыжах.
Полезно знать! Защемление сопровождается неукротимой рвотой, падением давления, общим ухудшением состояния пациента.
Факторы риска
Болевые ощущения в поясничном отделе и иррадиацией появляются не просто так. Этому способствует образ жизни человека. Провоцирующими факторами выступают:
- Гиподинамия. Дефицит двигательной активности приводит к слабости мышц спины, застойным явлениям в позвоночнике. Вследствие этого нарушаются обменные процессы, ухудшается питание хрящевой ткани, поэтому начинаются дистрофические изменения позвонков.
- Избыточный вес. При ожирении повышается нагрузка на позвоночный столб. Это приводит к сдавлению межпозвонковых дисков. Также ожирение является причиной плохого метаболизма. Люди с избыточным весом постоянно испытывают болезненные ощущения в пояснице и ногах.
- Сильные физические нагрузки. Болевые ощущения часто испытывают профессиональные спортсмены и люди, занятые физическим трудом. Во время физического напряжения в мышцах и связках появляются микроразрывы и растяжения. Болезненность локализуется в месте травмированной мышцы.
- Неправильное распределение нагрузок. Болевой синдром в правом боку характерен для правшей, у которых нагрузки приходятся на правую руку, ногу, плечо. Чтобы избежать неприятных симптомов, нужно при переносе тяжестей чередовать руки. В этом случае нагрузка будет распределяться равномерно.
Диагностика
Точно выяснить, почему появляется боль в правой стороне, самостоятельно нельзя. Для уточнения диагноза пациент должен пройти полное обследование у следующих специалистов: 
- Травматолог.
- Вертебролог.
- Невролог.
- Нефролог.
- Гастроэнтеролог.
- Хирург.
Врачи собирают анамнез, производят внешний осмотр, пальпацию позвоночника.
Обязательно назначается общий и биохимический анализы крови, мочи.
Они помогут выявить что это за процесс. При циррозе в крови обнаруживаются рост билирубина, печеночных ферментов и щелочной фосфатазы.
Грыжу, протрузию и другие проблемы позвоночника диагностируют с помощью рентгена и МРТ. Гинекологические проблемы, холецистит, выявляет УЗИ. Если есть подозрение на язву, то информативным будет фиброгастродоуденоскопия.
Чем помочь пациенту
Лечение болевых ощущений зависит от основного заболевания. Прежде всего нужно облегчить страдания больного. Если источником проблемы выступают заболевания позвоночника, то помогут анальгетики и нестероидные противовоспалительные препараты. При остром болевом синдроме применяют новокаиновую блокаду.
Незначительные спортивные травмы, растяжения связок лечат местными противовоспалительными мазями, пластырями. Положительный эффект оказывают физиопроцедуры: электрофорез, магнитотерапия, ультразвук. Массаж поясницы способствует расслаблению мышц, улучшению кровоснабжения.
Внимание! Хирургическое лечение применяют, если у пациента диагностирован аппендицит, ущемленная грыжа, разрыв кисты. Для уменьшения болей при колите, язве, холецистите нужно принять спазмолитики. Дальнейший курс терапии составляет лечащий врач.
Профилактика
Профилактика болевого синдрома в правом боку заключается в соблюдении мер предосторожности:
- Правильное распределение нагрузки.
- Занятие посильными видами спорта.
- Правильное питание.
- Отказ от курения и алкоголя.
- Подбор ортопедической кровати и матраса.
- Контроль веса.
- Избегание переохлаждения.
- Своевременно лечение инфекционных заболеваний.
- Регулярное прохождение профилактических осмотров.
Даже, если болевой синдром в пояснице и правом боку является не выраженным, его нельзя оставлять без внимания.
Заключение
Важно! Некоторые заболевания не дают яркой симптоматики, но приводят к серьезным осложнениям. Залогом сохранения здоровья становятся своевременная диагностика и адекватная терапия.
Читайте также:


