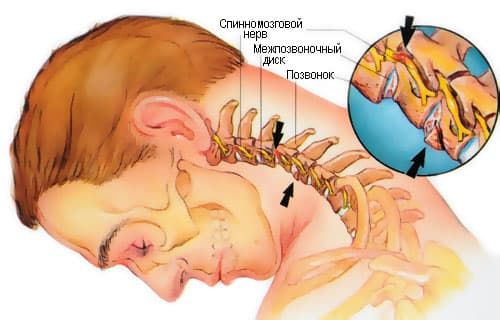
Боль в области впадины на шее
Шейный отдел позвоночника, наряду с поясничным, подвергается наиболее активной нагрузке. Специфика анатомического строения и физиологии этого сегмента определяет заболевания и характерные симптомы. Наиболее часто диагностируемой патологией шейного отдела позвоночника является остеохондроз – воспалительно-дегенеративное заболевание межпозвонковых дисков и костей тел позвонков, определяющее последующие диагнозы и лечение. Лечение шейного отдела позвоночника предполагает длительность и комплексное воздействие терапевтических мер.
Специфика шейного отдела, обусловливающая характер развития заболеваний
Шейный сегмент обладает наибольшей подвижностью, по сравнению с остальными частями позвоночника, что иногда является предпосылкой к ущемлению корешковых нервов и подвывихам.
Крупная позвоночная артерия, кровоснабжающая мозг, проходит в отверстиях поперечных отростков позвонков, поэтому вызванные дегенеративными изменениями патологии в костной структуре и хрящах определяют характерные симптомы поражения этой артерии.
Хрящевые диски между позвонками располагаются не на всем протяжении, во фронтальной части их заменяют края позвонков с соединяющими их суставами, и при потере функциональности позвонков такое строение обусловливает риск подвывихов.
Нижние три позвонка отдела обладают треугольной формой отверстий и чаще поражаются остеофитами, приводящими к стенозу отверстий и ущемлению корешков.
В шейном отделе также локализуются некоторые ганглии вегетативной нервной системы.
С учетом строения и функций шейного отдела, существует ряд распространенных причин, вызывающих проблемы с позвоночником.
Провоцирующие факторы и причины, способствующие поражению позвонков шейного отдела:
- Травмы
- Малоподвижность образа жизни
- Частое и долгое вынужденно положение тела с нагрузкой на шею
- Обменные нарушения
- Лишний вес, избыточное курение, прием алкоголя
- Неправильное положение во сне, большие подушки, нефизиологичный матрас
- Наследственность
Симптомы заболеваний шейного отдела позвоночника определяются смещением позвонков, стенозом позвоночного канала, грыжами, мышечным спазмом.
Начальные симптомы, при появлении которых подозревается остеохондроз и последующие заболевания, включают хруст в шее при движениях головой, как правило, это указывает на структурные изменения в хрящах и самих позвонках; невыраженные боли в шее и затылке, с ощущением тяжести, некоторое онемение плеча и рук.
Дальнейшие симптомы, однозначно, указывающие на поражение шейного отдела, делятся на две группы:
- Рефлекторные: обусловлены нарушением кровообращения и мышечным спазмом вследствие дегенеративных изменений в позвонках. Это острые резкие боли в шее, возникающие и усиливающиеся при движении, поворотах головы, что вынуждает пациентов иногда держать голову в одном положении из-за боли и хруста. Также для нарушений в шейном отделе характерны давящие головные боли с отдачей в глаза и виски, со снижением остроты зрения. Отмечается синдром позвоночной артерии – приступы головокружения при движениях головой, иногда с тошнотой и рвотой, и кардиалгический симптом – болезненные ощущения, похожие на приступ стенокардии.
- Корешковые: обусловлены сдавлением нервных корешков спинного мозга и проявляются нарушенной чувствительностью и двигательной активностью. В зависимости от того, в области какого позвонка локализована компрессия корешка, выделяют следующую клинику:
1-й позвонок: нарушенная чувствительность в области затылка.
2-й: боли в темечке и затылке.
3-й: пониженная чувствительность, болезненные явления в шее, частичное онемение языка и как следствие - нарушенная речь.
4-й: боль с нарушенной чувствительностью плеча и лопаток, сниженный тонус мышц шеи и головы, иногда встречаются проблемы с дыханием, боль в районе сердца и печени.
5-й: нарушенная чувствительность и болезненность на внешней поверхности плеча.
6-й: боль в шее, уходящая в лопатку, предплечье, внешнюю плечевую поверхность, захватывая лучевую область предплечья и больших пальцев рук.
7-й: боль и нарушенная чувствительность переходят от шеи в лопаточную область, плечо сзади, предплечье, с отдачей в указательный, средний и безымянный палец.
8-й: боль в шее и нарушенная чувствительность, с переходом в плечо, предплечье, мизинец.
Как лечить болезни шейного отдела
Лечение шейного отдела позвоночника сложное и длительное, подразумевает комплекс процедур и лечебных назначений. Обычно это медикаментозная терапия, с упражнениями ЛФК, рефлексотерапия, массажи, физиотерапия, в запущенных случаях показано оперативное вмешательство.
Лечение шейного отдела позвоночника целью имеет снятие боли, восстановление подвижности и чувствительности путем восстановления функций позвонков, стимуляция кровотока в области шейного отдела, улучшение качества сна и жизни в целом, и профилактика рецидивов.
Широко распространенными методами лечения являются следующие:
- Иглоукалывание – метод восточной медицины, за тысячи лет существования доказавший свою эффективность. Путем стимуляции биологически активных точек, на которые проецируются системы и органы человека, лечение шейного отдела позвоночника иглоукалыванием приводит к снятию боли, отечности, расслабляет мышцы, восстанавливает двигательную активность и чувствительность.
- Точечный массаж – еще один метод воздействия на активные точки тела путем массажа костяшками или кончиками пальцев. Такой массаж снимает мышечные спазмы, стимулирует кровообращение и метаболизм в пораженном отделе, убирает отечность и прочие признаки воспаления.
- Мануальная терапия – лечение посредством мануального массажа и его разновидностей. Лечение шейного отдела позвоночника мануальным массажем помогает снять напряжение с позвонков шеи, устранить зажим нервных корешков, посредством плавного вытягивания возвращает позвонки в физиологическое положение, что улучшает кровоток, снимает мышечный спазм и активирует двигательную активность.
- Баночный массаж – разновидность массажа, проводимого медицинскими банками, с созданием зоны отрицательного давления в области поражения. Эффект достигается за счет прилива крови, улучшения обменных процессов, снятия застоя крови и спазма шейных мышц. Не проводится непосредственно над самими позвонками, только в прилегающей области.
- Гирудотерапия - лечение пиявками, в слюне которых содержатся активные вещества, улучшающие кровоток, с устранением застоя лимфы и крови в шейной области и нормализацией артериального давления.
- Моксотерапия – вид лечения с воздействием тепла на активные точки тела, при заболеваниях позвоночника воздействие идет по точкам вдоль позвоночного столба. Метод эффективно восстанавливает кровообращение, стимулирует регенерацию хрящевой и костной ткани, улучшает метаболизм.
- Лечебная физкультура предполагает выполнение комплекса упражнений под наблюдением инструктора, с целью снять мышечный спазм, мягко растянуть позвонки и вернуть физиологическую активность в шейном отделе позвоночника.
- Физиотерапия – воздействие на пораженную область природными факторами, в частности, теплом, ультразвуком, электрическим током и т.д.
Лечение шейного отдела позвоночника предполагает участие специалистов, после соответствующей диагностики. В домашних условиях можно воздействовать на шейный отдел самомассажем, с учетом соблюдения следующих условий:
- Воздействие должно быть плавным, без приложения силы
- Массаж проводится пальцами рук
- Движения идут от позвоночного столба вдоль спины
Обычно такой домашний массаж делается разминающими, растирающими, поглаживающими движениями шеи, затылка, головы, в положении сидя, для облегчения головной боли и боли в шее, устранения спазма мышц. Для полного вылечивания патологии шейного отдела позвоночника домашнего массажа недостаточно.
В качестве профилактики рецидивов следует выполнять рекомендации специалистов, не нагружать позвоночник, соблюдать осанку, выполнять назначенные лечебные упражнения, решить вопрос с лишним весом.
Достижения технического прогресса в ХХI веке привели к тому, что большинство населения развитых стран проводит свой рабочий день в положении сидя. Наша двигательная активность сократилась практически до минимума, а количество ежедневных стрессов выросло, по всей вероятности, до максимума. Подобная ситуация негативно сказывается на нашем здоровье и, в первую очередь, на состоянии позвоночника. Не счесть людей, имеющих проблемы со спиной, но еще большее количество человек жалуется на постоянную или периодическую боль в шее. Причины ее могут быть самыми разнообразными, а их распространенность связана с особенностью строения самого шейного отдела позвоночника.
Эта часть тела состоит из семи достаточно тонких позвонков. Из всех отделов позвоночника: поясничного, грудного и шейного – последний наименее массивен, но наиболее подвижен: в его функции входит обеспечение беспрепятственных поворотов головы. Постоянная и значительная нагрузка на шею и обуславливает частоту возникновения болевого синдрома.
Наиболее частые причины боли в шее
Остеохондроз
Это наиболее частый и наиболее вероятный фактор появления симптомов цервикалгии. Спазмы в мышцах шеи провоцируют дегенеративно-дистрофические изменения в дисках, соединяющих шейные позвонки, способствуют возникновению трения между ними. Невозможность усохшего или истончившегося межпозвонокового диска выполнять функциональную нагрузку приводит к защемлению нервных корешков, проходящих между позвонками, вызывая болевой синдром. Как правило, боль носит либо резкий либо ноющий характер, ее интенсивность возрастает при движении шеи или головы, наблюдается иррадиация болевых ощущений в руку или в область лопатки.
Межпозвоночная грыжа
Закономерный итог прогрессирующего остеохондроза – появление протрузии диска и межпозвоночной грыжи. Деформирующийся диск под воздействием усиливающейся нагрузки на соседние позвонки, постепенно смещается, а затем происходит разрыв фиброзного кольца и выпячивание студенистой части диска за пределы позвоночного столба. При такой патологии болит верхняя часть спины и шея, мышцы руки или рук становятся более слабыми, возникают головокружения и головные боли, присутствует парестезия пальцев рук.
Дегенеративно-дистрофические процессы в фиброзном кольце межпозвоночного диска приводят к образованию остеофитов. Эти костные наросты появляются по краям позвонка и играют роль дополнительной поддержки для неустойчивых позвонков. Однако патологический избыток костной ткани меняет изначальную структуру шейного отдела позвоночника, что провоцирует защемления нервных окончаний и создает препятствия на пути шейной артерии. Поэтому при спондилезе имеет место боль в шее и голове, а нарушение свободной циркуляции крови вызывает дефицит питания головного мозга и, как следствие ухудшение зрения, частые головокружения, постоянный шум в ушах.
Унковертебральный артроз
Так же, как и остеофиты, из-за дистрофии межпозвоночных дисков в шейном отделе позвоночника сзади образуются наросты - так называемые унковертебральные суставы. Эти сочленения являются патологическими и часто вызывают защемление или сдавление нервных отростков или кровеносных сосудов. Симптомы данного вида цервикалгии схожи с проявлениями шейного остеохондроза и спондилеза. Кроме того, у больного возможны перепады давления и сложности с поддержанием равновесия.
Смещение позвонков в шейном отделе
Даже незначительное травмирование шеи с отягощающим остеохондрозом в анамнезе нередко способствует смещению или же подвывиху позвонков. Определить такого рода патологию можно по постоянному напряжению мышц шеи и, напротив, слабости мышц рук, парестезии пальцев рук, наличии головокружений и головных болей. Обычно эти признаки сочетаются с раздражительностью, проблемами со сном, депрессией и когнитивными расстройствами.
Невралгия затылочного нерва
Переохлаждение задней части головы, воспаление шейных суставов или защемление затылочного нерва шейными позвонками дает стойкий болевой синдром, который может дополняться прострелами в спине, в глазах, в нижней части лица, за ушами.
Многие жители городов проводят свой рабочий день за столом, почти в одной и той же позе. Если в свободное время однообразная нагрузка на мышцы шеи не компенсируется занятиями спортом, появляется мышечный гипертонус, мышцы шеи спазмируются. Следствием гиподинамии становятся боли в шее и плечевом поясе.
Сидячий образ жизни, а также резкое воздействие холода или сырости приводят к боли в шее и невозможности ее повернуть. Болевой синдром аналогичен предыдущему описанию, иррадирует в виски и лоб.
При некоторых заболеваниях (отит, тонзиллит, тиреоидит и другие) подчелюстные лимфоузлы увеличиваются и провоцируют боль в шее спереди. Она ощущается довольно интенсивной, тянущей.
Вегето-сосудистая дистония
Многообразие симптомов этого заболевания, вызванного неполадками в вегетативной нервной системе, включает в себя и боли в области шеи и головы, немеющие пальцы рук, внезапную потливость, тахикардию или брадикардию, ощущения нехватки воздуха и другие.
У людей, жалующихся на повышенное давление, по утрам часто болят голова и шея.
Психогенный фактор
Хроническое переутомление, различного рода стрессовые ситуации, эмоциональные переживания, душевные травмы и неврозы могут способствовать появлению мышечных спазмов и невротических сильных болей в шее.
Какие тибетские методы лечения эффективны для лечения боли в шее?
Тибетская медицина рассматривает появление болей в шее как признак дисбаланса одной или нескольких регулирующих конституций: "ветра", "желчи"и."слизи". Чтобы восстановить энергетическое равновесие и избавиться от боли, необходим комплексный терапевтический подход, первым этапом которого является коррекция образа жизни пациента и его питания.
После подготовительной работы личный доктор составляет индивидуальный курс лечения из ниже перечисленных процедур с учетом персональных особенностей больного и его истории болезни:
· для недугов, связанных с патологическими процессами в мышцах или суставах, хорошо подходят массажные техники: остеопатия, мануальная терапия, стоун-терапия, вакуум-терапия, точечный массаж, массаж головы и воротниковой зоны
· чтобы снять болевой синдром, купировать воспаление и расслабить спазмированные мышцы часто применяют иглоукалывание
· с целью устранения нервного напряжения, для согревания организма и стимуляции его защитных механизмов используют фитотерапию и такие процедуры как моксотерапия, стоун-терапия, компрессы Хорме
· чтобы преодолеть застойные явления и активизировать циркуляцию крови обязательно назначается прием фитопрепаратов. Кроме того, практикуются сеансы гирудотерапии, кровопускание, массаж ку-нье и другие.
Все методики тибетской медицины применяются в совокупности и сочетаются друг с другом с учетом индивидуальных особенностей пациента, его конституциональной принадлежности, наличия сопутствующих болезней, возрастного статуса и т.д.

Набор процедур по фиксированной стоимости. Идеально подходит для лечения любых заболеваний.
Отлично дополняет процедуры и лечит вас изнутри.
С него начинается любой комплексный сеанс лечения.
Улучшает кровообращение и кровоснобжение
Воздествует на биологически активные точки активизируя процесс выздоровления.
Приветствую. Суть такая.
В декабре сильно переболел. Ставили острый бронхит. Был очень сильный кашель был с температурой под 40.
Лечение: отхаркивающие с ингаляциями + антибиотик Ципрофлоксацин.
Выздоравливал долго, порядка двух с половиной недель, в виду чего считаю, что антибиотик был назначен неверно, выздоровел в итоге сам.
Остался вышеописанный симптом, на который вначале не обращал внимания, думал остаточное. Но когда понял, что прошёл уже месяц - начал заниматься этим вопросом.
1. Зуд в области яремной ямки (впадина под горлом чуть ниже кадыка).
2. Утром почти отсутствует, в течении дня усиливается к вечеру: при легком надавливании на верхнюю часть впадины - провоцирует кашель.
Никаких других симптомов нет. Кашля нет, но из-за этого иногда хочется кашлянуть. Никакой связи и наблюдений у меня нет.
1. Общий анализ крови - отклонений нет.
2. Анализ на C - реактивный белок сдавал 2 раза. Первый раз был сильно повышен. Повторный через 2 недели был в норме. Сказали что это нормально, возможны погрешности, поэтому первый так показал.
3. Анализ на Магний и что-то ещё, не помню, (по щитовидке эндокринолог назначал) тоже в норме.
4. Рентген грудной клетки без отклонений.
На данный момент прошёл терапевта, лора и эндокринолога (после прохождения последних двух нужно было идти на повторный к терапевту, но не рекомендуют из-за карантина. Москва как никак.
Эндокринолог - отклонений нет.
Лор - возможно хронический ларингит, назначил шалфей и диету. Не помогло. В целом сказал что ничего не заметил серьезного.
Терапевт тоже симптоматику назначал, масла различные капать и т.п. К нему нужно идти повторно.
В итоге ни хуже ни лучше, всё осталось как было.
Очень переживаю из-за такой длительной проблемы, начинаю накручивать себя серьезными заболеваниями. Постоянно нервничаю из-за этого и настраиваю себя на плохое. Парит меня не столько сам зуд, сколько осознание того, что он есть и не проходит.
Уместны ли тут бронхоскопия или гастроскопия?
Понятное дело ни о каком диагнозе дистанционно речь не идёт, но хочу услышать ваше мнение и у кого были такие неоднозначные симтомы?
У меня при хроническом фарингите именно вечером бывает дикий зуд в этой области, хочется кашлять. Но это в период обострения. А сестра жалуется на такое же першение из-за аллергии, если таблетки забыла принять.
мне лор говорил, что есть предпосылки к хроническому фарингиту, когда горло осматривал, спасибо, буду иметь в виду
Уважаемые, ну как обстоит? Решили?
Я в марте переболел ОРВИ, кашлем закончилось, но я значения не придал, у меня астма, и кашель бывает.
А потом вот все, как Вы описываете, только иногда может быть небольшая температурка, что возможно и на нервной почве. То проходит, то по-новой.
К врачам не ходил, только дистанционно, советы.
Второй день делаю ингаляции с содой, кстати, помогает. Пью азитромицин и аспирин.
А как у остальных?
P. S. Нашёл этот пост через поисковик, по ключевым.
Переболел ОРЗ. У меня тоже был сначала зуд. Потом ощущения кома в горле, а свелось всё к приступам кашля, после которого отёкало горло и тяжело было дышать. Ходил по врачам целый год, результата ноль. Во время сна появлялись приступы кашля, которые если не подавлять, только усиливались. Сейчас стало лучше, но на холодном воздухе затруднительно дышать.
ТС, тут недавно пост был от человека, который долго мучался с похожей проблемой. Говорит ходил к костоправу, после перенесённого бронхита определенные группы мышц выходят в спазм который можно снять только физически воздействуя на них. Ему помогли в общем. Если можешь, обратись к остеопату, хотя бы на один сеанс, опиши проблему полностью. Если найду пост, то скину.
Дружище, есть новости? Нашел причину? То же самое у меня уже три с половиной месяца. Один в один. Подобное уже лет 5 как, после простуды всегда в кашель переходит, но чтобы так долго никогда не держалось.
Привет. Из за карантина пока приостановил решение. После него буду делать КТ/МРТ шеи и верхних путей. По заключению напишу какие дальше буду предпринимать шаги и что сказали. Симптомы не изменились. Ни улучшений ни ухудшений.
Спасибо за ответ! Я лично на этой неделе обратил внимание на свои миндалины (у меня как раз последние пять лет они постоянно после простуды воспаляются и пробки появляются). Я их начал промывать хлоргексидином и смазывать люголем. Слегка надавливал на них, чтобы пробки вышли. Почистил немного. Так уже пятый день делаю. Кашель уменьшился значительно (зуд в яремной впадине все равно есть). Но я заметил интересную особенность - если правую миндалину понадавливать, то сразу рефлекс идет в яремную зону и кашель непроизвольно начинается. Так что считаю основной причиной своего кашля - это миндалины, он же хронический тонзиллит. Вот планирую промывать дальше. Питание изменил (отказался полностью от любого сладкого, мучного, мяса и молочного, чтобы слизь убрать - думаю, тоже из-за этого полегче стало). Сладкое вообще является лучшей средой для размножения бактерий. Так что если от мяса не можешь отказаться, то сладкое, молочное и мучное избегай. Хотя бы две-три недели, увидишь улучшения точно. Ну и обрати внимание на свои миндалины. Хлорофиллиптом тоже можно полоскать.
Удачи! Если будут новости, пиши. Тоже постараюсь в эту ветку отписаться недельки через две-три.
Мне только один врач сказал, что надо бы удалить, но остальные три ЛОРа сказали, что не стоит — показаний пока нет, миндалины не такие огромные и опухшие. Поэтому пока не спешу. Анализ АСЛ-О в норме всегда, интоксикации нет. Тем более, много где читал, что удалять их надо лишь в крайнем случае, они ведь первый эшелон защиты организма от инфекций и вирусов. Очень большую роль в иммунной защите играют. И если удалить, то может возникнуть много проблем — кому как повезет.
Так что промывка регулярная, диета, здоровый образ жизни, сон, избегание стрессов, закалка. Мне кажется, только так можно в норму всё привести.
Очень интересно, но не везде ясна формулировка симптомов. Например - чихание. Иногда у меня бывают приступы чихания. Редко. Но тут то скорее всего имеется в виду частое или постоянное?) В общем такого рода симптомы не относил к диагнозу. Спасибо) это интересная штука как минимум для общего развития)
Бронхит острый - вероятно
За: Кашель, ОРВИ, ОРЗ, простуда (недавно перенесенная или продолжается), Першение, неострая боль в горле, Сухой кашель
Против: Кашель менее 2 недель
Маловероятно: Острый обструктивный бронхит
За: Бронхит острый
Против: Возраст 3-6 лет, Хрипы в грудной клетке
За: Боль или неприятные ощущения в области шеи
Против: Мышцы шеи постоянно напряжены
Мало данных: Бронхит хронический
За: Длительный кашель, более 1 месяца, Кашель
Маловероятно: Бронхиолит хронический облитерирующий
Причина: ОРВИ, ОРЗ, простуда (недавно перенесенная или продолжается)
За: Длительный кашель, более 1 месяца
Против: Изменение формы пальцев (часовые стекла, барабанные палочки), Кожа землисто-серая
Ты молодец, лучше перебдеть) Бронхоскопия - это немного слишком круто, МРТ мягких тканей шеи не так агрессивно при достаточной информативности :)
хм, спасибо, я думал об этом, но думал раз на снимке ничего не показало, то и тут не покажет
На рентгене маленькое и мягонькое не очень видно, кольца трахеи и позвоночник затеняют.
Санационную и врагу не пожелаешь) но пока есть неинвазивные варианты, лучше использовать их. Да и как убедить, что не совсем сошедший с ума ипохондрик, пришел тут и желает странного, тем более что (по личному опыту) ЛОРам бывает сложно объяснить, что незначительная клиника это не фигня, сама не пройдет.
Хмм, у меня тоже так. Около года. Терапевт выписал омепразол. Говорит кослоту забрасывает. Но я поставил под сомнение. Не принимал. (Такое впечатление, что модно выписывать Омепразол, много знакомых на нем сидит.)
Но у меня есть ещё покашливание через 20минут после еды с небольшим количеством мокроты. Может это и не связано.
Врачи ничего не нашли, правда они и искать не хотели.
Держите меня в курсе, если у вас проясниться.
Отвечу всем, как разберусь. Удивительно, что много у кого оказалась такая проблема) Но в Вашем случае всё-таки я бы обратил внимание на пищеварительную, так как у вас прослеживается связь.
Гастроскопию почему бы и нет
Рекомендую обратиться в ЛОР-центр в Стрешнево (ФГБУ НМИЦО ФМБА России), там профи работают
Я в MedSwiss прохожу, в целом неплохая клиника по ДМС, но буду иметь в виду, если мне там не помогут.
P.S. Узи щитовидки тоже был сделан. Без отклонений.
это может быть психосоматикой, если отклонений не обнаруживается. Обратитесь к психиатру или клиническому психологу, возможно это их область работы. Выглядит как вариация "тревожного кома". Только не обижайтесь, это не значит, что вы "псих"=)
я думал об этом, готов согласиться, как только исключу все более распространенные варианты, спасибо)
Хроническая ерунда с горлом. У меня это уже несколько лет, тоже после болезни. Кроме раздражения в этой области так же очень сильно стекает слизь по задней стенке. Все это вкупе вызывает кашель с разной периодичностью. Меня лор направлял к гастроэнтерологу проверить , но я пока не ходил. Если по гастроэнтерологу чисто я хз лечится ли это, я не стал так раскапывать. Если вылечишь дай знать как.
Я тоже переболела недели 3-4 назад. Трахеит. Антибиотики. Горло пешило что спать не могла. Ничего не помогала. Но когда все прошло, кашель небольшой остался. Откашливаюсь в течении дня, слизь стекает по задней стенке, а от кашля и горло першит - я сделала такое заключение. Но почему кашель не проходит? Мокрота выходит до сих пор
помнится, долго было такое после трахеобронхита.
спасалась солодкой/лакричными леденцами.
вылечила каким-то ядерным антибиотиком на обострении.
вот только солодку мальчиам низзя (или долго низзя) уточни этот момент
фу.. зачем напомнил, опять заскребло :(
я не специально, извини :D
щитовидку исключил уже, супрастин думаю стоит попробовать, спасибо)
Провериться на паразитов, особенно не местных, стоит. И посмотреть на кухне и в ванной плесень.
Не поверишь, не видел ни одной серии) А вот про паразитов в дыхательных путях где-то читал. А про раздражение от гадости - видел)
думаете грибок мог поселиться в горле?
Поселиться может и не поселился, а вот раздражать одно и то же место в дыхательных путях - может.
заброс желчи. Вам к гастроэнтерологу.
Психосоматика закончилась операцией
Предыстория:
Начался мой ужас ещё в 2016 году. Как-то летом ехала я в маршрутке домой, стало мне плохо: все тело бросило в дрожь, стало нечем дышать, разум по мутнел. С горем пополам я вышла с маршрутки и с огромным трудом попросила человека на остановке позвонить родным (мой то телефон конечно же разряжен был), в общем меня забрали знакомые, которые жили рядом и спустя часа 3 привели в чувство.
С того злополучного дня при температуре свыше 21 градуса я не могла выходить на улицу, приступы повторялись и все сильнее. Не то что бы совсем все плохо, но сидеть летом в заперти, дома, под вентилятором было не очень радостно.
Обойдя множество врачей невропатологов и иммунолога я поняла, что никто не может мне ничего толком сказать. Меня лечили от Эпштейн Барра и психосоматики. Обследование многих органов ничего не показывало (в том числе и на скрытую эпилепсию проверяли). Мой иммунитет чувствовал себя печально, я часто болела и почти всегда держалась температура 37 и выше (максимум 37.4). Конечно и чувствовала я себя ужасно, постоянная усталость, головные боли, в жару я просто задыхалась, а пару раз мои руки скручивало в кистях, и я не могла их разжать.
Что только мне не выписывали, конечно, чаще всего невропатологи пытались посадить меня на транквилизаторы в коктейле с всякими лёгкими успокаивающими и антидепрессантами.
Самое интересное:
В конце 2018 года я в попытках хоть немного разгрестись в проблемах со здоровьем пошла к ЛОРу (надоел насморк да и горло постоянно першило), сменив 4 ЛОРа я попала к врачу, который поставил мне диагноз - хронический тонзиллит и искривление носа (был внутренний перелом о котором я даже не подозревала).
Как бы не было страшно я согласилась на операцию по удалению гланд, она была сложной из-за того, что большая площадь горла уже зарубцевалась, на самом деле мне повезло, что меня взялись оперировать. Я пережила 2 недели ада после операции, кушать мне разрешили только спустя эти адские две недели (до этого исключительно диета №0), да и отходить от операции я только тогда начала.
Пока ещё рано говорить о улучшении общего состояния, но чувствую я себя уже намного лучше, жду лета в надежде нормально выходить на улицу в жаркий день!
Как это связано?
Те кто имел дело с тонзиллитом знают, что по факту это гниющие (или в моем случае - сгнившие) гланды которые распространяют по всему организму токсины и всякую дрянь. Основное влияние этой гнили идёт на почки, сердце и суставы, но когда слишком все запущено могут страдать и другие органы. Операция является не единственным выходом, но самым эффективным. Вывод всей дряни, которая собралась за 3 года около полугода.
Спасибо всем кто дочитал до конца, следите за своим здоровьем и не болейте! :)
Пс: Если кому интересно, расскажу про операцию, не бейте за ошибки :)
Часть шеи, расположенная между ключицами, называется яремной впадиной. Имеет V-образную форму, ограничена по бокам грудино-ключично-сосцевидными мускулами. Чтобы обнаружить ямку, нужно наклонить голову вперед и прижать подбородок к груди. К этому углублению он и прикоснется.
Анатомия впадины
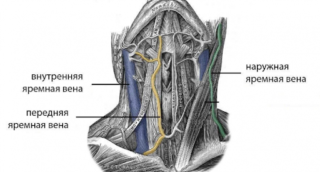
Размер и форма яремной выемки зависит от параметров внутренней вены, расположенной в этой области. Она часто оказывается под пристальным вниманием нейрохирургов и отоларингологов, борющихся с патологиями шейно-воротниковой зоны. Также на форму ложбинки влияет строение черепа, но на частоту патологий и другие важные факторы оно не воздействует.
- Внутренняя парная яремная вена. Берет начало в яремном отверстии черепного основания. Проходит под боковыми мышцами, которые ограничивают ямку и входит в общее соединительнотканное влагалище. После него впадает в подключичный сосуд. Отличается наибольшими размерами среди трех сосудистых образований.
- Наружная пара яремных вен. Идет сбоку по передней части шеи, отчетливо заметна, если человек напрягается при пении или кашле. У нее меньший размер, зато сосуд служит приемным каналом для других вен, включая затылочную, надлопаточную и ушную. Внизу ограничена собственной фасцией.
- Передняя. Берет начало у подбородка и проходит по соединительному отростку шеи. Внизу парные сосуды сплетаются, образуя яремную дугу. Обладают наименьшими размерами.
При терапии некоторых заболеваний в наружную вену вводятся лекарства. В остальные ввиду их глубокого расположения укол поставить нельзя.
Нетрадиционные характеристики
В истории существовало немало информации, которую использовали в качестве важных данных при постановке разных диагнозов и изучении человеческого тела. В древней Греции и Риме считалось, что в V-образном сочленении скапливается важная жизненная энергия. Если ничто не препятствует ее сбору, человек принимает верные решения.
Прикасаться к этой зоне руками было нельзя, только маги могли трогать яремную впадину с помощью зачарованных предметов. К таким вещам относили ритуальные палочки из костей и дерева. Нередко жрецы проводили ритуалы, нацеленные на сбор и концентрацию энергии. Нужны они были для укрепления выемки и устранения нерешительности или сомнений.
Причины болей в яремной впадине
Заболевания, затрагивающие выемку, могут обладать воспалительной и компрессионной природой. К первой категории относят преимущественно ЛОР-нарушения:
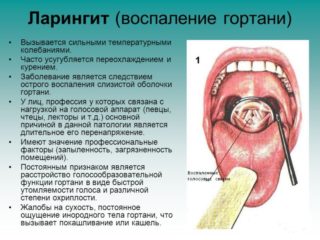
- Ларингит. Острые и хронические формы вызваны инфекционным или вирусным процессом. Иногда встречается аллергическая разновидность. В этом случае у пациента может развиться асфиксия, ведущая к проблемам с дыханием. Спровоцировать хронический ларингит могут такие факторы, как сильный крик, стресс, переохлаждение.
- Фарингит и тонзиллит. Чаще встречаются в хроническом течении, но развиваются и в острой форме. Вызваны бактериями и вирусами, поражают слизистую оболочку глотки. Хронический тонзиллит может развиваться на фоне долгого раздражения пылью, химией и алкоголем.
- Лимфаденит. Заболевание лимфоузлов, вызванное вялотекущим воспалительным процессом неподалеку. При пальпации возникает болезненность. Большие и чувствительные узлы могут указывать на развитие опухоли.
- Лимфангит. Патология, вызванная лимфаденитом при генерализации и вовлечения в процесс сосуда.
Воспаления часто связаны и с другими заболеваниями:
- Миозит. Воспаление мышечных волокон спереди шеи из-за травм, вирусов, чрезмерной нагрузки.
- Раздражение подкожно-жировой клетчатки. Провоцируется инфекциями.
- Тиреоидит. Патология, развивающаяся в разных очагах организма, но ведущая к заражению гноеродной микрофлорой. Спровоцировать может абсцесс в органах. При гепатите В нередко встречается аутоиммунная форма болезни.
- Неврит. Заболевание нейральных стволов шейной зоны. Вызвано травмами, инфекциями, воспалением в других тканях и опухолями, давящими на чувствительные окончания.
Спровоцировать неприятные ощущения могут фурункулы и дивертикулит. Первые развиваются на фоне изменения и заражения волосяного фолликула, заблокировавшего сальную железу. Вторая патология возникает в области пищевода. В этой зоне расположены клетки, которые под действием нарушения выпячиваются.
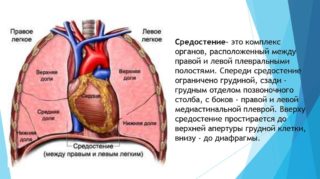
Боль в яремной ямке возникает в результате сдавливания нервных окончаний. Спровоцировать этот патологический процесс могут следующие нарушения:
- Опухоль в средостении. Когда поражаются лимфоузлы, они изменяются в размерах, что ведет к сдавливанию верхней полой вены. Вышестоящие сосуды увеличиваются. Из-за этого шея и лицо могут отекать.
- Сдавливание в структурах шеи. Поражение первого ребра, позвонков и некоторых других элементов ведет к трофическим расстройствам и интоксикации организма.
- Киста. Если новообразование расположено в шее, по мере развития оно может провоцировать боль ноющего характера и сдавливание окружающих тканей.
Встречаются и более редкие нарушения, способные спровоцировать дискомфорт в яремной впадине: перфорация язвы, абсцесс Бецольда, новообразование Панкоста, печеночные гнойные образования и диафрагмальное воспаление.
Все заболевания, указанные в качестве причин дискомфорта, сопровождаются дополнительными симптомами: возникновение боли при кашле, глотании, поворотах головы.
Кто занимается диагностикой
Для выявления причин неприятных симптомов нужно посетить специалистов, которые назначат дальнейшее обследование:
- ЛОР. Проверит трахею и дыхательные пути, предотвратит развитие запущенной простуды, которая может стать хронической болезнью.
- Гематолог. Эксперт, занимающийся изучением состояния крови. Может назначить анализы плазмы, УЗИ и МРТ сосудов яремной выемки.
- Эндокринолог. Изучит состояние щитовидной железы, анализы крови и гормонов. Также врач исследует результаты УЗИ.
- Невропатолог. Посетить этого эксперта нужно, если человек постоянно чувствует усталость, перенапряжение или подвергается стрессам. Пациенту назначат УЗИ, ЭКГ и некоторые другие методы неинвазивной диагностики.
Если болезненность сопровождается сильной усталостью и резкими перепадами настроения, возникают расстройства памяти или снижаются когнитивные способности, нужно обратиться к доктору. Поводом для беспокойства может быть быстрый набор лишнего веса.
Яремная ямка на шее – это маленький элемент организма, в котором собрано несколько важных крупных вен. Их изучение поможет выявить причину боли в указанной области, слабости или других неприятных ощущений.
Читайте также:


