Боль и напряжение в поясничных мышц

Если болят мышцы поясницы, то в большинстве случаев это клинический симптом разнообразных заболеваний опорно-двигательного аппарата и внутренних органов брюшной полости. В молодом возрасте мышцы поясницы могут болеть на фоне тяжелых физических нагрузок. Еще в 20 % случаев встречаются боли травматического характера (возникающие после ушибов, растяжений, разрывов, ранений, переломов, трещин и т.д.).
Если беспокоит спина и поясница, мышцы болят, ощущается скованность движений и появляются другие клинические симптомы, то следует незамедлительно отправиться на примем к доктору. В городской поликлинике можно записаться на прием к участковому терапевту. Этот доктор проведет первичное обследование, выявит потенциальную причину боли и даст направление к более узкому специалисту. В частных клиниках мануальной терапии лучше сразу обращаться на прием к вертебрологу или неврологу. Безусловно, если боль появилась после травматического воздействия, то первым делом необходимо посетить травматолога.
В области поясницы находятся подвздошно-реберная, широчайшая, длиннейшая, поперечно-остистая, остистая, межостистая и межпоперечкая мышцы. Все они отвечают за ту или иную функцию. Например, подвздошно-реберная, длиннейшая, остистая мышцы отвечают за выпрямление позвоночго столба. самая глубокая мышца – поясничная. Она частично отвечает за прямохождение человека и связывает нижние конечности с туловищем. Квадратная мышца поясницы, косые мышцы брюшного пресса и ряд других мускулов также отвечает за формирование каркаса тела.
При хорошо развитых мышцах в области поясницы позвоночный столб надежно защищен от травм, получает достаточное количество питания и жидкости за счет диффузного обмена между хрящевыми волокнами межпозвоночных дисков и сокращающимися миоцитами. Мышцы поясницы обеспечивают гибкость и сопротивление этого отдела позвоночника, выносливость. Они участвуют в работе тазобедренных суставов и создают условия для прямохождения. Очень важно уделять им достаточное внимание. Если не вести активную работу по развитию мышечной массы в области пояснично-крестцового отдела позвоночника, то в молодом возрасте может начать прогрессировать дегенеративное дистрофическое заболевание позвоночного столба (остеохондроз). Оно приводит к образованию грыж, протрузии, невралгий, ишиаса и ряда других неприятных состояний.
Процесс дегенеративного изменения мышечного волокна может базироваться как на отсутствии регулярных физических нагрузок, так и при избыточном напряжении, например, при выполнении определённых профессиональных обязанностей. Чаще всего мышцы поясницы болят у грузчиков, строителей, тяжелоатлетов и т.д.
Хроническая мышечная патология влечет за собой разрушение хрящевой ткани межпозвоночных дисков, искривление позвоночного столба, нарушение диффузного питания связочного и сухожильного волокна. В качестве осложнения может формироваться нестабильность положения межпозвоночных дисков и тел позвонков.
При болях в пояснице требуется проводить тщательную дифференциальную диагностику, поскольку это может быть симптомом различных заболеваний позвоночника и окружающих его мягких тканей. В ряде случаев болевой синдром развивается при почечной и желчной колике, приступе острого панкреатита и т.д. Не откладывайте лечение в долгий ящик. При появлении боли обратитесь к врачу как можно быстрее.
Болит квадратная мышца: причины, симптомы и лечение
Квадратная мышца поясницы является парной, четырехугольной и плоской. Она начинается в области подвздошного гребня (в его задней проекции) и через подвздошную поясничную связку проходит до поперечных отростков поясничных позвонков. Крепится на всех пяти поясничных позвонках, поддерживая их баланс положения при ходьбе и выполнении разных движений (наклонов, скручивания и т.д.). верхняя часть квадратной мышцы крепиться к внутреннему краю последнего ребра.
Основная функция – удержание туловища в вертикальном положении. При односторонней работе обеспечивает вращение верхней части туловища, скручивание и наклон. Иннервация квадратной мышцы осуществляется ответвлениями последнего грудного и пяти поясничных корешковых нервов. Поэтому при развитии остеохондроза с протрузией и корешковым синдромом может возникать рефлекторная болезненность.
Если болит квадратная мышца поясницы, то врач в первую очередь исключает вероятность дегенеративного дистрофического заболевания поясничного и грудопоясничного отделов позвоночника, поскольку именно здесь выходят корешковые нервы, отвечающие за иннервацию этого мускула.
Симптомы того, что квадратная мышца поясницы болит, могут выражаться в следующих проявлениях:
- нарушение возможности удерживать туловище вертикально (напряжение при этом вызывает приступ острейшей боли);
- болевой синдром усиливается при попытках совершить наклон в ту или иную сторону;
- ощущается скованность движений;
- может возникать гиперемия кожных покровов и их отечность;
- боль распространяется на подвздошный гребень тазовой кости (при пальпации ощущается напряжение сухожилия).
Боль в квадратной мышце поясницы может быть связана с повышенными физическими нагрузками и травматическим воздействием. После падения болезненность может указывать на растяжение сухожилия или связки. Необходимо проводить рентгенографическое исследование.
Почему болит квадратная мышца поясницы, может сказать только опытный врач. Поэтому не занимайтесь самостоятельной диагностикой. Обратитесь за врачебной помощью и проводите правильное и эффективное лечение.
Причины, почему болят мышцы в области поясницы
Ответ на вопрос о том, почему болят мышцы поясницы, можно дать только в том случае, если проведено диагностическое обследование и поставлен точный диагноз. Без этого можно только предполагать, каике причины боли в мышцах поясницы могут спровоцировать появление данного клинического симптома у того или иного пациента.
Основные причины того, что болят мышцы поясницы, кроются в воспалении, компенсаторной реакции, травматическом воздействии, перенапряжении, ишемии и т.д. разберем все эти факторы по очереди. Начнем с самых распространенных заболеваний, которые могут сопровождаться сильной болью в области поясницы:
- остеохондроз (дегенеративное дистрофическое заболевание хрящевой ткани межпозвоночных дисков);
- последствия не пролеченного остеохондроза, такие как протрузия (снижение высоты диска), экструзия (трещина без выхода пульпозного ядра), грыжа (разрыв фиброзного кольца с выходом части студенистого тела за его пределы);
- спондилёз и спондилоартроз с нарушением подвижности и деформацией межпозвоночных суставов;
- болезнь Бехтерева, подагра, системная красная волчанка, склеродермия, ревматизм и другие заболевания соединительной ткани;
- искривление позвоночного столба и нарушение осанки;
- разрушение подвздошно-крестцовых сочленений костей;
- сакрализация или люмболизация пояснично-крестцового отдела позвоночника;
- растяжение и разрывы связочного и сухожильного волокна;
- воспаление мышечного волокна.
Очень часто болят мышцы спины в области поясницы при поражении внутренних органов в полости малого таза и живота. Так, при воспалительном процесс в толстом кишечнике могут напрягаться косые и прямые мышцы брюшного пресса, что автоматически повлечет за собой
появление болевого синдрома в пояснице.
Если болят мышцы в области поясницы, то необходимо как можно быстрее прекратить оказывать на них физическую нагрузку. Обратитесь за медицинской помощью. Если было травматическое воздействие, срочно посетите травматолога.
Болят мышцы поясницы около позвоночника
Любая боль в мышцах поясницы – это сигнал опасности от организма. Если при чрезмерном напряжении произошел спазм кровеносных сосудов, то миоциты начинают испытывать серьезную недостаточность в поступлении свежей артериальной крови. Это приводит к ишемии. Если вовремя не восстановить микроциркуляцию крови в капиллярной сети, то разовьется ишемическая реакция. На её фоне может начаться массовый некроз миоцитов. Омертвение мышечной ткани в будущем может привести к образованию грубых рубцов, через которые не проходят электрические нервные импульсы. Это становится причиной развития фибромиалгического болевого синдрома.
Если болят мышцы поясницы около позвоночника на фоне остеохондроза, то это не менее опасное состояние. Перенапряженные мышцы блокируют поступление свежей артериальной крови. Они также замедляют отток лимфатической жидкости из очагов поражения. Поэтому при остеохондрозе и развивающемуся на его фоне болевом синдроме также необходимо как можно быстрее устранить мышечный спазм и восстановить микроциркуляцию крови и лимфатической жидкости.
Боли в мышцах спины поясницы могут носить компенсаторный характер. За счет чрезмерного напряжения мышечного волокна организм пытается снять избыточное давление с корешковых нервов при серьезном проседании высоты межпозвоночного диска. В этой ситуации принимать миорелаксанты крайне опасно. За счет резкого расслабления мышц может произойти травма корешкового нерва. Это повлечет за собой нарушение иннервации отдельных участков тела человека.
Если у вас появилась сильная боль в мышцах поясницы, откажитесь от самостоятельной диагностики и лечения. Обязательно обращайтесь к врачу за квалифицированной медицинской помощью.
Лечение боли в мышцах: что делать?
Если болят мышцы поясницы, первое, что делать, успокоиться и постараться вспомнить, с чем связано появление данного клинического симптома. Обязательно обеспечьте себе полный физический покой. Если было травматическое воздействие, то в первые два часа после него нужно прикладывать холод. Если травмы не было, то нужно обратиться к вертебрологу. Этот специалист исключит все возможные заболевания позвоночго столба и назначит адекватное и безопасное лечение.
К сожалению очень часто лечение боли в мышцах спины начинают с приема нестероидных противовоспалительных препаратов. Они действительно очень быстро и эффективно блокируют болевой синдром. Плохо то, что человек после этого продолжает вести привычный образ жизни и оказывать повышенные нагрузки на пораженные ткани позвоночного столба. Тем самым провоцируется усиление процесса разрушения всех тканей.
Между тем можно проводить более безопасное и не менее эффективное лечение того заболевания, которое вызывает болевой синдром. Лучше всего это делать с помощью методов мануальной терапии. Остеопатия и массаж позволят восстановить микроциркуляцию крови и лимфатической жидкости, улучшат эластичность миоцитов. Лечебная гимнастика и кинезиотерапия укрепят мышцы и ускорят процесс регенерации. Мануальное воздействие снимет боль и запустит процесс регенерации. Физиопроцедуры улучшат клеточный обмен веществ.
Имеются противопоказания, необходима консультация специалиста.
Осложнения люмбаго 728
Спазм в пояснице – это частая причина болезненности и ощущения скованности движений. Чаще всего спазм мышц поясницы диагностируется у молодых и активных людей, которые занимаются спортом и ведут подвижный образ жизни. В группу риска также входят лица, занятые тяжелым физическим трудом или вынужденные при выполнении своих профессиональных обязанностей длительное время держать мышцы спины в статическом напряжении.
Боли и спазмы в пояснице достаточно сложно отличить от проявлений дегенеративных дистрофических изменений в межпозвоночных дисках (остеохондроза). По сути мышечный спазм в пояснице может быть одним из клинических проявлений подобного заболевания.
Если происходит снижение высоты межпозвоночного диска (протрузия) или выпадает межпозвоночная грыжа, то окружающие позвоночный столб мышц получают команду избыточно напрячься для того, чтобы компенсировать недостаточную работоспособность межпозвоночного диска и исключить риск оказания компрессионного давления на корешковый нерв.
Поэтому мышечный спазм в пояснице – это всегда повод в первую очередь исключать патологии позвоночного столба, такие как остеохондроз, протрузия, экструзия и грыжа диска, смещение тел позвонков, разрушение и деформация межпозвоночных суставов и т.д.
Спазм мышц поясницы может возникать и у совершенно здорового человека при оказании на мышечный каркас спины непривычных или слишком интенсивных физических нагрузок. Подъем и перенос тяжестей, длительное пребывание в статичном положении, неправильно выбранная поза для сна – все это может стать причиной спазма мышц в области поясницы. Появляется это состояние серьезным болевым синдромом, ощущением скованности и невозможностью самостоятельно расслабить напряженные мускулы.
Мышечный спазм может затрагивать единичную мышцу или целую большую группу мускулов. Он может быть первичным – не иметь никаких причин для своего возникновения, а может быть вторичным – например, на фоне протрузии межпозвоночного диска.
В нормальном состоянии мышцы обладают высокой степенью эластичности. Они быстро напрягаются и расслабляются. Этот процесс контролируется с помощью сенсорных и моторных типов аксонов. По сенсорным нервным волокнам в головной мозг поступает информация о влиянии окружающей среды, состоянии той или иной части тела, необходимости совершить то или иное движение. В ответ из двигательного церебрального центра по моторным типам нервного волокна поступают сигналы о том, что необходимо напрячь или расслабить мышцы.
Если данный сигнал прерывается на определённом участке, то к миоцитам он доходит в неполном виде. Может возникнуть такая ситуация, при которой часть миоцитов уже сократилась, а вторая еще только подвергается фазе расслабления. Участок аномальной иннервации становится триггерной точкой. Она всегда сокращается и расслабляется не в унисон со с всем остальным мышечным волокном. Подобное состояние может вызвать развитие фибромиалгического тонического синдрома. Он сопровождается острой болью и постоянным спазмом пораженных мышц.
Второй распространенный механизм развития мышечного спазма в области поясницы – ишемическая реакция в ответ на сужение просвета кровеносных сосудов. К каждому миоциту подходит свой собственный капилляр. Он обеспечивает поступление достаточного количества артериальной крови, обогащенной кислородом и питательными веществами. Если происходит спазм кровеносного сосуда на уровне артериолы или артерии, например при воспалительном отеке мягких тканей, то начинается процесс нарушения трофики миоцитов. Они начинают страдать от ишемии и развивается вторичный компенсаторный спазм мышечного волокна.
Если у вас периодически возникают спазмы мышц в пояснице, то настоятельно рекомендуем обратиться к врачу. Это может быть вертебролог или невролог. При отсутствии возможности записаться к этим специалистам, можно посетить ортопеда или участкового терапевта. Вам будет назначено комплексное обследование, в результате которого доктор сможет установить настоящую причину развития мышечного спазма в области поясницы. Самостоятельно это сделать у вас вряд ли получиться. А без устранения причины лечить спазм мышц абсолютно бесполезно, поскольку это всего лишь клинический симптом, а не самостоятельное заболевание.
Как возникает спазм?
Выделяют два слоя мышц спины – глубокий и поверхностный. Мышцы глубоко слоя соединяют позвонки при помощи крепления мышцы к поперечным отросткам близлежащих позвонков. Поперечные мышцы позволяют человеку делать наклоны туловища вперед и назад. Поверхностный слой отвечает за повороты, наклоны туловища. Мышечная ткань в организме разделяется на гладкую, поперечнополосатую и сердечную мышцу.
Гладкая мышечная ткань не подконтрольна человеку. Гладкие мышцы сосредоточены во внутренних органах – желудке, кишечнике, матке, влагалище и т.д. Поперечнополосатая мышечная ткань называется скелетной, окружает кости и органы. Сокращаясь, поперечнополосатые мышцы позволяют перемещать части тела в пространстве. Скелетная подконтрольна человеческому сознанию.
- Интересно почитать: что такое постизометрическая релаксация мышц
Спазмом называют непроизвольные сокращения отдельных или групп мышц спины. Спазмы сопровождаются болевыми ощущениями.
Остеохондроз
Остеохондроз — это достаточно серьезное заболевание, требующее немедленного обращения к врачу. Многие начинают ждать, когда ощущение боли и дискомфорта исчезнет самостоятельно. Это большая ошибка, так как с каждым днем развитие заболевания будет лишь усиливаться, причиняя все большую боль.
При остеохондрозе происходит поражение позвоночника. Оно характеризуется деформацией межпозвоночных дисков, а также уменьшением их высоты. Главная причина его возникновения — это малоподвижный образ жизни.
Чем дольше не будет предпринято мер по лечению, тем серьезнее будут последствия.
Причины
Спазм мышц спины можно условно разделить на имеющие эпилептическую природу, и не имеющие таковой. Разница в причине спазма – эпилептический спазм происходит по причине развития мощного индукционного импульса от пораженной группы нервных ядер, которые судорожно сокращают мышцу. Не эпилептические спазмы возникают по причине возбуждения отдельных структур ЦНС, дисфункции отдельных нейронов, под воздействием токсических, эндокринных, электролитных и метаболических веществ, нарушения некоторых психогенных факторов.
Также спазмы делят на тонические и клонические. Тонические спазмы спровоцированы длительным напряжением мышечного волокна, которое сжимается и вызывает у пациента длительную и протяжную боль. Мышца будет ощущаться при пальпации, возникает ощущение натянутости. Клонические спазмы являются толчкообразными сокращениями, которые чередуются с расслаблением мышцы. В простонародье данное явление называют судорога.
Спазмы мышц спины возникают по причине внутренних и внешних нарушений в нормальной работе организма. Выделяют следующие причины развития спазма спины:
- Травмы;
- Заболевания позвоночника;
- Мышечное переутомление;
- Стресс;
- Эпилептические припадки.
В большинстве случаев, спазм осложняет течение заболеваний. Терапия ставит одной из целей устранить спазм, снять болевой синдром и облегчить состояние. Снятие спазма может быть полноценным только при точном следствии инструкции спазмолитических средств.
Боль будет неизбежно возникать во время повреждения каких-либо тканей человека по причине наличия там нервных тканей и рецепторов. В ответ на болевые ощущения будет возникать мышечное напряжение – мышечная ткань стремится изолировать травмированную область тела, таким образом останавливая воспаление от поврежденных тканей. При этом спастические сокращения развивают сжатие мышечных волокон и кровеносных сосудов.
При длительных спазмах развиваются болевые очаги и гипоксия тканей, которая грозит дальнейшими последствиями – некрозом, апоптозом и смертью. Развивается триггерный синдром.
Также при травме позвонка может произойти полный разрыв связок. Позвонок выпадает из своего нормального местоположения. Мышцы начинают тянуть позвонок, возникает напряжение и спазм.
Спастические сокращения неразрывно сопутствуют заболеваниям позвоночника. К подобным заболеваниям относят:
- Остеохондроз;
- Межпозвоночные грыжи;
- Сколиозы, патологические кифозы и лордозы.
Остеохондроз является патологическим изменениям в суставах позвоночника. При расширении сустава возникает ущемление нерва, которое приводит к боли. Боль вызывает спазм мышц, как логичную реакцию организма. Спазм спины усугубляет заболевание – при длительном тоническом спазме возникает смещение позвонка. Это приводит к сколиозу, остеопорозу тел позвонков и нарушениям спинного мозга.
Межпозвоночная грыжа является разрывом фиброзного кольца межпозвоночного диска, которое служит амортизатором между позвонками. Студенистое тело вырывается за пределы нормального местонахождения и приводит к болевому синдрому из-за ущемления паравертебральных корешков или самого спинного мозга. При этом возникает спастическое сокращение пораженного участка.
Все мышечные спазмы можно разделить на два основных вида:
Длительное напряжение мышц спины, их сильная усталость вызывает тонический спазм. Офисные работники и школьники чаще подвержены тоническим спазмам в шейном отделе позвоночника в результате нахождения в неправильной позе за столом. Ноющие боли затрагивают большой участок спины, но в период обострения человек может указать на определенную болевую точку. Спазмированная мышца на ощупь твердая, напряженная, при нажатии на нее боль усиливается.
Частое изменение мышечного тонуса. Такое состояние проявляется непроизвольными подергиваниями мышц.
Иногда одновременно начинаются спазмы обоих видов. Такое состояние называют тонико-клоническими судорогами.
Лечение
Терапия в большинстве случаев сводится к употреблению спазмолитических средств, которые помогают организму снять спазм мышц спины. Применяют дополнительные методы, такие как психотерапия и массаж.
Лечение медикаментами предполагает утоление боли анальгетиками и расслабление мышц спазмолитиками. Перед употреблением необходимо советоваться с фармацевтом и знать особенности своего организма. В условиях стационара, лечение состоит из инъекций витаминов, постановки блокад и даже хирургических вмешательств. Это будет намного эффективнее, чем самостоятельный прием лекарств. Потому обращайтесь к врачу, особенно если со спазмом вы ощущаете постоянное напряжение в позвоночнике и боль, которая отдает в конечности.
Психологические методы основываются на естественном расслаблении организма. Попробуйте успокоиться – это поможет в случае психогенных причин спазма. Нужно сесть, расслабиться, почитать книгу или выпить кружку чая или тёплого молока, одним словом – сделать всё возможное, чтобы привести себя в расслабленное состояние.
- Советуем почитать: как расслабить мышцы спины
Расслабляющий массаж можно сделать самостоятельно. Медленно, с усилием массировать поврежденную мышцу. Если спазм произошел в пояснице или на уровне груди, попросите близких помассировать пораженный участок. Учтите, что прибегать к самомассажу можно лишь при полной уверенности, что отсутствуют более серьезные факторы, которые привели к спазму.
Прогноз
Прогнозы в целом будут зависеть от конкретного состояния. наиболее легко снимаются боли при перенапряжении. При травмах такой симптом может сохраняться, пока процесс регенерации тканей не будет завершен. Дегенеративные болезни вроде остеохондроза могут иметь длительные периоды ремиссии после ликвидации болевого синдрома. А вот такие состояния как грыжа, спондилолистез, компрессионный перелом без хирургического вмешательства будут не только давать постоянную боль, но и провоцировать развитие осложнений.
Как снять острую боль в спине, смотрите в нашем видео:
Последствия спазмов
Длительные спазмы могут привести к множеству негативных последствий – усиление сколиоза, развитие радикулита в пояснице, пережим артерий и некроз тканей. Тонические спазмы мышц шеи могут стать причиной постоянной мигрени, обморока по причине передавливания артерий. Возможно токсическое загрязнение тканей в следствии нарушения оттока крови и активного выделений метаболитов мышечной активности. Такое состояние может привести к желтухе и токсикозу.
Малоподвижный образ жизни приводит к остеохондрозу, сколиозу – сильным изменениям, которые мешают человеку продолжать активную и полноценную жизнь. Для предотвращения спазмов, нужно заниматься лечебной физкультурой. Плавание, растяжка, зарядка повышают тонус мышц и являются отличной профилактикой болезней спины.
| Пожалуйста, оцените статью |
При бруксизме.
Бруксизм представляет собой патологию, при которой происходит сильное и непроизвольное сжатие верхней и нижней челюсти. Главным проявлением бруксизма является скрежет зубов в ночное время. При малейших признаках заболевания, необходимо обратиться к стоматологу.
После осмотра врач назначает дополнительное обследование и применяет методику лечения. Кроме назначения стоматологических технологий, которые помогут приостановить процесс стирания зубной эмали путем накладывания шин, протезирование, шлифование.
Совместно с этими технологиями добавляют медикаментозное лечение. Сюда относятся миорелаксанты. Иногда врач назначает прием этих препаратов непосредственно перед сном. Благодаря этому снимется спазм мышц и пойдет боль. Это поможет устранить скрип зубов во сне.
Действенными при лечение бруксизма являются следующие миорелаксанты:
- Флексен 197 рублей;
- Изопротан 250 рублей;
- Ардуан 450 рублей;
- Детилин 265 рублей.
- восстанавливаются мембраны лизосом;
- понижается активность гранулоцитов;
- оказывает противовоспалительное воздействие;
- анальгезирующее.
- повышенная чувствительность;
- острая форма заболевания желудка;
- беременность;
- лактация;
- патология печени и почек;
- лейкопении.
- аллергические реакции;
- галлюцинации;
- снижение работоспособности;
- отсутствие аппетита;
- снижение давления;
- тахикардия;
- вздутие живота;
- тошнота;
- нарушение сна.
Бруксизм — патология при которой происходит сильное и непроизвольное сжатие верхней и нижней челюсти. Главным признаком бруксизма является скрежет зубов в ночное время. При малейших признаках заболевания, необходимо обратиться к стоматологу. Кроме назначения стоматологических процедур добавляют медикаментозное лечение (сюда относятся миорелаксанты). Благодаря этому снимется спазм мышц и походит боль.
При лечение бруксизма используют миорелаксанты: Флексен, Ардуан, Изопротан, Детилин.
Профилактические меры
Остеопаты разработали много методик, которые помогают снять спинные спазмы и предотвратить их повторное появление: фасциальные и мышечно–энергетические техники, разработки триггерных точек, вытяжения и другие.
- Растяжка. Методика запускает рефлекторный механизм расслабления сокращающихся мышц. Подходит для снятия боли малой интенсивности и в качестве профилактической меры. Основная задача — подобрать подходящий комплекс упражнений и осторожно, медленно растянуть мышцу, не допуская повреждения связок.
- Массаж. Легкое воздействие на мышцы в районе поясницы позволяет расслабить напряженные участки и предотвратить спазмы. Самомассаж можно проводить после каждого действия, провоцирующего гипертонус (например, длительного сидячего положения или занятий спортом).
- Активность. Для поддержания эластичности и тонуса мышц необходимо умеренно увеличивать на них нагрузку. Занятия легким спортом, ежедневные прогулки, а также простые упражнения помогут восстановить мышечные волокна и избежать повторную дорсалгию.
Характерные симптомы
Основным признаком спазма мышц грудного отдела является межреберная невралгия, сопровождающаяся опоясывающей болью в зоне груди с ее усилением ближе к позвоночнику. В основном она локализуется в зоне лопаток и центре спины. Симптомы межреберной невралгии при спазме грудного отдела сходны с сердечной невралгией и отличимы при диагностике при проведении ЭКГ или ненаступлении облегчения после приема сердечных средств.
Боли бывают острыми или тупыми ноющими. При защемлении нерва может отмечаться динамика чувствительности эпителия. Наблюдаются сильные головные боли, снижение остроты зрения, тошнота, повышение артериального давления.
Профилактика
Для того, чтобы предотвратить появление спазмов в мышцах спины, придерживайтесь следующих рекомендаций врачей:
- Сидите только на удобном стуле с поддержкой спины и поясницы. Лучше всего для этого подходят ортопедические кресла.
- Всегда следите за своей осанкой, особенно во время ходьбы и сидения за компьютером.
- Не допускайте переохлаждения организма. Одевайтесь теплее и избегайте сквозняков.
- Ежедневно выполняйте лечебную гимнастику на растяжение. А лучше всего записаться в специальный центр, где вам подберут правильный комплекс занятий.
- 2-3 раза в неделю посещайте бассейн, йогу или пилатес. Выполняйте упражнения на больших резиновых мячах – фитболах.
Обзор миорелаксантов: список препаратов
Почти каждый человек в жизни испытывал болевые ощущения в пояснице, а в редких ситуациях она становится просто мучительной. Даже самого сильного человека такой неприятный симптом может выбить от нормального ритма жизни.
Миорелаксанты – это лекарства, которые обладают сильным действием на организм человека. Именно поэтому самолечение такими медикаментами противопоказано.
Список препаратов-миорелаксантов для снятия боли:
Какой именно препарат подойдет тому или иному пациенту, определяет медицинский специалист на основании результатов анализов, а также частоты приступов и общего состояния организма. Далее более подробно будут рассмотрены эти лекарства.
Недопонимание роли поясничной мышцы не удивительно. Сам процесс присвоения имени этим мышцам, соединяющим верхнюю часть тела с нижней частью, содержит ряд ошибок, охватывающих четыре столетия.
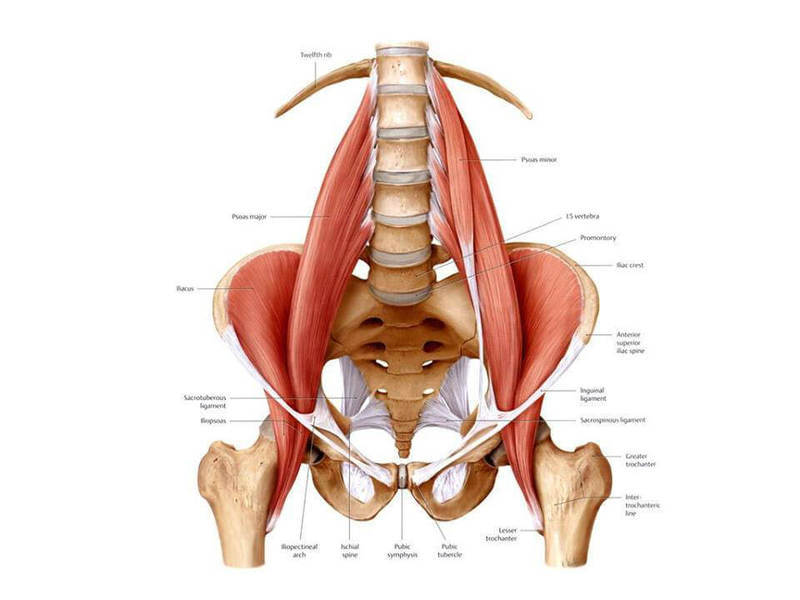
Это, возможно, влияет на наше восприятие мышц, как командных игроков, а не как отдельных мышц, адаптирующихся к нашим асимметричным привычкам.
Вся эта история помогает понять причины распространённости заблуждений о действительной роли поясничной мышцы.
Механика поясничной мышцы
В свете информации о точках прикрепления возникают вопросы: сгибает ли поясничная мышца бедро? Или она движет позвоночник? А может, она делает и то, и другое?
Многочисленные соединения с позвоночником подразумевают, что основная роль поясничной мышцы состоит в обеспечении каким-то образом движений позвоночника. Но проверка этой гипотезы показывает, что углы прикреплений не позволяют обеспечить достаточного усилия для наклона в сторону.
Помните подъёмы корпуса из положения, лёжа в школе (старой школе!) из National Fitness Testing program (в настоящее время известная, как President’s Challenge Program)? При движении, подобном подъёму туловища (которые, как ни странно, всё ещё входят в протокол), поясничная мышца одновременно разгибает верхние позвонки и сгибает нижние позвонки, создавая сдвигающее усилие в поясничных позвонках (один позвонок скользит относительно другого), а также создаёт существенную компрессионную нагрузку (Bogduk, Pearcy & Hadfield, 1992) – нежелательное движение для долговременного здоровья спины.
Исследования показывают, что поясничная мышца играет активную роль в сгибании бедра, но по сравнению с подвздошной мышцей поясничная больше стабилизирует позвоночник (не позволяя позвонкам вращаться во фронтальной плоскости), чем производит движение ноги (Hu et al. 2011). И наконец, множественное прикрепление создаёт необходимость достаточной способности к удлинению поясничной мышцы, чтобы позволить позвоночнику, тазу и бёдрам свободное, естественное движение без боли и травм.
С идячий образ жизни и поясничная мышца
Если вы когда-нибудь видели переход триатлониста от велосипедного этапа гонки к бегу, то можете представить, как долгое пребывание поясничной мышцы в укороченном состоянии влияет на вашу способность ходить вертикально.
В менее экстремальной ситуации: часы (и ещё много часов), проведённые сидя, влияют на способность поясничной мышцы растягиваться на максимальную длину – длину, которая позволяет вам ровно стоять и что, вероятно, более важно, удлиняться при ходьбе.
Как выглядит укорочение поясничной мышцы?
Специалисты, замечая чрезмерную кривизну поясничного отдела позвоночника, часто делают вывод о наклоне таза вперёд у клиента.
Подобная форма постуральной оценки ошибочная, так как не подкреплена объективными данными положения скелета, в частности, происхождения кривой.
Чрезмерное разгибание позвоночника или наклон таза вперёд не обязательно свидетельство укороченной поясничной мышцы. Вместо этого наблюдается особенная кривая, созданная смещением верхних поясничных позвонков в сочетании с разгибанием и смещением и сгибанием нижних позвонков. Это похоже на чрезмерный изгиб, с одним исключением – костный признак: грудная клетка.
Оценка поясничной мышцы
Начинайте работу с пациентом в положении сидя с выпрямленными ногами. Четырёхглавые мышцы должны быть полностью расслаблены, а задняя поверхность бедра касаться пола. Остановите пациента при наклоне назад, когда нижняя поверхность бедра приподнимется от пола.
В этот момент поддержите своего пациента под голову и лопатки, оставляя пространство для опускания рёбер на пол. Высота поддержки зависит от напряжения поясничной мышцы.
Чтобы протестировать подвздошно-поясничную мышцу (ППМ), попросите пациента сесть на край кушетки. Встаньте рядом с пациентом и положите одну руку на бедро пациента чуть выше его колена.
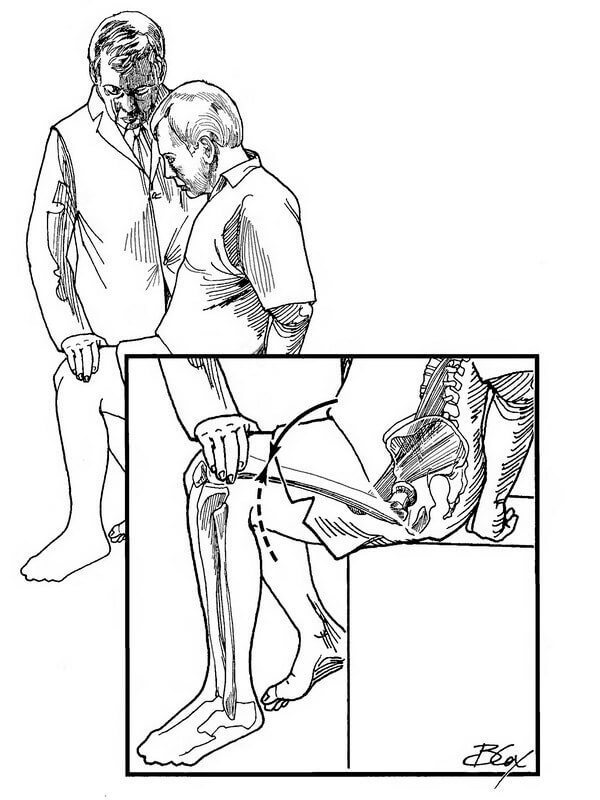
Положите другую руку на плечо пациента. Попросите пациента поднять колено против сопротивления вашей руки. Рабочее усилие ППМ затем сравните с усилием той же мышцы на другой ноге.
Постизометрическая релаксация мышц
Все суставы человеческого тела окружены комплексами мышц и управляются их сокращениями. Сокращение одних групп мышц и своевременное расслабление других – залог плавности и эффективности движений тела. При возникновении патологических смещений в суставах проявляется эффект выраженного раздражения рецепторов сухожилий, мышечных волокон. Это приводит к сокращению как мелких групп околосуставных мышц, фиксирующих патологическое положение сустава, так и крупных мышечно-фасциальных комплексов, приводящих к изменению биомеханики всего тела.
Лечение подобного комплекса нарушений должно заключаться в возвращении причинному суставу нормального положения и объема движений. К сожалению, выраженное околосуставное мышечное напряжение затрудняет телу проведение самокоррекции.
Чтобы помочь организму встать на путь к исцелению необходимо провести расслабление мышц.
Известно, что в фазе нормального мышечного сокращения происходит истощение внутренних энергетических ресурсов мышцы, после чего наступает фаза расслабления. В случае патологически напряженных мышц происходит попеременное задействование различных групп волокон, что позволяет мышце длительно находится в напряженном состоянии. Если же мы сознательно увеличим силу мышечного сокращения в ответ на приложенное из вне сопротивление, будут задействованы все группы мышечных волокон, что приведет к последующему их расслаблению и даст возможность растянуть напряженную мышцу, освободить патологически смещенный сустав.
Основные правила проведения постизометрической релаксации мышц:
1. Перед началом проведения упражнения необходимо вывести сустав в сторону ограничения, добиться максимального натяжения и напряжения патологически сокращенной мышцы. Подготовительное движение осуществляется до уровня усиления болевых проявлений. Это барьер ограничения движения.
2. Движение, осуществляемое для увеличения мышечного сокращения, должно проводится в сторону максимальной безболезненности и соответствовать направлению предшествующего сокращения мышцы (противоположном барьеру ограничения).
3. Сила дополнительного сокращения мышцы составляет 30% от максимума и не должна увеличивать болевые проявления.
4. Сопротивление сокращению мышцы должно быть достаточно для удержания конечности или тела от перемещения в пространстве. Мышца должна напрягаться, но не производить движения, удерживаемая сопротивлением.
5. Время дополнительного мышечного напряжения 5-7 секунд.
6. После напряжения выдерживается 3 секундная пауза – мышца расслабляется.
7. После паузы проводится растяжение мышцы в сторону барьера ограничения до появления болевого синдрома. Это новый барьер ограничения.
8. Выполняется 3-4 подхода с постепенным увеличением свободы движения сустава и расслаблением мышцы.
Упражнение 1.
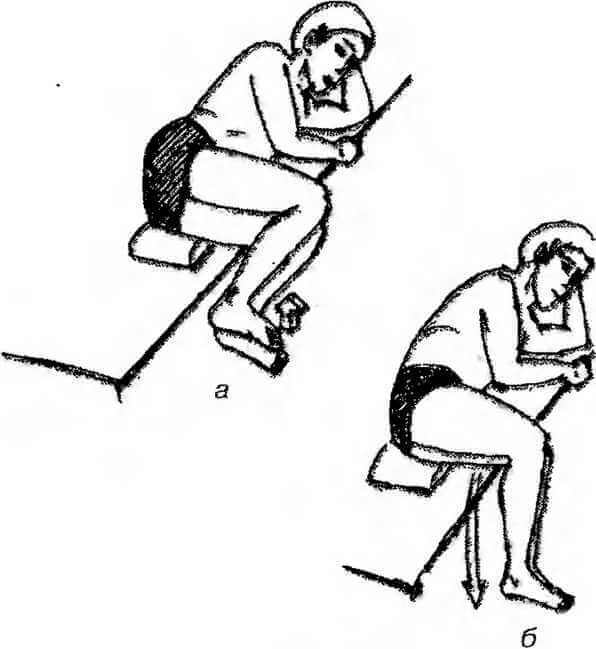
И.п. — лежа на краю кровати на здоровом боку, под таз и поясницу можно подложить небольшую подушку. Обе ноги согнуты в коленных и тазобедренных суставах, голени и стопы свисают за край кровати. За счет массы ног при расслаблении произойдет наклон таза и в вышележащем боку появится ощущение растяжки.
Приподнимите стопы и голени до горизонтального положения, удержите напряжение в течение 5—10 секунд (а). Движения лучше выполнять на выдохе.
Затем глубоко вдохните, расслабьтесь и потянитесь. Ноги опустятся и своим весом произведут растяжку квадратной мышцы поясницы и собственных мышц позвоночника (б). Движение повторяется 3—4 раза с нарастанием амплитуды при растяжке.
Упражнение 2.
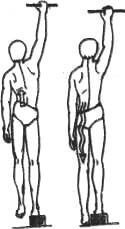
Позволяет растянуть те же мышцы и снять нагрузку с суставов и дисков позвоночника. Оно больше подойдет тем, у кого боли появляются к вечеру. Для его выполнения положите рядом со шкафом стопку книг высотой 15—20 сантиметров. Если у вас в доме есть перекладина, то лучше воспользоваться ею, хотя подойдет и дверь или в крайнем случае — просто стена, на которую можно опереться.
Задержав это положение в течение 10 секунд, вдохните, расслабьтесь и встряхните свисающую ногу, стараясь коснуться стопой пола (рис.б). В норме должна ощущаться растяжка мышц в поясничной области на стороне свисающей ноги. Движение повторите 3—4 раза каждой ногой.
После выполнения этого упражнения необходимо лечь и полежать в течение часа, поэтому лучше его делать перед сном.
Прием ПИРМ будет эффективнее, если его проводить из положения виса на перекладине на одной руке. Причем если на правой, то подтягивать следует левую ногу, и наоборот. Такой вариант подойдет спортсменам и всем, кто сможет его выполнить, провисев на перекладине 2—3 минуты, удерживаясь одной рукой.
Упражнение 3.
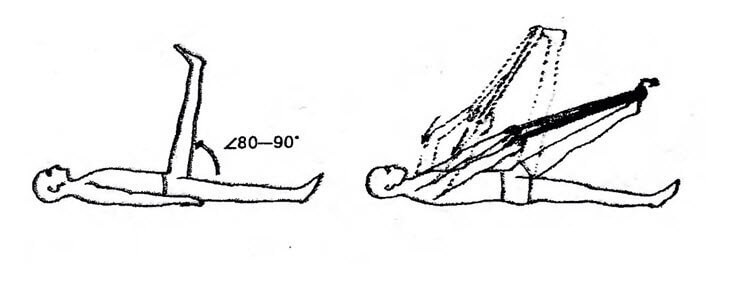
И. п. — лежа на спине, ноги выпрямлены. На стопу (около пальцев) набросьте длинное полотенце, наподобие стремени. Концы его удерживайте в руках и натяните на себя, как вожжи. Нога начнет подниматься, как мы уже говорили, в норме на 80—90°, то есть выйдет в вертикальное положение. Если же угол подъема меньший и, к примеру, после 30° появились тянущие боли по задней поверхности бедра, под коленом или в голени, то это и есть тот самый (скрытый) спазм мышц, который следует обязательно ликвидировать, в противном случае он рано или поздно проявится явно — в виде обострения. Для устранения этого спазма используется ПИРМ.
Вначале чуть ослабьте натяжение полотенца и установите исходное безболезненное положение ноги. Затем сделайте спокойный вдох и надавите пальцами стопы на полотенце, как на педаль Вы почувствуете, как напряглись мышцы задней поверхности ноги. Ваше усилие должно быть средней интенсивности. Задержите напряжение мышц на 7—15 секунд (желательно задержать и вдох). Выдохните, медленно расслабьте мышцы ноги, а руками потяните полотенце на себя.
Если все выполнено правильно, без спешки и рывков, то нога поднимется выше исходного уровня и преодолеет первоначальный болевой барьер.
Так, за 2—3 цикла спазм у подавляющего большинства ликвидируется.
Нередко встречается мнение, что подобные боли связаны с воспалением седалищного нерва, но приведенное упражнение лишний раз доказывает мышечное происхождение болевого синдрома, который чаще всего удается купировать простой растяжкой.
Возможные затруднения при выполнении этого упражнения:
1. Мышцы туго поддаются растяжке, или она провоцирует боль. В таком случае попробуйте увеличить задержку напряжения до 20 секунд, а само растягивающее движение производите в малых амплитудах — по 5-10°.
2. Возможно, за один такой цикл до нормы мышцы не растянутся. Поэтому занятия следует повторять на протяжении нескольких дней, иногда и по 2 раза в день. Важно отметить, что если после проведения этого упражнения объем движения возрос хотя бы на 5—10°, тo вы на правильном пути и дело пойдет.
Приведенные упражнения ПИРМ являются ключевыми для правильного положения всех вышерасположенных отделов позвоночника. Кроме того, они увеличивают резерв опорно-двигательного аппарата благодаря возрастанию и приведению к норме объемов движения в двух крупных суставах — коленном и тазобедренном. Теперь они будут выполнять положенную им амплитуду движений и разгрузят позвоночник, а следовательно, риск повторных обострений поясничных болей снизится.
Если выполнять эти упражнения регулярно, то через неделю-две вы отметите, что ноги сгибаются и разгибаются в полном объеме и без проведения ПИРМ. В этом случае можно ограничиться тестированием 1 раз в неделю с помощью тех же приемов, а при отклонении от нормы проводить растягивающие упражнения.
Напомним, что главным критерием правильности выполнения приемов ПИРМ служат не градусы, а ваши ощущения. опубликовано econet.ru
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Читайте также:


