Блок в крестцовом отделе позвоночника
МЕХАНИЗМ РАЗВИТИЯ ФУНКЦИОНАЛЬНОЙ БЛОКАДЫ
Важно понять, что происходит c суставами во время функционального блока.
Все движения в позвоночнике происходят только при содружественном движении мышц обеих половин туловища с мышцами-антагонистами. Для того чтобы произошел наклон вперед, необходимо не только напряжение мышц брюшного пресса, но и постепенное расслабление мышц, которые выпрямляют позвоночник, в том числе и многораздельной: мышцы.

Во время разгибания многораздельная мышца не успевает сработать содружественно с другими мышцами. Многораздельная мышца, как говорилось выше, крепится к капсуле сустава и при сокращении как бы поднимает капсулу с прикрепленным к ней менискоидом, в результате чего ущемляются менискоид и элементы капсулы сустава между суставными поверхностями. Ущемленная капсула мгновенно реагирует, посылая сигналы бедствия, возникает защитный рефлекторный мышечный спазм, который еще больше сдавливает между собой суставные поверхности.
Ситуацию с ущемленной капсулой можно сравнить с закушенной внутренней поверхностью щеки, с той лишь разницей, что боль заставляет нас мгновенно разжать челюсти, а защитный мышечный спазм, наоборот, приближает суставные поверхности друг к другу — и ущемленная капсула оказывается в ловушке. Круг замкнулся.

Капсула сустава ущемлена между суставными фасетками, спазмированные мышцы препятствуют освобождению капсулы. Капсула воспаляется, отекает, синовиальная оболочка в повышенном количестве продуцирует внутрисуставную жидкость, вызывая дополнительное раздражение нервных окончаний повышенным внутрисуставным давлением.
Вовремя устраненный функциональный блок способствует мгновенному облегчению: значительному снижению болевых ощущений, восстановлению объема активных и пассивных движений в сегменте.
Остаточные явления дискомфорта могут сохраняться в течение 2—3 дней или до недели, они обусловлены отеком капсулы сустава и рефлекторным скоплением в ней повышенного количества синовиальной жидкости. Избыточная синовиальная жидкость загустевает и приводит к развитию спаечного процесса внутри сустава, обусловливая его тугоподвижность и ограничение функций в данном сегменте.
Компенсаторно функцию этого сегмента берут на себя выше- и нижележащие двигательные сегменты, в которых возможно развитие гипермобильности и нестабильности сегмента, а также, безусловно, функциональных блокад.
Первоочередной задачей в лечении возникшей функциональной блокады является снятие выраженного мышечного спазма. Вторая задача — восстановление мышечного контроля за поврежденным суставом. Чем раньше будет устранена функциональная блокада сустава, тем быстрее пойдет процесс выздоровления.
Обычно при выраженном болевом синдроме, чтобы снять спазм мышц, применяются обезболивающие средства и спазмолитики, иногда мышечные релаксанты.
После медикаментозного устранения болевого синдрома и мышечного спазма, когда активные движения в позвоночнике станут возможными, необходимо как можно раньше устранить функциональный блок. В положении лежа поднимают ноги к груди, сначала одно колено, потом второе. Для этого следует рукой обхватить бедро, подтянуть ногу к груди, втянуть живот, поднять к груди вторую ногу и скрестить лодыжки. Затем надо положить ладони на колени и двигать ногами так, чтобы между голенью и бедром образовался прямой угол, и тихонько покачиваться в этом положении. После этого прижать колени ближе к груди и обхватить руки за запястья, покачиваясь в этом положении.
Перекаты на спине являются самым простым способом для восстановления подвижности позвоночника. Важно правильно делать перекаты на спине: их бессмысленно выполнять на мягкой постели, для этого нужен коврик или сложенное в несколько раз махровое полотенце. Прижав колени к груди, поднимите голову и шею и, используя ноги в качестве рычага, мягко покачивайтесь назад и вперед в течение 20— 30 секунд, стараясь при этом максимально расслабиться. Через 1—2 минуты приступайте к упражнению снова, повторите его 5—7 раз.

Если функциональный блок устранился, болевые ощущения утихли и движения восстановились, необходимо заняться упражнениями на укрепление мышечного корсета. Необходимы также занятия постизометрической релаксацией и вытяжением.
Большинство мануальных терапевтов, к которым вы можете обратиться, будут заняты поиском и устранением у вас именно функциональных блоков. Но что же такое функциональный блок? Вы можете задать этот вопрос своему врачу и даже получить развернутый, подробный ответ, который будет выглядеть очень логичным. Но эти объяснения начнут разрушаться как карточный домик как только мы попробуем копнуть чуть поглубже. Итак, на чем строятся доказательства существование такого феномена как функциональный блок?
Можно смело утверждать, что становление мануальной терапии на территории бывшего Советского Союза проходило под влиянием непререкаемого авторитета Карла Левита, чешского специалиста, обучившего многих отечественных врачей. На моем столе лежит классическое руководство профессора, изданное в 1993 году. Что же пишет Карл Левит о блокировании сустов.? “Теория Zuckschwerdt и соавт., поддержанная Emminger, объясняет причину блокирования заклиниванием менискоидов и жировых подушечек в мелких суставах позвоночника. Она особенно ожесточенно оспаривалась Penning, Tondury, Keller и др., но до сих пор защищается одним из ее авторов [Emminger, 1967].” По мнению автора справедливость теории подкрепляют результаты исследований двух чешских ученых – Kos, который обнаружил менискоиды в мелких суставах, и Wolf, который доказал, что суставной хрящ весьма пластичен и на нем могут оставаться отпечатки предметов. Работы этих ученых имеют только косвенное отношение к теме нашего обсуждения и при этом датированы приблизительно концом 60-х годов. Карл Левит прекрасно это понимает: “Эта предложенная Wolf теория пока разработана только на модели и не может быть подтверждена на практике. нам кажется, что она может объяснить множество известных фактов, но нельзя ожидать, что на нынешнем этапе она сможет ответить на все еще открытые вопросы”. Вот так: лишь теория, от которой еще и отказался Zuckschwerdt – ее автор .
Теперь перемещаемся в наше время и открываем современное руководство для врачей по мануальной терапии главного специалиста страны А.Б.Сителя. Логично ожидать в этой книге появление новых данных за или против теории, крайне важной для мануальных терапевтов. Ведь если теория была выдвинута в 1952 году и спустя 41 год все еще оставалась спорной, то хотелось бы все-таки понять – продолжать нам героически избавлять наших пациентов от функциональных блоков или же эти нарушения лишь плод нашего воображения. И что же мы видим? Слово “теория” выброшено за ненадобностью, несмотря на то, что надежных доказательств существования функциональных блоков в суставах так и не представлено. Речь о функциональных блоках ведется так, как будто это такой же очевидный факт, как наличие у человека четырехкамерного сердца.
Быть может этот вопрос подробно исследован другими специалистами и А.Б.Ситель нарочно не стал включать его обсуждение в свою книгу? Вы легко найдете в статьях отечественных специалистов – как научных, так и популярных, самые разнообразные мнения о том, что же такое блок, как его следует устранять лучшим способом, насколько часто блоки встречаются при различных заболеваниях и как пациентам становится лучше после снятия этих блоков. Вы найдете весьма подробные, но при этом пространные описания механизмов развития блоков – как происходит ущемление выростов суставной капсулы, как при этом спазмируются окружающие мышцы, как нарушается кровоснабжение тканей или подвижность между позвонками в месте блока, как по нервам передаются сигналы, которые вызывают боль или усиливают патологические реакции, но лишь одного вы не сможете найти – четкого описание того – что же является функциональным блоком и как можно доказать его наличие на конкретном позвонке у конкретного пациента. Нет, все определяют наличие функциональных блоков исключительно пальцами и считают, что этого достаточно.
Быть может мировая наука ответила на этот вопрос? Однако в ведущих мировых журналах о позвоночнике (таких как “Spine” и “Spine journal”) работ о функциональных блоках вообще не удается найти – как будто такого явления попросту не существует.
Давайте назовем вещи своими именами: каждый раз, когда вы слышите о том, что позвонок может сместиться и быть вправлен обратно, что смещенный позвонок может пережимать нервы и нарушать деятельность внутренних органов, то вам попросту пересказывают байки, придуманные полтора столетия назад бойкими дельцами без медицинского образования для одурачивания доверчивых клиентов.

Блок позвонков – порок развития позвоночника, который выражается в слиянии двух или большего количества позвонков. Это слияние носит название синостоз, при котором кости соединяются между собой в области хряща или связок. А жёсткое слияние основано на отложении в этом месте костной ткани.
Типичным примером блока позвонков можно назвать заболевание, которое носит название синдром Клиппеля-Фейля, он же — синдром короткой шеи. Здесь соединёнными воедино оказываются позвонки всего шейного отдела позвоночника. Причём болевые ощущения, которые испытывают пациенты, исходят не от этого образования, а от тех областей, что расположены выше или ниже такого блока. Сопутствующими заболеваниями при этом могут выступать как сколиоз, так и заметный кифоз.
Здоровые позвонки могут иметь нормальную подвижность. Но организм всегда пытается компенсировать ограниченную подвижность слитых частей, поэтому здоровым суставам приходится двигаться больше и чаще. При этом скованности при движениях пациент не ощущает.
Причины
Блок шейных позвонков появляется ещё в период внутриутробного развития, формируясь примерно на 3 – 8 неделе беременности. Процесс образования позвоночника и спинного мозга довольно сложен, поэтому здесь не всегда обходится без сбоев. И одним из таких сбоев как раз и является синостоз в шейном отделе. Таким образом формируется синдром короткой шеи и слияние нескольких позвонков.
Причём на дефекты строения позвоночного столба приходится до 60% всех пороков развития, в то время как пороки развития сердца встречаются только в 15% всех диагностированных случаев. Чаще пороков сердца встречается неправильная постановка лопаток, которая занимает до 30%. Причём этот симптом может быть одновременно диагностирован с синдромом Клиппеля-Фейля.
Этот дефект не всегда носит врождённый характер. В некоторых случаях могут быть диагностированы и приобретённые формы этой патологии. Причём происходить такое может практически в любой области позвоночника, а не только в шейном отделе. Например, блокирование может развиться в результате воспалительного процесса в позвонках или межпозвоночных дисках. Такое воспаление нередко имеет инфекционный характер, и на первом месте здесь выступает туберкулёз.
Также причиной могут быть травмы спины, дегенеративно-дистрофические патологии, например, остеохондроз, вырождение хрящевой и костной ткани. Риск срастания существенно повышается с возрастом. Особенно часто такое состояние встречается у пожилых людей, имеющих лишний вес.
Кроме срастания позвонков, могут встречаться и другие аномалии в строении позвоночника. Это, например, переходный позвонок. При этом один позвонок может располагаться на границе сразу двух отделов, например, шейного и грудного, или грудного и поясничного. Или встречается лишнее ребро, расположенное чаще всего в шейном или поясничном отделе спины.
Консервативная терапия

Лечение этой патологии должно быть направлено не только на устранение самого блока, но и на ту болезнь, которая стала его причиной, если блокирование является приобретённым. В незапущенной форме патологию довольно легко исправить. И это не обязательно делается оперативным путём. В некоторых случаях хватает и правильно подобранного консервативного лечения.
Да и диагностировать сросшиеся позвонки при помощи современных методов стало намного проще. А использование в диагностике компьютерной томографии позволяет не только выявить сам блок, но и места, где может произойти защемление нервных корешков, которое и вызывает болевые ощущения.
Для детального исследования в детском возрасте чаще всего используется такой метод, как МРТ, так как компьютерная томография несёт в себе большую лучевую нагрузку.
Если был диагностирован синдром Клиппеля-Фейля, и при этом нет прогрессирующего сколиоза, а также болезненности во время движения, то какого-либо лечения этот дефект не требует. Однако могут потребоваться общеукрепляющие мероприятия – массаж, закаливание, лечебная физкультура, правильное питание. Дети с лёгкой формой этого заболевания растут и развиваются ничем не хуже своих сверстников.
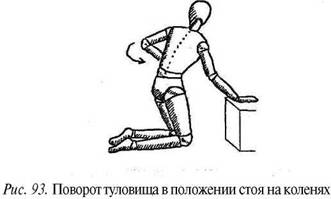
Поворот туловища в положении стоя на коленях.
Это упражнение мобилизует блокирование в нижнепоясничном отделе позвоночника. Стоя на коленях, обопритесь выпрямленными руками на невысокую (примерно до середины бедра) опору. На выдохе поверните туловище в сторону. Вслед за туловищем в ту же сторону поворачиваются голова и глаза и маховым движением отводится назад согнутая в локте рука (рис. 93). Вторая рука остается на опоре.
Выполните движение до упора и ритмично повторите (можно, не возвращаясь в ИП, на одном выдохе выполнить движение 2—3 раза). Сначала упражнение следует делать в том направлении, в котором меньше ощущается (или совсем не ощущается) болезненность. После этого осторожно повторите движение в другую сторону.
ВНИМАНИЕ! Это упражнение противопоказано при повышенной подвижности в вышележащих отделах позвоночника, так как импульс движения начинается сверху и проходит вначале через шейный и грудной отделы. Проконсультируйтесь у специалиста, убедитесь, что повышенной подвижности в вышележащих сегментах у вас нет, иначе, пытаясь вылечить поясничный отдел позвоночника, вы можете повредить грудной.
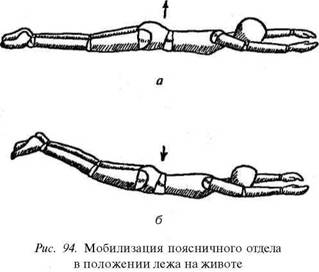
Мобилизация пояснично-крестцового сочленения в положении лежа на животе.
Лягте на пол на живот, вытяните руки перед собой, подбородок уприте в пол. Напрягите одновременно обе ягодицы и мышцы живота. Поясничный отдел позвоночника при этом выгибается назад, и V поясничный позвонок смещается назад относительно I крестцового (рис. 94, а). Затем, расслабив ягодицы и мышцы живота, напрягите мышцы поясницы и спины, как можно выше поднимая обе выпрямленные ноги (рис. 94, б). Поясничный отдел позвоночника прогибается вперед (к полу), и V поясничный позвонок смещается вперед относительно I крестцового. Старайтесь не напрягать мышцы ног, а выполнять движение только за счет напряжения мышц спины.
Крестцово-подвздошный сустав определяет положение и функцию крестца как основы позвоночника. При его повреждении нарушается амортизация позвоночника во время ходьбы, может возникнуть асимметрия положения крестца и всего позвоночника с развитием функционального (обратимого) сколиоза. При крестцово-подвздошном блокировании боль ощущается сбоку от сочленения крестца и подвздошной кости, в месте прикрепления приводящих мышц бедра. Боль отдает по заднебоковой поверхности ноги.
Боль в крестцово-подвздошном сочленении надо отличать от боли в тазобедренном суставе: в последнем случае болевая точка находится на несколько сантиметров выше и вбок, на крае вертлужной впадины.
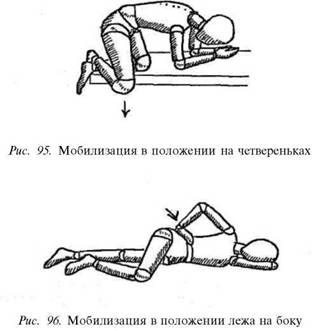
Мобилизация в положении на четвереньках.
Встаньте на четвереньки на краю скамьи или дивана. Колено здоровой ноги свисает на край скамьи, голеностопный сустав защеплен за пятку другой ноги. При хорошем расслаблении мышц благодаря тяжести свисающей ноги таз на больной стороне провисает, происходит полное приведение (т. е. смещение к срединной линии) бедра опорной ноги и тем самым достигается преднапряжение в крестцово-подвздошном суставе на больной стороне. Когда при полном расслаблении вы почувствуете напряжение в этом суставе, сделайте небольшое пружинящее движение свисающим коленом вертикально вниз (рис. 95). При этом ощущение напряжения в крестцово-подвздошном суставе с больной стороны немного увеличивается. Затем опять расслабьте свисающую ногу, но не поднимая ее, и повторите движение коленом вниз. Мобилизация крестцово-подвздошного сочленения происходит всегда без щелчка.
При выполнении этого упражнения туловище следует держать в горизонтальной плоскости, избегая его поворотов. Дыхание произвольное.
Мобилизация в положении лежа.
Лягте на здоровый бок. Согните верхнюю ногу в тазобедренном суставе под углом около 30° и обопритесь коленом на стол. Положите запястье верхней руки на переднюю верхнюю ость подвздошной кости (выступающую кость на переднебоковой поверхности живота) и слегка надавите сверху, чтобы добиться преднапря-жения (рис. 96).
Мобилизация достигается с помощью ритмичных пружинящих надавливаний в направлении вперед и вверх (в сторону живота и головы) примерно 2 раза в секунду. Дыхание произвольное.
Т.В.Лукьяненко "Здоровый позвоночник. Рецепты и рекомендации"

Крестцово-подвздошный сустав является важней анатомической частью опорно-двигательного аппарата человеческого тела. С его помощью происходит крепление тазовых подвздошных костей к позвоночному столбу. В нижней латеральной части подвздошной кости располагается вертлужная впадина, которая является структурной частью тазобедренного сустава. С его помощью к тазу и позвоночнику происходит крепление нижних конечностей.
Теперь понятно, что боль в крестцово-подвздошном суставе может быть спровоцирована как патологиями пояснично-крестцового отдела позвоночника, так и тазобедренного сустава. Довольно часто у беременных крестцово-подвздошный сустав болит на фоне развития симфизита или расхождения тазовых костей на фоне гормональной перестройки и размягчения хрящевой ткани.
Любое заболевание, которое затрагивает крестцово-подвздошный сустав, может потенциально привести к инвалидности и утрате способности самостоятельно передвигаться в пространстве. На это сочленение костей ложится серьезная физическая и амортизационная нагрузка. Оно часто подвергается разрушению в довольно молодом возрасте.
Если у вас крестцово-подвздошный сустав болит и симптомы заболевания еще не сильно выражены, поторопитесь обратиться за медицинской помощью. Дело в том, что ответить на вопрос о том, почему болит крестцово-подвздошный сустав, сможет только опытный врач после проведения диагностических обследований. Необходимо сделать как минимум несколько рентгенографических снимков для того, чтобы определить состояние крестцово-подвздошного сустава и исключить патологии тазобедренного сочленения костей, копчика, крестца и поясничного отдела позвоночника. Также может потребоваться консультация уролога, гинеколога, терапевта для исключения патологий внутренних органов. Иногда при дегенерации мышц тазового дня разрушение крестцово-подвздошного сустава провоцируется опущением внутренних органов. Также заболевания могут быть спровоцированы растущими опухолями, инфекционными воспалительными процессами и т.д.
В статье можно ознакомиться с анатомией этого сустава и местом его расположения. Также рассказано про возможные заболевания и способы их лечения. Если у вас присутствуют клинические симптомы разрушения крестцово-подвздошного сустава, то рекомендуем как можно быстрее посетить врача вертебролога или ортопеда. Эти специалисты смогут поставить точный диагноз и разработать эффективный план лечения. Не рекомендуем заниматься самостоятельно диагностикой и лечением. Без специальных обследований отличить дегенеративные дистрофические изменения в крестцово-подвздошном суставе от остеохондроза пояснично-крестцового отдела позвоночника вы не сможете. А методы лечения у этих патологий могут различаться.
Анатомия крестцово-подвздошного сустава
Сначала ответим на вопрос о том, где находится крестцово-подвздошный сустав в опорно-двигательном аппарате человека. Из названия этого сочленения костей становится понятно, что в суставную капсулу входят поверхности крестца и подвздошной кости. Соответственно располагается этот сустав между латеральными поверхностями крестца и подвздошными костями тазового кольца.
Крепление подвздошных костей происходит с помощью амфиартроза или тугого сочленения. Сустав парный симметричный – располагается с обоих сторон крестцовой кости.
Анатомия крестцово-подвздошного сустава:
- в него входят ушковидные поверхности подвздошных костей и плоские латеральные стороны крестца;
- все суставные поверхности покрыты волокнистым плотным хрящом, защищающим их от растрескивания, истирания и разрушения;
- суставная капсула плотная, практически не растяжимая, внутри неё находится ограниченное количество синовиальной жидкости;
- поддержку оказывают межкостные крестцово-подвздошные связки;
- стабильность сустава обеспечивается мышечным аппаратом;
- за его кровоснабжение отвечают ответвления поясничных и подвздошно-поясничных артерий и одноименных вен;
- иннервация тканей осуществляется за счет ответвлений, исходящих из пояснично-крестцового нервного сплетения.
Анатомически крестцов-подвздошный сустав относится к самым прочным сочленениям костей в организме человека. Отвечает за крепление тазового кольца и нижних конечностей, оказывает помощь в равномерном распределении амортизационной нагрузки, возникающей во время ходьбы, бега и прыжков человека.
Артроз – дегенеративные дистрофические изменения
Артроз крестцово-подвздошных суставов – это заболевание, которым страдают люди в возрасте старше 40-ка лет. Исключение составляют женщины, перенесшие неудачную или осложненную симфизитом беременность. У них заболевания крестцово-подвздошных суставов могут начать развиваться примерно в возрасте 25 – 30 лет. Обычно в течение нескольких лет заболевание протекает без выраженной симптоматики.
Клиническая картина дистрофических изменений крестцово-подвздошных суставов развивается впервые после тяжелой физической нагрузки. Напрмиер, после уборки урожая картофель на даче начинает резко болеть нижняя часть спины. Появляется выраженная мышечная слабость в ногах. При осуществлении движений боль усиливается и появляется хруст.
Дегенеративные изменения крестцово-подвздошных суставов затрагивают в основном хрящевую ткань, которой покрыты суставные поверхности хряща и подвздошных костей. На фоне снижения кровотока и лимфотока начинается обезвоживание гиалиновых хрящей. Они утрачивают свою эластичность и начинают постепенно разрушаться. По мере того, как хрящевая защитная ткань оголяет костные поверхности, они начинают травмироваться друг об друга при движениях.
При отсутствии современного лечения пациента ожидает полное сращение между собой подвздошных и крестцовой костей. Это приведет к жёсткой контрактуре, нарушающей процесс передачи амортизационного импульса от нижних конечностей на межпозвоночные диски поясничного отдела позвоночника. Поэтому они быстро разрушаются и формируется грыжа.
Сакроилеит – воспаление крестцово-подвздошного сустава
Воспаление крестцово-подвздошного сустава может быть инфекционным или асептическим. Проникновение патогенной микрофлоры может произойти следующим путем:
- при распространении из расположенных в брюшной полости или малом тазе очагов инфицирования (у женщин это может быть аднексит, у мужчин – простатит, у представителей обоих полов – цистит, пиелонефрит, колит, дизентерия, сальмонеллез и т.д.);
- распространение с током кров и лимфы – инфекция может быть занесена даже из кариозной полости зуба, воспаленного подчелюстного лимфатического узла, среднего уха и т.д.;
- образовании раневой поверхности в области подвздошно-крестцового сустава (ссадина, проникающее огнестрельное или ножевое ранение, разрыв, открытый тип перелома и т.д.);
- послеоперационное осложнение в случае нарушения правил асептики и антисептики при проведении хирургического вмешательства на пояснично-крестцовом отделе позвоночника;
- проведение пункции или спинальной анестезии с нарушением правил асептики и антисептики.
Сакроилеит крестцово-подвздошного сустава развивается остро. Симптомы воспаления подвздошно-крестцовый сустава:
- острая боль сбоку от крестца;
- повышение температуры тела и общая слабость, снижение работоспособности;
- покраснение кожных покровов в области поражения;
- болезненная пальпация и ощущение флюктуации при надавливании на область пораженного сустава;
- слабость в ноге на стороне поражения.
Все симптомы могут самостоятельно пройти в течение 7-10 дней. Особенно если это асептическая не гнойная форма артрита. Но это не означает полного выздоровления. Вероятнее всего сакроилеит перешел в фазу хронического рецидивирующего течения. Заболевание будет медленно прогрессировать и приведет к разрушению хрящевого защитного слоя. Затем начнет развиваться деформирующий остеоартроз крестцово-подвздошного сустава. Поэтому очень важно при развитии воспаления обращаться за медицинской помощью. Таким образом можно избежать серьезных проблем со здоровьем в будущем.
Симптомы дисфункции крестцово-подвздошного сустава
Дисфункция крестцово-подвздошного сустава возникает как по причине дегенеративных дистрофических изменений, так и в результате травматического воздействия. В процессе проведения дифференциальной диагностики врач также должен исключить вероятность некротического распада тканей и опухолевые процессы, в том числе метастазирование онкологических новообразований, расположенных в других отделах человеческого тела.
Клинические симптомы дисфункции крестцово-подвздошного сустава:
При осмотре видно, что на стороне пораженного сустава напряжены мышцы. При длительном течении заболевания возможно сколиотическое искривление позвоночного столба в поясничном отделе с компенсаторной целью.
Для подтверждения диагноза необходимо сделать рентгенографический снимок пояснично-крестцового отдела позвоночника и пораженного крестцово-подвздошного сустава. При затруднении с постановкой точного диагноза врач может порекомендовать провести МРТ обследование.
Как лечить крестцово-подвздошный сустав
Если крестцово-подвздошный сустав болит, то перед тем, как лечить его, нужно сначала поставить точный диагноз. Нужно определить состояние костной и хрящевой ткани, исключить вероятность гнойного расплавления. Если есть подозрение на инфекционный воспалительный процесс, то для лечения назначается курс антибиотиков широкого спектра действия. Не лишним будет сделать пункцию суставной полости и по результатам бактериологического исследования полученной синовиальной жидкости уже производить подбор антибактериального препарата.
С целью обезболивания можно кратковременно использовать нестероидные противовоспалительные препараты и миорелаксанты. Но они дают очень слабый эффект при подобном заболевании. Чаще всего для обезболивания артроза крестцово-подвздошного сустава официальная медицина предлагает внутрисуставное введение кортикостероидов и анестетиков. Такой блокады хватает примерно на месяц. Затем нужно повторять внутрисуставную инъекцию.
Применение хондропротекторов при данном заболевании даже при внутрисуставном введении в большинстве случаев совершенно бесполезно. Не стоит тратить свои деньги и на покупку витаминных, сосудорасширяющих препаратов. Они практически не проникают в данный сустав и не оказывают абсолютно никакого лечебного эффекта.
Возможно альтернативное лечение крестцово-подвздошного сустава с помощью методов мануальной терапии. Напрмиер, акупунктура (воздействие на биологически активные точки на теле человека) позволяет быстро и безопасно купировать болевой синдром и запустить процесс регенерации тканей за счет использования скрытых резервов организма. А лечебная гимнастики и кинезиотерапия запускают процесс восстановления физиологического строения крестцово-подвздошного сустава. Также можно использовать массаж, остеопатию, электромиостимуляцию, физиопроцедуры, лазерное воздействие и многое другое.
Перед тем, как лечить крестцово-подвздошный сустав, изучайте альтернативные возможности. В официальной медицине на сегодняшний день отсутствуют фармаколочгеиские средства, которые могли бы вернуть здоровье при артрозе крестцово-подвздошного сустава.
Имеются противопоказания, необходима консультация специалиста.
Артроз крестцово-подвздошного сочленения представляет собой воспалительное дегенеративно-дистрофическое заболевание, при котором страдают не только соединяющие тазовые кости и крестец суставы, но и все близкорасположенные ткани. Его развитие может провоцировать выраженный болевой синдром и существенное ограничение подвижности, поскольку именно на зону крестцово-подвижного сочленения приходится большая нагрузка при ходьбе. Поэтому важно как можно раньше обнаружить заболевание и провести грамотное лечение, что предотвратит потерю способности человека свободно передвигаться.
Причины развития
Крестцово-подвздошное сочленение – парный сустав, представляющий собой место соединения позвоночного столба и таза. В крестцовом отделе позвонки прочно срощены между собой, формируя практически монолитную кость. Обе его боковые поверхности укрыты гиалиновым хрящом. К ним плотно примыкает подвздошная кость.

Образованный таким образом сустав или сочленение укреплено многочисленными жесткими, практически неподвижными связками. Он имеет щелевидную форму, а непосредственно суставная полость заполнена синовиальной жидкостью и выступает в роли амортизатора при движении.
Крестцово-подвздошное сочленение практически неподвижно, но при этом обеспечивает устойчивость при стоянии, отвечает за стабилизацию положения тела при выполнении определенных движений, при сидении и распределяет нагрузку на таз и ноги при ходьбе. Поэтому малейшие нарушения в его работе сказываются на состоянии позвоночного столба и способны провоцировать развитие самых разнообразных осложнений.
С течением лет крестцово-подвздошное сочленение постепенно видоизменяется и становится предрасположенным к дегенеративным и дистрофическим изменениям. Спровоцировать развитие артроза способны:
- травмы поясницы и копчика разного рода;
- многократные беременности и роды, особенно при вынашивании крупного плода;
- аномалии развития костной ткани;
- инфекционные заболевания, затрагивающие костную ткань;
- ожирение;
- нарушения обмена веществ, провоцирующие возникновение дефицита кальция в организме;
- малоподвижный образ жизни;
- аутоиммунные нарушения, в частности болезнь Бехтерева;
- чрезмерные физические нагрузки.

Существенно повышает риск возникновения патологии генетическая предрасположенность к ней. Большинство людей, сталкивающихся с таким диагнозом, старше 55 лет. Хотя в последнее время отмечается тенденция к омоложению заболеваний опорно-двигательного аппарата, поэтому сегодня уже не редкость обнаружение артроза крестцово-подвздошного сочленения у людей от 25 — 35 лет. Чаще всего патология диагностируется у женщин, что обусловлено особенностями анатомии.
Симптомы артроза крестцово-подвздошного сочленения
На ранних этапах развития заболевание практически не проявляется. Признаки дегенеративного процесса возникают при разрушении хрящевой ткани. Это может сопровождаться:
- дискомфортом в области пояснично-крестцового отдела позвоночника и ягодицах, усиливающимся при выполнении физической работы, наклонах, поворотах, длительном сидении или пешей ходьбе;
- повышением тонуса мышц в области крестца;
- ограничением двигательной активности и амплитуды движений, ощущением скованности;
- появлением характерного хруста при выполнении наклонов или поворотов корпусом;
- нарушением походки;
- учащением позывов к мочеиспусканию;
- снижением либидо.

Боли изначально обычно можно описать, как тянущие, ноющие. Они склонны иррадиировать в пах, ноги, промежность, ягодицы.
Воспалительный процесс быстро усугубляется, что сопровождается покраснением, повышением чувствительности и отечностью мягких тканей в проекции больного сустава, нарушением кровообращения в области поражениях и снижением количества поступающих питательных веществ. В результате формируются остеофиты. По мере прогрессирования артроза симптомы усиливаются, и в запущенных случаях человек практически полностью теряет способность самостоятельно передвигаться.
Интенсивность признаков артроза крестцово-подвздошного сочленения зависит от этапа его развития. Выделяют 4 стадии:
- На первых порах заболевание практически не проявляется. После физической работы, долгого хождения или сидения в крестце и ягодицах может возникать незначительный кратковременный дискомфорт, который быстро проходит после отдыха. При этом функции суставов полностью сохранены, поэтому человек не замечает ограничения подвижности. Приступы острой боли, мешающей стоять, бывают редко.
- Боли усиливаются и возникают все чаще, причем их удается купировать только путем приема обезболивающих препаратов. Это спровоцировано появлением необратимых изменений в состоянии хрящевой ткани сочленения.
- В виду сильной деформации хряща по всей поверхности сочленения образовываются остеофиты, а костные поверхности оголяются. В отдельных случаях наблюдается отрыв крестца. Это сопровождается выраженным болевым синдромом, полностью лишающим человека трудоспособности.
- Дегенеративно-дистрофические процессы приводят к полной скованности и постоянным сильным болям.
Диагностика
Установить причину болей только на основании имеющейся клинической картины невозможно, так как более 15 различных заболеваний сопровождаются типичными для артроза крестцово-подвздошного сочленения симптомами. В частности, анкилозирующий спондилоартроз, грыжи L5–S1, стеноз спинномозгового канала, склеродермия и другие заболевания проявляются аналогичным образом.

Чтобы диагностировать заболевание, назначаются:
- ОАК – используется для обнаружения признаков воспалительного процесса (при артрозе количество лейкоцитов в крови и СОЭ обычно не сильно превышают норму);
- биохимический анализ крови – необходим для оценки работы внутренних органов;
- рентген или КТ – каждый метод позволяет обнаружить сужение суставной щели, признаки разрушения хрящевой ткани и остеофиты;
- МРТ – наиболее информативная диагностическая процедура, с помощью которой можно обнаружить даже минимальные отклонения от нормы в состоянии связок, мышц и суставов;
- Обследование на остеопороз – назначается для выявления слабости кости.
Лечение артроза подвздошно-крестцового сочленения
Эффективность лечения во многом зависит от того, насколько рано оно было начато. Вместе с консервативной терапией назначается радиочастотная абляция сустава, в комплексе мер, которые в сумме помогают устранить воспалительный процесс и остановить разрушение сочленения. Она включает:

- медикаментозную терапию;
- физиотерапию;
- мануальную терапию;
- ЛФК.
При обострении заболевания рекомендован постельный режим вплоть до момента уменьшения выраженности болевых ощущений. В дальнейшем больным рекомендуется отказаться от тяжелой физической работы, спорта и длительного бега. Но умеренные физические нагрузки являются неотъемлемой частью борьбы с артрозом крестцово-подвздошного сочленения. При сидячей, а также стоячей работе важно регулярно прерываться и прохаживаться.
Вертебролог может рекомендовать пациенту ношение специального ортопедического корсета. Он поможет снизить нагрузку на мышцы спины и давление на пораженные суставы. Бандаж подбирается врачом индивидуально. Носить его следует несколько часов днем.
При полной неэффективности консервативного лечения или запущенных формах артроза, приведших к образованию остеофитов, помочь больным можно оперативным путем. Это обезопасит человека от болевого синдрома, сохранит его трудоспособность и позволит избежать инвалидности.
С целью купирования болей и устранения воспалительного процесса больным назначаются препараты из разных групп. Они, а также способ введения (перорально, внутримышечно, внутривенно) и дозы подбираются индивидуально, основываясь на стадии развития артроза крестцово-подвздошного сочленения. При этом обязательно принимаются во внимание имеющиеся сопутствующие заболевания.
Пациентам показано использование:
- НПВС – используются при умеренном болевом синдроме. Кроме обезболивающего действия, они обладают противовоспалительными свойствами. Чаще применяются в форме средств для перорального употребления, но при их неэффективности могут назначаться внутримышечные инъекции. Отрицательной стороной препаратов данной группы является их негативное влияние на состояние слизистых оболочек органов ЖКТ при длительном применении.
- Кортикостероидов – показаны при выраженном воспалительном процессе, не поддающимся лечению НПВС. Они назначаются короткими курсами и обладают мощным противовоспалительным действием.
- Миорелаксантов – средства, снимающие спазмы мышц. Они применяются для устранения рефлекторных спазмов, спровоцированных болевым синдромом. Благодаря этому происходит уменьшение интенсивности боли и улучшается кровообращение в данной области.
- Хондропротекторов – препараты этой группы призваны остановить разрушение хрящевой ткани и улучшить ее структуру. Они предназначены для длительного употребления.
- Витаминных комплексов – способствуют повышению эффективности препаратов других групп и нормализации обменных процессов.
- Местных средств в форме мазей, кремов или гелей – чаще всего содержат НПВС и используются для устранения слабо выраженных болей.

Но блокада не может быть выполнена при беременности, наличии гнойничковых высыпаний на коже в проекции пораженного сустава.
Правильно подобранные по длительности и кратности проведения физиотерапевтические процедуры существенно повышают эффективность медикаментозной терапии и позволяют снизить интенсивность болевого синдрома. Пациентам рекомендованы:
- электрофорез с введением препаратов из группы НПВС – процедура подразумевает введение посредством слабого электрического тока лекарственных средств непосредственно в очаг поражения;
- лазерная терапия – тепловое воздействие лазера активизирует процессы регенерации клеток хрящевой ткани;
- рефлексотерапия – воздействие на биологически активные точки способствует улучшению кровообращения и уменьшению выраженности болей;
- магнитотерапия – метод помогает снизить интенсивность болевых ощущений и уменьшить скорость течения дегенеративных процессов.

Обычно назначается курс процедур, состоящий из 10–12 сеансов. Они могут проводиться только в период ремиссии. Противопоказаниями к физиотерапевтическому лечению выступают серьезные заболевания сердечно-сосудистой системы, тяжелая почечная или дыхательная недостаточность, лихорадочные состояния, эпилепсия.
Сеансы мануальной терапии, проведенные специалистом с учетом особенностей состояния больного, способны не только активизировать кровообращение в области крестцово-подвздошного сочленения и тем самым улучшить питание тканей, но и замедлить течение дегенеративно-дистрофических процессов.
Процедуры проводятся курсами. К ним стоит приступать только после завершения острой фазы артроза.
Хотя облегчению болей способствует отдых, специальный комплекс упражнений может оказать еще большую помощь. Более того, лечебной физкультуре отводится важная роль в консервативной терапии артроза крестцово-подвздошного сочленения. В зависимости от стадии и общего состояния больного для него в индивидуальном порядке разрабатывается график занятий и нагрузка. Обычно необходимо заниматься лечебной гимнастикой ежедневно по 20–30 минут.
Первые сеансы ЛФК рекомендуется проводить под контролем специалиста. Это поможет не только усвоить необходимый комплекс упражнений, но и при его выполнении соблюдать оптимальный ритм. В большинстве случаев больным назначаются повороты корпуса, наклоны, вращения и т. д. При выполнении любого упражнения важно избегать резких движений и перенапряжения, а при появлении боли обязательно нужно обратиться к врачу.

Благотворно сказывается на состоянии больного плавание и занятия йогой. Но они допустимы только вне обострения артроза.
В ряде случаев единственной возможностью больных избавиться от мучительных болей и избежать длительные боли в спине и кпс, является оперативное лечение артроза. Оно показано при безрезультатности попыток справиться с заболеванием консервативными методами, а также в сильно запущенных случаях, т. е. артрозе крестцово-подвздошного сочленения 3 стадии.
Суть хирургического вмешательства зависит от характера имеющихся изменений. Для устранения болевого синдрома может применяться радиочастотная абляция нервных окончаний. Ее суть состоит во введении специального электрода через точечный прокол мягких тканей непосредственно к вызывающему болевой синдром нерву и его разрушение создаваемой тепловой энергией.

Процедура в большинстве случаев приводит к немедленному устранению болей. В других ситуациях наблюдается прогрессивное уменьшение их интенсивности в течение 6–8 недель. После ее выполнения пациент может практически сразу же самостоятельно передвигаться и в тот же день вернуться домой.
Если же в крестцово-подвздошном сочленении произошли необратимые изменения, хирург может рекомендовать пациенту артродезирование. Операция выполняется с двух сторон в 2 этапа:
- Из положения пациента лежа на животе после обработки операционного поля выполняют разрез, длиной около 2 см и формируют канал в полость сочленения через заднюю порцию крестцово-подвздошной связки. С помощью специальных инструментов осуществляют тщательный кюретаж, т. е. очищение суставных поверхностей. Полость промывают растворами антисептиков и антибиотиков и ушивают рану. В нее вводят дренаж и накладывают антисептическую повязку.
- Пациента переворачивают на спину и укладывают под поясничный изгиб валик. По гребню подвздошной кости выполняется разрез длиной до 4–5 см, через него в гребне формируют костный канал с помощью шила. Также создается еще 2 канала на расстоянии 1–2 см от первого. В них вводят 3 стержня и тщательно контролируют жесткость установки. На них монтируют аппарат внешней фиксации и задают необходимые параметры компрессии.
В процессе реабилитации хирурги меняют режимы компрессии, чем достигается эффективное артродезирование крестцово-подвздошного сочленения. Пациенты могут вставать уже на вторые сутки после проведения операции. При отсутствии нежелательных явлений он может самостоятельно вставать и начинать обучение ходьбе. Контрольный рентген выполняется на 5 день и при отсутствии осложнений может возвращаться домой, получая подробные рекомендации по особенностям восстановления.
Каждые 2–3 дня пациент должен самостоятельно или с помощью родных проводить перевязки, принимать назначенные лекарственные средства. Через 8–10 недель проводится повторное рентгенографическое исследование и демонтаж части аппарата внешней фиксации. После этого пациенту необходимо около часа ходить, опираясь на костыли и без них. При отсутствии болей производится окончательный демонтаж, что приводит к нормализации объема движений.
В тяжелых случаях у нас вы можете получить профессиональную хирургическую помощь и снова обрести способность спокойно двигаться. Мы осуществляем медицинские услуги на уровне известных клиник Германии, Израиля и Чехии, но при этом делаем их доступными для широкого круга больных. Стоимость всех видов услуг, включая консультации специалистов, блокады, оперативное лечение, приведена в прайсе. Доверьте свое здоровье нам, и мы сделаем все возможное, чтобы боли больше вас не беспокоили.
Профилактика заболевания
Поскольку артроз является возрастным заболеванием, гарантировать его отсутствие невозможно, особенно при наличии наследственной предрасположенности. Но снизить риск его развития реально. С этой целью рекомендуется:
- регулярные умеренные физические нагрузки;
- избегать длительного сидения или стояния;
- своевременно лечить любое инфекционное заболевание;
- избегать стрессов и нервного перенапряжения;
- не поднимать слишком тяжелые предметы;
- поддерживать вес в норме.
Стоимость лечения артроза крестцово подвздошного сочленения в SL клиника
Лечение артроза кпс представляет собой введение игл в проекции больного сустава и обработка их в температрурном режиме. Процедура малоинвазивная и амбулаторная т.е. в этот же день можно идти домой.
Стоимость радиочастотного лечения артроза кпс 68 000 руб и зависит от:
— Стоимости игл для радиочастотной абляции;
— Клиники и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Операцию;
— Стоимости игл для радиочастотной абляции ;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
Читайте также:


