Алгоритм ведения пациентов с болью в спине

Боль в спине – распространенная причина нетрудоспособности и снижения качества жизни, приводящая к существенным экономическим потерям. По данным эпидемиологических работ, в развитых странах в течение года у 50% взрослых отмечается эпизод боли в спине, а в течение жизни от 60 до 80% людей испытывают ее.
Согласно исследованию глобального бремени болезней, в 2010 г. в мире боль в нижней части спины вследствие профессиональных нагрузок стала причиной 21,7 млн лет жизни, скорректированных на инвалидность. Систематический анализ данных по глобальному бремени болезней 2016 г. показал, что боль в спине стабильно занимает первое место среди причин нетрудоспособности в 1990, 2006 и 2016 гг..
Диагностика
Рекомендовано выделять три основные причины БНС (диагностическая триада):
- неспецифическая (скелетно-мышечная) боль – 85-90% случаев;
- специфическая причина – до 7% случаев: опухоли, в т. ч. метастатические; спондилоартрит, воспаления, переломы позвонков и заболевания внутренних органов;
- боль, вызванная компрессионной радикулопатией, поясничным стенозом, – 4-7% случаев.
В зависимости от длительности БНС подразделяется на:
- острую (продолжительность до 6 недель);
- подострую (6-12 недель);
- хроническую (более 12 недель).
Хотя подавляющее большинство случаев боли в спине, исходя из распространенности, обусловлено скелетно- мышечными источниками, до установления этого диагноза критически важно исключить более редкие, однако значительно более серьезные и потенциально опасные заболевания, требующие специфического подхода к диагностике и лечению.
Боль локализуется в нижней части спины, в области крестца, нет корешковых симптомов
- Неспецифическая боль, вызванная заболеваниями и повреждениями костно-суставного и мышечно-связочного аппаратов
Корешковые симптомы со стороны нижних конечностей, положительный тест Ласега, выраженная или нарастающая слабость в ногах
- Ишиалгия, чаще грыжа дисков L4-L5 и L5-S1, поясничный стеноз
- Осмотр невролога, Rg позвоночника, КТ, МРТ
Физическая нагрузка и занятия спортом – частые провоцирующие факторы; боль усиливается при разгибании спины; рентгенография в косой проекции выявляет дефект
- Спондилолистез (соскальзывание тела вышележащего позвонка, чаще на уровне L5-S1)
- Осмотр невролога, Rg позвоночника, КТ, МРТ
Тазовые расстройства, парезы конечностей, анестезия промежности
- Синдром поражения корешков конского хвоста
- Осмотр невролога, Rg позвоночника
Предшествующая травма, признаки остеопороза
- Перелом позвоночника (компрессионный перелом)
- Rg позвоночника, КТ, МРТ
Лихорадка, повышение СОЭ, антинуклеарные антитела, склеродерма, ревматоидный артрит
- Заболевания соединительной ткани
- Консультация ревматолога
Хроническая воспалительная боль в спине, начало болезни в молодом возрасте (до 25 лет), признаки системного воспаления (повышение СОЭ и СРБ), наличие артритов и энтезитов (в частности, ахиллобурсита), псориаз
- Ревматические заболевания (спондилоартриты)
- Консультация ревматолога, Rg позвоночника, КТ, МРТ
Боли в спине и в животе, диарея с примесью крови, похудание, признаки системного воспаления (повышение СОЭ и СРБ)
- Спондилит на фоне воспалительных заболеваний кишки (язвенный колит, болезнь Крона)
- Консультация ревматолога, невролога
Наличие злокачественной опухоли в анамнезе, даже после удаления, необъяснимая потеря массы тела, лихорадка, изменения при электрофорезе белков сыворотки, злокачественные заболевания в анамнезе
- Злокачественные заболевания (миеломная болезнь), метастазы
- КТ, МРТ, консультация онколога
Коликообразные боли в боковых отделах с иррадиацией в пах, гематурия, невозможность найти удобное положение тела
- Нефролитиаз
- УЗИ брюшной полости, консультация уролога
Больной мечется, боли не уменьшаются в покое, пульсирующая масса в животе
- Расслаивающая аневризма брюшного отдела аорты
- Срочная консультация хирурга
Лихорадка, введение препаратов парентерально, туберкулез в анамнезе или положительная туберкулиновая проба, наркомания, ВИЧ-инфекция
- Инфекции (дисцит, туберкулез и остеомиелит позвоночника, эпидуральный абсцесс)
- Развернутое обследование, КТ, МРТ
Постепенное начало, гиперкальциемия, камни в почках, запоры
- Гиперпаратиреоз
- Rg позвоночника, консультация эндокринолога
Лечение
В качестве общего принципа ведения боли в спине выделено информирование пациента об основных причинах боли в спине, целесообразности сохранения активного образа жизни, избегании длительного постельного режима. Такой подход направлен на уменьшение дисфункциональных убеждений и формирование адаптивного поведения на фоне болевого синдрома.
Для уменьшения боли назначаются нестероидные противовоспалительные препараты (НПВП). Для повышения безопасности и эффективности применения НПВП следует придерживаться следующих рекомендаций.
При отсутствии противопоказаний НПВП назначаются сразу же после установки диагноза БНС, перорально в средней или максимальной терапевтической дозе. Инъекционные формы могут использоваться в течение первых 2 дней при наличии очень выраженной боли или при невозможности перорального приема. В дальнейшем пациент переходит на использование пероральных форм препарата.
Согласно клиническим рекомендациям по рациональному применению НПВП (2015), все НПВП в адекватных противовоспалительных дозах (средних и максимальных терапевтических) имеют равный анальгетический эффект (уровень доказательности 1а), использование инъекционных форм НПВП может иметь преимущество в скорости наступления обезболивающего эффекта в сравнении с приемом стандартных таблеток и капсул (lb). Однако нет однозначных данных о том, что применение НПВП в виде инъекций имеет преимущество перед пероральными формами по эффективности при проведении лечения более 1 дня (lb).
Оценка эффекта НПВП проводится через 5-7 дней после назначения препарата в полной терапевтической дозе. Значимым признано уменьшение боли на 50% и более от исходного уровня. Продолжительность курса определяется временем полного регресса боли и функционального восстановления.
При назначении НПВП всегда следует учитывать риск развития нежелательных явлений, особенно со стороны желудочно- кишечного тракта, сердечно-сосудистой системы. При наличии показаний для предупреждения нежелательных реакций пациенту, получающему НПВП, должна быть назначена соответствующая профилактическая терапия, например, ингибиторы протонной помпы (омепразол) для предупреждения эрозивно-язвенных осложнений.
Применение локальных форм НПВП (мази, гели и др.) рассматривается лишь при умеренной/слабой боли или при наличии противопоказаний для системных НПВП.
Для удобства работы врачам общей практики представлена краткая информация о наиболее часто применяемых НПВП. В качестве примера приводим данные о нимесулиде.
Нимесулид – умеренно селективный ингибитор циклооксигеназы-2 с благоприятным сочетанием высокой эффективности, хорошей переносимости и финансовой доступности, что позволяет рассматривать его как средство выбора для лечения скелетно-мышечной боли. Эффективность нимесулида при болях в спине подтверждена серией клинических исследований и большим опытом его применения в реальной практике.
Нимесулид назначается при умеренной или выраженной боли в спине перорально по 100 мг 2 раза в день. Общая длительность использования нимесулида определяется необходимостью купирования болей, обычно 2-4 недели. При использовании нимесулида следует учитывать общие меры предосторожности и ограничения, которые относятся ко всему классу НПВП.
Нелекарственное лечение направлено на коррекцию биомеханики движений и изменение образа жизни пациента, а также формирование более адаптивных стратегий преодоления боли.
В британских рекомендациях указана возможность применения слабых опиоидов (± парацетамол) для острой боли в спине при непереносимости или неэффективности НПВС, однако в лечении хронической боли в спине их использовать не следует.
При острой неспецифической БНС следует информировать пациента о доброкачественном характере заболевания и высокой вероятности быстрого выздоровления при соблюдении рекомендаций врачей, включая сохранение активного образа жизни, при возможности продолжение работы, социальной и бытовой активности.
Постельный режим замедляет выздоровление и реабилитацию, поэтому не показан при острой боли. При интенсивном болевом синдроме его продолжительность не должна превышать 1-2 дней. Нет оснований рекомендовать пациентам с болью в спине спать на жесткой поверхности: жестком матрасе, полу, щите и т. п., как предписывалось ранее.
Мануальная терапия не имеет достаточных доказательств эффективности в качестве изолированного метода первого выбора при острой неспецифической БНС, но может быть рекомендована пациентам, у которых недостаточно эффективна лекарственная терапия на протяжении 2-6 недель.
Лечебная гимнастика не имеет убедительных доказательств эффективности в течение первых 4 недель боли в спине. Однако у некоторых пациентов она может дать положительный результат через несколько дней после развития острой боли, при этом не следует использовать упражнения (значительные сгибания, разгибания или вращения туловищем), которые могут спровоцировать усиление боли.
Вытяжение, массаж, иглорефлексотерапия, различные методы физиотерапевтического лечения не доказаны как эффективные методы лечения боли в спине. Несмотря на отсутствие доказательной базы, массаж и иглорефлексотерапия могут приводить к хорошему результату, особенно у пациентов с положительным опытом их использования, поэтому к назначению этих видов терапии нужно подходить индивидуально.
В патогенезе хронической БНС большую роль играют психосоциальные факторы, поэтому она требует иной тактики ведения. Наиболее эффективен комплексный (мультидисциплинарный) подход, который основывается на взаимодействии различных специалистов: врача лечебной гимнастики (кинезиотерапевта), психолога, невролога, анестезиолога и при необходимости психиатра. Врач общей практики также может участвовать в этой работе, назначая лекарственную терапию и направляя пациента к специалистам.
Мультидисциплинарное воздействие обычно включает оптимизацию лекарственного лечения, лечебную гимнастику, образовательную программу и психологические методы (когнитивно-поведенческую терапию).
В специализированных центрах проводится углубленное нейроортопедическое обследование с определением ведущих скелетно-мышечных источников боли и применением таргетного малоинвазивного лечения в виде блокад с анестетиками в проекцию фасеточных суставов и крестцово-подвздошного сочленения, однако этот подход является только частью комплексного ведения пациентов.
Лечебная гимнастика (регулярные физические упражнения, которые проводятся по рекомендации и под контролем специалиста) – наиболее эффективное направление лечения хронической боли в спине (метод первого выбора). Эффективны аэробные физические упражнения (на свежем воздухе), регулярное выполнение рекомендованных упражнений в домашних условиях.
Недостаточно доказательств в пользу какого-либо определенного метода лечебной гимнастики или комплекса упражнений, ведущее значение имеют скорее регулярность занятий и техника выполнения – исключение резких и чрезмерных движений, способных вызвать обострение боли.
Пешие прогулки, ходьба – высокоэффективный метод лечения и профилактики хронической неспецифической боли в спине. Специалистом по лечебной гимнастике (кинезиотерапевтом) анализируются двигательные стереотипы пациента на работе, в быту, при работе за компьютером и другими устройствами, управлении автомобилем, при занятиях спортом и т.д., даются рекомендации по двигательной активности, предупреждению скелетно-мышечных повреждений. Важно избегать чрезмерных нагрузок, подъема тяжестей, равно как и длительных статических нагрузок.
Мануальная терапия – одно из возможных направлений в комплексном лечении хронической БНС, целесообразна комбинация с другими методами. Массаж мышц спины и конечностей, физиотерапия (ультразвук, электролечение, тепловые процедуры, бальнеотерапия), иглорефлексотерапия (акупунктура) широко применяются несмотря на недоказанную эффективность. К назначению этих методов следует подходить индивидуально и рассматривать их только в составе мультимодального подхода.
Российский консенсус соответствует современным рекомендациям экспертов других стран. В британских рекомендациях (NICE, NG59, 2016) указано на необходимость исключения альтернативных специфических причин боли в спине (опухоль, спондилоартрит, травма и др.). Рекомендована стратификация риска хронизации боли при первичном обращении пациента для определения оптимальной тактики ведения.
В британских рекомендациях объединены неспецифическая БНС и люмбоишиалгия вследствие дискогенной радикулопатии в связи со сходными подходами к диагностике и лечению на этапе неспециализированной помощи. Отмечено, что при отсутствии симптомов опасности не следует проводить МРТ в качестве рутинного метода на этапе неспециализированной помощи. Проведение МРТ рассматривается в условиях специализированной помощи в том случае, если ее результаты повлияют на тактику ведения.
Нелекарственные методы лечения включают информирование пациентов о причине боли в спине, рекомендации сохранять активность, раннее возвращение к работе. Следует активно использовать различные программы групповых упражнений (биомеханические, аэробные, релаксационные или их комбинации) с учетом индивидуальных возможностей.
Из нелекарственных методов не рекомендуются: применение ортезов (поясов, корсетов, стелек), акупунктура, электротерапия (ультразвук, ЧЭНС), тракция – ввиду ограниченной доказательной базы.
При ведении пациента врачом общей практики большое значение имеет информирование пациента о прогнозе грыжи межпозвоночного диска, которая выявляется у большинства пациентов при выполнении МРТ.
Использование КПТ рассматривается в рамках комплексного подхода, который также должен включать занятия лечебной гимнастикой и/или мануальные методики. При этом у пациентов с персистирующей болью предпочтительно проведение групповой КПТ с учетом индивидуальных возможностей, если у пациента имеются актуальные психосоциальные препятствия к выздоровлению или, когда предыдущие методы лечения были недостаточно эффективны.
Мануальная терапия (мобилизация и мягкие техники – массаж) представлена как часть комплексного лечения с применением ЛФК, возможным использованием психологических методик.
Лекарственное лечение предполагает пероральное применение НПВП в минимально эффективной дозе и максимально коротким курсом с учетом профиля возможных осложнений и факторов риска пациента в комбинации с гастропротективной терапией.
В британских рекомендациях указана возможность применения слабых опиоидов (± парацетамол) для острой боли в спине при непереносимости или неэффективности НПВС, однако в лечении хронической боли в спине их использовать не следует. Парацетамол в качестве самостоятельного средства лечения не рекомендуется (его эффективность не подтвердилась в двойных слепых контролируемых испытаниях).
Антидепрессанты и антиконвульсанты не рекомендованы для лечения боли в нижней части спины (однако при выявлении невропатического компонента их использование возможно согласно рекомендациям по невропатической боли).
Для больных с острой или тяжелой люмбоишиалгией рассматривается эпидуральное введение комбинации стероидов с местными анестетиками. Пациентам с хронической БНС возможно проведение радиочастотной денервации (при условии неэффективности консервативной терапии, сохранении умеренной или интенсивной локализованной боли, иннервации ведущего источника боли из медиальных ветвей спинномозговых корешков).
Для пациентов с люмбалгией не рекомендована замена диска или спондилодез (кроме случаев изучения в РКИ). Хирургическая декомпрессия рассматривается для лечения радиологически подтвержденной радикулопатии при неэффективности консервативного лечения.
Таким образом, британские рекомендации сходны с российскими в отношении консервативного комплексного ведения пациентов с БНС, они подробно освещают малоинвазивные и хирургические подходы, которые не рассматриваются на этапе ведения пациента врачом общей практики в РФ.
Национальные датские клинические рекомендации (2017) также посвящены неспецифической БНС и люмбоишиалгии вследствие дискогенной радикулопатии. Лечение должно включать информирование пациента о прогнозе заболевания, симптомах опасности, при которых следует обратиться к врачу, рекомендации по сохранению активности. Целесообразно индивидуализированное обучение пациента, упражнения под контролем специалиста, а также мануальная терапия. Не рекомендовано рутинное проведение нейровизуализации. В отличие от российских и британских рекомендаций, в датских рекомендациях обсуждается недостаточная доказательность лекарственной терапии, в т. ч. опиоидами, а также парацетамолом.
Возможность естественного регресса грыжи диска. При ведении пациента врачом общей практики большое значение имеет информирование пациента о прогнозе грыжи межпозвоночного диска, которая выявляется у большинства пациентов при выполнении МРТ. Важно отметить, что грыжа диска может клинически не проявляться, ее наличие во многих случаях не объясняет БНЧС. Нередко происходит естественное уменьшение или даже полный регресс грыжи диска, что связывают с развитием аутоиммунного воспалительного ответа против фрагментов вещества диска, что отражает собственное клиническое наблюдение.
Таким образом, новый Российский консенсус по ведению пациентов с болью в спине врачами общей практики соответствует современным рекомендациями экспертов из других стран. Внедрение в клиническую практику рекомендаций экспертов способно улучшить качество медицинской помощи пациентам с БНЧС и уменьшить потери от временной нетрудоспособности.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Ключевые слова: боль в спине, боль в нижней части спины, радикулопатия, ибупрофен, парацетамол.
Для цитирования: Верткин А.Л., Шамуилова М.М., Кнорринг Г.Ю., Алиева П.Д. Пациент с болью в спине на приеме у терапевта. РМЖ. Медицинское обозрение. 2018;4:13-16.
Patient with back pain at the therapist’s appointment
Vertkin A.L., Shamuilova M.M., Knorring G.Yu., Alieva P.D.
А.I. Yevdokimov Moscow State University of Medicine and Dentistry
Key words: back pain, lower back pain, radiculopathy, ibuprofen, paracetamol.
For citation: Vertkin A.L., Shamuilova M.M., Knorring G.Yu., Alieva P.D. Patient with back pain at the therapist’s appointment // RMJ. Medical Review. 2018. № 4. P. 13–16.
В статье проведено обобщение современных подходов к диагностике и лечению синдрома боли в спине на уровне амбулаторной терапевтической службы. Приведены алгоритмы стандартных и минимально необходимых диагностических манипуляций, очерчены показания для назначения консультаций смежных специалистов.
БНС характеризуют как боль, мышечное напряжение и/или скованность, локализующиеся между нижней парой ребер и ягодичными складками с иррадиацией в нижние конечности или без таковой. Доброкачественная скелетно-мышечная боль в спине не считается нозологической единицей. Высокая распространенность и частое отсутствие конкретной объективно визуализируемой анатомической причины заставили выделить синдром БНС в МКБ-10 в качестве регистрационной, а не нозологической категории М 54.5. Для этой формы БНС не выявлено связи между тяжестью морфологических изменений позвоночника (по данным компьютерной и магнитно-резонансной томографии) и выраженностью боли в спине. Так, явная патология межпозвонковых дисков зачастую обнаруживается у практически здоровых людей, при этом выявление патологических изменений в межпозвонковых дисках не приводит к развитию боли в спине в дальнейшем [2, 3, 5].
С практической точки зрения удобно выделять 3 основные причины болей в спине.
Неспецифическая боль в спине (частота встречаемости — 85–90%). Этот термин означает, что не удалось выявить серьезную патологию (заболевание), явившуюся причиной боли: инфекцию, травму, воспаление, опухоль, остеопороз, ревматоидный артрит, анкилозирующий спондилит, заболевание соединительной ткани и др. Помимо этого, должны отсутствовать специфические признаки вовлечения в процесс корешков спинномозговых нервов (радикулопатия — 1–5%, синдром конского хвоста — до 2%) и стеноза спинномозгового канала.
Специфические причины (частота встречаемости 4–7%):
перелом позвоночника;
первичные и метастатические опухоли позвоночника;
миеломная болезнь;
спондилоартрит;
остеомиелит;
эпидурит;
сирингомиелия;
опухоли спинного мозга и спинномозговых корешков;
заболевания внутренних органов.
Боль, вызванная компрессионной радикулопатией, стенозом поясничного канала (частота встречаемости — 7%).
С учетом того, что большинство заболеваний внутренних органов находятся в сфере ответственности терапевта, становится ясно, что именно этому врачу чаще всего приходится решать проблему болей в спине.
В помощь терапевтам разработаны относительно простые диагностические алгоритмы и опросники [3, 6]. Не требующий специальных инструментов, простой, но скрупулезный диагностический поиск позволяет уже на амбулаторном терапевтическом приеме не только верифицировать самые распространенные причины болевого синдрома, но и заподозрить серьезные заболевания, требующие неотложных мер, диагностических процедур, направления к узким специалистам (табл. 1). 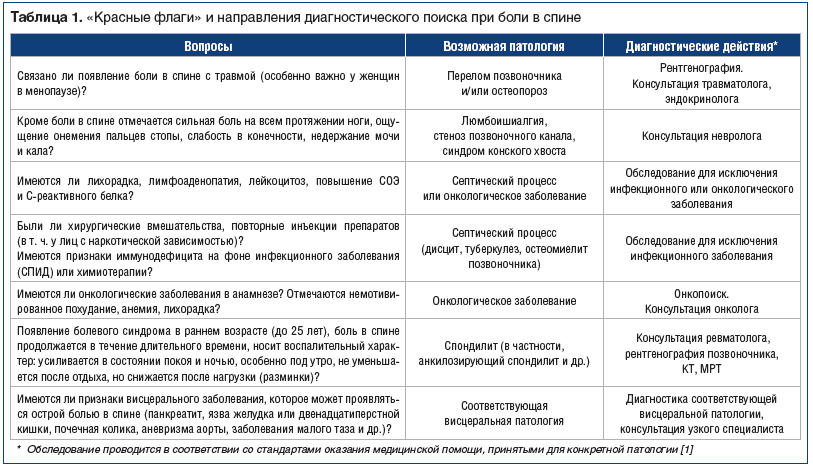
Минимальный лабораторный диагностический набор состоит из анализа крови и мочи, оценки скорости клубочковой фильтрации, концентраций глюкозы и — при возможности — высокоточной оценки С-реактивного белка.
Минимальный инструментально-диагностический набор состоит из измерения артериального давления, ЭКГ, рент-
геновского исследования органов грудной клетки и УЗИ
органов брюшной полости и забрюшинного пространства.
Алгоритм действий врача-терапевта представлен на рисунке 2. 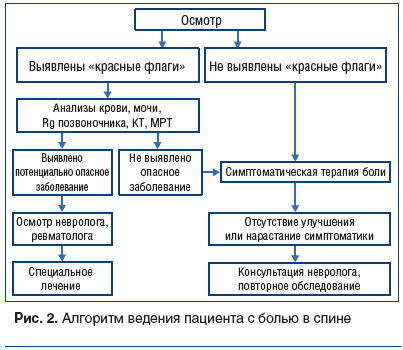
Только для зарегистрированных пользователей











Ведение пациентов с болью в спине для терапевтов и врачей общей практики (Клинические рекомендации)
Боль в спине объединяет широкий спектр нарушений состояния костных и мышечно-связочных структур позвоночника, занимает второе место по частоте обращений в поликлинику и третье – по количеству госпитализаций.
Глобальное исследование заболеваемости населения (Global Burden of Disease Study) признало боль в спине главной медицинской причиной снижения качества жизни в мире и России.
Боль в спине является междисциплинарной медицинской проблемой, но тем не менее первичное обращение этих пациентов осуществляется к терапевтам и врачам общей практики, на которых лежит ответственность за своевременную дифференциальную диагностику и назначение полного комплекса терапии в тех случаях, когда боль в спине не является проявлением серьезного или угрожающего жизни заболевания.
Консенсус экспертов призван систематизировать известные методы диагностики, лечения и вторичной профилактики боли в спине для их обязательного применения в поликлинике терапевтом или врачом общей практики.
С практической точки зрения удобно выделять три основные причины болей в спине:
1) неспецифическая (частота встречаемости 85–90%).
2) специфическая: опухоли, в том числе метастатические; спондилоартрит, воспаления, переломы позвонков и заболевания внутренних органов (частота встречаемости 4–7%);
3) боль, вызванная компрессионной радикулопатией, стенозом поясничного канала (частота встречаемости 7%).
Среди них тяжелый физический труд, частые сгибания и наклоны туловища, подъем тяжестей, сидячий образ жизни, а также вибрационные воздействия. В группе риска находятся лица, чей труд связан с неадекватными для позвоночника нагрузками, а также люди, которые вынуждены длительно находиться в статическом напряжении, длительном сидячем положении: профессиональные водители, офисные работники.
У подавляющего большинства пациентов неспецифическая боль в спине проходит в течение нескольких дней или недель, однако в 2–10% случаев она принимает хроническое течение.
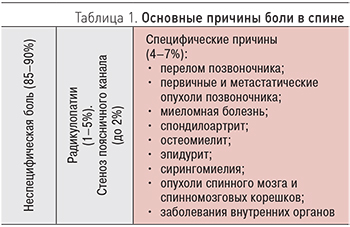
Основные причины боли в спине приведены в табл. 1.
Классификация
В зависимости от длительности боли она подразделяется на:
- острую (продолжительность до 12 нед);
- хроническую (более 12 нед).
Клиническая картина
Учитывая, что чаще всего боль локализуется в нижней части спины, в последующем тексте Клинических рекомендаций большее внимание будет уделено боли именно в нижней части спины (БНЧС)3.
Как правило, боль в нижней части спины возникает остро после физической нагрузки, неловкого движения, переохлаждения, усиливается при движениях, в определенной позе и уменьшается после отдыха, растирания или разминания болезненных мышц. Боли могут ограничивать объем произвольных движений. О вовлечении в патологический процесс корешков можно говорить при выявлении чувствительных, рефлекторных или двигательных нарушений, простреливающих болей, иррадиирующих в нижние конечности.
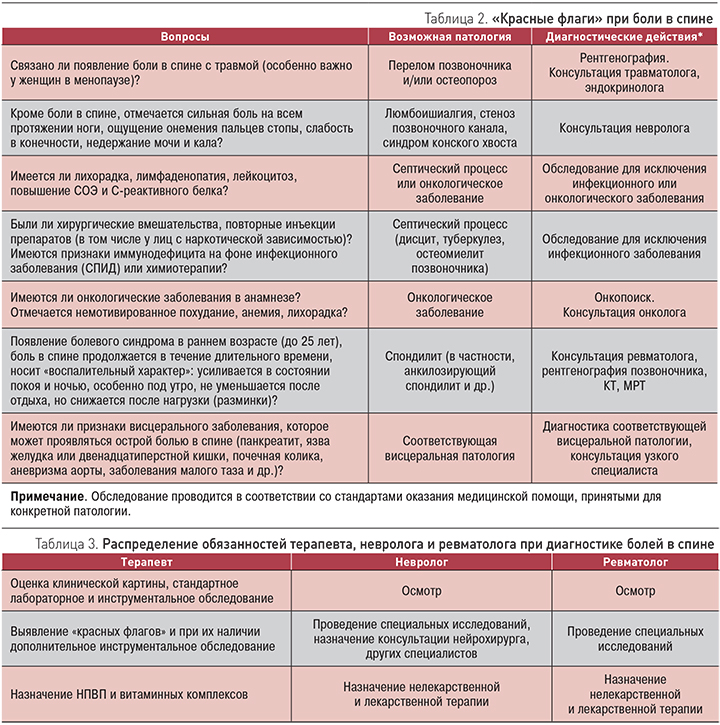
Основные вопросы, которые нужно задавать при опросе и осмотре пациента с болью в спине для исключения угрожающей жизни патологии, требующей дополнительного обследования и консультации узкого специалиста, приведены в табл. 4.
Стандартное терапевтическое обследование обязательно включает дифференциальную диагностику заболеваний и выявление лихорадки, похудания, изменения формы суставов, цвета кожных покровов, лимфаденопатии, гепатолиенального синдрома и др.
Для оценки выраженности и динамики болевого синдрома используется визуально-аналоговая шкала (ВАШ) (рис.).
Минимальный лабораторный диагностический набор состоит из анализа крови и мочи, оценки скорости клубочковой фильтрации, концентраций глюкозы и при наличии возможности высокоточного С-реактивного белка.

Минимальный инструментальный набор состоит из измерения артериального давления, ЭКГ, рентгеновского исследования органов грудной клетки и УЗИ органов брюшной полости и забрюшинного пространства.
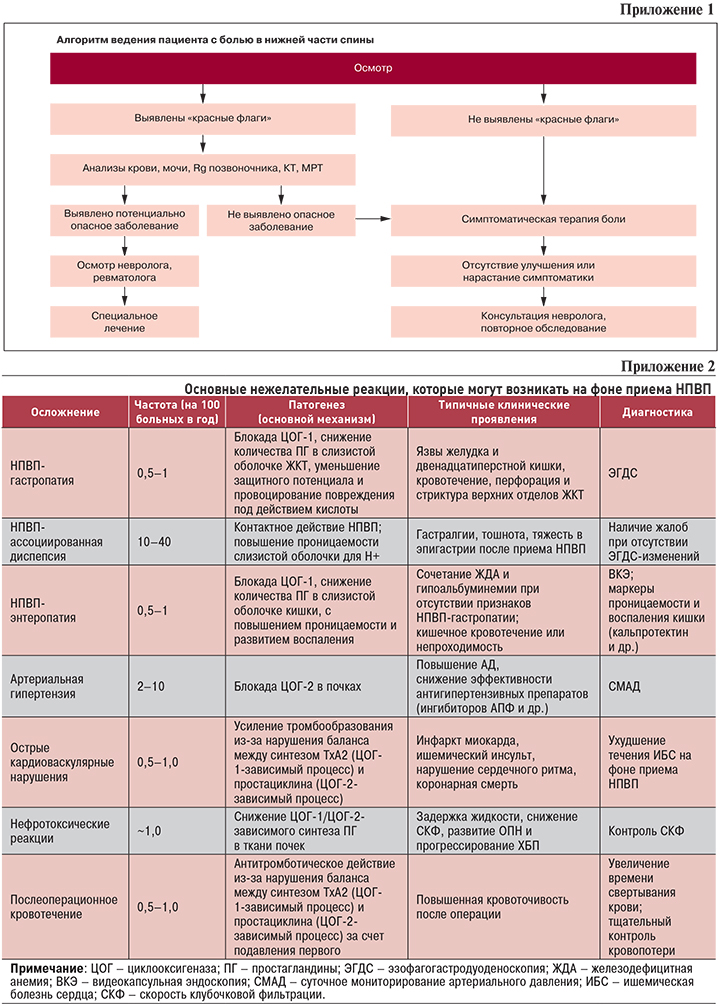
Алгоритм ведения пациента с болью в спине представлен в Приложении 1.
Лечение боли в спине
К общим принципам лечения болей в спине относится информирование пациента об основных причинах боли в спине, о роли активного образа жизни и дозированной физической нагрузки, избегании длительного постельного режима.
Общая терапия болевого синдрома в спине предусматривает применение средств, влияющих на патогенетические основные механизмы: воспаление, болезненный мышечный гипертонус, нарушение трофики нервной ткани и др.
Нестероидные противовоспалительные препараты (НПВП)
Основные положения по использованию НПВП при болях в спине:
- НПВП назначаются сразу же после установки диагноза, перорально в средней или максимальной терапевтической дозе.
- Инъекционные формы НПВП могут использоваться в течение первых 2–5 дней, согласно инструкции, при наличии выраженной боли или невозможности перорального приема.
- Длительность курса НПВП определяется временем, необходимым для максимально полного купирования боли и восстановления функции опорно-двигательного аппарата.
- Критерием хорошей эффективности является уменьшение боли не менее чем на 50% от исходного уровня и не позднее 5–7 дней после назначения препарата в полной терапевтической дозе.
- Неэффективность терапии (уменьшение интенсивности боли менее 20% от исходного уровня) с помощью адекватных доз НПВП в течение 2–4 нед служит основанием для назначения консультации невролога.
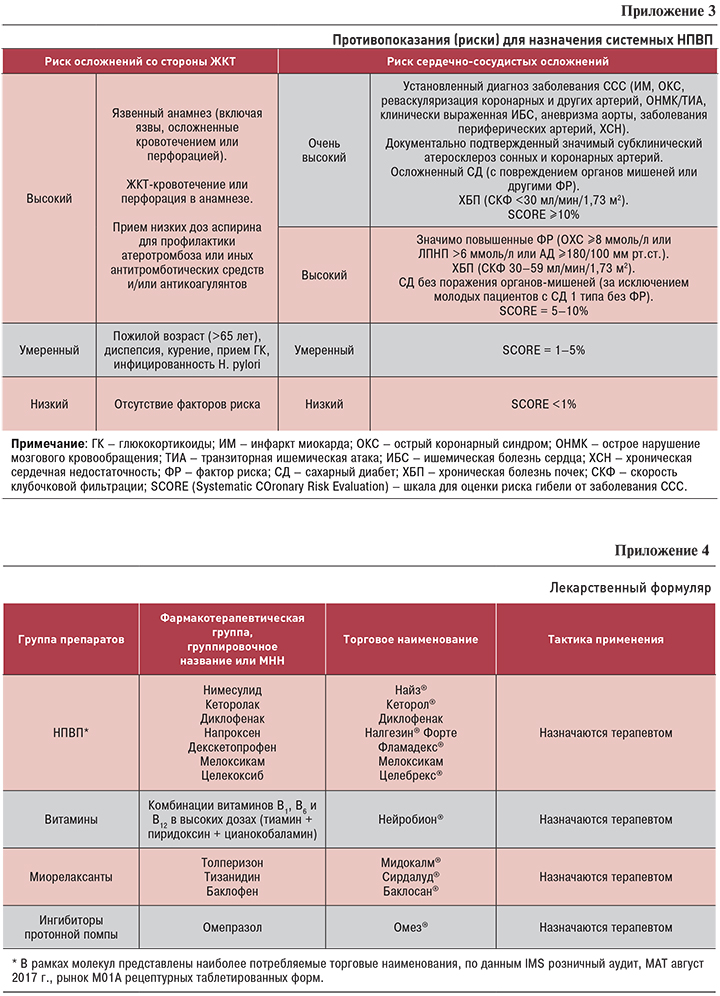
- При назначении НПВП всегда следует учитывать риск развития нежелательных явлений (см. Приложение 2). Не следует комбинировать два и более различных препарата этой группы, а также использовать дозы, превышающие рекомендованные.
- Во всех случаях для предупреждения нежелательных реакций НПВП должны назначаться ингибиторы протонной помпы (например, омепразол, рабепразол).
- Локальные формы НПВП (мази, гели и др.) следует использовать лишь при умеренной/слабой боли, а также при наличии противопоказаний для системных НПВП.
Тактика назначения широко применяемых НПВП
Традиционный НПВП (неселективный ингибитор ЦОГ-2), который используется для купирования умеренной или выраженной боли. Назначается в дозе 500 мг 2 раза в день после приема пищи. Для купирования БС обычно требуется курс 2–4 нед. Напроксен достаточно часто вызывает нежелательные реакции со стороны ЖКТ, но при этом считается наиболее безопасным НПВП в отношении сердечно-сосудистой системы. Препарат уменьшает натрийуретический и диуретический эффект фуросемида; может усилить гипотензию, вызываемую бета-адреноблокаторами.
Умеренно селективный ингибитор ЦОГ-2 с благоприятным сочетанием высокой эффективности, хорошей переносимости и финансовой доступности, что позволяет рассматривать его как средство выбора для лечения скелетно-мышечной боли. Нимесулид назначается при умеренной или выраженной боли в спине перорально по 100 мг 2 раза в день 2–4 нед.
Высокоселективный ингибитор ЦОГ-2 с минимальным риском развития гастропатии. Применяется в дозе 200 мг 2 раза в сутки, с последующим переходом на 200 мг 1 раз, для поддерживающей терапии. При острой боли рекомендованная однократная стартовая доза составляет 400 мг с последующим переходом на 200 мг 2 раза в сутки. Целекоксиб не применяется после аортокоронарного шунтирования, при клинических проявлениях ишемической болезни сердца, перемежающейся хромоте, после перенесенного инсульта.
Противопоказания для назначения системных НПВП (подробнее в Приложении 3):
- высокий риск кардиоваскулярных осложнений;
- язва или эрозии желудочно-кишечного тракта (по результатам эндоскопического исследования);
- хроническая болезнь почек при СКФ
- воспалительные заболевания кишки (язвенный колит, болезнь Крона);
- аллергия на НПВП;
- беременность.
Во всех случаях пользоваться утвержденной инструкцией по применению конкретного препарата.
Комбинирование НПВП с нейротропными витаминами
Нейротропные витамины стимулируют процессы, улучшающие функцию нервной системы и уменьшающие болевой синдром. В частности, витамин В1 улучшает энергообеспечение нейронов, витамин В6 контролирует синтез транспортных белков в осевых цилиндрах, витамин В12 активирует синтез липопротеинов, служащих структурным элементом миелиновых волокон. Комплекс витаминов В1, В6, В12 тормозит прохождение болевых импульсов не только на уровне заднего рога, но и в таламусе.
Во многих исследованиях подтверждено потенцирующее действие витаминов группы В при болях в спине при применении НПВП.
В последние годы стали активно применяться трехкомпонентные комплексы, содержащие В1 (тиамин), В6 (пиридоксин) и В12 (цианокобаламин) в высоких дозах в одной таблетке или ампуле. Примером комбинации такого рода является препарат Нейробион. Используется ступенчатая терапия: сначала инъекционная форма (1 амп./сут) до снятия острых симптомов, далее пероральный прием по 1 табл. 3 раза в день.
Миорелаксанты
При наличии признаков выраженного мышечного спазма и неэффективности монотерапии НПВП рекомендованы миорелаксанты. Назначаются короткими курсами (на 7–14 дней). Среди миорелаксантов используются тизанидин, обладающий центральным миорелаксирующим и анальгезирующим действием, а также толперизон, у которого механизм действия реализуется за счет подавления рефлекторной активности на уровне спинного мозга.
Лекарственный формуляр приведен в Приложении 4.
Острая неспецифическая боль
Информирование пациента о доброкачественном характере заболевания и высокой вероятности быстрого выздоровления при соблюдении рекомендаций врача. Постельный режим не показан; в тех случаях, когда пациенты вследствие интенсивной боли вынуждены лежать, продолжительность постельного режима не должна превышать 2 дней. Нет оснований рекомендовать пациентам с болью в спине спать на жесткой поверхности. Избегать как чрезмерной двигательной и физической активности, так и длительных статических нагрузок.
Привлечение других специалистов (кинезотерапевта, психолога и др.) осуществляет невролог.
Аркадий Львович Вёрткин, д.м.н., профессор, зав. кафедрой терапии, клинической фармакологии и скорой медицинской помощи Московского государственного медико-стоматологического университета (МГМСУ)
им. А.И. Евдокимова Минздрава России, Москва
Андрей Евгеньевич Каратеев, д.м.н., профессор, зав. лабораторией гастроэнтерологических проблем при ревматических заболеваниях Научно-исследовательского института ревматологии (ФГБНУ НИИР) им. В.А. Насоновой, Москва
Михаил Львович Кукушкин, д.м.н., профессор, зав. лабораторией патофизиологии боли Научно-исследовательского института общей патологии и патофизиологии РАН, Москва
Владимир Анатольевич Парфёнов, д.м.н., профессор, зав. кафедрой нервных болезней и нейрохирурги Первого московского Государственного медицинского Университета (ПМГМУ) им. И.М. Сеченова, Москва
Николай Николаевич Яхно, д.м.н., профессор, академик РАН, профессор кафедры нервных болезней лечебного факультета Первого московского государственного медицинского университета (ПМГМУ) им. И.М. Сеченова, Москва
Герман Юрьевич Кнорринг, к.м.н., доцент кафедры терапии, клинической фармакологии и скорой медицинской помощи Московского государственного медико-стоматологического университета (МГМСУ) им. А.И. Евдокимова Минздрава России, Москва
Анатолий Иванович Мартынов, д.м.н., профессор, академик РАН, профессор кафедры госпитальной терапии № 1 Московского государственного медико-стоматологического университета (МГМСУ) им. А.И. Евдокимова Минздрава России, Москва
Читайте также:


